Лечение бурсита у спортсменов

Нормальную деятельность наших суставов обеспечивают не в последнюю очередь и так называемые околосуставные сумки, представляющие собой мешочки или кармашки из соединительной ткани, наполненные небольшим количеством жидкости. Они выполняют защитную функцию, амортизируя удары и уменьшая трение мышц, сухожилий или кожи о поверхность кости. Поэтому околосуставные (синовиальные) сумки обычно расположены в местах наиболее часто подвергнутых механическому давлению – между костью и сухожилием или мышцей, либо между выступающей костью и кожей. Наверняка можно без преувеличения сказать, что о существовании околосуставных сумок знает далеко не каждый, хотя в человеческом организме их около 140, и, как это не прискорбно, у них тоже может быть патология. В этой статье мы расскажем о причинах, проявлениях и лечении воспаления синовиальных сумок.
Бурсит – что это такое?
Воспаление околосуставной (синовиальной) сумки называется бурситом (от лат. bursa – сумка). Воспаление сопровождается повышенным образованием и накоплением в полости сумки воспалительной жидкости – экссудата. При асептическом бурсите эта жидкость стерильна, при инфицированном она содержит тот или иной микроорганизм (чаще всего стафилококк или стрептококк). Бывают случаи, когда бурсит развивается при таких инфекциях как туберкулез, сифилис, гонорея, бруцелез. В зависимости от того, как протекает заболевание, бурсит может быть острым или хроническим.
Причины развития бурсита
Во многих случаях воспалению синовиальной сумки предшествует травма (ушиб, растяжение), инфицирование ссадин или порезов. Повторные травмы или хроническая травматизация связанная, например, с профессиональной деятельностью, увеличивают риск развития бурсита. Нередки случаи, когда причину заболевания сложно или невозможно установить.
Инфекция проникает в основном через мелкие ранки в области суставной сумки (ссадины, порезы), но может быть занесена лимфогенно (посредством лимфы) из других очагов гнойного воспаления – фурункул, пролежни, рожистое воспаление, остеомиелит, туберкулез и т.д., либо с током крови (гематогенно) – при ангине, гриппе.
Наиболее частая локализация воспаления
В принципе бурсит может развиться в любой из тех около полутораста синовиальных сумок, существующих в нашем организме. Но наиболее часто встречается поражение плечевого сустава, в меньшей степени – локтевого и коленного суставов, а также подахиллесовой околосуставной сумки, располагающейся между ахилловым сухожилием и пяточной костью.
Группы риска
Существует ряд профессий, специфика которых обуславливает продолжительную или повторную травматизацию тех или иных участков тела, с чем собственно и связанно развитие у этих людей воспаления околосуставных сумок. К группе риска по развитию бурсита относятся горнорабочие, носильщики, паркетчики, граверы, спортсмены и т.д. Поэтому бурсит относят к профессиональным заболеваниям.
Кстати, люди, подолгу работающие за компьютером, тоже рискуют заработать бурсит, так как в механизме развития данного заболевания главную роль играет длительное механическое раздражение околосуставных сумок.
Проявления болезни
При остром воспалении синовиальной сумки внезапно появляется сильная, порой мучительная боль в области сустава, усиливающаяся при движениях, а также по ночам. Чем ближе к коже расположена пораженная околосуставная сумка, тем сильнее выражено покраснение кожи над суставом. Появляется округлая ограниченная припухлость, иногда достигающая 8-10 см в диаметре, характеризующаяся относительной упругостью и чрезвычайной болезненностью по сравнению с окружающими участками. Подвижность сустава зачастую ограничена. Помимо местных симптомов воспаления острый бурсит проявляется ухудшением общего состояния больного, повышением температуры тела, недомоганием, бессонницей.
При хроническом бурсите воспалительная жидкость постепенно накапливается в полости околосуставной сумки. Образуется ограниченная припухлость, мягкой консистенции, обычно не вызывающая боли. В некоторых случаях может отмечаться слабовыраженная боль, но, что характерно, более продолжительная, нежели при остром бурсите. Кожа над увеличившейся сумкой не изменена. Движения безболезненны, не ограниченны. В отличии от острой формы, при хроническом течении трудоспособность не потеряна (это не относится к периодам обострения и рецидивам).
Хотим обратить ваше внимание: при первых же признаках заболевания следует обратиться за медицинской помощью к врачу, так как острый бурсит часто переходит в хроническую форму, да и осложнения развиваются не так уж редко. А запущенные случаи трудно поддаются лечению и порой требуют оперативного вмешательства.
Осложнения
В зависимости от формы бурсита возможно развитие некоторых осложнений, относящихся не только к пораженной околосуставной сумке, но и к близлежащим тканям. Так, например, гнойное воспаление может осложняться некрозом стенки синовиальной сумки. А дальнейшее распространение гнойного процесса на окружающие мягкие ткани приводит к образованию флегмон (межмышечные или подкожные флегмоны), которые в свою очередь нередко самопроизвольно вскрываются. Возникают длительно не заживающие свищи. В случаях распространения воспаления непосредственно на сустав развивается артрит, в том числе гнойный.
Хронические бурситы чаще всего осложняются отложением солей в стенках и в полости околосуставного мешочка. В таком случае речь идет об известковом бурсите. Кальциевые отложения зачастую бывают очень крупными.
При хроническом бурсите воспалительный процесс обусловливает разрастание вокруг сустава соединительной ткани, которая препятствует движениям в суставе, то есть приводит к суставной тугоподвижности.
Диагностика
Правильно и своевременно поставить диагноз может только врач. Непосредственно обследуя больного, а также прибегая к помощи специальных дополнительных методов диагностики (обычная и контрастная рентгенография, пункция околосуставной сумки), специалист безошибочно установит диагноз, в том числе в сложных случаях, когда необходимо отличить бурсит от других заболеваний (например, от артрита) или установить первопричину, если бурсит является осложнением какой-то инфекции (туберкулеза, гонореи и т.д.). Так что, даже если небольшая припухлость вас не очень-то беспокоит, непременно нужно проконсультироваться у специалиста, чтобы подтвердить диагноз и провести грамотное лечение.
Лечение
Объем лечебных мероприятий определяет врач, принимая во внимание все необходимые для этого критерии. Лечение бурсита может включать элементы местного, общего, медикаментозного или хирургического вмешательства, а также физиотерапевтические мероприятия. Иногда, если больной не обратился своевременно к специалисту, лечение бывает длительным и сложным. Характерно, что раны после вынужденного операционного вмешательства очень долго заживают, поэтому, лучше дело до этого не доводить.
Что можно предпринять до обращения к врачу?
Чем может больной сам себе помочь до того, как он обратится за квалифицированной помощью к специалисту? Это необходимо знать, чтобы облегчить себе страдания, и, не в последнюю очередь, чтобы предотвратить развитие осложнений и заранее поспособствовать эффективности назначенного врачом лечения.
Итак, во время острого приступа нужно обеспечить покой суставу, к которому относится пораженная околосуставная сумка. Можете иммобилизировать его, используя фиксирующие, давящие повязки. Если боль очень сильная, примите любой имеющийся в доме препарат с болеутоляющим и противовоспалительным эффектом. Даже если вы облегчили боль, ни в коем случае не продолжайте работу, которая спровоцировала воспаление. По возможности скорее обратитесь к врачу.
Профилактика
Говоря о бурсите как о профессиональной болезни отдельных категорий работников, в профилактических целях им рекомендуется носить защитные повязки на тех суставах, которые ввиду специфики работы подвергаются постоянному механическому раздражению. Помимо этого, любому человеку не следует забывать о простом и верном способе избежать инфицирования ссадин, порезов, трещин – обрабатывайте раны дезинфицирующими средствами (йодом, бриллиантовым зеленым, перекисью водорода, спиртом или, в крайнем случае, водкой, одеколоном) и наложите чистую повязку.
Методы народной медицины
1) Накладывайте на сустав компрессы из следующей смеси: на 1 часть сока алоэ 2 части меда и 3 части водки.
2) Теплый компресс на больной участок: подогрейте 50 г меда и намажьте на плотную бумагу. Приложите к больному месту, оберните.
3) К суставу с воспаленной околосуставной сумкой прикладывают свежие листья сирени.
4) Сенную труху прокипятить в течение 30 минут и в горячем виде наложить на больной сустав в виде компресса. Можно добавить отвар в воду для местной лечебной ванны (температура воды – около 37 градусов, продолжительность ванны – 5-10 минут).
5) Можно делать местные или общие ванны с добавлением отвара сосновых игл, веточек и шишек. Для этого их заливают холодной водой и кипятят полчаса, после чего хорошо закрывают и оставляют на 12 часов настаиваться. Продолжительность ванны 20 минут.
6) Принимать внутрь смесь, приготовленную из 15 г прополиса и 100 г сливочного масла, по 1 чайной ложке 3 раза в день за час до еды.
7) Отвар для приема внутрь: 1 столовую ложку цветков крапивы глухой заварить стаканом кипятка, укутать и дать настояться в течении 30-40 минут, затем процедить и пить по 1/2 стакана 3 раза в день.
8) Пить по 1/2 стакана грейпфрутового сока 3 раза в день.
Заболевания суставов – достаточно распространенная проблема в современном обществе, которая затрагивает не только поколение пожилого и старческого возраста. Этой проблеме подвержены и молодые люди, ведущие активный образ жизни и занимающиеся различными видами спорта.
В данной статье разберем такие заболевания суставов как бурсит и синовит, их причины, симптомы, лечение и как предостеречь себя от этих патологий.

Что такое бурсит
Это воспаление синовиальных сумок суставов.
Синовиальные сумки (бурсы) – это важная составляющая часть сустава, представляющие собой небольшого размера полости с жидкостью внутри, образованные синовиальной оболочкой. Главное их назначение – защита сустава от механического трения, ударов и чрезмерной нагрузки в результате различного рода движений.
Развитию воспаления может подвергнуться любой сустав, однако наиболее часто встречается бурсит крупных суставов: плечевого, локтевого, тазобедренного, коленного и голеностопного.
- травмы;
- повреждения кожи в области суставов;
- фурункулы, карбункулы, абсцессы кожи;
- лишний вес;
- неадекватные физические нагрузки (особенно у спортсменов);
- артрит;
- ревматоидные воспаления суставов;
- сахарный диабет;
- подагра;
- склеродермия.
Бурсит локтевого сустава чаще возникает по причине травм, тяжелых физических нагрузок или как следствие постоянного упора и трения о твердые поверхности.
Бурсит коленного сустава зачастую встречается у спортсменов-бегунов или у велосипедистов при неправильной технике велоезды. 
Воспаление проявляется болезненной припухлостью в области синовиальной сумки, покраснением и отечностью кожи вокруг, локальным повышением температуры. Чаще всего, объем движений в суставе при развитии воспаления ограничен. Боли при бурсите носят постоянный характер – и в движении, и в покое, и при надавливании на пораженную область.
Бурсит плечевого сустава проявляется усилением боли при круговых движениях плечом и его отведении.

При подвздошно-гребешковом бурсите боль и припухлость локализуются на передней внутренней поверхности бедра немного ниже паховой связки. Боли усиливаются при разгибании бедра.

Формы бурсита
По характеру течения заболевание классифицируют на острую и хроническую форму.
Острый бурсит развивается, как правило, чрезмерной нагрузки на сустав или как осложнение инфекционного заболевания. Ярко выраженная симптоматика воспаления проявляется обычно после ночного сна и постепенно уменьшается в течение нескольких дней. Однако если в этот период игнорировать проблему, заболевание может перейти в хроническую форму.
Хронический бурсит развивается на протяжении нескольких месяцев. В основном, как следствие острой формы или как сопутствующее другим заболеваниям суставов и костей. При данном течении функция конечности не нарушается, визуально наблюдается мягкая припухлость, цвет кожи вокруг не изменен. При обострении процесса происходит увеличение синовиальной жидкости, проявляется выраженная симптоматика острой формы.
В зависимости от возбудителя заболевания выделяют:
специфический бурсит – вызванный туберкулезной или кишечной палочкой палочкой, а также хламидиями, микоплазмами, гонококками и другими патогенными микроорганизмами;
неспецифический бурсит – возникающий в результате травм, как осложнение ОРВИ, тонзиллита и т.д.
По характеру жидкости в суставной сумке бурсит классифицируют на:
- серозный;
- гнойный;
- геморрагический (с примесью крови).
Одним из главных принципов лечения бурсита является создание покоя пораженному суставу.
При острой форме применяются консервативные способы:
- накладывание гипсовых лангет;
назначение противовоспалительных препаратов; - инъекции гормональных и антибактериальных препаратов непосредственно в саму синовиальную сумку.
После устранения симптомов острой формы назначаются:
- УВЧ-терапия;
- облучение УФ-лучами;
- спиртовые компрессы;
- фонофорез – введение лекарственных препаратов с помощью ультразвука.
Оперативное вмешательство показано при гнойных воспалениях и хронической форме, не поддающейся консервативным методам лечения.
Что такое синовит
Это воспаление синовиальной оболочки сустава, которое сопровождается образованием в нем выпота (жидкости) или гнойного содержимого (при присоединении инфекции).
В норме в суставе вырабатывается небольшое количество прозрачной синовиальной жидкости, предназначенной для питания хрящей и защиты от трения. При синовите ее характеристики меняются: жидкость становится мутной, бурого цвета, значительно увеличивается в объеме.
В зависимости от характера экссудата синовит сустава классифицируют на серозный, серозно-фибринозный, гнойный и геморрагический (с примесью крови).
Также различают синовит по этиологическому признаку: инфекционный, асептический, аллергический.
Воспалительный процесс в суставной оболочке всегда возникает как вторичное заболевание.
Асептический синовит сустава является следствием:
- травм;
- заболеваний суставов;
- эндокринных нарушений;
- системных нарушений организма;
- ревматоидных воспалений суставов;
- деформации суставов;
- аллергических реакций;
- гемофилии.
Инфекционный синовит развивается в результате воздействия на организм патогенных и условно-патогенных микроорганизмов, которые попадают в полость сустава через поврежденные ткани при травмах или инъекциях, а также с током крови или лимфы из других очагов инфекции.
Хронический синовит, как правило, является осложнением длительно протекающего артроза или артрита, а также несвоевременного или неправильного лечения острой формы.
По статистике, чаще всего встречается синовит коленного сустава, возникающий, как правило, у спортсменов при травмах суставов и разрыве мениска.
Синовит локтевого сустава также наблюдается достаточно часто. Однако поражается, как правило, только один локоть.


Синовиту тазобедренного сустава чаще подвержены дети и подростки. Кроме перечисленных основных причин, патологический процесс может развиться в результате воспаления седалищного нерва.
Гораздо реже встречается синовит голеностопного сустава.
Основным признаком развития воспалительного процесса в синовиальной оболочке является нарастающий отек в области сустава. При пальпации наблюдается симптом флюктуации – при надавливании на одну из поверхностей сустава на другой стороне ощущается небольшой толчок.
Болевые ощущения, как правило, слабо выражены или отсутствуют. Возможно локальное повышение температуры.
При гнойном синовите наблюдается резкое ухудшение состояния: общее повышение температуры тела, озноб, головная боль, выраженная слабость, пораженный сустав отечный, гиперемированный, резко болезненный, за счет чего происходит ограничение двигательной активности.
Хронический синовит имеет стертую картину воспаления: ноющие боли при движении, обычно слабо выраженные. Этот вариант течения сопровождается разрастанием ворсинок пораженной оболочки и фиброзными изменениями, а также нарушениями лимфо- и кровообращения.
Зависит от основной причины заболевания, его формы и индивидуальных особенностей организма.
Консервативные методы терапии включают в себя:
- противовоспалительные препараты;
- антибактериальные препараты (при наличии бактериальной инфекции);
- кортикостероиды
- инъекции для восстановления тканей непосредственно в сам сустав;
- обезболивающие средства местного применения;
- физиолечение (фоно- и электрофорез, УВЧ, магнитотерапия);
- лечебная физкультура, массаж.
В тяжелых, запущенных случаях синовита прибегают к хирургическому вмешательству: удалению синовиальной оболочки (полностью или частично).
При возникновении болей и даже небольшой отечности в любом суставе настоятельно не рекомендуется затягивать визит к специалисту. Своевременно начатое лечение не только является залогом более быстрого восстановления сустава, но и снижает риск развития осложнений.
Профилактика бурсита и синовита
Заключается в своевременном лечении инфекционных заболеваний, адекватной нагрузке на суставы и устранении возможных факторов риска развития воспалительного процесса.
Посвятив себя спорту, многие думают, что их обойдут заболевания.
Однако здоровью фигуристов, легкоатлетов, пловцов, тяжелоатлетов, биатлонистов, теннисистов угрожает ряд факторов.
Врачи определили патологии, являющиеся профессиональными.
Много сказано о заболевании бурсит у спортсменов, велики ли профессиональные риски будет интересно знать новичкам, любителям разных видов, их родителям, наставникам.
Причины образования бурсита у спортсменов
В кабинете хирурга людям, связанным со спортом, фитнесом приходится бывать часто. Они страдают от травм, растяжений, ударов, переломов.
По статистике бурсит у спортсменов обнаруживается чаще других заболеваний, связанных с суставами, опорно-двигательным аппаратом.
Причин воспаления синовиальной сумки достаточно много:
- огромные нагрузки на суставы на тренировках, показательных выступлениях, соревнованиях;
- травмы, ушибы;
- выполнение монотонных движений в однообразной позе.
В силу обозначенных причин в группы опасных видов спорта, при занятиях которыми появляются проблемы с суставами, синовиальными сумками, относятся:
- футбол;
- легкая атлетика: бег, прыжки;
- велоспорт;
- теннис;
- лыжи;
- баскетбол;
- метание;
- гребля;
- плавание.
Частое получение травм при достижении высоких результатов заставляет многих отказываться от дальнейших тренировок, занятий для сохранения здоровья, поэтому настолько злободневен вопрос, можно ли при бурсите заниматься спортом.
Удивительно устроен человеческий организм. В местах трения кости, рядом с суставами обнаруживается 140 синовиальных сумок.
Каждая может при определенных обстоятельствах воспалиться. У спортсменов, занимающихся различными видами спорта, страдает бурса определенного вида.
Развитие воспаления связано с частыми травмами определенной части тела, механическим раздражением суставов.
Занятия тяжелой атлетикой сопряжены с постоянными нагрузками на колени и ноги в целом.

Заболевание появляется в разном возрасте, напрямую зависит от интенсивности нагрузок, поднимаемого веса.
Общее заболевание роднит пловцов, метателей, акробатов, гребцов. Большая часть нагрузок у них ложится на плечевой пояс.
Около трети спортсменов периодически обращаются к врачу с жалобами на боли, отечность.
Даже при хорошей подготовке у профессионалов бурсит плечевого сустава развивается при наличии отягощающих факторов:
- неправильная техника;
- отсутствие восстановительных мероприятий после предыдущих травм;
- несоразмерность времени занятий и отдыха;
- травмы;
- слабость организма.
Спортсмены, которым приходится много бегать, подвержены падениям. В результате случаются ушибы.
Чаще других частей страдает колено. Несложно вычислить, что бурсит коленного сустава — заболевание, встречаемое в среде футболистов, бегунов, прыгунов.
В группу риска попадают лица, занимающиеся конькобежным спортом, акробатикой.
Бурсит локтевого сустава бывает у спортсменов, занимающихся теннисом. Монотонные движения приводят к воспалению бурсы, расположенной рядом с локтем.
При обострении любого заболевания посещать тренировки, участвовать в соревнованиях нельзя. Спорт при бурсите не позволит достичь победы, зато усугубит патологию.
Даже небольшие нагрузки в период острой формы заболевания, при обострении опасны. Спортсмену требуется покой, отдых, комплексное лечение.

Восстановившись окончательно, пловцы и футболисты, фигуристы и легкоатлеты решают самостоятельно, после бурсита спорт продолжить или уйти на отдых.
Многие не хотят оставлять любимое дело, поэтому становятся тренерами.
Для сохранения здоровья рекомендуется:
- следить за нагрузками;
- использовать по возможности защитные повязки;
- обрабатывать своевременно раны и ушибы.
При часто повторяющихся обострениях придется совсем отказаться от спорта, потому что в результате можно из спортсмена, стоящего на олимпийском пьедестале, превратиться в инвалида.

- Лечим острый бурсит без НПВС и гормонов
- Снятие боли уже через 1-2 сеанса!
- Без операции. Без рицидивов.
Дата публикации: 14.11.2018
Дата обновления: 13.02.2020
Все врачи клиники
- Почему и как развивается острый бурсит
- Когда уже точно пора бежать к врачу
- Острый бурсит локтевого сустава
- Острый бурсит коленного сустава
- Как продержаться до приема врача
- Что будет если не лечить
- Чем опасно самолечение
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
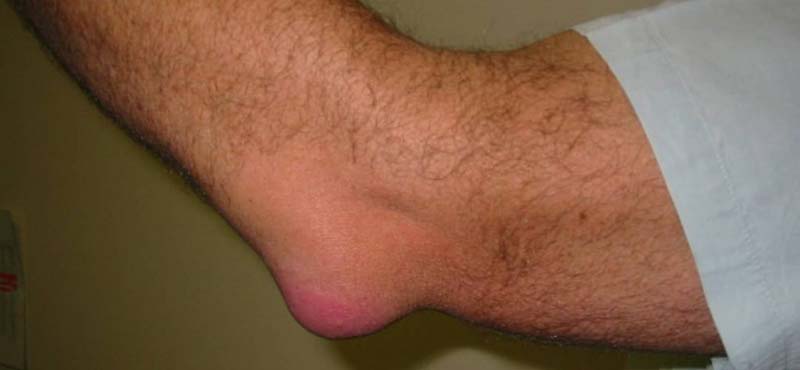
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
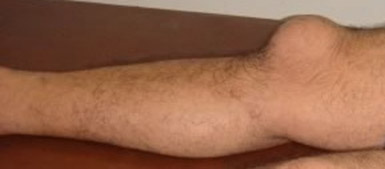
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.
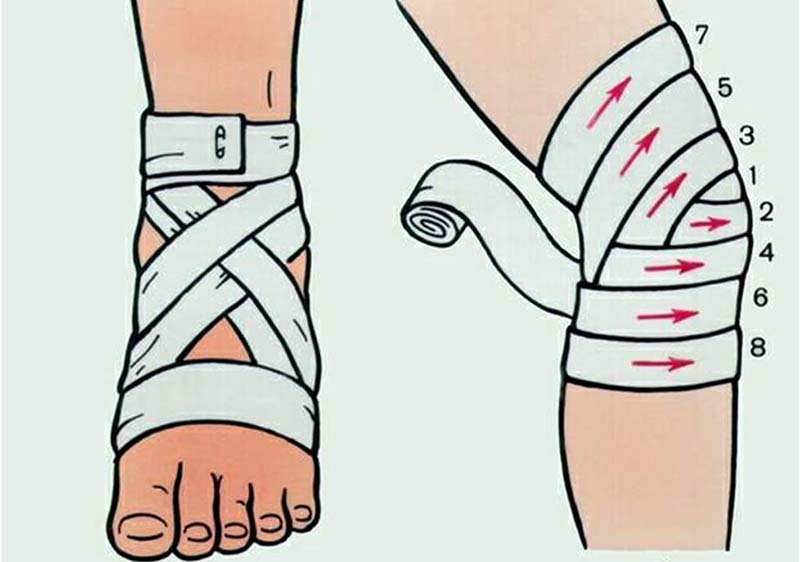
Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) – Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
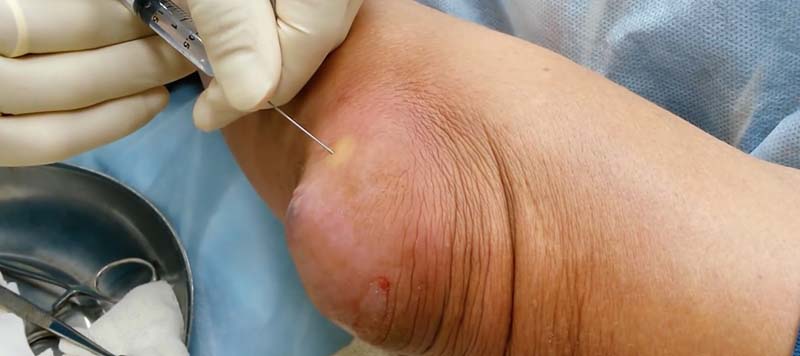
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
Читайте также:


