Миелиты при инфекционных заболеваниях
Этиология и патогенез. В большинстве случаев миелит является вторичным поражением нервной системы и развивается как последствие различных инфекционных заболеваний: скарлатины, кори, коклюша, гриппа, воспаления легких, рожи, тифа, дифтерии, ангины, кишечных инфекций (В. coli) и др. Миелит может быть вызван проникновением в центральную нервную систему возбудителей болезни или их токсинов. Острые миелиты, вызываемые первичным инфекционным поражением спинного мозга, встречаются редко. К первичным относят миелиты, вызванные вирусами.
Возбудители инфекции и токсины могут проникнуть в опивной мозг лимфогенным и гематогенным путями. Миелит развивается в любом возрасте. В детском возрасте полиомиелит встречается значительно чаще миелита. Переутомление, травма, охлаждение могут иметь значение способствующих факторов.
Патологическая анатомия. Микроскопически пораженные участки спинного мозга отличаются дряблостью, более мягкой консистенцией. Характерен рисунок бабочки расплывчатый, нечеткий. Пораженные участки выбухают и отличаются’ желтовато-красной или серовато-желтой окраской. Иногда миелитичеакий очаг распространяется диффузно на весь поперечник спинного мозга, иногда на одном поперечном разрезе имеются множественные рассеянные очажки или один очаг, который может иметь различную величину и форму.
Микроскопически отмечаются вошалительно-инфильтративные и дегенеративные изменения. Сосуды расширены, полнокровны. Наблюдаются периваскулярные, премущественно лимфоидные инфильтраты и небольшие кровоизлияния. Воспалительные изменения имеются и в мягкой оболочке спинного -мозга. Дегенеративные изменения выражаются заболеванием и гибелью нервных клеток и волокон. В связи с гибелью нервной ткани образуются пустоты или рубцовые очаги, состоящие из разросшейся нейроглии и соединительной ткани.

ОСТРЫЙ ИНФЕКЦИОННЫЙ МИЕЛИТ
Симптоматология. Болезнь развивается остро, начинаясь общим недомоганием, повышением температуры и ознобом. Появляется и быстро нарастает слабость ног. Больной ощущает в спине и ногах незначительные боли и парестезии, которые сменяются анестезией. Все эти явления быстро прогрессируют ,и через 2—3 дня достигают наивысшего развития. В отдельных случаях возможно апоплектиформное развитие заболевания, когда среди полного здоровья в течение нескольких часов развивается картина тяжелого поражения спинного мозга. Наиболее типичной формой является поражение всего поперечника спинного мозга — myelitis transversa. Характерные симптомы при этой форме: спастические параличи ног, проводниковые расстройства чувствительности, расстройства тазовых органов. Клиническая симптоматика в зависимости от уровня поражения различна. Часто развиваются пролежни, обычно в области крестца, больших вертелов, иногда на пятка(Х и других местах.
Если миелитический очаг не захватывает всего поперечника спинного мозга, отдельные симптомы могут быть выражены слабее или совсем отсутствовать. Так, вместо паралича в таких случаях наблюдаются парезы, вместо анестезии — гипестезии; расстройства сфинктеров могут быть очень незначительными, При рассеянных миелити- ческих очагах клиническая симптоматология может быть разнообразной в зависимости от локализации и выраженности очагов. В ряде случаев раапростанение процесса не ограничивается спинным мозгом, патологические очаги встречаются в различных отделах центральной нервной системы. В таких случаях дело идет о рассеянном миелоэнцефалите с очень пестрой симптоматикой. Течение. Заболевание развивается остро. Нервные расстройства достигают максимального развития в течение нискольких дней и остаются несколько недель или месяцев стационарными. Значительно реже встречается под- острое развитие болезни, когда симптомы нарастают в течение нескольких недель. Обратное развитие гёрй миелите происходит медленно и постепенно. Первой восстанавливается чувствительность и деятельность сфинктеров, позднее уменьшаются паретические явления. Постепенное улучшение может происходить в течение 1—2 лет.
Прогноз. Прогноз при миелите различен в зависимости от локализации и тяжести процесса. Возможен любой исход: выздоровление, улучшение, стационарное состояние, нарастание болезненных явлений и смерть. Существует некротическая форма миелита, при которой обратное развитие симптомов минимально или отсутствует. Лучший прогноз в тех случаях миелита, которые развиваются остро и не сопровождаются картиной полного поражения поперечника спинного мозга. Чем раньше появляются признаки обратного развития симптомов., тем лучше предсказание. Отсутствие улучшений в течение 6 месяцев болезни является плохим прогностическим признаком. Чем дольше продолжается лихорадочный период и нарастание явлений, тем серьезнее предсказание. Плохой прогноз имеется в случаях с восходящим распространением процесса: они обычно кончаются летально. Значительно ухудшает предсказание присоединение бронхопневмоний, цистита, пиелонефрита, больших пролежней. В подавляющем большинстве таких случаев наступает летальный исход.
Диагноз. Диагноз острого миелита ставят на основании явлений очагового (не системного) поражения спинного мозга, развившегося остро, с повышением .температуры. Часто это заболевание является осложнением какого- либо общего инфекционного процесса.
Лечение. В остром периоде болезни показано лечение антибиотиками (пенициллин, стрептомицин, тетрациклин, эритромицин, мицерин и др.), внутривенными вливаниями уротропина и салитропина. Одновременно с уротропином можно вводить по 0,5—1 мл 1% раствора колларгола. Рекомендуется и лечение салициловыми препаратами, потогонными. С самого начала болезни необходимо применять все меры для предупреждения пролежней. Положение больного надо часто менять и тщательно следить за чистотой. Показаны ванны, протирание камфарным спиртом кожи, особенно участков, опасных в отношении возможности образования пролежней.
Во избежание развития цистита катетеризация при задержке мочи должна проводиться в условиях самой строгой асептики. При стационарном состоянии или обратном развитии симптомов показано лечение теплыми ваннами, массажем, пассивной, а при возможности и активной гимнастикой, что имеет основное значение. Показано также долечивание на бальнео-грязевых курортах (Саки, Одесса, Евпатория).
Миелит — воспаление тканей спинного мозга. Данная патология в современной медицинской практике встречается нечасто, но представляет угрозу для здоровья и в сложных случаях приводит к инвалидности.
- Причины развития и классификация миелита
- Патогенез миелита
- Симптомы миелита
- Диагностика миелита
- Лечение миелита
- Профилактика и прогноз миелита
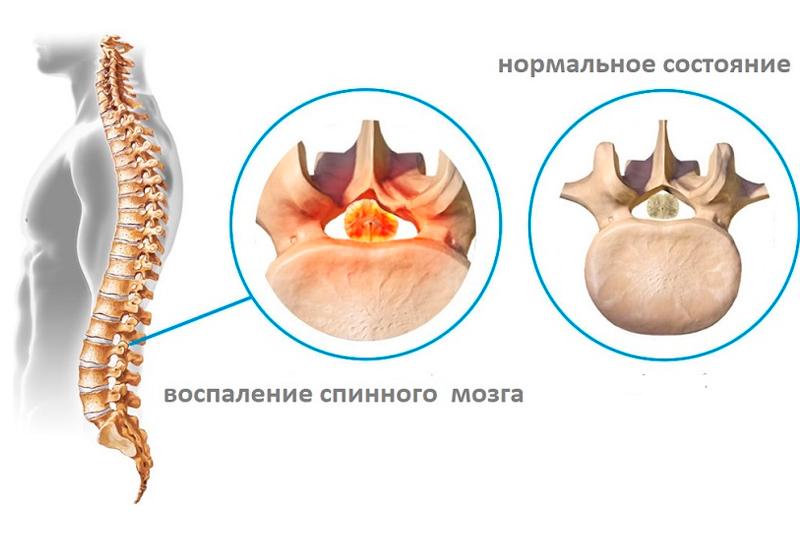
Может иметь различные места локализации: охватывать весь спинной мозг или несколько его отделов. Чаще всего наблюдается поперечный миелит, называемый иногда очаговым. Поперечный тип миелита проще других поддается лечению, но несет не меньший риск для работоспособности пациента, поскольку нарушает целостность тканей спинного мозга.
Причины развития и классификация миелита
Миелит может быть спровоцирован разнообразными причинами и может протекать по разным сценариям. Чаще всего причиной его развития становится инфекция. К возбудителям относится грипп, скарлатина, тиф, полиомиелит, пневмония, бешенство, корь и прочие заболевания инфекционного характера. Следствием подобных состояний чаще всего становится поперечный миелит — воспаление в наиболее острой форме.
Вторая причина, по которой начинается развитие миелита — это интоксикация, влекущая за собой воспаление. Кроме того, следует рассматривать в качестве причины миелита травмы, которые затронули спинной мозг, неправильно выполненные инъекции препаратов и пункции.
Помимо основных причин, указанных выше, в их числе могут быть такие факторы, как гипотермия и всевозможные иммунодепрессивные состояния.
По этиологии миелит классифицируется на пять видов:
- вирусный;
- инфекционный;
- травматический;
- токсический;
- поствакцинальный миелит.
По механизму своего развития заболевание разделяют на первичный и вторичный тип. При этом вторичный миелит — следствие других заболеваний.
По длительности течения миелит дифференцируют на три основных типа: острый, подострый и классический. Выделяют несколько типов данного воспаления и по распространенности. Это диффузный, многоочаговый и ограниченный миелит. Поперечный миелит в этой классификации принадлежит к ограниченному, так как представляет собой небольшой очаг заболевания.
Патогенез миелита
Острый миелит может возникать гематогенным путем в том случае, когда происходит нарушение гематоэнцефалического барьера. Поражение, которое при данном типе заболевания претерпевает спинной мозг, имеет лимфогенное происхождение. Переходя по корешкам и нервам, патология достигает эпидурального пространства. Далее она продвигается по лимфатическим путям, находящимся в твердой оболочке мозга, и распространяется уже на все субарахноидальные пространство. Вместе с этим происходит поражение окружающий тканей и в результате воспаление расходится уже на весь спинной мозг.
Токсический миелит подразумевает дегенеративное нарушение в тканях. В подобных случаях специалисты нередко диагностируют не миелит, а миелоз — комбинированный склероз, связанный с нехваткой витаминов, в частности витамина В12. В этом случае главным образом страдают задние и боковые столбы спинного мозга.
Симптомы миелита
Среди признаков этого неврологического нарушения в первую очередь появляются симптомы, характерные для любого воспаления в организме. Это температура тела, часто поднимающаяся до 39-40 градусов и более. Одновременно с этим может возникать обычная для повышенной температуры ломота в костях, озноб, ощущение усталости и общего недомогания. В связи с этим первые признаки миелита часто принимаются за типичные симптомы простуды.
Неврологические нарушения становятся заметны позже, когда поражение проявляет себя болевыми ощущениями в месте воспаления. Особенно сильную боль провоцирует поперечный миелит. Дискомфортные ощущения распространяются не только на зону спины, но и на конечности, иррадиируя во внутренние органы.
Набор признаков миелита зависит от его стадии и места развития. К примеру, такой симптом, как потеря чувствительности, сильное онемение и парез ног наблюдаются в случаях, когда болезнь поражает поясничный отдел. Сопутствуют указанным состояниям отсутствие рефлексов и нарушение функционирования внутренних органов малого таза.
Если миелит локализуется в шейном отделе, то его главный симптом — затруднение дыхания, нарушение речи, боль во время проглатывания. Проявляется и общее недомогание, головокружение и слабость.
Миелит грудного отдела позвоночника выражается скованностью движений и наличием патологических рефлексов. При этом может возникать нарушение в работе некоторых органов.
При обнаружении подобных симптомов, важно сразу обратиться за профессиональной помощью, поскольку длительное бездействие усугубляет проблему в результате стремительного развития заболевания. Чем сильнее поражение тканей, тем сложнее вернуть спинной мозг в прежнее состояние, так как его структура может измениться необратимо. Это грозит потерей трудоспособности и возможности полноценно двигаться.
Диагностика миелита
При подозрении на миелит обязательной процедурой является люмбальная пункция для проведения анализа спинномозговой жидкости. О наличии воспаление говорят его следы и отсутствие белка. Это же исследование позволяет выявить присутствие микроорганизмов в жидкости, означающих, что позвоночник поразила инфекция.
Помимо пункции пациента отправляют на магнитно-резонансную томографию или же томографию с использованием контрастирования. Как правило, достаточно одного из этих исследований, выбранного на усмотрение врача. Необходимыми мерами являются применение субокципитальной миелографии и анализ на выявление микроорганизмов и иных возбудителей патологий в спинномозговой жидкости.
Поскольку миелит может быть следствием большого количества процессов, нужно провести дифференциальную диагностику для точного исключения таких заболеваний, как рассеянный склероз, спинальный инсульт, кистозный арахноидит и другие патологии со схожими на первый взгляд симптомами.
Кроме указанных состояний необходимо убедиться, что у больного не наблюдается эпидурит — заболевание с не менее похожей клинической картиной, требующее оперативного вмешательства. В сложных ситуациях может потребоваться дополнительное исследование, когда врач назначает проведение эксплоративной ламинэктомии. Диагностика эпидурита подразумевает изучение пораженных тканей на предмет гнойных очагов, корешковых болей и синдрома нарастающей компрессии вещества спинного мозга, что и отличает это заболевание от миелита.
Необходимо дифференцировать миелит с острым полирадикулоневритом Гийена-Барре, что отличается от него отсутствием проводниковых нарушений нарушений работы таза и явлений спастического характера.
Опухоли спинного мозга, которые потребуется исключить при диагностировании, имеют свои характерные отличия: медленное течение, четко определенную стадию корешковых болей, блок при ликвородинамических пробах, белково-клеточные диссоциации в цереброспинальной жидкости.
Исключая гематомиелию и гематорахис, нужно знать, присутствует ли среди симптомов повышенная температура тела, так как именно ее отсутствие, сочетающееся с внезапным возникновением и быстрым развитием — признак этих заболеваний. Гематомиелия вызывает поражение серого вещества, а при кровоизлиянии под его оболочки у пациента наблюдаются менингеальные симптомы. Подобные патологии часто развиваются вследствие травм.
Острое поперечное поражение требует исключения нарушения спинномозгового кровообращения и рассеянного склероза, хотя последний всегда сопровождается такими признаками, как поражение белого вещества в отдельных участках, рассеянное поражение не только спинного, но также и головного мозга, уменьшение интенсивности симптомов спустя несколько суток.
Миелит нуждается в дифференциации и с хроническим менингомиелитом, отличающимся медленным прогрессированием при нормальной температуре. Менингомиелит бывает обусловлен сифилисом, выявляемым при помощи серологических реакций.
Лечение миелита
Лечение миелита зависит от того, как сильно затронут спиной мозг и какой его сегмент поразило воспаление. Острый миелит — наиболее сложная и тяжелая форма заболевания, при которой пациенту требуется срочное хирургическое вмешательство. Операция позволяет устранить давление на позвонки и спинномозговой канал, приводящее к болезненным ощущениям. Высокая температура, сопровождающая миелит, снимается курсом антибиотиков и снятием воспаления.
Любой миелит нуждается в срочном лечении, иначе двигательная функция может быть утрачена навсегда. В курс терапии миелита, проводимой с уже лежачими больными, входят мероприятия по борьбе с пролежнями: обработка кожи камфорным маслом, регулярная смена постельного белья, подкладывание резиновых колец. Если пролежни все-таки появляются, проводится иссечение поврежденных тканей и наложение повязки с мазью Вишневского, пенициллиновой или тетрациклиновой. Профилактика новых пролежней проводится с помощью ультрафиолетового облучения области ягодиц, крестца и стоп.
Наряду с пролежнями у пациентов может возникать расстройство работы органов малого таза. Причина указанных сбоев — восходящая урогенитальная инфекция, сопровождающая миелит, которая также нуждается в контроле и соответствующем лечении. Вначале для вывода мочи применяют антихолинэстеразные препараты. При их неэффективности необходима катетеризация и промывание мочевого пузыря растворами антисептического действия.
Чтобы вернуть пациенту возможность полноценно двигаться, врач назначает дибазол, прозерин и витамин В. Прием этих лекарств чаше всего сочетается с пассивной гимнастикой и лечебным массажем.
Миелит в любой форме — это воспалительное заболевание, при котором требуются максимальные дозы антибиотиков широкого действия. Для уменьшения интенсивности болей применяются антипиретики одновременно с АКЛТ по 40 ЕД два раза в день 2-3 недели и глюкокортикоидными гормонами по 50-100 мг в день. Последние могут быть заменены на дексаметазон или триамцинолон.
Профилактика и прогноз миелита
Специфической профилактики в данном случае не существует. Учитывая, что миелит представляет собой последствие других заболеваний, травм и разного рода вмешательств, профилактикой в данной ситуации целесообразно считать предупреждение болезней, что будут его причинами. К ним относятся инфекционные заражения: полиомиелит, паротит, корь и им подобные. В качестве одного из средств борьбы с ними специалисты рекомендуют вакцинацию. К профилактическим мерам можно причислить и своевременное лечение других инфекционных заболеваний при появлении их первых симптомов.
Прогноз зависит от того, насколько тяжело был поражен спинной мозг пациента. При своевременном адекватном лечении улучшение наступает через полгода, а полное восстановление — спустя 1-2 года. Если же положительной динамики к этому сроку не наблюдается, следует говорить об инвалидности.
Значительную роль играет и область локализации. Так верхнешейный миелит может стать прямой причиной летального исхода. Грудной и поясничный миелит без своевременного диагностирования и грамотной терапии приводит к потере двигательной функции нижних конечностей. Прогноз значительно удушается, если миелит сопровождается присоединением других патологий: цистита, пиелонефрита, пневмонии и частыми обширными пролежнями.

Спинной мозг и его оболочки – это одна из важнейших структур человеческого организма, так как без ее нормальной работы человек не сможет полноценно наслаждаться своей жизнью и все стандартные для большинства людей дела становятся практически невозможными и недоступными. Иногда в его работе возникают расстройства и нарушения, например, миелит – от этого никто не застрахован. Человеку, который ответственно и бережно относится к собственному здоровью, стоит ознакомиться с основными заболеваниями спинного мозга, способами их лечения и профилактики.
Что такое миелит и какими бывают причины его возникновения?
Миелит – это патологическое состояние, при котором наблюдается воспаление спинного мозга. Оно поражает все его оболочки и структуры. Достоверные причины возникновения заболевания точно не известны. Примерно у половины больных данное расстройство возникает при условии предварительного перенесения несложных вирусных инфекций.
Острый поперечный миелит может развиться у людей, которые болеют рассеянным типом склероза или бактериальной инфекцией. В группу риска относятся те личности, которые имеют стойкую зависимость от внутривенного приема серьезных наркотических веществ (героина и амфетамина). В таком случае миелит возникает в качестве аллергической реакции на наркотические препараты.
Основные виды миелита
У людей, которые подвержены к возникновению заболеваний спинного мозга, миелит бывает нескольких видов:
- Вирусный миелит возникает в большинстве случаев развития воспалительных процессов в отделах спинного мозга. Расстройство чаще всего провоцируют такие вирусы, как грипп, бешенство, Коксаки и многие другие;
- Инфекционный миелит является спутником развития гнойного менингита, возбудителем которого является специфическая инфекция. Данный тип заболевания проявляется у людей, которые болеют сифилисом, бруцеллезом, корью или брюшным тифом. Оболочки спинного мозга могут поражаться при травматизации какого-либо отдела позвоночника или же с общим потоком крови от зараженных органов к спинному мозгу;
- Травматический миелит появляется в случае перенесения открытых или же закрытых травм области спины или шеи, а также вспомогательного воздействия бактериальной инфекции на оболочки мозга;
- Токсический тип болезни может развиться под активным воздействием тяжелых химических веществ на человеческий организм (ртуть, свинец и многие другие);

Миелит спинного мозга возникает в качестве аллергической реакции на предварительную вакцинацию;- Острый поперечный миелит проявляется, когда при медикаментозном лечении не удалось вовремя отыскать основную причину его возникновения. Такую ситуацию может существенно усугубить непредвиденный сбой в работе иммунной системы человека, при которой нарушаются все оболочки спинного мозга.
Симптомы развития миелита
Залогом быстрого выздоровления от миелита является своевременная диагностика, в процессе которой анализируются симптомы и проявления:
- Острый миелит сопровождается наличием неприятных болевых ощущений в области спины или шеи;
- Частичное онемение различных отделов позвоночника и нижних конечностей;
- Чувство слабости в мышцах и теле, общее недомогание, потеря аппетита;
- Симптомы общего паралича;
- Частичная потеря чувствительности разных отделов организма;
- Непроизвольное мочеиспускание;
- Расстройства в работе желудочно-кишечного тракта;
- Значительное повышение температуры тела.
Каждый вид и стадия заболевания может иметь свои характерные симптомы. В случае наличия острого очагового миелита, который проникает во все оболочки мозгового вещества, больные наблюдают ярко выраженные болевые ощущения грудного отдела спины, а также онемение конечностей и расстройства в работе органов малого таза.
Распространенная форма миелита (или рассеянный миелит) сопровождается болевыми ощущениями по всему телу, нарушением кровообращения и спазмами органов таза. Хроническая стадия недуга проявляется в качестве инфицирования органов малого таза и последующего заражения крови больного.
Лучевой тип болезни возникает на фоне приобретенного радиационного облучения и может проявляться в течение периода длительностью от шести месяцев до нескольких лет. Основные симптомы полностью зависят от расположения места на теле человека, которое было сильнее подвержено воздействию источника радиации. Здесь в основном наблюдается слабость, онемение и неприятные болевые ощущения.
Прогнозы и стандартное течение недуга

В медицинской практике существует несколько типов сценариев, как будет развиваться и излечиваться миелит при определенных обстоятельствах:
- Благоприятный прогноз, обязательным для которого является своевременное лечение. Такое течение характеризуется предотвращением или истечением периода обострения миелита, состояние больного постепенно стабилизируется и улучшается его самочувствие.
- В случае острого поперечного миелита, заболевание может полностью сохранять и активировать проявления на протяжении всей последующей жизни человека. Происходит без существенного ухудшения самочувствия, оболочки спинного мозга полностью восстанавливают свою структуру.
- Неблагоприятный исход наблюдается, если не проводилось правильно и своевременное лечение. В таком случае постепенно поражаются все оболочки спинного мозга вплоть до грудного и шейного отдела позвоночника, инфекция может перейти в головной мозг.
Особенности лечения миелита спинного мозга
Грамотное лечение – это залог полноценного выздоровления и улучшения состояния больного человека, иногда сохранение его жизни. Согласно стандартным международным медицинским протоколам и документам, лечение миелита обязательно включает в себя такие этапы:
- Срочное помещение больного в стены медицинского учреждения, где обычно проводится предварительная диагностика, сбор жалоб и симптомов, а также сдача основных клинических анализов.
- Прием антибиотиков назначается, если оболочки и спинномозговая жидкость не являются зараженными бактериями. Такой метод позволяет предотвратить и исключить последующее инфицирование спинного мозга.
- При наличии симптомов, связанных с нарушением работы органов малого таза, больному показано частое опорожнение организма и прием мочегонных препаратов.
- Вирусный и аллергический миелит требует приема гормональных препаратов в больших дозах, назначенный на достаточно длительный срок.
- Постоянный и правильный уход за внешними кожными покровами для предотвращения возникновения пролежней и нагноений.
- Если у больного наблюдаются сильные и нетерпимые болевые ощущения, ему можно вводить в организм сильнодействующие обезболивающие препараты наркотического или не наркотического происхождения.
- При наличии значительного повышения температуры тела, больному назначаются жаропонижающие препараты и лекарственные средства, которые укрепляют иммунную систему.
Важную роль в выздоровлении играет финальный восстановительный этап. В это время важно в достаточном количестве принимать витамины, минеральные комплексы, а также участвовать в проведении реабилитационных мероприятий, частью которых могут быть:
- Занятия лечебной физкультурой;
- Посещение сеансов массажа;
- Проведение физиотерапевтических процедур.
Профилактические меры
С целью гарантированного предотвращения повторного возникновения миелита, нужно регулярно проводить всевозможные профилактические мероприятия, обязательными элементами которых являются:
- Поддержание нормального рациона питания и соблюдение строгого режима дня;
- Регулярные занятия спортом и умеренные физические нагрузки;
- Избегание всевозможных травм и поражений спины и шеи;
- Своевременное лечение любых воспалительных процессов и устранение очагов инфекции в организме.
Таким образом, миелит – это серьезное заболевание, которое поражает все оболочки спинного мозга в различных его отделах (вплоть до грудного и шейного), а также требует высококвалифицированного диагностирования и своевременного лечения.
Симптомы миелита
- Нарушения чувствительности в туловище и конечностях:
- снижение или полное отсутствие температурной, болевой чувствительности кожи, а также нарушение восприятия положения частей тела друг относительно друга при закрывании глаз.
- повышенная чувствительность кожи.
- Слабость в конечностях, вплоть до полной невозможности двигательной активности в конечностях и туловище.
- Повышение мышечного тонуса в конечностях.
- Недержание мочи и кала (или их задержка).
- Симптомы, связанные с воспалительным процессом в организме:
- общее недомогание;
- повышение температуры тела до 38-40° С;
- слабость;
- повышенное потоотделение.
Формы
Причины
- Инфекции:
- специфически поражающие спинной мозг (например, полиомиелит (вирусная инфекция, поражающая двигательные нервные клетки шейно-грудного отдела спинного мозга));
- поражающие весь организм, в том числе и спинной мозг (например, корь (вирусная инфекция, проявляющаяся кашлем и мелкоточечной сыпью на коже и слизистой полости рта), скарлатина (бактериальная инфекция, проявляющаяся сыпью с последующим отрубевидным шелушением кожи) и др.).
- Травмы спинного мозга.
- Интоксикации (солями тяжелых металлов, органическими растворителями, спиртами).
- Демиелинизирующие заболевания (связанные с распадом оболочек волокон нервных клеток), такие как рассеянный склероз (заболевание, при котором в головном и иногда в спинном мозге возникают мелкие очаги демиелинизации), оптикомиелит Девика (сочетание очагов демиелинизации в спинном мозге и зрительном нерве).
Врач невролог поможет при лечении заболевания
Диагностика
- Анализ жалоб и анамнеза заболевания:
- как давно появились нарушения чувствительности, слабость в конечностях, недержание мочи и кала;
- предшествовало ли появлению этих симптомов какое-либо событие (инфекционное заболевание, травма спины, эпизод снижения остроты зрения с последующим восстановлением, отравления).
- Неврологический осмотр:
- определение границы нарушения чувствительности: особенно обращают внимание на кожный рисунок нарушения чувствительности по проводниковому типу (с горизонтальной границей на поверхности тела);
- оценка силы в конечностях;
- оценка мышечного тонуса;
- определение наличия недержания мочи и кала.
- Анализ крови: возможно наличие признаков воспаления (увеличение скорости оседания эритроцитов, увеличение количества лейкоцитов (белых клеток крови), увеличение С-реактивного белка и фибриногена).
- Анализ крови на наличие антител к инфекциям.
- Люмбальная пункция: с помощью специальной иглы делается пункция (прокол) субарахноидального пространства спинного мозга на поясничном уровне (через кожу спины) и забирается 1-2 мл ликвора (жидкости, которая обеспечивает питание и обмен веществ в головном и спинном мозге). В ликворе возможны признаки воспаления, а также обнаружение антител (специальных белков), направленных против собственных тканей (при аутоиммунных заболеваниях).
- ЭНМГ (электронейромиография): с помощью этого метода можно оценить способность спинного мозга проводить нервные импульсы, а при нарушении его функции можно выявить уровень, на котором произошло поражение.
- МРТ (магнитно-резонансная томография) спинного мозга: позволяет послойно изучить строение спинного мозга, оценить размеры и локализацию воспалительного очага.
- Возможна также консультация нейрохирурга.
Лечение миелита
- Госпитализация в неврологическое отделение.
- Строгий постельный режим.
- Антибактериальная и противовирусная терапия.
- Обезболивающие и жаропонижающие препараты при повышении температуры тела.
- Гормональные противовоспалительные препараты.
- Катетеризация мочевого пузыря (введение в него трубки через мочевыводящие пути для выведения мочи) или наложение эпицистостомы (введение трубки в мочевой пузырь через разрез кожи над лобком): необходимо создать адекватный мочи.
- Препараты, снижающие мышечный тонус (при его повышении).
- Лечебная физкультура, физические упражнения в постели: предупреждение развития пролежней (нарушение питания кожи от сдавления у длительно лежащих больных) и контрактур (необратимое нарушение подвижности в суставах парализованных конечностей).
Осложнения и последствия
- Развитие пролежней (нарушение питания кожи от сдавления у длительно лежащих больных) и контрактур (необратимое нарушение подвижности в суставах парализованных конечностей).
- Стойкий неврологический дефект (отсутствие восстановления): параличи (невозможность активного движения в конечностях и туловище), недержание кала и мочи.
Профилактика миелита
- Целесообразно проводить вакцинопрофилактику инфекционных заболеваний, способных вызывать миелит:
- полиомиелит (вирусная инфекция, поражающая двигательные нервные клетки шейно-грудного отдела спинного мозга);
- паротит (вирусное заболевание, поражающее слюнные железы);
- корь (вирусная инфекция, проявляющаяся кашлем и мелкоточечной сыпью на коже и слизистой полости рта).
- Остальные причины развития миелита предугадать невозможно.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача невролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


