Мрт снимки при артрозе
Этот недуг – один из самых распространённых на Земле. Без должного внимания и лечения он может стать причиной инвалидизации и снижения качества жизни.
- Дмитрий Борисович, что такое артроз?
Это хроническое прогрессирующее заболевание суставов, при котором происходит размягчение, а впоследствии – разрушение хряща. В дальнейшем патологический процесс охватывает другие анатомические структуры сустава, в частности, капсулу, связки, сухожилия, мышцы и костную ткань.
Артроз распространён по всему миру. Им страдает около 7 % всего населения планеты. Начало заболевания приходится на 35-40-летний возраст. После 60 лет артроз встречается приблизительно у 80% людей.
Да, это синонимы. Добавлю ещё одно – артрозоартрит (не путать с артритом, при котором воспалительный компонент выходит на первый план).
- Каковы причины развития артроза?
Нужно различать первичный и вторичный артроз. Первичный развивается без каких-либо фоновых заболеваний либо травм. Обычно он встречается у лиц среднего и пожилого возраста.
Вторичный артроз появляется после травм области сустава (ушибов, переломов, вывихов) или на фоне сопутствующих болезней (например, ревматоидного артрита, подагры, системной красной волчанки и ряда других).
Читайте материалы по теме:
К факторам, ускоряющим развитие артроза, относятся:
- чрезмерные физические нагрузки (например, спортивные, профессиональные);
- возраст старше 40 лет.
- Какие суставы поражаются артрозом чаще всего?
Если говорить о первичном артрозе, то по убыванию это коленный, тазобедренный, несколько реже плечевой, наиболее редко локтевой, лучезапястный сустав. Существуют и гендерные различия: например, артроз мелких суставов кисти встречается у женщин в 10 раз чаще, чем у мужчин.
Некоторые виды артрозов имеют свои специальные ортопедические названия: гонартроз (артроз коленного сустава), коксартроз (артроз тазобедренного сустава), омартроз (артроз плечевого сустава).
Частота поражения того или иного сустава меняется, если артроз развивается на фоне другого заболевания. Например, если человек получил травму локтевого или лучезапястного суставов (в которых по статистике артроз развивается реже всего), то вероятность и скорость формирования артроза увеличивается.
- По каким признакам можно заподозрить артроз?
Доктор проводит подробный опрос и осмотр пациента, особое внимание уделяя области поражённого сустава, чтобы установить перечисленные выше проявления, болевые точки.
После осмотра назначается рентгенография сустава. При подозрении на наличие артроза или для получения дополнительной информации о суставе врач также может рекомендовать проведение КТ или МРТ сустава.
Подробнее об МРТ сустава читайте в нашей статье
В некоторых случаях (в частности, при признаках наличия в полости сустава жидкости) может выполняться пункция сустава – прокол его капсулы и забор содержимого с последующим его анализом.
- В чём заключается лечение артроза?
Оно включает в себя следующие принципы. Больного обучают подходящему ортопедическому режиму: сюда относится уменьшение нагрузок, ускоряющих развитие заболевания; лечебная физкультура; ношение определённых фиксаторов для сустава; физиотерапевтические процедуры (в частности электрофорез, магнитотерапия, ударно-волновая терапия).
Используется и лечение артроза медикаментами. Среди них нестероидные противовоспалительные препараты, некоторые миорелаксанты, витамины, хондропротекторы.
Отдельным видом терапии являются внутрисуставные инъекции. Что при этом вводится в сустав? Это обогащённая тромбоцитами собственная плазма крови пациента; препараты гиалуроновой кислоты. Эти средства в определённой степени питают и защищают хрящ.
- Кто лечит артроз?
Это во многом зависит от причины артроза. Пациент, впервые столкнувшийся с болью в суставе, не знает, какая именно у него патология. Пока причина не установлена, помощь может оказывать терапевт, хирург, травматолог-ортопед. После уточнения природы артроза пациентом занимается соответствующий специалист – ревматолог, травматолог-ортопед.
Читайте материалы по теме:
- Можно ли при артрозе заниматься спортом?
Я бы сказал, физической культурой, а не спортом. При артрозе очень важна дозированность, направленность нагрузок на сустав. Решить вопросы о виде физических нагрузок, их интенсивности, режиме занятий поможет лечащий врач и врач лечебной физкультуры.
- Что нужно делать, чтобы артроз не развился? В чём заключается профилактика?
В первую очередь устранить предрасполагающие факторы: снизить массу тела; исключить тяжёлые физические нагрузки или делать перерывы при такой работе. Важно оптимизировать питание: рацион должен быть сбалансирован по всем питательным веществам, надо достаточно пить.
Подробнее о правилах здорового питания можно узнать здесь
Необходимо регулярно заниматься физкультурой: правильные движения и нагрузки благотворно сказываются на суставах и мягких тканях.
Также нужно своевременно обращаться к доктору при появлении любых, в том числе и не связанных напрямую с суставами, жалоб; лечить имеющиеся заболевания. Следует избавиться от вредных привычек.
Записаться на приём к специалистам можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Энвер Алиев
Беланов Дмитрий Борисович
Выпускник лечебного факультета Рязанского государственного медицинского университета 2010 года.
В течение 7 лет работал в отделении экстренной травматологии больницы скорой помощи.
Артроз – это дегенеративное заболевание суставов, в процессе которого разрушается хрящевая прослойка. Прогрессирование болезни вызывает деформацию сустава. При остеоартрозе хрящи не выдерживают нагрузки и начинают разрушаться. Окружающие ткани воспаляются и опухают. Болевые ощущения появляются во время нагрузки и проходят в состоянии покоя.
Диагностика артроза суставов поможет определить степень поражения и распространения патологического процесса, подобрать соответствующее лечение. Врач-ревматолог подскажет, какие анализы сдаются для выявления и последующего эффективного лечения остеоартроза.
Первые признаки патологии
Артроз развивается постепенно. Первые признаки его появления можно спутать с другими заболеваниями суставов. Степень выраженности болевого синдрома зависит от причины развития патологии. Симптомы артроза:
- Тугоподвижность сустава;
- Наличие хруста;
- Боли механического характера (возникают при движении);
- Стартовая боль (возникает в начале ходьбы);
- Ночные боли.
Деформация происходит после перехода заболевания в более тяжёлую стадию – гонартроз. Разрушение хрящевой ткани оголяет кость в некоторых участках сустава. Из-за этого костная ткань начинает разрастаться по периферии.
Виды исследований и критерии диагностики
Установить правильный диагноз, определить форму и тяжесть течения заболевания может только врач-ревматолог. Он проводит комплексную диагностику (обследование больного). Комплексное обследование включает:
- Сбор анамнеза заболевания;
- Рентгенологическое обследование;
- Лабораторная диагностика;
- Инструментальные исследования;
- Другие специальные исследования.

Опрос больного начинается с установления паспортных данных и места проживания, которые вносятся на первую страницу истории болезни. Уточняется род занятий пациента, есть ли у него группа инвалидности, состоит ли на учёте у других специалистов.
Уточнение истории развития самого артроза. Информация включает данные в период от начала заболевания до дня сбора анамнеза. Врач должен детализировать каждую жалобу. Кроме названных пациентом жалоб, врач определяет наличие других по определённому плану (при осмотре больного).
Расспрос пациента о других перенесенных заболеваниях, вредных привычках пациента и наследственности.
Одним из лучших методов диагностики является рентгенография. На основании снимка можно определить артроз и его степень. Рентген ярко показывает любые костные изменения и наличие деформации в суставе. На снимке видны размеры суставной щели, наличие уплотнений и остеофитов (шипов) возле повреждённого сустава.
Минусом метода является то, что увидеть изменения можно только в костях. Рентгенография не позволяет определить состояние окружающих мягких тканей. Поражение капсулы сустава, его хряща и мениска на рентгеновском снимке не определить.
Для подтверждения диагноза пациенту стоит пройти ряд лабораторных анализов. Это клинический и биохимический анализы крови, общий анализ мочи для исключения возможного поражения почек.
Клинический анализ крови при артрозе. Для такого вида диагностики кровь берётся из пальца. При артрозе особых отклонений в анализе не будет. Иногда отмечается небольшое увеличение скорости оседания эритроцитов (СОЭ) – не больше 20 мм.
Если же выявляется повышенное СОЭ (больше 20 мм) в совокупности с ночными болями в области сустава, это может говорить о начале развития ревматического воспаления. На инфекционно-воспалительный процесс указывает повышенное содержание лейкоцитов в крови (свыше 9,0 × 10^9 ед./л). Но точных данных клинический анализ крови дать не может, он только уменьшает круг заболеваний для дифференциальной диагностики.
Биохимический анализ крови. Для этого исследования кровь берут из вены рано утром, натощак, пить можно только негазированную воду. Анализ помогает специалисту чётко определить разницу между дегенеративным и воспалительным заболеваниями, а также установить правильный диагноз: артроз или артрит.
Биохимические анализы крови при артрозе учитывают изменения по 3 параметрам:
- С-реактивный белок;
- Сиаловые кислоты;
- Фибриноген.
С-реактивный белок в крови повышается во время любого воспаления. Его значение может достигать 400 мг/л в острый период. Его уровень зависит от тяжести течения заболевания. В норме содержание С-реактивного белка в крови – до 5 мг/л.
Локализация воспаления в соединительных тканях вызывает увеличение количества сиаловых кислот. В норме их концентрация колеблется в пределах от 2,0 до 2,33 ммоль/л. Их содержание увеличивается в случае развития ревматоидного артрита или полиартрита любой этиологии.

Фибриноген – белок свёртываемости крови. В норме содержание – не более 2 – 4 г/л в крови. Его количество увеличивается во время ревматоидного воспаления. Высокое содержание фибриногена способно вызывать образование тромбов в сосудах, которые могут явиться фактором развития ишемических изменений.
Общий (клинический) анализ мочи – один из наиболее частых методов диагностики различных заболеваний. Позволяет определить до 20 факторов, которые помогают в установлении правильного диагноза.
Подготовка к сдаче анализа:
Цвет мочи в норме должен быть от соломенного до насыщенно жёлтого. Потемнение жидкости и наличие в ней лейкоцитов (более 6 клеток в поле зрения) говорит о сопутствующем поражении почек.

К инструментальным методам диагностики относятся:
- Компьютерная томография (КТ);
- Магнитно-резонансная томография (МРТ);
- Ультразвуковое исследование (УЗИ).
Компьютерная томография – более усовершенствованная методика рентгенографии. Для её проведения тоже применяются рентгеновские лучи. Отличие в том, что при КТ томограф делает серию снимков изнутри сустава (похожих на срез ствола дерева).
Изображение выходит подробней и объёмней. По информативности, диагностика с помощью КТ уступает МРТ и проводится только в том случае, если пациенту нельзя провести МРТ (при наличии кардиостимулятора в сердце, работу которого могут нарушить магнитные волны).
Магнитно-резонансная томография – метод диагностики с применением магнитных волн. На снимке они отражают самые мелкие из деталей сустава. МРТ коленного сустава наиболее точна даже на ранних стадиях заболевания, так как метод способен выявить первые изменения в хряще и повреждение связок, которые нельзя обнаружить при обычной рентгенографии.
Ультразвуковое исследование – метод диагностики, позволяющий увидеть изменения в мягких тканях сустава. УЗИ коленного сустава при артрозе позволяет обнаружить истончение хрящевой ткани, изменение количества жидкости в суставе при артрите.
Результат полученных данных УЗИ сустава напрямую зависит от квалификации доктора, так как информация является субъективной.
Своевременная диагностика артроза суставов является залогом успешного лечения. Она позволит провести точную дифференциальную диагностику, которая исключит другие похожие заболевания.
Лабораторные методы исследования подскажут общее состояние организма и наличие сопутствующего поражения других органов. Инструментальная методика обследования поможет определить степень и тяжесть поражения суставов. Комплексная диагностика даст пациенту шанс на полное восстановление работы суставов.
Что необходимо знать об остеоартрозе
- Заболевание с поражением одного или нескольких суставов
- Остеоартрит (остеоартроз) - важная проблема социальной медицины
- Частота более 80% у людей в возрасте 65 лет и старше
- Наиболее частая локализация манифестации дегенеративно дистрофического заболевания суставов: тазобедренный сустав, коленный сустав, кисти (остеоартроз тазобедренного сустава, остеоартроз коленного сустава, остеоартроз кистей рук)
- Клинические симптомы охватывают гетерогенную группу заболеваний, все из них поражают ткани суставов ( дегенеративные заболевания суставов )
- Следствие механических или биологических причин, которые нарушают баланс разрушения и синтеза хрящевой ткани и субхондральной кости.
Первичная форма: идиопатическая.
Вторичная форма: посттравматическая
- Воспалительный процесс
- Сочетание с врожденными нарушениями
- Нейропатия.
Особые формы: эрозивный остеоартрит.
- Мультифакториальная этиология
- Взаимодействие между механически-ми (например, смещение, нейромышечные дисфункции, поражение связок (нестабильность), травма) и биологическими (ферментативные повреждения) факторами
- Деструкция хрящевой ткани свища
- Ремоделирование субхондральной кости
- В конечном счете - деструкция и ограничение функции всего сустава.
Изменения хрящевой ткани:
- повреждение коллагеновых волокон хряща
- Уменьшение биосинтеза хондроцитов
- Увеличение волокнистости с исчезновением механической стабильности
- Синовит и выпот в полости сустава вызваны изнашиванием хрящевой ткани
- Последующее разрушение хрящевой ткани приводит к появлению участков оголенной субхондральной кости.
- субхондральный отек костного мозга
- Микрокровоизлияния
- Реактивная гиперемия
- Клеточная инфильтрация
- Образование фиброзно-васкулярной ткани
- Субхондральные кисты
- Субхондральный склероз
- Пролиферация кости (остеофиты) вызвана локальной активацией факторов роста.
- Мениски также поражаются при дегенерации сустава.
КТ и МРТ диагностика остеоартроза
- рентгенологическое исследование, КТ, МРТ.
Степень
Остеофиты
Сужение суставной щели
Склероз
Классификация степени деформирующего остеоартроза суставов: степени поражения Келлгрена-Лоуренса (Kellgren-Lawrence) для кисти, коленного сустава и тазобедренного сустава
- Шкала располагается от 0 (отсутствие признаков артрита) до 4 (запушенная стадия артрита)
- Существует только ограниченная корреляция между клиническими симптомами и степенью Келлгрена-Лоуренса.
- Признаки, сходные с данными рентгенологического исследования, но КТ позволяет проводить раннее обнаружение без переоценки диагноза
- Информативна для исключения внутрисуставной повышенной подвижности кости (дополнительно возможно использование компьютерной артрографии) и хондрокальциноза
- Изображение комплекса костных структур (крестцово-подвздошного сочленения, акромиально-ключичного сочленения, мелких суставов позвоночника).
- Детальное изображение повреждения хрящевой ткани и механических изменений субхондральные изменения (сходны с отеком костного мозга) в области, поврежденной механическим воздействием
- Корреляция изменений с болевым синдромом остается нечеткой
- Реактивный синовит может быть обнаружен после введения контрастного вещества
- Субхондральные кисты и склероз
- Мелкие некротические участки в субхондральном отделе кости, обычно в областях, подверженных основной физической нагрузке.
Клинические проявления
- Болевой синдром
- Ограничение подвижности
- Утренняя тугоподвижностъ в суставе
- Усиление симптомов при физической нагрузке
- Симптомы уменьшаются при прекращении физической нагрузки
- Крепитация.
- припухлость
- выпот в полости сустава
- смешение
- узелки в подкожной клетчатке
- мышечное напряжение
- анкилоз.
- припухлость
- покраснение
- выраженный болевой синдром
- выпот в полости сустава.
Эти симптомы суммированы с рентгенологическими изменениями в критериях Американской коллегии ревматологии для диагностики остеоартрита.
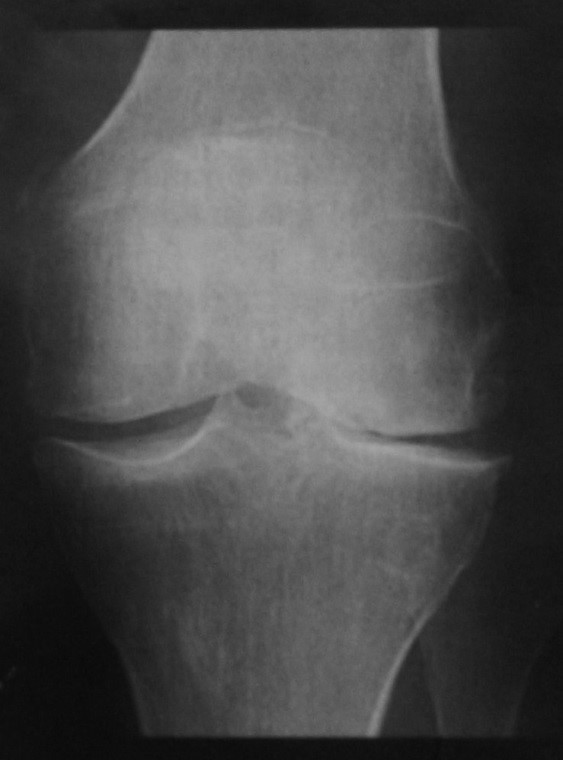
Преимущественно латеральный бедренно-большеберцовый остеоартрит. Рентгенологическое исследование коленного сустава в прямой проекции демонстрирует сужение суставной щели, субхондральный склероз, центральные и периферические остеофиты. Хондрокальциноз определяется как кальцинаты в месте прикрепления медиальной коллатеральной связки после разрыва, возникшего несколько лет назад.
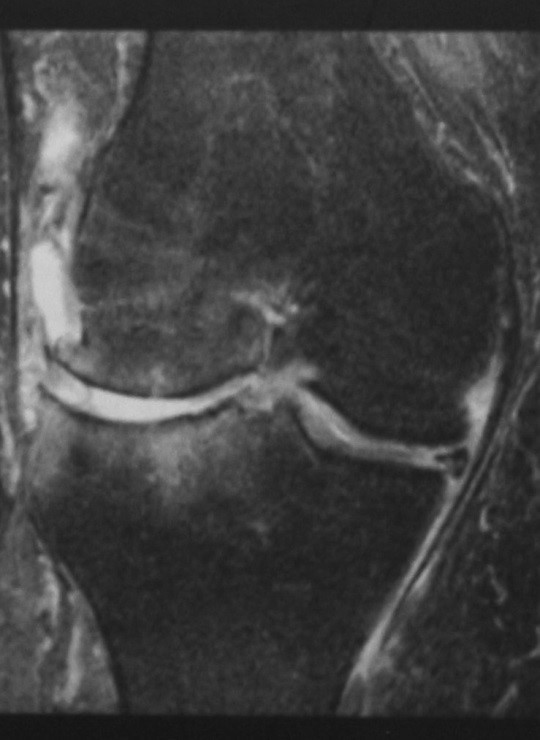
Остеоартрит коленного сустава МРТ (корональная проекция, последовательность STIR) демонстрирует исчезновение хрящевой ткани в латеральных отделах, выпот в полости сустава, дегенерацию мениска и субхондральный отек кости, предположительно как реакция на нарушение биомеханики.
Методы лечения остеоартроза суставов
- Лечение остеоартрита зависит от симптомов и соответственно от стадии заболевания, а также возраста и образа жизни
- Консервативное лечение в ранней стадии (остеоартроз 1 степени и 2 степени): НПВС, внутрисуставное введение глюкокортикоидов
- В запущенных стадиях - хирургическое лечение (например, остеотомия, микропереломы, трансплантация аутологичных хондроцитов или хрящевой ткани или протезирование сустава – чаще при остеоартрите тазобедренного сустава и остеоартрите коленного суставов).
Течение и прогноз
- Вариабельно
- Обычно постепенное развитие с нарастающим ограничением функции
- Эрозивный остеоартрит дистальных межфаланговых суставов (остеоартрит рук или деформирующий остеоартрит кисти)
- У пожилых пациентов с поражением тазобедренного сустава полная деструкция может возникать в течение нескольких недель (деструктивный коксартроз Постела).
Что хотел бы знать лечащий врач
- Показания к хирургическому вмешательству
- Распространенность изменений
- Предоперационное обследование и планирование оперативного вмешательства.
Какие заболевания имеют симптомы, схожие с остеоартрозом
Ревматическая болезнь
- Типичная структура поражения
- Клинические признаки (СРВ, длительность симптомов, утренняя тугоподвижность)
- Эрозивные/деструктивные изменения - также характерная особенность вторичных дегенеративных заболеваний суставов (остеоартроз плечевого сустава, остеоартроз голеностопного сустава)
Советы и ошибки
Градация раннего остеоартрита в некоторых случаях может быть затруднена.
Какие обследования нужно пройти пациенту при артрозе коленного сустава — гонартрозе?
В наше время для уточнения диагноза гонартроза чаще всего прибегают к анализу крови, рентгенографии и магнитно-резонансной или компьютерной томографии.
Для этого анализа кровь берут из пальца. При артрозе клинический анализ крови, как правило, не показывает каких-либо специфических изменений. Лишь в некоторых случаях может отмечаться совсем незначительное повышение скорости оседания эритроцитов (СОЭ или РОЭ): до 20 мм.
Напротив, существенное повышение СОЭ (выше) в сочетании с ночными болями в суставе должно подтолкнуть нас к мысли о возможном ревматическом, воспалительном, происхождении этих болей.
Если у пациента к тому же повышено количество лейкоцитов, то это обстоятельство подтверждает наличие в организме какого-то инфекционно-воспалительного процесса, отразившегося в частности и на суставах. Однако в любом случае клинический анализ крови не дает четких ответов, он лишь обозначает тенденции и сужает круг диагностического поиска.
При проведении этого анализа кровь берется из вены, и обязательно натощак. Такой анализ крови может оказать существенную помощь врачу в проведении дифференциальной диагностики поражений суставов: артроз или артрит?
Так, при ревматических болезнях (артритах) в крови существенно повышается уровень так называемых маркеров воспаления: С-реактивного белка, серомукоида, АЦЦП. При артрозе эти показатели, напротив, остаются в норме.
Правда, бывают случаи, когда отдельные виды артритов тоже не приводят к существенному изменению показателей. Но все же такой анализ, как правило, помогает произвести четкое разграничение между воспалительными и обменно-дистрофическими заболеваниями суставов (между артритом и артрозом).
И если показатели воспаления повышены, есть большая вероятность, что мы имеем дело не с артрозом, а с артритом. Тогда надо продолжить обследование пациента до окончательного подтверждения или опровержения диагноза.
Еще один показатель, на который нужно обратить внимание — уровень мочевой кислоты в крови. Если уровень мочевой кислоты повышен, это может говорить о том, что воспаление колена вызвано подагрическим артритом.
Но у рентгеновского исследования есть серьезный минус: на рентгеновском снимке запечатлеваются только кости. А вот мягкие ткани сустава (хрящ, мениск, суставную капсулу и т. д.) на рентгене мы увидеть не сможем. Потому, используя только рентген, мы не сможем со стопроцентной точностью оценить степень повреждения суставного хряща, мениска и капсулы сустава.
К счастью, в последние годы все более широкое распространение получил метод магнитной томографии.
Для исследования используются, как ясно из названия, магнитные волны. Они способны отразить на получаемом снимке мельчайшие детали сустава. Метод магнитно-резонансной томографии очень точен: он помогает обнаружить самые ранние изменения хрящевой ткани (которые еще не видны на обычном рентгеновском снимке), а также позволяет увидеть повреждения менисков и связок колена.
Поэтому я часто рекомендую своим пациентам для уточнения диагноза провести, помимо рентгена, именно магнитно-резонансную томографию сустава.
Хотя здесь надо иметь в виду одно обстоятельство. Обычно, получив данные томографического обследования, врачи бывают настолько уверены в их непогрешимости, что не считают нужным перепроверять результаты исследований и проводить личный осмотр пациента. Это неправильно.
Во-первых, специалист отделения томографии, который проводит расшифровку снимков, тоже человек и может ошибаться. В частности, я неоднократно сталкивался с ситуациями, когда за артроз принимались обычные возрастные изменения или другие, схожие по картине с артрозом, заболевания. Так бывает очень часто.
Во-вторых, выявленный на томограмме артроз может быть не единственным заболеванием пациента. А основной причиной боли, даже при наличии артроза, может оказаться другое заболевание: например, артрит или повреждение мениска. И эти заболевания нужно будет лечить в первую очередь (параллельно с лечением артроза).
Ультразвуковое исследование в последние годы стали активно использовать для диагностики заболеваний суставов. Ведь УЗИ, как и магнитно-резонансная томография, позволяет увидеть изменения мягких тканей сустава — например, с помощью ультразвука можно обнаружить истончение хрящевой ткани при артрозе или увеличение количества суставной жидкости при артрите; можно выявить повреждение менисков в колене, и т. д. Однако метод имеет существенный недостаток — он весьма субъективен, и полученные данные целиком зависят от квалификации специалиста, проводящего исследование.
Конечно, это не значит, что специалисты по УЗИ суставов постоянно ошибаются. Но если даже такой точный метод, как томография, оставляет место для разночтений в расшифровке полученных данных и разногласий в диагнозе, то данные ультразвукового исследования суставов вызывают вопросы особенно часто.
Поэтому я не склонен слепо доверять диагнозу, полученному на УЗИ суставов, и всегда перепроверяю такие заключения (путем личного осмотра пациента, а также с помощью рентгеновского исследования или с помощью магнитно-резонансной томографии).
Рентгенография ТБС: особенности проведения, диагностические возможности и расшифровка

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Ребенок ведет активный образ жизни. Повышенная подвижность повышает вероятность микротравматизации. Надрывы связок, трещины мениска остаются незамеченными в детском возрасте, обуславливая серьезные будущие проблемы. МР-сканирование выявляет ранние проблемы. Назначается после консультации травматолога, ортопеда, терапевта.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Частые травмы колена у детей:
- Растяжение связочно-сухожильных структур;
- Разрывы;
- Повреждение хрящевых пластинок.
Учитывая высокую специфичность и достоверность МРТ коленного сустава (КС), процедура стала широко распространяться в медицине.
Гипервыносливость ребенка приводит к тому, что многие ушибы, вывихи остаются незамеченными. Малыши с синяками длительное время бегают по улице. Только отечность, сильный болевой синдром вызывает дискомфорт. После посещения государственной поликлиники традиционно назначается рентгенография коленного сустава. Обследование исключает перелом, чего достаточно родителям, чтобы считать ребенка здоровым. Если сделать томографию колена могут выявляться:
- Воспалительные изменения;
- Микротрещины;
- Скопление инфильтрата.
Остаточные изменения являются причиной негативных последствий. Своевременное выявление небольших изменений исключает опасные осложнения, болезнь Гоффа. Своевременное выявление предотвращает развитие дегенеративно-дистрофических процессов (гонартроз), органических, воспалительных последствий.
Важное достоинство магнитно-резонансной томографии – создание трехмерной модели исследуемой области. Пространственная модель (3D-проекция) позволяет выявить самые мельчайшие изменения. Режим используется также перед планированием оперативного вмешательства на колене (протезирование, исправление повреждения связок, мениска).
Малому ребенку операция выполняется под наркозом, поэтому требуется предварительная диагностика.
Рекомендуем делать МРТ коленного сустава после травмы, чтобы предотвратить осложнения. Исследование дорогостоящее, но информативность свыше 95%.
Установить правильный диагноз, определить форму и тяжесть течения заболевания может только врач-ревматолог. Он проводит комплексную диагностику (обследование больного). Комплексное обследование включает:
- Сбор анамнеза заболевания;
- Рентгенологическое обследование;
- Лабораторная диагностика;
- Инструментальные исследования;
- Другие специальные исследования.
Опрос больного начинается с установления паспортных данных и места проживания, которые вносятся на первую страницу истории болезни. Уточняется род занятий пациента, есть ли у него группа инвалидности, состоит ли на учёте у других специалистов.
Уточнение истории развития самого артроза. Информация включает данные в период от начала заболевания до дня сбора анамнеза. Врач должен детализировать каждую жалобу. Кроме названных пациентом жалоб, врач определяет наличие других по определённому плану (при осмотре больного).
Расспрос пациента о других перенесенных заболеваниях, вредных привычках пациента и наследственности.
Одним из лучших методов диагностики является рентгенография. На основании снимка можно определить артроз и его степень. Рентген ярко показывает любые костные изменения и наличие деформации в суставе. На снимке видны размеры суставной щели, наличие уплотнений и остеофитов (шипов) возле повреждённого сустава.
Минусом метода является то, что увидеть изменения можно только в костях. Рентгенография не позволяет определить состояние окружающих мягких тканей. Поражение капсулы сустава, его хряща и мениска на рентгеновском снимке не определить.
Для подтверждения диагноза пациенту стоит пройти ряд лабораторных анализов. Это клинический и биохимический анализы крови, общий анализ мочи для исключения возможного поражения почек.
Клинический анализ крови при артрозе. Для такого вида диагностики кровь берётся из пальца. При артрозе особых отклонений в анализе не будет. Иногда отмечается небольшое увеличение скорости оседания эритроцитов (СОЭ) – не больше 20 мм.
Если же выявляется повышенное СОЭ (больше 20 мм) в совокупности с ночными болями в области сустава, это может говорить о начале развития ревматического воспаления. На инфекционно-воспалительный процесс указывает повышенное содержание лейкоцитов в крови (свыше 9,0 × 10^9 ед./л). Но точных данных клинический анализ крови дать не может, он только уменьшает круг заболеваний для дифференциальной диагностики.
Биохимический анализ крови. Для этого исследования кровь берут из вены рано утром, натощак, пить можно только негазированную воду. Анализ помогает специалисту чётко определить разницу между дегенеративным и воспалительным заболеваниями, а также установить правильный диагноз: артроз или артрит.
Биохимические анализы крови при артрозе учитывают изменения по 3 параметрам:
- С-реактивный белок;
- Сиаловые кислоты;
- Фибриноген.
С-реактивный белок в крови повышается во время любого воспаления. Его значение может достигать 400 мг/л в острый период. Его уровень зависит от тяжести течения заболевания. В норме содержание С-реактивного белка в крови – до 5 мг/л.
Локализация воспаления в соединительных тканях вызывает увеличение количества сиаловых кислот. В норме их концентрация колеблется в пределах от 2,0 до 2,33 ммоль/л. Их содержание увеличивается в случае развития ревматоидного артрита или полиартрита любой этиологии.
Фибриноген – белок свёртываемости крови. В норме содержание – не более 2 – 4 г/л в крови. Его количество увеличивается во время ревматоидного воспаления. Высокое содержание фибриногена способно вызывать образование тромбов в сосудах, которые могут явиться фактором развития ишемических изменений.
Общий (клинический) анализ мочи – один из наиболее частых методов диагностики различных заболеваний. Позволяет определить до 20 факторов, которые помогают в установлении правильного диагноза.
Подготовка к сдаче анализа:
Цвет мочи в норме должен быть от соломенного до насыщенно жёлтого. Потемнение жидкости и наличие в ней лейкоцитов (более 6 клеток в поле зрения) говорит о сопутствующем поражении почек.
К инструментальным методам диагностики относятся:
- Компьютерная томография (КТ);
- Магнитно-резонансная томография (МРТ);
- Ультразвуковое исследование (УЗИ).
Компьютерная томография – более усовершенствованная методика рентгенографии. Для её проведения тоже применяются рентгеновские лучи. Отличие в том, что при КТ томограф делает серию снимков изнутри сустава (похожих на срез ствола дерева).
Изображение выходит подробней и объёмней. По информативности, диагностика с помощью КТ уступает МРТ и проводится только в том случае, если пациенту нельзя провести МРТ (при наличии кардиостимулятора в сердце, работу которого могут нарушить магнитные волны).
Магнитно-резонансная томография – метод диагностики с применением магнитных волн. На снимке они отражают самые мелкие из деталей сустава. МРТ коленного сустава наиболее точна даже на ранних стадиях заболевания, так как метод способен выявить первые изменения в хряще и повреждение связок, которые нельзя обнаружить при обычной рентгенографии.
Ультразвуковое исследование – метод диагностики, позволяющий увидеть изменения в мягких тканях сустава. УЗИ коленного сустава при артрозе позволяет обнаружить истончение хрящевой ткани, изменение количества жидкости в суставе при артрите.
Своевременная диагностика артроза суставов является залогом успешного лечения. Она позволит провести точную дифференциальную диагностику, которая исключит другие похожие заболевания.
Лабораторные методы исследования подскажут общее состояние организма и наличие сопутствующего поражения других органов. Инструментальная методика обследования поможет определить степень и тяжесть поражения суставов. Комплексная диагностика даст пациенту шанс на полное восстановление работы суставов.
Рентген является не инвазивным диагностическим методом, основанным на регистрации рентгенологических лучей, поглощаемых костной тканью. На готовом снимке контрастно отображаются изменения в коленном суставе.
Сделать рентгенографию можно 2 методами:
- Цифровой;
- Контрастный рентген.
Контрастный рентген коленного сустава – это процедура введения в сочленение специального вещества, создающего контраст. Это позволяет определить на снимке связки, хрящи, патологические изменения сустава. Эффективен рентген при подозрении на наличие опухолевидного образования и инородного тела. При помощи контраста возможно определение старых повреждений.
Цифровой рентген – усовершенствованный рентгенологический метод, передающий полученное изображение во время обследования на компьютер, а не пленку. Это позволяет быстрее изучить снимок и получить описание врачом для подтверждения диагноза. К преимуществам метода относится возможность хранения и передачи готовых снимков.
Рентгенограмма коленного или тазобедренного сустава выполняется в различных проекциях:
- Прямая – при подозрении на переломы;
- Чрезмыщелковая – для выявления остеоартроза и повреждения связочного аппарата;
- Тангенциальная – подтверждение хронических воспалительных процессов в коленном составе;
- Боковая – дифференциальная диагностика разрыва связок.
При первичном обследовании рентген проводится в прямой проекции. На снимке отображаются суставные концы костей. В норме на суставной головке отсутствуют сколы, трещины или признаки деформации, а костные структуры одинаковой плотности. Суставная щель не расширена, наросты не визуализируются.
Что видно на снимке в норме?
На снимке здорового сустава в прямой проекции видны суставные концы бедренной и большеберцовой кости. На их поверхности нет осколков или трещин. Плотность костной ткани тоже одинакова. Поверхности концов костей соответствуют друг другу. Суставная щель симметрична с обеих сторон и одинаковой ширины, не имеет наростов или вкраплений.
Что может выявить рентгенография
Принято считать, что рентгеновское исследование оказывает более вредное воздействие на организм, чем ультразвуковая диагностика. Это действительно так. В ряде случаев врачи назначают УЗИ с профилактической целью — для оценки размеров, формы и функционирования определенных органов, для выявления ранних стадий некоторых заболеваний, а также для получения картины состояния здоровья беременной женщины и растущего в ее утробе малыша.
Рентгенография не может часто применяться даже для того, чтобы наблюдать за развитием тяжелых патологий. Беременным женщинам она и вовсе противопоказана, так как может нанести непоправимый вред плоду. Медицинские специалисты не рекомендуют пациентам выполнять в профилактических целях рентгеновский снимок колена, направление на такое исследование вправе дать только врач. Связано это с тем, что суставная ткань во время анализа получает суточную дозу излучения. Она и может негативно отразиться на нормальном функционировании конечностей.
Необходимо безотлагательно пройти диагностику при помощи рентгеновских лучей, если в области коленного сустава появились:
- боли;
- припухлость:
- отечность:
- покраснение;
- повышенная температура,
- суставные деформации;
- признаки смещения костей.
Рентгенография коленного сустава способна выявить наличие жидкости в суставных тканях, она также качественно диагностирует состояние хрящей. Необходимо знать: если на снимке между костями (там, где должны находиться суставы) не видно ничего, это означает, что суставные ткани находятся в норме и в них нет никаких патологических изменений и опасных для здоровья деструктивных процессов; когда же в области коленного сустава есть отеки или жидкость, они станут видны на снимке, сделанном посредством рентгенографии коленного сустава. Но точно определить плотность кости с применением такой диагностики не удастся, однако рентген покажет форму, строение костей и поможет определить прогрессирующие в них патологии. Рентгенография коленного участка способна найти и нарушения костной ткани.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если костная ткань на том или ином участке организма начала разрушаться и утончаться, рентген обнаружит это отклонение, поэтому данный метод исследования применяют как один из эффективных способов выявления остеопороза.
Грамотная диагностика заболеваний суставов: с чего начать?
Диагностику заболеваний суставов любой врач-ортопед начинает с первичного осмотра пациента, в ходе которого удается определить локализацию патологического процесса, его основные проявления и наличие функциональных нарушений со стороны пораженных сочленений. После осмотра специалист приступает к пальпации или ощупыванию болезненных участков.
Пальпация дает возможность оценить изменение местной температуры кожи над поверхностью сустава, ее влажность, наличие ревматоидных узелков, припухлости и тому подобное.
Осмотр и пальпация являются самыми простыми методами исследования суставов, которые проводятся без вспомогательного оборудования и позволяют оценить масштабы распространения патологического процесса.
При первом визите больного специалист назначает ему общие анализы крови и мочи, благодаря результатам которых можно сложить общую картину заболевания, заподозрить наличие воспалительного процесса, формирование новообразований, нарушение обмена веществ и многое другое. Также ортопед предложит больному обследование, которое называется гониометрия. Этот метод позволяет с помощью особенного прибора – гониометра оценить амплитуду движений в суставе, а также определить угол их подвижности.
Все последующие исследования, относящиеся к разряду инструментальных, назначаются специалистом по показаниям.
Целесообразность их проведения зависит от сложности клинического случая, необходимости подтверждения заключительного диагноза, определения стадии заболевания или оценки эффективности проведенного лечения.
9,0,0,0,0–>
Особенности рентгеновского исследования
Особенностью рентгеновских лучей является свойство проникать через ткани и органы человека, оставляя отпечаток на пленке. В медицине рентгенография как метод обследования применяется уже более столетия. На снимке специалист может в деталях рассмотреть структуру тканей и увидеть произошедшие в них изменения.
О плотности ткани говорит цвет отпечатка на снимке; чем она более плотная, тем светлее будет изображение этого участка, так как через такую структуру лучам проникать сложнее. Мышцы и сухожилия менее различимы, чем кости. Хрящи на снимке не просматриваются, о толщине хрящевой прослойки можно судить по размеру суставной щели.
Существует мнение о вреде рентгенографии для организма человека, но современные аппараты представляют в этом смысле минимум опасности. Доза облучения во время процедуры минимальна. Примерно столько же человек получает при естественном радиоактивном облучении за 2−3 суток. Тем не менее проводить такую процедуру часто все же нежелательно.
Рентгенограмму коленного сустава пациенту делают в лежачем положении или стоя, колено необходимо освободить от одежды. Процедура краткосрочна по времени, не доставляет дискомфорта. Противопоказаниями к рентгенографии являются беременность, шизофрения и присутствие металлических штифтов в колене. Во всех этих случаях использование рентгена целесообразнее заменить на УЗИ.
- органы малого таза пациента должны быть закрыты специальной накидкой со свинцовыми пластинами;
- при наличии лишнего веса невозможно достичь высокой четкости снимка;
- аппарат должен находиться на определенном расстоянии от объекта, это дает более четкое изображение с уточнением самых мелких деталей;
- ребенка во время обследования нужно держать или фиксировать специальными приспособлениями, чтобы он оставался неподвижным, иначе изображение будет смазанным.
Иногда врач вынужден назначать рентген колена часто, чтобы контролировать и при необходимости корректировать ход лечения. В таком случае больному рекомендуется увеличить потребление жидкости, чтобы снизить риск негативных последствий. Это может быть питьевая вода, зеленый чай, фруктовые и овощные соки, молоко.
Читайте также:


