Мужа положили в инфекционное
Всех больных, заразившихся инфекционными заболеваниями, обязательно госпитализируют в специализированные отделения. Исключение составляют такие болезни, как грипп или корь, при которых допускается лечение на дому. Целью госпитализации в инфекционное отделение является не только лечение, но и полная изоляция пациента, препятствующая дальнейшему распространению инфекции.
Как происходит прием больных?
Прием и размещение пациентов осуществляются в соответствии с поточно-пропускной системой, согласно которой больные с момента поступления до самой выписки не контактируют с остальными людьми, страдающими прочими заразными заболеваниями. Каждый пациент, доставленный в инфекционное отделение на специальном транспортном средстве, принимается в изолированном боксе. В некоторых крупных стационарах предусмотрены отдельные помещения для больных различными инфекциями. Так, в одном из боксов происходит прием пациентов с брюшным тифом, в другом – с менингитом, а в третьем - с дизентерией. Несовершеннолетних госпитализируют в детское инфекционное отделение.
Врач приемного отделения должен проверить диагноз, который указан в сопроводительной карте, и только после этого он отправляет поступившего в стационар. Медсестра инфекционного отделения размещает пациентов, руководствуясь нозологическим признаком и с учетом механизмов передачи заболевания.
Требования к палатам и боксам, в которых принимаются пациенты
Любое инфекционное отделение разделено на отдельные боксы, исключающие возможные контакты между больными. В них обязательно должны быть халаты для сотрудников, пробирки с консервирующей смесью для взятия анализов на кишечные возбудители, стерильные тампоны для взятия мазков на дифтерию и набор инструментов для оказания экстренной помощи. Медицинские работники попадают в боксы через внутренний вход.
Инфекционные палаты, в которых содержатся пациенты, должны соответствовать определенным санитарно-гигиеническим нормативам. Так, расстояние между соседними кроватями не должно быть меньше 1 м, а кубатура помещения должна составлять не менее 18 кубометров на одного пациента. Все палаты обязательно должны быть оборудованы системой приточно-вытяжной вентиляции.
Санитарно-гигиенический режим инфекционного отделения
Персонал обязан регулярно проводить влажную уборку палат и прочих помещений. Каждого пациента должны еженедельно мыть под душем или в ванной. Тяжелобольных регулярно обтирают и проводят профилактические меры, направленные против появления пролежней. Обязательная смена нательного и постельного белья должна происходить не реже одного раза в неделю.
Кроме того, в отделении обязательно должен иметься запас дезинфицирующих средств и инсектицидных препаратов. Персонал обязан не реже двух раз в день протирать полы не только в палатах, в которых находятся больные, но и в коридорах. Вся грязная посуда сначала обрабатывается раствором хлорамина или хлорной извести, а потом кипятится и тщательно просушивается. Недоеденная пища засыпается хлоркой и выкидывается в выгребную яму или в канализацию.
Как происходит дезинфекция?
Работа инфекционного отделения построена на определенных правилах. Обязательно проводится регулярная дезинфекция. Грязное белье пациентов сначала замачивается в растворе хлорамина, а потом кипятится и стирается. Детское инфекционное отделение в обязательном порядке проводит обработку белья, предметов ухода за маленькими пациентами и их игрушек. В уборных размещаются емкости, заполненные 10%-м раствором хлорной извести, предназначенной для дезинфекции полок, горшков и суден. Матрасы с кроватей выздоровевших пациентов обязательно отправляются в дезинфекционную камеру.
Как контролируются продуктовые передачи?
Телефон инфекционного отделения, по которому можно узнать список разрешенных продуктов, легко узнается в городской справке. Медперсонал обязан помнить, что скорейшее выздоровление больного напрямую зависит от его питания. Поэтому в инфекционные отделения нельзя передавать некоторые продукты. Например, пациентам, у которых диагностирован брюшной тиф, категорически запрещено употреблять молочные продукты и копчености.
Что входит в обязанности медицинских сестер?
Инфекционное отделение подразумевает четкое распределение служебных и функциональных обязанностей персонала. В отделении обязательно должна быть процедурная медсестра, занимающаяся подготовкой систем для струйных и капельных инфузий. Кроме того, в круг ее обязанностей входит выполнение внутривенных и внутримышечных инъекций. Медсестры должны следить за состоянием пациентов и моментально докладывать доктору обо всех происходящих изменениях. Они обязаны неукоснительно исполнять все врачебные назначения и своевременно подклеивать в истории болезни полученные результаты лабораторных исследований. Медицинская сестра должна регулярно инструктировать поступающих пациентов об установленном в отделении режиме.
Как проводится выписка выздоровевших пациентов?
Больные не имеют права покидать инфекционное отделение до истечения обязательного срока изоляции. Выписка выздоровевших пациентов становится возможной только после полного исчезновения клинических симптомов заболевания и после получения негативных результатов бактериологического исследования. Пациент уходит из инфекционного отделения в собственной одежде, прошедшей предварительную обработку в больничной дезинфекционной камере.

Почему внутрибольничные инфекции страшны
Специалисты буквально в один голос отмечают, что внутрибольничные инфекции страшнее и опаснее обычных, которые можно подцепить дома, на улице и в различных людных местах. Связано это с тем, что все вирусы, бактерии и грибки, а также паразиты циркулируют в замкнутой среде, постоянно мутируют и уже не реагируют на стандартное лечение, т. к. давно к нему привыкли.
Чем заражаются?
Притчей во языцех для российских больниц является золотистый стафилококк. Из-за этой бактерии даже регулярно закрывают родильные дома на так называемую мойку. По статистике, болезни, вызванные стафилококком, лидируют на фоне других. Бактерия приводит к гнойно-воспалительным инфекциям, справиться с которыми крайне сложно. Стафилококк вездесущ: он может поражать кожные покровы, приводя к развитию фурункулов, панарицеев и абсцессов. Также он негативно сказывается и на состоянии внутренних органов, становясь причиной пневмоний, эндокардитов, менингитов и т. д. Бактерия выделяет энтеротоксин, который легко провоцирует тяжелую пищевую интоксикацию.
В связи с его широкой распространенностью отмечают, что бактерия стафилококка устойчива к антибиотикам и различным неблагоприятным факторам окружающей среды, например, низким или высоким температурам, ветру и т. д. Кроме того, он уже не поддается различным антисептикам, даже тем, что изготовлены на основе этанола.
Передается он разными методами: контактным, воздушно-капельным, воздушно-пылевым. Так, например, он может перемещаться через нестерильные инструменты, руки, с молочными продуктами, во время инъекций и т. д.
ВИЧ-инфекция — редкий вариант, но все же, бывает, встречается. Зачастую ситуация заражения возникает при процедурах переливания крови. Если персонал больницы использует нестерильные инструменты, риски возрастают многократно. Проблема может возникнуть и в той ситуации, если пациенту влили зараженную кровь без должной проверки.
Отравление или прочие кишечные инфекции — еще один вариант болезней, которые могут настигнуть пациента внутри стационара. Частым явлением различные расстройства кишечника бывают в инфекционных отделениях, ведь сюда по определению привозят пациентов, которые получили патологию извне. Например, могли отравиться некачественной едой, водой и т. д. Ротавирусы довольно устойчивы и сильны, при этом заражение происходит мгновенно.
Дополнительно ухудшить ситуацию может несоблюдение другими пациентами личной гигиены: достаточно дотронуться до поверхности, к которой прикасался человек с кишечной инфекцией, как распространение патологии начинается в геометрической прогрессии.

Герпес — еще один вариант того, что можно принести из больницы. Стоит понимать, что герпетическая инфекция при заражении человека остается с ним навсегда. Она может присутствовать в организме в спящем состоянии, но регулярно будет рецидивировать при сопутствующих условиях: снижении иммунитета, ослаблении организма и т. д. Один из путей передачи вируса — воздушно-капельный. Поэтому им легко можно заразиться в условиях закрытого помещения стационара и большого количества людей.
Такая инфекция, как синегнойная палочка, чаще всего характерна для стационаров. Передается преимущественно через предметы ухода и руки персонала. Бактерия устойчива к антибиотикам в силу особенностей своего строения. Передается воздушно-капельным путем, контактно, пищевым путем, например, через плохо обработанные термически молоко, мясо или воду. Попадает в организм через поврежденную кожу или ранки на слизистых, пупочные ранки, конъюнктиву глаз, ЖКТ. Приводит к развитию таких болезней, как отит, цистит, пиелонефрит, уретрит, пневмония и другие.
Такая инфекция считается одной из самых опасных, т. к. извести ее практически невозможно. Врачам приходится прилагать немало усилий по подбору адекватного препарата, который сможет победить бактерию. Нередко те же антибиотики сначала назначают внутривенно, а потом уже, если есть эффект, начинают использовать внутримышечно. Также дополнительно применяют целый комплекс в виде назначений бактериофагов и прочих средств. Прибегают и к донорской плазме.

Сильны в больницах и детские инфекции: корь, краснуха, свинка и т. д. Они передаются в закрытых помещениях воздушно-капельным путем и поражают организм очень быстро. При этом взрослые переносят такие инфекции очень тяжело: с высокой температурой, серьезными болями в мышцах и прочими проявлениями.
Как защититься?
Что надо знать про инфекционный роддом
Огромное количество людей ежегодно заболевают инфекционными болезнями. Для кого-то все заканчивается благополучно выздоровлением, кто-то становится носителем возбудителя заболевания на всю жизнь, а в самом худшем случае возможен смертельный исход. А если эта проблема касается беременной женщины, то она приобретает особую актуальность.
Для изучения инфекционных заболеваний и оказания квалифицированной помощи больным существуют инфекционные больницы. Но беременная женщина - это особый пациент.
Во время беременности инфекционное заболевание может протекать с некоторыми особенностями и, кроме того, осложнять течение самой беременности, представляя угрозу для плода и матери. Поэтому и создаются специализированные инфекционные роддома (или родильные отделения при инфекционных больницах), где высококвалифицированные специалисты успешно лечат инфекционные заболевания и помогают благополучно вынашивать беременность, сводя к минимуму неблагоприятное воздействие инфекции на организм матери и плода.
В некоторых случаях (когда нет соответствующего стационара, а также если состояние беременной требует пребывания в акушерском стационаре) возможна госпитализация во 2-е акушерское (обсервационное) отделение - в этом отделении изолируют женщин, страдающих инфекционными заболеваниями, а также необследованных беременных (необследованными считаются женщины, которые не наблюдались у врача во время беременности или не имеют письменного подтверждения наблюдения, т.е. обменной карты). В этом случае проводят мероприятия по предупреждению распространения инфекции.
Как устроен инфекционный роддом?
Устройство инфекционных роддомов отличается от неспециализированных родильных домов наличием боксов, т.е. изолированных палат, для того чтобы предупредить распространение заболевания и чтобы не происходило перекрестного инфицирования между пациентами из разных палат. В остальном такой стационар похож на любой другой: он также имеет приемный покой, родильный блок (где роды протекают в индивидуальных боксах), отделение патологии беременных, послеродовое и детское отделения, операционный блок и отделение (палаты) интенсивной терапии, а также вспомогательные кабинеты (лаборатория, диагностические, физиотерапевтические кабинеты и т.д.).
В боксы госпитализируются беременные, роженицы и родильницы с острыми инфекционными заболеваниями, в каждый - с определенной болезнью. Таким образом, исключается возможность заражения другими инфекционными заболеваниями. Если женщина страдает хроническим инфекционным заболеванием, то она госпитализируется в обычную не изолированную палату, которая также имеется в инфекционном роддоме, или в обсервационное отделение неспециализированного роддома.
В режиме повышенной бдительности.
В инфекционных акушерских и обсервационных отделениях особо тщательно соблюдается санитарный режим. Медицинская одежда меняется ежедневно и затем централизованно стирается с использованием дезинфицирующих средств и высокой температуры; сменная обувь моющаяся, чтобы было легче ее обрабатывать. Когда сотрудникам из других отделений необходимо войти в обсервационное отделение, они меняют халат и надевают бахилы. Для этого у входа имеется вешалка с чистыми халатами и емкость с бахилами. Уборка палат производится трижды в день. Кроме того, инфекционные роддома по возможности максимально обеспечиваются одноразовыми инструментами, перчатками, перевязочными материалами, салфетками и т.д. Все эти мероприятия позволяют поддерживать необходимые для родильного дома строгие санитарные условия.
В инфекционной больнице, точнее в акушерском отделении, изолированы отделения для больных с острыми и хроническими инфекционными заболеваниями. Медицинский персонал особо бдителен в работе: он четко соблюдает санитарный режим, перед проведением манипуляций тщательно обрабатывает руки, и, кроме того, все сотрудники очень аккуратны. А хорошее обеспечение инфекционных больниц одноразовыми инструментами и материалами помогает в совокупности с устройством отделений и со всеми действиями медицинских работников предупреждать распространение инфекционных болезней внутри стационара. Это то, чего так боятся пациентки с хроническими заболеваниями, которых направляют на госпитализацию в специализированные инфекционные родильные дома.
Кроме того, у лечения в инфекционном родильном доме, который профилируется по конкретным заболеваниям, есть еще одно очевидное преимущество. В нем более углубленно изучают данные заболевания, а также особенности их протекания во время беременности и то, как они влияют на течение самой беременности и развитие плода. Исследования сотрудников научных кафедр (они, как правило, имеются при каждой больнице), технические достижения (современная аппаратура помогает глубже изучать и своевременно диагностировать патологию) и создание новых лекарственных препаратов позволяют более эффективно проводить лечебные, а также профилактические мероприятия.
Если у мамы острое инфекционное заболевание, то после родов она не сможет находиться в одной палате с ребенком, чтобы не заразить младенца. При наличии хронического инфекционного заболевания совместное пребывание родильницы и новорожденного не запрещено в том случае, если эта практика имеет место в родильном доме. Вопрос о грудном вскармливании в каждом случае решается отдельно. В инфекционном роддоме у каждой пациентки два лечащих врача - акушер-гинеколог и инфекционист, которые совместно принимают решения, касающиеся кормления грудью, лечения и тактики ведения пациентки.
Порядок госпитализации в инфекционный роддом
Возможно, возникнет вопрос: как попадают в инфекционные роддома? Здесь возможны различные варианты. Если инфекционное заболевание настигло женщину в обычном роддоме, то ее после осмотра акушера-гинеколога и инфекциониста переводят в специализированный инфекционный родильный дом или, в случае его отсутствия, в обсервационное отделение.
Если инфекционное заболевание началось, когда женщина находится дома, нужно вызвать "скорую помощь". Врач осмотрит больную и решит, в какой стационар необходима госпитализация. Не следует направляться за помощью самостоятельно в женскую консультацию, т.к. вы можете заразить других женщин, пришедших на прием. Также нежелательно приезжать в инфекционный роддом самостоятельно, особенно общественным транспортом: возможно, ваше заболевание опасно для окружающих. Кроме того, стационар, в который вы обратитесь, может не специализироваться по заболеванию, которое у вас окажется, и вам может понадобиться госпитализация в другое лечебное заведение. В результате уйдет много сил и времени, прежде чем вы окажетесь в соответствующем стационаре и медицинский персонал сможет начать оказывать необходимую помощь.
Беременные женщины, страдающие хроническими инфекционными заболеваниями, должны находиться на диспансерном учете у соответствующих специалистов в течение всей беременности.
Если у женщины, больной туберкулезом, устанавливается беременность, врач акушер-гинеколог женской консультации немедленно направляет ее в туберкулезный диспансер. Там уточняется диагноз заболевания и затем решается вопрос о допустимости продолжения беременности. На протяжении всей беременности женщина находится под наблюдением акушера-гинеколога, терапевта женской консультации и фтизиатра туберкулезного диспансера. Стационарную помощь таким пациенткам оказывают по направлению врача в акушерском отделении противотуберкулезной больницы. Если такого отделения не имеется, то возможна дородовая госпитализация в обычное отделение противотуберкулезной больницы, а роды проводятся в обсервационном отделении неспециализированного роддома.
Сразу после родов ребенок матери, больной туберкулезом (открытой формой, при которой мама постоянно выделяет возбудитель во внешнюю среду), изолируется от нее, чтобы избежать инфицирования. Малыша изолируют на срок, пока мама продолжает выделять микобактерии.
Беременные, страдающие вирусным гепатитом, в течение беременности наблюдаются у врача акушера-гинеколога и терапевта в женской консультации и помимо этого у инфекциониста в гепатологическом центре. Госпитализируются беременные, роженицы и родильницы с хроническим течением вирусного гепатита в инфекционную больницу, специализирующуюся по данному заболеванию, в общие не изолированные палаты. При установлении острого гепатита пациентка изолируется в боксовую палату.
Беременная с диагнозом сифилис сразу должна быть госпитализирована в венерологическое отделение или в акушерское отделение инфекционной больницы, специализирующееся по данному заболеванию, где решается вопрос о продолжении беременности. Если беременность сохраняется, то в стационаре проводится специфическое лечение, что позволяет принципиально снизить риск рождения больного потомства. Так, у не леченных женщин в 99% случаев рождаются больные дети, у женщин, леченных до беременности, - в 11 %, у леченных во время беременности - в 9%, а у пролеченных до и во время беременности - в 2% случаев.
Всю беременность женщины, страдающие сифилисом, находятся под наблюдением венеролога. В случае необходимости они госпитализируются в инфекционный стационар, где получают необходимое лечение, в том числе и по акушерским показаниям.
Аналогично происходит наблюдение и госпитализация женщин с другими инфекционными заболеваниями.
Самое распространенное инфекционное заболевание - это острая респираторная вирусная инфекция, то есть банальное ОРЗ. Если беременная женщина поступила в акушерский стационар перед родами, и у нее при этом, помимо акушерского осложнения, еще ОРЗ или грипп, то ее также помещают в обсервационное отделение.
В обсервационном отделении роддома беременной проводится соответствующее лечение (как правило, симптоматическое - снижение общей интоксикации, жаропонижающая терапия при температуре выше 39°С, общеукрепляющая терапия с применением витаминов, препаратов, поднимающих иммунитет). Учитывая, что при высокой температуре и общей интоксикации организма женщины могут развиваться некоторые осложнения для плода (например, внутриутробная гипоксия), проводится соответствующая терапия. Такая тактика способствует подготовке организма женщины к родам и профилактике возможных осложнений.
Если беременная с ОРВИ или гриппом в острой стадии поступает в родильный стационар со схватками, то роды ведутся через естественные родовые пути (если нет остро возникшей акушерской патологии, например отслойки плаценты, предлежания плаценты, функционального несоответствия головки плода тазу матери и т. д.).
При некоторых инфекционных заболеваниях решается вопрос о прерывании беременности после тщательного обследования, проводится специфическая терапия и даются рекомендации относительно возможного зачатия в будущем. Речь идет о ситуациях, когда эти заболевания возникают на ранних сроках беременности и сохранять ее нельзя, т.к. они приводят к порокам развития плода (к таким заболеваниям относятся, например, краснуха, герпес, токсоплазмоз). Все эти проблемы можно решить лишь в специализированном инфекционном родильном доме, где годами накапливается опыт работы по лечению и профилактике определенных заболеваний.

Больница не дом. И, чтобы почувствовать хоть какой-то уют среди шприцов, бинтов и белых халатов, больным необходимо присутствие родных, любимых людей, которые поддержат, обнимут и позаботятся. Однако больницы нередко запрещают родственникам находиться рядом с пациентами, чем нарушают их права.
Карантин, пускать нельзя!
— Через два дня после того, как в Москве объявили карантин по гриппу и ОРВИ, моего мужа положили в больницу с диагнозом "ожог третьей степени". Ему оказали всю необходимую медицинскую помощь, но мужу нужна была также моральная поддержка. Но меня к нему не пустили, — рассказывает Елизавета В.
Женщина стала искать возможность быть рядом с мужем в трудный момент. Выяснилось, что такое право у неё есть. Супруг подписал ей доверенность (для этого ему пришлось спуститься на первый этаж больницы, буквально прыгая на одной ноге). Этот документ (образец есть в Интернете) сделал её юридическим представителем больного.
По Федеральному закону РФ № 323, статье 6, родственников и законного представителя в больницу обязаны пускать
Михаил Юрчак, юрист, член общественного движения "Молодые юристы России" и замруководителя федерального проекта "Доступная медицина РФ"
С доверенностью Елизавета пришла в бюро пропусков больницы. Она была уверена, что её без проблем пропустят. Однако там заявили, что ни о каких бумагах "законного представителя" не слышали, и только твердили о карантине и "приказе сверху" посторонних не пускать.
Однако, по словам Михаила Юрчака, даже введение карантина не является причиной для отказа родственникам и законным представителям. Он отметил, что их должны пускать к больным после первичного осмотра: померив температуру, предоставив все необходимые средства для защиты (марлевую повязку, халат и бахилы).
— Требовать справки и запрещать вход родственникам с улицы — неправомерно. Исключение — нетрезвый вид этого человека или проведение операции больному. Если больница отказывает в допуске, то отказ должен быть оформлен в письменном виде, со ссылкой на соответствующий запрещающий документ, — рассказал он.
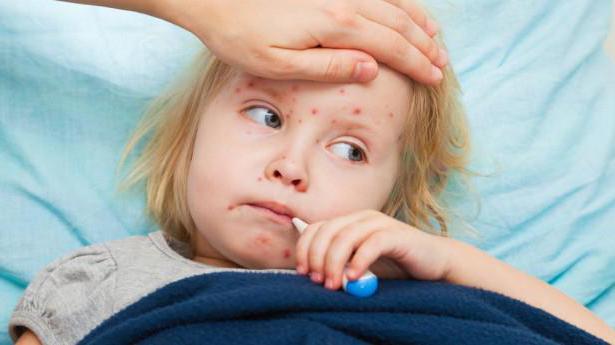
Маленькие больные и большие проблемы
Но часто пациентами являются маленькие дети. Иногда они ещё и привязаны к аппаратам. И в это время малышам нужен не только особый уход, но также родительская любовь и забота. Однако именно в это время мам и пап к ним не пускают.
Елена Мартьянова, пресс-секретарь фонда "Вера", уточнила, что особенно часто страдают дети в реанимации, зависящие от аппарата искусственной вентиляции лёгких (ИВЛ).
— Пока родители обращаются в фонды с надеждой на то, что их пустят, дети лежат одни в голых стенах реанимации, — отметила она.
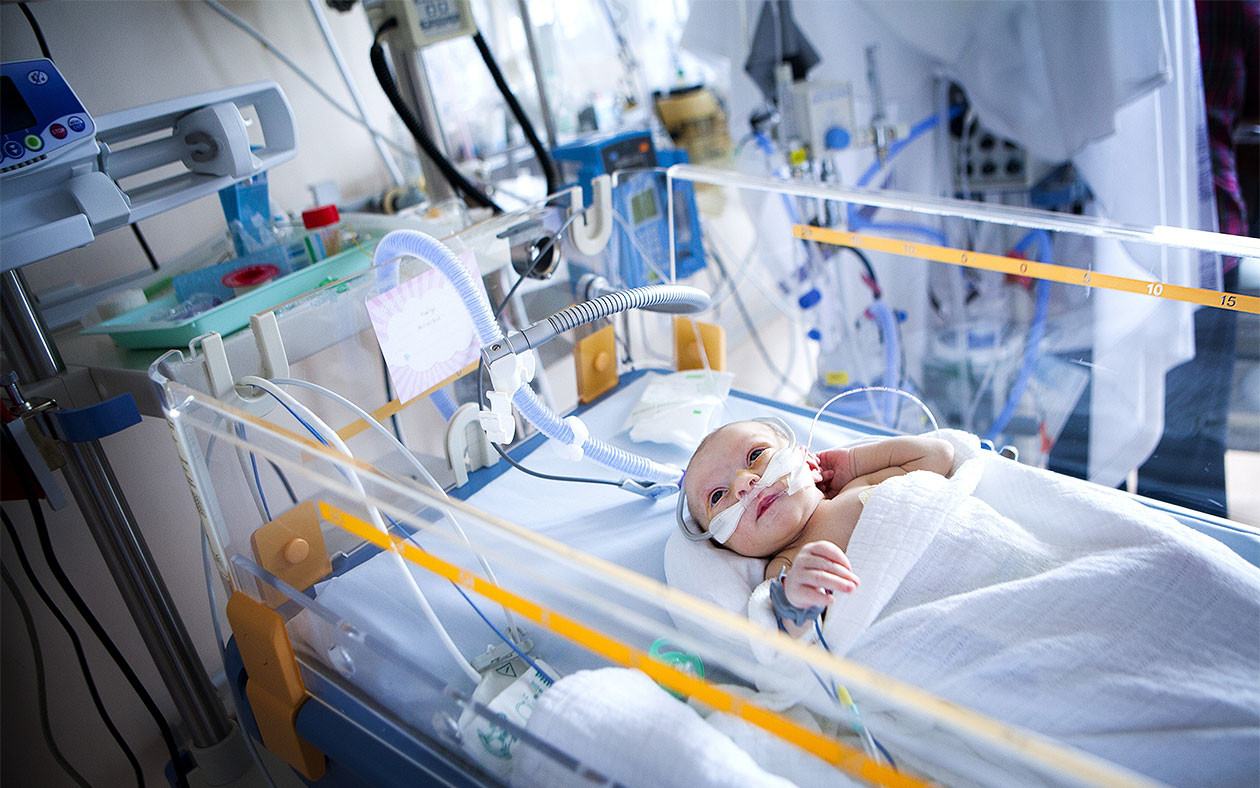
Юрист Михаил Юрчак отметил, что, согласно п. 3 ст. 51 ФЗ № 323, родитель может находиться с ребёнком 24 часа в сутки вне зависимости от отделения и условий. Он отметил, что одному из родителей ребёнка до четырёх лет полагается бесплатное койко-место и питание. При этом предоставлять ли бесплатно данные услуги родителям детей старше четырёх лет, решает врач.
По статье 51, п. 3, 323 ФЗ, одному из родителей, члену семьи или иному законному представителю даётся право на совместное нахождение с ребёнком в медицинской организации при оказании соответствующей помощи в стационарных условиях в течение всего периода лечения независимо от возраста ребёнка
Однако Елена Мартьянова, пресс-секретарь фонда "Вера", уточнила, что и сейчас нарушается закон. В пример она привела действительно ужасающие случаи 2016 года, когда помимо нарушения закона в больницах действовали ещё и против моральных принципов.
В Красноярске маму не пускали в реанимацию к двухлетнему ребёнку с неизлечимым заболеванием
Мать написала жалобу на имя главврача. Но результата — никакого. Родители решили бороться и дошли до министра здравоохранения. После этого ребёнка перевели в другую больницу. Но всё равно в реанимацию родителей пускали только днём. Только когда они обратились в прокуратуру, маме предоставили круглосуточный доступ. Когда ночью в больнице ребёнок умер, мама была рядом
Иногда пребывание одного из родителей важно не только для психологической поддержки ребёнка, но и дополнительного ухода.
В Череповце неизлечимо больной пятилетний ребёнок попал в реанимацию с пневмонией. Родителей не пускали
Но мать добилась, чтобы её пускали раз в два дня на тридцать минут. По её словам, в реанимации за ребёнком ухаживали очень плохо: у него появились пролежни. Медперсонал плохо очищал дыхательные трубочки от мокроты. Ребёнок провёл в реанимации месяц
Когда всё тайное становится явным и мать узнаёт о том, как её ребёнку было плохо, и к этому ещё и добавляется информация о халатном отношении врачей к ребёнку, мать может испытать шок, и в дальнейшем лечиться придётся уже ей.
В Чебоксарах ребёнок попал в реанимацию. Его маму не пускали на протяжении нескольких дней
Матери не разрешали даже посмотреть на ребёнка. После того как она передала жалобу в приёмную главного врача, ей позвонил лечащий врач. На следующий день ребёнка перевели в бокс, где мама увидела не только его, но и то, что у ребёнка образовались пролежни из-за недостаточного ухода в реанимации. После выписки женщине понадобилась психологическая помощь
— Когда кто-то из подопечных детей фонда попадает в реанимацию, родители не знают, сколько времени он там пробудет, вернётся ли оттуда, — говорит Елена Мартьянова.
Людмила Попова, психолог и руководитель центра "Белый аист", рассказала, что ребёнок, попавший в больницу в тяжёлом состоянии, испытывает психологические трудности. Особенно это касается маленьких детей.
— Для ребёнка до одного года мать — это его неотрывная часть, и она ему необходима втройне. Её присутствие способствует выздоровлению. Важно, чтобы родитель просто держал ребёнка за руку и смотрел в глаза, — говорит специалист.
Она отметила, что в целом, когда родитель рядом, у ребёнка снижается тревожность. И иногда, в критических ситуациях, присутствие матери даже может сыграть определяющую роль.
Однако родителю и самому важно видеть своего ребёнка. Ведь знать, что малыш прикован к больничной койке, — большой стресс.
— Находясь за дверью, родитель чувствует, что он беспомощен. Из-за этого у него усиливается стресс. Переживая такой опыт, родитель сам получает тяжёлую психическую травму, — рассказывает Попова.
Однако она также предостерегла, что, войдя в реанимацию, родитель может впасть в шоковое состояние. Это усложнит работу медперсонала. А потому перед входом в реанимацию нужно убедиться, что родитель устойчив и не будет паниковать. Тогда присутствие родителя будет неоценимо для ребёнка.
Возможно, вы слышите впервые о том, что больницы не пускают родителей к детям. И это неудивительно, ведь люди боятся не только отстаивать права пациента, но и говорить о таких произволах в больницах.
В фонде "Вера", который оказывает помощь семьям с неизлечимо больными детьми из разных городов России, это подтвердили.
— Как правило, во время лечения родители не готовы говорить об этом — так как боятся, что могут навредить детям, — рассказала руководитель пресс-службы фонда, Елена Мартьянова.
Для подтверждения того, что проблема существует, Лайф решил задать вопрос "Было ли у вас такое, что вас не пускали к ребёнку или к мужу в больницу?" в Интернете на форуме, в котором возможно сохранение анонимности. И большинство ответили положительно.
Как бороться за свои права?
Чтобы не стать жертвой системы, нужно бороться за свои права. Как именно, рассказали юристы фонда "Вера".
— Если вы получаете отказ, то он должен быть зафиксирован письменно. В нём должен быть указан нормативный документ, на основании которого отказывают пустить к ребёнку, — говорят юристы фонда "Вера".
Они отметили, что всё происходящее лучше зафиксировать на аудио, но об этом собеседники должны быть заранее проинформированы. Также следует озвучить, что вы намерены обратиться в прокуратуру и Росздравнадзор.
Если это не подействовало, идите к лечащему, а затем главному врачам и пишите жалобы.
— На вашем экземпляре должны быть прописаны входящий номер, дата принятия и подпись принявшего лица. Если же жалобу не регистрируют, нужно отправить её по почте заказным письмом, — говорят юристы фонда "Вера".
Если и предыдущие действия ни к чему не привели, звоните на горячую линию Минздрава РФ 8 800 200-03-89 и в Росздравнадзор — 8 800 500 18 15.
Для последующих действий желательна помощь юриста.
Так, необходимо подать жалобу на нарушение права на совместное пребывание с ребёнком в стационаре в прокуратуру и территориальный фонд ОМС по субъекту.
Если больница всё ещё нарушает закон, обратитесь к уполномоченному по правам ребёнка в своём субъекте и добейтесь встречи с министром департамента здравоохранения субъекта РФ.
Как отметил Михаил Юрчак, чаще всего вопрос решается уже после заявления на имя главврача больницы, в которой оказался ваш близкий человек.
Читайте также: