Операции при неспецифическом спондилите
а) Укладка пациента и анестезия при операции по поводу спондилита и дисцита поясничного отдела позвоночника:
- При вмешательствах на уровнях проксимальней L4 используется забрюшинный фланковый доступ. Пациента укладывают на правый бок полубоком, под левую сторону подкладывают валик.
- При вмешательствах в области пояснично-крестцового сочленения пациента укладывают в положение на спине и используют забрюшинный доступ из срединного переднего вертикального разреза. Под поясницу для поддержания нормального лордотического изгиба поясничного отдела позвоночника подкладывается валик, а нижние конечности несколько сгибаются и отводятся для расслабления подвздошно-поясничной мышцы.
- Также возможно использование транспсоас-доступа, однако такой доступ больше подходит в случаях лишь ограниченного переднего дебридмента без передней декомпрессии.
- Если возбудитель ранее еще не был выявлен, то антибактериальная терапия приостанавливается до получения образцов тканей для исследования.
- Выполняется стандартный забрюшинный доступ к поясничному отделу позвоночника. Фланковый доступ включает рассечение наружной и внутренней косых и поперечной мышц живота. При использовании вертикального срединного доступа вдоль белой линии живота мобилизуется прямая мышца живота.
- В пределах доступа после идентификации забрюшин-ной клетчатки входят в забрюшинной пространство. Тупо мобилизуя пальцами ткани вдоль передней поверхности левой поясничной мышцы достигают крупных сосудов.
- На уровне L4 и выше лигирование и пересечение сегментарных сосудов позволяет аккуратно оттеснить крупные сосуды вправо, поясничная мышца после этого мобилизуется и отводится влево, открывая доступ к телам позвонков. Анатомия в зоне вмешательства может быть в значительной мере искажена на фоне активного инфекционного процесса, а сосуды в связи с воспалительными изменениями тканей может быть достаточно нелегко мобилизовать.
Наиболее эффективна в этом отношении тупая мобилизация тканей с постоянным и контролируемым давлением по поверхности межпозвонковых дисков.
- Доступ к уровню L5-S1 осуществляется ниже бифуркации крупных сосудов после лигирования и рассечения срединных крестцовых артерии и вены. Доступ к диску L4-L5 может быть выполнен двумя способами: путем мобилизации и ретракции левых подвздошной артерии и вены в направлении слева направо, либо между левыми подвздошными артерией и веной.
В последнем случае левая подвздошная артерия отводится влево, а левая подвздошная вена — вправо за срединную линию, но только после лигирования и пересечения восходящей поясничной сегментарной вены.
- В межпозвонковый диск вводится спинальная игла, которая служит рентгенконтрастным маркером для локализации необходимого уровня вмешательства.
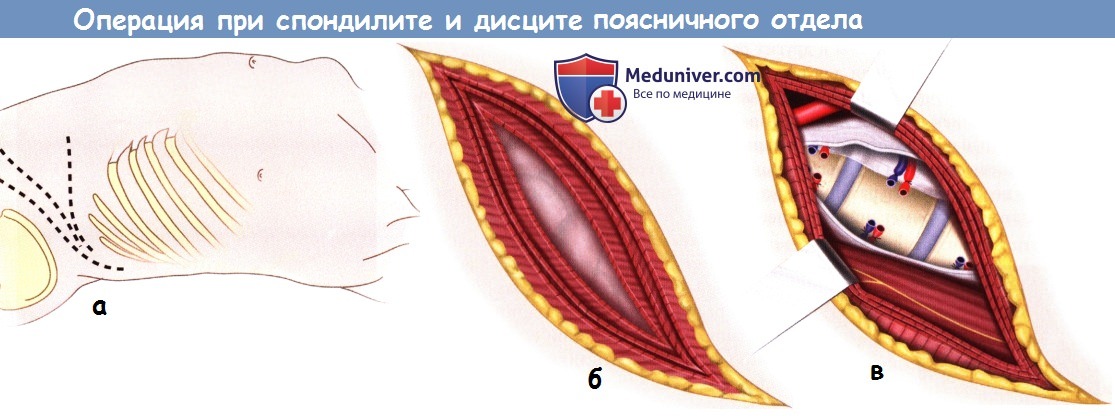
а - Пациента укладывают на правый бок полубоком, под левую сторону подкладывают валик.
б - Фланковый доступ включает рассечение наружной и внутренней косых и поперечной мышцы живота.
в - Лигирование и пересечение сегментарных сосудов позволяет аккуратно сместить крупные сосуды вправо,
поясничная мышца после этого мобилизуется и отводится влево, открывая доступ к телам позвонков.
в) Дебридмент и декомпрессия:
- Патологически измененная костная ткань тел позвонков и вещество межпозвонковых дисков удаляют костными кусачками и ложками.
- Некоторое количество пораженной ткани должно быть направлено на исследование. После получения необходимого объема материала начинается эмпирическая антибактериальная терапия.
- Остальные этапы декомпрессии выполняются согласно общим принципам, описанным в предыдущих разделах. Все патологически измененные и некротизированные ткани должны быть удалены в пределах границ здоровых и кровоточащих тканей.
- При формировании кпереди от дурального мешка эпидурального абсцесса выполняется стандартная декомпрессия протяженностью в поперечном направлении от одного корня дуги до другого. Полость абсцесса аккуратно очищают с помощью диссектора Пенфилда и тщательно промывают.
г) Передняя реконструкция:
- Если планируется передняя стабилизация позвоночника, то в первую очередь необходимо оценить анатомию и ход крупных сосудов на уровне нижних поясничных позвонков.
- После корпорэктомии реконструкция передней колонны осуществляется с использованием опорных костных трансплантатов из гребня подвздошной кости или аллокости. Если передняя стабилизация не планируется, трансплантат должен быть погружен в тела вышележащего и нижележащего смежных позвонков.
д) Задняя стабилизация:
- После передней декомпрессии и костной пластики на нижнепоясничном уровне мы рутинно прибегаем к сегментарному заднему спондилодезу. Такой подход позволяет нам достаточно быстро активизировать пациентов, снижает требования к послеоперационной иммобилизации и создает условия для формирования костного блока.
- В качестве фиксатора, как уже описано в предыдущих разделах, рутинно применяются педикулярные винты. Пациенту, чей случай представлен на рисунках ниже, как раз был выполнен задний спондилодез со стабилизацией педикулярными винтами.
- Решение о том, выполнять ли оба этапа вмешательства в течение одной анестезии или разбить операцию на два этапа, должно в каждом конкретном случае приниматься индивидуально.
- В отдельных случаях для лечения дисцитов и спондилитов нижнепоясничного отдела позвоночника задние вмешательства могут применяться в качестве самостоятельного метода лечения. В таких случаях возможно применение заднего межтелового спондилодеза (PLIF) или трансфораминального межтелового спондилодеза (TLIF), методики которых описаны в других разделах настоящей книги.
Подходящими для использования названных методик случаями являются случаи с минимальным поражением костной ткани тел позвонков, когда инфекционный процесс ограничен главным образом межпозвонковым диском и замыкательными пластинками. При необходимости расширенного костного дебридмента показано применения переднего доступа.
- В настоящее время набирает популярность применение для реконструкции передней колонны позвоночного столба телескопических кейджей. Эта технология в отдельных случаях позволяет выполнить первым этапом стабилизацию позвоночника из заднего доступа, а вторым этапом — передний дебридмент.
В условиях неврологического дефицита, связанного с формированием эпидурального абсцесса, это позволяет первым этапом вовремя выполнить заднюю декомпрессию спинномозгового канала, а затем, в условиях уже восстановленной нормальной оси позвоночника, выполнить передний дебридмент и реконструкцию передней колонны с помощью такого кейджа, размер которого точно будет соответствовать размеру образованного дефекта.
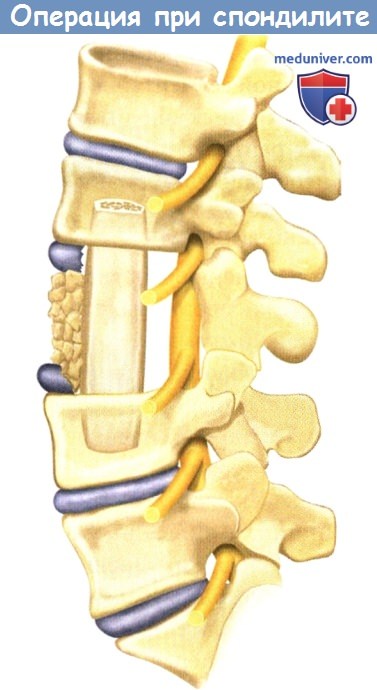
Реконструкция передней колонны после корпорэктомии может быть выполнена
с использованием опорных костных трансплантатов из гребня подвздошной кости или аллокости.
е) Клинический пример спондилита и дисцита грудного отдела позвоночника:
- У 68-летнего мужчины через несколько месяцев после перенесенной им бактериемии на фоне хронического очага инфекции в области нижней конечности развился выраженный болевой синдром в спине.
- МРТ, режим Т1: признаки дисцита/спондилита L4-L5. МРТ, режим Т2: признаки поражения костной ткани и патологического перелома L4.
- После биопсии под контролем КТ пациенту назначена внутривенная антибактериальная терапия, однако улучшения на этом фоне не наступило, болевой синдром и признаки костной деструкции прогрессировали.
- Выполнен передний дебридмент, декомпрессия и реконструкция с использованием опорного костного трансплантата из гребня подвздошной кости. Вторым этапом в отсроченном порядке выполнена задняя стабилизация позвоночника.
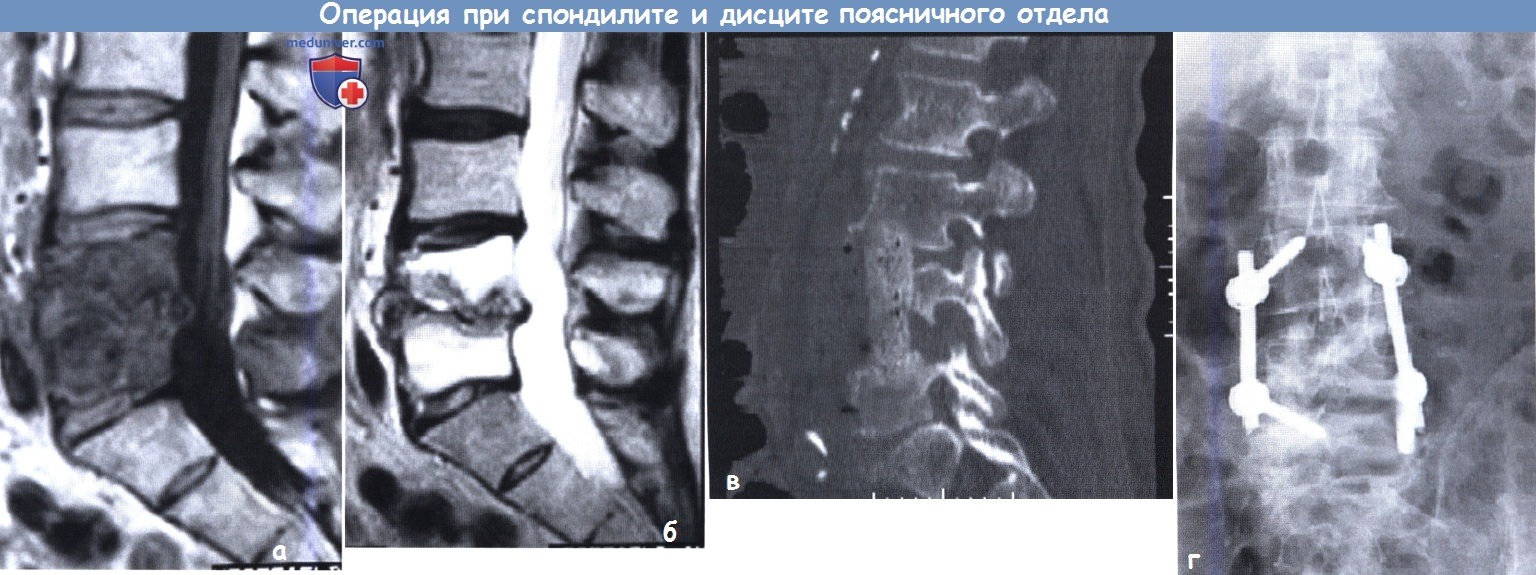
а - У 68-летнего мужчины через несколько месяцев после перенесенной им бактериемии на фоне хронического очага инфекции в области нижней конечности развился выраженный болевой синдром в спине.
На этом сагиттальном МР-скане в режиме Т1 имеются признаки дисцита/спондилита L4-L5.
б - МРТ, режим Т2: признаки поражения костной ткани и патологического перелома L4.
в - Пациенту выполнен передний дебридмент, декомпрессия и реконструкция с использованием опорного костного трансплантата из гребня подвздошной кости.
Вторым этапом в отсроченном порядке выполнена задняя стабилизация позвоночника.
г - Рутинное применение с целью задней стабилизации педикулярных винтов.
Спондилит – воспалительное заболевание позвоночника, чаще всего связанное с инфекцией. В отличие от спондилоартрита (например, при болезни Бехтерева) патологический процесс возникает в самих позвонках, а не в суставах между ними.

Разрушение позвонков в процессе воспалительной реакции может привести к нарушению функции позвоночника и его искривлению.
Причины
Спондилит позвоночника делят на две большие группы по вызываемой причине.
Неспецифический спондилит вызывается различными группами микроорганизмов, чаще всего гноеродными (стафилококки, стрептококки). Но может иметь аутоиммунную природу (воспаление возникает из-за атаки тканей собственными иммунными клетками). Неспецифическим является гематогенный гнойный спондилит.
Специфический вариант болезни вызывается определенным микробом и имеет особенности течения и терапии. Это заболевание возникает при таких патологиях:
- Туберкулез.
- Сифилис.
- Гонорея.
- Актиномикоз.
- Бруцеллез.
Особым видом является асептический спондилит, который возникает вследствие травмы позвоночника.
Симптомы
Общими проявлениями всех форм заболевания являются интенсивная боль в спине, скованность при движениях, лихорадка, общая слабость. Могут проявляться неврологические нарушения: ощущения зуда, мурашек на спине или конечностях, расстройства стула и мочеиспускания в виде недержания.
Симптомы зависят от уровня поражения позвоночника. Наиболее часто встречается спондилит поясничного отдела. На поздних стадиях обращают на себя внимание искривление позвоночника, существенное ограничение подвижности.
Эта форма заболевания связана с попаданием из крови гноеродных микроорганизмов в костную ткань позвоночника, поэтому неспецифическое воспаление носит название гематогенный (принесенный кровью) гнойный спондилит.
Особенности микроорганизмов (стафилококков, стрептококков) приводят к формированию гнойников – абсцессов. Это вызывает резкую болезненность, общие симптомы интоксикации организма, выраженную температурную реакцию при попадании в кровь воспалительных токсинов.
Высока вероятность гнойного заражения нервных структур с развитием гнойного менингита, что приводит к тяжелым неврологическим нарушениям и требует терапии врачом неврологом.
Наиболее часто процесс протекает в виде поясничного, реже шейного, воспаления. Симптоматика меняется в зависимости от пораженного отдела. Гнойное расплавление тканей вызывает образование свищей (каналов с гнойным содержимым), секвестров (полостей в костной ткани), абсцессов и флегмон в мягких тканях позвоночника.
Заболевание вызывается заносом микобактерии туберкулеза из лимфоузлов грудной клетки в позвоночник, поэтому наиболее часто встречается туберкулезный спондилит грудного отдела.
Так как для развития процесса необходимо выраженное ослабление иммунитета, патология развивается преимущественно в детском возрасте.
Микобактерии вызывают воспаление в виде бугорка – туберкуломы в костной ткани позвонка. Туберкулезный спондилит вызывает развитие некроза (омертвения) кости и приводит к деформациям позвоночника. Воспаление постепенно переходит с одного позвонка на другой, приводя к серьезному искривлению.
После отграничения микроба иммунными клетками процесс может приостановиться. В этом случае на протяжении нескольких лет может не наблюдаться никакой симптоматики, но при снижении иммунных сил организма, туберкулезный спондилит обостряется снова.
Дети, страдающие этим заболеванием, в связи со значительными болями в спине, стараются осторожно ходить, не совершать движения в позвоночнике. Они быстро утомляются, подвергаются частым заболеванием, общее развитие организма замедлено.
Травма грудного и поясничного отделов позвоночника может привести к повреждению внутрипозвоночной артерии. В пораженной области возникает кровоизлияние в окружающие ткани, нарушение микроциркуляции, которые приводят к нарушению питания позвонка.
Через две недели после полученной травмы, когда, казалось бы, наступил период выздоровления, сформировываются очаги омертвения костной ткани и возникает асептический спондилит.
Наиболее опасной ситуацией в этом случае является компрессионный перелом позвонка – сдавление его в вертикальной плоскости. Это состояние возможно из-за наличия очагов мертвой костной ткани в теле позвонка, которые нарушают общую прочность структуры.
Процесс носит волнообразный характер. Болезненные периоды обострения сменяются ремиссией длительностью около полугода. Рецидив (возвращение симптоматики) провоцируется микротравмами, сопутствующими инфекциями, простудными заболеваниями.
Инструментальная диагностика
Для диагностики спондилита любого отдела позвоночника необходимо провести рентгенологическое исследование пораженной области в нескольких проекциях. Рентгенография грудной клетки позволяет подтвердить туберкулезную природу заболевания.
Уточнить характер, стадию, точную локализацию процесса поможет компьютерная томография. КТ – дорогой, но максимально информативный метод диагностики воспалительного процесса в костной ткани позвонка.
В случае если свищевой ход из позвоночного столба выходит на наружные кожные покровы проводят фистулографию – рентгенологическое исследование с использованием контрастного вещества, которое вводят в свищ.
Спинномозговая пункция проводится для определения попал ли микроорганизм в канал спинного мозга.
Лабораторная диагностика

Из лабораторных методов используют общий анализ крови и мочи. При этом находят признаки бактериального воспаления.
Чтобы распознать возбудителя производят посев на питательные среды крови или спинномозговой жидкости – так называемое микробиологическое исследование.
Для диагностики туберкулезного воспаления проводят кожные пробы.
Лечение
Терапия спондилита должна состоять из комплексного подхода. Так как это заболевание достаточно опасное и может привести к инвалидизации, то к лечению такой патологию нужно подходить крайне серьезно. Соблюдение всех рекомендаций и предписаний врача позволит эффективно провести терапию и избежать осложнений.
Лечение патологии во многом зависит от пораженного отдела позвоночника и причины заболевания. Однако существуют общие принципы терапии:
- Из медикаментозных средств применяют нестероидные противовоспалительные препараты: Диклофенак, Ибупрофен, Нимесулид. При неэффективности этих лекарств используют так называемые базовые средства – глюкокортикостероиды или Метотрексат. Оба вида препаратов подавляют иммунно-воспалительную реакцию и снижают симптоматику болезни, однако обладают выраженными побочными действиями. Их прием возможен только после консультации специалиста.
- Инфекционный спондилит лечат с помощью антибактериальных препаратов. Назначаются антибиотики широкого спектра действия, пока не будет готов результат микробиологического исследования, который укажет на возбудителя заболевания.

Лечебная гимнастика в разумных объемах и под контролем специалиста помогает снизить симптоматику заболевания, предотвращает рефлекторный спазм мышц позвоночного столба.
Лечебная физкультура сохраняет объем движений в позвоночнике, а на поздних стадиях компенсирует искривление пораженного отдела позвоночного столба.
Физиотерапия в виде прогревающих процедур, а также горячие ванны вызывают миорелаксацию – расслабление мышечных волокон. Это не только положительно сказывается на интенсивности боли, но и препятствует чрезмерной тяге мышц за пораженные позвонки.
Прогревание противопоказано при активном гнойном воспалении! Обязательно проконсультируйтесь со специалистом.
Оперативное вмешательство необходимо при гнойном спондилите с образованием абсцессов и свищей. Из абсцессов удаляют гнойное содержимое или полностью иссекают очаг воспаления. Свищевой ход также иссекают в пределах здоровых тканей.
Реконструктивные операции по замене тел пораженных позвонков, установке металлических конструкций, выпрямляющих позвоночник необходимы в поздних стадиях болезни с выраженным некрозом костной ткани.
Особенности лечения туберкулезного спондилита
Лечение туберкулезного процесса проводит врач фтизиатр с использованием хирургических и медикаментозных методик. Терапия заключается в назначении противотуберкулезных препаратов на длительный срок. Выздоровление возможно только при полном соблюдении назначенного режима приема лекарственных средств.
Кроме медикаментов лечение подразумевает создание покоя для пораженного отдела позвоночника, с постепенными нагрузками в виде лечебной гимнастики. Рекомендованы физиопроцедуры и массаж.
Необходима профилактика образования пролежней при длительном лежачем положении. В тяжелых случаях фтизиохирурги проводят оперативное вмешательство с удалением пораженных тканей.
Прогноз
Прогноз для жизни благоприятный. Возможно полное выздоровление при правильной и своевременной терапии заболевания. Развитие осложнений со стороны нервной системы отягощает развитие болезни.
Искривление позвоночника, деформации грудной клетки корректируется с помощью физкультуры и оперативных вмешательств. Прогноз условно неблагоприятен у пациентов с неврологической симптоматикой и выраженными трофическими поражениями кожи.
Заболевания опорно-двигательной системы человека – одна из наиболее часто встречающихся патологий. Спондилит позвоночника – редкая болезнь воспалительного характера, занимающая 5% списка костных заболеваний, но все же он встречается. Чаще повреждение хребта наблюдается у мужчин в возрасте старше 50 лет, женщины болеют спондилитом реже. Заболевание по международному классификатору МКБ имеет код М45-М49 и трактуется как спондилопатии. Заболевание чаще поражает грудной отдел позвоночника и в 40% случаев является следствием туберкулеза.

Спондилит
Что это такое?
Спондилит относится к хроническим воспалительным процессам, происходящим в позвоночнике. Заболевание поражает тело позвонков, приводит к их структурным изменениям. Вследствие происходящих патологических процессов позвонки становятся хрупкими, уменьшается их высота. В позвоночном столбе образуются гнойные очаги, позвонки деформируются, происходит сращивание соседних сегментов, что ведет к снижению гибкости хребта, нарушению подвижности. Прогрессирование заболевания приводит к ограничению амплитуды движения позвоночника и инвалидности.
Это достаточно опасное заболевание, поскольку в полостях хребта собирается гной, а при разрыве гнойника содержимое разносится по организму, вызывая сепсис. Если же нагноение попадает в спинномозговой канал, то вызывает нарушение функций органов малого таза, затрудняет акт мочеиспускания, дефекации, может привести к параличу.
Причины и формы
Причиной развития заболевания является попадание патогенных микроорганизмов, которые с потоком крови разносятся по всему организму, поражая позвоночный столб. Выделяют два вида развития патологии:
- неспецифический спондилит;
- специфический спондилит.
Данные формы заболевания имеют характерные особенности в симптоматике.
Этот тип заболевания является осложнением инфекционных болезней и проявляется во всех отделах хребта. Его еще называют реактивным и выделяют несколько видов.
Тифозная форма – поражение грудного отдела позвоночника и пояснично-крестцовой области, вызванное тифом. Характеризуется разрушением соседних позвонков и стоящего между ними диска, а также развитием абсцесса. Процесс разрушения происходит быстро, при этом образуются множественные гнойники.
Сифилитический тип локализуется в шейном отделе позвоночной группы, вызывает скованность и ограничение подвижности шеи. Наблюдается нарушение осанки, поскольку шея не принимает ровное вертикальное положение, а голова все время находится несколько впереди туловища. Данный вид заболевания встречается редко, сопровождается расплющиванием позвонков, в результате чего происходит компрессия нервных окончаний и спинного мозга, что вызывает проявления нервных расстройств.

Сифилитический спондилез
Туберкулезная форма характерна распространением вирулентных микроорганизмов с током крови или лимфы. При этом происходит поражение шейного отдела позвоночника и поясницы. Патогенные микробы попадают в губчатое тело позвонка и вызывают там нагноение в виде одиночных абсцессов. При этом разрушаются костные ткани, под воздействием нагноения грудь больного деформируется, возникает остроконечный горб, нарушается иннервация верхних конечностей, что приводит к необратимым последствиям: парезу или параличу. Заболевание нарушает нормальную работу сердечной и дыхательной систем.
Бруцеллезный вид заболевания поражает поясничный отдел позвоночника, его еще называют люмбальным. Воспалительный процесс при этой форме проходит без образования абсцессов. Диагностируют заболевание с помощью рентгена, на котором видны мелкоочаговые структурные поражения.
Актиномикотическая форма вызывается патогенными грибками. Воспаление локализуется в надкостнице грудного отдела, провоцирует появление свищей и гнойников, через которые выделяется беловатое вещество.
Псориатический тип развивается как осложнение артрита, вызванного псориазом.
Асептический вид спондилита возникает зачастую после травмы. Характерной особенностью данного вида является временное бессимптомное протекание, когда видимых нарушений нет, но процесс разрушения не прекращается, переходит в хроническую форму и вызывает сутулость, кифоз и иные нарушения осанки. В запущенной стадии требуется хирургическое вмешательство.
Данный вид спондилита характерен для мужского пола и возникает в возрасте старше 3 лет. Патогенные бактерии поражают не только позвонки, но и межпозвонковые диски, а также суставы. Прогрессирование патологического процесса может привести к полному параличу или развитию аутоиммунных заболеваний. Неспецифический спондилит имеет следующую классификацию.
Гематогенный тип или остеомиелит позвоночного столба. Тяжелое заболевание, характеризующееся образованием гнойно-некротических участков. Происходит разрушение надкостницы, костного мозга, губчатого вещества и близлежащих тканей. Наиболее часто свищи и абсцессы появляются в шейном и поясничном отделах и быстро распространяются по всему хребту.
Анкилозирующая форма или болезнь Бехтерева. Заболевание характеризуется бессимптомным течением в начальной стадии развития. Первые признаки могут наблюдаться у молодых людей старше 20 лет. Они мало выражены и проявляются в виде дискомфорта, незначительной скованности и болезненности в грудном или поясничном отделах. При отсутствии лечения заболевание переходит в хроническую форму и вызывает компрессию позвонков, их сращивание и превращение в единую кость. В результате этого позвоночник теряет подвижность.

Болезнь Бехтерова
Симптомы
Клиническая картина заболевания имеет ряд характерных проявлений.
- Главным признаком спондилита является болевой синдром. Он разной интенсивности и усиливается при физической нагрузке. Боль может быть незначительной или очень острой, мучительной. Но чаще всего она постоянная, ноющая, периодически резкая и острая, усиливающаяся при нагрузке.
- Снижение подвижности хребта. При спондилите больной ощущает скованность в поврежденном отделе, не может с легкостью выполнять привычные движения. Физиологические изгибы позвоночника почти полностью выпрямляются, и хребет становится практически ровным. Это снижает его функциональную способность, приводит к постоянной усталости, болевому синдрому.
- Разрушение позвонков влечет компрессию нервов, что проявляется онемением и нарушением чувствительности поврежденных отделов. Могут возникать мышечные спазмы, а в отдельных случаях парез или паралич.
- Сращивание позвонков приводит к сутулости и сжатию внутренних органов. В результате наблюдается нарушение работы сердца и дыхательной системы.
Редко, но бывает при спондилите и развитие сепсиса. Это критическое состояние, требующее немедленной медицинской помощи. Кроме основных симптомов у больного могут проявляться:
- головокружение;
- общая слабость;
- повышение температуры тела;
- местная гипертермия поврежденного участка.
Совет! При появлении первых симптомов нужно обращаться к врачу, чтобы не допускать прогрессирования болезни, поскольку своевременно начатое лечение позволяет избавиться от симптомов навсегда.
Диагностика
Традиционные методы диагностики включают:
- осмотр и опрос больного;
- общий анализ крови;
- биохимию крови;
- рентгенологическое исследование;
- КТ;
- биопсию.
В процессе опроса врач выясняет характер и предполагаемую причину болей. Осмотр помогает выяснить степень нарушения подвижности позвоночника. Анализ крови дает возможность определить уровень лейкоцитов и С-реактивного белка. Эти критерии указывают на наличие воспалительного процесса. Серонегативность крови показывает отсутствие С-реактивного белка, но наличие воспалительного процесса в позвоночнике. Кроме этого по результатам исследований можно отличить серонегативный спондилоартрит и ревматоидный артрит от спондилита.

Диагностика спондилита
Рентген выполняют в двух проекциях. С его помощью определяют локализацию, размер, форму и объем поражения. КТ – более результативный метод исследования, дающий четкую картину происходящих повреждений, поскольку показывает не только кости, но и нервы, а также мягкие ткани.
Лечение
Терапия спондилита является комплексной и включает применение медикаментов, физиопроцедур, по показаниям проводят операцию.
Для лечения спондилита подходят препараты, воздействующие непосредственно на причину появления заболевания, а также лекарства, использующиеся в терапии любых видов болезни.
Средства НПВС применяют коротким курсом, поскольку они негативно влияют на ЖКТ. При необходимости продолжать лечение доктор назначает средства, защищающие стенки желудка от раздражения. Лекарства снимают боль, воспаление и жар. Препаратами выбора стали Индометацин, Ортофен.
Кортикостероидные препараты. Как самостоятельное лекарственное средство при спондилите малоэффективны, но в сочетании с НПВС ускоряют процесс выздоровления, нормализуя метаболические реакции, снимая воспаление (Преднизолон).
Для снятия интоксикации внутривенно капельно вводят физраствор, раствор Рингера, глюкозу. Дезинтоксикационная терапия помогает организму избавиться от бактерий, снять симптомы отравления.
По результатам бакпосева на чувствительность микроорганизмов к определенным группам антибиотиков назначают антимикробные средства, к которым они наименее резистентны (Ципрофлоксацин, Цефискам, Норфлоксацин).
После снятия острой симптоматики, а также пройденного курса медикаментозной терапии доктор рекомендует народное лечение:
- ванны с ромашкой, шалфеем;
- использование алтайского мумие;
- посещение бани;
- применение мазей на основе окопника, живокоста.
Такие процедуры способствуют улучшению кровоснабжения поврежденных тканей, ускорению процессов регенерации.
Хирургия показана при неэффективности консервативных методов, а также при наличии абсцессов, свищей, значительного разрушения позвонков. Цель операции заключается в удалении поврежденного участка и замещении его имплантом.

Операция при спондилите
Три этапа реабилитации
Период восстановления после операции имеет 3 этапа и направлен на восстановление функциональной способности позвоночника, профилактику осложнений.
- Первый этап длится 14 дней и проходит в стенах больницы. Больному разрешают недолго ходить, используя корсет для поддержания нужного положения позвоночника.
- Больного выписывают из больницы – начинается второй этап. На протяжении месяца пациент под контролем врача 2 раза в неделю выполняет лечебный комплекс упражнений. Гимнастика направлена на восстановление функций позвоночника и укрепление спинных мышц.
- Третий этап длится всю жизнь. В домашних условиях нужно выполнять рекомендованный комплекс упражнений, а также следить за осанкой, посещать бассейн.

Зарядка при спондилите
Хороший эффект дает санаторно-курортное лечение, проводимое раз в год.
Небольшое заключение
Прогноз заболевания благоприятный при своевременном обращении к врачу. Если приступить к лечению спондилита в начале развития, то больной быстро избавится от симптомов болезни, восстановит подвижность позвонков, предупредит их дальнейшее разрушение.
Читайте также:


