Основные признаки переломов вывихов подвывихов
Вывихами называются стойкое смещение суставных частей сочленяющихся костей, сопровождающееся повреждением суставной сумки. Признаками вывиха служат:
- изменение формы сустава;
- нехарактерное положение конечности;
- боль;
- пружинящая фиксация конечности при попытке придать ей физиологическое положение;
- нарушение функции сустава.
Наиболее часто встречаются травматические вывихи, обусловленные чрезмерным движением в суставе. Это происходит, например, при сильном ударе в область сустава, падении. Как правило, вывихи сопровождаются разрывом суставной сумки и разъединением сочленяющихся суставных поверхностей. Попытка сопоставить их не приносит успеха и сопровождается сильнейшей болью и пружинящим сопротивлением. Иногда вывихи осложняются переломами - переломовывихи. Вправление травматического вывиха должно быть как можно более ранним.
Помощь при вывихах
Поскольку любое, даже незначительное движение конечности несет нестерпимую боль, прежде всего, Вы должны зафиксировать конечность в том положении, в котором она оказалась, обеспечив ей покой на этапе госпитализации. Для этого используются транспортные шины, специальные 
повязки или любые подручные средства. Для иммобилизации верхней конечности можно использовать косынку, узкие концы которой завязывают через шею. При вывихе нижней конечности под нее и с боков подкладывают шины или доски и прибинтовывают к ним конечность. При вывихе пальцев кисти производят иммобилизацию всей кисти к какой либо ровной твердой поверхности. В области суставов между шиной и конечностью прокладывают слой ваты. При вывихе нижней челюсти под нее подводят пращевидную повязку (напоминает повязку, надеваемую на руку дежурным), концы которой перекрестным образом завязывают на затылке.
После наложения шины или фиксирующей повязки пациента необходимо госпитализировать для вправления вывиха.
Переломами называют повреждение кости с нарушением ее целостности. Переломы могут быть закрытыми (без повреждения кожного покрова) и открытыми (с повреждением кожного покрова). Возможны также трещины кости.
Признаками перелома служат:
- деформация конечности в месте перелома;
- невозможность движения конечности;
- укорочение конечности;
- похрустывание костных отломков под кожей;
- боль при осевом поколачивании (вдоль кости);
- при переломе костей таза - невозможность оторвать ногу от поверхности, на которой лежит пациент.
Если перелом сопровождается повреждением кожного покрова, его нетрудно распознать при наличии костных отломков, выходящих в рану. Сложнее установить закрытые переломы. Основные признаки при ушибах и переломах - боль, припухлость, гематома, невозможность движений - совпадают. Ориентироваться следует на ощущение похрустывания в области перелома и боль при осевой нагрузке. Последний симптом проверяется при легком поколачивании вдоль оси конечности. При этом возникает резкая боль в месте перелома.
При закрытых переломах, точно также как и при вывихах, необходимо обеспечить иммобилизацию конечности и покой. Средства иммобилизации включают шины, вспомогательные приспособления. При переломах костей бедра и плеча шины накладывают, захватывая три сустава (голеностопный, коленный, бедренный и лучезапястный, локтевой и плечевой). В остальных случаях фиксируют два сустава - выше и ниже места перелома. Ни в коем случае не надо пытаться сопоставить отломки костей - этим Вы можете вызвать кровотечение.
При открытых переломах перед Вами будут стоять две задачи: остановить кровотечение и произвести иммобилизацию конечности. Если Вы видите, что кровь изливается пульсирующей струей (артериальное кровотечение), выше места кровотечения следует наложить жгут (см. Первая помощь при кровотечении). После остановки кровотечения на область раны наложите асептическую (стерильную) повязку и произведите иммобилизацию. Если кровь изливается равномерной струей, наложите давящую асептическую повязку и произведите иммобилизацию.
При иммобилизации конечности следует обездвижить два сустава - выше и ниже места перелома. А при переломе бедренной и плечевой кости обездвиживают три сустава (см. выше). Не забудьте, что шину не укладывают на голую кожу - под нее обязательно подкладывают одежду или вату.
Вы должны знать, что при открытом или закрытом (со смещением костных отломков) переломе крупных костей необходима срочная госпитализация и репозиция (восстановление анатомического положения) костей в условиях больницы. Если после перелома прошло более 2 ч, а костные отломки не сопоставлены, возможно тяжелейшее осложнение - жировая эмболия, которая может привести к смерти или инвалидизации больного. Зная это, настаивайте в приемном покое, чтобы Вашему пациенту оказали срочную помощь.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Распознавание вывихов при помощи обычных клинических методов исследования является достаточно надежным. Только в редких случаях вывихи просматриваются или принимаются за переломы, в особенности при повреждении периферических отделов конечностей. Поэтому в большинстве обычных каждодневных случаев нет надобности прибегать к рентгенологической помощи, и рентгенологу сравнительно не часто приходится видеть вывихи в крупных суставах.
Рентгенологическое исследование вывихов, как и исследование переломов, является наиболее точным и имеет решающее диагностическое значение, оно незаменимо в каждом спорном или более трудном для клинициста случае. Рентгеновы лучи вносят ясность в топографические взаимоотношения, обнаруживают всевозможные неожиданные частые осложнения, а также препятствия к вправлению, служат наиболее верным средством для контроля результатов вправления и т. д. Естественным недостатком рентгенологического исследования является некоторая его односторонность: как при переломах, так и при вывихах рентгенограмма не говорит ничего непосредственно о состоянии мягких тканей, об основном повреждении сумки, связочного аппарата, суставных хрящей, нервных и сосудистых стволов и мышц. Напомним, что вывихнутой принято считать кость периферическую, лежащую дистально по отношению к проксимальной, которая остается фиксированной. Для позвоночника вывихнутым обозначают вышележащий позвонок; при смещении между основанием черепа и первым шейным позвонком говорят о вывихе головы.
Основной рентгенологический симптом вывиха (рис. 35 и 37) сказывается в том, что суставные поверхности не прилегают друг к другу, нормальные пространственные взаимоотношения между главными элементами сустава — суставной головкой и впадиной -— нарушены; суставная впадина представляется на снимке запустевшей, а головка сустава расположена в стороне от впадины. Если суставные поверхности совсем не соприкасаются друг с другом, и головка совершенно отошла от впадины, то вывих обозначается как полный; подвывихом, или неполным вывихом, называется частичное смещение головки по отношению к впадине с сохранением их частичного контакта.
Поставить диагноз вывиха — это значит не только констатировать факт вывиха, но и в точности указать направление смещения. Без топографической характеристики смещения не может быть рационального вправления.
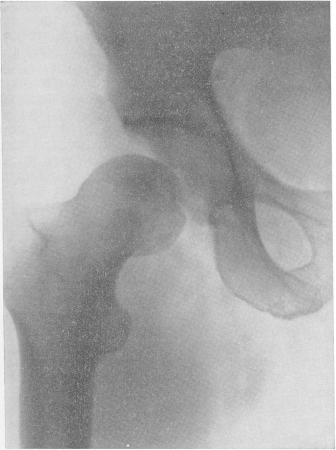
Рис. 35. Травматический свежий вывих правого бедра у летчика, упавшего с вертолета.

Рис. 36. Травматический периостит на передневнутренней поверхности большеберцовой кости через месяц после удара палкой.
Направление смещения отмечается в анатомических терминах, определяющих положение дистальной вывихнутой кости. Только исследование по крайней мере в двух проекциях дает истинное представление о направлении смещения. Если смещение произошло в плоскости центрального луча, например вперед при вывихе плеча, то на снимке в обычном заднем положении головка плеча может как раз проецироваться в свое нормальное место, в суставную впадину. Один единственный снимок, следовательно, может и здесь быть источником диагностической ошибки.
Та светлая полоска, которая на рентгенограмме представляется в виде суставной щели (так называемая рентгеновская суставная щель), на самом деле является проекцией не истинной, анатомической суставной щели, а проекцией в реальности у живого человека несуществующего межкостного или межэпифизарного пространства, которое, однако, каждый из нас себе ясно представляет на основании привычной картины сустава на мацерированном скелете. Хрящевая головка и хрящевая суставная впадина, непосредственно прилегающие друг к другу, естественно, на рентгенограмме не могут быть видны. Если покровные хрящи тонки, как у взрослого человека, и имеют толщину, не превышающую 3—4 мм, то и рентгеновская суставная щель узка, и конфигурация головки и впадины точно соответствуют друг другу. В раннем же детском возрасте, когда обширные эпифизарные отделы являются еще не окостеневшими, мы собственно ни головки, ни суставной впадины на снимках не видим. В лучшем случае имеется лишь изображение ядра окостенения, которое по своей форме только отдаленно напоминает окончательную форму эпифизарного конца у взрослого человека. По этой причине рентгенодиагностика вывихов в детском возрасте может представлять известные трудности.
Распознавание тогда основывается на втором рентгенологическом симптоме вывиха — на смещении оси вывихнутой кости. Так как, однако, угол, составленный длинниками костей, образующих сустав, по существу самого дела все время меняется при нормальных условиях, то и определение бокового смещения при вывихе не всегда является легкой задачей. Этот симптом имеет, следовательно, меньшую доказательную ценность, чем определение смещения отломков при переломах. В особенности трудна, как было уже указано, интерпретация рентгенограмм локтевого сустава.
Травматические вывихи не реже чем в трети всех случаев сопровождаются отрывом небольших костных выступов, к которым прикрепляется сумка сустава или связка. При исследовании крупных суставов подобные мелкие отломки могут оставаться незамеченными; более крупные же представляют значительный практический интерес, и их распознавание — это одна из важнейших задач при рентгенологическом исследовании вывихов. Дело в том, что они могут служить препятствием к вправлению кости, и тогда требуют оперативного удаления. Таковы, например, отрывы большого бугорка плечевой кости при переднем вывихе плеча, отрыв медиального надмыщелка при наружном вывихе в локтевом суставе или отщепление кусочка вертлужной впадины при вывихе бедра в тазобедренном суставе. Отрыв почти никогда не отсутствует при вывихе в мелких суставах, например межфаланговых. Этот так называемый отрывной перелом легко распознается на рентгенограммах по изолированной костной тени, имеющей небольшие размеры, неправильную многоугольную конфигурацию и зазубренные контуры. Особенно характерна ее локализация — она соответствует месту прикрепления связки или капсулы; против отломка на поверхности эпифиза может быть виден и дефект, зубчатые контуры которого, форма и размеры соответствуют отломанному кусочку.
При привычном вывихе обыкновенно имеются хорошо выраженный остеопороз суставных концов и всего дистального отдела конечности, а также вторичные изменения в суставе типа обезображивающего остеоартроза. Очень значительной бывает атрофия и мягких, и костных частей конечности при невправленных застарелых вывихах. На поверхности одной из костей, чаще проксимальной, на месте соприкосновения со смещенной суставной головкой может образоваться с течением времени углубление, напоминающее новую суставную впадину. Развивается неоартроз, обрисовывающийся на снимке в виде настоящего сустава со всеми его рентгенологическими признаками. Свежий, только что вправленный неосложненный вывих характеризуется на рентгенограмме совершенно нормальной неизмененной картиной.
Рентгенодиагностике принадлежит исключительная роль при распознавании патологических вывихов. Патологическим вывихом называется такое смещение суставной головки из суставной впадины, которое обусловлено каким-нибудь предшествовавшим патологическим процессом, разрушившим элементы сустава — кости, хрящи, сумку или связочный аппарат. Вывих происходит вследствие очень незначительной травмы или главным образом под влиянием мышечного натяжения (тракции).
Наиболее часто патологический вывих или подвывих вызывается воспалительными процессами; сюда относятся в первую очередь туберкулезный артрит во всех его проявлениях, в особенности деструктивная форма его, и значительно реже артрит гнойный. Любое длительно протекающее переполнение суставной полости обильным жидким содержимым может повести к перерастяжению суставной капсулы и к стойкому смещению суставных поверхностей, которые сами по себе грубых разрушений и не показывают. Головка бедра, например, может быть из-за весьма высокого внутрисуставного давления буквально выжата из вертлужной впадины, что наблюдается почти только у детей в первые годы жизни. Это так называемые дистензионные вывихи, вывихи в результате перерастяжения суставной капсулы. Следующую группу составляют полиартикулярные заболевания, как экссудативные, так и сухие деструктивные формы, ведущие к множественным вывихам и чаще подвывихам. Обязательным симптомом является вывих или подвывих при артропатиях — при сухотке спинного мозга и сирингомиелии; и некоторые другие заболевания центральной нервной системы, как, например, спинномозговой детский паралич, ведут к патологическим вывихам. Смещение суставных поверхностей может иметь место при деформирующем остеоартрозе ; нередки также патологические вывихи при подагрических разрушениях суставов, особенно мелких. Важную роль играют и всевозможные доброкачественные (например, множественные хондромы фаланг) и злокачественные (остеогенные саркомы) опухоли суставных концов костей. Часто встречающуюся в практике группу несколько особняком стоящих патологических вывихов составляют врожденные деформации, относящиеся к неправильностям развития, в первую очередь врожденные вывихи бедра в тазобедренном суставе, или пример более редкого заболевания — так называемого luxatio ulnae Madelungi. Исключительно тяжелые вывихи с порочным положением костей конечностей наблюдаются при арахнодактилии. Нередко и приобретенные деформации вызывают подвывих (например, при hallux valgus). Наконец, рентгенологу приходится видеть патологические смещения, вызванные и оперативным вмешательством (например, после резекций).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Под вывихами следует понимать патологическое смещение суставных поверхностей одной или нескольких костей с нарушением их нормальных анатомических взаимоотношений и целостности капсульно-связочного аппарата сустава.
Классификация вывихов
I. По характеру повреждения: полные; частичные (подвывихи).
II. По виду повреждающего фактора:
1) травматические – вследствие травмы;
2) патологические – при заболеваниях, связанных с разрушением связочного аппарата и суставных концов костей (опухоли, воспалительные процессы);
3) привычные – при большом растяжении связочного аппарата, возникающие после неправильно леченных травматических вывихов.
Симптомы:
· выраженная боль (в последующие дни постепенно уменьшается);
· вывихнутая конечность принимает вынужденное положение;
· объем движений в суставе резко нарушен, возможны только небольшие пассивные движения;
· пружинящая фиксация; изменение длины конечности;
· изменение конфигурации сустава за счет гематомы и смещения положения суставных поверхностей.
Первая помощь
1. Приложить пузырь со льдом или холодной водой к зоне вывиха.
2. Дать внутрь обезболивающие средства.
3. Провести иммобилизацию конечности (при вывихе плечевой кости – косыночная повязка с валиком в подмышечной области; при вывихе бедра – пострадавшему, лежа на спине, под коленные суставы подкладывают валики из подручного мягкого материала, не изменяя того положения, в котором фиксирована конечность).
ПРИМЕЧАНИЕ. Срочная транспортировка в травматологическое отделение. Вправление вывиха производится только травматологом.
Переломомназывается нарушение целостности кости. В большинстве случаев переломы возникают в результате действия механической силы.
Классификация переломов
I. В зависимости от сохранения целостности кожи:
1) закрытые (без повреждений кожи);
2) открытые (при повреждении кожи костным отломком).
II. В зависимости от характера повреждения:
1) травматические – возникают вследствие механических факторов;
2) врожденные – образуются во время утробной жизни под влиянием различных факторов;
3) патологические – при заболеваниях костей (остеомиелит, опухоль, киста).
III. В зависимости от направления плоскости перелома по отношению к оси кости:
1) поперечные – линия перелома перпендикулярна к оси кости;
2) продольные – линия перелома по оси кости;
3) косые – линия перелома в косом направлении по отношению к оси кости;
4) винтообразные (спиральные) – линия перелома имеет вид спирали, идущей по кости.
IV. В зависимости от числа поврежденных костей: одиночные; множественные.
Часто при переломах наблюдается смещение костных отломков.
Симптомы:
· абсолютные признаки (диагноз перелома подтверждает наличие даже одного из признаков):
- костная деформация в зоне перелома;
- крепитация костных отломков при трении друг о друга;
- укорочение конечности за счет смещения по длине;
- патологическая подвижность в зоне перелома.
· относительные признаки (могут наблюдаться и при других травмах, имеют значение только при наличии абсолютных признаков):
- боль, отек мягких тканей гематома в зоне перелома;
- вынужденное положение конечности;
- нарушение (отсутствие) функции конечности.
Первая помощь
1. Прекратить воздействие травмирующего фактора.
2. При открытом переломе – временная остановка кровотечения, обработка кожи вокруг раны антисептиком и наложение асептической повязки.
3. Обезболить и применить транспортную иммобилизацию поврежденной конечности.
ПРИМЕЧАНИЕ. Транспортировать в ближайшее лечебное учреждение травматологического профиля.
Ожоги. Виды, степени ожогов. Первая помощь
Ожогами называются повреждения тканей, вызываемые воздействием высокой температуры (термические ожоги), химическими веществами (химические ожоги), электрическим током (электроожоги) и лучевой энергией (лучевые ожоги). Наиболее часто встречаются термические ожоги. Тяжесть повреждения зависит от высоты температуры, длительности воздействия, обширности поражения и локализации ожога. Особенно тяжелые ожоги вызывает пламя, расплавленный металл, пар под давлением, кипящее масло, горячий газ.
Термические ожоги. Степени ожогов определяются по характеру и глубине повреждения тканей.
I степень ожога характеризуется чувством жжения, болью, покраснением, небольшим отеком кожи и местным повышением температуры пораженного участка кожи. При этом гибели клеток не наблюдается.
II степень ожога характеризуется сильной болью, интенсивным покраснением, отслойкой эпидермиса с образованием небольших пузырей, наполненных прозрачным содержимым. При этой степени ожога наблюдается более выраженное воспаление, происходит расширение кожных капилляров, за счет увеличения их проницаемости жидкая часть крови (плазма) выходит в окружающие ткани. Поверхностный (эпидермальный) слой кожи омертвевает. При вскрытии пузыря обнаруживается ярко-красный сосочковый слой кожи.
При IV степени ожога наблюдается омертвение, помимо кожи, и более глубоко лежащих тканей (подкожная клетчатка, мышцы, кости). Обожженная поверхность покрыта плотной коркой коричневого или черного цвета (струпом).
· верхняя конечность – 9 %;
· нижняя конечность – 18 % (9 % х 2);
· задняя поверхность туловища – 18 % (9 % х 2);
· передняя поверхность туловища – 18 % (9 % х 2).
Суммарно это составляет 99 % (одиннадцать девяток), 1 % из 100 % приходится на область промежности.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Под вывихами следует понимать патологическое смещение суставных поверхностей одной или нескольких костей с нарушением их нормальных анатомических взаимоотношений и целостности капсульно-связочного аппарата сустава.
Классификация вывихов
I. По характеру повреждения: полные; частичные (подвывихи).
II. По виду повреждающего фактора:
1) травматические – вследствие травмы;
2) патологические – при заболеваниях, связанных с разрушением связочного аппарата и суставных концов костей (опухоли, воспалительные процессы);
3) привычные – при большом растяжении связочного аппарата, возникающие после неправильно леченных травматических вывихов.
Симптомы:
· выраженная боль (в последующие дни постепенно уменьшается);
· вывихнутая конечность принимает вынужденное положение;
· объем движений в суставе резко нарушен, возможны только небольшие пассивные движения;
· пружинящая фиксация; изменение длины конечности;
· изменение конфигурации сустава за счет гематомы и смещения положения суставных поверхностей.
Первая помощь
1. Приложить пузырь со льдом или холодной водой к зоне вывиха.
2. Дать внутрь обезболивающие средства.
3. Провести иммобилизацию конечности (при вывихе плечевой кости – косыночная повязка с валиком в подмышечной области; при вывихе бедра – пострадавшему, лежа на спине, под коленные суставы подкладывают валики из подручного мягкого материала, не изменяя того положения, в котором фиксирована конечность).
ПРИМЕЧАНИЕ. Срочная транспортировка в травматологическое отделение. Вправление вывиха производится только травматологом.
Переломомназывается нарушение целостности кости. В большинстве случаев переломы возникают в результате действия механической силы.
Классификация переломов
I. В зависимости от сохранения целостности кожи:
1) закрытые (без повреждений кожи);
2) открытые (при повреждении кожи костным отломком).
II. В зависимости от характера повреждения:
1) травматические – возникают вследствие механических факторов;
2) врожденные – образуются во время утробной жизни под влиянием различных факторов;
3) патологические – при заболеваниях костей (остеомиелит, опухоль, киста).
III. В зависимости от направления плоскости перелома по отношению к оси кости:
1) поперечные – линия перелома перпендикулярна к оси кости;
2) продольные – линия перелома по оси кости;
3) косые – линия перелома в косом направлении по отношению к оси кости;
4) винтообразные (спиральные) – линия перелома имеет вид спирали, идущей по кости.
IV. В зависимости от числа поврежденных костей: одиночные; множественные.
Часто при переломах наблюдается смещение костных отломков.
Симптомы:
· абсолютные признаки (диагноз перелома подтверждает наличие даже одного из признаков):
- костная деформация в зоне перелома;
- крепитация костных отломков при трении друг о друга;
- укорочение конечности за счет смещения по длине;
- патологическая подвижность в зоне перелома.
· относительные признаки (могут наблюдаться и при других травмах, имеют значение только при наличии абсолютных признаков):
- боль, отек мягких тканей гематома в зоне перелома;
- вынужденное положение конечности;
- нарушение (отсутствие) функции конечности.
Первая помощь
1. Прекратить воздействие травмирующего фактора.
2. При открытом переломе – временная остановка кровотечения, обработка кожи вокруг раны антисептиком и наложение асептической повязки.
3. Обезболить и применить транспортную иммобилизацию поврежденной конечности.
ПРИМЕЧАНИЕ. Транспортировать в ближайшее лечебное учреждение травматологического профиля.
Ожоги. Виды, степени ожогов. Первая помощь
Ожогами называются повреждения тканей, вызываемые воздействием высокой температуры (термические ожоги), химическими веществами (химические ожоги), электрическим током (электроожоги) и лучевой энергией (лучевые ожоги). Наиболее часто встречаются термические ожоги. Тяжесть повреждения зависит от высоты температуры, длительности воздействия, обширности поражения и локализации ожога. Особенно тяжелые ожоги вызывает пламя, расплавленный металл, пар под давлением, кипящее масло, горячий газ.
Термические ожоги. Степени ожогов определяются по характеру и глубине повреждения тканей.
I степень ожога характеризуется чувством жжения, болью, покраснением, небольшим отеком кожи и местным повышением температуры пораженного участка кожи. При этом гибели клеток не наблюдается.
II степень ожога характеризуется сильной болью, интенсивным покраснением, отслойкой эпидермиса с образованием небольших пузырей, наполненных прозрачным содержимым. При этой степени ожога наблюдается более выраженное воспаление, происходит расширение кожных капилляров, за счет увеличения их проницаемости жидкая часть крови (плазма) выходит в окружающие ткани. Поверхностный (эпидермальный) слой кожи омертвевает. При вскрытии пузыря обнаруживается ярко-красный сосочковый слой кожи.
При IV степени ожога наблюдается омертвение, помимо кожи, и более глубоко лежащих тканей (подкожная клетчатка, мышцы, кости). Обожженная поверхность покрыта плотной коркой коричневого или черного цвета (струпом).
· верхняя конечность – 9 %;
· нижняя конечность – 18 % (9 % х 2);
· задняя поверхность туловища – 18 % (9 % х 2);
· передняя поверхность туловища – 18 % (9 % х 2).
Суммарно это составляет 99 % (одиннадцать девяток), 1 % из 100 % приходится на область промежности.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.


Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Вывих является патологическим состоянием, для которого характерно нарушение формы подвижных соединений (суставов), расположенных на поверхностях костей. Смещение суставов сопровождается резкой болью, ограничением подвижности, носит продолжительный характер и требует лечения, направленного на восстановление конгруэнтности (формы) суставных поверхностей.
Классификация вывихов
Вывихи различают по природе их возникновения и степени смещения.
По степени расхождения суставных концов вывих классифицируют следующим образом:
- полный вывих, когда окончания суставов расходятся полностью;
- неполный вывих, при котором между поверхностями суставов наблюдается частичное соприкосновение.
В обоих случаях вывихнутым считается дальний от туловища отдел конечности, за исключением следующих случаев:
- вывих плеча (в соответствии со смещением кости выделяют задний, передний и нижний);
- вывих ключицы (стернального (грудного) конца и акромиального (наружного);
- вывих позвоночника (вывихнутым является вышерасположенный позвонок).
В соответствии с характером происхождения, вывих может быть врожденным, либо приобретенным.
Врожденные вывихи
Редкая патология внутриутробного развития, которая является следствием аномального или недостаточного формирования суставных поверхностей.
Врожденных вывих тазобедренного сустава в 80% случаев встречается у девочек и выражается в нарушении развития основных структур сустава: суставной впадины и головки бедра. Причем, левый тазобедренный сустав поражается чаще (в 60% случаев).
Дисплазия тазобедренного сустава связана с наследственностью (если один из родителей страдал такой аномалией), медикаментозной коррекцией беременности, плохой экологией, а также последующим, тугим пеленанием ножек младенца.
Тяжелую ортопедическую патологию может выявить квалифицированный врач-ортопед, еще в родильном доме, при осмотре новорожденного. В обратном случае дисплазия приводит к серьезным нарушениям двигательной активности, что, в первую очередь, выражается в походке. Двухсторонний вывих характерен "утиной" походкой, односторонний чреват укорочением вывихнутой конечности и приводит к хромоте.
Врожденный вывих коленного сустава и коленной чашечки наблюдается крайне редко и выражается в болевом синдроме, воспалении, кровоизлиянии в суставную полость и полной неподвижности сустава.
При отсутствии своевременной диагностики и лечения у детей развивается целый ряд патологических состояний: неустойчивость при ходьбе, ограниченность в движениях, что приводит к тяжелому артрозу, деформации нижних конечностей и инвалидности.
Приобретенные вывихи
Вывих суставов может произойти в результате травмы или под воздействием ортопедических и инфекционно-воспалительных заболеваний.
Самая распространенная форма, когда вывих случается под силовым воздействием непрямой травмы (например, падение на кисть руки приводит к вывиху плечевого или локтевого сустава), прямого удара или усиленной тяги мышц.
Травматический вывих нередко сопровождается ушибом, переломом, разрывом сухожилий, ущемлением нервов и носит название осложненного вывиха. В зависимости от повреждения кожных покровов травматический вывих может быть закрытым или открытым.
С учетом времени, прошедшего с момента травмы, травматический вывих имеет следующую классификацию:
- свежий (до 3 суток с момента повреждения);
- несвежий (до 2 недель);
- застарелый (более 2 недель).
Является следствием патологического процесса в организме, разрушающего суставные поверхности. К патологическому вывиху приводят остеомиелит, полиомиелит, подагра, артроз, туберкулез, сифилис. Основным проявлением заболевания является чрезмерная подвижность суставов, а также недоразвитие конечностей.
Патология развивается на фоне паралича или пареза группы мышц, окружающих сустав, а также вторичных изменений головки сустава. Частичное функционирование мышц также может способствовать паралитическому вывиху, в основном на плечевом и тазобедренном суставах.
Если после вывиха связки и капсула остаются достаточно растянутыми, велика вероятность возникновения повторного вывиха, причём он может случиться при выполнении обычных повседневных действий. Такие повторные вывихи называют привычными вывихами. К факторам, провоцирующим повторный вывих, также относится нарушение мышечного тонуса, снижение иммунитета после тяжелых заболеваний, неполноценное питание.
Привычный вывих чаще всего случается на нижней челюсти, коленной чашечке, большом пальце и в плечевом суставе.
Основные виды выдихов
В зависимости от локализации травмированного отдела и наименования вывихнутого сустава, в современной травматологии выделяют несколько основных видов вывиха.
Вывих плеча оказывается результатом падения на отведенную руку, когда суставная капсула разрывается под давлением головки плечевой кости и выходит из суставной впадины.
Наглядный пример переднего и заднего вывиха плеча:

Задний вывих плеча:

При первом вывихе плечевого сустава может произойти разрыв мягких тканей, что сопровождается выраженным болевым синдромом. В результате травмы возникает высокий риск рецидивов с последующей патологией, переходящей в хронический вывих плеча.
При падении на вытянутую руку происходит задний вывих локтевого сустава, когда головка лучевой кости прощупывается спереди. Сильный удар по согнутой руке влечет за собой передний вывих, а головка, соответственно, оказывается сзади.
Осложнением при данном типе травмы является разрыв капсулы сустава и повреждение сосудисто-нервного пучка плеча, требующие операционного вмешательства с целью восстановления подвижности поврежденной конечности.
В результате значительного приложения травмирующей силы происходит выход головки бедренной кости из вертлужной впадины и разрыв капсулы тазобедренного сустава.
Самые незначительные повреждения в области соединения тазовых костей вызывают сильную боль. Осложнением травмы могут быть надлом хряща бедренной кости, ушиб седалищного нерва, укорочение бедра и переломы.
Если коленная чашечка не справилась с функцией защиты колена от повреждений, происходит смещение кости голени по отношению к нижней оконечности бедренной кости. В особо тяжелых случаях наблюдается гемартроз — кровоизлияние в суставную полость, когда для восстановления двигательной активности потребуется пункция коленного сустава.
Резкое сокращение мышц может привести к смещению суставных поверхностей фаланг пальцев, разрыву суставной капсулы и связок. Для данного типа травмы характерны застарелые случаи вывихов, когда в результате чрезмерного сдавливания мягких тканей вывих невозможно вправить и требуется хирургическое вмешательство.
Привычные вывихи пальцев рук и ног повреждают магистральные сосуды и нервные окончания, что приводит к осложнениям в виде околосуставных переломов.
В результате травмы голеностопа, вытолкнутая кость повреждает связки, укрепляющие сустав. Пренебрежение необходимой медицинской помощью часто приводит к хроническому воспалению голеностопного сустава. В особо тяжелых случаях травма бывает осложнена разрывом связок и переломами.
Травма нижней челюсти приводит к смещению головки нижнечелюстного сустава с одной или обеих сторон. Несвоевременное обращение к специалистам влечет за собой ослабление связочного аппарата и деформацию структурных элементов сустава.
Основные симптомы вывиха
Самая распространенная форма — травматический вывих, характеризуется яркой клинической картиной:
- интенсивный болевой синдром, которому предшествовал характерный хлопок или щелчок;
- кровоподтек;
- нарастающий отек и деформация сустава;
- невозможность активной и пассивной двигательной активности;
- при пассивном движении возникает ощущение пружинящего сопротивления;
- бледность и похолодание кожи ниже поврежденной области;
- снижение чувствительности или онемение поврежденного сустава;
- вынужденное положение конечности;
- в случае выраженного болевого синдрома — слабость, озноб и потливость.
Причины вывихов
По данным статистики, самым распространенным является вывих плеча. Повышенный травматизм плечевого сустава обусловлен его строением: головка плечевой кости фиксируется в основном, за счет мышц. Также причиной частого вывиха плеча являются существенные нагрузки на сустав, значительный объем движений или гипоплазия суставной впадины.
Травматический вывих локтевого сустава происходит в следствии падения на вытянутую руку или как результат удара по согнутой конечности. Травма часто протекает с осложнениями и сопровождается переломами локтевой и лучевой костей, а также разрывом сосудов и нервных окончаний. У детей до 3 лет вывих локтевого сустава происходит при случайном вытягивании руки.
Травматический вывих бедра случается под воздействием непрямой травмы и в большинстве случаев является следствием падения с высоты, а также результатом ДТП.
Травматический вывих надколенника может произойти в результате падения на колено, от прямого удара по коленной чашечке или при резком сокращении бедренных мышц, а также из-за врожденных патологий коленного сустава.
Вывих лодыжки часто случается у спортсменов, пожилых людей, а также у женщин, носящих обувь на высоком каблуке. Наибольшее число случаев зафиксированной травмы наблюдается в условиях гололедицы при неосторожном повороте и падении.
Вывих пальцев верхних и нижних конечностей происходит из-за любых неосторожных движений, когда под влиянием силы связки и мышцы не способны удержать кости в привычном положении. Такому типу травм подвержены профессиональные волейболисты и баскетболисты, когда вывих становится результатом неправильно принятого мяча.
Травму можно получить от удара по кисти руки, неудачном приземлении на стопу, а также благодаря вредной привычке "хрустеть" суставами пальцев рук.
Вывих челюсти происходит в результате резкого и широкого открывания рта: при зевании, крике, рвоте, во время приема пищи. В особую группу риска входят борцы и боксеры, а также любители откупоривать бутылки и упаковки зубами.
Первая помощь при вывихе
Несмотря на то, что боль при вывихе может быть незначительной или ослабеть с течением времени, во избежание серьезных осложнений не стоит заниматься самолечением и использовать народные средства "от опухшего сустава", а при первой же возможности обратиться за помощью специалистов-травматологов.
При наличии основных симптомов вывиха, пострадавшему необходимо оказать доврачебную помощь, суть которой заключается в ряде несложных манипуляций:
- обездвиживание и фиксация травмированного сустава в данном положении с помощью медицинской шины или подручных средств;
- в случае открытой травмы необходимо обработать поврежденный участок любым раствором антисептика;
- для уменьшения отечности следует приложить к травмированному месту холодный компресс;
- при выраженном болевом синдроме постараться обеспечить пострадавшего болеутоляющим средством;
- вызвать "Скорую помощь" или доставить больного в ближайший травмпункт не позднее 2-3 часов с момента травмы.
При травме верхних конечностей пострадавшего транспортируют в сидячем положении, при повреждении ног — в горизонтальном положении.
Диагностика вывиха
При диагностике вывиха врач-травматолог прежде всего устанавливает, сколько времени прошло после травмы, как и при каких обстоятельствах пострадавший ее получил, а затем переходит к осмотру поврежденной области и сравнительной характеристике в отношении здорового сустава.
При составлении клинической картины, все признаки вывиха делят на 2 категории:
- достоверные признаки: пружинистое сопротивление, вынужденное положение и изменение длины поврежденной конечности;
- относительные признаки: деформация, боль и нарушение функционирования в области поврежденного сустава.
Пальпация поврежденной области позволяет выявить деформацию внешних сочленений, отсутствие двигательной активности. При попытке вызвать пассивное движение, у пострадавшего возникает резкая боль.
Чтобы исключить повреждение сосудисто-нервного пучка, врач проверяет пульсацию артерий и чувствительность кожных покровов. Кровоизлияния и кровоподтеки говорят о наличии вывиха, осложненного переломом.
Диагностика вывиха в обязательном порядке включает рентгенографическое исследование в 2 проекциях, с помощью которого устанавливается наличие сопутствующих переломов и локализация трещин костей.
Обычно для постановки верного диагноза достаточно клинических проявлений вывиха и результатов рентгена. При осложненных вывихах, сопряженных с повреждением мягких тканей и сложных переломах костей, назначают КТ или МРТ травмированного сустава.
Лечение вывиха
Лечение свежих неосложненных вывихов является неотложным мероприятием, которое следует проводить сразу после постановки диагноза. Устранение травматического вывиха проводится с соблюдением ряда основных положений:
- вправление мелких и средних суставов производят под местным обезболиванием. Вывих крупных суставов вправляют под общей анестезией;
- манипуляции проводят максимально щадящим образом, исключая рывки и резкие движения, если того не требует надлежащий метод вправления вывиха;
- после устранения патологии конечность иммобилизуют фиксирующим аппаратом.
Вправлением вывиха обычно занимается врач-травматолог и 2 ассистента. В зависимости от локализации травмы, врач использует наиболее эффективный в данном случае метод:
- метод Джанелидзе;
- метод Гиппократа (Купера);
- метод Кефера;
- метод Кохера;
- метод Мухина-Мота.
После восстановления естественного положения вывихнутой конечности, накладывается гипсовая повязка, лангета или скелетное вытяжение. Длительность иммобилизации определяется лечащим врачом и может составлять от нескольких недель до 1-2 месяцев. В связи с высоким риском развития привычного вывиха, самостоятельное снятие фиксирующего аппарата раньше времени категорически запрещено.
Если вправление вывиха оказалось невозможным, больному показана хирургическая операция.
Консервативное лечение врожденных вывихов проводится с первых месяцев жизни. Если применение шин и гипсовых повязок не помогло, до 5-летнего возраста единственным эффективным методом лечения остается хирургическая операция.
Для закрепления результата лечения и полного восстановления двигательной активности, больному назначают курс восстановительных мероприятий.
Период реабилитации
До снятия фиксирующего аппарата больной должен обеспечить травмированному суставу полный покой.
После снятия шины пациенту может быть порекомендован курс ЛФК (лечебной физкультуры), направленный на достижение ряда целей:
- восстановление подвижности суставов;
- улучшение кровообращения в поврежденной области;
- увеличение гибкости связочного аппарата;
- восстановление мышечной активности;
- положительная динамика общего состояния пациента.
Основное преимущество ЛФК заключается в оптимальном комплексе активных и пассивных упражнений, разработанном индивидуально для каждого пациента.
Также необходимо пройти курс физиотерапевтических процедур, ускоряющих процесс восстановления после вывиха. Физиотерапия назначаются лечащим врачом и может включать следующие процедуры:
- ультразвук;
- ультрафиолетовое и инфракрасное излучение;
- высокочастотная магнитотерапия;
- короткоимпульсная электроанальгезия;
- лазеротерапия;
- миоэлектростимуляция;
- интерференцтерапия.
Одним из важных этапов восстановления поврежденного сустава является массаж. Разнообразные методики и приемы массажа значительно улучшают мышечную работоспособность, укрепляют связки, оказывают расслабляющее действие и способствуют усилению кровоснабжения тканей после вывиха.
Профилактика вывихов
В качестве профилактики вывихов рекомендуется бережно относиться к своему здоровью и не допускать травмоопасных ситуаций как в повседневной жизни, так и при занятиях спортом.
Для предотвращения падений следует выбирать удобную обувь и проявлять особое внимание при ходьбе в гололед.
Основой профилактики привычных вывихов является своевременное обращение в травмпункт при первом вывихе и четкое исполнение предписаний врача на протяжении всего периода реабилитации.
Здоровый образ жизни, рациональное питание и регулярный курс витаминно-минеральных комплексов способствует укреплению суставов и поддержанию эластичности связочного аппарата.
Читайте также:


