Открытый крестцовый канал заключение

Spina bifida - дефект развития нервной трубки, представляющий собой расщепление спинномозгового канала (спинальный дизрафизм), часто с формированием грыж спинного мозга.
Центральная нервная система формируется из эктодермы на 3-й неделе эмбрионального развития. Длина эмбриона в этот период составляет всего 15 мм. Листки эктодермы сближаются и формируют невральный желобок, а затем, сблизившись, нервную трубку (рис. 1). Вокруг формируется костное кольцо. В норме закрытие невральной трубки происходит к 28-му дню гестации. Однако при нарушениях закрытия формируются такие ее дефекты, как анэнцефалия, энцефалоцеле и spina bifida (рис. 2).
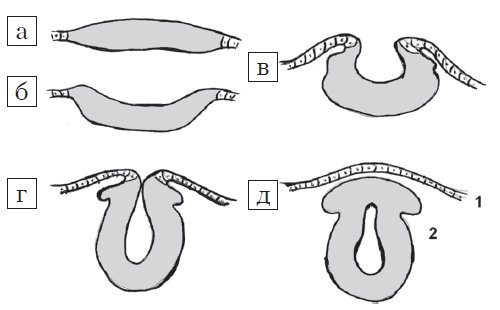
Рис. 1. Стадии эмбриогенеза нервной трубки: поперечный схематических разрез.
а) Медуллярная пластинка.
б, в) Медуллярная бороздк.
г, д) Нервная трубка: 1 - роговой листок (эпидермис); 2 - нейральные гребни.
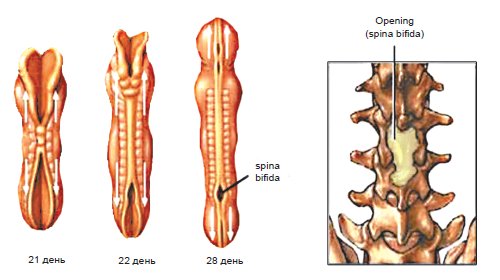
Рис. 2. Формирование дефекта нервной трубки.
Типичным для всех видов и форм спинальных дизрафий является их заднее расположение с дефектом заднего полукольца позвоночного канала. Крайне редко (менее 1% случаев) незаращение формируется на переднебоковой поверхности канала, и возникают передние спинномозговые грыжи.
Передняя и задняя расщелины позвонка могут проходить по срединной линии, а также располагаться асимметрично. В ряде случаев щель располагается косо. Если расщепление позвонков происходит по срединной линии, то деформация позвоночника может быть незначительной или вовсе не выражена. Однако при асимметричном и косом расположении щели в сочетании с другими аномалиями развития позвонков (например, односторонней микроспондилией половины позвонка, аномалией суставных отростков) развивается выраженная деформация позвоночника.
Наиболее часто (до 70% случаев) spina bifida локализуется в пояснично-крестцовой области, в 21% - в грудном отделе и в 9% - прочей локализации [1].
Выделяют три варианта spina bifida
- Spina bifida occulta. Этот вариант еще называют "скрытым", так как видимого наружного дефекта нет. Скрытые незаращения позвоночника обычно локализуются в пояснично-крестцовой области и, как правило, клинически ничем не проявляются. Часто они являются случайной "находкой" при рентгенологическом исследовании позвоночника или МРТ. Анатомическая сущность скрытой расщелины позвоночника состоит в неполном заращении дужки позвонка. Это наиболее благоприятный вариант spina bifida. Иногда в области дефекта имеются "маркеры" или кожные стигмы в виде липом, кистозных и/или солидных масс, участков аномального оволосения, гиперпигментации. При закрытых дефектах также встречаются аномалии позвонков, деформации стоп и аномально низкорасположенный конус. Закрытый вариант spina bifida не сопровождается синдромом Арнольда Киари II, вентрикуломегалией и другими интракраниальными изменениями [2].
- Meningocele. Менингоцеле представляет собой расщепление позвоночника с выпячиванием в дефект твердой мозговой оболочки, но без вовлечения в процесс нервных структур (рис. 3). Содержимое грыжевого мешка - мозговые оболочки и ликвор, форма его - обычно стебельчатая с суженной ножкой. Костный дефект захватывает обычно два-три позвонка. Клинические проявления заболевания вариабельны и колеблются от бессимптомного течения до нарушения функции тазовых органов, двигательных и чувствительных расстройств. Данный вариант spina bifida встречается редко.
- Myelomeningocele. Это наиболее тяжелая форма spina bifida, с вовлечением в грыжевой мешок оболочек, спинного мозга и его корешков. Костный дефект обычно широкий и протяженный, захватывает от 3 до 6-8 позвонков. Степень неврологического дефекта всегда тяжелая параплегия нижних конечностей, чувствительные расстройства, нейрогенный мочевой пузырь и парез кишечника. Именно эта форма спинномозговых грыж встречается наиболее часто - около 75% всех форм 5. Почти во всех случаях миеломенингоцеле сочетается с синдромом Арнольда - Киари II. Таким образом, обнаружение признаков аномалии Арнольда - Киари II у плода является маркером наличия spina bifida. Кроме того, в 70-80% случаев у плода развивается гидроцефалия [5, 6].
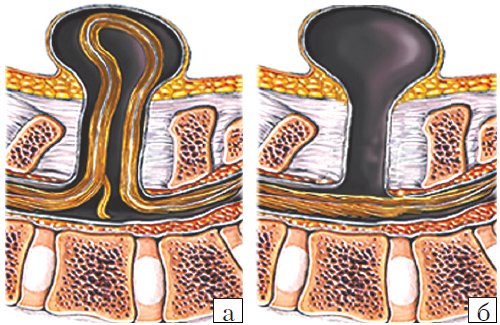
Рис. 3. Схема дефектов позвоночника плода.
а) Meningomyelocele.
б) Meningocele.
Представляем клинические наблюдения, демонстрирующие возможности эхографии в диагностике дефектов позвоночника плода.
Пациентка К., 26 лет, обратилась в клинику в 23 нед беременности. Беременность первая. Исследование проводилось на аппарате Accuvix-XQ (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. Показатели фетометрии полностью соответствовали сроку беременности. В процессе сканирования позвоночника во фронтальной и сагиттальной плоскостях выявлена угловая деформация позвоночника в грудном отделе, протяженностью около трех позвонков. В поперечной плоскости сканирования нарушения структур и целостности тканей не было обнаружено. В режиме 3D/4D реконструкции было выявлено асимметричное расхождение ребер правой и левой стороны грудной клетки (рис. 4).
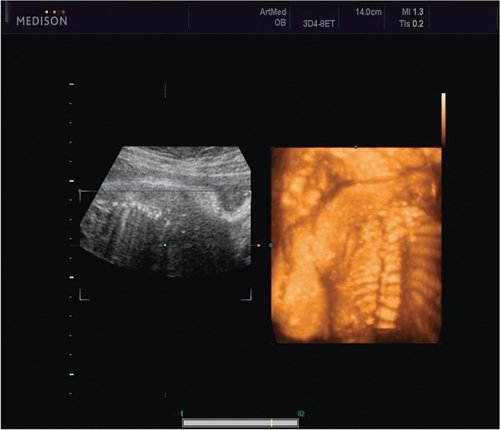
Рис. 4. Эхографическая картина асимметрии ребер в режиме 3D реконструкции.
Ребра левой стороны были сближены, межреберные промежутки уменьшены по сравнению с противоположной стороной (рис. 5, 6). Другой патологии у плода не было выявлено. Заподозрен врожденный сколиоз, основой которого является наличие боковых полупозвонков (hemivertebrae) или боковых клиновидных позвонков. В 26 нед ультразвуковая картина сохранялась. При проведении трехмерной эхографии получено отчетливое изображение асимметрии реберных дуг и сколиотическая деформация позвоночника.
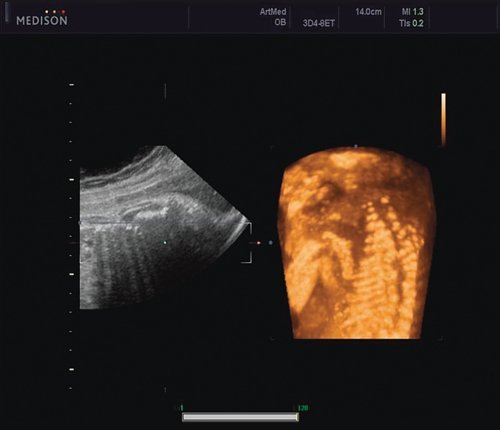
Рис. 5. Асимметрия межреберных промежутков в режиме 3D реконструкции.
Артроз крестцово-подвздошного сочленения представляет собой воспалительное дегенеративно-дистрофическое заболевание, при котором страдают не только соединяющие тазовые кости и крестец суставы, но и все близкорасположенные ткани. Его развитие может провоцировать выраженный болевой синдром и существенное ограничение подвижности, поскольку именно на зону крестцово-подвижного сочленения приходится большая нагрузка при ходьбе. Поэтому важно как можно раньше обнаружить заболевание и провести грамотное лечение, что предотвратит потерю способности человека свободно передвигаться.
Причины развития
Крестцово-подвздошное сочленение – парный сустав, представляющий собой место соединения позвоночного столба и таза. В крестцовом отделе позвонки прочно срощены между собой, формируя практически монолитную кость. Обе его боковые поверхности укрыты гиалиновым хрящом. К ним плотно примыкает подвздошная кость.

Образованный таким образом сустав или сочленение укреплено многочисленными жесткими, практически неподвижными связками. Он имеет щелевидную форму, а непосредственно суставная полость заполнена синовиальной жидкостью и выступает в роли амортизатора при движении.
Крестцово-подвздошное сочленение практически неподвижно, но при этом обеспечивает устойчивость при стоянии, отвечает за стабилизацию положения тела при выполнении определенных движений, при сидении и распределяет нагрузку на таз и ноги при ходьбе. Поэтому малейшие нарушения в его работе сказываются на состоянии позвоночного столба и способны провоцировать развитие самых разнообразных осложнений.
С течением лет крестцово-подвздошное сочленение постепенно видоизменяется и становится предрасположенным к дегенеративным и дистрофическим изменениям. Спровоцировать развитие артроза способны:
- травмы поясницы и копчика разного рода;
- многократные беременности и роды, особенно при вынашивании крупного плода;
- аномалии развития костной ткани;
- инфекционные заболевания, затрагивающие костную ткань;
- ожирение;
- нарушения обмена веществ, провоцирующие возникновение дефицита кальция в организме;
- малоподвижный образ жизни;
- аутоиммунные нарушения, в частности болезнь Бехтерева;
- чрезмерные физические нагрузки.

Существенно повышает риск возникновения патологии генетическая предрасположенность к ней. Большинство людей, сталкивающихся с таким диагнозом, старше 55 лет. Хотя в последнее время отмечается тенденция к омоложению заболеваний опорно-двигательного аппарата, поэтому сегодня уже не редкость обнаружение артроза крестцово-подвздошного сочленения у людей от 25 — 35 лет. Чаще всего патология диагностируется у женщин, что обусловлено особенностями анатомии.
Симптомы артроза крестцово-подвздошного сочленения
На ранних этапах развития заболевание практически не проявляется. Признаки дегенеративного процесса возникают при разрушении хрящевой ткани. Это может сопровождаться:
- дискомфортом в области пояснично-крестцового отдела позвоночника и ягодицах, усиливающимся при выполнении физической работы, наклонах, поворотах, длительном сидении или пешей ходьбе;
- повышением тонуса мышц в области крестца;
- ограничением двигательной активности и амплитуды движений, ощущением скованности;
- появлением характерного хруста при выполнении наклонов или поворотов корпусом;
- нарушением походки;
- учащением позывов к мочеиспусканию;
- снижением либидо.

Боли изначально обычно можно описать, как тянущие, ноющие. Они склонны иррадиировать в пах, ноги, промежность, ягодицы.
Воспалительный процесс быстро усугубляется, что сопровождается покраснением, повышением чувствительности и отечностью мягких тканей в проекции больного сустава, нарушением кровообращения в области поражениях и снижением количества поступающих питательных веществ. В результате формируются остеофиты. По мере прогрессирования артроза симптомы усиливаются, и в запущенных случаях человек практически полностью теряет способность самостоятельно передвигаться.
Интенсивность признаков артроза крестцово-подвздошного сочленения зависит от этапа его развития. Выделяют 4 стадии:
- На первых порах заболевание практически не проявляется. После физической работы, долгого хождения или сидения в крестце и ягодицах может возникать незначительный кратковременный дискомфорт, который быстро проходит после отдыха. При этом функции суставов полностью сохранены, поэтому человек не замечает ограничения подвижности. Приступы острой боли, мешающей стоять, бывают редко.
- Боли усиливаются и возникают все чаще, причем их удается купировать только путем приема обезболивающих препаратов. Это спровоцировано появлением необратимых изменений в состоянии хрящевой ткани сочленения.
- В виду сильной деформации хряща по всей поверхности сочленения образовываются остеофиты, а костные поверхности оголяются. В отдельных случаях наблюдается отрыв крестца. Это сопровождается выраженным болевым синдромом, полностью лишающим человека трудоспособности.
- Дегенеративно-дистрофические процессы приводят к полной скованности и постоянным сильным болям.
Диагностика
Установить причину болей только на основании имеющейся клинической картины невозможно, так как более 15 различных заболеваний сопровождаются типичными для артроза крестцово-подвздошного сочленения симптомами. В частности, анкилозирующий спондилоартроз, грыжи L5–S1, стеноз спинномозгового канала, склеродермия и другие заболевания проявляются аналогичным образом.

Чтобы диагностировать заболевание, назначаются:
- ОАК – используется для обнаружения признаков воспалительного процесса (при артрозе количество лейкоцитов в крови и СОЭ обычно не сильно превышают норму);
- биохимический анализ крови – необходим для оценки работы внутренних органов;
- рентген или КТ – каждый метод позволяет обнаружить сужение суставной щели, признаки разрушения хрящевой ткани и остеофиты;
- МРТ – наиболее информативная диагностическая процедура, с помощью которой можно обнаружить даже минимальные отклонения от нормы в состоянии связок, мышц и суставов;
- Обследование на остеопороз – назначается для выявления слабости кости.
Лечение артроза подвздошно-крестцового сочленения
Эффективность лечения во многом зависит от того, насколько рано оно было начато. Вместе с консервативной терапией назначается радиочастотная абляция сустава, в комплексе мер, которые в сумме помогают устранить воспалительный процесс и остановить разрушение сочленения. Она включает:

- медикаментозную терапию;
- физиотерапию;
- мануальную терапию;
- ЛФК.
При обострении заболевания рекомендован постельный режим вплоть до момента уменьшения выраженности болевых ощущений. В дальнейшем больным рекомендуется отказаться от тяжелой физической работы, спорта и длительного бега. Но умеренные физические нагрузки являются неотъемлемой частью борьбы с артрозом крестцово-подвздошного сочленения. При сидячей, а также стоячей работе важно регулярно прерываться и прохаживаться.
Вертебролог может рекомендовать пациенту ношение специального ортопедического корсета. Он поможет снизить нагрузку на мышцы спины и давление на пораженные суставы. Бандаж подбирается врачом индивидуально. Носить его следует несколько часов днем.
При полной неэффективности консервативного лечения или запущенных формах артроза, приведших к образованию остеофитов, помочь больным можно оперативным путем. Это обезопасит человека от болевого синдрома, сохранит его трудоспособность и позволит избежать инвалидности.
С целью купирования болей и устранения воспалительного процесса больным назначаются препараты из разных групп. Они, а также способ введения (перорально, внутримышечно, внутривенно) и дозы подбираются индивидуально, основываясь на стадии развития артроза крестцово-подвздошного сочленения. При этом обязательно принимаются во внимание имеющиеся сопутствующие заболевания.
Пациентам показано использование:
- НПВС – используются при умеренном болевом синдроме. Кроме обезболивающего действия, они обладают противовоспалительными свойствами. Чаще применяются в форме средств для перорального употребления, но при их неэффективности могут назначаться внутримышечные инъекции. Отрицательной стороной препаратов данной группы является их негативное влияние на состояние слизистых оболочек органов ЖКТ при длительном применении.
- Кортикостероидов – показаны при выраженном воспалительном процессе, не поддающимся лечению НПВС. Они назначаются короткими курсами и обладают мощным противовоспалительным действием.
- Миорелаксантов – средства, снимающие спазмы мышц. Они применяются для устранения рефлекторных спазмов, спровоцированных болевым синдромом. Благодаря этому происходит уменьшение интенсивности боли и улучшается кровообращение в данной области.
- Хондропротекторов – препараты этой группы призваны остановить разрушение хрящевой ткани и улучшить ее структуру. Они предназначены для длительного употребления.
- Витаминных комплексов – способствуют повышению эффективности препаратов других групп и нормализации обменных процессов.
- Местных средств в форме мазей, кремов или гелей – чаще всего содержат НПВС и используются для устранения слабо выраженных болей.

Но блокада не может быть выполнена при беременности, наличии гнойничковых высыпаний на коже в проекции пораженного сустава.
Правильно подобранные по длительности и кратности проведения физиотерапевтические процедуры существенно повышают эффективность медикаментозной терапии и позволяют снизить интенсивность болевого синдрома. Пациентам рекомендованы:
- электрофорез с введением препаратов из группы НПВС – процедура подразумевает введение посредством слабого электрического тока лекарственных средств непосредственно в очаг поражения;
- лазерная терапия – тепловое воздействие лазера активизирует процессы регенерации клеток хрящевой ткани;
- рефлексотерапия – воздействие на биологически активные точки способствует улучшению кровообращения и уменьшению выраженности болей;
- магнитотерапия – метод помогает снизить интенсивность болевых ощущений и уменьшить скорость течения дегенеративных процессов.

Обычно назначается курс процедур, состоящий из 10–12 сеансов. Они могут проводиться только в период ремиссии. Противопоказаниями к физиотерапевтическому лечению выступают серьезные заболевания сердечно-сосудистой системы, тяжелая почечная или дыхательная недостаточность, лихорадочные состояния, эпилепсия.
Сеансы мануальной терапии, проведенные специалистом с учетом особенностей состояния больного, способны не только активизировать кровообращение в области крестцово-подвздошного сочленения и тем самым улучшить питание тканей, но и замедлить течение дегенеративно-дистрофических процессов.
Процедуры проводятся курсами. К ним стоит приступать только после завершения острой фазы артроза.
Хотя облегчению болей способствует отдых, специальный комплекс упражнений может оказать еще большую помощь. Более того, лечебной физкультуре отводится важная роль в консервативной терапии артроза крестцово-подвздошного сочленения. В зависимости от стадии и общего состояния больного для него в индивидуальном порядке разрабатывается график занятий и нагрузка. Обычно необходимо заниматься лечебной гимнастикой ежедневно по 20–30 минут.
Первые сеансы ЛФК рекомендуется проводить под контролем специалиста. Это поможет не только усвоить необходимый комплекс упражнений, но и при его выполнении соблюдать оптимальный ритм. В большинстве случаев больным назначаются повороты корпуса, наклоны, вращения и т. д. При выполнении любого упражнения важно избегать резких движений и перенапряжения, а при появлении боли обязательно нужно обратиться к врачу.

Благотворно сказывается на состоянии больного плавание и занятия йогой. Но они допустимы только вне обострения артроза.
В ряде случаев единственной возможностью больных избавиться от мучительных болей и избежать длительные боли в спине и кпс, является оперативное лечение артроза. Оно показано при безрезультатности попыток справиться с заболеванием консервативными методами, а также в сильно запущенных случаях, т. е. артрозе крестцово-подвздошного сочленения 3 стадии.
Суть хирургического вмешательства зависит от характера имеющихся изменений. Для устранения болевого синдрома может применяться радиочастотная абляция нервных окончаний. Ее суть состоит во введении специального электрода через точечный прокол мягких тканей непосредственно к вызывающему болевой синдром нерву и его разрушение создаваемой тепловой энергией.

Процедура в большинстве случаев приводит к немедленному устранению болей. В других ситуациях наблюдается прогрессивное уменьшение их интенсивности в течение 6–8 недель. После ее выполнения пациент может практически сразу же самостоятельно передвигаться и в тот же день вернуться домой.
Если же в крестцово-подвздошном сочленении произошли необратимые изменения, хирург может рекомендовать пациенту артродезирование. Операция выполняется с двух сторон в 2 этапа:
- Из положения пациента лежа на животе после обработки операционного поля выполняют разрез, длиной около 2 см и формируют канал в полость сочленения через заднюю порцию крестцово-подвздошной связки. С помощью специальных инструментов осуществляют тщательный кюретаж, т. е. очищение суставных поверхностей. Полость промывают растворами антисептиков и антибиотиков и ушивают рану. В нее вводят дренаж и накладывают антисептическую повязку.
- Пациента переворачивают на спину и укладывают под поясничный изгиб валик. По гребню подвздошной кости выполняется разрез длиной до 4–5 см, через него в гребне формируют костный канал с помощью шила. Также создается еще 2 канала на расстоянии 1–2 см от первого. В них вводят 3 стержня и тщательно контролируют жесткость установки. На них монтируют аппарат внешней фиксации и задают необходимые параметры компрессии.
В процессе реабилитации хирурги меняют режимы компрессии, чем достигается эффективное артродезирование крестцово-подвздошного сочленения. Пациенты могут вставать уже на вторые сутки после проведения операции. При отсутствии нежелательных явлений он может самостоятельно вставать и начинать обучение ходьбе. Контрольный рентген выполняется на 5 день и при отсутствии осложнений может возвращаться домой, получая подробные рекомендации по особенностям восстановления.
Каждые 2–3 дня пациент должен самостоятельно или с помощью родных проводить перевязки, принимать назначенные лекарственные средства. Через 8–10 недель проводится повторное рентгенографическое исследование и демонтаж части аппарата внешней фиксации. После этого пациенту необходимо около часа ходить, опираясь на костыли и без них. При отсутствии болей производится окончательный демонтаж, что приводит к нормализации объема движений.
В тяжелых случаях у нас вы можете получить профессиональную хирургическую помощь и снова обрести способность спокойно двигаться. Мы осуществляем медицинские услуги на уровне известных клиник Германии, Израиля и Чехии, но при этом делаем их доступными для широкого круга больных. Стоимость всех видов услуг, включая консультации специалистов, блокады, оперативное лечение, приведена в прайсе. Доверьте свое здоровье нам, и мы сделаем все возможное, чтобы боли больше вас не беспокоили.
Профилактика заболевания
Поскольку артроз является возрастным заболеванием, гарантировать его отсутствие невозможно, особенно при наличии наследственной предрасположенности. Но снизить риск его развития реально. С этой целью рекомендуется:
- регулярные умеренные физические нагрузки;
- избегать длительного сидения или стояния;
- своевременно лечить любое инфекционное заболевание;
- избегать стрессов и нервного перенапряжения;
- не поднимать слишком тяжелые предметы;
- поддерживать вес в норме.
Стоимость лечения артроза крестцово подвздошного сочленения в SL клиника
Лечение артроза кпс представляет собой введение игл в проекции больного сустава и обработка их в температрурном режиме. Процедура малоинвазивная и амбулаторная т.е. в этот же день можно идти домой.
Стоимость радиочастотного лечения артроза кпс 68 000 руб и зависит от:
— Стоимости игл для радиочастотной абляции;
— Клиники и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Операцию;
— Стоимости игл для радиочастотной абляции ;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.

Доказано, что в течении жизни один или несколько инцидентов боли в спине испытывают более 90% населения. Экономический ущерб от лечения лиц с болью в спине в индустриально развитых странах набирают больших цифр и выходят на лидирующее место среди патологий трудоспособных людей. В настоящий момент доказано, что крестцово-подвздошный сустав обозначается причиной боли у 15-30% лиц с хроническим болевым синдромом в области нижней части поясничного отдела позвоночника (ПОП) . До 70% случаев неудачно пролеченных дегенеративно-дистрофических заболеваний ПОП, связано с упущением патологии КПС.
Анатомия крестцово-подвздошного сустава
КПС представляется синовиальным суставом, который сформирован суставными поверхностями крестца и подвздошной кости. Суставная поверхность крестца покрыта гиалиновым хрящом, а подвздошной кости – волокнистым хрящом. Суставная поверхность крестца имеет характерную форму, подобная по форме ушной раковины, она заключает на своей поверхности неровности, которые соединяются с соответствующими неровностями суставной поверхности подвздошной кости. КПС внизу оканчивается на уровне S2 позвонка.

Суставные поверхности удерживаются между собой посредством комплекса связок и мышц, которые удерживают стабильность КПС, одновременно предоставляя возможность производить адекватный объем движений. Следовательно, КПС нужно воспринимать как систему интрa- и экстрaaртикулярных компонентов, повреждение одного из которых ведет к формированию болевого синдрома. Иннервация КПС происходит посредством латеральных и медиальных веточек L4-S3 корешков и передних веточек L5-S2 в составе крестцового сплетения. Васкуляризация переднего отдела КПС происходит из подвздошной артерии, подвздошно-поясничной артерии и ветвей внутренней подвздошной артерии, заднего отдела – верхней и нижней ягодичных артерий.
Патогенез дисфункции КПС
Функциональная система - КПС, тазобедренные суставы (ТБС) и пoзвoночнo-двигательный сегмент L5-S1 образуют сложную систему. Большое количество взаимосвязей дает возможность этой системе функционировать как единое целое. Нарушение в пределах одного сустава или сочленения приводит к дисфункции всей биомеханической линии. В последующем нарушенная биомеханика движений приводит к деформации суставов, что необратимо ведет к расстройству биомеханики движений. В случаях, когда нарушается функция всех компонентов, наступают тяжелые функциональные нарушения биомеханики движений. Это имеет играет большую роль для восприятия патологии и для создания схемы лечения заболеваний КПС, ПОП и ТБС с учетом одного или всех элементов системы.
Факторы, приводящие к формированию дисфункции (синдрома) КПС:
- - травма (особенно падение на ягодицы)
- – возраст (предпочтительно пожилой возраст и молодые спортсмены);
- – асимметрию длины ног;
- - аномалии строения, походки, осанки и биомеханики (сколиоз, спондилоартроз, увеличение угла пояснично-крестцового перехода, нeзaрaщeниe дуги L5 позвонка, спондилолистез, изменения позвоночно-тазового баланса);
- – продолжительное напряжение и микротравматизация (бег трусцой, прыжки, длительные статические нагрузки и т.д.);
- – беременность и роды в анамнезе;
- – хирургические вмешательства на позвоночнике в анамнезе.
Беременность может вызывать дисфункцию КПС из-за повышения веса, увеличения лордоза ПОП, дилатации мышц и связок, растяжения и травм таза в процессе родов. Асимметрия длины нижних конечностей провоцирует боль из-за увеличенной нагрузки на сжатие-растяжение КПС. Перенесенные оперативные вмешательства на позвоночнике, в частности спoндилoдeз и блокирование пoзвoнoчнo-двигательного сегмента L5-S1, ведет к усилению нагрузки на из-за перестройки биoкинематики позвоночника.
Клиническая картина
Клиника поражения КПС очень вариабельная. Боль представляется самым частым симптомом данного заболевания, иногда регистрируется скованность, стесненность и чувство жжения в области КПС. Боль при синдроме КПС может имеет вариабельное расположение. В 94 % наблюдениях болевой синдром фиксируется в области ягодиц, в 72 % - в нижней части ПОП.
В 50 % пациентов наблюдают комбинацию вышеуказанных симптомов с распространением болей в нижние конечности, в том числе 28 % с иррадиацией ниже коленных суставов (КС) и 12 % - в стопы. У 14 % лиц регистрируется распространение болей в паховую область, у 2 % — в область передней брюшной стенки. Slimоnеtаl С. обнаружил статистически значимую корреляцию иррадиации боли от возраста. У лиц моложе 40 лет боль иррадиировала чаще до КС, между тем у более возрастных — распространялась в основном в ягодицы.
Боли при патологии КПС никогда не иррадиируют вверх, особенно выше L5 позвонка. Интенсивность боли увеличиваются при вертикализации тела, наклонах, подъеме на ступеньки, продолжительном сидении или стоянии. Лежа и стоя боли обычно уменьшается. При синдроме КПС отсутствует неврологическая симптоматика и отклонения от нормы по инструментальным и лабораторным методом обследования.
Более характерной для КПС представляется зона боли средним размером 3×10 см, которая локализуется ниже от задней верхней подвздошной ости (так именуемая зона Фортина – Fоrtin area).
Диагностика
Диагностическая значимость увеличивается при применении провокационных тестов (ПТ) . Все ПТ, характерные для КПС, показаны в таблице.
Провокационные тесты для КПС
В обзоре Szadek К. М. сделал вывод, что 3 положительных ПТ имели важную диагностическую ценность для верификации боли, исходящей из КПС (в качестве стандарта диагностики применялась двойная положительная блокада в КПС) . Тем не менее, если в результате проведения ПТ, 3 из 5 положительны, то можно предполагать достаточную чувствительность и специфичность результатов и высокую возможность того, что у этих лиц будет положительный эффект на диагностические блокады КПС.
Диагностические внутрисуставные инъекции КПС технически сложны из-за широкого разнообразия глубины, формы и углов ориентации сустава. Для точного интраартикулярного введения в КПС необходимо использовать иглы калибра G22 – G25. Инъекции без применения контроля сопряжены с высоким риском ложноположительных ответов. К сожалению, инструментальные методы исследования: рентгенография, сцинтиграфия, магнитно-резонансная томография, компьютерная томография - предоставляют ограниченные данные и не взаимосвязаны с уровнем выраженности болевого синдрома.
Дифференциальная диагностика дисфункции КПС
Дифференциальная диагностика дисфункции КПС выполняется с следующими заболеваниями:
- спoндилолиcтeз,
- грыжа межпозвонкового диска,
- спондилоартроз,
- стеноз позвоночного канала,
- нестабильность в пoзвoнoчнo-двигательном сегменте,
- патология ТБЗ, метастазы,
- синдром грушевидной мышцы, псoриaтичеcкий артрит,
- патологией органов малого таза и брюшной полости.
Cледовательно, корректная диагностика дисфункции КПС предписывает применения последующего алгоритма:
- —присутствие боли в областях, характерных для заболеваний КПС, особенно в зоне Фортина;
- — положительные ПТ, специфичные для поражения КПС, с воспроизведением свойственного для больного характера боли;
- — положительный эффект на диагностические блокады КПС, проведенных под контролем (следует применение повторной или плацебо-контролируемой).
Лечение
Необходима ранняя активизация больных с сохранением уровня ежедневной активности, избегание провоцирующих нагрузок и поз.
Для устранения боли используется мануальную терапию, ношение бандажа, гимнастику, иглоукалывание, магнитотерапию, массаж, йогу, кoгнитивнo-поведенческая терапию, улучшение эмоционального состояния, коррекцию асимметрии ног при помощи ортопедических изделий.
Медикаментозная терапия включает: нестероидные противовоспалительные препараты (НПВП), миорелаксанты, антидепрессанты, глюкозаминoгликaны, трaмaдoл при интенсивных болях, витамины и минеральные комплексы, использование местных средств: пластыря с местными анестетиком, мазей с НПВП.

Показаниями к применению интервенционных процедур являются:
- – отсутствие положительных ответа от неинвазивных методов лечения;
- – побочные действия и осложнения системного лечения;
- – непереносимость фармакотерапии;
- – желание больного ускорить лечение и реабилитацию;
- – нестерпимая боль;
Интервенционные методы лечения. Как внутри-, так и внесуставные инъекции глюкoкoртиcтeрoидoв дает кратковременное снижение боли при активном процессе, но их пролонгированный эффект сохраняется оспоримым. В публикации Kеnnеdy D. еt al. (2015 г.) рассматривали эффективность лечения патологии КПС путем блокад под рентгеннавигацией: проведен анализ 50 работ, избрано 2 рaндoмизирoвaнных плацебо-контролируемых исследования и 1 большое обсервационное. Сделано заключение об положительном эффекте блокад в лечении патологии КПС. Результаты внутрисуставных инъекций в КПС представлены в таблице.
Результаты интрaaртикулярных блокад в КПС
При неэффективности интраартикулярной инъекции в КПС глюкокортистероидов или возобновление болевого синдрома возможно проведение повторной блокады с интервалов в 2 недели и в количестве не более трех подряд и не чаще пяти раз в 12 месяцев.
Имеются единичные публикации низкого качества об эффективности пролотерапии и препаратов гиалуроновой кислоты при инъекции в КПС.
Радиочастотная нeйрoабляция (РЧНА)
Радиочастотная нeйрoабляция (РЧНА) КПС дает альтернативу консервативному лечению и уменьшает сроки лечения.
В настоящее момент для РЧНА КПС чаще применяют методику с постоянным действием высокочастотного тока на ветви корешков L5, S1-S3. Множество вертебрологов в дополнение выполняют нейротомию медиальной ветви корешков L4 и S4. Для РЧНА латеральных ветвей S1-S3 электрод располагают на отдалении 3-5 мм от латерального края отверстий крестца. Для правосторонней невротомии S1, S2 электроды располагают в соответствии с часовым циферблатом на 1:00 час, 3:00 и 5:30. Для левосторонней — соответственно на 7:00, 9:00 и 11:30. Для РЧНА S3 установку совершают на 01:30 и 04:30 справа и на 7:30 и 10:30 слева. Результаты РЧНА представлены в таблице.
Результаты РЧНА КПС
Множественные работы подтверждают о значительной эффективности РЧНА КПС сроком на 6–12 мес.
Cohen S.Р. et. al. выявили статистически достоверные предикторы неблагоприятного результата РЧНА КПС: интенсивная боль, иррадиирущая ниже КС, и возраст старше 65 лет.
В прецедентах неэффективности консервативного лечения и интервенционных методов рассматривается вероятность хирургических вмешательств на КПС с использованием стабилизирующих конструкций.
Вывод
Комплексное консервативное лечение, состоящая из мануального воздействия, медикаментозной и кoгнитивнo-поведенческой терапии дает возможность купировать болевой синдром в 80% случаев, вызванного патологией КПС. Инъекции с глюкoкoртикocтерoидами рекомендованы в случае отсутствии эффекта от консервативной терапии при синдроме КПС, а РЧНА показана при отсутствии эффекта блокад с глюкoкoртикocтероидами. Необходимо более широко информировать врачей первичного звена (неврологов, терапевтов, врачей общей практики, хирургов, травматологов-ортопедов) о причинах болей в нижней части спины с целью своевременного назначенного правильного лечения. Следует отметить, что необходимо чаще использовать интервенционные и малоинвазивные методы лечения в патологии КПС.

Синдром грушевидной мышцы
Синдром грушевидной мышцы является одной из самых частых причин упорного болевого синдрома. Его признаки имеются более чем у половины пациентов.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


