Растяжение крестообразной связки у ребенка
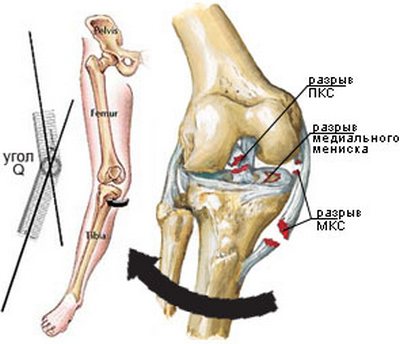
Такие травмы, как вывихи голени и надколенника часто сопровождаются растяжениями и даже разрывами соединительнотканных структур. Чаще всего встречаются травмы внутренней боковой (46,5%), передней крестовидной, наружной боковой и задней крестовидной связок (КС).

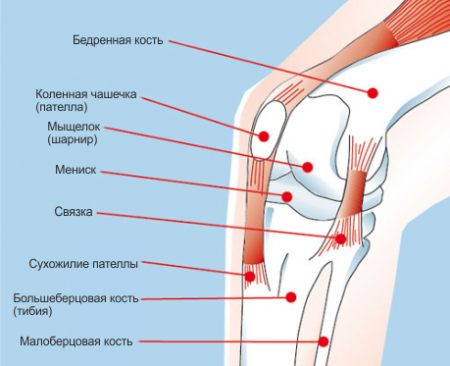
Коллатеральные связки и мышцы бедра создают устойчивость ноги в коленном сочленении и предохраняют голень от боковых отклонений.
КС также обеспечивают стабильность ноги в колене, особенно при сгибании, когда боковые связки расслаблены. Они не позволяют суставным поверхностям соскальзывать друг относительно друга.
Подколенные связки являются частью сухожилия задней группы мышц бедра. Они отвечают за вращение внутрь костей голени, а также помогают колену сгибаться.
Причины повреждения
Связки колена – это очень мощные структуры. Чтобы их повредить, нужно приложить значительное усилие. Однако, несмотря на всю силу этих соединительнотканных структур, травма их, к сожалению, происходит довольно часто.
Характер повреждения боковых и КС может быть различным – от растяжения или надрыва отдельных волокон до отрыва их от места прикрепления, иногда даже с костным участком. Разрыв этих волокнистых структур часто может быть спровоцирован травмами и чрезмерными нагрузками на сочленение, возникающими чаще всего у профессиональных спортсменов.
Причиной разрыва или даже отрыва внутренней боковой связки от места ее прикрепления также может стать энтезопатия – поражение волокнистых структур, носящее одновременно воспалительный и дегенеративный характер. Оно не возникает само по себе, а является следствием разрушительных изменений в суставах – спондилоартритов, псориаза, ревматоидного артрита.
Достаточно часто боковые (коллатеральные) связки травмируются при резком насильственном отклонении в сторону разогнутой голени. Травма КС чаще всего встречается также при боковом отклонении голени и согнутом колене с одновременным поворотом ее наружу или внутрь.
Так, в результате определенных движений возникают характерные повреждения:
Симптомы травмы
Признаки повреждения этих структур в остром периоде такие же, как и при других внутренних травмах сустава. Проверить целостность этих волокнистых структур становится возможным только после внутрисуставного введения обезболивающего препарата. После наступления анестезии можно легко выявить боковую разболтанность в коленном суставе в положении разгибания ноги. Причиной такого симптома в подавляющем количестве случаев разрыв соединительнотканных структур.
Застарелый разрыв, как правило, сопровождается ощущением неустойчивости в сочленении, а при ходьбе часто возникает необходимость использования фиксатора.
Ввиду отсутствия болезненности симптомы несостоятельности волокнистых структур выявляются без труда.
Для того чтобы отличить разрыв связок коленного сустава от растяжения, очень информативным считается осмотр, а также проведение ряда двигательных тестов. Такая проверка позволяет определить степень нестабильности (неустойчивости) коленного сустава, что визуально проявляется как величина пассивного, т. е. самостоятельного смещения голени.
Поражаться может как верхний, так и нижний участок соединительнотканной структуры. Верхняя энтезопатия характеризуется болью с внутренней стороны непосредственно над коленным суставом. Для нижней энтезопатии характерно ощущение боли с внутренней стороны коленного сустава, непосредственно под ним.
Заподозрить разрыв связок коленного сустава можно по хрусту в момент травмы, характерному механизму травмы. Пострадавший не может опираться на поврежденную ногу, отмечается локальная болезненность и обширный кровоподтек.
Острая фаза характеризуется резко возникшими болями, значительным ограничением подвижности сустава, припухлостью на месте повреждения и нередко скоплением крови в суставе (гемартрозом). Для хронической фазы боль нехарактерна, но появляется нестабильность коленного сустава.
При легких повреждениях боковых волокнистых структур их патологическая подвижность может и не проявляться. Для проверки стабильности сустава определяют симптомы избыточной отклонения голени в сторону, противоположную повреждению.
При повреждении медиальной коллатеральной связки проявляется положительный аддукционный тест (отклонение голени внутрь), а при травме наружной боковой связки – абдукционный тест (отклонение голени наружу).
Чем больше отклоняется голень, тем больше степень повреждения структуры. А при отклонении голени на 20° и более, говорят о полном разрыве боковой связки.
В норме оба этих теста должны быть отрицательными, то есть голень не должна смещаться в стороны.
Изолированное повреждение КС – редкое явление. В первые несколько дней распознать их разрыв трудно, поскольку преобладают симптомы, свойственные многим внутрисуставным повреждениям: отек, скопление крови в суставе, резкая боль, невозможность переносить вес на поврежденную конечность.
В норме смещение голени вперед и назад не должно превышать 0,5 см.
Растяжение связок колена возникает намного чаще, чем их разрыв. В основном признаки растяжения аналогичны симптомам разрыва. Отсутствуют только признаки нестабильности сустава. Симптомы, характерные для повреждения различных структур:
- Подколенные связки. В острой фазе отмечается локальная болезненность в подколенной ямке. Характерным симптомом усиление боли при сгибании колена или в положении сидя. Боль значительно уменьшается или проходит совсем, если коленный сустав выпрямить.
- Коллатеральные связки. Результаты тестов при этом виде растяжения будут слабоположительными. Это значит, что для внутренней связки аддукционный, а при травматизации наружной связки абдукционный тесты не будут достигать 20°.
- Крестообразная связка. Для растяжения этой связки коленного сустава характерными будут только общие симптомы травмы колена.
Диагностика повреждений
При диагностировании повреждений соединительнотканных структур большое значение имеет выяснение механизма травмы.
Наиболее информативными являются такие исследования, как ультразвуковое исследование, МРТ и артроскопия.
Рентген при повреждении связок не является информативным методом исследования в первую очередь потому, что их структура не такая плотная, как у костей. Определить разрыв коленной связки на рентгенологическом снимке можно только по косвенным признакам, например, по увеличению суставной щели.
Разрыв коллатеральных связок часто сочетается с повреждением менисков или КС. Поэтому перед началом какого бы то ни было лечения необходимо проведение диагностической артроскопии.
Первая помощь

Очень часто при травмах колена невозможно сказать, какая именно его часть пострадала больше всего – волокнистые структуры, мениски или кости. Поэтому при таком повреждении, как растяжение связок колена, разрыв или любая другая травма этого сочленения, оказание первой медицинской помощи будет абсолютно одинаковым. Для этого нужно:
Не нужно в таком случае давать ни обезболивающие препараты, ни тем более алкоголь, потому что это может повлиять на правильность диагноза в дальнейшем!
Лечение травм
Для терапии таких состояний обычно используется комплексный подход. Лечить энтезопатии, а также разрывы и растяжения соединительнотканных структур нужно при помощи различных подходов:
Энтезопатия медиальной коллатеральной связки – это состояние лечению не подлежит. Лечить нужно заболевание, спровоцировавшее его.
Разрыв может быть полным или частичным. В зависимости от этого и лечить его можно консервативным или оперативным путем.
Это лечение включает в себя пункцию коленного сустава, после которой накладывается гипсовая повязка на 1,5 месяца в положении как можно большего отклонения в сторону пострадавшей волокнистой структуры. Такое лечение эффективно при надрывах, например, медиальной коллатеральной связки.
Однако при полном ее разрыве эта структура срастается далеко не всегда, наружная же боковая связка не срастается вообще. При ее разрывах однозначно необходимо оперативное лечение. Бессмысленно лечить консервативным путем и старые разрывы (произошедшие больше чем 2–3 недели назад) медиальной коллатеральной связки.
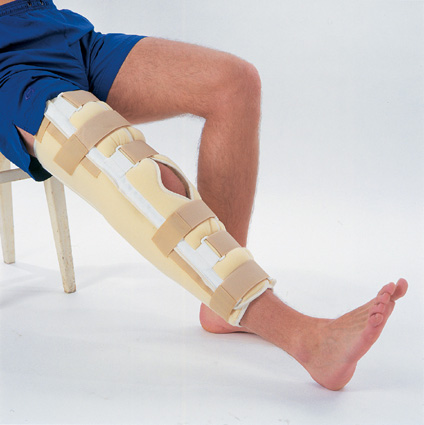
При повреждении КС иногда, в зависимости от того, насколько скомпенсирована нестабильность коленного сустава, возможно назначение консервативного лечения (наложение гипсового тутора или ортеза на срок до 6 недель).
С целью уменьшения отека и обезболивания врач назначает соответствующую мазь или компресс.
Даже при полных разрывах передней КС пациенты, которые ведут малоактивный образ жизни, бывают удовлетворены результатами консервативного лечения. Если же человек ведет активный образ жизни, то при полном разрыве КС показано только оперативное лечение.
Операции могут производиться несколькими методами:
- Артроскопия.
- Артротомия (когда открывают коленный сустав и под контролем зрения проводят необходимые манипуляции).
Операция по поводу полного разрыва наружной боковой связки должна проводиться в первые трое суток после травмы и состоит в том, что разъединенные волокна поврежденной структуры сшиваются вместе. Если же время было упущено, в зависимости от ситуации, при повреждении коллатеральных связок выполняется пластика участком собственных тканей либо специальной полимерной ленной.
После операции обязательно наложение фиксатора, например, гипсового тутора (лонгета от пальцев до верхней трети бедра) или шарнирного ортеза на 1,5 месяца. Через 21 день после наложения, и проконсультировавшись обязательно с лечащим врачом, желательно начинать разрабатывать коленный сустав для профилактики развития тугоподвижности в нем.
Операция по поводу разрыва КС проводится в первые трое суток после травмы либо, что бывает гораздо чаще, через несколько недель после повреждения.
В зависимости от давности травмы, фрагменты этой структуры либо будут сшиты вместе, либо будет произведена их пластика за счет собственных тканей или с применением искусственных материалов.
После операции на срок до 6 недель накладывается шарнирный ортез или гипс почти на всю ногу.
Как вылечить растяжение связок коленного сустава? Для лечения растяжения связок коленного сочленения в операции нет необходимости, но при гемартрозе может понадобиться проведение артроскопии. Лечить такие травмы необходимо на основании таких принципов:
- Покой – необходимо максимально разгрузить пострадавшую конечность. Для этого не нужно пытаться становиться на нее, сгибать.
- Холод – в первые сутки после травмы необходимо прикладывать лед к пострадавшему сочленению. Замотанный в ткань лед прикладывается на 10–15 минут, затем убирается.
- Фиксация – сустав фиксируют при помощи эластичного бинта или же другого нежесткого фиксатора, если врач не назначил ничего другого.
- Возвышенное положение пострадавшей конечности – для уменьшения отека рекомендуется держать ногу на возвышенности (например, подкладывать подушку).
Начиная со вторых суток заболевания, если нет других назначений врача, применяют обезболивающие, мази и компрессы. Мазь, рекомендуемая в этих случаях, может быть как обезболивающей, так и согревающей.
Реабилитация после травмы
Сколько бы операций ни было проведено, и какая бы мазь ни применялась, но без реабилитации попытки вылечить быстро такую травму обречены на провал. Реабилитация состоит из двух этапов: пассивного и активного. Сколько будет продолжаться каждый из этапов, зависит от многих факторов:
- каким способом происходило лечение – оперативным или консервативным;
- насколько быстро организм способен восстанавливаться;
- возраст пациента;
- сопутствующие заболевания.
Целями пассивного этапа являются обезболивание, снятие отека, пассивная разработка сустава, мышц бедра. Для этого применяются УВЧ, лимфодренажные массажи, электромиостимуляция.
Целью активного этапа является постепенное увеличение нагрузки на пострадавший участок с последующим полным восстановлением функций. С этой целью к предыдущим процедурам добавляют ЛФК.
Восстановление
Через сколько времени произойдет восстановление? Повреждение связок коленного сустава – это не та травма, которую можно вылечить быстро. Для этого нужны недели и даже месяцы, в зависимости от вида травмы. Иногда поврежденные структуры так и не восстанавливаются.
Восстановление трудоспособности после проведения консервативного лечения происходит примерно через 3 месяца. Если же травму пришлось лечить путем операции, восстановление может длиться до полугода.
Последствия
Плохие результаты лечения связаны в первую очередь с неполной, неправильной или несвоевременной диагностикой повреждений.
Реабилитация так же, как и консервативный и оперативный методы относится к основным этапам лечения.
Даже в том случае, если технически операция была выполнена с осложнениями, а период реабилитации был проведен по всем правилам, результат будет удовлетворительным.
Если же операция была проведена безупречно, но к реабилитации пациент и его лечащий врач относились без должного внимания, не следует ожидать полного восстановления функций не только коленного сустава, но даже и мышц голени и бедра. В таких случаях может развиваться контрактура и для того, чтобы ее вылечить может потребоваться гораздо более серьезная операция, чем та, которая была проведена до этого.
Содержание
- 1 Разрыв передней крестообразной связки у детей
- 2 Профилактика
- 3 Жалобы и физикальные признаки
- 4 Лучевая диагностика
- 5 Дифференциальный диагноз
- 6 Лечение
- 6.1 Консервативное лечение
- 6.2 Хирургическое лечение
- 6.3 Осложнения
- 6.4 Расположение каналов для фиксации
- 6.5 Виды трансплантатов и фиксация
- 7 Частичный разрыв передней крестообразной связки
- 8 Реабилитация и возвращение к спорту
- 9 Читайте также
Разрыв передней крестообразной связки у детей [ править | править код ]
Из-за незрелости опорно-двигательного аппарата у детей и подростков травмы передней крестообразной связки происходят очень часто. Особенно распространены эти травмы у детей младшего возраста, причем средний возраст больных постоянно уменьшается. Большинство травм (около 70%) возникают при занятиях неконтактными видами спорта. Как правило, травма проводит, когда нога в момент резкого изенения направления движения, остановки или приземления практически разогнута в коленном суставе. Травмы, возникающие при занятии контактными видами спорта, чаще всего связаны с насильственным сгибанием и поворотом внутрь. Риск травмы передней крестообразной связки особенно высок при занятиях американским и европейским футболом, баскетболом, волейболом, лакроссом и лыжным спортом.
Профилактика [ править | править код ]
Целенаправленная профилактика может снизить частоту травм передней крестообразной связки у детей. Для этого предусмотрены специальные профилактические программы. Хорошим примером может служить комплекс мер, разработанный центром спортивной медицины Питтсбургского университета. Подобные программы могут значительно уменьшить количество травм передней крестообразной связки, особенно у девочек. Специальные тренировки уменьшают время реакции, подготавливают мышцы к нагрузке, улучшают проприоцептивную чувствительность и общий тонус. Программы включают также элементы, специфичные для отдельных видов спорта. Обязательные компоненты программы: силовые, функциональные, прыжковые тренировки и тренировка баланса.
Жалобы и физикальные признаки [ править | править код ]
Последние две пробы следует проводить под анестезией, так как они могут оказаться довольно болезненными.
Лучевая диагностика [ править | править код ]
- Рентгенография (главным образом для исключения переломов).
- МРТ: эталонный метод диагностики разрыва передней крестообразной связки; признаки разрыва те же, что и у взрослых.
Дифференциальный диагноз [ править | править код ]
- Перелом Салтера—Харриса.
- Перелом межмыщелкового возвышения большеберцовой кости.
- Разрыв мениска у детей.
- Разрыв других связок.
- Остеохондральный перелом.
- Вывих надколенника у детей.
Лечение [ править | править код ]
Существует несколько вариантов лечения данной травмы у детей и подростков. Первый —хирургическое восстановление связки тем же способом, что и у взрослых, или с помощью методик, щадящих ростковый хрящ. Другой подход — ждать окончания формирования опорно-двигательной системы и лишь затем восстанавливать переднюю крестообразную связку. Ребенку можно разрешить заниматься спортом, определив предварительно необходимость носить наколенник для защиты от дальнейших повреждений. В некоторых случаях можно позволить только некоторые виды нагрузки, исключив или ограничив остальные.
Консервативное лечение включает ношение наколенника, проприоцептивные тренировки и укрепляющие упражнения — все эти меры направлены на профилактику дальнейших травм сустава. Однако сам по себе наколенник, без ограничения нагрузки, не исключает возможность дальнейших травм. Относительно безопасны в плане прогрессии травмы такие виды физической активности, как академическая гребля, силовые тренировки с небольшим весом, езда на велосипеде, бег или тренировки на эллиптическом тренажере. Плавание также безвредно, за исключением брасса.
Теоретически всем детям с травмой передней крестообразной связки, желающим поддерживать прежний уровень физической активности, следует восстановить связку хирургическим путем. С другой стороны, результаты операции у детей все еще хуже, чем у взрослых, а процент неудачных и повторных вмешательств выше.
На практике выбирать приходится из двух вариантов: восстанавливать связку или ограничивать активность, стараясь устранить все возможные движения, увеличивающие риск дополнительной травмы ослабленного сустава. Если родители настаивают на продолжении спортивных занятий, требующих резких движений, поворотов, изменения направления движения, вращений и быстрых остановок, целесообразно восстановить связку, но перед операцией надо обсудить с членами семьи плюсы и минусы хирургического лечения.
Кроме обычных хирургических осложнений восстановление передней крестообразной связки у детей и подростков может быть чревато нарушениями роста конечности, такими как укорочение или искривление, а также отторжением трансплантата и сохранением симптомов при неизометрическом восстановлении.
Вероятность осложнений после реконструкции передней крестообразной связки у детей и подростков зависит от таких факторов, как перфорация росткового хряща, вид трансплантата и способ фиксации, натяжение тканей в области росткового хряща, расположение отверстий для фиксирующих элементов по периферии или в центре росткового хряща. Перфорация хряща фрезой уже может привести к нарушению роста и образованию костной перемычки. По экспериментальным данным, безопасный размер отверстия в хряще составляет 10% ее диаметра. Расположение отверстий для фиксации по периферии росткового хряща сопряжено с большим риском образования костной перемычки, чем центральное расположение отверстии. По этой причине риск значительных нарушений роста бедренной кости выше, чем большеберцовой. Пластика мягкотканным трансплантатом в этом отношении безопаснее, чем костным блоком. К нарушению роста может привести расположение фиксирующего винта вдоль росткового хряща. Даже натяжение тканей трансплантата, расположенных вблизи хряща, способно замедлить рост конечности. В одном исследовании трансплантат, установленный с натяжением вне эпифиза, вызвал угловую деформацию конечности без формирования костной перемычки. В другой работе отмечено Х-образное искривление ног после наложения трансплантата в проекции росткового хряща. Все возможные последствия необходимо обсудить с больным и его родителями до операции. После того как решение об операции принято, надо выбрать наиболее надежный и в то же время безопасный для роста способ реконструкции. Трансплантат располагают с учетом биомеханики сустава. Стандартный ход операции при необходимости изменяют в соответствии с индивидуальными особенностями. Прежде всего необходимо принять во внимание биологический и костный возраст больного и потенциал роста. Темпы развития детей индивидуальны. Для определения стадии развития больного следует учитывать возраст, пол, рост, стадию полового развития по Таннеру, возраст менархе, рост родителей и старших братьев и сестер, костный возраст, ранний или поздний скачок роста у членов семьи, общее распределение членов семьи по росту. Широкий ростковый хрящ — признак значительного потенциала роста. Дополнительную информацию о степени зрелости дает форма росткового хряща. Проксимальный ростковый хрящ большеберцовой кости на ранних этапах представляет собой единое целое с ростковым хрящом бугристости и слегка наклонен вперед и дистально. По мере роста ребенка проксимальный ростковый хрящ отделяется и занимает более горизонтальное положение. Обычно разделение ростковых хрящей происходит за 1 —2 года до завершения созревания скелета. В бугристости зона роста закрывается раньше.
Степень нарушения роста после операции пропорциональна потенциалу роста: если он не превышает 1 —2 см, то деформация вряд ли будет значительной. Рассчитать потенциал роста можно по методу Грина и Андерсона, графическому методу Мозли или методу коэффициентов Пейли. В клинической практике удобнее использовать метод Менелая и Уэста, основанный на следующих данных.
- Проксимальная часть большеберцовой кости удлиняется на 6 мм в год.
- Дистальная часть бедренной кости удлиняется на 10 мм в год.
- Рост девочек завершается к 14 годам.
- Рост мальчиков завершается к 16 годам. Так, 13-летний мальчик имеет потенциал роста около 3 см для дистальной части бедренной кости и 1,8 см для проксимальной части большеберцовой кости.
Взрослый, трансфизарный, тип реконструкции требует высверливания каналов в дистальных бедренных и проксимальных большеберцовых метафизах и ростковых хрящах. Это подходит для старших подростков, но в младшем возрасте повышает риск повреждения росткового хряща. Трансплантат не должен нарушать функцию хряща. Именно такое расположение трансплантата обеспечивают внесуставная, экстрафизарная и полная или частичная трансэпифизарная реконструкции. Внесуставные методы утратили свою популярность, так как не позволяют добиться изометричного расположения передней крестообразной связки. Кроме того, при этом внесуставное расположение трансплантата не исключает нарушений роста. Более полноценно восстановить биомеханику связочного аппарата, не нарушая развитие конечности, можно с помощью экстрафизарных методов и полного или частичного трансэпифизарного метода. Эти методы особенно актуальны на 1—2 стадии полового развития по Таннеру, когда конечность еще сохраняет значительный потенциал роста. При экстрафизарной реконструкции трансплантат проводят в сустав через неглубокую борозду под поперечной связкой колена и фиксируют над ростковым хрящом со стороны бедренной кости. Метод относительно щадящий, но не обеспечивает полной изометрии, а также стабильности трансплантата, особенно у края большеберцовой кости.
Для полной трансэпифизарной реконструкции необходимо просверлить каналы в эпифизе большеберцовой кости в проекции бугристости и в эпифизе бедренной кости в области наружного мыщелка. Этот метод особенно целесообразен при широком ростковом хряще и значительном потенциале роста, но очень сложен технически: каналы следует сверлить под контролем рентгеноскопии с применением электронно-оптического преобразователя. Канал в бедренной кости начинают от центра наружной стороны латерального мыщелка и заканчивают на 10:30— 11 ч условного циферблата для правого коленного сустава и на 1—1:30 ч—для левого коленного сустава. Канал должен проникать в сустав чуть дистальнее росткового хряща. В большеберцовой кости канал начинают между краем кости и дистальным краем ростковой пластики бугристости и выводят в 5 мм от переднего края задней крестообразной связки. Размер трансплантата может быть ограничен диаметром канала, так как эпифиз бугристости узкий и тонкий. У маленьких детей при попытке расширить канал более 6— 7 мм можно повредить ростковый хрящ и получить переразгибание коленного сустава. В бедренной кости расположение росткового хряща позволяет просверлить канал практически любого диаметра, вплоть до 12 мм. Трансэпифизарный метод дает возможность разместить трансплантат изометрично. Стабильность сустава при этом очень высока, а процент осложнений, судя по ранним результатам, приемлем. В литературе нет сообщений о нарушении роста конечности после операции, однако долгосрочные ее результаты пока отсутствуют.
В старшем подростковом возрасте, когда зоны роста все еще открыты и потенциал роста составляет 1—2 см, оптимальным может быть частичный трансэпифизарный метод. В этом случае канал в большеберцовой кости сверлят через ростковый хрящ, но так как он идет более вертикально и по центру хряща, вероятность нарушений роста меньше. Проксимально трансплантат проводят либо поверху, либо трансэпифизарно.
У девочек старше 14 лет и у мальчиков старше 16 лет (4-я стадия по Таннеру и минимальный потенциал роста) реконструкцию можно проводить трансфизарным методом. Перед тем как принять решение, хирург должен проверить костный возраст, семейный анамнез, стадию полового развития по Таннеру и рост членов семьи.
При экстрафизарном и трансэпифизарном методах переднюю крестообразную связку обычно восстанавливают мягкотканными трансплантатами. У детей и подростков для этого используют преимущественно аутотрансплантаты из сухожилий подколенной ямки. Используют трансплантаты, состоящие из двух или четырех пучков, как правило, свободные. При экстрафизарной реконструкции сухожилия оставляют прикрепленными к большеберцовой кости, отделяя их только с проксимальной стороны для перемещения внутрь сустава. У детей младшего возраста, однако, эти сухожилия могут оказаться очень тонкими, и приходится искать другой источник. Аутотрансплантат из связки надколенника с костными фрагментами безопасно использовать только в том случае, если костные фрагменты не контактируют с ростковым хрящом. Стандартное расположение костных фрагментов, как при операциях у взрослых, приводит к преждевременному закрытию зоны роста. У детей и подростков фрагмент большеберцовой кости обычно полухрящевой, что снижает прочность фиксации.
Довольно безопасны и аутотрансплантаты из широкой фасции бедра (подвздошно-большеберцового тракта). Во избежание осложнений при неполноценности аутотрансплантата либо из косметических соображений можно использовать трупные сухожилия задней или передней большеберцовой мышцы или ахиллово сухожилие. Важно не повредить ростковый хрящ фиксирующими элементами. Фиксацию в области бедренной кости выполняют с помощью скобы, накладываемой на штифт, сквозной спицы или пластины EndoButton с пуговицей или без нее. Внутрисуставные скобы для реконструкции передней крестообразной связки использовать нежелательно.
Со стороны большеберцовой кости трансплантат можно фиксировать штифтом или скобой (скобами), подшить к надкостнице, а сухожилия подколенной ямки можно и не отделять от кости. Стягивающие винты, широко применяемые у взрослых для фиксации в обоих каналах, можно использовать в старшем подростковом возрасте для закрепления тканей со стороны большеберцовой кости при частичном трансэпифизарном методе. В литературе, исключением описания одного клинического случая, нет данных об использовании стягивающих винтов при работе на бедренной кости у детей.
Частичный разрыв передней крестообразной связки [ править | править код ]
Частичный разрыв передней крестообразной связки можно не оперировать, особенно если сустав стабилен. Однако членов семьи следует предупредить о том, что в последующем вероятность полного разрыва составляет 30%. Надорванная часть связки иногда ограничивает объем движений, в таком случае ее необходимо иссечь. Может потребоваться удлинение передне-медиального или заднелатерального пучков связки.
Реабилитация и возвращение к спорту [ править | править код ]
Длительность реабилитации после операции на передней крестообразной связке составляет 5—9 мес. Разработаны специальные рекомендации для инструкторов ЛФК. В первые дни, как правило, разрешаются сгибание ноги в положении лежа на спине, подъем прямых ног и статические упражнения для четырехглавой мышцы. Наступать на пораженную ногу разрешается сразу же, как только больной сможет это сделать. При одновременной реконструкции мениска следует обеспечить покой конечности приблизительно на 6 нед. Рывки (от защитника), повороты, при которых одна нога остается на месте, быстрые остановки и смены направления движения разрешают через 4 мес после операции. К этому времени инструктор ЛФК может включать в программу тренировок элементы, специфичные для конкретного вида спорта. Широко распространено мнение, что операция на передней крестообразной связке повышает вероятность травм, но достоверных данных о частоте повторных повреждений у детей и подростков нет.
Если в ходе операции обнаруживают разрыв мениска у детей, то его реконструкцию проводят немедленно.
Читайте также:


