Стромальный кератит что это такое

Некоторые вирусы провоцируют сильные воспаления роговицы глаза. Одной из таких инфекций является герпес, который часто становится причиной кератита. Это опасная патология, способная вызвать необратимое ухудшение зрения и другие негативные последствия.
Формы герпетического кератита
Описываемое заболевание классифицируется на несколько групп в соответствии с локализацией воспаления и его тяжестью. Герпетический кератит глаза существует в следующих формах:
- первичный;
- стромальный;
- метагерпетический;
- дисковидный.
Данный тип инфекции встречается преимущественно в детском возрасте (с полугода до 5-ти лет). Первичный эпителиальный герпетический кератит протекает в легкой форме в виде блефароконъюнктивита. Поражаются только веки и слизистые оболочки без распространения на роговицу глаза. Рассматриваемый герпетический кератит легко излечивается, часто самопроизвольно. Заживление повреждений происходит быстро и без рубцов.
Указанный вид вирусного заболевания возникает вследствие недостаточной активности иммунной системы и распространения инфекции. Иногда причиной становится эпителиальный поверхностный кератит, особенно если его терапия оказалась неэффективной. Стромальная форма воспаления роговицы провоцирует другие типы недуга:
- картообразный;
- дисковидный;
- язвенный;
- буллезный;
- интерстициальный.
Рассматриваемый вид болезни представляет собой тяжелую степень поражения роговицы. Он характеризуется как рецидивирующий глубокий кератит глаза, часто перетекающий в кератоиридоциклит. Описываемый тип патологии сопровождается выраженной клинической картиной и быстрым прогрессированием. Этот герпетический кератит вызывает многочисленные изъязвления стромы роговицы, склонные к увеличению и распространению. Представленный вид заболевания сложно лечить, особенно при наличии сопутствующих нарушений зрения и стремительного развития инфекции.
Эта форма недуга приводит к утолщению роговицы и образованию в ее центре очага воспаления. Дисковидный герпетический кератит сочетается с врастанием в строму глубоких кровеносных сосудов, после чего происходит рубцевание поврежденных тканей. Данный процесс быстро становится хроническим, протекает с осложнениями. Часто наблюдается резкое ухудшение глазных функций.

Герпетический кератит – симптомы
Первичное вирусное воспаление роговицы глаза может пройти почти без признаков. Единственные проявления – повышение температуры тела, недомогание и конъюнктивит. Если такой герпетический кератит не излечился произвольно, он переходит в послепервичную стадию. В данном случае роговица покрывается характерными вирусными пузырьками, которые лопаются и оставляют после себя изъязвления и эрозии. Они медленно заживают и рубцуются, что выглядит как ветвистый рисунок на радужке и зрачке (герпетический древовидный кератит).
Другие симптомы послепервичной формы болезни:
- неконтролируемое слезотечение;
- боязнь яркого света;
- покраснение белков;
- ощущение присутствия инородного предмета в глазу;
- блефароспазмы;
- ухудшение остроты или помутнение зрения;
- болевой синдром;
- сыпь на коже век и слизистых глаз;
- острый гнойный конъюнктивит;
- увеличение близлежащих лимфатических узлов (за ушами, под челюстью);
- катаракта;
- увеит;
- вторичная глаукома;
- нагноения внутри глаза.
Герпетический кератит – диагностика
Для подтверждения подозрений на описываемое заболевание офтальмологам часто хватает и наличия специфических симптомов. Дополнительные исследования требуются, если предполагается осложненный кератит глаз или необходимо выяснить штамм вируса герпеса. При диагностике используются следующие методы:
- биомикроскопия роговицы;
- тест на определение чувствительности;
- кератометрия;
- иммуноферментный анализ;
- пахиметрия;
- исследование соскоба;
- полимеразная цепная реакция;
- биопсия роговицы;
- конфокальная прижизненная микроскопия;
- измерение внутриглазного давления.
Герпетический кератит – лечение
Терапия рассматриваемой патологии зависит от ее формы. Первичный эпителиальный тип заболевания провоцируется живым вирусом, поэтому в данном случае целесообразно применять противогерпетические медикаменты. Остальные виды недуга представляют собой негативную иммунную реакцию. Для ее купирования требуется комплексный подход с интенсивным противовоспалительным воздействием.
Хуже поддается терапии хронический осложненный герпетический кератит глаза – лечение в таких ситуациях может предполагать даже хирургическое вмешательство. В большинстве случаев операция ограничивается быстрой и простой амбулаторной процедурой. При глубоком поражении роговицы и прогрессирующем рубцевании тканей рекомендуется ее сквозная пересадка.
Основой лечения описываемого заболевания являются системные и местные (капли, мази) иммуномодуляторы и противовирусные медикаменты:
Кортикостероидные гормональные препараты назначаются, если обнаружен осложненный прогрессирующий герпетический кератит – Комбинил, Дексаметазон и аналоги. Дополнительно рекомендуются:
- витамины, особенно группы В;
- антисептики;
- иммуностимуляторы;
- антибиотики;
- нестероидные противовоспалительные лекарства;
- антигистаминные медикаменты;
- мидриатики;
- репаративные препараты.
Самостоятельная терапия, особенно альтернативными способами, крайне опасна, поэтому офтальмологи запрещают использовать любые рецепты нетрадиционной медицины. Редко врач может допустить некоторые народные средства в качестве вспомогательного лечения, но только если обнаружен неосложненный поверхностный герпетический кератит. Манипуляции следует проводить под строгим контролем доктора и с его разрешения.
Народное лекарство от кератита
- нижние мясистые листья алоэ (старше 3-х лет) – 2 шт.;
- мумие – 1 крупинка размером с зерно пшеницы;
- облепиховое масло – 30-40 мл.
- Листья растения срезать, вымыть и положить в холодильник на 8 дней, предварительно завернув в пергаментную бумагу.
- Спустя указанный промежуток времени отжать из сырья сок и профильтровать его.
- Полученную жидкость смешать с мумие в стеклянной емкости.
- На протяжении 2-х месяцев закапывать глаза этой смесью – 1 капля 1 раз в сутки.
- С 9-ой недели терапии использовать чистый сок алоэ.
- При наличии болезненности и светобоязни закапывать в глаза масло облепихи (1 капля каждый час).
Вирус, провоцирующий представленную болезнь, находится в организме постоянно, при ухудшении функций иммунитета он активизируется. Герпетический рецидивирующий кератит тяжело поддается терапии, поэтому самостоятельно ее осуществлять нельзя. Борьба с инфекций проводится в 2 этапа, которые разрабатываются офтальмологом индивидуально для каждого пациента в соответствии с тяжестью воспаления и глубиной поражения роговицы.
Лечение герпетического кератита при обострении включает применение следующих медикаментов:
- противовирусные;
- антибиотики;
- репаративные препараты;
- иммуносупрессоры (кортикостероиды);
- заместители слезной жидкости.
На протяжении терапии доктор может менять лекарства, чтобы предупредить адаптацию инфекции к используемым средствам. Через 3 месяца придется повторить весь курс, даже если симптомы кератита отсутствуют. Это необходимо для профилактики последующих рецидивов. Поддерживающее лечение в виде применения витаминов и искусственных слез назначается длительно, не менее чем на 1 год.
Чем опасен кератит?
Постоянные обострения и некорректная терапия провоцируют прогрессирование инфекционного воспаления и повреждения роговицы. При поверхностных и легких формах патологии это приводит к незначительным сопутствующим проблемам, не влияющим на функции глаз. Опасность несут осложненный, глубокий кератит, герпетический кератит, последствия которых могут стать необратимыми:
- снижение качества зрения;
- бельмо;
- образование макул и рубцующихся изъязвлений на роговице;
- глаукома.
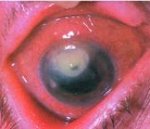
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Заболевания глаз, обусловленные вирусом герпеса, называют офтальмогерпесом. Подобные состояния очень разнообразны, нередко они сопровождаются инфекционными осложнениями, метаболическим поражением глазных тканей, глаукомой и катарактой. Герпетический кератит диагностируют и у взрослых, и у детей. Возбудителем заболевания является вирус простого герпеса (первый антигенный вид), который вызывает различные нарушения.

Развитие герпетического кератита
Вирус герпеса первого антигенного вида выделяется из слизистой ротовой полости, носоглотки и крови, а вирус второго вида – из слизистой гениталий. Вирус простого герпеса присутствует в организме большинства людей, но первичное поражение отмечается только в одном случае из полтысячи. Это обусловлено тем, что заражение происходит еще в раннем детстве, когда у новорожденного есть устойчивый иммунитет за счет содержания антител матери. Гуморальные антитела от вируса герпеса, которые имеются у 90% носителей старше 15 лет, не защищают от повторной активизации инфекции.
После внедрения в организм вирус простого герпеса переходит в латентное состояние, иногда сохраняясь так на всю жизнь человека. Вирус локализуется в узлах подвздошно-крестцового и тройничного нервов и в жидкой среде глазного яблока. Поспособствовать активизации вируса герпеса могут простудные заболевания, грипп, переохлаждения и другие процессы, которые вызывают ослабление иммунитета. Конкретно герпетическому кератиту способствуют микротравмы роговицы.
Симптоматика герпетического кератита
Первичный офтальмогерпес проявляется у людей, которые не имеют противовирусного иммунитета. Симптомы чаще всего отмечаются у детей от полугода и до 5 лет, а также у взрослых 16-25 лет. Вирус первого типа чаще обуславливает поверхностные изменения, а герпес второго типа вызывает тяжелый стромальный кератит. Первичный офтальмогерпес обычно протекает тяжело, имеет генерализованные особенности.
Наибольшее количество случаев приходится на эпителиальный кератит, реже отмечают стромальный кератит и увеит. Почти у половины больных герпетическое поражение затрагивает кожу, века и слизистые оболочки рта. Рецидивы офтальмогерпеса принимают вид кератита (везикулезный, блефароконъюнктивит, древовидный), эрозий роговицы, иридоциклита, увеита, хориоретинита, иногда неврита зрительного нерва.
Первичный герпетический кератит
Чаще всего кератит диагностируют у младенцев от 5-6 месяцев до 5 лет. В большинстве случаев кератит имеет субклиническое течение и проходит без последствий, но человек становится носителем стойкого вируса. Помимо глаз, поражается также кожа лица, а в отдельных случаях и другие части тела. В редких случаях развивается острый очагово-инфильтративный кератит, затрагивающий радужную оболочку и ресничное тело. Такой кератит вызывает сильную васкуляризацию роговицы и ее грубое помутнение.
Послепервичный герпетический кератит
Послепервичный кератит протекает подостро и с разными симптомами. Поэтому болезнь разделяют на эпителиальный, эпителиально-стромальный и стромальный кератит.

Наиболее часто встречающаяся форма офтальмогерпеса. Эпителиальный кератит характеризуется появлением мелких помутнений (эпителиальные и субэпителиальные). Возникает умеренная светобоязнь, слезотечение, перикорнеальные инъекции. Иногда появляются невралгические боли в области первого и второго ответвления тройничного нерва.
При диагностике с помощью щелевой лампы в центральных отделах роговицы обнаруживаются поражения эпителия (штрихи, пятна, пузырьки, инфильтраты). Поскольку они возникают по ходу нервов, образуется древовидная фигура с утолщениями. Васкуляризация обычно отсутствует, но при затяжном протекании кератита к пораженным участкам прорастают новые сосуды. Тактильная чувствительность роговичной оболочки снижается, что отличает все формы герпетического кератита.
В определенных условиях патология распространяется на поверхностные слои роговицы, появляются язвы картообразного кератита. Некоторые врачи связывают переход из древовидной формы в картообразную с терапией кортикостероидами. Картообразный кератит может длиться месяцами, отличаясь краткими ремиссиями. Исходом болезни становится стойкое помутнение роговицы и значительное ухудшение зрения.
Стромальный кератит развивается из эпителиального очага или вируса, локализованного в переднем отделе сосудистого тракта. В первом случае болезнь вызывает картообразный, язвенный, дисковидный или интерстициальный кератит. При распространении вируса из сосудистого тракта развивается буллезный, дисковидный и интерстициальный кератит. Все эти формы кератита встречаются с разной частотой. В 5% случаев болезнь имеет атипичные симптомы.
Классификация стромальных кератитов:
- Метагерпетический. Тяжелая форма глубокого язвенного повреждения стромы роговичной оболочки. Форма и величина поражения может быть разной, появляются боли и выраженная васкуляризация. Болезнь может рецидивировать.
- Дисковидный. Имеет типичную клиническую картину: центральный отек эпителия с последующим распространением на строму, утолщение роговицы, формирование серовато-белых очагов с четкими контурами в средних слоях. Васкуляризация происходит на поздней стадии кератита. Дисковидная форма имеет упорное хроническое течение, а завершается рубцеванием. Редко развивается очаговый кератит, когда в толще формируются белые инфильтраты, хотя покров эпителия остается нетронутым. Внешние изменения в передних слоях менее выражены, чем при дисковидном кератите.
- Герпетическая язва. Обычно возникает из быстро прогрессирующего древовидного кератита. Язва роговицы развивается длительно и вяло, болевой синдром не отмечается. Если к язве присоединяется суперинфекция, возникает гнойная инфильтрация, усиливается роговичный синдром и симптомы иридоциклита. В переднем отделе может появляться гипопион (гнойный экссудат). Прогрессирование лизиса ткани роговицы опасно перфорацией стенок глаза и эндофтальмитом.
- Буллезный кератоиридоциклит. Данная форма кератита рассматривается как ранний признак заднего герпеса роговичной оболочки. Первые признаки данного состояния можно распознать при проведении биомикроскопии: отек эндотелия, диффузная инфильтрация задних слоев, утолщение среза роговицы, крупные прозрачные пузыри над поражением.
- Интерстициальный диффузный кератоиридоциклит. Является результатом неблагоприятного протекание переднего и заднего герпеса роговицы. Состояние характеризуется возникновением диффузной инфильтрации стромы, имеются очаги некроза. Частыми осложнениями кератоиридоциклита становятся катаракта и вторичная глаукома.
- Герпетический эндотелиальный кератит. Это редкая форма поражения глаза вирусом герпеса. Возбудитель проникает в роговицу из внутриглазной жидкости в передней камере. В свете щелевой лампы видно складки десцеметовой оболочки и мелкие желтоватые пузырьки на эндотелии.

Постгерпетическая кератопатия
Редкая, но тяжелая форма поражения герпесом роговицы. Проявляются эпителиальные или буллезно-эпителиальные изменения. В обоих случаях отмечается непрочность эпителия, появление пузырей и деэпителизации. Резко снижается тактильная чувствительность роговицы. Кератопатия часто рецидивирует и значительно снижает остроту зрения.
Существуют и другие формы поражения роговицы герпесом, в том числе переходные, которые отличаются стертыми симптомами. Дифференциальная диагностика проводится в отношении туберкулезного и люэтического кератита, а также опоясывающего лишая.
Диагностика герпетического кератита
По симптоматике различают две разновидности поражения глаз вирусом герпеса: опоясывающий герпес и герпетический кератит. Поскольку вирус герпеса поражает нервы, эти состояния сопровождаются выраженной болью, но имеют свои характерные особенности.
Клиническая картина поражения глаз при опоясывающем герпесе:
- боль в одном глазу, либо вокруг;
- покраснение;
- высыпания на веках, вокруг глаз и на лбу;
- сыпь может распространяться на кончик носа;
- покраснение слизистой;
- помутнение роговицы.
Клиническая картина герпетического кератита:
- боль;
- покраснение;
- ощущение инородного тела в глазу;
- эффект песка на слизистой;
- слезоточивость;
- светобоязнь;
- зуд;
- помутнение роговицы.
При подозрении на герпетическое поражение офтальмолог может назначить дополнительные исследования, которые покажут расположение, глубину и размеры поражения роговицы. Важно проверить вовлечение других структур глаза, а также провести лабораторные анализы. Важную роль в диагностике герпетического кератита играет определение маркеров инфекции с помощью иммуноферментного теста и метода полимеразной цепной реакции (специфические антитела, герпевирусы).

Лечение легкого и тяжелого герпетического кератита
Лечение герпетического кератита может быть консервативным или хирургическим. Консервативные методы включают противовирусные препараты и иммуномодуляторы. Возможно применение капель, мазей и таблеток. Самолечение герпетического кератита не рекомендовано. Запрещено использование кортикостероидов, ведь они могут вызывать прогрессирование болезни и вторичное инфицирование.
Консервативное лечение поверхностных поражений:
- Препараты, оказывающие селективное противогерпетическое воздействие. Инсталляции 0,1% раствора идоксуридина до 8 раз в день (Герплекс, Керецид, Стоксил) на протяжении 10-14 дней. Продолжать курс идоксуридина нельзя, поскольку он начинает оказывает токсическое воздействие на эпителий. Можно также закладывать за веки 3% мазь ацикловира до 5 раз в сутки (Зовиракс, Виролекс).
- Если кератит ИДУ-резистентен, назначают инсталляции лейкоцитарного альфа-интерферона в дозировке 200 ЕД/мл. Возможно применение родственных препаратов: Интерлок (10 тысяч МЕ на 0,1 мл фосфатного буфера), Реаферон (5-10 тысяч МЕ на 1 мл дистиллированной воды), Берофор (раз в сутки по 2 капли). Курс лечения составляет 6 дней.
- Человеческий бета-интерферон. Фрон закапывают по две капли до 6 раз в сутки на протяжении недели. Для индукции интерферона назначают Полудан. Это биосинтетический комплекс, который способствует выработке интерферонов в тканях глаза. Полудан может быть в форме глазных капель (100 МЕ на 5 мл дистиллированной воды) и раствора для субконъюнктивальных инъекций (50-100 МЕ на 1 мл растворителя).
- Иммуномодуляторы (ликопид).
- Витамины В1 и В2 внутримышечно.
- Аскорбиновая кислота и витамин А внутрь.
Как лечить глубокие формы герпетического кератита:
- Закладывание мази Зовиракс до 5 раз в сутки.
- Лейкоцитарный альфа-интерферон (субконъюнктивальные инъекции). Активность препарата должна составлять 200 ЕД/мл, а дозировка 0,3-0,5 мл. Препарат можно заменить Реафероном (60 тысяч МЕ в 0,5 мл растворителя).
- Индукторы интерферона (субконъюнктивальные инъекции). Например, 100 Ед Полудана на 1 мл растворителя.
- Иммуномодуляторы и витамины группы В внутримышечно.

Хирургическое лечение кератита будет зависеть от глубины и степени поражения. Легкие формы герпетического кератита лечат амбулаторно, а в критическом положении требуется сквозная пересадка роговицы. После излечения рекомендована противогерпетическая вакцинация во избежание рецидива.
Герпетический кератит – тяжелое заболевание, которое требует грамотной диагностики и срочного лечения. Нужно заранее приготовиться к тому, что терапия будет длительной и сложной, а полное излечение возможно только при правильной профилактике. Нужно всячески укреплять иммунитет, чтобы сдерживать механизмы вируса герпеса.
Читайте также:


