Атипичные невусы
Добавил пользователь Евгений Кузнецов Обновлено: 07.01.2026
Атипичные невусы – это доброкачественные меланоцитарные образования с неровными и нечеткими границами, неравномерной окраской обычно коричневых и светло-коричневых оттенков. Пациенты с атипичными невусами имеют повышенный риск развития меланомы. Тактика ведения заключается в пристальном клиническом наблюдении( визуально , с помощью дерматоскопа) и биопсии высокоатипичных или изменившихся образований. Больные должны уменьшить инсоляцию и регулярно проводить самообследование для выявления новых родинок или изменений в уже существующих родинках. Большинство меланом появляются заново. Факторы риска возникновения меланомы включают увеличение количества атипичных невусов и увеличение воздействия ультрафиолетового излучения и солнца. У некоторых больных имеется только один или несколько атипичных невусов, у других пациентов образования множественные.
Склонность к развитию атипичных невусов может наследоваться или быть без явной семейной ассоциации. Синдром семейных атипичных невусов и меланомы констатируется, если имеются множественные атипичные невусы и меланома у родственников 1-ой линии. Эти больные имеют значительно повышенный риск развития меланомы (в 25 раз).
Клинические проявления
Атипичные невусы часто крупнее остальных невусов (> 6 мм в диаметре) и имеют преимущественно округлые очертания (в отличие от многих меланом), однако границы образования нечеткие и имеется умеренная асимметрия. В отличие от них, меланомы имеют большую неровность цвета и могут иметь области, которые являются красными, синими, беловатыми или депигментированными с внешним видом шрама или рубца.
Диагностика
- Клиническая оценка ( визуально, с помощью дерматоскопа)
- биопсия кожи (визуальная дифференциация между атипическими невусами и меланомой может быть сложной, следует проводить биопсию наиболее подозрительного образования для диагностики и определения степени атипичности. Биопсия должна захватывать всю широту и глубину поражения; в большинстве случаев идеальной считается эксцизионная биопсия.)
- Регулярные самоосмотры
Хотя клиническая картина иногда может указывать на наличие атипических невусов ( Характеристики атипичных и типичных невоидных опухолей),
Больных с множественными атипичными родинками и отягощенных личным или семейным анамнезом по меланоме следует регулярно обследовать (например, при меланоме у родственников необходим ежегодный осмотр, при меланоме в анамнезе у больного осмотр должен проводиться чаще). Дерматологи проводят визуализацию кожи, используя портативный инструмент (дермоскоп), чтобы увидеть структуры, которые не видны невооруженным глазом. Дермоскопия может выявить определенные характеристики свидельствующие о доброкачественности или злокачественности невуса.).
Лечение
Иссечение поражений с высокой степенью риска
Профилактическое удаление всех атипичных невусов не предотвращает возникновение меланомы, поэтому проводить его не рекомендуется. Тем не менее, удаление атипичного невуса оправдано при любом из этих условий:
- Пациент, в анамнезе которого есть информация о возникновении меланомы (напр., возникновение меланомы в прошлом у члена семьи или у самого пациента).
- Пациент не может гарантировать тщательное последующее наблюдение.
- При дерматоскопии обнаружен невус с признаками повышенного риска развития меланомы.
- Невус, который находиться в таком месте, что делает мониторинг поражения трудным или невозможным для пациента.
Профилактика
- Защита от солнца (т.е. солнцезащитная одежда, солнцезащитный крем, нахождение в тени во время наибольшей активности солнечных лучей)
- Регулярное самообследование
- Фотографирование всей поверхности тела
- Иногда наблюдение за членами семьи
Пациенты с атипичными родинками должны избегать сильной инсоляции и использовать защиту от солнца. Пациентам, которые тщательно соблюдают защиту от солнца, нужно рекомендовать дополнительный прием достаточного количества витамина D. Также их следует обучить самообследованию кожи для выявления изменений имеющихся родинок и распознавания признаков меланомы. Фотографирование всего тела может помочь обнаружить новые невусы и отслеживать изменения, происходящие с существующими невусами. Рекомендуются последующие регулярные осмотры.
Что нужно знать о родинках
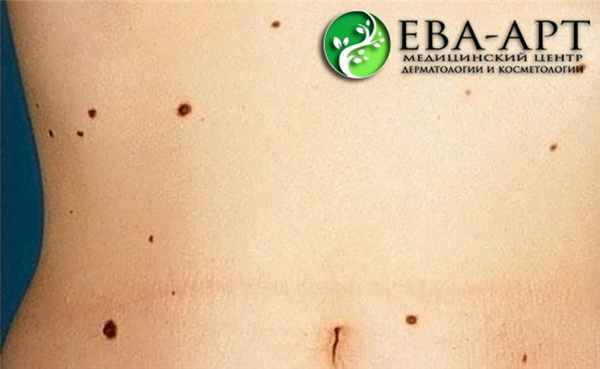
Невус – доброкачественное образование (опухоль) кожи, состоящее из измененных пигментных клеток (меланоцитов). Более точное название – меланоцитарный невус.
Невусы могут возникать в любой части тела. Они могут быть плоскими или выступающими и различаться по цвету от розового или телесного до темно-коричневого, серо-синего или черного.
Чаще родинки бывают круглые или овальные, но иногда встречаются необычные формы. Размеры невусов варьируют от нескольких миллиметров до нескольких сантиметров в диаметре.
В течение жизни человека невус, как правило, претерпевает изменения (коричневое пятно может постепенно с годами превратиться в более светлый узелок) и в старости часто исчезает.
Почти каждый человек имеет, по крайней мере, один невус.
2. Почему возникают невусы?
Точная причина неизвестна. Считается, что число невусов у человека зависит от генетических факторов. Люди с большим количеством родинок часто имеют членов семьи с таким же количеством родинок (с похожим внешним видом).
Влияние на количество невусов оказывает также воздействие солнца и состояние иммунной системы.
3. Какие бывают невусы?
- Врожденные и приобретенные. Около 1% людей рождаются с одним или несколькими врожденными меланоцитарными невусами. Приобретенные невусы появляются в течение жизни человека. Статистически вероятность развития меланомы (злокачественной опухоли кожи) из врожденного невуса выше, чем из приобретенного.
- Обычные (типичные) и диспластичесике (атипичные). Диспластический невус – это доброкачественный приобретенный невус, который имеет внешние или гистологические (внутренние) признаки, напоминающие меланому. Диспластические невусы могут быть одиночными или многочисленными.
В отличие от обычного невуса, для диспластического характерны:
- более крупные размеры (диаметр > 5 мм),
- менее правильная форма (асимметрия),
- нечеткие границы (размытые),
- неравномерная окраска.
Статистически вероятность развития меланомы из диспластического невуса выше, чем из обычного.
4. Что такое синдром диспластических невусов?
Если у человека и членов его семьи (кровных родственников) отмечаются множественные диспластические невусы, такое состояние называется синдром диспластических невусов.
У пациентов с синдромом диспластических невусов значительно повышен риск развития меланомы (на чистой коже или из предшествующего невуса), особенно если кто-то из родственников болел меланомой.
5. Почему нужно наблюдать за родинками?
С целью выявления меланомы на ранней стадии, когда она потенциально полностью излечима. Поздние стадии меланомы связаны с высокой летальностью, в том числе в молодом возрасте.
- Большинство родинок являются стабильными образованиями и никогда не переродятся с меланому. Однако, хоть это и встречается крайне редко, озлокачествиться может любой невус на теле человека. Такая вероятность выше для врожденного и дипластического невуса. Хоть они и являются доброкачественными образованиями, их называют предшественниками меланомы из-за их потенциала к злокачественному перерождению.
- Меланома, появившаяся на чистой коже (не из невуса), на ранних стадиях развития может выглядеть как невус.
- Люди с большим количеством родинок (особенно если их более чем 100), имеют более высокий риск развития меланомы, чем люди с небольшим количеством родинок.
6. Как диагностируются родинки?
Невусы обычно диагностируются клинически по их характерному внешнему виду. В случае сомнений по поводу диагноза, специалист проводит дерматоскопическое исследование.
Особенно это касается случаев, если:
- Невус изменяет размер, форму, структуру или цвет.
- Новая родинка развивается во взрослом возрасте (> 40 лет).
- Невус отличается от других невусов данного пациента (симптом «гадкого утенка»).
- Родинка кровоточит, покрыта коркой или зудит.
- Изменения, происходящие с невусом, не обязательно означают злокачественное перерождение. При необходимости, дерматоскопические изображения могут быть использованы для сравнения при наблюдении за невусом в динамике.
7. Когда необходимо лечение невусов?
Большинство родинок безопасны и их можно оставить в покое.
Родинки могут быть удалены в следующих случаях:
- Для того, чтобы исключить меланому.
- Если невус травмируется (происходит раздражение одеждой, расческой или бритвой).
- По косметическим соображениям (внешний вид невуса не нравится пациенту).
8. Можно ли предотвратить появление невусов?
Число родинок может быть сведено к минимуму путем строгой защиты от солнца, начиная с рождения.
Атипичные невусы
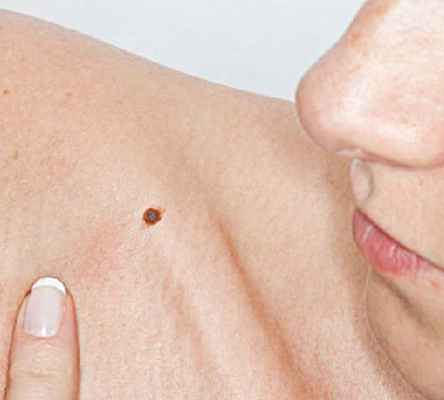
Диспластический невус – это одна из разновидностей плоских пигментных образований кожи, которые чаще называют родинками.
Пациенты, да и многие врачи, ошибочно считают, что все плоские пигментные образования являются доброкачественными и не обращают на них внимания. Однако известно, что диспластические невусы способны трансформироваться в меланому. Процесс трансформации происходит постепенно, по мере развития лентигинозной меланоцитарной дисплазии (ЛМД) от 1-ой до 3-ей степени.
Этот тип образований заслуживает самого пристального внимания среди всех видов, так как очень высокий риск их малигнизации с переходом в самую злокачественную опухоль - меланому. Сам термин диспластический означает, что это такой невус, который не похож по внешним и внутренним признакам на типичные родинки. Диспластический невус, который встречается у 5%-9% белого населения, в последнее время привлекает внимание исследователей, так как может являться предшественником поверхностно-распространяющейся меланомы: его обнаруживают практически у всех больных с наследственной меланомой и у 30 – 50% больных со спорадической меланомой. Диспластический невус может возникнуть на неизмененной коже или быть компонентом сложного невоклеточного невуса.
Клинически диспластический невус имеет сходство с пограничным невусом, но имеются и отличия. Так диспластический невус представляет собой пятно неправильной формы, в то время как пограничный имеет правильную форму – круглую или овальную. Окраска диспластического невуса чаще бывает неоднородная, с участками темного пигмента, в то время как для пограничного невуса характерна однородная окраска, цвет обоих невусов варьируется от светло-коричневого до темно-коричневого. Нередко в центре диспластического невуса отмечается точечное образование, напоминающее мишень. При сочетании диспластического и смешанного невуса имеется картина «яичницы-глазуньи» с приподнятым желтком в центре.
В наших наблюдениях диспластические невусы обнаруживались у 5% – 10% пациентов, которые обращались к хирургу или онкологу по поводу различных заболеваний. У одних невусы были единичными – от 3х до 10 образований, у других – множественными – от 50 до 100 и более. Наблюдая больных с множественными диспластическими невусами, мы выделили 2 типа этих образований.
При первом типе – этих пациентов было меньше – диспластические невусы появлялись в детском и подростковом возрасте, часто были наследственными, но о меланоме у родственников эти пациенты не сообщали. Носители невусов были, как правило, белокожие, плохо загорающие лица, со светлыми или рыжими волосами и светлыми глазами. Диспластические невусы этого типа были крупные – 0,5 – 1,0 см в диаметре, располагались на открытых и закрытых участках тела (ягодицы, низ живота), часто сочетались с папилломатозными невусами. Цвет невусов у одного и того же пациента мог варьироваться от розового до темно-коричневого, иногда наблюдалась пестрая окраска: темные участки на розовом или светло-коричневом фоне. Подобная картина невусов была описана, как «диспластический невусный синдром». После периода полового созревания новые невусы в этой группе пациентов не появлялись. Этот факт можно связать с тем, что белокожие люди ограничивали свое пребывание на солнце, так как быстро обгорали, а также были информированы о возможном появлении новых «родинок» в результате воздействия ультрафиолетового излучения.
При втором типе диспластические невусы в подростковом возрасте были редкими, большинство невусов появились во взрослой жизни и были связаны с частым и длительным пребыванием на солнце во время отдыха в южных широтах. Диспластические невусы этого типа были мелкие – от 0,1 до 0,4 см в диаметре, правильной округлой формы, однородной окраски, сочетались с множественными веснушками у молодых пациентов и пигментными пятнами типа "меланоза Дюбрея" у пожилых. У белокожих пациентов с фототипом кожи 1 – 2 невусы были светло-коричневого цвета, у других - коричневого или темно-коричневого цвета. Плотность невусов была выше на открытых солнцу участках тела: лицо, предплечья, наружная поверхность плеч, верхняя половина спины и грудной стенки (по типу «широкого декольте»). Все это указывает на некоторое сходство диспластических невусов второго типа с меланозом Дюбрея, который представляет собой пролиферацию меланоцитов базального слоя эпидермиса у лиц с фототипом кожи 1 – 2 под влиянием многократных солнечных ожогов.
Согласно нашим наблюдениям, наиболее важным признаком прогрессирования диспластического невуса является:
- Возникновение пигментного образования на неизмененной коже и дальнейший его рост на протяжении нескольких месяцев или лет у лиц старше 18 лет, т.е. во взрослой жизни.
- Изменения в последние 3-5 лет длительно существующего невуса могут свидетельствовать о прогрессировании диспластического невуса, который сочетается с пограничным или смешанным невусом.
- Важным признаком прогрессирующего диспластического невуса является очень темная окраска (почти черная), или неравномерное окрашивание образования с участками темно-коричневого или черного цвета.
- Неправильная форма невуса может быть мало заметна при небольших размерах прогрессирующего диспластического невуса, в то же время она может наблюдаться и в длительно существующем невоклеточном невусе - пограничном или смешанном.
Иссечение диспластического невуса
Иссечение невуса (эксцизионную биопсию) следует производить под местной анестезией, отступя от видимых границ 0,4 – 1,0 см, с подкожной клетчаткой. Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий опыт исследования меланоцитарных образований. Прогрессирующие диспластические невусы требуют иссечения в целях профилактики, а также ранней диагностики меланомы кожи. При выявлении меланомы вопрос о необходимости повторной операции – иссечение послеоперационного рубца – решается в зависимости от толщины опухоли, определяемой при гистологическом исследовании. По данным зарубежных авторов, а также по рекомендациям ВОЗ, адекватное отступление от границ образования при меланоме in-situ является 0,2 – 0,5 см, при инвазивной меланоме толщиной менее 1,5 мм – 1,0 см.
При удалениях, проведенных в отделении хирургии с июня 2009 по апрель 2014 г., из всех удаленных пигментных образований клинический диагноз "диспластический невус" был подтвержден морфологически в 76% случаях, т.е. в этих образованиях при гистологическом исследовании найдены структуры лентигинозной меланоцитарной дисплазии (ЛМД). В 2,4% случаев выявлена меланома, развившаяся на фоне ЛМД, в остальных случаях подтверждены другие типы невусов (внутридермальный, смешанный невус, невус сальных желез). В наших клинических случаях повторная операция пациентам с выявленной меланомой не потребовалась.
Зарубежные авторы рекомендуют удалять диспластические невусы 0,6 см и более, по данным наших исследований – удалению подлежат также невусы меньших размеров – 0,4 – 0,5 см в диаметре. В нашей практике меланома в одном случае имела размеры 0,5 х 0,4 см, в другом – 0,5 см.
На фото 1 и 2 представлены диспластические невусы с признаками прогрессирования.
На фото 1 представлен невус ягодичной области размером 0,5 х 0,4 см у пациентки 29 лет с фототипом кожи 1. Невус, со слов пациентки, появился 7 месяцев назад в виде точечного образования, которое постепенно увеличивалось (признак прогрессирования). Никаких других пигментных невусов или веснушек на теле не обнаружено. Гистологическое исследование - лентигинозный пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
На фото 2 представлен невус грудной стенки у пациентки 27 лет, размером 0,3 см в диаметре, круглой формы, который потемнел после пребывания на юге (признак прогрессирования). Гистологическое исследование – смешанный диспластический пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
При отказе пациента от операции или при отсутствии явных признаков прогрессирования диспластического невуса следует проводить повторный осмотр невуса у врача через 6 месяцев. При наличии изменений невуса за истекший срок – рекомендуется операция, при отсутствии – дальнейшее наблюдение через 6 месяцев.
Пациентам с диспластическими невусами необходимо:
- избегать длительного пребывания под прямыми солнечными лучами,
- защищать кожу одеждой,
- применять солнцезащитные кремы.
Дерматоскопия родинок
Дерматоскопия кожи , являясь относительно несложным методом прямого визуального изучения состояния кожи, широко используется в онкологической практике. Метод дает ценную информацию о характеристиках кожных образований, прежде всего – родинок. Дерматоскопия родинок очень важна в раннем выявлении признаков их перерождения. Диагностическая дерматоскопия входит в диагностические алгоритмы при различный патологических изменениях кожи, но ее роль в выявлении меланомы трудно переоценить.
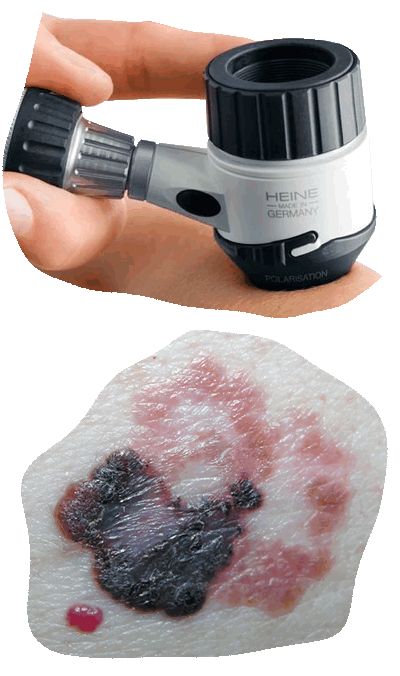
Различные модификации методики , в том числе предполагающие получение цифрового изображения (цифровая дерматоскопия), тем не менее, не является самостоятельным методом верификации диагноза меланомы кожи.
Несмотря на невысокую стоимость дерматоскопии в Москве, возможность сделать дерматоскопию в условиях многих медицинских клиник и центров, ее результаты являются лишь дополнением к клиническим данным, и адекватно интерпретируются лишь тогда, когда процедура является частью комплексного диагностического поиска , осуществляемого опытными специалистами – дерматоонкологами.
В связи с этим данный краткий обзор представляет Вашему вниманию не просто описание метода и методологии, а взгляд онколога на результаты дерматоскопии в раннем выявлении меланомы кожи .
Значимыми факторами риска в развитии меланомы кожи являются наличие 1-го и 2-го фототипа кожи у лиц, периодически или регулярно подвергающихся повышенной солнечной инсоляции в результате временного или постоянного проживания в регионах с жарким климатом.
Другими факторами риска являются три и более эпизода солнечных ожогов в течение жизни, присутствие на поверхности кожи веснушек и лентиго, наличие трех и более атипичных меланоцитарных невусов на поверхности кожи.
Весьма важным обстоятельством является то, что у части больных меланома развивается на месте существующего пигментного невуса. Вопреки распространенному мнению, меланомоопасные невусы представляют собой, в основном, приобретенные меланоцитарные невусы, а не врожденные.
Все пигментные невусы на коже человека можно распределить на три клинико-гистологических типа: внутридермальные, пограничные и смешанные (сложные).
Внутридермальные невусы характеризуются своим глубоким залеганием в толще дермы. При этом они приподнимают эпидермис и клинически выглядят в виде горошины или узелка чаще всего светло-коричневых оттенков. Внутридермальные невусы могут быть действительно врожденными или появляются на теле в раннем детском возрасте.
Когда в процессе формирования внутридермального невуса его клетки достигают базальной мембраны, которая отделяет собственно дерму от эпидермиса, возникает смешанный или сложный невус. Клинически он имеет сходство с внутридермальным невусом.
Только иногда вокруг основания подобного узелкового образования может наблюдаться небольшая кайма пигментации, представляющая собой приграничный к дерме и эпидермису компонент. Смешанный невус как и внутридермальный может быть врожденным или сформироваться сразу после рождения.
По большому счету, ни внутридермальный, ни смешанный типы невусов не являются меланомоопасными, хотя часто привлекают к себе внимание из-за не совсем эстетической формы (иногда наблюдается рост редких волосков на их приподнятой поверхности). Но всегда эти «родинки» имеют один доминирующий оттенок цвета от светло- до темно-коричневого, что в последнем случае также ложно настораживает внимание. В действительности должна настораживать не интенсивность пигментации, а наличие полихромии, т.е. разных оттенков.
Онкологическую настороженность следует проявлять в отношении пограничного невуса , который действительно является меланомоопасным. Подобный тип невуса формируется вдоль границы дермы и эпидермиса. Клинически он представляет собой совершенно плоское пигментное образование. Пограничные невусы почти всегда бывают приобретенными. Чаще всего они начинают проявляться на разных участках тела в возрасте 15 – 25 лет. Долгое время их размеры не превышают 2-3 мм. Это создает иллюзию у их носителя, что они существуют с рождения, хотя это не так.
Большинство пограничных невусов так и остаются без изменений годами, однако некоторые из них могут иметь тенденцию к росту. Обычно это длительный процесс. Так за год подобного рода образование может увеличиться всего лишь на 1 мм и таким образом достигнуть размеров до 1 см за несколько лет. Следует помнить, что если плоская приобретенная «родинка» увеличивается и достигает размера 5-6 мм ее следует обязательно показать специалисту. В случае роста пограничного невуса из него может сформироваться диспластический невус – реальный предшественник меланомы кожи. Диспластический невус характеризуется появлением легкой или выраженной ассиметрии, точечных участков депигментации, размерами более 5 мм и склонностью к заметному росту за последние 1-2 года. Нередко эту заметную склонность к росту можно связать с интенсивным воздействием солнечного ультрафиолета (вплоть до ожогов кожи).
Данный процесс может иметь системный характер, в этом случае речь идет о так называемом синдроме множественных диспластических невусов, ассоциированном с меланомой - FAMMM (Familial atypical multiple mole melanoma syndrome). Этот синдром является наиболее значимым известным фактором риска развития меланомы кожи, основным его клиническим проявлением является наличие множества диспластических невусов на поверхности кожи.
Резюмируя вышесказанное, к меланомоопасным образованиям кожи, требующим вторичных профилактических мероприятий можно отнести следующие состояния :
1. Наличие спорадических диспластических невусов у пациента (взрослые/дети).
2. Наличие множественных диспластических невусов у пациента в составе синдрома множественных диспластических невусов, а та кже семейного синдрома множественных диспластических невусов, ассоциированного с меланомой (FAMM) (взрослые/ дети).
Помимо описанных, встречаются редкие пигментные образования кожи, также являющиеся меланомоопасными , к ним относятся:
1. Наличие врожденного гиганского пигментного невуса у детей (дети/взрослые)
2. Наличия веретеноклеточного невуса (синонимы: эпитиелиодный невус, Спиц-невус, ювенильная меланома) (дети/взрослые)
3. Наличие невуса Ота ( глазокожный меланоз) (взрослые/дети)
4. Наличие голубого невуса (взрослые/дети)
5. Наличие гало-невуса (взрослые/дети).
Данные образования кожи не являются онкологическими заболеваниями, они лишь могут являться фоном для их возникновения. В связи с этим, целесообразно наблюдение пациентов с такими состояниями у онколога на договорной основе, обусловленной желанием пациента предупредить развитие заболевания.
Обследования пациентов с перечисленными факторами риска включает в себя на первом этапе общий осмотр , проводимый с целью оценки наличия пигментных образований, а на втором – выполнение эпилюминисцентной дерматоскопии , позволяющей с высокой степенью вероятности выявить меланому кожи на ранней стадии.
Диагностика меланомы кожи первоначально основывается на визуальных признаках проявлений этой опухоли. Диагностический алгоритм первичной оценки пигментного образования включает в себя оценку размера, симметрии, краев, цвета и эволюционных изменений образования, традиционно данный алгоритм описывается правилом ABCDE :
A – asymmetry : оценивается симметричность образования, для меланомы кожи характерна асимметрия, выражающаяся в геометрическом несоответствии одной половины образования другой.
B – boundary : край меланомы кожи обычно неровный, изъеденныый, контуры неровные.
С – color : для меланомы кожи характерна неоднородность окраски, вариабельность цветовой гаммы от черного до белого и голубого.
D – dimension : для меланомы кожи характерен диаметр более 6 мм, однако, данная характеристика не является обязательной.
E – evolution или elevation : какие-либо изменения пигментного образования в течение последних 6 месяцев – года, или образование, возвышающееся над поверхностью кожи (характеризует узловой компонент).
Несмотря на кажущуюся простоту представленного диагностического алгоритма, первоначальная оценка пигментного образования может быть затруднительной. Это связано с широким распространением среди белого населения других образований кожи, внешние характеристики которых могут напоминать меланому кожи: различных меланоцитарных, сложных и пограничных невусов, возрастного лентиго и других. Также следует заметить, что сложности в визуальной оценке образования возникают именно на ранних стадиях меланомы, в фазе горизонтального роста, когда узлового компонента еще нет. Особую сложность в диагностике представляют пациенты с синдромом множественных диспластических невусов, у которых формально могут быть подозрительными на меланому кожи все невусы, количество которых иногда превышает сотню. В этих условиях проведение эксцизионной биопсии практически не представляется возможным и, в связи с этим, требуется более точная предварительная диагностика с учетом того факта, что данный синдром является наиболее значимым фактором риска развития меланомы кожи.
Наиболее значимым и распространенным дополнительным методом диагностики пигментных образований кожи является эпилюминисцентная дерматоскопия , позволяющая оценить, как «классические» ABCD-симптомы при 10-60-кратном увеличении, так и оценить наличие в пигментном образовании специфических дерматоскопических симптомов, характерных для тех или иных образований кожи.
В свете этого в дерматоскопической диагностике меланомы кожи принято два основных алгоритма, учитывающих эти симтомы: это алгоритм Штольца, оценивающий образование по ABCD-системе, и алгоритм Аргезиано, суммирующий баллы, полученные при оценке дерматоскопических характеристик.
В алгоритме Штольца асимметрия образования оценивается в 1 или два балла, в зависимости от того, ассиметричны ли лишь две половины образования или его четверти. Для этого через образование проводится воображаемая линия: если правая половина образования не соответствует левой, то асимметрия оценивается в 1 балл. После этого проводится вторая воображаемая линия, перпендикулярная первой, если и эти две половины не симметричны друг другу, то асимметрия оценивается в 2 балла.
Цвет оценивается по 6-ти балльной шкале, каждый из возможных цветов дает 1 балл в оценке: черный, серо-голубой, светло-коричневый, темно-коричневый, красный, белый.
D в алгоритме Штольца – дерматоскопические структуры, наличие каждой из которых соответствует 1 баллу: точки, глобулы, пигментная сеть, полосы, бесструктурные зоны, т.о., возможно количество баллов по данной характеристике – от 0 до 5.
После подсчета баллов, производится расчет по формуле Штольца - (A x 1,3) + (B x 0,1) + (C x 0,5) + (D x 0,5) = X
При X, равном менее 4,76, вероятность того, что исследуемое образование является меланомой, считается низкой; при X = 4,76 – 5,45 образование считается подозрительным на меланому кожи; при Х более 5,45 образование считается меланомой кожи до подтверждения или опровержения по результатам морфологического исследования.
В алгоритме Аргезиано оценивается наличие дерматоскопических структур, характерных для меланомы кожи. При этом, часть структур, наиболее часто встречающихся именно в меланоме оцениваются в 2 балла (major criteria), а другая часть, часто встречающаяся в других пигментных образованиях – в 1 балл (minor criteria).
К главным структурам относятся: атипичная пигментная сеть, бело-голубая вуаль и атипичные сосудистые структуры: точечные или линейный сосуды, видимые при исследовании.
К второстепенным критериям относятся нерегулярная окраска образования, наличие в образование точек и глобул, регрессивных структур.
При оценке образования по Аргезиано суммируются баллы, и в том случае, если сумма более или равно 3, образование считается подозрительным на меланому кожи.

Таким образом, при использовании эпилюминисцентной дерматоскопии в большинстве случаев удается дифференцировать меланому кожи от доброкачественных образований , выделить образования, требующие эксцизионной биопсии, и образования, требующие динамического наблюдения. В случаях с пациентами с FAMMM-синдромом, динамический контроль с помощью данного метода исследования является адекватным способом вовремя оценить изменения в диспластическом невусе и профилактически иссечь его, либо диагностировать развивающуюся на фоне диспластического невуса меланому на ранней стадии.
В нашей клинике мы предлагаем консультацию одного из лучших онкодерматологов кандидата медицинских наук Игоря Евгеньевича Синельникова, включающую дерматоскопию с изучением состояния родинок, а при необходимости – высокоразрешающее ультразвуковое сканирование кожи.
Помимо этого, наши возможности позволяют осуществить любые виды ультразвукового исследования внутренних органов и лимфатических узлов, а в условии агентской клиники – мультиспиральную компьютерную томографию и магнитнорезонансную томографию на оборудовании лучших мировых производителей. Мы также предлагаем и многие другие услуги.
Следует помнить: только ранняя диагностика меланомы кожи позволяет успешно лечить это грозное заболевание.
Атипичные невусы
Атипичные родинки – невусы с несколько отличной клинической и патоморфологической картиной (нарушение архитектоники и атипия меланоцитов). У некоторых больных имеется только один или несколько атипичных невусов, у других пациентов образования множественные. Хотя большинство меланом возникают de novo, некоторые из них развиваются из атипичных родинок. Факторы риска возникновения меланомы включают увеличение количества атипичных невусов и увеличение воздействия ультрафиолетового излучения и солнца.
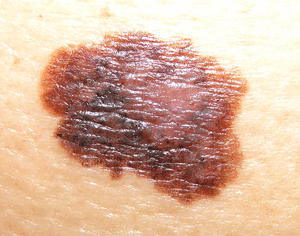
На данном изображении показан нетипичный невус с характерной неровной границей и меняющейся окраской.
Изображение предоставлено Мэри Шрейнер (Marie Schreiner), помощником врача.
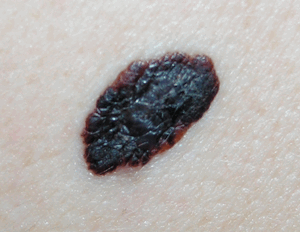
На этом изображении показаны атипичные невусы с характерными границами неправильной формы и переменной окраской.
Изображение предоставлено Мэри Шрейнер (Marie Schreiner), помощником врача.
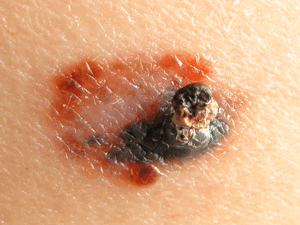
На данной фотографии показана округлая родинка с неровными границами.
DR P. MARAZZI/SCIENCE PHOTO LIBRARY
Склонность к развитию атипичных невусов может наследоваться (аутосомно-доминантно) или быть спорадической, без явной семейной ассоциации. Синдром семейных атипичных невусов и меланомы констатируется, если имеются множественные атипичные невусы и меланома у ≥ 2 родственников 1-ой линии. Эти больные имеют значительно повышенный риск развития меланомы (в 25 раз).
Симптомы и признаки атипичных невусов
Атипичные невусы часто крупнее остальных невусов ( > 6 мм в диаметре) и имеют преимущественно округлые очертания (в отличие от многих меланом), однако границы образования нечеткие и имеется умеренная асимметрия. В отличие от них, меланомы имеют большую неровность цвета и могут иметь области, которые являются красными, синими, беловатыми или депигментированными с внешним видом шрама или рубца.
Диагностика атипичных невусов
Регулярные объективные обследования
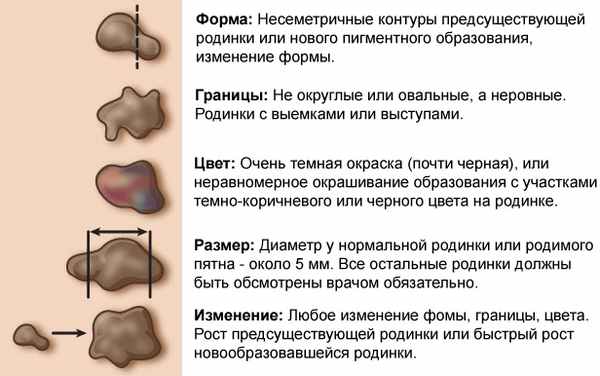
Атичные невусы нужно дифференцировать от меланомы. Особенностями, по которым можно предположить меланому, являются:
A: Асимметрия - асимметричный внешний вид
Б: Бордюр - неровные границы (то есть не круглые или овальные)
В: Вкрапление - изменение цвета невоидной опухоли, необычные цвета или цвет значительно отличается или темнее, чем цвет других невоидных опухолей пациента
Д: Диаметр— > 6 мм
Г: Эволюция - новая невоидная опухоль у пациента > 30 лет или изменения невоидной опухоли
Хотя клиническая картина иногда может указывать на наличие атипических невусов (см. таблицу Характеристики типичных и атипичных невусов Характеристики атипичных и типичных невоидных опухолей ), визуальная дифференциация между атипичными невусами и меланомой остается сложной. Для диагностики и определения степени атипичности необходимо проводить биопсию наиболее подозрительного образования. Биопсия должна захватывать всю широту и глубину поражения; в большинстве случаев идеальной считается эксцизионная биопсия.
Больных с множественными атипичными родинками и отягощенных личным или семейным анамнезом по меланоме следует регулярно обследовать (например, при меланоме у родственников необходим ежегодный осмотр, при меланоме в анамнезе у больного осмотр должен проводиться чаще). Некоторые дерматологи наблюдают пигментные пятна меланоцитарных поражений с помощью ручного инструмента, известного как дерматоскоп. Дермоскопия позволяет дерматологу видеть структуры, не видимые невооруженным глазом. При проведении дермоскопии можно выявить некоторые признаки высокого риска, указывающие на меланому (например, сине-белый ободок, нерегулярные точки и глобулы, нетипичная пигментная сеть, обратная сеть).
Лечение атипичных невусов
Удаление путем иссечения или срезания (по желанию)
Полная резекция поражений высокой степени атипии
Профилактическое удаление всех атипичных невусов не предотвращает возникновение меланомы, поэтому проводить его не рекомендуется. Тем не менее, удаление атипичного невуса оправдано при любом из этих условий:
Пациент, в анамнезе которого есть информация о возникновении меланомы (напр., возникновение меланомы в прошлом у члена семьи или у самого пациента).
Пациент не может гарантировать тщательное последующее наблюдение.
При дерматоскопии обнаружен невус с признаками повышенного риска развития меланомы.
Невус, который находиться в таком месте, что делает мониторинг поражения трудным или невозможным для пациента.
Профилактика атипичных невусов
Защита от солнца (т.е. солнцезащитная одежда, солнцезащитный крем, нахождение в тени во время наибольшей активности солнечных лучей)
Фотографирование всей поверхности тела
Иногда наблюдение за членами семьи
Пациенты с атипичными родинками должны избегать сильной инсоляции и использовать защиту от солнца Профилактика Кожа может реагировать на солнечный свет хроническими (например, дерматогелиоз [фотостарение], актинический кератоз) или острыми (например, фоточувствительность, солнечный ожог) изменениями. Прочитайте дополнительные сведения . Пациентам, которые тщательно соблюдают защиту от солнца, нужно рекомендовать дополнительный прием достаточного количества витамина D. Также их следует обучить самообследованию кожи для выявления изменений имеющихся родинок и распознавания признаков меланомы. Фотографирование всего тела может помочь обнаружить новые невусы и отслеживать изменения, происходящие с существующими невусами. Рекомендуются последующие регулярные осмотры.
Если у больного отягощен анамнез по меланоме (развившейся из атипичных невусов или de novo) или другим ракам кожи, необходимо обследовать родственников 1-ой линии. Больные из семей, склонных к развитию меланомы (например, ≥ 2 родственников 1-ой линии с меланомой кожи), подвержены высокому риску развития меланом в течение жизни. Следует обследовать всю кожу (включая волосистую часть головы и половые органы) членов семьи с высоким риском развития меланомы как минимум единожды для определения риска и необходимости последующих обследований.
Основные положения
Риск меланомы выше, если у пациентов большое количество атипичных невусов, повышен контакт с солнечными лучами или выявлен синдром семейных атипичных невусов и меланомы.
Из-за сложности клинической дифференциации с меланомой, необходимо провести биопсию наиболее подозрительных на вид атипичных невусов.
Необходимо внимательно следить за пациентами с атипичными невусами, особенно за теми, у кого более высокий риск меланомы, и проводить фотографирование всего тела.
Пациентам высокого риска рекомендуйте средства защиты от солнца (обогащенные витамином D) и регулярные самообследования.
Проведите осмотр всего тела всех родственников 1-й степени родства пациентов, имеющих меланому.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
