Прогрессирующая мультифокальная лейкоэнцефалопатия на МРТ
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) развивается вследствие реактивации JC-вируса. Как правило, это заболевание развивается на фоне ослабленного клеточного иммунитета, в частности, у пациентов с ВИЧ-инфекцией. ПМЛ приводит к подострой прогрессирующей демиелинизации в центральной нервной системе с развитием очаговой неврологической симптоматики и смерти, обычно в течение 9 мес. Диагноз ставится на основании данных МРТ и анализа спинномозговой жидкости с применением полимеразной цепной реакции. У пациентов со СПИДом высокоактивная антиретровирусная терапия может замедлить прогрессирование патологического процесса, а у пациентов, получающих иммуносупрессивные препараты, состояние может значительно улучшиться при их отмене. Немногочисленные данные свидетельствуют о том, что иногда эффективна терапия ингибиторами иммунных контрольных точек, которые активируют иммунный ответ на вирус JC. В любом случае лечение является симптоматическим.
Этиология прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ)
Прогрессируящая мультифокальная лейкоэнцефалопатия развивается вследствие реактивации повсеместно распространенного JC-вируса из семейства паповавирусов, который обычно попадает в организм в детстве и пребывает в латентном состоянии в почках и других органах и тканях (например, в мононуклеарных клетках, центральной нервной системе [ЦНС]). Реактивированный вирус тропен к олигодендроцитам.
Большинство пациентов с развивающейся ПМЛ, имеют ослабление клеточного иммунитета, вызванное:
СПИД СПИД Инфекция вирусом иммунодефицита человека (ВИЧ) вызывается одним из 2 похожих ретровирусов (ВИЧ-1 и ВИЧ-2), которые разрушают CD4+ лимфоциты и ослабляют клеточный иммунитет, увеличивая риск оппортунистических. Прочитайте дополнительные сведенияРиск развития ПМЛ у больных СПИДом возрастает с увеличением вирусной нагрузки; в настоящее время распространенность ПМЛ уменьшилась в связи с широким применением более эффективных антиретровирусных препаратов.
В то же время возрастает количество случаев ПМЛ, таких как осложнения иммуномодулирующей терапии. Препараты, которые чаще всего назначают включают:
Моноклональные антитела натализумаб
Брентуксимаба ведотин – конъюгат антител с лекарственным средством
Но ПМЛ наблюдается у пациентов, принимающих другие препараты (например, ритуксимаб, финголимод, диметилфумарат). Измерение сывороточных антител к вирусу Джона Каннингема (индекс вируса Джона Каннингема) может помочь оценить риск ПМЛ у пациентов, принимающих натализумаб; более высокие уровни указывают на более высокий риск.
Симптомы и признаки ПМЛ
Первым проявлением заболевания может быть неловкость при мультифокальной лейкоэнцефалопатии. Очень часто при обследовании выявляется гемипарез. Также часто наблюдаются афазия, дизартрия и гемианопсия. У двух третей больных многоочаговое поражение коры больших полушарий приводит к развитию когнитивных нарушений. Могут наблюдаться поражения сенсорных структур, мозжечка и ствола головного мозга.
Головные боли и судорожные припадки редки и встречаются чаще всего у больных СПИДом.
Неуклонное прогрессирование заболевания приводит к смерти, как правило, спустя 1–9 месяцев после появления симптомов заболевания.
Диагностика ПМЛ
Исследование спинномозговой жидкости (СМЖ) на ДНК JC-вируса
Наличие прогрессирующей мультифокальной лейкоэнцефалопатии следует подозревать у пациентов с необъяснимыми прогрессирующими признаками поражения головного мозга, особенно у больных с иммунодефицитными состояниями.
Предварительный диагноз ПМЛ ставится на основании данных МРТ с контрастом, выявившей единичные или множественные очаги поражения белого вещества на Т2-взвешенных изображениях. Контрастное вещество слабо накапливается, как правило, по периферии в 5–15% очагов. При КТ могут определяться очаги пониженной плотности, не накапливающие контраст, однако этот метод является менее чувствительным по сравнению с МРТ.
ЦСЖ исследуется на ДНК JC-вируса с использованием ПЦР; положительные результаты этого анализа в сочетании с характерными изменениями при нейровизуализации подтверждают диагноз ПМЛ. Общий анализ ЦСЖ, как правило, не изменен.
Серологические исследования неинформативны. Иногда с целью дифференциальной диагностики выполняют стереотактическую биопсию мозга, которая, впрочем, редко себя оправдывает.
Лечение ПМЛ
Лечение прогрессивной многоочаговой лейкодистрофи, в основном, поддерживающее.
Экспериментальное применение цидофовира и других противовирусных препаратов не подтвердило своей эффективности. Антиретровирусная терапия (АРТ) улучшает прогноз заболевания у ВИЧ-инфицированных пациентов с ПМЛ, увеличивая уровень годовой выживаемости с 10 до 50%. В то же время, агрессивная антиретровирусная терапия может приводить к развитию у пациентов воспалительного синдрома восстановления иммунной системы Воспалительный синдром восстановления иммунной системы (ВСВИС) Инфекция вирусом иммунодефицита человека (ВИЧ) вызывается одним из 2 похожих ретровирусов (ВИЧ-1 и ВИЧ-2), которые разрушают CD4+ лимфоциты и ослабляют клеточный иммунитет, увеличивая риск оппортунистических. Прочитайте дополнительные сведенияОтмена иммуносупрессантов может привести к улучшению самочувствия пациентов. В то же время у этих пациентов повышается риск развития ВСВИС.
При развитии ПМЛ у пациентов, получающих лечение натализумабом, иным иммуномодулирующим лекарственным средством или иммуносупрессантами, прием указанных лекарственных средств необходимо прекратить, с последующим проведением плазмафереза для удаления остатков препарата в циркулирующей крови.
Немногочисленные данные свидетельствуют о том, что лечение с помощью ингибиторов программируемой клеточной гибели 1 (PD-1) пембролизумаба или ниволумаба (ингибиторы иммунных контрольных точек) может уменьшить вирусную нагрузку в СМЖ, повысить противовирусную клеточную иммунную активность и привести к клиническому улучшению ( 1 Справочные материалы по лечению Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) развивается вследствие реактивации JC-вируса. Как правило, это заболевание развивается на фоне ослабленного клеточного иммунитета, в. Прочитайте дополнительные сведения , 2 Справочные материалы по лечению Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) развивается вследствие реактивации JC-вируса. Как правило, это заболевание развивается на фоне ослабленного клеточного иммунитета, в. Прочитайте дополнительные сведения ).
Справочные материалы по лечению
1. Cortese I, Muranski P, Enose-Akahata Y, et al: Pembrolizumab treatment for progressive multifocal leukoencephalopathy. N Engl J Med 380 (17):1597–1605, 2019. doi: 10.1056/NEJMoa1815039 Epub 2019 Apr 10.
2. Lambert N, El Moussaoui M, Maquet P: Immune checkpoint inhibitors for progressive multifocal leukoencephalopathy: Identifying relevant outcome factors. Eur J Neurol 2021 28 (11):3814–3819, 2021. doi: 10.1111/ene.15021 Epub 2021 Jul 26.
Ключевые моменты
ПМЛ развивается вследствие реактивации повсеместно распространенного JC-вируса, как правило, на фоне снижения клеточного иммунитета.
При ПМЛ чаще всего наблюдаются нарушение координации движений, гемипарезы, афазия, дизартрия, гемианопсия и когнитивные нарушения.
У пациентов со снижением клеточного иммунитета и необъяснимыми прогрессирующими признаками поражения головного мозга необходимы проведение МРТ головного мозга и исследование ЦСЖ на ДНК JC-вируса.
Проводите поддерживающую терапию пациентов и лечите основные заболевания согласно показаниям (например, прекратив прием натализумаба, другого иммуномодулирующего лекарственного средства или иммунодепрессантов, или у пациентов с СПИДом, инициируя антиретровирусную терапию и со всесторонним контролем за развитием воспалительного синдрома восстановления иммунитета).
Немногочисленные данные свидетельствуют о том, что лечение пембролизумабом или ниволумабом может уменьшить вирусную нагрузку в СМЖ, повысить противовирусную клеточную иммунную активность и привести к клиническому улучшению.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Прогрессирующая мультифокальная лейкоэнцефалопатия — редкое демиелинизирующее заболевание, обусловленное реактивацией находящегося в организме большинства людей вируса JC. Патология возникает на фоне угнетения иммунитета у больных СПИДом, гемобластозами, наследственными иммунодефицитами, у пациентов, получающих иммуносупрессивную терапию. Диагностика базируется на клинических данных, результатах томографии головного мозга, ПЦР-исследования ликвора на вирусную ДНК, гистологии церебральных биоптатов. Специфическая терапия не разработана.
Общие сведения
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) ассоциирована с JC-вирусом (JCV), возникает у иммунокомпрометированных пациентов, 85% из которых составляют ВИЧ-инфицированные. Заболевание относится к оппортунистическим инфекциям, носителями вируса являются 90% человечества. До 90-х годов ХХ века заболеваемость ПМЛ не превышала 1 случая на 100 тыс. населения. С ростом числа больных СПИДом этот показатель увеличился до 1 на 20 тыс. человек. Сегодня прогрессирующая лейкоэнцефалопатия наблюдается у 5% больных СПИДом. Некоторые авторы сообщают о снижении заболеваемости за последнее десятилетие в связи с успешным применением антиретровирусной терапии. Одновременно отмечается увеличение распространённости ПМЛ среди лиц с аутоиммунными заболеваниями, что обусловлено использованием в их лечении агрессивной иммунотерапии.
Причины ПМЛ
Прогрессирующая мультифокальная лейкоэнцефалопатия развивается в результате реактивации полиомавируса JC. Вирус распространён повсеместно. Источником инфекции является человек, заражение происходит воздушно-капельным, алиментарным путём. Подавляющее большинство людей заражаются в детстве, являются здоровыми носителями. В течение жизни вирус находится в латентном состоянии, персистирует в почках, селезёнке, костном мозге. Реактивация возбудителя происходит на фоне резко сниженного иммунитета. В группу риска развития заболевания входят следующие состояния:
- ВИЧ-инфецирование. Протекающая в виде СПИДа ВИЧ-инфекция сопровождается угнетением клеточного иммунитета. Выступает самой частой причиной ПМЛ.
- Гемобластозы. Миелопролиферативные (лейкемия) и лимфопролиферативные (лимфомы) процессы приводят к развитию иммунодефицита.
- Аутоиммунная патология: системная красная волчанка, склеродермия, ревматоидный артрит. Иммунодефицит формируется на фоне активного иммуносупрессивного лечения, особенно препаратами моноклональных антител.
- Наследственные заболевания с иммунодефицитом: синдром Ди Джорджи, Вискотта-Олдрича, атаксия-телеангиэктазия.
- Иммуносупрессия на фоне трансплантации органов.
- Вторичный иммунодефицит в результате цитостатической терапии при онкологических заболеваниях.
Патогенез
Расстройство клеточного иммунитета провоцирует перестройку последовательности ДНК JC-вируса, приводит к его активации. Вирус обладает тропностью к клеточным элементам нейроглии (олигодендроцитам, астроцитам), поражение которых сопровождается разрушением миелина. В результате в веществе головного мозга происходит мультифокальная прогрессирующая демиелинизация с ростом и слиянием очагов поражения. Микроскопически обнаруживается увеличение астроцитов, деформация их ядер, окрашивание олигодендроцитов выявляет ядерные включения — скопления частиц JCV. Первостепенную роль в иммунной антивирусной реакции играют цитотоксические Т-лимфоциты, убивающие инфицированные активным вирусом клетки. Снижение выработки специфических Т-лимфоцитов вследствие иммунодефицита обуславливает развитие ПМЛ.
Симптомы ПМЛ
Дебют заболевания носит подострый (2-3 дня) или постепенный (1-3 недели) характер. На первый план выходит патопсихологическая симптоматика и очаговый неврологический дефицит. В типичном варианте прогрессирующая мультифокальная лейкоэнцефалопатия протекает без свойственных нейроинфекциям общемозговых симптомов, менингеального синдрома. Отмечается изменение поведения, агрессивность, эмоциональная лабильность, подозрительность, прогрессирующее ослабление когнитивной сферы (памяти, мышления, внимания). Очаговый дефицит представлен мышечной слабостью конечностей одной половины тела (гемипарезом), афазией, гемианопсией, атаксией, парестезиями в паретичных конечностях. Вначале гемипарез может отсутствовать, в дальнейшем наблюдается у 75% больных. 20% случаев протекают с пароксизмами эпилепсии. Психические расстройства отмечаются у 38% пациентов. Прогрессирование когнитивного дефицита приводит к деменции.
В редких случаях мультифокальная лейкоэнцефалопатия протекает в атипичной форме. К атипичным вариантам относятся JC-менингоэнцефалит, JC-энцефалопатия, гранулярно-клеточная невропатия. Менингоэнцефалитическая форма характеризуется наличием менингеальных симптомов. При JC-энцефалопатии отсутствует очаговый неврологический дефицит. Клиника гранулярно-клеточного варианта представлена изолированным мозжечковым синдромом.
Диагностика
Прогрессирующая лейкоэнцефалопатия диагностируется специалистами в области неврологии на основании клинических данных, результатов нейровизуализирующего исследования, обнаружения специфической ДНК. Диагностический алгоритм включает:
- Осмотр невролога. В классическом варианте в неврологическом статусе определяется гемипарез, гемигипестезия, шаткость, неустойчивость в позе Ромберга, дискоординация, сенсомоторная афазия, когнитивные нарушения. Наблюдается лабильность психики, психопатологические симптомы, возможно неадекватное поведение.
- Осмотр офтальмолога. У большинства пациентов диагностируют снижение зрения, периметрия выявляет гомонимную гемианопсию.
- МРТ головного мозга. Обнаруживается диффузная мультифокальная демиелинизация, очаги имеют различный размер, асимметрично располагаются в белом веществе, таламусе, базальных ядрах.
- ПЦР-исследование. Направлено на выявление ДНК вируса JC в цереброспинальной жидкости, полученной путём люмбальной пункции. Специфичность анализа 90-100%, чувствительность — 70-90%. Проведение антиретровирусной терапии больным СПИДом понижает чувствительность исследования до 58%, отрицательный результат не исключает наличие заболевания.
- Биопсию мозговых тканей. Инвазивная методика, проводится в диагностически затруднительных случаях. Гистологическое исследование образцов церебральных тканей позволяет подтвердить специфические для лейкоэнцефалопатии морфологические изменения.
Точный диагноз «прогрессирующая мультифокальная лейкоэнцефалопатия» правомочен, когда классические клинические проявления, изменения МРТ сочетаются с положительным результатом ПЦР или имеют подтверждение по данным гистологии. Наличие только клинических и МРТ признаков позволяет трактовать диагноз как вероятный. Дифференциальная диагностика проводится с первичным нейроСПИДом, нейроревматизмом, вирусными энцефалитами.
Лечение ПМЛ
В настоящее время не существует препаратов для лечения прогрессирующей лейкоэнцефалопатии с доказанной эффективностью. Специфическая терапия находится в стадии разработки. Попытки лечения интерфероном, иммуностимуляторами, цитарабином, их комбинациями оказались безрезультатными. Окончились неудачей клинические испытания препарата цидофовир, показывающего анти-JC эффективность на опытах с мышами. Недавно был предложен кардинально новый метод лечения антидепрессантом миртазапином, блокирующим распространение JCV благодаря связыванию рецепторов, через которые вирус инфицирует клетки нейроглии. Способ требует клинических испытаний.
Прогноз и профилактика
Прогрессирующая мультифокальная лейкоэнцефалопатия отличается неуклонно усугубляющимся течением с исходом в кому. Продолжительность жизни варьирует от 1 мес. (острая форма) до 10-12 мес. с момента заболевания. Профилактика подразумевает меры предупреждения инфицирования ВИЧ, осторожное проведение терапии аутоиммунных заболеваний, мониторинг неврологической симптоматики у больных, получающих лечение моноклональными препаратами.
Прогрессирующая мультифокальная лейкоэнцефалопатия на МРТ
Диагностика прогрессирующей мультифокальной лейкоэнцефалопатии по МРТ
а) Терминология:
1. Сокращения:
• Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ)
2. Определение:
• Подострая оппортунистическая инфекция, вызванная ДНК-содержащим полиомавирусом JC
б) Визуализация:
1. Общие характеристики прогрессирующей мультифокальной лейкоэнцефалопатии:
• Лучший диагностический критерий:
о Мультифокальные гиперинтенсивные на Т2-ВИ бляшки демиелинизации, поражающие субкортикальное белое вещество (БВ) и распространяют на глубокое БВ; серое вещество часто остается сохранно вплоть до поздней стадии заболевания О Обычно двустороннее, но асимметричное поражение; контрастное усиление или масс-эффект отсутствуют о Поздняя стадия: сливные зоны поражения БВ с кистозными изменениями
• Локализация:
о Склонность к поражению лобных и теменно-затылочных областей, таламуса
о Возможно поражение ствола мозга и мозжечка
• Размеры:
о Вариабельны, от мелких субкортикальных повреждений до сливных полушарных поражений
• Морфология:
о Поражения БВ могут быть одиночными, мультифокальными или распространенными
2. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
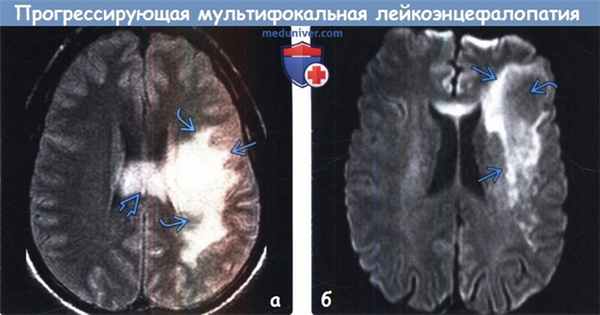
(а) МРТ, FLAIR, аксиальный срез: у пациента со СПИД, который пребывал в состоянии сомноленции при обследовании, в белом веществе левой лобно-теменной области определяется гиперинтенсивная зона с фестончатыми контурами. Отмечается вовлечение субкортикальных U-волокон, что характерно для прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ). Обратите внимание на вовлечение мозолистого тела, но отсутствие масс-эффекта.
(б) МРТ, ДВИ, аксиальный срез: у пациента с ВИЧ с очень низким количеством СD4(+) клеток в сочетании с прогрессирующей мультифокальной лейкоэнцефалопатией (ПМЛ) определяется ядро низкой интенсивности сигнала, окруженное ободком более высокой интенсивности сигнала. Признаки ПМЛ на ДВИ варьируют в зависимости от стадии заболевания.
3. МРТ признаки прогрессирующей мультифокальной лейкоэнцефалопатии:
• Т1-ВИ: гипоинтенсивные поражения → агрессивные формы и «выгорающие» ПМЛ-повреждения
• Т2-ВИ: зоны гиперинтенсивного сигнала с преимущественной локализацией в субкортикальном и перивентрикулярном БВ:
о Вовлечение субкортикальных U-волокон → фестончатые контуры
• FLAIR: зоны гиперинтенсивного сигнала в субкортикальном и перивентрикулярном БВ
• ДВИ: более новые поражения характеризуются легким ограничением диффузии в своих краевых отделах; более старые поражения диффузию не ограничивают
• Постконтрастные Т1 -ВИ: типично отсутствие контрастирования:
о Иногда может наблюдается слабоинтенсивное периферическое контрастное усиление, обычно у пациентов с высокой долгосрочной выживаемостью
о Более высокая интенсивность контрастирования, масс-эффект и отек связаны с восстановлением активности иммунной системы
• MPT-спектроскопия: ↓ пика NAA; ↑ пика лактата, холина, липидов
• Эффект переноса намагниченности: ↓ соотношения по сравнению с ВИЧ-энцефалитом
в) Дифференциальная диагностика прогрессирующей мультифокальной лейкоэнцефалопатии:
1. ВИЧ-энцефалит:
• Атрофия и симметричные перивентрикулярные зоны или диффузное поражение БВ; вовлечение БВ инфраинсулярных и перитригональных отделов
2. Приобретенная ЦМВИ:
• Может наблюдаться вентрикулит, энцефалит, ретинит или полирадикулопатия
3. Воспалительный синдром восстановления иммунитета (ВСВИ):
• Наиболее часто связан с ПМЛ (вирус JC)
4. ОДЭМ:
• Иммуноопосредованная воспалительная демиелинизация, развивающаяся после инфекционного заболевания/вакцинации
г) Патология:
1. Общие характеристики прогрессирующей мультифокальной лейкоэнцефалопатии:
• Этиология:
о К возрасту 65 лет 50-70% людей имеют антитела к вирусу JC
о Гематогенное распространение вируса с периферии или реактивация латентного поражения головного мозга
о ПМЛ вызывает разрушение олигодендроцитов
2. Макроскопические и хирургические особенности:
• Множественные сливные участки сероватого цвета в белом веществе или на границе серого и белого вещества
3. Микроскопия:
• Демиелинизация, олигодендроциты с крупными базофильными включениями
• Причудливые реактивные астроциты с гиперхромными ядрами, напоминающие опухолевые клетки
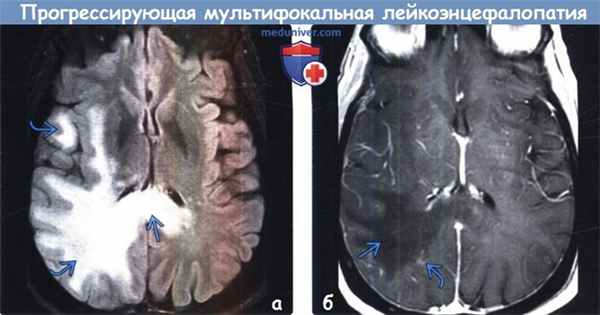
(а) MPT, FLAIR, аксиальный срез: у принимающего натализумаб пациента с рассеянным склерозом, у которого развилась прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ), определяется зона гиперинтенсивного сигнала, инфильтрирующая окружающие структуры и поражающая белое вещество височной, теменной и затылочной долей правого полушария, а также валик мозолистого тела.
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у того же пациента определяется зона снижения интенсивности сигнала от белого вещества с очень слабоинтенсивным контрастированием краевых отделов. Терапия моноклональными антителами (например, натализумабом), использующаяся при широком спектре иммунологических заболеваний, может угнетать иммунную систему и предрасполагает пациента к развитию прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ).
д) Клиническая картина:
1. Проявления прогрессирующей мультифокальной лейкоэнцефалопатии:
• Наиболее частые признаки/симптомы:
о Изменение психического состояния, прогрессирующая неврологическая симптоматика, головная боль, вялость
е) Диагностическая памятка. Рекомендации по визуализации:
• При мультифокальном поражении субкортикального белого вещества без масс-эффекта или контрастного усиления патологических очагов у больных СПИД более вероятна ПМЛ, а не ВИЧ-энцефалопатия
ж) Список литературы:
1. Berger JR: Progressive multifocal leukoencephalopathy. Handb Clin Neurol. 123:357-76, 2014
2. Wattjes MP et al: MRI pattern in asymptomatic natalizumab-associated PML. J Neurol Neurosurg Psychiatry. ePub, 2014
Прогрессирующая мультифокальная лейкоэнцефалопатия
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) — редкое демиелинизирующее заболевание головного мозга, вызываемое полиомавирусом человека 2 (JC-вирус) на фоне иммунодефицита. Впервые вирус был обнаружен и описан в 1971 году. На данный момент заболевание встречается у 5 % пациентов больных СПИДом. Кроме того, заболевание может возникать после применения иммунносупрессивных препаратов, трансплантации органов и тканей, при опухолях системы крови — таких как болезнь Ходжкина, хронический лимфолейкоз, у больных рассеянным склерозом, находящихся на лечении натализумабом, при аутоиммунных воспалительных процессах.
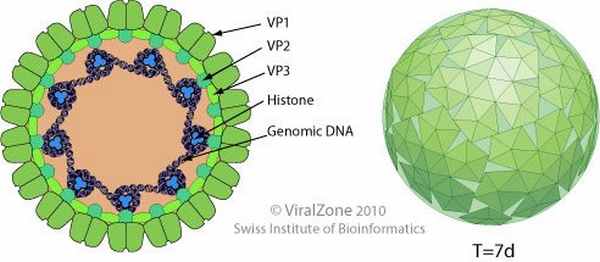
Рис. 1: JC-вирус. Строение.
ПМЛ — оппортунистическая инфекция, которая встречается в равной степени как у мужчин, так и у женщин, как правило, старше 50 лет. Предполагается, что около 80 % людей являются носителями JC-вируса. Вирус JC попадает в организм человека как воздушно-капельным, так и фекально-оральным путем. Первичное инфицирование не проявляется никакой симптоматикой, в дальнейшем вирус продолжает находится в организме в латентном состоянии. Персистенция вируса наблюдается в стволовых клетках костного мозга, эпителиальных клетках почек, а также в лимфоидных органах. Человек может в течение всей жизни являться носителем JC-вируса и не знать об этом. Если никакие иммуносупрессорные факторы не оказывают влияние на организм, то заболевание может и не проявиться. Однако в условиях иммунодефицита вирус реактивируется, при этом основная роль принадлежит состоянию Т-клеточного иммунитета. Происходит генетическая перестройка вирусного генома, после чего вирус способен проникать в центральную нервную систему, инфицировать олигодендроциты, вызывая их гибель. Патоморфологическим проявлением этого процесса являются множественные очаги демиелинизации без признаков воспаления, выявляемые на МРТ головного мозга. Их наибольшее количество наблюдается в полушариях ГМ, стволе и мозжечке.
Клиническая картина может иметь подострое (несколько дней) и затяжное развитие (несколько недель). Как правило, отсутствуют признаки инфекции, а также общемозговые и менингеальные симптомы. Типичный вариант течения болезни характеризуется следующим симптомокомплексом:
- Психопатические нарушения: отмечаются изменения характера, поведения, лабильность эмоциональной сферы, больные агрессивны, вспыльчивы, для них характерна подозрительность, настороженность, определяется ослабление памяти, внимания, мышления.
- Пирамидные нарушения– чаще всего проявляются в виде центрального гемипареза.
- Соматосенсорные расстройства — в виде парестезии.
- Мозжечковые нарушения — атаксия, дисметрия.
- Нарушения зрения — гемианопсия.
- Нарушения высших мозговых функций — апраксия, афазия.
- Эпилептические припадки.
Сочетание вышеперечисленных симптомов зависит от локализации очагов поражения, в связи с чем заболевание имеет вариабельное течение.
Летальный исход, как правило, наступает в течение 10–12 месяцев от начала появления клинических симптомов.
ПМЛ необходимо дифференцировать с оппортунистическими инфекциями ЦНС. Главным образом — с церебральным токсоплазмозом. По статистике, токсоплазмоз чаще встречается у мужчин, средний возраст — 30–40 лет. Частота встречаемости токсоплазмоза у пациентов больных СПИДом составляет 25–80 %, что выше по сравнению с частотой встречаемости ПМЛ при СПИДе. Общим признаком с ПМЛ является то, что заражение происходит алиментарным путем, после чего возбудитель находится в организме в латентном состоянии и реактивируется при наличии выраженной иммуносупрессии. Как правило, токсоплазмоз начинается постепенно, с общеинфекционных признаков, таких как слабость, недомогание, повышение температуры тела до 38–40°С, озноб, которые присутствуют в течение 1–2 месяцев. После этого появляются психические нарушения, очаговые неврологические симптомы схожие с таковыми при ПМЛ. Однако, для клинической картины церебрального токсоплазмоза также характерно наличие общемозговых и менингиальных симптомов. Заболевание может протекать и с молниеносным развитием очаговой неврологической симптоматики — в течение нескольких недель. При проведении КТ и МРТ также обнаруживаются некоторые отличия: при ПМЛ выявляются множественные ассиметричные очаги, без отека и смещения прилежащих структур; при церебральном токсоплазмозе — одиночные или множественные очаги с кольцевидной тенью, накапливающие контраст на периферии, со смещением прилежащих структур.
Также необходимо проведение дифференциальной диагностики ПМЛ со стадией обострения рассеянного склероза. Основываться исключительно на клиническую картину не представляется возможным, так как многие симптомы могут наблюдаться как при обострении РС, так и при ПМЛ. Для постановки диагноза необходимо провести МРТ головного мозга с контрастным усилением водорастворимыми парамагнитными веществами на основе гадолиния. В случае развития ПМЛ на МРТ выявляются гиперинтенсивные очаги в лобных, затылочных и реже в теменных и височных долях. Также может поражаться вещество ствола головного мозга и мозжечка, очень редко-таламус и спинной мозг. В 40 % случаев при ПМЛ в очагах поражения может гетерогенно накапливаться контрастное вещество, при этом масс-эффект отсутствует. В отличие от ПМЛ, при обострении рассеянного склероза очаги будут накапливать контрастное вещество. Очаги будут иметь преимущественно вытянутую форму и располагаться перивентрикулярно, образуя пальца Доусона.
Также существуют дополнительные методы исследования, позволяющие более достоверно верифицировать диагноз и проводить дифференциальную диагностику:
‒ Иммунохимическая методика определения активности интратекального синтеза IgG которая присутствует примерно у 95 % пациентов с РС.
‒ ПЦР исследование спиномозговой жидкости которое выявляет ДНК вируса JC, однако антиретровирусная терапия у больных СПИДом снижает достоверность анализа до 58 %.
‒ Специфический анализ крови на наличие антител к JC-вирусу.
На сегодняшний день специфического лечения ПМЛ не разработано. Применяется исключительно симптоматическая и поддерживающая терапия. Используют следующие группы лекарственных препаратов: противовирусные, цитостатики, антагонисты серотониновых рецепторов, а также трансплантацию стволовых клеток костного мозга.
Возможность возникновения ПМЛ необходимо учитывать при назначении иммуносупрессивной терапии. Так, например, согласно стандарту оказания медицинской помощи больным с рассеянным склерозом, перед назначением препаратов типа натализумаб необходим контроль уровня антител к JC-вирусу, с повторным исследованием этого показателя каждые 6 месяцев.
Основные термины (генерируются автоматически): головной мозг, рассеянный склероз, клиническая картина, церебральный токсоплазмоз, дифференциальная диагностика, контрастное вещество, костный мозг, латентное состояние, носитель JC-вируса, пациент больных.
Прогрессирующая мультифокальная лейкоэнцефалопатия на МРТ
Facebook Если у вас не работает этот способ авторизации, сконвертируйте свой аккаунт по ссылке ВКонтакте Google RAMBLER&Co ID
Авторизуясь в LiveJournal с помощью стороннего сервиса вы принимаете условия Пользовательского соглашения LiveJournal
Вирус JC и прогрессирующая мультифокальная лейкоэнцефалопатия
В основе прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ), которая характеризуется массивной демиелинизацией белого вещества, лежат активация вируса полиомы (JC-вирус) и репликация вируса в мозге. Полагают, что вирус JC достигает ЦНС посредством лейкоцитов и поражает в основном олигодендроциты, образующие миелиновую оболочку. Разрушение миелиновых оболочек макроскопически проявляется мультифокальной демиелинизацией. В наибольшей степени страдает белое вещество полушарий головного мозга, но возможно также поражение мозжечка и серого вещества.
JC-вирус распространен повсеместно. Предполагают воздушно-капельный и фекально-оральный пути заражения. Первичное инфицирование происходит в ранний период жизни (в детстве) и протекает асимптомно. Из миндалин и лимфоцитов периферической крови JC-вирус проникает в эпителиальные клетки почек, костный мозг и селезенку, где находится в состоянии персистенции (бессимптомного носительства). Следующая стадия инфекции - реактивация вируса и его распространение в организме с предположительно гематогенным путем попадания в ЦНС. Около 75 - 80% взрослых являются серологически позитивными в отношении вируса, что свидетельствует об инфицировании в прошлом [в детстве] (Love S., 2006).
Заболевание (ПМЛ) развивается у лиц со сниженным иммунитетом (у иммуно-компрометированных лиц): при неопластических заболеваниях (в основном хроническая лимфоцитарная лейкемия, болезнь Ходжкина, лимфосаркома, миелопролиферативные заболевания), туберкулезе, саркоидозе, при иммунодефиците; может сочетаться со СПИДом, выявляться при лекарственной иммуносупрессии цитостатиками, иммуноклональными антителами (возможно развитие ПМЛ как опасного осложнения и в рамках системного воспалительного ревматического заболевания на фоне иммуносупрессивной терапии). (однако в ряде случаев развитие ПМЛ происходит на при отсутствии тяжелого иммунодефицита). Считается что ПМЛ по сути является оппортунистической вирусной инфекцией. Поскольку для лечения РС используются моноклональные препараты, то ПМЛ может развиться как осложнение этой терапии. В таблице представлен клинические симптомы/знаки (дифференциальный диагноз) обострения РС и ПМЛ (по L .Kappos et al. Lancet 2007; 6 (5): 431–441):
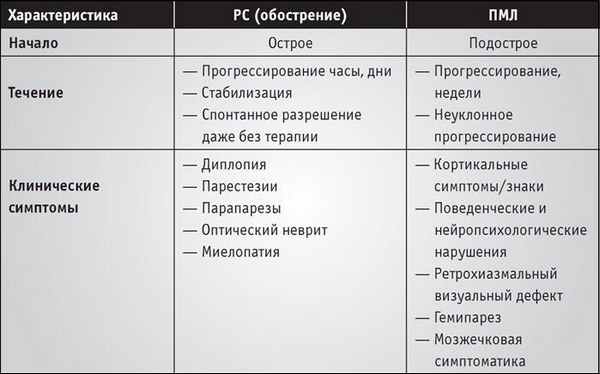
иммуносупрессивных препаратов должно предшествовать проведение исследования концентрации антител к вирусу JC (Love S., 2006).
Клиническая картина ПМЛ характеризуется галопирующим нарастанием неврологического дефицита в сочетании с изменениями личности и нарушениями интеллекта. Несмотря на разнообразие симптомов ПМЛ, обусловленное различной локализацией очагов демиелинизации, можно выделить и ряд общих черт клинической картины. Помимо когнитивных нарушений (от легких нарушений концентрации внимания до деменции) для ПМЛ очень характерны очаговые неврологические симптомы. Чаще наблюдаются моно- и гемипарез, а также нарушения речи и зрения, ПМЛ может привести к слепоте. Поражение ЦНС поначалу иногда проявляется отдельными нарушениями координации движений, но при этом может быстро привести к тяжелой инвалидности. У некоторых больных развиваются эпилептические припадки (примерно у 20% больных). Выпадение чувствительности, лихорадка и головная боль встречаются редко. В финальной стадии заболевания наблюдаются деменция и кома. Течение вариабельно, летальный исход наступает в течение от 3 - 6 до 10 - 12 месяцев после манифестации и еще быстрее у пациентов со СПИДом, если не проводится антиретровирусная терапия.
При подозрении на ПМЛ необходимо в кратчайшие сроки подтвердить диагноз лучевыми методами диагностики. Следует иметь в виду, что компьютерная томография (КТ) головы плохо выявляет очаги пониженной плотности. Магнитно-резонансная томография (МРТ) намного более чувствительна по числу и размерам образований, чем КТ. ПМЛ может развиться в любой части головного мозга, типичной локализации нет. Очаги нередко обнаруживаются в теменной и затылочной областях или перивентрикулярно, однако может страдать и мозжечок.
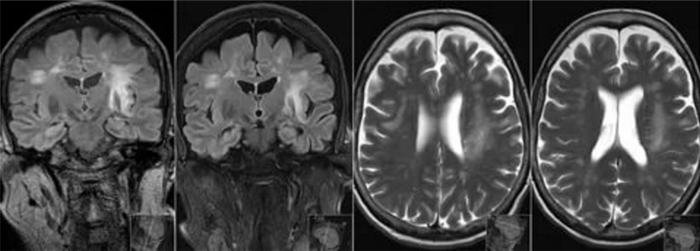
МРТ-картина характеризуется широко распространенными демиелинизирующими очагами, локализованными в полушариях головного мозга, но иногда в стволе головного мозга и мозжечке и редко в спинном мозге. Очаги сильно варьируют по размеру: от микроскопических очажков демиелинизации до массивных мультифокальных зон деструкции миелиновых и аксоновых цилиндров, вовлекающих большую часть полушария головного мозга или (как было указано выше) мозжечка.
Однако диагноз, поставленный по клинической картине и данным МРТ, не является бесспорным. Важное значение имеет исследование СМЖ. Как правило, если нет сопутствующих инфекций, то признаков неспецифического воспаления в СМЖ не бывает, а общий уровень белка немного повышен. Цитоз обнаруживается редко, если он достигает 100 мкл-1 , диагноз ПМЛ маловероятен. У всех больных нужно исследовать СМЖ на вирус JC. Чувствительность новых исследований на основе ПЦР составляет около 80%, специфичность - более 90%. Тем не менее, отрицательный результат ПЦР не исключает ПМЛ. Количество вируса в крови может колебаться в значительной степени и не коррелировать с размером поражений. На сегодняшний день не во всех регионах России возможна лабораторная диагностика JC-вируса в связи с отсутствием тест-систем, в связи с чем диагноз зачастую ставится при патологоанатомическом исследовании (гистологическое исследование биоптата головного мозга считается стандартом диагностики ПМЛ).
При патоморфологических исследованиях в белом веществе головного мозга выявляются множественные очаги демиелинизации. На границе между белым веществом головного мозга и корой выявляются маленькие округлые очаги демиелинизации с хорошей сохраненностью аксонов. Часто преобладают пенистые макрофаги, лимфоциты редко встречаются. При прогрессировании заболевания в белом веществе головного мозга наблюдаются большие сливные очаги, некоторые с образованием полостей в центре. В глиальных клетках выявляются существенные аномалии. На периферии очагов ядра олигодендроцитов существенно увеличены и содержат аномальные гомогенные амфифильные включения, многие из этих клеток разрушены вследствие демиелинизации. В демиелинизированных очагах также могут выявляться большие астроциты с плеоморфными, гиперхромными ядрами неправильной формы с фигурами митоза, что чаще характерно для злокачественных глиальных опухолей.
В соответствии с рекомендациями экспертов Американской академии неврологии (см. таблицу) диагноз определенной ПМЛ правомочен в тех случаях, когда имеются типичные клинические и нейро-визуализационные данные и в СМЖ определяется JC-вирусная ДНК либо, помимо клинических и МРТ-признаков, выявляются типичные морфологические изменения в биоптате ткани мозга. Диагноз ПМЛ трактуется как вероятный при наличии только клинических и нейровизуализационных изменений, либо только классической патоморфологической триады, либо только вируса в олигодендроцитах при электронной микроскопии или иммуногистохимическом исследовании.
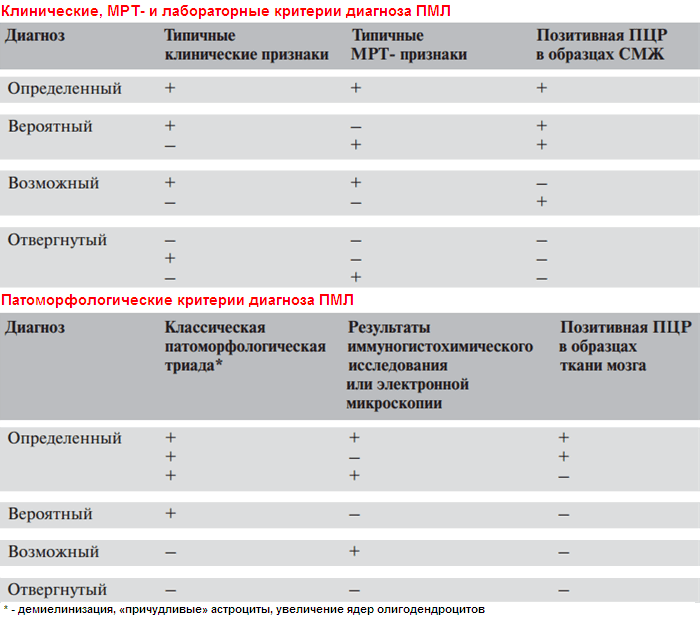
Специфическое лечение ПМЛ не разработано. При развитии данной патологии целесообразно максимально снизить дозу глюкокортикоидов и цитотоксических препаратов. Некоторые авторы предлагают сочетание плазмафереза (5 сеансов через день) с последующим приемом амино- хинолинового препарата мефлоцина и миртазипина (антидепрессант, ингибитор обратного захвата серотонина, замедляющий распространение JC-вируса путем блокирования специфических рецепторов).
1. статья «Демиелинизирующие заболевания» Ю.И. Стаднюк, Д.С. Лезина, О.В. Воробьева (журнал «Лечение заболеваний нервной системы» № 2(10), 2012, стр. 14) [читать];
2. статья «Инфекция головного мозга вирусом JC (обзор)» A.K. Bag, J.K. Curé, P.R. Chapman, G.H. Roberson, R. Shah (Отделение рентгенологии, кафедра нейрорентгенологии, университет Алабамы при медицинском центре Бирмингема, Бирмингем, Алабама) [читать];
3. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия и другие неврологические проявления реактивации вируса JC» Шмидт Т.Е., Кафедра нервных болезней и нейрохирургии Первого МГМУ им. И.М. Сеченова (Неврологический журнал, № 4, 2014) [читать];
4. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия: ревматологические аспекты (лекция)» Белов Б.С., ФГБНУ Научно-исследовательский институт ревматологии им. В.А. Насоновой, Москва (журнал «Современная ревматология» №3, 2015) [читать];
5. статья «John Cunningham (JC) вирус-ассоциированное поражение головного мозга при ВИЧ-инфекции» Н.В. Мозгалёва, Ю.Г. Пархоменко, О.Ю. Сильвейстрова, Т.С. Скачкова, О.Ю. Шипулина, Ю.Я. Венгеров (журнал «Клиническая и экспериментальная морфология» №1, 2015) [читать];
6. статья «Случай развития прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ) у больного с сочетанной патологией ВИЧ и туберкулез» Л.В. Проскура, Павлодарский областной центр по профилактике и борьбе со СПИДом, г. Павлодар (журнал «Наука и здравоохранение», №1, 2013) [читать];
7. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия (обзор литературы)» М.Н. Захарова, Научный центр неврологии РАМН, Москва (Журнал неврологии и психиатрии, 9, 2012; Вып. 2) [читать];
8. статья «МРТ-диагностика прогрессирующей мультифокальной лейкоэнцефалопатии» С.Н. Куликова, В.В. Брюхов, А.В. Переседова, М.В. Кротенкова, И.А. Завалишин; Научный центр неврологии РАМН, Москва (Журнал неврологии и психиатрии, №10, 2013) [читать];
9. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия как осложнение лечения препаратами, изменяющими течение рассеянного склероза» М.Н. Захарова, Е.В. Лысогорская, М.В. Иванова, И.А. Кочергин, Ю.Е. Коржова; ФГБНУ «Научный центр неврологии», Москва (журнал «Анналы клинической и экспериментальной неврологии» №4, 2018 ) [читать].
Читайте также:
