Брадикардия при инфаркте миокарда
Добавил пользователь Alex Обновлено: 29.01.2026
Оглавление диссертации Лифанова, Ирина Ефимовна :: 2005 :: Москва
Глава I. ОБЗОР ЛИТЕРАТУРЫ.
1.1. Определение понятия брадиаритмий, частота выявления брадиаритмий при инфаркте миокарда.
1.2. Краткая анатомия и физиология проводящей системы сердца, патологические изменения в проводящей системе сердца, связанные с инфарктом миокарда.
1.3. Характеристика, особенности клинического течения отдельных форм брадиаритмий.
1.3.1. Брадиаритмии при дисфункции синусового узла.
1.3.2. АВ-блокада П-Ш степени.
1.4. Лечение брадиаритмий.
1.5. Отдаленный прогноз больных, перенесших инфаркт миокарда, осложненный брадиаритмиями.
Введение диссертации по теме "Кардиология", Лифанова, Ирина Ефимовна, автореферат
Актуальность работы. В настоящее время борьба с сердечно-сосудистой патологией обусловлена высокой заболеваемостью и смертностью населения. Коронарная болезнь и, в частности, инфаркт миокарда, достигли широкого распространения, поражая все более молодых людей (12, 13, 17, 21, 25, 34, 62, 71, 87, 100, 110, 121). Это ведет к большим социально-экономическим потерям в связи с временной утратой трудоспособности и значительной инвалидизацией населения. Нарушения сердечного ритма и проводимости -частые осложнения ИМ (12, 21, 29, 38, 74, 97, 100, 101, 119). Однако появляющиеся при ИМ аритмии имеют неодинаковую клиническую и прогностическую значимость. Одни из них протекают относительно благоприятно и существенно не влияют на прогноз. Другие значительно ухудшают клиническое течение заболевания, приводят к развитию недостаточности кровообращения, электрической нестабильности сердца и увеличению смертности больных (16, 24, 28, 34, 42, 57, 59, 63, 69, 78, 79, 90, 106).
Целью настоящего исследования является изучение клинического течения крупноочагового ИМ, осложненного в остром периоде брадиаритмиями, оценка влияния брадиаритмий на ближайший и отдаленный прогноз заболевания.
1. Изучить влияние дисфункции СУ, возникшей в остром периоде ИМ, на клиническое течение заболевания.
2. Изучить влияние АВ-блокады П-Ш степени, возникшей в остром периоде ИМ передней локализации, на клиническое течение заболевания.
3. Изучить влияние АВ-блокады П-Ш степени, возникшей в остром периоде ИМ нижней локализации, на клиническое течение заболевания.
4. Изучить влияние сопутствующего ИМ правого желудочка на частоту возникновения АВ-блокад при ИМ нижней локализации.
Научная новизна исследования заключается в том, что впервые в нашей стране на достаточно большом клиническом материале проведено длительное наблюдение за больными, перенесшими крупноочаговый ИМ, осложненный различными видами брадиаритмий. Изучены клиническое течение и функциональное состояние миокарда левого желудочка у больных с ИМ, осложненным брадиаритмиями. Выявлено, что у больных с ИМ нижней локализации, осложненным АВ-блокадой П-Ш степени, одновременное наличие синусовой тахикардии является признаком наиболее высокого риска смерти на госпитальном этапе, а одновременное наличие синусовой брадикардии является прогностически благоприятным признаком.
Практическая ценность работы. На основании результатов исследования возможно прогнозировать течение заболевания у больных, перенесших крупноочаговый ИМ различной локализации, осложненный брадисистолическими нарушениями ритма сердца. При нижнем инфаркте миокарда и сопутствующем инфаркте миокарда правого желудочка показано мониторное ЭКГ-наблюдение в связи с частым (более 45%) возникновением
АВ-блокады П-Ш степени. У больных с ИМ нижней локализации, осложненным АВ-блокадой П-Ш степени, одновременное наличие синусовой брадикардии не требует коррекции, так как является благоприятным прогностическим фактором.
Брадикардия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Брадикардия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Брадикардия – это состояние сердечной мышцы, когда частота ее сокращений составляет менее 60 ударов в минуту. Брадикардия не всегда считается патологией, редко бывает самостоятельным заболеванием и чаще указывает на наличие проблем других органов или систем.
Незначительное снижение частоты сердечных сокращений (ЧСС) обычно никак не отражается на общем самочувствии человека.
Нарушения гемодинамики наблюдаются при выраженном замедлении ЧСС, у людей с различными сопутствующими заболеваниями (чаще у пожилых). К основным симптомам брадикардии относят необъяснимую слабость, повышенную утомляемость, побледнение кожных покровов, головокружения и предобморочные состояния, обмороки (приступы Морганьи-Адамса-Стокса – обморочные или синкопальные состояния во время приступа брадикардии), одышку (затрудненное дыхание), боли и ощущение дискомфорта в груди, колебания артериального давления.
Разновидности брадикардии
Брадикардию принято разделять на физиологическую, патологическую и лекарственную.
- Физиологическая брадикардия – это уменьшение частоты сердечных сокращений, которое не связано с патологическими процессами в организме. Например, у спортсменов в связи с большой тренированностью сердечной мышцы отмечается снижение нормальных границ частоты сердечных сокращений. Это нормальное состояние при отсутствии других симптомов (сонливости, слабости, головокружения, затрудненного дыхания и дискомфорта в грудной клетке). Уменьшение ЧСС во время сна или при понижении температуры тела (например, при переохлаждении организма) также относят к физиологическим состояниям.
- Патологическая брадикардия (нейрогенная, эндокринная, токсическая, миогенная).
Нейрогенная брадикардия дает о себе знать при повышении внутричерепного давления, язвенной болезни, почечных, печеночных и кишечных коликах, гломерулонефрите, а также после тяжелых инфекционных заболеваний.
Эндокринная брадикардия выявляется при снижении функции щитовидной железы и коры надпочечников.
Токсическая брадикардия сопутствует состояниям интоксикации (уремии, печеночной недостаточности), а также гиперкалиемии и гиперкальциемии.
Фармакологическая, или лекарственная, брадикардия возможна при злоупотреблении и передозировке некоторых лекарственных препаратов (сердечных гликозидов, бета-адреноблокаторов, блокаторов кальциевых каналов, антидепрессантов), наркотических веществ и др.
- латентную форму, характеризующуюся отсутствием клинических и ЭКГ-проявлений, а дисфункция синусового узла определяется при электрофизиологическом исследовании;
- компенсированную форму со слабо выраженными клиническими проявлениями (жалобами на головокружение и слабость), на ЭКГ присутствуют изменения;
- декомпенсированную форму, при которой определяется стойкая синусовая брадикардия, проявляющаяся головокружением, обморочными состояниями, преходящими парезами, сердечной недостаточностью.
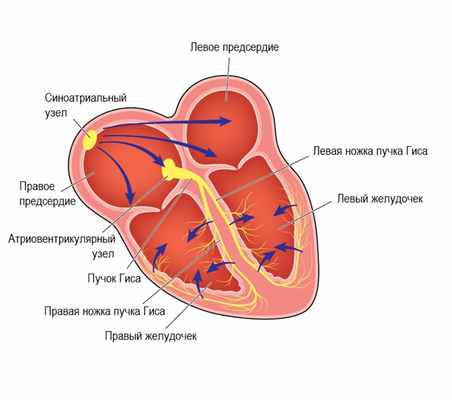
Далее электрический импульс следует в атриовентрикулярный узел через систему проводящих пучков. В случае если на этом уровне происходит повреждение волокон, формируется несинусовая брадикардия. По своим проявлениям виды брадикардии ничем не отличаются, но это разделение важно для постановки диагноза и выбора правильной тактики лечения.
Причинами, которые нарушают структуру проводящей системы сердца, т.е. вызывают органическое поражение миокарда, являются:
- инфаркт миокарда с последующим замещением соединительной тканью разрушенных структур сердца, в том числе и важных пучков, проводящих электрический импульс из синусового узла;
- ишемическая болезнь сердца, когда вследствие атеросклероза коронарных артерий нарушается адекватное кровоснабжение участков миокарда в месте проводящих пучков и развивается склеродегенеративный фиброз (замещение соединительной тканью) пораженных участков;
- миокардит - поражение сердечной мышцы воспалительного характера;
- врожденные аномалии строения проводящей системы сердца.
При интоксикации во время инфекционных заболеваний, при выраженном потоотделении, рвоте и диарее происходит значимая потеря электролитов (ионов калия, натрия и магния), что приводит к нарушению водно-солевого баланса в организме и возникновению различных нарушений ритма сердца.
Некоторые заболевания щитовидной железы, например гипотиреоз, характеризуются снижением синтеза и функции тиреоидных гормонов, в результате чего нарушается обмен веществ и урежается ЧСС.
К возможным причинам брадикардии относят общее переохлаждение, повышение внутричерепного давления (при отеке мозга, опухолевом процессе, менингите, кровоизлиянии в головной мозг), отравление свинцом, никотином и др.
При каких заболеваниях возникает брадикардия
Список заболеваний и состояний, при которых диагностируется брадикардия, достаточно обширен:
- синдром слабости синусового узла;
- атриовентрикулярные блокады;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- миокардиты;
- инфекционный эндокардит;
- пороки сердца;
- гипотиреоз;
- некоторые инфекционные заболевания (брюшной тиф, вирусные инфекции);
- отравления свинцом, фосфорорганическими соединениями, в том числе пестицидами, наркотическими веществами;
- общее переохлаждение;
- опухоли сердца.
Терапией заболеваний, одним из симптомов которых является брадикардия, занимаются врачи-кардиологи, терапевты, эндокринологи.
Диагностика и обследования при брадикардии
Прежде всего, для выявления нарушений ритма сердца используют такие методики обследования, как подсчет пульса и частоты сердечных сокращений.
При осмотре пациента врач использует метод аускультации для выслушивания сердечного ритма и обнаружения других сопутствующих симптомов, позволяющих диагностировать заболевание, вызвавшее изменение частоты сердечных сокращений.
При постановке диагноза обязательно используют инструментальные и лабораторные методы диагностики:
- электрокардиографическое исследование (ЭКГ), эхокардиографию (ЭхоКГ), а в случае необходимости динамического наблюдения - холтеровское суточное мониторирование;
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
ЧАСТОТА СЕРДЕЧНОГО РИТМА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ ОСТРОГО КОРОНАРНОГО СИНДРОМА
Догоспитальный этап лечения пациентов с острым коронарным синдромом (ОКС), является существенным элементом, который влияет на выживаемость больных, и исход болезни. Большинство летальных исходов происходит в течение первого часа после начала острого инфаркта миокарда (ОИМ), и обычная причина — расстройства сердечного ритма и проводимости.
Цель. Оценить частоту каждого вида ОКС, развитие расстройств нарушения ритма и проводимости в течение первых 12 часов, по отношению к локализации ОКС и исхода заболевания.
Материал и методы. Мы проспективно проанализировали 107 пациентов, помещенных под непрерывный мониторинг ЭКГ в коронарном отделении после диагностирования у них ОКС бригадой врачей скорой медицинской помощи в больнице Белграда. На догоспитальном этапе мониторинга ЭКГ было обнаружено наличие ОИМ и развитие ритма (наджелудочкового и желудочкового), нарушение проводимости. Пациенты были под наблюдением до выписки из больницы.
Результаты. Острый подъем сегмента ST при инфаркте миокарда (ИМ с ST), как при переднем, так при диафрагмальном, наиболее часто встречается у мужчин в возрасте 50–59 лет. Отсутствуют статистически значимые различия в распространенности нарушений ритма сердца и расстройств проводимости, как при ИМ с ST, так и при ИМ без поднятия сегмента ST (ИМ без ST). Наиболее частыми нарушениями ритма в течение первых 4 часов после ИМ с ST были синусовая брадикардия, синусовая тахикардия, желудочковая тахикардия, в то время как мерцательная аритмия и одиночная желудочковая экстрасистолия были наиболее частыми после 5–12 часов. При ИМ с ST атриовентрикулярная блокада, как и блокада ножки пучка Гиса происходила исключительно в течение первых 4 часов. Синусовая брадикардия и атриовентрикулярная блокада были статистически значимо связаны с диафрагмальным ИМ с ST. При этой локализации не было блокады ножки пучка Гиса. Наиболее частым нарушением ритма, связанным с передним ИМ с ST, была синусовая тахикардия, которая проявлялась исключительно в течение первых 4 часов. Возникновение желудочковой тахикардии и фибрилляции желудочков при любой локализации ИМ с ST было статистически более значимым в первые 4 ч после начала жалоб. В обследованной группе больных с ОКС смертность составила 12,1%, в то время как в группе пациентов с ИМ с ST она была 11%, со значительной частотой поражения миокарда передней локализации и блокады ножки пучка Гиса у мужчин.
Вывод. Будущие исследования должны быть направлены на выявление методов, для, как можно точнее, раннего скрининга сердечного ритма и нарушений ритма и проводимости при ОКС, с тем, чтобы обеспечить своевременное, профилактическое и терапевтическое лечение.
Ключевые слова
Об авторах
Список литературы
1. Van de Werf F, Bax J, Betriu A, et al. Management of acute myocardial infarction in patients presenting with persistent ST-segment elevation: the Task Force on the Management of ST-Segment Elevation Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J. 2008; 29 (23):2909–45.
2. Fuster V, Moreno P, Fayad Z, et al. Atherothrombosis and high — risk plaque part I evolving concept. J Am Coll Cardiol. 2005; 46:937–54.
3. Ebell M. Evaluation of chest pain in primary care patients. Am Fam Physician. 2011; 83 (5):603–5.
4. O’Connor RE, Bossaert L, Arntz HR, et al. Part 9: acute coronary syndromes: 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Circulation. 2010;122 (16 Suppl 2): S422–65.
5. Vasiljević Z, Mickovski-Katalina N. Klinička obeležja, lečenje i smrtnost bolesnika sa akutnim koronarnim sindromom u Srbiji od 2002. do 2005. godine: analiza podataka nacionalnog registra za akutni koronarni sindrom. Srpski arhiv. 2007; 11–12: 645–53.
6. Gurm HS, Gore JM, Anderson FA Jr, et al. Comparison of Acute Coronary Syndrome in Patients Receiving Versus Not Receiving Chronic Dialysis (from the Global Registry of Acute Coronary Events [GRACE] Registry). Am J Cardiol. 2012; 109 (1):19–25
7. Mandelzweig L, Battler A, Boyko V, et al. For the Euro Heart Survey Investigators. The second Euro Heart Survey on acute coronary syndromes: Characteristics, treatment and outcome of patients with ACS in Europe and the Mediterranean basin in 2004. Eur Heart J 2006; 27 (19); 2285–93.
8. Perron AD, Sweeney T. Arrhythmic complications of acute coronary syndromes. Department of Emergency Medicine, Maine Medical Center, Portland, 04102, USA. Emerg Med Clin North Am. 2005 Nov; 23 (4):1065–82.
9. Meltzer LE, Cohen HE. The incidence of arrhythmias associated with acute myocardial infarction. In: Meltzer LE, Dunning AJ (eds). Textbook of Coronary Care. Philadelphia: Charles Press, 1972.
10. Antman EM, Braunwald E. Acute myocardial infarction. Arrhythmias In: Braunwald E. (ed): Heart Disease. A textbook of cardiovascular medicine, 6th ed. Philadelphia: W.B. SAUNDERS, 2001:1184–1288.
11. Kyriakidis M, Barbetseas J, Antonopoulos A et al. Early atrial arrhythmias in acute myocardial infarction: role of the sinus node artery. Chest 1992; 101:944–947.
12. Pizzetti F, Turazza FM, Franzosi MG, et al. Incidence and prognostic significance of atrial fibrillation in acute myocardial infarction: the GISSI-3 data. Heart. 2001; 86 (5):527–32.
13. Sugi K Strategy for cardiac arrhythmias in acute coronary syndrome. Nihon Rinsho. 2006; 64 (4):729–33.
14. Kyriakidis, M, Barbetseas J, Antonopoulos A, et al. Early atrial arrhythmias in acute myocardial infarction. Role of sinus node artery. Chest 1992; 101:944–7.
15. Vasiljević-Pokrajčić Zorana, Stefanović B. Akutni infarkt miokarda — Koronarna bolest, In: Nedeljković S., Kanjuh V., Vukotić M. (ed). Kardiologija. Beograd: Medicinski fakultet, 2000: 1146–58.
16. Joint European Society of Cardiology/American College of Cardiology Committee Myocardial infarction redefined: a Consencus Document of the Joint European Society of Cardiology/American College of Cardiology Committee for the redefinition of myocardial infarction. Eur Heart J 2000; 21:1502–13.
17. TIMI Study Group: The thrombolysis in myocardial infarction (TIMI Trial): Phase and findings. N. Engl. J. Med. 1985; 312:932.
18. Uznańska-Loch B, Cieślik-Guerra U, Rechciński T, et al. One patient — many faces of myocardial ischaemia. Kardiol Pol. 2013; 71 (6):631–3. doi: 10.5603/KP.2013.0132.
19. Crimm A, Severance HW, Coffey K, et al. Prognostic significance of isolated sinus tachycardia during the first three days of acute myocardial infarction. Am J Med 1984; 76: 983.
20. Peters NS, Schilling RJ, Canagaratnam P, Markides V. Atrial fibrillation: Strategies to control, combat and cure. Lancet 2002; 359:593–603.
Синусовая брадикардия сердца
Брадикардия представляет собой разновидность аритмии, когда частота сокращений сердечной мышцы составляет менее 60 ударов в минуту. Она может встречаться в качестве нормы у спортсменов, однако зачастую брадикардия свидетельствует о различных сердечных пато логиях. Одним из характерных проявлений являются слабость, полуобморочные состояния и кратковременная потеря сознания, холодный пот, боли в области сердца, головокружения, нестабильность артериального давления. Если у пациента наблюдается выраженная форма заболевания (менее 40 ударов сердца в минуту), может развиться сердечная недостаточность. В таком случае для эффективного лечения брадикардии сердца показана операция по вживлению электрокардиостимулятора.
Симптомы и признаки
Брадикардия имеет клинические симптомы и объективные признаки. Объективные признаки брадикардии – частота пульса и изменения показаний ЭКГ. Клинические проявления представлены различными жалобами на плохое состояние здоровья. Среди симптомов брадикардии можно выделить наиболее распространенные:
- чувство недостаточности воздуха;
- отеки;
- понижение артериального давления;
- обмороки;
- бледность слизистых оболочек и кожи;
- состояние общей слабости;
- судороги;
- быстрая утомляемость;
- кратковременное нарушение зрения;
- одышка;
- головокружения;
- низкая концентрация внимания, рассеянность.
Представленные выше симптомы брадикардии, как правило, имеют различный уровень выраженности. Стоит отметить, что при брадикардии развиваются как все перечисленные симптомы, так и только некоторые из них. Они не являются специфическими, поэтому зачастую принимаются больными за признаки других болезней или старения. Если синусовая брадикардия держится на уровне 40 – 59 ударов в минуту, человеке не отмечает никаких клинических симптомов. Если нарушение сердечного ритма достигает показателей 30 – 40 уд/мин, возникает утомляемость, слабость, ухудшается внимание и память, появляется одышка, отеки, головокружение, нарушается зрение, кожа бледнеет. Когда пульс уменьшается до 30 и менее уд/мин, человек может испытать судороги или обморок. При потере сознания на фоне выраженной брадикардии, следует оказать срочную медицинскую помощь, чтобы не случилась остановка дыхания с дальнейшим смертельным исходом.
Причины
Наиболее частая причина возникновения брадикардии – атриовентрикулярная блокада синусового узла. Причина такого процесса кроется в дегенеративном изменении мышечных волокон, которые отвечают за возбуждение и проведение электрических импульсов. Важно учитывать, что брадикардия может быть связана с ревматизмом, хроническими заболеваниями сердца, миокардитом и другими болезнями.
В истории болезни пациента с синусовой брадикардией может быть информация об использовании лекарственных средств, замедляющих частоту сокращений сердца (ЧСС). Также могут иметься данные о нарушенном кровообращении мозга по причине заболевания сосудов. Напрямую на возникновение заболевания влияет дистальная блокада.
Причины брадикардии могут быть не только специфическими, ее может вызывать:
- излишнее давление на сонную артерию (галстук или тугой воротник) или глазные яблоки (рефлекс Ашнера);
- увеличенное внутричерепное давление (менингит, ушибы, отек или опухоль мозга);
- язва двенадцатиперстной кишки и желудка.
Различают лекарственную разновидность синусовой брадикардии, которая появляется из-за приема различных препаратов, в том числе сердечных.
Еще одна форма заболевания – последствия отравления организма фосфорорганическими соединениями, гепатитом, сепсисом, брюшным тифом, уремией, химическими веществами. Интоксикации способствуют замедлению проведения электрических сигналов к сердцу. К этой же категории относят брадикардию, которую провоцируют нарушения калиевого баланса или уровня кальция в организме.
Одними из наиболее распространенных причин являются:
- ишемическая болезнь сердца (ИБС), острый инфаркт миокарда, порок сердца, артериальная гипертензия.
- изменения в области сердечной мышцы, возникающие с возрастом.
- рефлекторные влияния, в частности пребывание в холодной воде, мощные удары в область грудной клетки или шеи.
- медикаментозная передозировка.
Последствия брадикардии
Среди последствий синусовой брадикардии можно выделить следующие:
- резкая остановка сердца;
- обморок;
- нестабильность артериального давления;
- стенокардия;
- ИБС;
- хроническая недостаточность кровообращения.
Диагностика
Характерные признаки синусовой брадикардии можно выявить при опросе пациента и последующем объективном обследовании. Осмотр позволяет определить редкий пульс, дыхательную аритмию. Пациентам, имеющим более явную степень развития заболевания, рекомендуется консультация кардиолога.
Благодаря электрокардиографическому исследованию удается установить редкую ЧСС, наличие атриовентриуклярной или синоатриальной блокады. В том случае, если при регистрации ЭКГ эпизодов брадикардии выявлено не было, используется метод суточного ЭКГ-мониторирования.
Если это органическая (не вызванная внешними факторами) синусовая брадикардия, назначается УЗИ сердца. Нагрузочная велоэргометрия позволяет оценить прирост ЧСС в соответствии с заданной физической нагрузкой.
Когда невозможно выявить преходящие блокады за счет ЭКГ и холтеровского мониторирования, врач назначает чреспищеводное электрофизиологическое исследование проводящих путей сердца. С его помощью удается определить функциональный или органический характер течения синусовой брадикардии.
Лечение
Лечения брадикардии осуществляется индивидуально с опорой на конкретно присутствующую патологию, а также особенности перенесения данной болезни пациентом.
Если снижение ритма сердца незначительное и синусовая брадикардия проявляется умеренно, терапия не требуется, остальные случаи (органическая, экстракардиальная, токсическая формы) предполагают переход к лечению заболевания, которое провоцирует брадикардию. Лекарственная разновидность может быть ликвидирована отменой препаратов или коррекцией их дозировки.
Для перехода к активной фазе лечения брадикардии выделяют основополагающие проявления – желудочковая аритмия, стенокардия, артериальная гипотония, сердечная недостаточность.
Если больной испытал обморок на фоне выявленной синусовой брадикардии, необходимо проконсультироваться с кардиологом о необходимости установки электрокардиостимулятора, играющего роль искусственного усилителя ритма биения сердца в соответствии со стандартной физиологической частотой. Электрокардиостимулятор позволяет возвратить все гемодинамические показатели в норму. Чтобы диагностировать синусовую брадикардию, необходимо пройти консультацию не только у кардиолога, но и у терапевта.
Профилактика
Синусовая брадикардия нуждается в постоянной профилактике. Для этого нужно раз в год посещать кардиолога, чтобы своевременно обнаружить и заняться лечением брадикардии сердца.
С целью уменьшить риск появления заболевания необходимо придерживаться простых правил:
- отказ от курения;
- нормализация артериального давления;
- контроль диабета и поддержка в крови уровня сахара, близкого к норме;
- уменьшение повышенного уровня холестерина;
- поддержка нормального веса;
- употребление полезных для сердца продуктов;
- максимальное ограничение употребления алкоголя;
- ежедневные физические упражнения;
- снижение риска стрессовых факторов.
Цены на услуги
Прайс временно недоступен. Ведется обновление цен. Актуальные цены уточняйте у операторов call-центра. Извините за доставленные неудобства.
Брадикардия

Брадикардия – это разновидность нарушений ритма сердца, при котором частота сердечных сокращений менее 60 ударов в минуту. Брадикардия бывает при расстройствах автоматизма водителя ритма первого порядка (синусовый узел) либо нарушениях проведения электрического импульса (различные блокады).
Описание заболевания брадикардия
Нормой частоту сокращения сердца ниже 60 ударов можно считать только у хорошо тренированных спортсменов. Регулярная физическая нагрузка у здорового человека обеспечивается оптимальным потреблением кислорода, такой ритм свойственен молодым тренированным мужчинам. Урежение ритма в покое или ночью – тоже вариант нормы для всех людей. Однако в большинстве случаев ритм урежается из-за органических (необратимых) заболеваний сердца.
В норме сердце сокращается с частотой 60-80 ударов в минуту. Такой ритм задает синусовый узел (находится в правом предсердии). Выработанный в синусовом узле ритм проводится по камерам сердца: вначале в синоатриальный (предсердно-желудочковый) узел, далее в пучок Гиса (расположен в толще мышц обеих желудочков, имеет 2 ножки, по одной для каждого желудочка). Нарушение выработки электрического импульса синусовым узлом происходит при инфаркте миокарда, различных отравлениях, воспалениях сердечной мышцы (миокардите), эндокринных расстройствах и т.д.
Медики выделяют такие типы синусовой брадикардии:
- нейрогенная или экстракардиальная (причина находится вне сердца) – нарушение гормонального баланса, расстройства метаболизма;
- органическая – кардиосклероз, рубцы после инфаркта;
- лекарственная;
- токсическая;
- физиологическая (нормальная), которая наблюдается у спортсменов.
Брадикардия бывает также в тех случаях, когда синусовый узел перестает функционировать и его работу берет на себя находящийся ниже предсердно-желудочковый узел. Частота ритма синоатриального узла намного меньше – около 40 ударов в минуту.
Симптоматика брадикардии
Симптоматика обусловлена нарушением кровотока при редких ударах сердца.
Частота около 60 ударов человеком никак не ощущается, обнаруживается случайно при обследовании. Критический порог – 40 ударов в минуту, при этом бывают такие проявления:
- головокружение;
- резкая слабость;
- обморок;
- быстрая утомляемость и постоянная усталость;
- затрудненное дыхание;
- преходящие расстройства зрения;
- колебания артериального давления;
- боли в груди;
- трудности концентрации внимания;
- кратковременные провалы памяти;
- эпизоды спутанного сознания.
При снижении кровотока первым страдает головной мозг, который испытывает кислородное голодание. Патогномоничный (встречается только при данном заболевании) признак – приступы Морганьи-Адамса-Стокса, при которых человек внезапно теряет сознание и падает, при этом нет предвестников, но могут быть кратковременные судороги. Длительность приступа – от нескольких секунд до одной минуты, после чего человек встает как ни в чем не бывало. Такие приступы вызываются резким нарушением кровообращения. Они опасны для жизни – если приступ затянется, то может прекратиться дыхание.
Причины брадикардии
Снижение активности синусового узла происходит по таким причинам:
- распространенный кардиосклероз;
- холодовое воздействие;
- нейроциркуляторная дистония с преобладанием тонуса парасимпатической нервной системы;
- различные неврозы с вегетативной дисфункцией;
- механическое давление на каротидный синус (к этому приводит тугой галстук, тесный воротник);
- повышение внутричерепного давления вследствие черепно-мозговой травмы или менингита, отека или кровоизлияния в мозг;
- действие некоторых лекарств – сердечных гликозидов, препаратов хинидина;
- экзогенные интоксикации – никотином, производственные свинцовые;
- пониженная функция щитовидной железы;
- тяжелые кишечные инфекции – тифы и паратифы;
- тяжелое течение гепатита с выраженной желтухой;
- длительное голодание с критическим снижением массы тела;
- старение, при котором не обнаруживается патологических изменений – идиопатическая (неизвестная) причина.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Читайте также:
