Частичные параличи гортани. Судороги глотки и гортани
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Частичные параличи гортани. Судороги глотки и гортани
Частичные параличи гортани характеризуются изолированным поражением отдельных мышц и мышечных групп гортани и представляют по существу миопатическое заболевание. В основе этого процесса лежат воспалительные изменения мышечной ткани, обусловливаемые хроническим катаром слизистой оболочки гортани. Как правило, наблюдается паралич приводящих мышц, отводящие мышцы обычно сохраняют свою функцию. Поэтому главным симптомом в таких случаях является расстройство голоса, доходящее до полной афонии. Затруднение дыхания возможно в случае паралича обеих задних мышц.
Причиной изолированного паралича гортани может быть хронический ларингит, чрезмерное напряжение голосового аппарата, анемия, общий упадок сил, истощение, а также в некоторых случаях истерия.
Диагноз ставится при помощи ларингоскопического исследования. При параличе голосовой мышцы связка представляется несколько изогнутой вследствие отсутствия необходимого напряжения. Паралич межчерпаловидной мышцы выражается образованием в заднем отделе голосовой щели треугольного пространства. Если парализованы обе боковые мышцы, что затрудняет сближение голосовых связок, то голосовая щель приобретает ромбовидную форму. Паралич задних мышц характеризуется срединным положением голосовых связок. При комбинированных параличах мышц гортани получается соответствующее изменение формы голосовой щели и подвижности голосовых связок.
Прогноз надо признать относительно благоприятным, если в основе паралича не лежат стойкие патологические изменения
Лечение должно быть направлено против основного страдания. Местно применяются электрические процедуры, вибрационный массаж, медикаментозная терапия слизистой гортани, климатическое лечение и строгий пищевой и голосовой режим, в смысле запрещения раздражающей пищи и рекомендации длительного полного покоя голосового аппарата. Хороший эффект дает лечение стрихнином, назначаемым внутрь или в виде подкожных впрыскиваний.
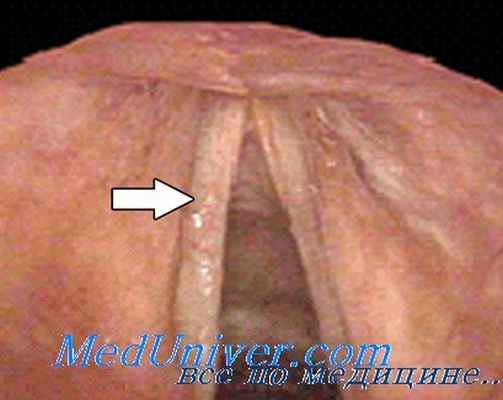
Судороги мускулатуры верхних дыхательных путей
Клонические и тонические судороги верхних дыхательных путей нередко наблюдаются при заболевании центральной нервной системы и общих нервных заболеваниях, как истерия, хорея, эпилепсия и эклампсия. Известны также судороги при бешенстве и столбняке. Судороги гортанной мускулатуры могут вызываться самыми разнообразными причинами как местного, так и общего характера.
1. Судороги глотки наблюдаются редко и являются обычно одним из проявлений заболевания нервной системы. Ощущение клубка, подкатывающегося к горлу у истерических больных, вызывается судорогой глоточной мускулатуры. Иногда причиной судорожных сокращений является незначительное заболевание глотки, раздражающее рефлекторным путем мышечный аппарат. Симптомы сводятся к расстройству глотания и речи.
При заболевании бешенством и столбняком всякая попытка ввести пищу сопровождается столь резко выраженным тоническим спазмом мускулатуры глотки, что исключается всякая возможность питания. Лечение должно быть направлено против основного страдания. При судорогах нервного происхождения назначают бромистые препараты.
2. Судороги гортани сопровождаются всегда расстройством дыхания, так как во всех случаях, независимо от причины, преобладает спазм более сильных аддукторов, в результате чего и получается сужение гортани. Судороги гортани могут давать различные клинические картины.
Парезы и параличи гортани
Парез гортани (временное, до 6-12 месяцев по данным разных авторов, нарушение подвижности одной или обеих половин гортани) — расстройство двигательной функции в виде полного отсутствия произвольных движений вследствие нарушения иннервации соответствующих мышц. При длительности заболевания свыше 6-12 месяцев говорят о параличе гортани.
Парез (паралич) гортани — полиэтиологичное заболевание. Оно может быть обусловлено сдавленном иннервирующих её структур или вовлечением нервов в патологический процесс, развивающийся в этих органах, их травматическим повреждением, в том числе при хирургических вмешательствах на шее, грудной клетке или черепе.
Основные причины периферического паралича гортани:
- Медицинская травма при операции на шее и грудной клетке;
- Сдавление нервного ствола на протяжении за счёт опухолевого или метастатического процесса в области шеи и грудной клетки, дивертикула или грыжи пищевода, гематомы или инфильтрата при травмах и воспалительных процессах, при увеличении размеров сердца и дуги аорты (тетрада Фалло), митральный порок, аневризма аорты, гипертрофия желудочков, дилатация лёгочной артерии);
- Неврит воспалительного, токсического или метаболического генеза (вирусный, токсический (отравления барбитуратами, органофосфатами и алкалоидами), гипокальциемический, гипокалиемический, диабетический, тиреотоксический).
Самая частая причина паралича — патология щитовидной железы и медицинская травма при операциях на ней. Также, паралич может возникать при выполнении операций на сонной артерии, сосудисто-нервном пучке шеи, грудной клетке.
Паралич гортани характеризуется неподвижностью одной или обеих половин гортани. Нарушение иннервации влечёт за собой серьёзные функциональные изменения — страдают дыхательная, защитная и голосообразовательная функции гортани.
Для параличей центрального генеза часто характерны нарушения подвижности языка и мягкого нёба, изменения артикуляции.
Основные жалобы при одностороннем параличе гортани: придыхательная охриплость различной степени тяжести, одышка, усиливающаяся при голосовой нагрузке, попёрхивание, боль и ощущение инородного тела на поражённой стороне.
При двустороннем параличе гортани на первый план выходит клиническая симптоматика её стеноза – развитие дыхательной недостаточности.
Выраженность клинической симптоматики зависит и от давности заболевания. Отмечается нарушение разделительной функции гортани, одышка, значительная охриплость, ощущение инородного тела в горле, иногда кашель.
При двустороннем параличе гортани нарушение дыхательной функции вплоть до стеноза гортани третьей степени, требующей немедленного хирургического лечения. Следует помнить, что при двустороннем поражении дыхательная функция тем хуже, чем лучше голос пациента.
Цель лечения при параличе гортани — восстановление подвижности элементов гортани или компенсация утраченных функций (дыхания, глотания и голоса). Проводят этиопатогенетическую и симптоматическую терапию.
Помимо медикаментозного, физиотерапевтического лечения пациентам проводятся занятия с фонопедом, цель которых — формирование правильного фонационного дыхания и голосоведения, коррекция нарушения разделительной функции гортани.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
КЛИНИЧЕСКИЙ КОРПУС
ДЕТСКИЙ СУРДОЛОГИЧЕСКИЙ ЦЕНТР
Парез гортани: причины развития, симптомы, диагностика, лечение
Парез гортани является болезненным состоянием, при котором снижается двигательная активность гортанных мышц, и, как следствие, нарушается голос и дыхательная функция. Возникновение пареза гортани может быть обусловлено патологией мышц гортани. Кроме того, данное состояние развивается, если у больного поражаются иннервирующие нервы либо возникают нарушения в коре головного мозга.
Больные с парезом гортани жалуются на слабость, осиплость и охриплость голоса, в некоторых случаях – на афонию. Наиболее тяжелым симптомом заболевания является затрудненность дыхания и даже полная асфиксия. В диагностике пареза гортани в Юсуповской больнице Москвы используется мультидисциплинарный подход с привлечением различных узких специалистов: отоларингологов, неврологов, нейрохирургов, эндокринологов, пульмонологов, кардиологов, торакальных хирургов, психологов и психиатров.
Классификация парезов гортани
В соответствии с этиологией выделяют несколько видов парезов гортани:
- миопатический парез гортани – его развитие связано с патологическими изменениями непосредственно в гортанных мышцах;
- нейропатический парез гортани – развитие патологии обусловлено поражением любого из участков нервного аппарата, который обеспечивает иннервацию гортанных мышц. При возникновении патологии блуждающего нерва и его ветвей, которые иннервируют гортань, могут развиваться периферические парезы и параличи гортани. Если повреждается ядро блуждающего нерва в стволе головного мозга – возникает бульбарный парез. Нарушения в проводящих путях и участках коры головного мозга приводят к развитию коркового пареза гортани;
- функциональный парез гортани – возникает вследствие нарушений деятельности коры головного мозга при которых появляется дисбаланс процессов возбуждения и торможения.
Симптомы парезов гортани
Чаще всего пациенты с парезами гортани жалуются на нарушение голоса (дисфония) и нарушение дыхания.
Парез гортани может сопровождаться и следующими симптомами:
снижением звучности голоса (вплоть до полного его отсутствия – афонии)
потерей тембра (индивидуальной окраски) голоса
дребезжанием либо осиплостью голоса
утомляемостью при голосовых нагрузках
При миопатических парезах гортани, которые чаще всего бывают двусторонними, у больных нарушается фонация либо возникают дыхательные нарушения – асфиксия.
При нейропатическом парезе гортани, чаще имеющем односторонний характер, у пациентов постепенно развивается слабость сначала в мышце, отвечающей за расширение голосовой щели, а затем в аддукторах гортани. При двустороннем нейропатическом парезе уже на второй-третий день заболеваний может развиться асфиксия.
Функциональный парез гортани чаще встречается у людей, имеющих лабильную нервную систему, перенесших психоэмоциональную нагрузку либо респираторное заболевание. Нарушения фонации при функциональном парезе гортани имеют приходящий характер. У больных возникают выраженные субъективные ощущения (скрежет, щекотание, боли, першение и др.) в гортани или глотке, головные боли, утомляемость, раздражительность, нарушение сна, чувство тревоги, неуравновешенность.
Диагностика парезов гортани
Диагностика пареза гортани требует консультаций нескольких специалистов: отоларингологов, психоневрологов, неврологов, нейрохирургов, торакальных хирургов, пульмонологов, эндокринологов, психиатров и фониаторов.
В первую очередь лечащий врач собирает анамнез пациента для выявления основного заболевания, которое спровоцировало развитие пареза гортани, а также его склонности к психогенным реакциям.
Для уточнения диагноза специалисты Юсуповской больницы назначают проведение дополнительных исследований, таких как:
- ларингоскопия – для оценки положения голосовых связок, расстояния между ними, наличия воспалительных процессов или кровоизлияний
- МСКТ и рентгенография гортани;
- электромиография и электронейрография – для того, чтобы определить сократительную способность гортани и нейромышечную передачу.
Голосовая функция исследуется с помощью определения времени максимальной фонации, стробоскопии, фонетографии, электроглоттографии.
Периферические парезы и параличи гортани выявляются посредством проведения КТ и обзорной рентгенографии грудной клетки, ультразвукового исследования щитовидной железы, КТ щитовидной железы, ультразвукового исследования сердца, рентгенографии пищевода.
Исключить центральный (бульбарный или корковый) парез гортани позволяет КТ и МРТ головного мозга, спиральная КТ.
Если в результате всестороннего обследования у пациента не выявлены те или иные морфологические изменения, диагностируется функциональный парез гортани. Подтвердить данный диагноз можно с помощью психологического тестирования больного и осмотра психиатром.
Лечение парезов гортани
Терапия пареза гортани непосредственно зависит от его этиологии. Прежде всего необходимо устранить основное заболевание, которое привело к развитию пареза.
Лечение пареза гортани в Юсуповской больнице может проводится как медикаментозным, так и хирургическим способом.
Консервативная терапия проводится с применением следующих лекарственных препаратов:
- при парезах гортани инфекционно-воспалительного происхождения назначается антибактериальная или противовирусная терапия;
- при миопатическом парезе гортани эффективно применение биогенных стимуляторов и стимуляторов мышечной активности;
- при функциональных парезах гортани назначается прием психотропных средств (нейролептиков, антидепрессантов, седативных препаратов, транквилизаторов);
- при парезах, связанных с черепно-мозговыми травмами или инсультами, рекомендуется применение сосудистых препаратов и ноотропов.
Хирургическое лечение при парезе гортани представляет собой оперативные вмешательства, направленные на натяжение голосовых связок, удаление опухолей и дивертикулов пищевода, удаление опухолей средостения, а также тиреоидэктомию либо резекцию щитовидной железы. При возникновении асфиксии проводится экстренная трахеостомия или трахеотомия.
При любых видах парезов гортани в Юсуповской больнице успешно применяются физиотерапевтические методы лечения.
Отличные результаты при лечении нейропатического и миопатического парезов показывает применение электростимуляции, лекарственного электрофореза, магнитотерапии, микроволновой терапии, ДДТ, при терапии функционального пареза гортани – массажа, водолечения, рефлексотерапии, электросна. Кроме того, пациентам с функциональными парезами гортани назначается проведение рациональной психотерапии.
Благодаря комплексному лечению, применению в Юсуповской больнице передовых методик и эффективных терапевтических схем, восстановление голоса при парезах и параличах гортани у наших пациентов происходит в кратчайшие сроки.
Для того, чтобы восстановить голосовую функцию, врачи Центра реабилитации Юсуповской больницы назначают проведение фонопедических занятий, во время которых вырабатываются навыки правильной фонации и фонационного дыхания, повышается работоспособность голосового аппарата.
Записаться на прием к специалисту клиники реабилитации, получить подробную информацию о методах лечения пареза гортани и узнать стоимость предоставляемых услуг можно по телефону Юсуповской больницы или на сайте клиники через форму обратной связи.
Парез голосовых связок
Речь является важным элементом жизни человека. Так как она помогает выражать мысли, эмоции и выстраивать отношения с другими людьми. В образовании голоса и выполнении дыхательной функции принимает участие гортань, которая занимает промежуточное положение между глоткой и трахеей. В гортани расположены голосовые связки, функционирование которых зависит от нервных импульсов. Однако при повреждении или воспалении нервных волокон развивается парез голосовых связок.
В Юсуповской больнице осуществляется лечение пареза голосовых связок и восстановление голоса после болезни. В многопрофильном медицинском учреждении специалисты практикуют индивидуальный подход к каждому пациенту, позволяющий повысить качество терапии.
Парез голосовых связок, лечение которого следует начинать при появлении первых симптомов, характеризуется полным отсутствием колебаний в гортани, что связано с нарушением нервных волокон. Развитие данного патологического состояния происходит при опухолях, сдавливающих органы пищевода, а также при травмах шеи, выпячивании стенок аорты.
В медицине выделяется три вида парезов в зависимости от причин нарушения:
- органические парезы развиваются при повреждении блуждающего нерва. В случае, когда нарушено соотношение между возбуждением и торможением в коре головного мозга, диагностируются функциональные парезы;
- миопатические парезы зачастую возникают у подростков в период полового созревания, после чрезмерного напряжения голосовых связок, а также при кровоизлиянии;
- нейропатические парезы диагностируются у пациентов со слабыми гортанными мышцами в результате повреждения нервных волокон.
Парез связок отражается не только на речи больного, но затрудняет дыхание, что может представлять опасность для жизни. Специалисты Юсуповской больницы оказывают экстренную помощь пациентам с тяжелыми симптомами.
Парез голосовых связок имеет характерные проявления:
- отсутствие голоса;
- охриплость, осиплость голоса;
- одышка;
- сложности при произношении отдельных звуков;
- озвученный вдох;
- нарушение движений языка и губ.
Если у пациента диагностирован парез голосовых связок, лечение будет зависеть от первопричины и степени нарушения. Для выявления причин пациенту назначается консультация специалистов: врача-терапевта, отоларинголога, невролога, эндокринолога, хирурга и психиатра.
Между специалистами различной направленности реализуется междисциплинарное сотрудничество, позволяющее составить провести наиболее полное обследование и составить комплексную программу терапии. На этапе диагностики специалистами используется европейское оборудование для проведения томографии головного мозга, УЗИ щитовой железы и сердца, рентгеновского исследования.
Если у пациента диагностирован парез голосовых связок, причины которого заключаются в нарушении иннервации, проводится медикаментозное или хирургическое лечение. Хирургическое вмешательство используется в исключительных случаях, когда существует опасность для здоровья пациента, например, при опухоли или кровоизлиянии. Для устранения функционального пареза пациенту назначаются успокоительные средства или антидепрессанты.
В центре реабилитации Юсуповской больницы специалисты помогают пациентам восстановить голос и речь. Методы, применяемые на этапе реабилитации, позволяют закрепить результат, полученный при использовании медикаментов.
Какие заболевания лечит невролог?
Неврология — это раздел медицинской науки и практики, который занимается изучением особенностей возникновения, механизмов развития, сопутствующих условий болезней нервной системы, их клинических признаков, способов диагностики, методов терапии и возможностей предотвращения
Нервная система человека состоит из центрального отдела, в который входят головной и спинной мозг, и периферического, состоящий из множества нервных волокон и стволов, пронизывающих организм.
Поскольку доктор-невролог принимает пациентов с клиническими симптомами поражения головного мозга, он работает в тесной связи с врачами-психиатрами.
Консультации этих специалистов зачастую очень важны для дифференциальной диагностики патологий.
Также врач сотрудничает с нейрохирургами, которые занимаются оперативным лечением различных неврологических патологий.
- Головные боли, головокружения и нарушения координации, обмороки, расстройства зрения, слуха, речевых функций.
- Ухудшение внимания, памяти, снижение интеллекта.
- Нарушения мимики, движения глаз, языка; зубные боли, не связанные с болезнями зубов.
- Расстройства сна.
- Болевые ощущения в спине и других отделах тела, не являющиеся следствием патологии внутренних органов.
- Судороги, параличи и парезы (частичные параличи) периферических мускулов конечностей, гортани и глотки; непроизвольные движения.
- Усиление или снижение чувствительности кожи, чувство покалывания, онемения.
- Недержание мочи или кала.
- воспалительные (энцефалиты и миелиты: бактериальные, вирусные, паразитические, прионные; невриты; радикулиты);
- дегенеративные (болезнь Альцгеймера, Пика и иные деменции, боковой амиотрофический склероз, болезнь Паркинсона, остеохондроз, грыжи межпозвоночных дисков);
- болезни, связанные с сосудистыми расстройствами (инсульты, мигрени, аномалии сосудов головного и спинного мозга, вегето-сосудистая дистония);
- аутоиммунные заболевания (рассеянный склероз, миастения, полимиозит, синдром Гийена-Барре, нейропатии);
- врожденные патологии (детский церебральный паралич, сирингомиелия, гидроцефалия);
- опухоли (доброкачественные и злокачественные новообразования вещества головного и спинного мозга, их оболочек, сосудов, околоневральных тканей);
- невралгии;
- судорожные расстройства (эпилепсия);
- параличи и парезы, возникшие вследствие разных причин;
- гиперкинезы — болезни, связанные с повышенной возбудимостью нервов, иннервирующих мускулы (тики, треморы);
- травматические повреждения позвоночника и черепа, точнее, их последствия;
- алкогольные энцефалопатии и поражения нервов.
Поскольку существует немало причин возникновения боли в спине и пояснице, то часто возникает ситуация, когда сложно дифференцировать одно заболевание от другого, имеющего сходную симптоматику
Самая частая причина болей в спине связана с остеохондрозом позвоночника. Однако боли в могут быть первым клиническим проявлением другого более серьезного заболевания, что требует от врача грамотного дифференциального диагноза уже при первичном обращении пациента
Парезы и параличи гортани
Параличом в медицине называют полное, а парезом – частичное отключение моторной (двигательной) функции какой-либо структуры, ткани или органа. В соответствии с данным определением, парезы и параличи гортани представляют собой полное или частичное выпадение сократительной способности ее мышечных тканей; это отражается, прежде всего, на функционировании голосового аппарата.
Распространенность таких состояний исследована недостаточно, однако ряд авторитетных источников сообщает о том, что частота парезов и параличей гортани в последнее время возрастает. Вероятно, эта тенденция подпитывается тем, что рассматриваемая патология носит полиэтиологический (многопричинный) характер, и многие из потенциальных причин в настоящее время становятся все более актуальными.
2. Причины
Любые параличи и парезы, – в том числе, поражающие гортань, – в современных классификациях делятся на миогенные (обусловленные патологией мышечных тканей), нейрогенные (связанные с нарушениями центральных или периферических нервных структур) и сочетанные.
Согласно последним отечественным эпидемиологическим данным, среди причин параличей/парезов гортани преобладают (около 22% случаев) травматические факторы, включая черепно-мозговые травмы, травмы в области шеи, а также ятрогенные осложнения, ассоциированные с оказанием медицинской помощи (хирургические, сосудисто- или нейрохирургические вмешательства по поводу патологии гортани, магистральных артерий, щитовидной или паращитовидных желез, шейного отдела позвоночного столба; интубация, трахеостомия, эндоскопические процедуры и т.п.).
Далее, в порядке убывания частоты, следуют инфекции различной этиологии и локализации, механическое давление со стороны опухолей или сосудистых аневризм и, наконец, неустановленные причины. Всевозможная патология лобных и бульбарных центров мозга, отвечающих, соотв., за речевые функции, дыхание, глотание и т.д., составляет примерно 11-13% в общей этиологической структуре.
Встречаются как односторонние, так и двусторонние параличи/парезы.
3. Симптомы и диагностика
В зависимости от характера, локализации и степени тяжести поражения, наблюдаются определенные различия в положении голосовых связок и черпаловидных хрящей, латеральности паралича, форме и ширине просвета голосовой щели; все эти нюансы имеют значение для производящего осмотр специалиста.
Клинически же такие параличи/парезы проявляются, прежде всего, дисфонией или афонией, т.е. нарушениями чистоты, тона, громкости голоса, – напр., охриплостью, осиплостью, нечеткостью, «странным» неестественным тембром, либо полным отсутствием звука при сохранности шепотной речи. При нейрогенной патологии могут наблюдаться расстройства речи как таковой (афазии), эпилептиформные судороги, нарушения бульбарных функций и другая тяжелая неврологическая симптоматика.
Диагностика базируется на данных анамнеза и осмотра. По мере необходимости для консультаций привлекаются узкопрофильные специалисты, назначается инструментальное (рентген, МРТ, МСКТ, ЭЭГ, электронейромиография и т.д.) и лабораторное обследование (бакпосев, ПЦР, RPR и др. – в зависимости от наиболее вероятного инфекционного агента, если предполагается инфекционная этиология).
4. Лечение
Во всех без исключения случаях терапевтическая стратегия определяется результатами диагностики и, учитывая многообразие возможных причин, не может быть здесь обобщена даже приблизительно.
Заболевания Жалобы и симптомыЕсли вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика в отоларингологии- Передняя и задняя риноскопия
- Фарингоскопия
- Прямая и непрямая ларингоскопия
- Отоскопия и отомикроскопия
- Аудиометрия
- Тимпанометрия
- Акустическая импедансометрия
- Камертональное исследование слуха
- Отоакустическая эмиссия
- Компьютерная томография носа и околоносовых пазух
- Компьютерная томография височной кости и уха
- Рентгенография околоносовых пазух
- Эндоскопическое исследование полости носа
- Эндоскопическая ларингоскопия
- Эндоскопическая отоскопия
- Эндоскопическая биопсия лор-органов
- Передняя активная риноманометрия
- Акустическая риноманометрия
- Диагностическая пункция околоносовой пазухи
- Первичная консультация отоларинголога - 3000 р.
- Повторная консультация отоларинголога - 2500 р.
- Промывание носа и пазух методом перемещения – 1000 р.
- Туалет носа с помощью электроотсоса – 500 р.
- Механическая остановка носового кровотечения (передняя тампонада) – 1500 р.
- Анестезия полости носа (аппликационная или аэрозольная) – 300 р.
- Пункция верхнечелюстной пазухи (с одной стороны) (в стоимость включена анестезия) – 2000 р.
- Пункция верхнечелюстной пазухи (с двух сторон) (в стоимость включена анестезия) – 3000 р.
- Удаление инородного тела носа – 1000 р.
- Нанесение лекарственных препаратов на слизистую полости носа – 300 р.
- Вскрытие и дренирование фурункула носа – 2000 р.
- Вскрытие гематомы перегородки носа – 2000 р.
- Удаление ушной серы (с одной стороны) с отомикроскопией – 700 р.
- Удаление ушной серы (с двух сторон) с отомикроскопией – 1000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Читайте также:
