Цитология (гистология) биопсии полости рта, ротоглотки при опухоли
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Биопсия - это диагностическая процедура, при которой из «подозрительного» места, например, опухоли, полипа, длительно незаживающей язвочки, берутся крохотные частицы ткани (биоптат). В зависимости от того, откуда берется биоптат, пользуются разными инструментами.
Это может быть толстая игла, эндоскоп (когда исследуют пищевод или желудок), световод (при бронхоскопии), обычный скальпель (во время хирургической операции).
Основное назначение биопсии
Основное назначение биопсии - установить, с доброкачественным или злокачественным процессом предстоит бороться. К этой процедуре прибегают и в том случае, когда проводят контроль за лечением раковых опухолей.
Правильно взять биопсию - особое искусство, требующее от врача опыта и мастерства. От точности его выбора (в начале своего существования злокачественный очаг бывает совсем крохотным) зависит результат анализа и, соответственно, выбор тактики лечения.
Гистологический анализ
Полученные с помощью биопсии кусочки тканей отправляют в специальную лабораторию, где проводится их гистологический анализ. Он основан на том, что все клетки организма имеют характерное строение, в зависимости от того, к какой ткани они принадлежат. При злокачественном перерождении картина кардинально меняется: внутреннее строение клетки нарушается, она перестает быть похожей на соседние. Эти нарушения, как правило, столь значительны, что их можно увидеть в обыкновенный микроскоп.
Обработка биопсии
Прежде чем рассматривать взятый во время биопсии материал, его необходимо обработать особым образом: нарезать на очень тонкие прозрачные ломтики (их называют срезами) и окрасить. Чтобы приготовить срезы, кусочек ткани сначала делают твердым (например, пропитывают парафином), а затем, закрепив в специальном держателе, нарезают с помощью особого сверхострого ножа - микротома.
Получившиеся тоненькие пленочки помещают на небольшие продолговатые стекла и прямо на них подвергают окраске. Способов окрашивания довольно много, но роднит их одно - все они проводятся в несколько этапов.
Раньше препараты перекладывали из ванночки в ванночку вручную, теперь все стадии окраски способны проводить специальные приборы. Но это, пожалуй, единственный этап, где возможна автоматизация. Все остальные целиком зависят от умения и внимания специалистов.
Интерпретация результата
Когда окрашенный препарат оказывается под окуляром микроскопа, в дело вступает патологоанатом - врач чрезвычайно важной в медицине специализации. Оценив особенности исследуемых клеток, он выносит свой вердикт: доброкачественная или злокачественная ткань была взята на биопсию.
Более того, в зависимости от вида раковых «поломок» клеток, нередко удается определить также тип, особенности и даже прогноз заболевания.
Гистологическое исследование
Цитологическое исследование
Что такое «мазки на цитологию»
Цитологический метод, как и гистологический, является методом морфологической верификации диагноза. Получить материал для исследования можно из любой точки организма путем мазка или скарификата (соскоба) с поверхности образования (кожи или слизистой), пункции подкожного или внутрикожного образования, при эндоскопическом исследовании (бронхоскопии, гастроскопии, колоноскопии), из естественных или патологических жидкостей организма (например, моча, мокрота, отделяемое из соска молочной железы, выпотные жидкости из кист и полостей организма). Полученный материал равномерно распределяют на предметном стекле или помещают в закрывающийся контейнер, пробирку и направляют в цитологическую лабораторию.
Преимущества цитологического метода
- Безболезненность ввиду малой травматичности (при скарификации – дискомфорт, при пункции – боль как при внутримышечой инъекции).
- Безопасность получения материала (включая места, где биопсия технически трудно- или невыполнима, сопряжена с осложнениями).
- Быстрота постановки диагноза: от 30 минут от взятия материала до микроскопии!
- Возможность диагностики рака в начальной (преклинической) стадии. При этом результаты сопоставимы и близки по эффективности с результатами гистологического метода.
- Относительная простота и доступность: недорогие оборудование и реактивы для цитологического исследования, относительная простота и воспроизводимость методики.
- Малое количество материала, необходимое для постановки морфологического диагноза.
Когда используется цитологический метод
Цитологический метод применяется:
- при профилактических и диагностических обследованиях на амбулаторном этапе (в поликлинике);
- в ходе динамического наблюдения за пациентами: многократные исследования в динамике атипических изменений, в динамике до и после лечения; для оценки терапевтического патоморфоза (гибели) опухоли;
- параллельно с гистологическим исследованием;
- в ситуациях, когда тяжесть состояния пациента не позволяет выполнить более травматичное гистологическое исследование.
Этапы цитологического исследования
Забор материала осуществляет врач на приеме: гинеколог или акушерка, онколог, узкий специалист или хирург общего профиля. Затем полученный материал направляют в цитологическую лабораторию, где фельдшера-лаборанты изготавливают цитологические микропрепараты, а врачи-цитологи изучают их под микроскопом.
В большинстве случаев на регистрацию и изготовление микропрепаратов уходит не более 30 минут. Время на микроскопическое изучение и постановку диагноза зависит от сложности микроскопической картины и информативности полученного материала. Заключение в большинстве исследований выдается в день поступления, в сложных для диагностики случаях, когда требуются дополнительные методы анализа (имуноцитохимическое, проточная цитометрия) результат можно ожидать до 10-14 дней.
Что дает цитологическое заключение
Цитологический метод является методом морфологического подтверждения диагноза, желательного в ряде неонкологических болезней и обязательного для онкологических пациентов.
При цитологическом исследовании подтверждают наличие воспаления, определяют его активность и степень выраженности, во многих случаях указывают на инфекционный агент, вызвавший воспаление, что способствует назначению правильного лечения.
В цитологических препаратах всегда хорошо видно злокачественную природу образования. Уровень современных знаний врачей-цитологов позволяет устанавливать диагноз в соответствии с международными гистологическими классификациями злокачественных опухолей в случае наиболее распространенных заболеваний (рак легких, желудка, кишечника, матки, молочной железы), также как и более редко встречающихся (меланома, лимфомы, рак печени, почек, поджелудочной железы и др.). По результатам цитологического исследования определяют перечень необходимого обследования, планируют виды и объемы лечения, дают предварительный прогноз по исходу заболевания.
Рак ротоглотки
Вам поставили диагноз: рак ротоглотки?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака ротоглотки.
Его подготовили высоко квалифицированные специалисты Отделения лучевого и хирургического лечения заболеваний верхних дыхательных путей МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Данная брошюра содержит информацию о диагностике и лечении рака ротоглотки. Здесь собраны основные методики лечения данного заболевания, в том числе, последние разработки отечественных и зарубежных ученых-онкологов.
Филиалы и отделения, где лечат рак ротоглотки
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Рак ротоглотки – злокачественная опухоль, развивающаяся из элементов неороговевающего эпителия ротоглотки.
Ротоглотка представляет собой продолжение глотки от верхней поверхности мягкого неба до уровня верхней поверхности подъязычной кости (или дна ямки надгортанника). В ее состав входят основание языка, нижняя (передняя) поверхность мягкого неба и язычок, передние и задние небные дужки, язычно-миндаликовая борозда, глоточные миндалины, а также боковые и задняя стенки.
Статистика (эпидемиология)
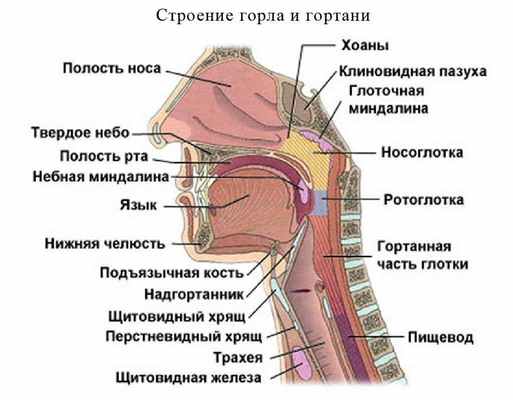
Морфологическая классификация рака ротоглотки
По цитологической картине рак, локализующийся в ротоглотке, может быть различных типов, но на практике чаще встречаются два:
- плоскоклеточный ороговевающий;
- плоскоклеточный неороговевающий.
На ранних стадиях рака ротоглотки больной может не предъявлять жалобы, возможно пациент будет испытывать чувство дискомфорта и инородного тела в горле. При этом пациент зачастую к врачам не обращается. Основные симптомы заболевания при злокачественных опухолях ротоглотки на более поздних стадиях (II-III ст.) является наличие опухолевого образования в горле, чувство инородного тела. Так же дополнительными симптомами могут быть - боль и быстрый рост опухоли, наличие увеличенных узлов на шее. При IV стадии возможно нарушение функции глотания, дыхания и наличие увеличенных узлов на шее, вовлечение в опухолевый процесс соседних органов, кровохарканье или эпизоды кровотечения из полости рта.
Классификация злокачественных заболеваний (TNM) по стадиям основана на таких критериях, как размеры опухоли (T), поражение окружающих лимфоузлов (N) и наличие отдаленных метастазов (M). Согласно данному разделению определяется объем хирургического вмешательства и рациональность назначения курсов лучевой и химиотерапии.
Классификацией опухолей ротоглотки:
Классификация по системе TNM [8]
Т – первичная опухоль:
TX – недостаточно данных для оценки первичной опухоли;
T0 – первичная опухоль не определяется;
Т1 – опухоль до 2 см в наибольшем измерении;
Т2 – опухоль до 4 см в наибольшем измерении;
Т3 – опухоль более 4 см в наибольшем измерении;
Т4а – опухоль распространяется на соседние структуры: глубокие мышцы языка (подбородочно-язычную, подъязычно-язычную, небно-язычную и шиловидно-язычную), медиальную пластинку крыловидного отростка основной кости, нижнюю челюсть, твердое нѐбо, гортань;
Т4b – опухоль распространяется на: крыловидные мышцы, крыловидные отростки основной кости, латеральную стенку носоглотки, основание черепа или на стенку сонной артерии.
N – регионарные лимфатические узлы (общие для опухолей головы и шеи):
NХ – недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 – нет признаков метастатического поражения регионарных лимфатических узлов;
N1 – метастазы в одном лимфатическом узле на стороне поражения до 3 см и менее в наибольшем измерении;
N2 – метастазы в одном или нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении или метастазы в лимфатических узлах шеи с обеих сторон, или с противоположной стороны до 6 см в наибольшем измерении;
N2а – метастазы в одном лимфатическом узле на стороне поражения до 6 см в наибольшем измерении;
N2b – метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении;
N2с – метастазы в лимфатических узлах с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении;
N3 – метастаз в лимфатическом узле более 6 см в наибольшем измерении.
М – отдаленные метастазы.
МХ – недостаточно данных для определения отдаленных метастазов;
М0 – нет признаков отдаленных метастазов;
М1 – имеются отдаленные метастазы.
рTNM патогистологическая классификация
Требования к определению категорий рТ, рN и рМ соответствуют требованиям к определению категорий Т, N и М.
Гистопатологическая дифференцировка.
Степень злокачественности (G) карцином:
GX – степень дифференцировки не может быть установлена;
G1 – высокая степень дифференцировки;
G2 – умеренная степень дифференцировки;
G3 – низкая степень дифференцировки;
G4 - недифференцированная карцинома.
Стадии:
Стадия 0 TisN0 М0
Стадия I T1 N0М0
Стадия II T2 N0М0
Стадия III T3N0 М0
T1, T2 , T3 N1 М0
Стадия IVA T1, T2 , T3 N2 М0
T4a N0 , N1 , N2М0
Стадия IVB T4bЛюбая N М0; Любая T N3 М0
Стадия IVC Любая T Любая N М1
Причины возникновения рака ротоглотки и факторы риска
Возникновение злокачественного очага в ротоглотке может быть первичным процессом или вторичным, в результате озлокачествления доброкачественного образования. Малигнизация клеток может наблюдаться вследствие воздействия провоцирующих факторов, например:
- курение, жевание табака;
- злоупотребление алкоголем;
- некачественные, неудобно установленные зубные протезы.
Кроме того, стоит отметить состояния и фоновую патологию, повышающую риск перерождения тканей в злокачественные:
- воспалительные процессы (гайморит, тонзиллит, фарингит);
- лейкоплакия, эритроплакия глотки;
- папилломы;
- иммунодефицит.
Диагностика рака ротоглотки
Иногда рак ротоглотки становится находкой при осмотре у ЛОР-врача или на приеме у стоматолога. Чтобы подтвердить злокачественное происхождение, проводится биопсия опухоли при фарингоскопии, с последующим гистологическим исследованием.
- Для оценки распространенности процесса проводится риноскопия,
- отоскопия, ларингоскопия, томография и биопсия лимфоузлов.
- компьютерная томография органов грудной клетки
- компьютерная томография органов брюшной полости
- магнитно-резонансная томография головного мозга
- сцинтиграфия костей
- позитронно-эмиссионная компьютерная томография
- Определение ДНК HPV (вирус папилломы человека ) 16 и 18 подтипов в опухоли методом ПЦР
Методы лечения рака ротоглотки
- Хирургическое лечение;
- Лучевая терапия;
- Лекарственная терапия: (химиотерапия; таргетная терапия, иммунотерапия);
- фотодинамическая терапия
Основным методом в лечении является хирургическое удаление опухоли. В случае прорастания рака в гортань, выполняется частичное удаление глотки и полное удаление гортани с последующим формированием трахеостомы, эзофагостомы и ортостомы. Через 3 - 6 месяцев осуществляется пластика глотки и восстанавливается естественная проходимость пищи. На 1-2 стадиях используют хирургическое лечение. Начиная с 3 стадии рекомендуется комбинация с лучевой и химиотерапией, в том числе при неоперабельности опухоли.
Лучевая терапия при раке ротоглотки
Лучевая терапия в нашем центре претерпела ряд усовершенствований, благодаря которым все риски были сведены к минимуму. Применяется лучевая терапия с модулированной интенсивностью, то есть пучки проецируются лишь на указанную область ракового поражения. Этот метод гарантирует, что окружающие клетки и органы получат минимальную дозу радиации.
Виды лучевой терапии:
- дистанционная лучевая терапия;
- 3D-конформное облучение;
- модулированная по интенсивности лучевая терапия (IMRT);
Лучевая терапия в нашей клинике применяется как в качестве самостоятельного курса, так и в комбинации с химиотерапией и хирургическим лечением.
Хирургическое вмешательство
Вмешательство хирургов требуется на начальном этапе рака, когда опухоль операбельна. Затем может следовать лучевая или химиотерапия. Обычно при раке ротоглотки делается разрез в области шеи или челюсти. Количество удаленной ткани зависит от размеров опухоли. Также могут быть удалены лимфатические узлы шеи. Послеоперационное облучение направлено на уничтожение возможных оставшихся злокачественных клеток.
Химиотерапия при раке ротоглотки
Подразумевает использование противоопухолевых (цитотоксических) препаратов для уничтожения раковых клеток. При раке ротоглотки используют обычно препараты платины и таксаны.
Таргетная терапия — это лечение препаратами, которые поражают только раковые клетки. Без доступа к питательным веществам опухоли перестают разрастаться и погибают. Это их главное преимущество перед другими видами лечения. В таргетной терапии опухоли используют препарат Цетуксимаб.
Фотодинамическая терапия
Представляет собой инновационную методику лечения и диагностики злокачественных новообразований, которая включает применение фотосенсибилизирующих веществ и лазерного облучения пораженных раком тканей.
Профилактические мероприятия после лечения рака ротоглотки
Ранее начало лечения, его непрерывность, комплексный характер, учет индивидуальности больного, возвращение пациента к активному труду.
Дальнейшее ведение
После проведенного лечения больные нуждаются в тщательном регулярном и длительном наблюдении.
Сроки наблюдения:
первые полгода – ежемесячно;
вторые полгода – через 1,5–2 месяца;
второй – третий год – через 3месяца;
четвертый-пятый год – через 4–6 месяцев;
после пяти лет – через 6–12 месяцев.
Индикаторы эффективности лечения
Оценка эффективности лечения проводится на основании следующих методов исследования:
1. Пальпация лимфатических узлов подчелюстной области и шеи с двух сторон (от сосцевидного отростка до ключицы).
2. Орофарингоскопия, ларинго- и гипофарингоскопия (зеркальная или эндоскопия).
3. КТ или МРТ по показаниям.
4.. УЗИ л/узлов шеи.
Критерии оценки
Эффект от проведенного лечения оценивается по критериям ВОЗ:
1. Полный эффект – исчезновение всех очагов поражения на срок не менее 4х недель.
2. Частичный эффект – большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
3. Стабилизация (без изменений) - уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения.
4. Прогрессирование - увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения.
Осложнения противоопухолевого лечения рака ротоглотки и их коррекция.
Качество жизни пациента, перенесшего лечение по поводу рака ротоглотки, определяется восстановлением адекватного питания, а также функций дыхания и речи. Залогом успешной реабилитации пациентов после хирургического удаления рака ротоглотки является адекватное одномоментное восстановление образующегося дефекта тканей, первичное заживление операционной раны (хирургическая техника, антибактериальная профилактика, рациональное ведение послеоперационного периода). При этом в ранние сроки после операции у больных удается восстановить глотание, естественный приём пищи и адекватное дыхание. Для восстановления речи при необходимости проводятся занятия с логопедом, психологом, применяются программы психопрофилактики.
Прогноз заболевания
Прогноз зависит от стадии опухолевого процесса, чувствительности опухоли к химиолучевому лечению, ассоциации опухоли с HPV (папиллома вирус человека). Наиболее важными факторами прогноза при раке ротоглотки являются эффективность химиолучевого лечения первичной опухоли и региональных метастазов, а также степень лечебного патоморфоза в опухолевых узлах, что определяется после операции. При IV степени лечебного патоморфоза выживаемость достигает 100 %, при II–III степени – около 60 %. Эффективность химиолучевого лечения при раке ротоглотки выше в отношении первичной опухоли (около 80 % полных регрессий), чем в отношении регионарных метастазов (около 40 % полных регрессий). Показано, что при HPV-ассоциированном раке ротоглотки прогноз лучше, чем при отсутствии вируса в опухолевой ткани. Прогноз ухудшается при возникновении метастазов. При достижении полной регрессии новообразования в результате химиолучевого лечения показано регулярное наблюдение и обследование пациентов с целью своевременного выполнения хирургического вмешательства в случае возникновения рецидива заболевания.
Профилактические меры по предупреждению рака:
• полноценный рацион, отказ от жареной, копченой пищи;
• сбалансированное питание с большим количеством зелени, фруктов, овощей, орехов;
• отказ от сигарет и алкогольных напитков;
• отдых в активной форме, подвижный образ жизни;
• регулярные профилактические осмотры, сдача общего анализа крови раз в год;
• регулярное посещение стоматолога, гигиена полости рта;
• отказ от работы на вредных производствах.
Филиалы и отделения, в которых лечат рак ротоглотки
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Цитология (гистология) биопсии полости рта, ротоглотки при опухоли
Цитология (гистология) биопсии полости рта, ротоглотки при опухоли
Зернисто-клеточная опухоль в большинстве случаев локализуется на языке, но также может обнаруживаться в гортани и трахее. Липома, зрелая опухоль, происходящая из жировой ткани, в редких случаях может происходить из слизистой полости носа. Травматическая неврома обычно имеет рыхлую фиброзно-сосудистую строму, в которой беспорядочно расположены нервные волокна, чаще всего она возникает после удаления зуба или другой травмы.
Невромы слизистых оболочек часто возникают при синдроме множественной эндокринной неоплазии и представлены множественными подслизистыми узелками, состоящими из переплетенных нервных волокон с утолщенным периневрием. Палисадная инкапсулированная неврома (солитарная ограниченная неврома) представляет собой солитарный узел разросшихся шванновских клеток с четкими границами (S-100 положителен), для которого характерно палисадное расположение ядер клеток и наличие редких включенных аксонов. Нейрофиброма состоит из вытянутых шванновских клеток с извитыми ядрами и различным количеством фиброзной стромы с редкими аксонами.
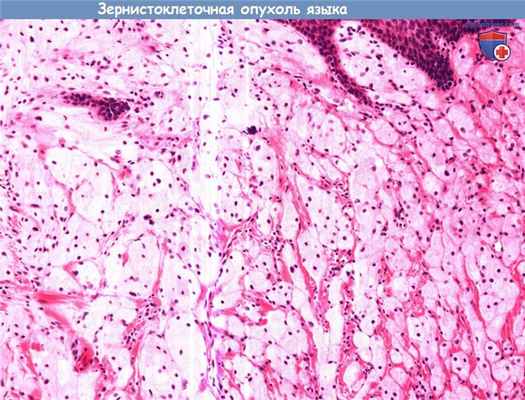
Зернистоклеточная опухоль в большинстве случаев возникает на языке, но также может встречаться в гортани и трахее.
Она состоит из плохо очерченных скоплений круглых или веретенообразных клеток с мелкими ядрами и обильной зернистой цитоплазмой (с большим количеством лизосом),
S-100 и ШИК-реакция положительны.
Одонтогенные опухоли происходят из структур, участвующих в формировании зубочелюстной системы. Амеобластома представляет собой доброкачественную опухоль, происходящую из эмалевого органа.
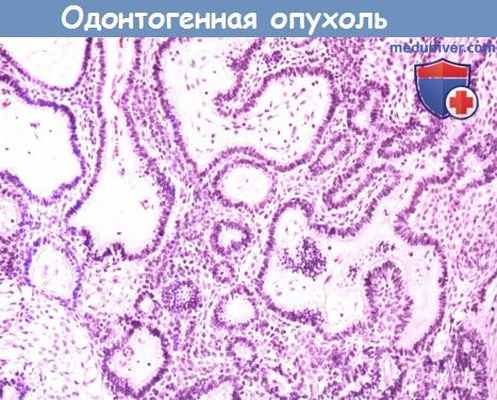
Одонтогенные опухоли происходят из структур, участвующих в формировании зубочелюстной системы.
Амелобластома представляет собой доброкачественную опухоль, происходящую из эмалевого органа (продуцирующего зубную эмаль).
Гистологически для нее характерно наличие неправильных участков эпителия с типичными удлиненными базальными клетками, цитоплазма и ядра которых содержат вакуоли.
Центральные эпителиальные клетки с нормальной цитоплазмой расположены достаточно свободно, формируя сеть звездчатых клеток эмалевого органа.
Амелобластическая фиброма является доброкачественной опухолью, состоящей из амелобластических эпителиальных островков, располагающихся внутри миксоидной стромы, содержащей звездчатые фибробласты. Миксоидная строма по своему строению подобна эмбриональной пульпе зуба. Злокачественным вариантом данных опухолей является амелобластическая карцинома, в которой амелобластический эпителий характеризуется атипией, активным митозом, некрозом, инвазией; а также амелобластическая фибросаркома, в которой доброкачественный амелобластический эпителий сплетается со злокачественными эктомезенхимальными тканями.
Кератогенные одонтогенные опухоли (одонтогенные кератокисты), чаще всего локализующиеся в верхней челюсти, представляют собой кистозные образования, выстланные паракератинизирующим плоским эпителием, у которого базальные клетки ориентированы в сторону от базальной мембраны и складчатой внутренней поверхности кисты.
а) Новообразования эпителиального слоя. Плоскоклеточные папилломы являются доброкачественными эпителиальными опухолями слизистой полости рта, связанными с инфекцией ВПЧ. Для них характерна папиллярная структура с центральным сосудисто-волокнистым ядром и утолщенной эпителиальной выстилкой с признаками кератинизации. Плоские бородавки, также вызываемые ВПЧ, характеризуются выраженным утолщением эпителия с гипергранулезом и гиперкератозом; в верхних слоях располагаются пораженные вирусом клетки (койлоциты). Койлоциты характеризуются экзофитным ростом и наличием эпителиальных складок, но отсутствием типичной папиллярной структуры.
Остроконечные кондиломы возникают при поражении клеток эпителия вирусом папилломы человека; характерны выраженный койлоцитоз и наличие округлых образований гиперплазированного эпителия. Фокальная эпителиальная гиперплазия характеризуется множественными папилломами слизистой оболочки щек и языка, образующихся также в результате инфицирования ВПЧ. Кератоакантома представляет собой кератинизирующее заболевание кожи и слизистой оболочки губ. Для нее характерен быстрый рост и наличие в центре впадины, заполненной некротизированными кератиновыми массами. Гистологически определяется определенная степень плоскоклеточной атипии без инфильтрации.
Волосатая лейкоплакия характеризуется появлением на боковой поверхности языка веррукозных гиперкератозных бляшек с четко очерченными краями. Чаще всего она возникает у ВИЧ-инфицированных вследствие присоединения вируса Эпштейна-Барр. Морфологически волосатая лейкоплакия характеризуется гиперкератозом, паракератозом, наличием койлоцитов, отеком межклеточного пространства, вирусными включениями в ядрах базофилов. Фрикционный кератоз характеризуется наличием белых гиперкератозных линий на слизистой поверхности щек, чаще всего на уровне смыкания зубов; отмечается поверхностная кератини-зация и умеренное воспаление.
Для лейкоэдемы характерно наличие полупрозрачных белых или сероватых бляшек на слизистой оболочке щек с двух сторон, при микроскопии определяются сетчатые отложения кератина с отеком межклеточного пространства. При белом губчатом невусе на слизистой щек или губ образуются белые кератиновые макулы и бляшки, при микроскопии визуализируется отек межклеточного пространства шиповатого слоя. Причиной актинического хейлита является избыточное воздействие солнечных лучей. Он характеризуется атрофией плоского эпителия, дегенерацией и хроническим воспалением собственной пластинки вследствие влияния на них солнечного света.
Наиболее распространенным злокачественным новообразованием верхних отделов дыхательного и пищеварительного трактов является плоскоклеточный рак. Им страдают и мужчины, и женщины, а частота встречаемости зависит от местного воздействия канцерогенных факторов (курение, алкоголь, промышленное загрязнение, возможно, влияние ВПЧ).
К предраковым заболеваниям полости рта и гортани относятся лейкоплакия (четко очерченное белесоватое образование, возвышающееся над слизистой оболочкой), эритроплакия (красное пятно неправильной формы), а также их сочетание (пятнистая лейкоплакия). В большинстве случаев при патоморфологическом исследовании тканей лейкоплакии обнаруживается лишь гиперплазия плоского эпителия, но в некоторых случаях выявляют ту или иную степень дисплазии. При эритроплакии, напротив, почти в каждом случае обнаруживаются признаки дисплазии, озлокачествление происходит гораздо чаще.
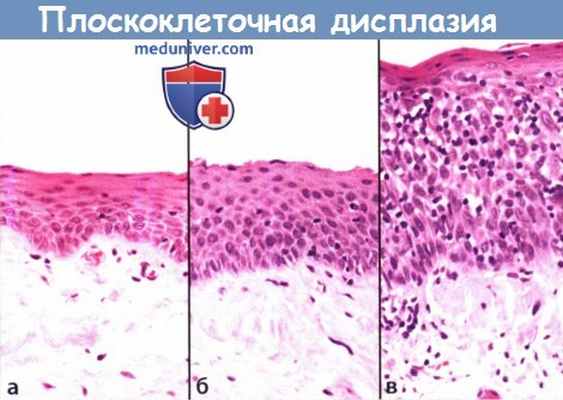
Плоскоклеточная дисплазия:
(а) Слабая дисплазия. Цитологические и архитектонические изменения ограничены нижней третью эпителия.
(б) Умеренная дисплазия. Изменения затрагивают среднюю треть, (в) Выраженная дисплазия. Изменения затрагивают более двух третей эпителия.
Для плоскоклеточной дисплазии характерны как изменения клеточной архитектоники (нарушение клеточной стратификации, потеря полярности клеток, наличие дискератоза, повышение интенсивности митоза), так и клеточного строения (анизоцитоз, полиморфизм ядер, анизонуклеоз, клеточный полиморфизм, ядерная гиперхромазия, повышение соотношения ядро-цитоплазма). Классификация предраковых состояний ВОЗ 2005 выделяет следующие категории:
• Плоскоклеточная гиперплазия: повышение количества шиповатых клеток (акантоз) и/или базальных и парабазальных клеток (гиперплазия базальных клеток) с регулярной стратификацией и созреванием;
• Слабая плоскоклеточная дисплазия.
• Умеренная плоскоклеточная дисплазия.
• Выраженная плоскоклеточная дисплазия.
• Плоскоклеточный рак in situ: поражение всей толщи эпителиального слоя с атипичными поверхностными митозами в отсутствие видимой инвазии.
Простая гиперплазия малигнизируется с вероятностью менее 1%, в то время как тяжелая дисплазия перерождается в злокачественную опухоль в 15-25% случаев.
б) Воспалительные эпителиальные заболевания. Красный плоский лишай представляет собой аутоиммунный мукозит с выраженным хроническим воспалением субэпителиального слоя и изменениями в базальном слое. Происходит баллонная дегенерация эпителиальных клеток и апоптоз единичных клеток, в результате чего образуются характерные тела Сиватта. При иммунофлюоресцентном анализе определяется отложение фибриногена вдоль базальной мембраны. Формирующиеся воспалительные язвы слизистой оболочки характеризуются образованием выраженных грануляций, окруженных эритематозным гиперпластическим эпителием. Для исключения дисплазии и плоскоклеточного рака необходимо гистологическое исследование пораженных тканей.
Обыкновенная пузырчатка представляет собой аутоиммунное воспалительное везикулобуллезное заболевание слизистой оболочки полости рта с характерным сетчатым отложением в межклеточном пространстве иммуноглобулинов и комплемента, которые определяются при иммунофлюресцентном анализе. Пузыри образуются интраэпителиально, базальный слой остается интактным (супрабазальные пузыри). Пемфигоид слизистых оболочек, еще один аутоимунный микозит, характеризуется формированием пузырей в субэпителиальном слое вследствие отложения иммуноглобулинов и комплемента вдоль базальной мембраны.
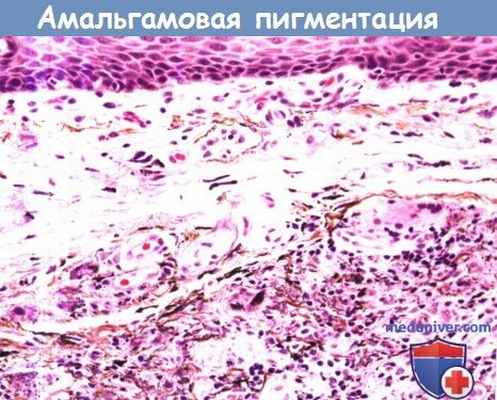
Амальгамовая пигментация характеризуется появлением на слизистой щек макул серого цвета.
Причиной этого является отложение на слизистой оболочке тяжелых металлов, содержащихся в пломбировочном материале зубов.
При микроскопии определяются темно-коричневые или черные тельца, расположенные вдоль сосудов и в собственной пластинке эпителия.
Амальгамовая пигментация характеризуется появлением на слизистой щек макул серого цвета. Причиной является отложение на слизистой оболочке тяжелых металлов, содержащихся в пломбировочном материале зубов.
К другим пигментным эпителиальным заболеваниям относится меланотическое пятно на слизистой полости рта, являющееся аналогом веснушек на коже. Меланотическое пятно образуется из-за повышенного отложения меланина в базальном слое здоровой слизистой оболочки. Слизистый меланотический невус схож с кожным невусом, появляется за счет четко очерченного субэпителиального скопления цитологически доброкачественных скоплений меланоцитов. Меланотическая нейроэктодермальная опухоль у грудных детей (меланотическая прогонома) представляет собой врожденную опухоль, развивающуюся из клеток нервного гребня.
Может локализоваться в полости рта, других областях лицевого скелета, головном мозге, коже, средостении, придатках яичка, матке и других. Микроскопически в плотной, васкуляризированной фиброзной строме определяются мелкие нейробласты и более крупные, мелатонин-содержащие эпителиальные клетки. Иммуногистохимически опухоль характеризуется полифенотипической экспрессией нервных, меланоцитарных и эпителиальных маркеров. Описание меланомы слизистых оболочек приводилось в разделе об опухолях полости носа и околоносовых пазух.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гистологическое исследование опухолеподобных образований полости рта в Барнауле
Исследование опухолеподобных образований полости рта помогает обнаружить изменения в строении нормальных тканей, выявить опухолевые клетки, определить степень их злокачественности. На основании данных гистологии специалист подбирает адекватное лечение, а также может контролировать терапию.
Приём и исследование биоматериала
Когда нужно сдавать анализ Гистологическое исследование опухолеподобных образований полости рта?
- Подтверждение или опровержение диагноза рак органов ротовой полости после проведения первичных методов исследования;
- Для определения вида опухоли и степени ее злокачественности;
- Для контроля эффективности терапии.
Подробное описание исследования
Злокачественные опухолевые образования слизистой полости рта составляют до 5 % в структуре общеонкологической заболеваемости в России.
Пятилетняя выживаемость после лечения составляет всего около 50 %. В связи с этим ранняя диагностика рака слизистой оболочки полости рта становятся крайне актуальной.
Основными факторами риска развития рака полости рта являются:
- Курение;
- Хроническое злоупотребление алкоголем;
- Жевание различных смесей, оказывающих наркотическое и психотропное воздействие;
- Хронические воспалительные процессы во рту и на губах: лейкоплакия, эритроплакия, хейлит, кариес;
- Длительная травматизация слизистой оболочки полости рта (разрушенными зубами и их корнями, некачественно изготовленными протезами).
К облигатному предраку (перерождается без адекватной терапии) относят внутриэпидермальный рак или болезнь Боуэна, к факультативному (редко переходящий в злокачественные процессы) — папилломы ротовой и околоротовой полости, постлучевой стоматит, язвенные поражения, некоторые проявления красной системной волчанки и плоского лишая.
Злокачественные образования полости рта могут быть в виде язв, инфильтратов или папиллом. Язвы, чаще неправильной формы с неровными кровоточащими краями. Инфильтраты определяются как плотные бугры в полости рта, болезненные при надавливании. Папилломы выступают над поверхностью слизистой и растут медленнее, чем остальные формы.
В основном встречается плоскоклеточный рак (перерождение клеток слизистой), реже — рак из слюнных желез.
Рак верхнего нёба и слизистой задних отделов полости рта протекает тяжелее и дает метастазы в лимфатические узлы чаще.
В основном больные жалуются на:
- Болевые ощущения в области рта;
- Незаживающие язвы;
- Зловонный запах изо рта;
- Кровотечения;
- Затруднение приема пищи;
- Припухлость и отечность.
Как правило, опухолевые образования слизистой полости рта характеризуются быстрым ростом и поражают соседние органы и ткани.
Основным методом дифференциальной диагностики, является аспирационная биопсия — взятие тканей — или соскоб из патологического очага с последующим морфологическим исследованием отобранного материала, а также макроскопия с использованием красителя.
Взятие материала проводится при помощи специальной иглы для биопсии, под контролем УЗИ. Исследование позволяет подтвердить или уточнить поставленный диагноз, отследить динамику роста образования и проанализировать изменения, произошедшие в ходе терапии.
В ходе гистологического исследования оценивается три показателя:
- Размер опухоли и степень ее распространения (Т)
Где, Т0 — опухоль не обнаружена, Т1 — размеры опухоли до 2 см, Т2 — от 2 до 4 см. Т3 — более 4 см.
Где, N0 — отсутствие метастазов, N1 — метастазы не более 3 см в наибольшем измерении, N2 — метастазы от 3 до 6 см, N3 — метастазы размером более 6 см.
Где, Мх — наличие отдаленных метастазов оценить невозможно, М0 — отдаленных метастазов нет, М1 — наличие отдаленных метастазов.
РАК РОТОВОЙ ПОЛОСТИ
Давно известно, что вирус папилломы человека может привести к развитию опухолей головы и шеи. Но последние открытия ученых доказали, что для пациентов с положительным ВПЧ-статусом эффективность лучевой терапии выше, чем для больных с отрицательным ВПЧ-статусом. Более того, интенсивность радиотерапии для пациентов с положительным ВПЧ-статусом может быть снижена. Как следствие, побочные эффекты будут менее выражены, что положительно повлияет на качество жизни больного.
Рак ротовой полости – злокачественная опухоль, происходящая из слизистой ротовой полости. В эту группу входят рак тела языка, дна ротовой полости, щеки, десны, твердого неба и небно-языковой дужки, слюнных желез. Заболевание проявляется длительно незаживающими язвами полости рта или разрастанием тканей.
Визуально рак ротовой полости принимает разные формы. Заболевание делят на три группы в зависимости от внешнего вида злокачественной опухоли: язвенная форма, узловатая форма и папиллярная форма. В случае язвенной формы очаг болезни представляет незаживающую язву на слизистой рта; язва быстро увеличивается. При узелковой форме происходит образование плотных узелков, имеющих четкую форму и увеличивающихся в размерах. В случае папиллярной формы опухоль представляет собой плотный нарост, который свисает в полость рта; этот вид поддается лечению лучше других, потому что не распространяется на другие близлежащие ткани.
Рак дна полости рта. Этот вид рака развивается приблизительно в 20% случаев заболеваний полости рта. Чаще всего образуется безболезненная язва с неровными краями. В окружающих тканях может наблюдаться ороговение слизистой (лейкоплакия) — появляется либо после язвы, либо предшествует ей. В некоторых случаях язва локализуется только на половине дна полости рта. Опухоль может метастазировать в другие органы. Нельзя пренебрегать такими симптомами, как боль в ухе, запах изо рта, трудности с жеванием или глотанием, изменение вкуса знакомых блюд. Все эти признаки — повод срочно обратиться к онкологу.
Рак неба — злокачественная опухоль твердых и мягких тканей свода полости рта. Рак верхнего неба — это редкое заболевание; развивается, в основном, как метастаз рака головы или шеи. В зависимости от локализации опухоли различают рак мягкого неба и рак твердого неба. На ранних стадиях рак верхнего неба развивается бессимптомно. На поздней стадии появляются уплотнения, покрытые язвами и бляшками, ощущается боль в ротовой полости, в висках и скулах, нарушаются функции жевания и глотания.
Диагностика
При беседе с пациентом онколог LISOD расспросит о появившихся симптомах, факторах риска и перенесенных заболеваниях. После этого он осмотрит голову, шею, полость рта, прощупает лимфатические узлы.
Клиническое распознавание плоскоклеточного рака слизистой оболочки полости рта основано на знании особенностей развития этой формы злокачественной опухоли и не вызывает больших трудностей. Необходима оценка локализации опухоли, ее размеров, степени распространения и клинической формы роста. До настоящего времени степень распространения опухоли определяется визуально и с помощью инструментальных и аппаратных методов диагностики.
Вторичное поражение опухолью костей лицевого скелета выявляют с помощью рентгенологического метода исследования.
Задачей морфологического метода исследования является определение опухолевой принадлежности биопсийного материала, гистологического строения злокачественного новообразования, дифференцировки плоскоклеточного рака, распространенности опухолевой инфильтрации в окружающие ткани и сосуды. Все эти признаки имеют значение для прогнозирования течения заболевания и выбора метода лечения.
Цитологический метод имеет особое значение для дифференциальной диагностики небольших по размеру опухолей и предопухолевых заболеваний.
Диагностика регионарных метастазов, как правило, не представляет трудностей. Для прогнозирования течения заболевания и выбора наиболее рационального метода лечения необходима оценка количества регионарных метастазов и их локализации в соответствующих группах лимфатических узлов шеи, что определяется пальпаторно и с помощью ультразвукового сканирования. Цитологическое исследование пунктатов из метастатического узла позволяет в 80% случаев поставить правильный диагноз.
Диагностика отдаленных метастазов требует исследования органов наиболее часто поражаемых при плоскоклеточном раке. Это рентгенография органов грудной клетки, функциональное исследование печени (биохимический анализ крови, радиоизотопное исследование), ультразвуковое исследование печени.
Биопсия – взятие кусочка ткани для исследования с целью подтверждения диагноза опухоли. Материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
Анализ периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови можно заподозрить поражение печени и костей.
Рентгенография грудной клетки дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе.
Компьютерная томография (КТ), иногда с дополнительным введением контрастного вещества, помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.
Проведение всестороннего обследования дает возможность выявить распространенность опухолевого процесса и определить стадию опухоли – от 0 до IV. Стадия 0 означает самую раннюю фазу развития рака, когда опухоль еще не вышла за пределы слизистой оболочки полости рта. Возрастание стадии указывает на большую распространенность процесса. Под стадией IV подразумевается поражение отдаленных от первичной опухоли органов.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков со стационарных телефонов по Украине)
- или +38 044 520 94 00 – ежедневно с 08:00 до 20:00.
При лечении больных раком полости рта и ротоглотки в LISOD используют хирургический, лучевой и лекарственный методы. В зависимости от стадии опухоли применяют один или несколько методов терапии.
Для хирургического лечения опухолей полости рта и ротоглотки могут быть проведены различные операции с учетом уточнения местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных вмешательств с целью восстановления утраченных функций.
У больных с подвижной опухолью в полости рта выполняется удаление опухоли без иссечения костной ткани. В случае ограниченной подвижности опухоли и отсутствии изменений в кости (на рентгеновских снимках) производится удаление опухоли вместе с частью челюсти. Явное поражение челюсти, видимое на рентгенограммах, требует более широкого иссечения костной ткани.
Злокачественные опухоли полости рта часто распространяются в лимфатические узлы шеи. В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным – вплоть до удаления мышц, нервов и сосудов.
Лучевая терапия может быть основным методом лечения у больных с небольшими опухолями полости рта и ротоглотки. У пациентов с опухолями значительных размеров лучевой метод используют наряду с операцией для уничтожения оставшихся опухолевых клеток. Лучевую терапию также применяют для облегчения боли, прекращения кровотечения, устранения затрудненного глотания.

Лучевой терапевт. Клинический онколог. Израиль
Записаться на прием
Под химиотерапией подразумевается применение противоопухолевых препаратов. Метод используется перед операцией или лучевой терапией для сокращения размеров опухоли. В ряде случаев химиотерапию применяют в сочетании с облучением или операцией. Препараты химиотерапии для лечения рака полости рта используют как в отдельности, так и в комбинации для усиления противоопухолевого эффекта.
Необходимо знать, что после проведенного лечения по поводу рака полости рта у больного могут возникнуть проблемы с речью и глотанием. Специалисты (логопед, диетолог) проконсультируют и назначат соответствующие процедуры для устранения проблемы. У больных, перенесших лечение по поводу злокачественных опухолей полости рта, имеется повышенный риск развития рецидива или новой опухоли. Рецидивы обычно возникают в течение первых 2 лет после окончания лечения, поэтому пациенты должны находиться под тщательным врачебным наблюдением и проходить обследование.
У 30-40% пациентов, получавших лучевую терапию, могут быть низкие уровни гормонов щитовидной железы. Таким пациентам показана консультация эндокринолога и назначение соответствующей терапии. Доказано, что у больных, перенесших лечение по поводу рака полости рта, имеется повышенный риск развития рецидива или новой опухоли, если они курят или злоупотребляют алкогольными напитками. Поэтому настоятельно рекомендуем избавиться от этих привычек.
Симптомы
Первым проявлением рака ротовой полости может быть длительное наличие изъязвления слизистой ротовой полости. Ифильтрация мышц языка может нарушать глотание и речь. Обструкция протока околоушной железы вызывает ее увеличение и болезненность. Вовлечение нервов сопровождается болью с иррадиацией в ухо.
Факторы риска
- Курение: чаще всего рак языка встречается у курящих людей; чем больше стаж курения, тем выше риск заболеть раком языка.
- Жевание табака.
- Злоупотребление алкоголем.
- Несоблюдение гигиены ротовой полости.
- Постоянная травматизация слизистой зубами или протезами.
Профилактика
Лучший метод профилактики рака полости рта – это периодический осмотр своего рта и глотки. Помните, что выявление рака на ранней стадии позволяет надеяться на успех лечения. К сожалению, несмотря на довольно простое самообследование, которое помогло бы предупредить переход рака полости рта в более тяжелые формы, почти всегда пациент обращается за помощью к врачу, когда рак находится на поздних стадиях.
Большинство случаев рака полости рта можно предотвратить, если избегать воздействия известных факторов риска. Табак и курение являются наиболее важными факторами риска в развитии этого заболевания. Лучшее решение для всех людей – не начинать курить, не употреблять спиртные напитки или же резко ограничить их употребление.
Если же человек курит и употребляет алкоголь даже в течение длительного времени, то отказ от этих привычек в значительной степени снизит риск возникновения болезни. Полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола также будет способствовать снижению риска возникновения рака полости рта.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Стандартные рекомендации: оперативное вмешательство (частичная резекция языка +/- диссекция лимфоузлов шеи одно- или двусторонняя) с последующей лучевой терапией. Если есть возможность проведения брахитерапии, то есть внедрения радиоактивных источников непосредственно в опухоль – возможно сочетание такого лечения с наружным облучением языка и шеи даже без оперативного вмешательства.
Подведена максимальная доза, и продолжение лучевой терапии не показано. В случае если имеется продолжающаяся болезнь – следует взвесить оперативное лечение (salvage surgery). Если случай будет расценен как неоперабельный – химиотерапия.
Продолжать химиотерапию, оценивать ее эффективность, вовремя менять протоколы, если не реагирует. При прогрессии заболевания и невозможности принимать пищу - питательная гастростома, иногда необходима трахеостома, - при закрытии верхних дыхательных путей опухолью.
Читайте также:
