Диастемомиелия. Платибазия. Сирингомиелия.
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Сирингомиелия - клинический синдром , характеризующийся поражением спинного мозга , хроническим, медленно прогрессирующим течением, преобладающими расстройствами чувствительности .
Заболевание характеризуется образованием в спинном мозге полостей, вызывающих прогрессирующую миелопатию . Полости обычно располагаются в нижнешейном и верхнегрудном отделах спинного мозга или в верхнешейном отделе с распространением на продолговатый мозг и варолиев мост ( сирингобульбия ). Реже поражается поясничный от дел спинного мозга или весь спинной мозг.
Сирингомиелия может быть следствием пороков развития в области задней черепной ямки и большого затылочного отверстия или приобретенных заболеваний. Более чем в половине случаев сирингомиелия сочетается с синдромом Арнольда-Киари .
При синдроме Арнольда-Киари I типа миндалины мозжечка через большое затылочное отверстие смещаются в шейный отдел позвоночного канала. Если помимо этого находят выпячивание мозговых оболочек ( менингоцеле ) или мозговых оболочек вместе со спинным мозгом ( миеломенингоцеле ) через не полностью заросший позвоночный канал, то говорят о синдроме Арнольда-Киари II типа.
Другими пороками развития, сочетающимися с сирингомиелией, могут быть платибазия , атрезия отверстия Мажанди и синдром Денди-Уокера (заращение отверстий Мажанди и Лушки , сопровождающееся гидроцефалией , гипоплазией мозжечка и образованием кист в задней черепной ямке ).
Приобретенными заболеваниями, приводящими к сирингомиелии, бывают интрамедуллярные опухоли спинного мозга , травмы спинного мозга , хронический арахноидит при туберкулезе или других воспалительных заболеваниях. Встречаются идиопатические случаи.
Полагают, что сирингомиелия развивается вследствие нарушения оттока СМЖ из четвертого желудочка в субарахноидальное пространство при обструкции отверстия Мажанди и отверстия Лушки . В результате головной мозг давит на шейный отдел спинного мозга, что и приводит к образованию полостей. Однако сирингомиелия может развиваться и без обструкции отверстий. Это означает, что другие обстоятельства, например нарушение тока СМЖ вверх в позвоночном канале, тоже могут иметь важное значение.
При синдроме Арнольда-Киари полости сообщаются с субарахноидальным пространством , а заполняющая их жидкость по составу напоминает СМЖ. Напротив, при многих приобретенных случаях сирингомиелии полости не сообщаются с субарахноидальным пространством, а жидкость богата белком.
Раньше различали "истинную" сирингомиелию, при которой полости не были связаны с центральным каналом, и гидромиелию , обусловленную расширением центрального канала. Однако полезнее различать формы заболевания в зависимости от того, сообщаются ли полости с субарахноидальным пространством.
В типичных случаях сирингомиелия проявляется центральным спинальным синдромом с диссоциированной анестезией , слабостью и арефлексией в руках . Нарушается болевая и температурная чувствительность на задней части шеи, надплечьях и в плечах (по типу накидки) или в кистях. Вибрационная и проприоцептивная чувствительность в большинстве случаев остается сохранной. Как правило, чувствительность нарушается сначала на одной стороне. Слабость мышц шеи , плечевого пояса , рук и кистей или исчезновение рефлексов означает распространение полостей на передние рога . По мере увеличения полостей появляется спастичность и слабость в ногах , нарушается функция тазовых органов , иногда появляется синдром Горнера . Часто находят кифосколиоз . Некоторые больные отмечают онемение лица и гипестезию лица , что объясняется повреждением спинномозгового пути тройничного нерва (уровень сегмента С2 и выше).
Заболевание часто начинается исподволь в подростковом или юношеском возрасте и постепенно прогрессирует. Прогрессирование заболевания может внезапно прекратиться на несколько лет. Начало заболевания или внезапное ухудшение может быть спровоцировано травмой, мануальной терапией на шейном отделе позвоночника, растяжением шеи или сильным кашлем. Сирингобульбия может быстро прогрессировать.
МРТ позволяет увидеть сирингомиелические полости и сопутствующее увеличение спинного мозга ( рис. 373.9 ). Во всех случаях проводят МРТ головного мозга и всех отделов спинного мозга, что позволяет установить распространенность полостей, оценить состояние образований задней черепной ямки и диагностировать гидроцефалию . Если причина сирингомиелии не ясна, то проводят МРТ с контрастированием. Это позволяет обнаружить опухоль спинного мозга, поскольку она накапливает контрастное вещество.
ЛЕЧЕНИЕ. Лечение хирургическое. При мозжечковом вклинении показана декомпрессия задней черепной ямки . Для этого проводят субокципитальную трепанацию черепа, ламинэктомию на верхнешейном уровне и трансплантацию лоскута твердой мозговой оболочки . При нарушении оттока из четвертого желудочка расширяют отверстие, соединяющее его с субарахноидальным пространством . При больших полостях некоторые хирурги рекомендуют проводить декомпрессию самой полости. Однако целесообразность такой операции не изучена, а осложнения возможны. При синдроме Арнольда-Киари с гидроцефалией сначала показано шунтирование, а затем хирургическое лечение сирингомиелии. Эффективность операций высока: в большинстве случаев прогрессирование заболевания прекращается, а в некоторых случаях неврологические нарушения уменьшаются. При посттравматической или постинфекционной сирингомиелии устанавливают шунт между полостью и субарахноидальным пространством. При сирингомиелии, обусловленной интрамедуллярной опухолью , показано удаление опухоли: декомпрессия полости вызывает лишь временное улучшение.
Глава 18
(внутриутробные инфекции, интоксикации, травма) и ряда других.
Характер возникающих при этом аномалий во многом зависит от фазы развития нервной
системы: стадии формирования нервной трубки (3,5—4 нед), стадии формирования
мозговых пузырей (4—5 нед), стадии формирования коры большого мозга (6—8 нед) и т.д.
Вследствие этих причин могут возникать разнообразные дефекты развития головного и
спинного мозга, дефекты развития черепа и позвоночника. Эти пороки могут встречаться
изолированно или в различных сочетаниях.
В этом разделе мы остановимся лишь на наиболее часто встречающихся пороках развития
нервной системы, черепа и позвоночника, требующих хирургической коррекции.
18.1. Пороки развития черепа
Пороки развития черепа могут проявляться в несоответствии размера черепа и объема
мозга и наличии внешних уродств (краниосиностоз, гипертелоризм); в неполном смыкании
костей черепа и позвоночного канала с формированием дефектов, через которые может
выпячиваться содержимое черепа и позвоночного канала (мозговые и спинномозговые
грыжи); в деформации черепа, приводящей к сдавливанию важных мозговых структур
(платибазия, базиллярная импрессия).
В первые годы жизни ребенка масса мозга продолжает увеличиваться и увеличивается
объем головы. К одному году размер головы ребенка составляет 90 %, а к 6 годам 95 % от
размера головы взрослого человека. Черепные швы закрываются только к 12—14 годам
жизни. Если процесс закрытия швов нарушается и наступает их раннее окостенение, то
череп ребенка перестает увеличиваться, что в случаях выраженной патологии может
привести к тяжелому повреждению мозга. Возможно преждевременное закрытие всех швов
черепа. Однако нередко отмечается преждевременное заращение отдельных швов:
венечного, сагиттального и др., что приводит к выраженной деформации черепа. Различают
несколько форм краниостеноза.
Этот вид краниостеноза возникает вследствие преждевременно заросшего сагиттального
шва. В этом случае прекращается увеличение размера черепа в поперечном направлении и
продолжается в направлении спереди назад.
При одностороннем преждевременном закрытии венечного шва отмечаются уплощение
лба, недоразвитие глазницы и приподнимание ее орбитального края – плагиоцефалия (от
греч. plagios – косой).
При краниостенозе, помимо описанных видов деформации черепа, могут наблюдаться
симптомы поражения мозга. Они бывают наиболее выражены при преждевременном
окостенении нескольких швов, когда несоответствие увеличивающегося в размере мозга и
остановившегося в своем развитии черепа может достигнуть крайней степени
В этих случаях на первый план выступают симптомы внутричерепной гипертензии: головная
боль, рвота, застойные явления на глазном дне, приводящие к снижению зрения,
общемозговые явления. При краниографическом исследовании определяются характерные
признаки краниостеноза: заращение швов, отсутствие родничков и выраженные пальцевые
Хирургическое лечение. Наиболее распространенным видом лечения краниостеноза
является резекция кости по ходу окостеневших швов, что позволяет добиться увеличения
При выраженных деформациях черепа в последнее время широко используются
реконструктивные операции, характер которых определяется типом краниостеноза.
Так, при брахицефалии, вызванной преждевременным заращением венечного шва,
осуществляется так называемое Фронтоорбитальное выдвижение. С этой целью
формируются два костных блока, состоящих из орбитального края и лобной кости, которые
перемешаются кпереди и фиксируются проволочными швами или специальными
При скафоцефалии и акроцефалии («башенный» череп) требуется более сложная
реконструкция черепа. При болезни Крузона производится наиболее сложная хирургическая
коррекция сочетанных аномалий мозгового и лицевого черепа, включающая, помимо
фронтоорбитального выдвижения, еще и перемещение верхней челюсти.
Выполнение описанных реконструктивных операций требует использования специальных
хирургических инструментов: пневмо– и электрокраниотомов, осциллирующих пил,
специальных фрез. Операции при краниостенозе целесообразно производить в первые 3—4
мес жизни с целью предупреждения развития выраженной деформации черепа
18.2. Пороки развития головного мозга
Пороки развития головного и спинного мозга могут быть крайне разнообразными.
Некоторые из них приводят к тяжелой инвалидности или вообще несовместимы с жизнью.
Мы остановимся лишь на наиболее значимых с точки зрения возможных клинических
Лечение сводится к декомпрессии задней черепной ямки, резекции дужек верхних
позвонков, удалению миндалин мозжечка.
18.3. Сочетанные уродства черепа и головного мозга
Платибазия и базиллярная импрессия.
В норме зуб II шейного позвонка располагается ниже этих линий. При выраженной
деформации задних отделов черепа, так называемой базилярной импрессии, значительная
часть зуба располагается выше этих линий. Следствием этой костной аномалии могут быть
перегиб и сдавление продолговатого мозга с развитием опасных для жизни больного
симптомов (нарушение глотания, дыхания, парез конечностей). Несмотря на врожденный
характер аномалии, клинические симптомы могут появляться не только в детском, но и в
зрелом возрасте, когда истощаются компенсаторные возможности.
При появлении симптомов сдавления ствола мозга показано оперативное вмешательство.
Наиболее оправдана в этих случаях резекция зуба II шейного позвонка с использованием
переднего (трансорального) или перед нелатерального доступов.
Грыжевые выпячивания часто достигают больших размеров, кожа резко истончается,
воспаляется, и возникает реальная угроза разрыва грыжевого мешка и интракраниального
Назоорбитальные грыжи нередко сочетаются с дефектами развития лицевого скелета, в
частности с увеличением расстояния между глазницами (гипертелоризм).
Лечение. Хирургическое лечение заключается в выделении грыжевого мешка из мягких
тканей и его иссечении. Важными этапами операции являются тщательная пластика
костного дефекта (костью, мышечным лоскутом) и герметичное зашивание дефекта твердой
мозговой оболочки. Эта часть операции осуществляется посредством трепанации черепа и
подхода области костного дефекта под лобными долями. При сочетании назоорбитальной
грыжи и гипертелоризма выполняется сложная реконструктивная операция, включающая
пластику костного дефекта и сближение глазниц.
Затылочные мозговые грыжи могут содержать крупные синусы твердой мозговой оболочки,
что необходимо иметь в виду при хирургическом вмешательстве.
18.4. Пороки развития позвоночника и спинного мозга
Разделяют две основные формы сирингомиелии – сообщающуюся и несообщающуюся.
Кистозное расширение центрального канала в продолговатом мозге приводит к развитию
Развитие заболевания медленное. Оно характеризуется в первую очередь нарушениями
температурной и болевой чувствительности в области груди, туловища, конечностей. Зона
снижения чувствительности может иметь вид куртки. Одним из характерных проявлений
этих нарушений являются ожоги в области нарушенной чувствительности, на которые
больные часто не обращают внимания Могут развиваться слабость в ногах и некоторые
другие симптомы, обусловленные как сдавлением спинного мозга, так и проявлением
других аномалий развития, часто сочетающихся с сирингомиелией.
Лечение. Единственный метод лечения сирингомиелии – операция, основная цель которой
– устранить компрессию продолговатого и верхних отделов спинного мозга на уровне
краниовертебрального перехода: резекция дужек I и II шейных позвонков и миндалин
мозжечка при мальформации Киари; иссечение стенок или дренирование кисты IV
желудочка при синдроме Дэнди—Уокера и некоторые другие. Эти операции позволяют
нормализовать ликвороциркуляцию и устранить причину болезни – «нагнетание»
спинномозговой жидкости в центральный канал спинного мозга.
Помимо этого, может применяться дренирование кист в субарахноидальное пространство
спинного мозга и даже в брюшную полость. Дренирование сирингомиелитических полостей
более обосновано при несообшающейся сирингомиелии.
Незаращение дужек позвонков и спинномозговые грыжи.
В зависимости от содержимого спинномозговой грыжи различают менингоцеле, при котором
содержимым грыжевого выпячивания являются твердая мозговая оболочка и
цереброспинальная жидкость, если одновременно в грыжевом мешке содержатся корешки
спинного мозга, то речь идет о менингорадикулоцеле. Наиболее тяжелая форма патологии,
когда происходит выпячивание и спинного мозга, – миеломенингорадикулоцеле.
При этой патологии обычно выявляются тяжелые, опасные для жизни симптомы поражения
спинного мозга. Для спинномозговых грыж наиболее характерны симптомы нарушения
функции тазовых органов, которые могут сочетаться со слабостью и нарушением
чувствительности в ногах. Незаращение дужек позвонков в ряде случаев не
сопровождается формированием грыжевого выпячивания, но может сочетаться с
серьезными пороками развития: расщеплением спинного мозга (диастомиелия), липомой,
дермальным синусом и некоторыми другими.
Лечение. При спинномозговых грыжах показано хирургическое лечение.
Грыжевое выпячивание выделяется из мягких тканей, стенка его вскрывается. Если в
полость грыжи выпячиваются корешки спинного мозга, они по возможности с соблюдением
максимальной осторожности выделяются из сращений и перемещаются в просвет
позвоночного канала. После этого грыжевое выпячивание иссекается и последовательно
производится пластика дефекта мягких тканей. При больших дефектах приходится
производить перемещение мышц и апоневроза из прилежащих областей для полноценного
закрытия дефекта и предупреждения повторных выпячиваний.
Если в грыжевой мешок вытягивается спинной мозг, как правило, возможны лишь
При лечении спинномозговых грыж следует учитывать тот факт, что они часто сочетаются с
гидроцефалией. В этих случаях, помимо удаления грыжевого выпячивания, необходимо
выполнение шунтирующей операции – вентрикулоперитонео– или вентрикулоартриостомии.
Хирургическому лечению подлежат также липома, дермальный синус и некоторые другие.
ВИДЫ СИРИНГОМИЕЛИИ
Как обсуждалось выше, почти во всех состояниях, при которых развивается сирингомиелия, имеется, как минимум, частичная блокада нормальной циркуляции спинно-мозговой жидкости (СМЖ). Исходя из этого, была предложена следующая классификация сирингомиелии.
Типы сирингомиелии по Barnet (1973).
· связанная с аномалией краниовертебрального перехода (аномалия Арнольда-Киари, базилярная импрессия и т.п). Опущенные миндалины мозжечка действуют как клинья, препятствуя свободному потоку СМЖ из черепа в спинномозговой канал. Более того, миндалины начинают сами пульсировать в такт с биением сердца и дыханием и действуют как миниатюрные клапаны, проталкивая жидкость непосредственно в спинной мозг.
· связанная с заболеваниями на основании черепа (базальный арахноидит, кисты и опухоли ЗЧЯ)
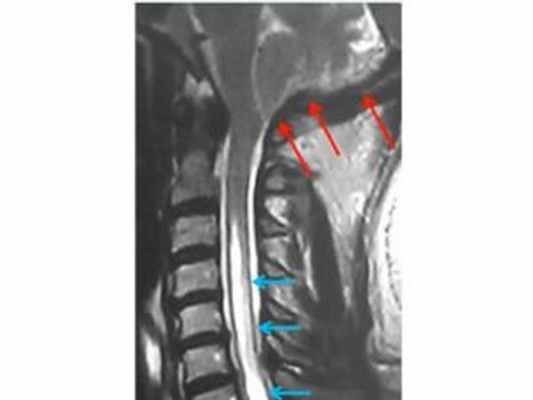
МРТ изображение (T2-взвешенное изображение) кранио-вертебрального перехода и шейного отдела позвоночника. Определяется комбинированный порок развития (аномалия Киари и платибазия), который привел к нарушению циркуляции ликвора в области большой затылочной цистерны, в результате чего развилась сирингомиелия (синие стрелки).
2. Посттравматическая сирингомиелия. Как правило, сирингомиелическая киста возникает в месте повреждения, а затем распространяется на другие сегменты спинного мозга. Симптомы могут появляться через несколько месяцев или лет после заболевания, когда пациент считает себя уже «выздоровевшим».
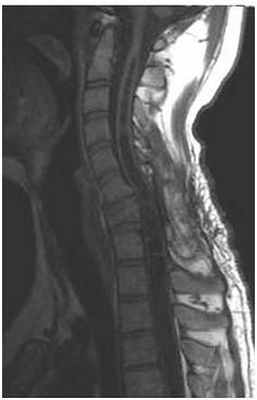
МРТ изображение (T1-взвешенное изображение) пациента с тяжелым повреждением спинного мозга и шейного отдела позвоночника (С7) в результате «травмы ныряльщика». Обратите внимание на полость (темная полоска в середине спинного мозга), которая простирается кверху и книзу от уровня повреждения. Сразу после травмы у пациента развилась слабость в ногах, а впоследствии возникла слабость в руках из-за сирингомиелии.
3. Сирингомиелия как следствие спинальных арахноидитов и арахнопатий.
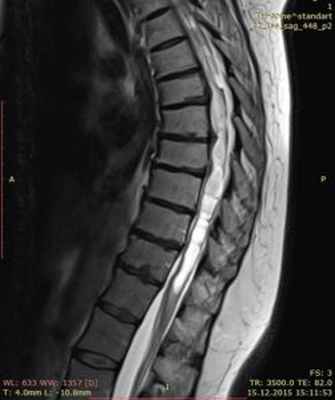
МРТ изображение (T2-взвешенное изображение) грудного отдела спинного мозга. Определяется сирингомиелия на фоне поствоспалительного арахноидита на уровне грудного отдела спинного мозга.
4. Сирингомиелия, ассоциированная с опухолями спинного мозга.
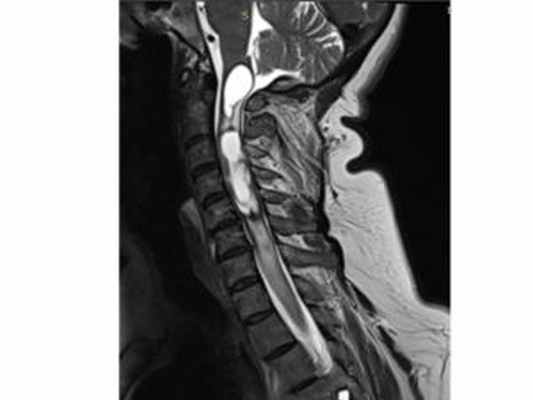
МРТ изображение (T2-взвешенное изображение) шейного отдела спинного мозга. Определяется сирингомиелия и сирингобульбия на фоне интрамедуллярной опухоли спинного мозга на уровне С2-С4.
5. Сирингомиелия, вызванная сдавлением спинного мозга образованиями неопухолевой этиологии (например, грыжами дисков шейной локализации, крупными очагами демиелинизации в спинном мозге при рассеянном склерозе и др.).
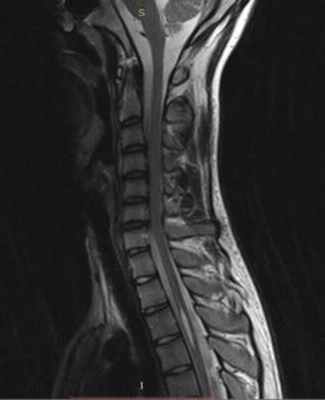
МРТ изображение (T2-взвешенное изображение) шейного и грудного отделов спинного мозга. Определяется сирингомиелия на уровне Th3-Th4 на дегенеративного стеноза позвоночного канала на уровне С3-С5
6. Идиопатическая сирингомиелия – причины развития неизвестны.
Т.Мilhoratв 2000г. предложил классификацию сирингомиелии, основанную на данных МРТ и морфологических исследований. Он выделил 3 типа поражения: сообщающаяся центральноканальная сирингомиелия, несообщающаяся центральноканальная сирингомиелия, несообщающаяся экстраканальная сирингомиелия. Согласно данной классификации сообщающаяся сирингомиелия составляет 10 – 15% всех наблюдений. Она как правило сочетается с аномалией Киари 2-го типа, гидроцефалией, аномалией Денди – Уокера.
Несообщающаяся сирингомиелия составляет 75% всех наблюдений и сочетается с аномалией Киари 1-го типа и базиллярной импрессией, а также различными причинами нарушения проходимости субарахноидальных пространств на уровне позвоночного канала (травмы и дегенеративные стенозы шейного отдела позвоночника, опухоли и т.д.).
Несообщающаяся экстраканальная сирингомиелия (около 10% наблюдений) является последствием травм инарушений кровообращения в спинном мозге с первичным формированием кисты в зоне повреждения мозгового вещества и постепенным ее распространением по длиннику спинного мозга.
Классификация Т.Мilhorat удобна тем, что объединяет все виды кистозной трансформации спинного мозга, включая так называемую гидромиелию (несообщающаяся экстраканальная форма), однако, патогенез и морфология кист, включенных в эту классификацию различны.
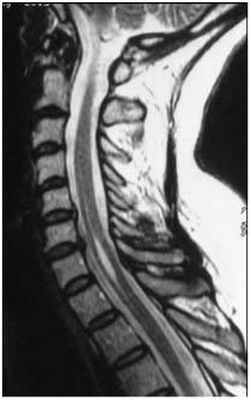
МРТ изображение шейного отдела с типичной щелевидной веретенообразной полостью в области резидуального (остаточного) центрального канала.
Глава 18 Пороки развития нервной системы. Хирургическое лечение
Эмбриональное развитие нервной системы – чрезвычайно сложный процесс, который может нарушиться под влиянием различных причин: генных аномалий, экзогенных влияний (внутриутробные инфекции, интоксикации, травма) и ряда других.
Характер возникающих при этом аномалий во многом зависит от фазы развития нервной системы: стадии формирования нервной трубки (3,5—4 нед), стадии формирования мозговых пузырей (4—5 нед), стадии формирования коры большого мозга (6—8 нед) и т.д. Вследствие этих причин могут возникать разнообразные дефекты развития головного и спинного мозга, дефекты развития черепа и позвоночника. Эти пороки могут встречаться изолированно или в различных сочетаниях.
В этом разделе мы остановимся лишь на наиболее часто встречающихся пороках развития нервной системы, черепа и позвоночника, требующих хирургической коррекции.
18.1. Пороки развития черепа
Пороки развития черепа могут проявляться в несоответствии размера черепа и объема мозга и наличии внешних уродств (краниосиностоз, гипертелоризм); в неполном смыкании костей черепа и позвоночного канала с формированием дефектов, через которые может выпячиваться содержимое черепа и позвоночного канала (мозговые и спинномозговые грыжи); в деформации черепа, приводящей к сдавливанию важных мозговых структур (платибазия, базиллярная импрессия).
Краниостеноз (от греч. kranion – череп + греч. stenosis – сужение) – врожденная патология развития черепа, проявляющаяся в раннем заращении черепных швов, вследствие чего возникают деформация черепа и несоответствие его объему и размерам мозга.
В первые годы жизни ребенка масса мозга продолжает увеличиваться и увеличивается объем головы. К одному году размер головы ребенка составляет 90%, а к 6 годам 95% от размера головы взрослого человека. Черепные швы закрываются только к 12—14 годам жизни. Если процесс закрытия швов нарушается и наступает их раннее окостенение, то череп ребенка перестает увеличиваться, что в случаях выраженной патологии может привести к тяжелому повреждению мозга. Возможно преждевременное закрытие всех швов черепа. Однако нередко отмечается преждевременное заращение отдельных швов: венечного, сагиттального и др., что приводит к выраженной деформации черепа. Различают несколько форм краниостеноза.
Скафоцефалия (от греч. skaphe – лодка + греч. kephale– голова), характеризующаяся своеобразной удлиненной, сдавленной с боков формой черепа.
Этот вид краниостеноза возникает вследствие преждевременно заросшего сагиттального шва. В этом случае прекращается увеличение размера черепа в поперечном направлении и продолжается в направлении спереди назад.
При преждевременном окостенении венечного шва прекращается увеличение черепа в переднезаднем направлении, развивается так называемая брахицефалия (от греч. brachys – короткий).
Нередко раннее заращение венечного шва сопровождается недоразвитием глазниц, клиновидной кости, костей лицевого черепа (синдром Крузона, при котором краниостеноз сочетается с экзофтальмом вследствие недоразвития глазниц, ротовой полости). При близком к этому виду краниальной аномалии синдроме Аперта имеется еще и синдактилия).
При одностороннем преждевременном закрытии венечного шва отмечаются уплощение лба, недоразвитие глазницы и приподнимание ее орбитального края – плагиоцефалия (от греч. plagios – косой).
При патологии так называемого метапического шва (между лобными костями) голова приобретает треугольную форму – тригоноцефалия (от греч. trigonon – треугольник). Раннее заращение нескольких швов приводит к общему уменьшению объема черепа, его деформации – башенный череп или акроцефалия (от греч. akros – высокий) с недоразвитием синусов и глазниц.
При краниостенозе, помимо описанных видов деформации черепа, могут наблюдаться симптомы поражения мозга. Они бывают наиболее выражены при преждевременном окостенении нескольких швов, когда несоответствие увеличивающегося в размере мозга и остановившегося в своем развитии черепа может достигнуть крайней степени выраженности.
В этих случаях на первый план выступают симптомы внутричерепной гипертензии: головная боль, рвота, застойные явления на глазном дне, приводящие к снижению зрения, общемозговые явления. При краниографическом исследовании определяются характерные признаки краниостеноза: заращение швов, отсутствие родничков и выраженные пальцевые вдавления.
Хирургическое лечение. Наиболее распространенным видом лечения краниостеноза является резекция кости по ходу окостеневших швов, что позволяет добиться увеличения размера черепа.
При выраженных деформациях черепа в последнее время широко используются реконструктивные операции, характер которых определяется типом краниостеноза.
Так, при брахицефалии, вызванной преждевременным заращением венечного шва, осуществляется так называемое Фронтоорбитальное выдвижение. С этой целью формируются два костных блока, состоящих из орбитального края и лобной кости, которые перемешаются кпереди и фиксируются проволочными швами или специальными металлическими пластинками.
При скафоцефалии и акроцефалии («башенный» череп) требуется более сложная реконструкция черепа. При болезни Крузона производится наиболее сложная хирургическая коррекция сочетанных аномалий мозгового и лицевого черепа, включающая, помимо фронтоорбитального выдвижения, еще и перемещение верхней челюсти.
Выполнение описанных реконструктивных операций требует использования специальных хирургических инструментов: пневмо– и электрокраниотомов, осциллирующих пил, специальных фрез. Операции при краниостенозе целесообразно производить в первые 3—4 мес жизни с целью предупреждения развития выраженной деформации черепа
18.2. Пороки развития головного мозга
Пороки развития головного и спинного мозга могут быть крайне разнообразными. Некоторые из них приводят к тяжелой инвалидности или вообще несовместимы с жизнью.
Мы остановимся лишь на наиболее значимых с точки зрения возможных клинических последствий.
Гидроцефалия может быть открытой или закрытой, обусловленной врожденным стенозом водопровода мозга (сильвиевого водопровода). Нередко гидроцефалия сочетается и с другими пороками развития (краниальные и спинальные грыжи, синдром Дэнди—Уокера и др.).
Арахноидальные кисты представляют собой изолированные объемны: скопления цереброспинальной жидкости, окруженные утолщенной арахноидальной оболочкой, располагаются в области латеральной (сильвиевой)борозды, мостомозжечкового угла и супраселлярной области. Арахноидальные кисты легко диагностируются при компьютерной томографии. Чаете они протекают бессимптомно, но могут проявляться как объемные новообразования и быть причиной сдавления мозга и появления очаговых симптомов. В этих случаях возникают показания для их хирургического лечения, которое может заключаться в иссечении стенок кисты, дренировании содержимого кисты в брюшную полость или эндоскопической перфорации кистозных стенок.
Синдром Дэнди—Уокера проявляется в агенезии червя мозжечка, отсутствии отверстий Мажанди и Люшка, кистозном расширении IV желудочка и сопутствующей гидроцефалии. Хирургическое лечение заключается в дренировании кистозной полости и желудочковой системы.
Мальформация Арнольда—Киари заключается в опущении миндалин мозжечка в большое затылочное отверстие со сдавлением продолговатого мозга. В тяжелых случаях (мальформация Киари II) отмечаются также гидроцефалия, сирингомиелия и менингомиелоцеле. Заболевание проявляется разной степени выраженности симптомами поражения продолговатого мозга, мозжечка (затылочные боли, нарушение глотания, атаксия), симптомами поражения спинного мозга и рядом других.
Лечение сводится к декомпрессии задней черепной ямки, резекции дужек верхних позвонков, удалению миндалин мозжечка.
18.3. Сочетанные уродства черепа и головного мозга
Платибазия и базиллярная импрессия. Эта патология развития основания затылочной кости и ската может приводить к сдавлению стволовых отделов черепа. В норме угол между базальными отделами передней части черепа и скатом не превышает 105о. В патологических условиях этот угол увеличивается, становится более открытым, основание черепа в его задних отделах становится более плоским (платибазия). Отмечается выраженная деформация задней черепной ямки: ее центральные отделы приподняты, а латеральные опушены вниз. Дужки I шейного позвонка вплотную прилежат к затылочной кости, и может наступить их ассимиляция. Для распознавания этой аномалии используются линия Чемберлена, соединяющая задний край твердого неба с задним краем большого затылочного отверстия, и линия Мак-Грегора, проходящая между задним краем твердого неба и самой низкой точкой задней черепной ямки.
В норме зуб II шейного позвонка располагается ниже этих линий. При выраженной деформации задних отделов черепа, так называемой базилярной импрессии, значительная часть зуба располагается выше этих линий. Следствием этой костной аномалии могут быть перегиб и сдавление продолговатого мозга с развитием опасных для жизни больного симптомов (нарушение глотания, дыхания, парез конечностей). Несмотря на врожденный характер аномалии, клинические симптомы могут появляться не только в детском, но и в зрелом возрасте, когда истощаются компенсаторные возможности.
При появлении симптомов сдавления ствола мозга показано оперативное вмешательство. Наиболее оправдана в этих случаях резекция зуба II шейного позвонка с использованием переднего (трансорального) или перед нелатерального доступов.
Энцефалоцеле. К числу сравнительно часто встречающихся пороков развития относится незаращен ие костей черепа, вследствие чего в месте этих костных дефектов могут формироваться грыжевые выпячивания, содержащие оболочки и цереброспинальную жидкость (менингоцеле), в ряде случаев и мозговое вещество (менингоэнцефалоиеле).
Эти грыжевые выпячивания чаше располагаются в затылочной области (затылочные грыжи) и области корня носа (назоорбитальные грыжи). Возможна и другая локализация энцефалоцеле, в том числе и в области основания черепа.
Грыжевые выпячивания часто достигают больших размеров, кожа резко истончается, воспаляется, и возникает реальная угроза разрыва грыжевого мешка и интракраниального распространения инфекции.
Назоорбитальные грыжи нередко сочетаются с дефектами развития лицевого скелета, в частности с увеличением расстояния между глазницами (гипертелоризм).
Лечение. Хирургическое лечение заключается в выделении грыжевого мешка из мягких тканей и его иссечении. Важными этапами операции являются тщательная пластика костного дефекта (костью, мышечным лоскутом) и герметичное зашивание дефекта твердой мозговой оболочки. Эта часть операции осуществляется посредством трепанации черепа и подхода области костного дефекта под лобными долями. При сочетании назоорбитальной грыжи и гипертелоризма выполняется сложная реконструктивная операция, включающая пластику костного дефекта и сближение глазниц.
Затылочные мозговые грыжи могут содержать крупные синусы твердой мозговой оболочки, что необходимо иметь в виду при хирургическом вмешательстве.
Краниопагия. К числу наиболее редких и опасных врожденных уродств относится краниопагия – срастание двух близнецов головами. Разделение краниопагов относится к числу наиболее сложных нейрохирургических вмешательств, включающих разделение мозга обоих младенцев, кровоснабжающих их сосудов, твердой мозговой оболочки, кожных покровов и осуществление сложных реконструктивных операций для замещения неизбежных при разделении близнецов костных дефектов и дефектов мягких тканей. В литературе описано около трех десятков операций по разделению краниопагов, эти вмешательства, к сожалению, нередко заканчиваются гибелью одного или обоих младенцев.
18.4. Пороки развития позвоночника и спинного мозга
Сирингомиелия (от греч. syrinx – тростник, трубка + греч. myllos – мозг) – заболевание, характеризующееся образованием кистозных полостей в толще спинного мозга.
Разделяют две основные формы сирингомиелии – сообщающуюся и несообщающуюся.
Сообщающаяся сирингомиелияпредставляет собой расширение центрального канала спинного мозга, который в нормальных условиях облитерируется. Главной причиной этой формы сирингомиелии является нарушение ликворообращения на уровне краниовертебрального перехода, которое особенно часто наблюдается при таких уродствах развития, как мальформация Киари, синдром Дэнди—Уокера и некоторые другие.
Кистозное расширение центрального канала в продолговатом мозге приводит к развитию сирингобульбии.
Несообщающаяся сирингомиелияхарактеризуется образованием кист в толще спинного мозга в результате перенесенной травмы или воспалительного процесса. Эти кисты не связаны с центральным каналом спинного мозга и не сообщаются с субарахноидальным пространством.
Развитие заболевания медленное. Оно характеризуется в первую очередь нарушениями температурной и болевой чувствительности в области груди, туловища, конечностей. Зона снижения чувствительности может иметь вид куртки. Одним из характерных проявлений этих нарушений являются ожоги в области нарушенной чувствительности, на которые больные часто не обращают внимания Могут развиваться слабость в ногах и некоторые другие симптомы, обусловленные как сдавлением спинного мозга, так и проявлением других аномалий развития, часто сочетающихся с сирингомиелией.
Лечение. Единственный метод лечения сирингомиелии – операция, основная цель которой – устранить компрессию продолговатого и верхних отделов спинного мозга на уровне краниовертебрального перехода: резекция дужек I и II шейных позвонков и миндалин мозжечка при мальформации Киари; иссечение стенок или дренирование кисты IV желудочка при синдроме Дэнди—Уокера и некоторые другие. Эти операции позволяют нормализовать ликвороциркуляцию и устранить причину болезни – «нагнетание» спинномозговой жидкости в центральный канал спинного мозга.
Помимо этого, может применяться дренирование кист в субарахноидальное пространство спинного мозга и даже в брюшную полость. Дренирование сирингомиелитических полостей более обосновано при несообшающейся сирингомиелии.
Незаращение дужек позвонков и спинномозговые грыжи. Из перечисленных пороков развития большего внимания заслуживают спинномозговые грыжи, встречающиеся относительно часто и могущие быть причиной серьезных осложнений. Спинномозговые грыжи возникают вследствие незаращения дужек позвонков (spina bifida). При этом содержимое позвоночного канала (оболочки, цереброспинальная жидкость, спинной мозг, корешки) может выпячиваться под кожу через дефект его задней стенки. Чаще спинномозговые грыжи локализуются в пояснично-крестцовой области. Размеры спинномозговых грыж могут варьировать от небольших (величиной с грецкий орех) до гигантских. При увеличении выбухания кожа над ним истончается, инфицируется. Возможен разрыв грыжевого выпячивания с распространением инфекции по ликворным путям спинного и головного мозга.
В зависимости от содержимого спинномозговой грыжи различают менингоцеле, при котором содержимым грыжевого выпячивания являются твердая мозговая оболочка и цереброспинальная жидкость, если одновременно в грыжевом мешке содержатся корешки спинного мозга, то речь идет о менингорадикулоцеле. Наиболее тяжелая форма патологии, когда происходит выпячивание и спинного мозга, – миеломенингорадикулоцеле.
При этой патологии обычно выявляются тяжелые, опасные для жизни симптомы поражения спинного мозга. Для спинномозговых грыж наиболее характерны симптомы нарушения функции тазовых органов, которые могут сочетаться со слабостью и нарушением чувствительности в ногах. Незаращение дужек позвонков в ряде случаев не сопровождается формированием грыжевого выпячивания, но может сочетаться с серьезными пороками развития: расщеплением спинного мозга (диастомиелия), липомой, дермальным синусом и некоторыми другими.
Лечение. При спинномозговых грыжах показано хирургическое лечение.
Грыжевое выпячивание выделяется из мягких тканей, стенка его вскрывается. Если в полость грыжи выпячиваются корешки спинного мозга, они по возможности с соблюдением максимальной осторожности выделяются из сращений и перемещаются в просвет позвоночного канала. После этого грыжевое выпячивание иссекается и последовательно производится пластика дефекта мягких тканей. При больших дефектах приходится производить перемещение мышц и апоневроза из прилежащих областей для полноценного закрытия дефекта и предупреждения повторных выпячиваний.
Если в грыжевой мешок вытягивается спинной мозг, как правило, возможны лишь паллиативные операции.
При лечении спинномозговых грыж следует учитывать тот факт, что они часто сочетаются с гидроцефалией. В этих случаях, помимо удаления грыжевого выпячивания, необходимо выполнение шунтирующей операции – вентрикулоперитонео– или вентрикулоартриостомии.
Хирургическому лечению подлежат также липома, дермальный синус и некоторые другие.
Сирингомиелия. Клинические рекомендации.
Атрофические полости спинного мозга - ограниченные микрокисты в области центрального канала, являющиеся результатом дегенеративных изменений, связанных с потерей паренхиматозной ткани и атрофией спинного мозга.
Гидромиелия – интрамедуллярная полость малого диаметра с локализацией в области границ центрального канала спинного мозга.
Мальформация Киари 1 – хроническое заболевание, характеризующееся опущением миндалин мозжечка ниже большого затылочного отверстия с их протрузией в спинномозговой канал на 5 мм и более.
Неопластические кисты спинного мозга – результат кистозной дегенерации при интрамедулярных опухолях, таких как астроцитомы, эпендимомы и других. Кистозный процесс при опухолях начинает развиваться в центральных ее областях и затем распространяется рострально и/или каудально.
Первичные паренхимальные полости спинного мозга (миеломаляция, некротические кисты) – финальная стадия процесса поражения ткани спинного мозга травматического, инфекционного, постишемического или постгеморрагического характера и не имеют прогрессирующего характера как клинического, так и нейровизуального.
Симптомы большого затылочного отверстия – клинические проявления патологии ствола мозга, мозжечка, ликвородинамических расстройств, обусловленные хронической эктопией миндалин мозжечка при мальформации Киари.
Сирингомиелия – полостеобразование в спинном мозге, выходящее за пределы центрального канала, с клиническими признаками миелопатии.
Сирингобульбия – полостеобразование в области ствола головного мозга.
1. Краткая информация
1.1 Определение
Сирингомиелия – хроническое полиэтиологичное заболевание, характеризующееся прогрессирующим развитием в спинном мозге продольных полостей, которые заполнены ликвором или близкой ему по составу жидкостью.
1.2 Этиология и патогенез
Сирингомиелия – это вторичный процесс, в основе которого лежит нарушение ликвородинамики вследствие блока субарахноидального пространства на уровне большого затылочного отверстия (БЗО) или спинномозгового канала 4. Среди краниальных факторов развития сирингомиелии наиболее распространенными являются врожденные поражения кранио-цервикального региона (мальформация Киари (МК) 1 и 2 типа, базилярная импрессия, аномалия Денди-Уокера, малая задняя черепная ямка (ЗЧЯ)), реже выявляются арахнопатии, опухоли ЗЧЯ и супратенториальные опухоли; спинальные этиологические факторы сирингомиелии обусловлены: мальформациями (диастематомиелия, «жесткая концевая нить», spina bifida), опухолями, арахнопатиями, дегенеративными заболеваниями позвоночника, рассеянным склерозом [3,6,9,10].
Среди всех причин образования сирингомиелии лидирующее место занимает мальфомация Киари 1 типа (МК1) – синдром дислокации миндалин мозжечка ниже уровня большого затылочного отверстия вследствие врожденной гипоплазии затылочной кости при нормальном объеме и строении невральных структур ЗЧЯ [2,9,11]. Среди первично спинальных форм патологии наиболее часто наблюдается посттравматическая сирингомиелия, которая может развиться через месяцы и годы после перенесенной спинальной травмы, связана со спаечным процессом в субарахноидальном пространстве и интрамедуллярным посттравматическим некрозом [12,13]. В случаях развития сирингомиелии вне сочетания с МК1 и отсутствием других возможных ее причин, она обозначается как «идиопатическая». Среди возможных факторов ее развития – врожденная «малая» задняя черепная ямка без эктопии миндалин мозжечка (так называемая «МК типа 0»), а также наличие спаечных процессов на уровне большого затылочного отверстия [14,15].
Патогенез спинального полостеобразования связывают с проникновением спинномозговой жидкости (СМЖ) в спинной мозг в результате градиента давления или за счет интрамедуллярного накопления внеклеточной жидкости вследствие препятствий ее оттока в субарахноидальное пространство [1,12,16]. Установлена стадийность в формировании сирингомиелитической полости с первоначальным образованием продольного интрамедуллярного отека спинного мозга («пре-сирингс синдром»), который четко выявляется при МРТ и является обратимым в случае своевременной хирургической декомпрессии субарахноидального пространства [17]. Развитие «пост-сирингс синдрома» связано с формированием спонтанного дренажа между полостью и субарахноидальным пространством и сопровождается МРТ признаками отсутствия полости (полным или частичным) и атрофией спинного мозга [18].
1.3 Эпидемиология
Распространенность сирингомиелии в среднем колеблется от 2 до 13 на 100 000 населения и зависит от этногеографических факторов, достигая в отдельных регионах показателя 50 и более на 100 000 населения [6,12]. Причины сирингомиелии: МК1 – 80%, МК2 – 2-14%, травмы – 4-24%, опухоли – 0,4-12%, воспаления – 2-5%. Первичная спинальная сирингомиелия в целом составляет 17% от всех случаев сирингомиелии, а идиопатическая сирингомиелия – 13-28%. МК1 встречается в популяции с частотой 0,77%, при этом в 14% заболевание остается асимптомным [19]. Посттравматическая сирингомиелия выявляется в 1% случаев посттравматического спинального парапареза и в 8% случаев тетраплегии [13]. Образование симптоматических сирингомиелических полостей возможно в 16% случаев оптикомиелита Девика, у 4,5% больных с рассеянным склерозом, в 47% случаев интрамедуллярных и в 1,8% случаев экстрамедуллярных опухолей [10].
1.4 Кодирование по МКБ-10
G95.0 – Сирингомиелия и сирингобульбия.
Q06.4 – Гидромиелия.
1.5 Классификация
В наиболее полном виде классификация полостей при сирингомиелии представлена в классификации Milhorat T. (2000) [20]:
Читайте также:
