Дифференциальная диагностика цирроза печени
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Цирроз печени – это заболевание, для которого характерно замещение клеток печени рубцовой тканью. Цирроз является причиной нарушения функции печени и, как следствие, накопления в ней токсинов и желчи, которые отравляюще действуют на весь организм. Чаще всего, патология диагностируется у мужчин после 40 лет.
Лечение цирроза печени предполагает комплексный подход, который учитывает состояние пациента. Терапия направлена на замедление процесса замещения тканей, выведение токсинов и улучшение оттока желчи.
Классификация патологии
Цирроз печени классифицируют по причинам, характеру и стадиям прогрессирования патологических изменений.
По этиологии цирроз бывает:
- вирусным;
- алкогольным;
- метаболическим;
- лекарственным;
- билиарным (который, в свою очередь, делится на первичный и вторичный);
- вызванным врожденными патологиями желчевыводящих органов;
- иммунным;
- криптогенным;
- вызванным проблемами с оттоком венозной крови и др.
По характеру неестественного процесса выделяют:
- мелкоузловой цирроз печени (как правило, алкогольный);
- крупноузловой (зачастую, вирусный);
- смешанный цирроз.
Существуют 3 стадии цирроза печени:
- A (латентная или компенсированная, характеризуется легкой симптоматикой или полным ее отсутствием);
- B (субкомпенсированная, характеризуется появлением повышенного давления в воротной вене и прогрессирующим нарушением функционирования печени);
- C (декомпенсированная, характеризуется значительным повышением давления в воротной вене и печеночной недостаточностью).
Этиология заболевания
В зависимости от вида патологии, выделяют различные причины цирроза печени.
Вирусные формы развиваются как следствие поражения вирусными гепатитами B, C, D.
Алкогольная форма развивается вследствие злоупотребления спиртосодержащими напитками. Этанол (ацетальдегид) оказывает токсическое воздействие на печень, вызывая структурные изменения.
Метаболический цирроз вызывают:
- Наследственное геморрагическое расширение мелких сосудов кожи
- Наследственная патология расщепления тирозина
- Кистозный фиброз
- Гепатоцеребральная дистрофия
- Генетическая непереносимость фруктозы
- Нарушение углеводного метаболизма
- Гликогенозы
- Альфа-бета липопротеинемия
- Наследственный гемохроматоз (патологическое усвоение и отложение железа в организме)
- Порфириновая болезнь
Циррозы при врожденных патологиях желчевыводящих органов могут стать последствием холангиопатии, перенесенной в детстве.
Патологии при нарушении венозного оттока вызываются:
- веноокклюзионной болезнью;
- тяжелой формой недостаточности правого желудочка сердца;
- синдромом Бадда-Киари.
Медикаментозный цирроз вызывается продолжительным приемом лекарств, пагубно влияющих на печень (препараты тетрациклина, нейролептические, противогрибковые, противотуберкулезные и противоопухолевые препараты, НПВП, некоторые гормональные препараты).
Иммунные циррозы вызываются поражением паренхимы печени клетками собственной иммунной системы организма при разнообразных патологиях ее функции, а также после хирургического вмешательства по пересадке органа (вызывается реакция “орган против хозяина”).
Воспаление и, как следствие, разрушение мелких желчевыводящих протоков, вызывают первичный и вторичный билиарный цирроз. При этом, причины первичной формы не установлены, а вторичная вызывается такими патологиями как ЖКБ, опухоли, кисты, ПСХ и др.
Кроме этого, цирроз могут вызвать инфекции, саркоидоз, ожирение, недостаточное/ нерациональное питание, избыток витамина A и пр.
Заболевание невыясненной (криптогенной) этиологии сейчас встречается гораздо реже, благодаря большому разнообразию методов диагностики.
Пути заражения
Цирроз печени сам по себе не является заразным заболеванием и не передается от человека к человеку. Однако, если он вызван, например, гепатитом B или C, существует вероятность передачи первичной патологии.
Патогенез заболевания
Ключевым фактором развития цирроза печени является разрушение гепатоцитов (клеток печени) по какой-либо внутренней причине или из-за влияния извне. При некрозе в тканях печени происходит продуцирование биологических веществ, которые вызывают местное воспаление и начальные симптомы цирроза печени.
В свою очередь, воспалительные процессы стимулируют повышенную активность восстановительных процессов, которые проявляются образованием перегородок из соединительной ткани, создающих “ложные” печеночные структурно-функциональные единицы и боковые ответвления кровотока, которые соединяют центральные сосуды печени с портальной венозной сетью (сосудами слизистой оболочки желудка, передней брюшной стенки, прямой кишки).
По образовавшимся сосудам кровь из центрального кровотока поступает сразу в печеночные вены, минуя основную паренхиму, что приводит к кислородному голоданию клеток органа и их отмиранию. Данный процесс запускает новое воспаление и образование восстановительных зон (фиброзных элементов) в печени. Такие узлы имеют свойство разрастаться, сдавливать сосуды печени, повышая в них давление. Когда затрудняется отток крови, развивается портальная гипертензия.
Клиническая картина
Первые признаки цирроза печени – это слабость, быстрая утомляемость, раздражительность, резкая реакция на безобидные слова или действия. Также, наблюдаются частые головные боли.
Далее развиваются диспепсические расстройства:
- тошнота и рвота;
- отрыжка;
- нарушения дефекации;
- метеоризм;
- снижение или полное отсутствие аппетита;
- тяжесть в желудочном отделе;
- боли и дискомфорт в животе (особенно после приема жареной, жирной, маринованной, копченой пищи, алкогольных напитков);
- и другие симптомы расстройства пищеварения.
Данные признаки характерны и для других патологий, поэтому на начальной стадии диагностировать цирроз печени достаточно сложно. Более того, примерно у 20% людей, страдающих от цирроза, определить причину его развития удается только после смерти пациента.
Примерно у 60% пациентов симптомы цирроза печени проявляются весьма ощутимо. Конкретная картина зависит от стадии патологического процесса, но существует ряд признаков, которые встречаются особенно часто.
В начальной стадии в основном отсутствуют биохимические нарушения. С переходом заболевания во 2-ю стадию часто развивается так называемый геморрагический синдром, основными признаками которого являются:
- носовые кровотечения;
- кровоточивость десен;
- желудочные и кишечные кровотечения;
- маточные кровотечения;
- синяки, гематомы на теле, которые появляются сами по себе, без видимой причины;
- подкожные точечные кровоизлияния, похожие на сыпь.
Также, кожа и склеры часто приобретают желтушный цвет.
При этом, больной все чаще испытывает усталость. Чрезмерная раздражительность сменяется апатией, безразличием к окружающему миру и происходящему. Появляются проблемы с памятью и концентрацией. Ночью больной, чаще всего, не может уснуть, а днем – испытывает сонливость. Прогрессируя, заболевание вызывает нарушение координации движений, проблемы с письмом, расстройства речи.
Особенности заболевания у детей
Причины и симптомы цирроза печени у детей соответствуют общей картине патологии. Поскольку заболевание опасно не только для общего состояния, но в первую очередь для жизни, – оно требует своевременной терапии со строгим соблюдением всех врачебных рекомендаций. Лечение цирроза печени направлено на сдерживание развития патологического процесса и профилактику развития осложнений.
Возможные осложнения
Осложнения цирроза печени представляют опасность для дальнейшей жизни пациента. Чаще всего, происходят:
- кровотечение из патологически расширенных вен желудка, пищевода;
- присоединение инфекционного процесса;
- развитие перитонита;
- печеночная кома;
- развитие онкологических процессов.
Диагностика цирроза печени
При появлении первых признаков цирроза печени следует обратиться к врачу-гепатологу (либо, к гастроэнтерологу). После сбора анамнеза и опроса, больного направляют на диагностику цирроза печени, которая включает:
Дифференциальная диагностика цирроза печени, в зависимости от симптоматики, проводится с:
- Желтухой
- Асцитом
- Печеночной энцефалопатией
- Портальной гипертензией
- Веноокклюзионной болезнью печени
- Очаговой узловой гиперплазией
- Шистосомозом
- Саркоидозом
- Рестриктивной кардиомиопатией
- Синдромом Бадда-Киари
- Другими хроническими печеночными патологиями
Лечебные мероприятия
На современном этапе развития медицины полностью излечить цирроз печени невозможно, но при своевременной диагностике развитие патологии можно существенно замедлить. При запущенной форме заболевания, лечение цирроза печени направлено на устранение симптомов и терапию возможных осложнений.
Лечение печени включает в себя:
- диету при циррозе печени (требует консультации диетолога);
- прием противовирусных препаратов (при вирусной природе патологии);
- прием гормональных препаратов (при аутоиммунных формах заболеваний);
- прием гепатопротекторов и других препаратов, благотворно влияющих на состояние печени;
- плазмаферез.
В тяжелых случаях терапия цирроза печени проводится только в условиях стационара.
В некоторых ситуациях рекомендована хирургия:
- удаление жидкости из брюшной полости;
- шунтирование;
- трансплантация печени.
Меры профилактики
Профилактика цирроза печени включает:
- все возможные мероприятия по предупреждению инфицирования гепатитом;
- соблюдение принципов ЗОЖ;
- отказ от употребления алкоголя;
- исключение из рациона жареной, жирной пищи, копченостей и маринованных продуктов;
- аккуратное употребление медикаментов (рекомендовано отказаться от самолечения);
- отдых на свежем воздухе (чтобы нивелировать неблагоприятное влияние загрязненного воздуха в городах);
- прием гепатопротекторов при заболеваниях печени (они способствуют восстановлению клеток печени, снижают воспаление, нормализуют белково-липидный баланс, замедляют развитие фиброза).
Советы и рекомендации
Поскольку на начальных этапах развития заболевание практически никак не проявляет себя, для сохранения здоровья и поддержания качества жизни на приемлемом уровне, рекомендовано хотя бы 1 раз в год проходить ультразвуковую диагностику органов брюшной полости, которая позволит выявить любые малейшие отклонения от нормы.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ И ИСТИННОЙ ПОЛИЦИТЕМИИ Текст научной статьи по специальности «Клиническая медицина»
МАТЕРИАЛЫ КОНКУРСА МОЛОДЫХ УЧЕНЫХ, ВРАЧЕЙ И СТУДЕНТОВ VIII ЮБИЛЕЙНОЙ НАУЧНО-ПРАКТИЧЕСКОЙ КОНФЕРЕНЦИИ «НЕСТЕРОВСКИЕ ЧТЕНИЯ» С МЕЖДУНАРОДНЫМ УЧАСТИЕМ, ПОСВЯЩЕННОЙ 110-ЛЕТИЮ КАФЕДРЫ ФАКУЛЬТЕТСКОЙ ТЕРАПИИ ИМ. АКАДЕМИКА А.И. НЕСТЕРОВА
МАТЕРИАЛЫ КОНКУРСА МОЛОДЫХ УЧЕНЫХ, ВРАЧЕЙ И СТУДЕНТОВ VIII ВСЕРОССИЙСКОЙ НАУЧНО-ПРАКТИЧЕСКОЙ КОНФЕРЕНЦИИ «НЕСТЕРОВСКИЕ ЧТЕНИЯ»
Текст научной работы на тему «ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ И ИСТИННОЙ ПОЛИЦИТЕМИИ»
Бюллетень медицинских Интернет-конференций (ISSN 2224-6150) 2021. Том 11. № 1
Дифференциальная диагностика цирроза печени и истинной полицитемии
ФГБОУ ВО Саратовский ГМУ им. В.И. Разумовского Минздрава России, кафедра терапии, гастроэнтерологии и пульмонологии
Научный руководитель: к.м.н. Пахомова А.Л.
Истинная полицитемия — миелопролиферативное злокачественное клональное новообразование с поражением гемопоэтической стволовой клетки, характеризующееся избыточной пролиферацией клеток эритроидной, гранулоцитарной и мегакариоцитарной направленности с последующим развитием экстрамедуллярного кроветворения, тромботических осложнений и исходом во вторичный миелофиброз или бластную трансформацию.
Наличие гепатоспленомегалии при полицитемии может расцениваться как признаки цирроза печени и требовать проведения дифференциального диагноза.
При амбулаторном плановом УЗИ ОБП 02.19 у пациентки К. 50 лет была выявлена умеренная гепатоспленомегалия, показатели ОАК и БАК в пределах нормы. Обращал внимание зуд кожи после горячего душа, судороги пальцев ног и рук, снижение остроты зрения. Рекомендовано динамическое наблюдение.
В январе 20 г. появились боли в верхних отделах живота, за 2 месяца пациентка похудела на 11 кг. При повторном УЗИ ОБП сохранялась гепатоспленомегалия, явления портальной гипертензии, асцит. Госпитализирована в гастроэнтерологическое отделение для исключения цирроза печени.
При обследовании: состояние относительно удовлетворительное, кожа чистая, сухая, эритроцианоз лица, умеренная гепатоспленомегалия. В ОАК: повышение количества эритроцитов, лейкоцитов, тромбоцитов и гемоглобина. В БАК: повышение уровня креатинина, мочевины, мочевой кислоты, ЩФ, ГГТП. При МТР ОБП: гепатоспленомегалия, диффузные изменения правой доли печени, характерные для жирового гепатоза, асцит. При эластометрии стадия фиброза F3. АФП в пределах нормальных значений.
Направлена на консультацию гематолога, проводилось обследование, диагностирована истинная полицитемия II стадии (Мутация V617 в 14 экзоне гена Jak-2 киназа 68,7%.). Пациентке было проведено лечение: заменные гемоэксфузии, антиагрегантная терапия, на фоне которых достигнуто улучшение.
Таким образом истинную полицитемию следует включать в круг дифференциальной диагностики у пациентов с гепатоспленомегалией и эритроцитозом.
Дифференциальная диагностика цирроза печени
Главная → Архив → 2020 год, выпуск №4 → АЛГОРИТМ ДИАГНОСТИКИ И ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ХРОНИЧЕСКИХ ДИФФУЗНЫХ ЗАБОЛЕВАНИЙ ПЕЧЕНИ (ХРОНИЧЕСКОГО ГЕПАТИТА И ЦИРРОЗА ПЕЧЕНИ) В ТРУДНЫХ КЛИНИЧЕСКИХ СИТУАЦИЯХ, ОСНОВАННЫЙ НА ОПРЕДЕЛЕНИИ ФЕРМЕНТАТИВНЫХ АКТИВНОСТЕЙ СЫВОРОТКИ КРОВИ
АЛГОРИТМ ДИАГНОСТИКИ И ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ХРОНИЧЕСКИХ ДИФФУЗНЫХ ЗАБОЛЕВАНИЙ ПЕЧЕНИ (ХРОНИЧЕСКОГО ГЕПАТИТА И ЦИРРОЗА ПЕЧЕНИ) В ТРУДНЫХ КЛИНИЧЕСКИХ СИТУАЦИЯХ, ОСНОВАННЫЙ НА ОПРЕДЕЛЕНИИ ФЕРМЕНТАТИВНЫХ АКТИВНОСТЕЙ СЫВОРОТКИ КРОВИ
Г.И. Юпатов, В.А. Прищепенко
____________________________________________________________________________________________
Витебский государственный медицинский университет, Витебск, Республика Беларусь
____________________________________________________________________________________________
Актуальность. Поиск неинвазивных критериев дифференциальной диагностики является одной из актуальных задач гепатологии.
Цель. Разработка алгоритма диагностики и дифференциальной диагностики хронических диффузных заболеваний печени (хронического гепатита и цирроза печени) в трудных клинических ситуациях, а именно у пациентов с сомнительными результатами рутинного лабораторного исследования.
Материалы и методы. Было обследовано 55 пациентов, у которых имелась характерная клиническая картина хронических диффузных заболеваний печени, однако уровни аспартатанинатрансферазы и аланинаминотрансферазы имели близкие к нормальным значения. Хронический гепатит был подтвержден у 14 пациентов (средний возраст – 55,0±11,2 года), цирроз печени – у 40 пациентов, (средний возраст – 55,0±9,9 лет). В контрольную группу вошло 43 практически здоровых человека (средний возраст – 52,8±4,2). Всем пациентам выполнялось определение уровней гиалуронидазной, эластазной, трипсиноподобной и дезоксирибонуклеазной сывороточных активностей, а также уровней альфа-1-дефензина и интерлейкина-13 сыворотки крови.
Результаты. Был разработан алгоритм дифференциальной диагностики хронического гепатита и цирроза печени, позволяющий с отношением шансов 988,0 [ДИ95%=31,3-31207,7] установить заболевание печени.
Выводы. Алгоритм позволяет оптимизировать диагностические мероприятия в трудных клинических ситуациях.
Ключевые слова: дифференциальная диагностика; хронический гепатит; цирроз печени; гиалуронидазная, эластазная, трипсиноподобная, дезоксирибонуклеазная активности.
2020 год, выпуск №4
Оригинальное исследование
Читать статью (pdf) →
DOI: 10.23888/HMJ202084566-573
Для цитирования: Юпатов Г.И., Прищепенко В.А. Алгоритм диагностики и дифференциальной диагностики хронических диффузных заболеваний печени (хронического гепатита и цирроза печени) в трудных клинических ситуациях, основанный на определении ферментативных активностей сыворотки крови // Наука молодых (Eruditio Juvenium). 2020. Т. 8, №4. С. 566-573. doi:10.23888/HMJ202084566-573
Цирроз печени
Цель лекции – опираясь на полученные знания поставить диагноз цирроза печени, провести дифференциальный диагноз, сформулировать диагноз и назначить схему лечения конкретного больного.
План лекции
Определение цирроза печени
Эпидемиология цирроза печени
Этиология и патогенез цирроза печени
Клиническая картина цирроза печени
Лабораторная и инструментальная диагностика цирроза печени
Диагностические критерии цирроза печени
Дифференциальный диагноз цирроза печени
Классификация цирроза печени
Лечение цирроза печени
Прогноз при циррозе печени.
Клинический случай:
Больной М., 52 лет обратился в поликлинику с жалобами на тяжесть и дискомфорт в правом подреберье без четкой связи с приемом пищи, общую слабость, быструю утомляемость, выраженное вздутие живота.
Из анамнеза известно, что больной работает слесарем, часто употребляет алкоголь, однако отрицает злоупотребление. До настоящего времени считал себя здоровым человеком, к врачам не обращался. Ухудшение состояния в течение месяца после Новогодних праздников.
При осмотре состояние относительно удовлетворительное, рост 185 см, вес 76 кг. Кожные покровы смуглые, склеры желтушные. На коже груди единичные сосудистые звездочки, контрактура Дюпюитрена больше выражена слева. Отеков ног нет. В легких дыхание жесткое, хрипы не выслушиваются. Тоны сердца ясные, ритмичные. ЧСС 90 уд/мин. АД 120 и 70 мм рт.ст. Язык влажный, обложен белым налетом у корня. Живот вздут. При пальпации болезненный в эпигастрии, правом подреберье, окружность живота 89 см. Печень перкуторно увеличена, выступает из-под реберной дуги на 3 см по среднеключичной линии справа. Край печени заострен, уплотнен, чувствителен при пальпации. Селезенка перкуторно увеличена – 160х100 мм, не пальпируется. Поколачивание по поясничной области безболезненно с обеих сторон.
В анализах крови обращало внимание снижение Hb до 105 г/л, Er. 3,5 Т/л, L - 3,8 т Г/л, Trb - 126 Г/л, СОЭ 15 мм/ч. АСТ 86 ед/л, АЛТ 58 ед/л, ГГТ 140 ед/л, ЩФ – 280 ед/л, ХЭ 4533 ед/л, общий билирубин 29,0 ммоль/л, альбумин – 35%. Тимоловая проба 10 ед. Маркеры вирусных гепатитов В и С отрицательные.
При УЗИ органов брюшной полости выявлено увеличение печени и селезенки, расширение печеночной и селезеночной вен, небольшое количество свободной жидкости в брюшной полости.
Больному был выставлен предварительный диагноз цирроза печени, вероятно алкогольной этиологии.
ОПРЕДЕЛЕНИЕ
Цирроз печени (ЦП) — это прогрессирующее диффузное заболевание, характеризующееся поражением гепатоцитов, их функциональной недостаточностью, фиброзом и трансформацией нормальной структуры печени с образованием узлов-регенератов.
Цирроз печени является конечной стадией ряда хронических заболеваний печени.
ЭПИДЕМИОЛОГИЯ
Цирроз печени занимает первое место среди причин смертности от болезней органов пищеварения (исключая опухоли).
Распространенность – 2-3% (на основании данных аутопсии).
Наблюдается в 2 раза чаще у мужчин старше 40 лет по сравнению с общей популяцией.
Наиболее частыми причинами развития цирроза печени выступают следующие заболевания и состояния:
Вирусные гепатиты (В, С, D).
Алкоголь. Почти всегда развитию алкогольного цирроза предшествует постоянное употребление алкоголя в течение более 10 лет. Риск поражения печени достоверно увеличивается при употреблении 40-80 г чистого этанола в день в течение не менее 5 лет. Женщины более склонны к развитию цирроза печени, чем мужчины.
Иммунные нарушения: аутоиммунный гепатит, первичный билиарный цирроз печени.
Заболевания жёлчных путей: внепеченочная обструкция жёлчных путей, первичный склерозирующий холангит, холангиопатии у детей.
Болезни обмена веществ: гемохроматоз, недостаточность a-1 антитрипсина, болезнь Вильсона-Коновалова, муковисцидоз (кистозный фиброз), галактоземия, гликогенозы, наследственная тирозинемия, наследственная непереносимость фруктозы, абеталипопротеинемия, порфирии.
Нарушение венозного оттока из печени: синдром Бадда-Киари, веноокклюзионная болезнь, тяжёлая правожелудочковая сердечная недостаточность.
Разные причины: саркоидоз, неалкогольный стеатогепатит, гипервитаминоз А.
Приблизительно у 10—35 % больных этиология остаётся неясна.
Обратим внимание, что в приведенном случае истории болезни у больного наиболее вероятной причиной развития заболевания является злоупотребление алкоголем.
Время, необходимое для развития фиброза печени, в значительной степени зависит от этиологического фактора. Часто цирроз развивается медленно: алкогольный цирроз печени формируется за 10-12 лет злоупотребления алкоголем, вирусные циррозы печени формируются через 20-25 лет после инфицирования. Наиболее быстрые темпы развития цирроза печени (несколько месяцев) отмечены у пациентов с билиарной обструкцией опухолевой этиологии и у новорождённых с атрезией желчевыводящих протоков.
Патогенез ЦП
Для рассмотрения патогенеза развития цирроза печени целесообразно вспомнить структуру печеночной дольки. Между рядами гепатоцитов проходят кровеносные капилляры и желчные проточки. Кровеносные капилляры являются разветвлениями ветвей воротной вены и печеночной артерии. Капилляры впадают в центральную вену, несущую кровь в печеночные вены. Стенки кровеносных капилляров выстланы эндотелиоцитами и звездчатыми ретикулоэндотелиоцитами (клетками Купфера). Капилляры окружены узкими перикапиллярными пространствами (пространства Диссе), заполненными плазмой; они способствуют транскапиллярному обмену. Дольки отделены одна от другой соединительнотканными прослойками — междольковой соединительной тканью (так называемые портальные поля), в которой проходят междольковые вены (ветви воротной вены), междольковые артерии (ветви печеночной артерии) и междольковые желчные протоки, в которые впадают желчные проточки (печеночная триада).
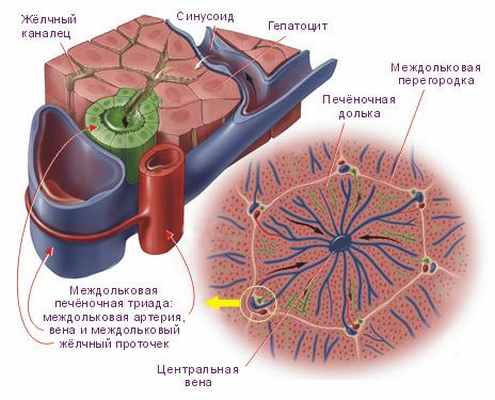
Клетки Ито (синонимы: звёздчатая клетка печени, жирозапасающая клетка, липоцит). Находятся они в перисинусоидальном пространстве печеночной дольки способные функционировать в спокойном и активированном состоянии. Активированные клетки Ито играют главную роль в фиброгенезе— формировании рубцовой ткани при повреждениях печени. В неповрежденной печени, звёздчатые клетки находятся в спокойном состоянии. Другой отличительной чертой клеток является присутствие в их цитоплазме запасов витамина А (ретиноида) в форме жировых капель.

Выделяют следующие этапы патогенеза цирроза:
Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов.
Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени.
Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов.
Активация иммунных механизмов цитолиза гепатоцитов.
При мостовидном некрозе гепатоцитов в зону поражения стягиваются Т-лимфоциты, которые активизируют клетки Ито, приобретающие фибробластоподобные свойства: синтезируют коллаген I типа, что и ведёт в итоге к фиброзу. Кроме того, микроскопически в печёночной паренхиме образуются ложные дольки, не имеющие центральной вены.
Развивается портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита.
Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов.
Патогенез асцита при циррозе печени представлен на следующей схеме:
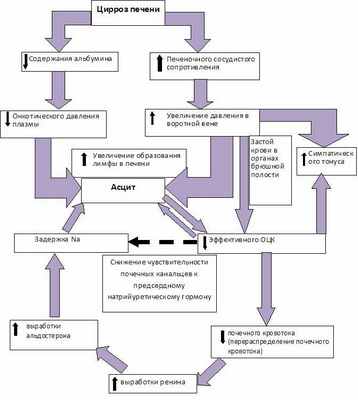
Четкой зависимости частоты асцита от формы цирроза печени не выявлено, асцит наблюдался в далеко зашедшей стадии одинаково часто при всех циррозах. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому.
Нарушение венозного оттока приводит к отеку слизистой оболочки кишечника, нарушению процессов всасывания и развитию экссудативной энтеропатии.
У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии за счет выпадения детоксикационной функции печени.
Нарушение свёртываемости крови: геморрагический синдром смешанного типа (снижение синтеза факторов свертывания крови + тромбоцитопения).
Анемия также чаще носит смешанный характер:
- макроцитарная В12 - дефицитная анемия развивается за счет нарушения белковосинтетической функции печени;
- микроцитарная железодефицитная анемия - вследствие кровотечений из варикозно - расширенных вен пищевода или желудка;
- нормоцитарная анемия развивается при явлениях гиперспленизма.
Особенности патогенеза отдельных видов цирроза печени:
Алкогольный цирроз печени
Важнейший фактор — некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Вирусный цирроз печени.
Важным фактором является сенсибилизация иммуноцитов к собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный липопротеид.
Застойный цирроз печени.
Некроз гепатоцитов связан с гипоксией и венозным застоем.
Первичный билиарный цирроз печени.
Основное место принадлежит генетическим нарушениям иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:
хронический негнойный деструктивный холангит;
дуктулярная пролиферация с деструкцией жёлчных канальцев;
рубцевание и уменьшение жёлчных канальцев;
крупноузловой цирроз с холестазом.
Клинические проявления зависит от стадии ЦП.
Боли в области печени, эпигастрии, по всему животу (растяжение глиссоновой капсулы, некроз).
Желудочно-кишечная диспепсия: тошнота, рвота, тяжесть в животе, метеоризм, расстройство стула.
Общая слабость, быстрая утомляемость.
Лихорадка неправильного типа (сопутствует некрозу печеночных клеток или присоединению инфекционных осложнений).
Кровоточивость десен, носовые кровотечения, массивные кровотечения из расширенных вен пищевода.
Кожный зуд – характерен для холестаза особенно при билиарном циррозе печени.
Вспомним, что жалобы, предъявляемые нашим больным были весьма характерными: тяжесть и дискомфорт в правом подреберье без четкой связи с приемом пищи, общая слабость, быстрая утомляемость, выраженное вздутие живота.
Объективные признаки при ЦП
1. Истощение, атрофия мышц (дефицит белка).
2. Кожные покровы серые или субиктеричные, слизистые желтушные.
3.Язык малиновый, лакированный, губы красные, эритема в области скуловых костей, ладоней:
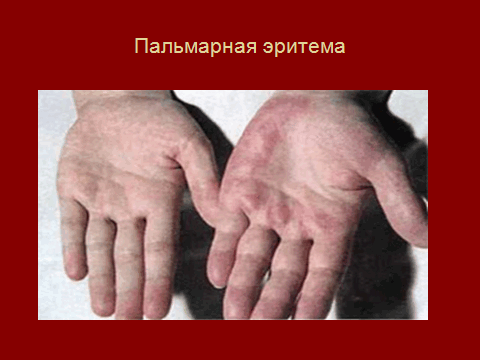
Живот увеличен в объеме за счет асцита, «голова медузы»:
6. Желтуха, следы расчесов.
7. «Сосудистые звездочки» на коже:
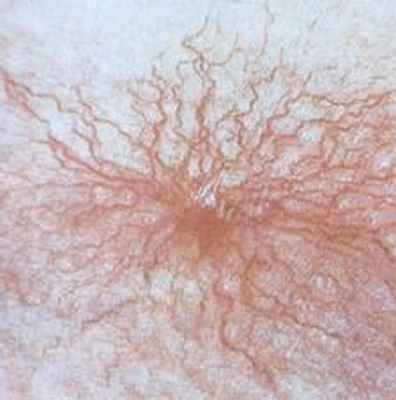
8. пальцы типа «барабанных палочек»:
гинекомастия у мужчин, нарушение оволосения, гипогонадизм.
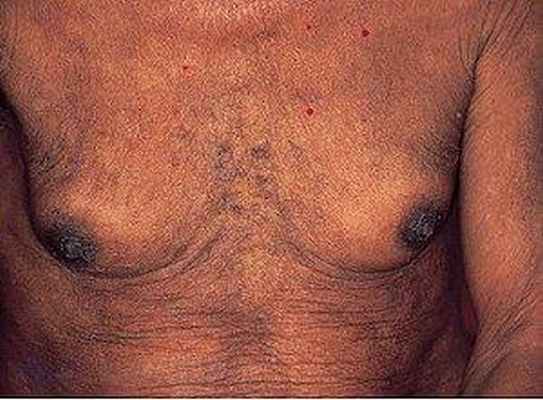
Увеличение печени и селезенки.
Клинические особенности ЦП в зависимости от этиологии:
При вирусной этиологии ЦП преобладают признаки печено-клеточной недостаточности (астения, диспепсия, геморрагии, желтуха)
При циррозах печени вирусной этиологии асцит чаще возникает после желтухи. ЦП обычно крупноузловой, мультилобулярный.
Для алкогольного ЦП характерны «обвальное течение» (резкое ухудшение состояния после запоя), контрактура Дюпюитрена и увеличение околоушных слюнных желез. Ранний симптом – портальная гипертензия. Цирроз печени обычно мелкоузловой.
Асцит при алкогольном циррозе печени возникает задолго до желтухи.
Первичный билиарный цирроз печени: кожный зуд может предшествовать желтухе. Желтуха механического характера, выраженная. Характерны ксантомы и ксантелазмы за счет нарушения обмена холестерина.
Значительное увеличение печени и селезенки.
Лабораторными маркерами являются значительное увеличение щелочной фосфатазы и выявление антимитохондриальных антител (АМА).
Характерны внепеченочные проявления: артриты, кожные васкулиты, гломерулонефрит, тиреоидит, синдром Шегрена.
В разбираемом случае у больного выявлены следующие клинические синдромы: гепато- и спленомегалия, желтуха, «сосудистые звездочки», контрактура Дюпюитрена, асцит и признаки портальной гипертензии на УЗИ. Алкогольную этиологию заболевания у нашего пациента подтверждает резкое ухудшение состояния после злоупотребления алкоголем во время Новогодних праздников, т.н. «обвальное течение».
Осложнения при циррозе печени
Желудочно-кишечные кровотечения: кровавая рвота, мелена,
снижение АД менее 100 мм рт ст. со снижением его на 20 мм рт ст. при переходе в вертикальное положение, ЧСС более 100 в минуту. Кровотечения из варикозно - расширенных вен или эрозий пищевода (желудка), усугубляются нарушением свертывания крови
Спонтанный бактериальный перитонит:
Проникновение бактерий в брюшную полость гематогенным или транслокационным путем на фоне сниженной резистентности организма. Основной возбудитель - E coli. Клиника: разлитая боль в брюшной полости различной интенсивности, лихорадка, рвота, диарея, признаки пареза кишечника. Смертность в течение года 61-78%.
3. Развитие энцефалопатии. Стадии печеночной энцефалопатии, включают изменения сознания, интеллекта, поведения, нейромышечные нарушения.
Нарушения ритма сна, поведения и настроения. Адинамия. Повышение температуры тела. Геморрагии (носовые, зххимозы). Желтуха (усиление). На ЭЭГ -замедление ритма, увеличение амплитуды.
Усиление симптомов I стадии. Сонливость. Неадекватное поведение. Дезориентация во времени. Головокружение, обмороки, Замедленная речь, стереотипные ответы. "хлопающий" тремор, «печеночный» залах изо рта, потливость
Ступор. Пробуждается с трудом. Возбуждение (двигательное беспокойство, однообразные возгласы, крики). Бессвязная речь. Выраженная спутанность сознания. Блуждающие движения глазных яблок. Нарушение контакта с больным при адекватной реакции на боль
Кома - потеря сознания. Спонтанные движения и реакции на болевые раздражители в начале комы могут сохраниться, затем исчезают. Расходящееся косоглазие. Отсутствие зрачковых реакций. Патологические (подошвенные) рефлексы. Судороги. Ригидность. На ЭЭГ - замедление ритма, уменьшение амплитуды по мере углубления комы
4. Гепато-ренальный синдром: функциональная почечная недостаточность, протекающая без органических изменений почек на фоне портальной гипертензии и асцита.
Рак печени – на фоне цирроза – чаще при вирусных циррозах печени.
Ни в одном случае не отмечено развития рака на фоне билиарного цирроза печени.
Цирроз печени
Цирроз печени - дегенеративное, хроническое заболевание печени. Оно связано с разлитым патологическим процессом, при котором происходит трансформация в виде разрушения клеток печени с последующим изменением на соединительную ткань.

Содержание статьи
Из-за чего возникает заболевание
Цирроз печени у мужчин и женщин появляется вследствии действия следующих факторов:
- алкогольная зависимость;
- вирусных гепатитов;
- наличия промышленных ядов;
- жировой дистрофии печени;
- при поражении желчных протоков;
- нарушения в работе иммунной системы;
- генетическая предрасположенность;
- застойной сердечной недостаточности;
- паразитарные болезни.
Причины цирроза у детей
У детей заболевание может быть приобретенным или врожденным. Выделяют основные причины появления патологии в детском возрасте:
- внутриутробный гепатит. Перенесенные будущей мамой в период беременности бактериальные, вирусные инфекции могут стать причиной цирроза печени у будущего ребенка;
- метаболические нарушения. Сюда относятся генетические нарушения обмена веществ;
- приобретенные гепатиты (криптогенный, аутоиммунный);
- поражение билиарного тракта.
Структурные изменения в печени формируются довольно долго, терминальная стадия наступает во взрослом возрасте. При первых подозрениях вы можете в любое время обратиться за консультацией к нашим врачам. Они по телефону или по видеосвязи расспросят о симптомах, расскажут, какие анализы надо сдать и помогут их расшифровать.
Как протекает болезнь
Решающую роль в патологическом процессе играет разрушение и распад клеток печени - гепатоцитов. Это может произойти из-за эндогенных и экзогенных факторов. В случаях образования некроза продуцируются биологические вещества. Они вызывают воспалительный процесс, провоцирующий максимальную активность регенеративных процессов. Они проявляются в образовании перегородок из соединительной ткани. Как результат возникают боковые ответвления кровотока и печеночные структурно-функциональные единицы. Они соединяют центральные сосуды печени и портальную венозную сеть. По образовавшимся сосудам поступает кровь. При этом в клетки паренхимы кровь не поступает. Начинается кислородное голодание клеток с последующим их отмиранием. Это процесс запускает воспаление, образование фиброзных тканей. При этом сосуды сдавливаются, нарушается отток крови, развивается гипертензия.
Важно! При образовании артериовенозных шунтов, кровь идет из воротной вены в печеночные. Это приведет к ишемии тканей, некрозам, интоксикации.
Признаки цирроза
Признаки и симптомы цирроза печени зависят от активности заболевания, формы и стадии течения. Общими клиническими проявлениями являются:
- снижение массы тела;
- повышенная утомляемость;
- отсутствие аппетита;
- дискомфорт в животе;
- темный цвет мочи;
- пастозность;
- боли в брюшной полости;
- асцит;
- кожный зуд.
Признаки при циррозе печени на осмотре:
- желтушность склер;
- “голова медузы” - патологическое расширение вен брюшной стенки;
- шум Крювелье-Баумгартена;
- шея становится коричневого оттенка;
- увеличение грудных желез;
- укорочение сухожилий рук.
Клиническая картина на ранних стадия цирроза смазанная. Это связано с тем, что заболевание протекает в латентной форме. На малоактивной стадии могут поступать жалобы на общее состояние. Желтушность не выражена.
Желтый цвет кожи, склер связан с избытком билирубина в крови. При циррозе такая желтуха называется паренхиматозной.
При печеночной недостаточности орган перестает выполнять свои функции - очищать организм от токсинов. Последние начинают накапливаться и оказывать неблагоприятное действие на организм.
Симптомы цирроза у детей
Разрушение печени у детей имеет похожие клинические признаки со взрослыми:
- зуд кожи, с последующим развитие желтухи;
- билирубин при циррозе повышенный;
- отсутствие аппетита;
- быстрое насыщение.
В момент перехода цирроза из класса В в С, становится заметным вздутый живот. Это сопровождается увеличением брюшных вен, которые становятся похожи на голову медузы. Появляется одышка.
Если цирроз печени при длительном течении приводит к появлению:
- покраснению ладоней;
- сосудистым звездочкам;
- ксантомам.
Иногда у детей увеличиваются пальцы и принимают вид “барабанных палочек”. Ногтевая пластина становится похожа на часовые стекла. Активно развивающийся цирроз может сопровождаться белковой-энергетической недостаточностью.
Цирроз - болезнь, которую на ранних стадиях можно спутать с другими проблемами со здоровьем. Не занимайтесь самодиагностикой. Наши врачи дистанционно помогут вам разобраться с выявлением, лечением и профилактикой цирроза.
Классификация болезни
По размерам образовавшихся узлов различают:
- мелкоузловой цирроз. Узлы достигают размеров до 5 миллиметров. Развиваются при чрезмерном употреблении алкоголя;
- крупноузловой. Узлы до 3 сантиметров. Возникает при гепатитах С и В;
- смешанный. Количество мелких и средних узлов одинаковое;
- септальный. Узлы полностью не сформированы, в паренхиме обнаруживаются септы
По степени активности процесса:
По степени печеночно-клеточной недостаточности выделяют:
- декомпенсированный;
- компенсированный;
- субкомпенсированный.
Тяжесть патологического процесса оценивается по классификации Чайлд-Пью:
- Child A (класс А) - 6 баллов;
- Child В (класс В) - 9 баллов;
- Child С (класс С) - 15 баллов.
Классы цирроза печени позволяют оценить вероятность летальных исходов. Для трансплантации данная классификация не используется.
По течению заболевания:
- латентная форма (компенсированный цирроз печени);
- вялотекущая форма;
- медленно прогрессирующая форма;
- быстро прогрессирующая форма;
- подострая форма.
Пример из практики:
Мужчина, 52 года, пенсионер, инвалид 2 группы. Жалобы на частые боли в правом подреберье, появляются при сидении, с приемами пищи не связаны. Постоянные боли ноющего характера в левом подреберье, не связанные с положением тела, пищей. Есть головные боли, появляющиеся по ночам и не поддается терапии препаратами. пациент жалуется на вялость, снижение работоспособности, усталость, повышенную утомляемость, быструю насыщаемость малыми порциями, потерю веса. Тошнота во рту, привкус горечи, отрыжка. Ранее обращался к участковому врачу с подобными жалобами. был направлен в больницу, где взяли сделали биопсию печени и поставили диагноз “Цирроз печени. Активная форма”. присвоена вторая группа инвалидности. После проведенного исследования, мужчине стало легче. Через несколько месяцев доставлен в больницу с кровотечением из вен пищевода. В результате обследований выявлено: цирроз печени, активная стадия, декомпенсация по сосудистому типу (основной диагноз), спленомегалия, гепатомегалия, портальная гипертензия (осложнения), желчекаменная болезнь, хронический калькулезный холецистит (сопутствующие заболевания).
Осложнения цирроза печени
Серьезные циррозные осложнения возникают при отсутствии лечения, запущенности процесса. Возможным исходом заболевания могут быть:
- асцит - патологическое скопление жидкости в брюшной полости;
- бактериальный перитонит. Появляется как следствие инфицирования жидкости в брюшной полости и характеризуется высокой температурой тела, сильными болями. Исход - летальный;
- печеночная энцефалопатия - Является неврологическим симптомокомплексом. Сопровождается шаткой походкой, головокружениями, головными болями. Нередко заканчивается коматозным состоянием;
- ОПН (острая почечная недостаточность). Развивается из-за нарушений в гепатобилиарной системе. Исход - летальный;
- портальная гипертензия. Сопровождается патологическим увеличением вен пищеварительных органов. Начинаются кровотечения, анемия, падает давление, рвота с кровью, летальный исход;
- рак - карцинома появляется при длительном течении заболевания. При единичных новообразованиях есть шанс оперативного вмешательства по их резекции. В случаях метастаз - трансплантация печени.
Прогноз заболевания зависит от стадии развития цирроза.
Без лечения цирроза тяжелых последствий не избежать. Чтобы продлить себе здоровье, нужно проходить регулярное обследование. Наши врачи дистанционно проконсультируют вас по поводу лечения, назначения лекарств и помогут расшифровать анализы.
Диагностика заболевания
Диагноз ставится комплексно на основании осмотра, сбора анамнестических данных, обследования. Диагностировать цирроз печени позволяют следующие методы:
- клинический и биохимический анализы крови;
- серологическое обследование на определение аутоантител к гепатотропным вирусам;
- УЗИ-диагностика;
- допплерография;
- КТ, МРТ;
- коагулограмма (определение свертываемости крови);
- биопсия печени.
При необходимости назначают гастроскопию.
Дифференциальная диагностика
Цирроз печени дифференциируют от желтухи, печеночной энцефалопатии, шистосомоза, рестриктивной кардиомиопатии, печеночных патологий, асцита, портальной гипертензии, очаговой узловой гиперплазии, саркоидоза, синдрома Бадда-Киари.
При появлении механической желтухи, абсцессов в печени, перитонита, острого панкреатита, необходимо сдать анализы на аскаридоз.
Лечение цирроза печени
Выделяют несколько видов терапии:
- этиотропная. Направлена на терапию основного заболевания, следствием которого стал цирроз (вирусные гепатиты, алкоголизм, гемохроматоз, одновременный прием лекарств в большом количестве);
- патогенетическая. Терапия проводится в зависимости от течения болезни и причины ее вызвавшей;
- симптоматическое направлено на устранение признаков;
- оперативное. К нему прибегают при отсутствии положительного ответа на консервативное. В этом случае хирурги прибегают к трансплантации;
- лечение осложнений;
- терапия, направленная на замедление прогрессирования болезни.
Медикаментозное лечение включает в себя применение витаминов, гепатопротекторов, мочегонных средств, антибиотиков, ферментов. При данной патологии назначается диета номер 5. Лечить патологию необходимо комплексно, учитывая все факторы.
Лечение травами и народная медицина при лечении цирроза печени не эффективна. Такие методы могут даже ухудшить состояние больного. Наши врачи по телефону или по видеосвязи подберут подходящие именно вам лекарственные препараты и скорректируют схему лечения.
Профилактика патологии
Специалисты утверждают, что начинать профилактику необходимо с вакцинации от гепатитов. По медицинским данным пациенты, имеющие цирроз печени и заразившиеся гепатитом В в 60 процентов случаев умирают.
Основными профилактическими мерами считается:
- отказ от вредных привычек, в том числе алкоголя в любых дозировках;
- ЗОЖ;
- следовать всем рекомендациям врачей;
- аккуратный прием лекарственных средств;
- минимизировать употребление соли в рационе;
- своевременное обращение в медикам при подозрении на нарушение работы ЖКТ.
Частые вопросы
Да, группа инвалидности напрямую зависит от степени поражения печени. Зачастую на первой стадии заболевания дается третья группа. В стадии декомпенсации дают вторую группу. Первая группа положена при терминальной стадии. Если пациент хочет получить поддержку государства, ему назначается специальная врачебная комиссия.
На данный момент цирротическое поражение печени не подлежит полному излечению из-за дистрофических необратимых изменений в структуре органа. Единственный радикальный способ - трансплантация.
Обнаружение патологии на ранних стадиях позволит затормозить ее развитие и улучшить качество жизни. На поздних сроках медики смогут только остановить ее быстрое прогрессирование, отсрочить момент наступления нежелательных последствий.
В группу риска входят люди, употребляющие алкоголь, граждане, переболевшие желтухой, пациенты, которым переливали кровь, при употреблении наркотиков, пациенты с сахарным диабетом. Обращаться к специалистам необходимо при появлении любых клинических признаков цирроза печени.
Заключение эксперта:
При циррозе печени происходит перерождение нормальных клеток в соединительную ткань. Это влечет за собой ряд патологических изменений. Характеризуется заболевание зудом кожи, желтушностью, сосудистой сеткой на животе, быстрому насыщению малыми порциями еды. Полностью заболевание не лечится.
Читайте также:
