Дифференциальная диагностика плоского лишая
Добавил пользователь Morpheus Обновлено: 30.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красный плоский лишай: причины появления, симптомы, диагностика и способы лечения.
Определение
Красный плоский лишай - хроническое воспалительное заболевание кожи и слизистых оболочек неизвестной этиологии. Встречается достаточно редко (по данным ВОЗ 0,5% всех кожных заболеваний) и, как правило, у людей в возрасте от 45 до 60 лет.
Причины появления красного плоского лишая
Причины возникновения красного плоского лишая до сих пор остаются невыясненными. Специалисты относят его к группе аутоиммунных заболеваний, когда организм начинает вырабатывать антитела, разрушающие собственные ткани.
Провоцирующими факторами могут служить стрессовые ситуации, прием некоторых лекарственных препаратов, возможно, вирусный гепатит С, снижение иммунитета.
Замечено, что больные красным плоским лишаем нередко отличаются повышенной возбудимостью, страдают бессонницей и склонны к частой смене настроения. Некоторые ученые считают, что красный плоский лишай является отсроченной реакций гиперчувствительности на различные химические вещества.
Приверженцы инфекционной природы заболевания говорят о случаях развития красного плоского лишая после различных травм.
Классификация заболевания
У больных красным плоским лишаем различают следующие наиболее часто встречающиеся формы поражения кожи:
- типичную (однотипные высыпания в виде папул),
- гипертрофическую (бородавчатые высыпания с углублениями),
- буллезную (волдыри, переходящие в бляшки),
- актиническую (крупные бляшки, светлые по краям и темные в центре),
- кольцевидную, или анулярную (высыпания в виде колец с возвышающимися краями),
- атрофическую (узелки, возвышающиеся над кожей и оставляющие после себя рубцы),
- пигментную (бурые высыпания, сливающиеся в очаги),
- эрозивно-язвенную (кроме папул присутствуют эрозии и реже - язвочки),
- фолликулярную (остроконечные папулы, покрытые плотными роговыми чешуйками).
При красном плоском лишае высыпания возникают на коже, локализуясь симметрично на сгибательных поверхностях конечностей, туловище, а также на слизистых оболочках полости рта, иногда пищевода, области промежности и ануса, реже поражаются ногти, волосы, ладони, подошвы и лицо.
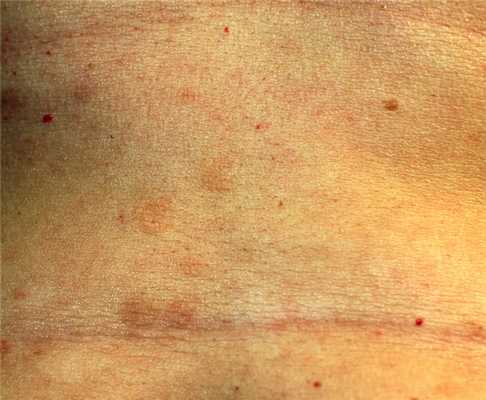
Больных беспокоит зуд, выраженность которого зависит от формы заболевания. Наличие папул на слизистой полости рта вызывает дискомфорт, при эрозивно-язвенной форме возможна кровоточивость десен, поступают жалобы на сухость во рту и боль при приеме горячей пищи. Язвенные поражения кожи при эрозивно-язвенной форме характеризуются болезненностью, усиливающейся во время движения, если расположены на нижних конечностях.
В редких случаях болезнь затрагивает ногти. Можно наблюдать истончение ногтевой пластины, продольные борозды, расслоение ногтя, изменение цвета ногтевой пластины и даже ее отторжение от ногтевого ложа.
Диагностика красного плоского лишая
В большинстве случаев диагноз «Красный плоский лишай» ставится на основании данных клинической картины. Однако при наличии у пациентов гипертрофической, атрофической, пигментной, пузырной, эрозивно-язвенной и фолликулярной форм типичные элементы, присущие этому заболеванию, могут отсутствовать. Для уточнения диагноза проводят биопсию очагов поражения кожи с последующим гистологическим исследованием.
Перед назначением лекарственной терапии необходимо проведение лабораторных исследований, включающих общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови: АСТ, АЛТ, общий билирубин, триглицериды, холестерин, общий белок.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Дифференциальная диагностика плоского лишая
а) Кожные очаги, которые можно принять за плоский лишай:
• Экзематозный дерматит - «зуд, который вызывает высыпания»; сухая кожа, кожный зуд, часто экскориации и лихенификадия кожи с преимущественной локализацией на сгибательных поверхностях.
• При псориазе чешуйки серебристого цвета более выражены, а очаги обычно локализуются на разгиба-тельных поверхностях. Биопсия помогает дифференцировать эти заболевания, когда клиническая картина неясна.
• Статический (застойный) дерматит - экзематозный дерматит нижних конечностей с воспалительными папулами и часто изъязвлением на фоне хронической венозной недостаточности и сопутствующего отека.
• Розовый лишай - материнская бляшка с последующими папулами и бляшками розового цвета, расположенными вдоль кожных линий (симптом «Рождественской елки»).
• Хроническая красная волчанка - ярко-красные, четко очерченные папулы с плотно прилегающими чешуйками и тенденцией к регрессу в центре высыпаний. Заболевание нередко спровоцировано солнцем. Обычно локализуется на лице, волосистой части кожи головы или предплечьях и кистях. Для дифференциальной диагностики может потребоваться биопсия.
• Болезнь Боуэна - четко отграниченные, розовые, красные, коричневые или черные шелушащиеся или гиперкератотические пятна, папулы или бляшки, которые обычно принимают за проявления экземы или псориаза. Очаги провоцируются ультрафиолетовой радиацией, вирусом папилломы человека (ВПЧ), химикатами и длительным тепловым воздействием. Для установления диагноза необходима биопсия.
• Простой хронический лишай - локализованная слившаяся лихенификация вследствие экскориации; у пациентов наблюдается непреодолимое желание расчесывать свою кожу.
• Пруриго узловатое - узловатая форма простого хронического лишая. Выступающие плотные узлы различных оттенков коричневого или красного цвета, возникающие вследствие расчесывания и растирания из-за интенсивного зуда. При плоском лишае такого сильного зуда не отмечается.
Плоский лишай Плоский лишай
б) Другие высыпания па слизистых оболочках, которые могут напоминать плоский лишай:
• Лейкоплакия - белая, плотно прилегающая пятнистая или папулезная бляшка на слизистой полости рта. Сетчатый рисунок практически невыражен. Биопсия оправдана из-за риска малигнизации.
• Молочница (кандидоз) - белесоватые бляшки на эритематозной поверхности слизистой, поддающиеся удалению. Вызываются кандидозной инфекцией, что подтверждается при микроскопии с КОН.
• Травма от укуса слизистой полости рта может приводить к появлению белых очагов на губах или щеках. На уровне смыкания верхних или нижних моляров отмечается белая линия укуса, которую можно принять за плоский лишай. В сомнительных случаях необходима биопсия.
в) Генитальные высыпания, которые следует дифференцировать от плоского лишая:
• Псориаз на половом члене может напоминать очаги плоского лишая. Для дифференциальной диагностики между этими заболеваниями может использоваться тангенциальная биопсия.
• Сифилис - первичная инфекция, проявляющаяся безболезненной неглубокой язвой (шанкром) в месте внедрения патогена. При отсутствии лечения развивается вторичный сифилис, который характеризуется пятнистыми, а затем папулезными, пустулезными или акнеформпыми высыпаниями на туловище, шее, ладонях и подошвах, а также широкими кондиломами в аногениталыюй области (мягкие влажные плоские папулы от розового до желтовато-коричневого цвета).
б) Распространенность (эпидемиология):
• Плоский лишай является воспалительным дерматозом кожи и слизистых оболочек, который наблюдается примерно у 1% всех вновь обратившихся пациентов.
• Большинство случаев отмечается в возрасте 30-60 лет, однако заболевание может возникать в любом возрасте.
• Иногда отмечается незначительное преобладание лиц женского пола.
в) Этиология (причины), патогенез (патология):
Гипертрофический плоский лишай на стопе у мужчины. Отмечаются полигональные высыпания фиолетового цвета. Все «пять Р» очага в наличии - плоский (planar), фиолетовый (purple), полигональный (polygonal), зудящий (pruritic), папулезный (papular) Гиперпигментированный плоский лишай на спине, подтвержденный данными биопсии Гипертрофический плоский лишай на голени у темнокожего мужчины крупным планом. Гиперпигментация -обычное явление, когда плоский лишай наблюдается у темнокожего пациента Гипертрофический плоский лишай, покрывающий дорзальную поверхность обеих стоп, с поражением ногтевых пластинок по типу «заноз». Обратите внимание на фиолетовый цвет и сетку Уикхема Толстые гипертрофические папулы и бляшки на лодыжке у пациента, представленного на рисунке выше Ладонный гипертрофический плоский лишай у пациента, представленного на рисунке выше
• Выделяют пять признаков плоского лишая - «пять Р» плоского лишая: плоский (planar), фиолетовый (purple), полигональный (polygonal), зудящий (pruritic) и папулезный (papular).
• Четко очерченные фиолетовые папулы с плоской поверхностью при плоском лишае часто покрыты кружевными или сетчатыми белыми линиями (так называемыми линиями или сеткой Уикхема).
• Первый очаг плоского лишая обычно появляется на сгибательных поверхностях конечностей, например, запястьях, затем следует генерализация высыпаний с максимальным распространением в течение 2-16 недель.
• У лиц с темной кожей высыпания скорее гиперпигментированные, чем фиолетовые или розовые.
• Варианты плоского лишая с поражением кожи:
- Гипертрофический - типичные папулы, локализованные обычно на стопе и голенях, развиваются в толстые красновато-коричневые или фиолетовые бляшки. Этот вариант наиболее часто встречается у темнокожих мужчин в виде гипертрофических очагов с гиперпигмента цией.
- Фолликулярный - гиперкератотические выросты размером с булавочную головку на волосистой части кожи головы; этот вариант может привести к рубцовой алопеции.
- Везикулезный - наряду с типичными высыпаниями наблюдаются везикулы или пузыри.
- Актинический - типичные высыпания на участках, открытых воздействию солнца, таких как тыльная поверхность кистей и предплечий.
- Язвенный - язвы формируются в пределах типич ных очагов или на восковидных, полупрозрачных бляшках на ладонях и подошвах.
• Варианты плоского лишая с поражением слизистых оболочек:
- Могут развиваться ретикулярные, атрофические, эрозивные или буллезные очаги поражения (почти всегда билатеральные).
- Поражение полости рта протекает бессимптомно или вызывает чувство жжения; боль появляется только при язъязвлении.
• Варианты плоского лишая с поражением гениталий:
- Ретикулярные, кольцевидные, папулезные или эрозивные очаги на половом члене, мошонке, половых губах или во влагалище.
- Бульварные/вагинальные очаги иногда сочетаются с диспареунией, чувством жжения и/или зудом.
- В некоторых случаях возникает стеноз вульвы и уретры.
• Варианты плоского лишая с поражением волос и ногтей (поражение ногтей отмечается у 10% пациентов):
- Фиолетовые шелушащиеся зудящие папулы на волосистой части кожи головы могут прогрессировать в рубцовую алопецию. Плоский лишай волосяных фолликулов (плоский лишай волосистой части кожи головы) нередко служит причиной обширного выпадения волос.
- Истончение ногтевой пластинки вызывает появление продольных бороздок и волнистости; редко наблюдаются разрушение ногтевого валика и ногтевое ложе с геморрагиями по типу заноз.
- Плоский лишай приводит к гииерпигментации, подногтевому гиперкератозу, онихолизису и продольной меланонихии.
д) Типичная локализация на теле. Запястья, лодышки, нижняя часть спины, веки, голени, волосистая часть кожи головы, половой член, полость рта (в том числе слизистая щек, боковые поверхности языка, десны).
Бессимптомные белые кератотические полосы плоского лишая на слизистой полости рта по внутренней поверхности правой щеки у 57-летнего мужчины (аналогичное поражение наблюдается слева) Эрозивный плоский лишай на боковой поверхности языка у 62-летней женщины, испытывающей дискомфорт при употреблении кислой или пряной пищи. Диагноз эрозивного плоского лишая был установлен несколько лет тому назад. При обследовании на слизистой щек выявлены билатеральные кружевные высыпания белого цвета, а также ограниченные эритематозные атрофические изменения на щечной и небной поверхности десен верхней и нижней челюсти Плоский лишай с эрозиями в полости рта: поражены губы, язык и небо Плоский лишай с белым кружевным рисунком на половом члене Плоский лишай с высыпаниями на половом члене, которые напоминают очаги на других участках тела. Это пример плоских фиолетовых полигональных папул
е) Анализы при заболевании. Сетка Уикхема четче выявляется после нанесения на поверхность бляшки капли масла. Однако она идентифицируется не при всех видах плоского лишая, и данное исследование редко оказывается полезным. Если диагноз неясен, необходима трепапобиопсия.
Биопсия при подозрении на плоский лишай:
• Является ценным диагностическим методом при неясной клинической картине. Для выявления злокачественной трансформации биопсия требуется редко.
• При исследовании биоптата выявляется, главным образом, лимфоцитарный воспалительный инфильтрат с гиперкератозом, утолщение зернистого слоя и разжижение клеток базального слоя.
• Вдоль базальной мембраны наблюдаются линейные отложения фибрина и фибриногена.
• При прямой иммупофлюоресценции биоптата в зоне дермально-эпидермального соединения выявляются шаровидные скопления IgM и комплемента.
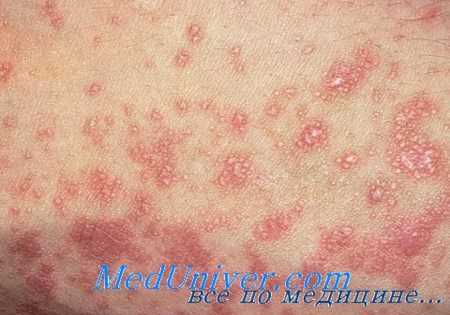
Плоский лишай может персистировать месяцы и даже годы. Гипертрофический плоский лишай и лишай слизистой полости рта могут длиться десятилетиями. Любой тип плоского лишая может рецидивировать. Для уменьшения симптоматического зуда применяются антигистаминные препараты. Симптоматические и тяжелые случаи можно лечить следующими методами:
а) Местное лечение плоского лишая:
- Местные кортикостероиды два раза в день. Обычно назначаются стероиды средней и высокой степени активности.
- Внутриочаговый триамцинолон (3 мг/мл) при гипертрофических высыпаниях или очагах на слизистой полости рта; введение можно повторять каждые 3-4 недели.
- Стероиды, циклоспорин, ретиноиды, такролимус или пимекролимус в виде полоскания или на липкой основе при плоском лишае полости рта.
Плоский лишай
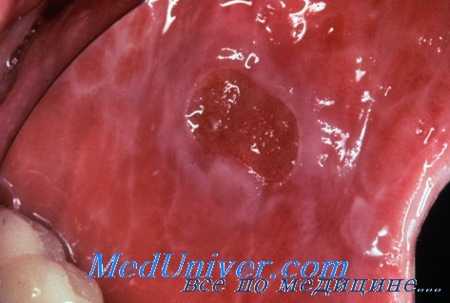
б) Системная терапия показана при торпидных и тяжелых случаях плоского лишая:
- Вначале лечения могут использоваться пероральные стероиды с постепенным снижением дозы преднизона в течение трех недель (начальная доза составляет 60 мг/день).
- Системные стероиды, например, ацитретин по 25 мг/день. Определение уровня креатинина и липидов натощак, функциональные пробы печени. Препарат противопоказан женщинам детородного возраста.
- Циклоспорин (5 мг/кг/день). Контроль общего анализа крови, уровня креатинина плазмы, функциональных проб печени и уровня артериального давления.
- Азатиоприн может использоваться как стероидосберегающий препарат (50 мг внутрь ежедневно вначале лечения, затем подбирается доза от 100 до 250 мг пероралыю ежедневно). Контроль общего анализа крови и функциональных проб печени.
- ПУВА (фотохимиотерапия) может быть эффективна, однако вызывает фототоксические реакции и связана с отдаленными рисками, в том числе с развитием плоскоклеточной карциномы.
в) Рекомендации пациентам с плоским лишаем:
• Пациенты должны знать, что плоский лишай иногда разрешается самостоятельно В течение 12-18 месяцев.
• Вероятность рецидивов достаточно высока.
• Обычно плоский лишай не является опасным заболеванием, и злокачественная трансформация возникает редко, поэтому сообщать об этом пациентам нужно только в тяжелых случаях, не поддающихся лечению.
г) Наблюдение пациента врачом:
• Наблюдение зависит от тяжести заболевания и продолжительности лечения.
• Труднее всего лечению поддаются очаги в полости рта и на гениталиях.
• Учитывая возможность злокачественной трансформации, необходимо наблюдение за высыпаниями на слизистой полости рта и влагалища. Поскольку риск малигнизации низок (около 0,2% в год) даже в случаях плоского лишая в полости рта, биопсия обычно не рекомендуется. При обширных, язвенных, узловатых или потерявших сетчатый рисунок высыпаниях следует проявить онкологическую настороженность и выполнить биопсию.
Аногенитальные формы красного плоского лишая
Красный плоский лишай (КПЛ) — хроническое воспалительное дерматологическое заболевание, характеризующееся разнообразием клинических форм. КПЛ может локализоваться как на гладкой коже, так и на слизистых оболочках полости рта и гениталий. В последние годы наблюдается увеличение заболеваемости красным плоским лишаем с локализацией на половых органах, причиняющей значительные страдания больным и существенно ухудшающей качество жизни. У мужчин генитальный КПЛ часто протекает в классической форме в виде блестящих розовых плоских папул на головке полового члена и венечной борозде. У женщин заболевание чаще протекает с эрозивными и язвенными поражениями и нередко приводит к формированию рубцов и нарушению сексуальной жизни. Лечение КПЛ — сложная задача. Топические кортикостероиды остаются препаратами первой линии для лечения данного заболевания, однако при генитальной локализации КПЛ нередко требуется комбинированная терапия с применением антибиотиков и антимикотиков, а также средств, способствующих заживлению эрозивно-язвенных элементов и восстановлению барьерных свойств кожи. Этой задаче соответствует топическое четырехкомпонентное лекарственное средство, в состав которого входят мометазон, эконазол, гентамицин и декспантенол, что позволяет реализовывать терапевтические эффекты топического кортикостероида, антибиотика, антимикотика, а также стимулировать заживление эрозий и восстанавливать утраченную барьерную функцию.
Красный плоский лишай (КПЛ) — это хроническое воспалительное неинфекционное заболевание кожи, которым в мире страдают 0,5—1% населения. Симптомы КПЛ обычно представлены на коже полигональными плоскими папулами и бляшками красно-фиолетового цвета, а также зудом. При этом существует большое многообразие клинических форм данного заболевания, таких как КПЛ слизистой оболочки полости рта, ногтевых пластин, линейная, кольцевая, атрофическая, гипертрофическая, инверсная, эруптивная, буллезная, язвенная, пигментная, ладонно-подошвенная, генитальная, буллезная формы, а также актинический КПЛ.
Поражение половых органов при КПЛ считают относительно редким явлением. Однако в последние годы все чаще наблюдают дерматоз этой локализации, особенно у женщин европеоидной расы в перименопаузальном периоде. Нередко данная форма заболевания сочетается с поражением слизистой оболочки полости рта. Так, около 1% населения земного шара страдает КПЛ полости рта, при этом 20—25% женщин и 3,7% мужчин с данной локализацией высыпаний имеют проявления заболевания и на половых органах [1, 2].
Характер высыпаний КПЛ на половых органах отличается широким морфологическим разнообразием: папулезными высыпаниями, эрозиями и язвами, часто сопровождаются зудом, болезненностью; разрешаются с образованием деформирующих рубцов.
Следует отметить, что заболеваемость генитальной формой КПЛ, вероятно, недооценена. У пациентов не всегда осматривают аногенитальную область, и высыпания КПЛ на половых органах могут быть скудными и бессимптомными. Последнее определяет отсутствие жалоб со стороны больных.
Вариабельность клинических проявлений генитального КПЛ нередко становится причиной ошибочного диагноза. У одного и того же больного могут присутствовать различные морфологические элементы, что существенно затрудняет диагностику.
Согласно классическим представлениям о КПЛ, на слизистых оболочках половых органов появляются тонкие белесые кружевные пятна и папулы, иногда в виде листьев папоротника, которые могут формироваться как на эритематозном, так и на неизмененном фоне. Это так называемая ретикулярная форма заболевания. Такие высыпания обычно не сопровождаются зудом и локализуются у женщин на слизистой оболочке вульвы и влагалища, у мужчин — на головке полового члена, в венечной борозде, на внутреннем листке крайней плоти.
При эрозивно-язвенной форме КПЛ на половых органах высыпания часто локализуются на довольно обширных участках слизистой оболочки (у женщин) и сопровождаются эрозиями и мелкими язвами, а также белесоватыми бляшками и папулами на выраженном эритематозном фоне. Такая форма заболевания обычно сопровождается интенсивной болью, жжением.
Бляшечная форма КПЛ с локализацией на половых органах проявляется в виде отечных папул, покрытых белесоватым налетом.
Атрофическая форма КПЛ на слизистой оболочке гениталий характеризуется возникновением слегка западающих белесых пятен.
Высыпания при КПЛ на половых органах могут располагаться не только на слизистых оболочках, но и на гладкой коже полового члена, волосистой части мошонки, больших половых губ, в промежности, на лобке, а также распространяться на внутреннюю поверхность верхней трети бедер. В этом случае проявления заболевания имеют признаки классической формы КПЛ и в большей степени зависят от места локализации и тяжести течения дерматоза. Типичные симптомы КПЛ на коже — красно-фиолетовые полигональные папулы и бляшки, имеющие сухую блестящую поверхность, на которой визуализируется нитевидная сеточка, известная как сетка Уикхема (Wickham), — патогномоничный симптом классической формы заболевания. Эта сетчатость обусловлена неравномерным гранулезом. На поверхности кожных элементов четко обрисовываются беловато-опалового цвета точки, которые пересекаются в линии сетки.
Эрозивная форма КПЛ наиболее распространена на влажной слизистой оболочке вульвы и влагалища. На головке полового члена эта форма заболевания встречается значительно реже.
Характерной особенностью КПЛ, в том числе генитальной локализации, является хроническое течение с периодами обострений и ремиссий. При обострении больные предъявляют жалобы на раздражение в области наружных половых органов, зуд, жжение, болезненность, диспареунию. При поражении слизистой оболочки влагалища эти симптомы могут сопровождаться выделениями, часто гнойными. При осмотре на слизистой оболочке вульвы и влагалища обнаруживают участки воспаления, гиперемию, эрозии, которые при эпителизации покрываются серовато-белым налетом.
Высыпания при КПЛ на вульве, особенно при эрозивной форме, обычно ассоциируется с вагинитом. Белесый налет на стенках влагалища при КПЛ наблюдают редко. При осмотре стенки влагалища эритематизированы, иногда с единичными эрозиями, что приводит к развитию кровотечения во время полового акта или гинекологического обследования. При микроскопии влагалищного мазка визуализируют незрелые парабазальные и базальные эпителиальные клетки, мелкие, сплющенные, кубовидные, с относительно большим ядром, а также скопления лейкоцитов. Лактобациллы, как правило, отсутствуют, вагинальный рН относительно высокий, не менее 5—6.
Развитие выраженного вульвовагинита у больных генитальной формой КПЛ может приводить к возникновению рубцовых изменений, синехий, инвалидизирующих женщину. Кроме того, развитие эрозивного КПЛ на наружных половых органах у лиц обоего пола в настоящее время расценивают как фактор риска плоскоклеточного рака соответствующей локализации [3, 4].
Вульвовагинальная форма КПЛ часто ассоциирована с поражением полости рта. Однако у больных с сочетанным поражением слизистых оболочек половых органов и полости рта часто наблюдают нетипичные проявления, такие как диффузная эритема и поверхностные эрозии десен, десквамативный гингивит. Триада десквамативного гингивита и эрозивного вульвовагинита в литературе нередко обозначают как «вульво-вагинально-десневой синдром» [5].
Дифференциальная диагностика КПЛ генитальной локализации часто вызывает определенные трудности в связи с тем, что данное заболевание иногда бывает почти неотличимо от другой патологии кожи и слизистых половых органов. Папулы КПЛ могут быть похожи на остроконечные кондиломы, когда они возникают на головке полового члена; на псориатические папулы и бляшки, интраэпителиальную неоплазию (например, болезнь Боуэна, плоскоклеточную карциному in situ, а также кандидоз).
Белесые очаги КПЛ также часто принимают за склероатрофический лихен, особенно, когда эритема мало заметна, например у больных с выраженной пигментацией. Однако в отличие от КПЛ, при склероатрофическом лихене никогда не поражается слизистая оболочка влагалища. Тем не менее дифференциальный диагноз между этими двумя дерматозами может быть клинически невыполним и гистологически сложен. Кроме того, склероатрофический лихен и КПЛ могут протекать сочетанно, и в последние годы такая ассоциация наблюдается все чаще.
Высыпания при КПЛ с локализацией на слизистой оболочке половых органов могут быть похожи на аналогичные проявления рубцующегося пемфигоида и вульгарной пузырчатки. Постановке правильного диагноза может помочь экстрагенитальное обнаружение пузырей и эрозий у больных с пузырными дерматозами, а также микроскопия мазков-отпечатков.
Многоформная экссудативная эритема (МЭЭ) также по клинической картине может быть сходна с генитальными проявлениями КПЛ. Тщательный сбор анамнеза, оценка общего состояния больного и экстрагенитальные высыпания при МЭЭ могут помочь в постановке правильного диагноза.
Таким образом, практически любое поражением кожи и слизистых оболочек гениталий необходимо дифференцировать с КПЛ и осуществлять тщательный дополнительный осмотр слизистой оболочки полости рта, а также кожных покровов с целью обнаружения типичных для КПЛ морфологических элементов. В сложных случаях для постановки диагноза проводят диагностическую биопсию, которая является весьма информативной.
С учетом физиологических особенностей аногенитальной области на фоне повреждения целостности кожного покрова (особенно при возникновении эрозивных и язвенных элементов) терапия КПЛ с локализацией на половых органах является непростой задачей. Эрозивно-язвенные высыпания КПЛ в аногенитальной области предрасполагают к присоединению вторичной инфекции, как бактериальной, так и микотической, что создает дополнительные трудности в диагностике заболевания, усугубляет его течение, затрудняет лечение.
Перед началом терапии пациенты должны быть проинформированы, что эрозивный КПЛ является заболеванием, трудно поддающимся терапии. Адекватное лечение часто подбирают методом проб и ошибок, оно может быть длительным, и главной его целью является контроль над заболеванием.
Важным аспектом терапии также является эмоциональная поддержка больного, поскольку даже папулезный КПЛ в генитальной области, который не сопровождается зудом и болью, может вызывать тревогу, чувство неловкости или стыда у пациента. Эрозивный КПЛ часто протекает с выраженным болевым синдромом, что затрудняет не только сексуальную активность, физические упражнения, но и выполнение повседневных дел, возможность носить обычную одежду.
Неспецифические методы терапии генитального КПЛ направлены в первую очередь на уменьшение дискомфорта в области половых органов. При выраженной болезненности кратковременное облегчение могут приносить прохладные компрессы с чистой водой либо с неспиртовыми антисептиками. Применение топических анестетиков, покрытие эрозий вазелином, цинковой пастой перед мочеиспусканием или мытьем может уменьшить жжение и болезненность.
Для предотвращения влагалищных синехий женщинам, которые не ведут активную половую жизнь, рекомендуется ежедневное введение во влагалище расширителей. Мужчины с необрезанной крайней плотью должны быть предупреждены о возможности развития у них фимоза, поэтому им крайне важно обеспечить ежедневное и регулярное оттягивание крайней плоти с полным обнажением головки полового члена.
Лекарственными средствами первой линии для лечения генитальной формы КПЛ являются топические глюкокортикостероиды (ГКС). При отсутствии эрозий, но при наличии папул и зуда рекомендуются аппликации 0,1% валерата бетаметазона или триамцинолона 1 раз в день. Эрозивные формы заболевания требуют более мощных топических ГКС (0,05% флуоцинонид или 0,05% клобетазола пропионат). Аппликации этих лекарственных средств проводятся также 1 раз в день.
В настоящее время не существует топических ГКС, которые официально были бы рекомендованы для введения во влагалище. Поэтому для лечения эрозивных поражений стенок влагалища у больных КПЛ рекомендуют суппозитории с гидрокортизона ацетатом, одобренные для введения per rectum, либо топические ГКС в виде мазей.
Применение ГКС в области гениталий, а также особенности анатомии и физиологии этой области на фоне эрозивных изменений слизистой создают условия для присоединения вторичной инфекции. Наиболее часто течение генитального КПЛ осложняется развитием урогенитального кандидоза. Также возможно присоединение бактериальной инфекции. В таких случаях целесообразно применять системные противогрибковые или антибактериальные лекарственные средства. Тем не менее использование топических форм лекарственных препаратов остается в приоритете. Местные азольные противогрибковые средства в ряде случаев оказывают раздражающее действие на слизистую оболочку, и их использование может усугубить локальный дискомфорт у больных.
В связи с вышесказанным применение комбинированных топических кортикостероидов наиболее оптимально для лечения генитального КПЛ. Одним из таких лекарственных средств является Тетрадерм — уникальный препарат, представляющий собой комбинацию мометазона, эконазола, гентамицина и декспантенола. Мометазон относится к классу сильных топических ГКС с высоким профилем безопасности (согласно Европейской классификации Miller and Munro). Эконазол является современным высокоэффективным противогрибковым препаратом с бактерицидным эффектом, в основе действия которого лежит подавление синтеза эргостерола, регулирующего проницаемость клеточной стенки микроорганизмов. Гентамицин — антибиотик широкого спектра действия. Декспантенол, который является провитамином В5, обладает противовоспалительным и ранозаживляющим действием за счет стимуляции экспрессии генов ИЛ-6, ИЛ-8 и антиоксидантов, стимуляции пролиферации и миграции фибробластов в очаг повреждения дермы, а также коллагенообразования. Кроме того, декспантенол способствует снижению чрескожной потери влаги, что уменьшает воспаление и увлажняет кожу. Указанные свойства декспантенола обосновывают его применение в качестве средства для ускорения эпителизации. Декспантенол используется в гинекологии, в частности для лечения эрозии шейки матки, а также для лечения воспалительных заболеваний полости рта, носа, гортани, дыхательных путей (в том числе после тонзиллэктомии), слизистой оболочки желудка, органов мочевыделительной системы.
Таким образом, Тетрадерм является комбинированным топическим лекарственным средством, которое оптимально подходит для местного лечения генитальной формы КПЛ.
Кроме топических ГКС для лечения КПЛ используют циклоспорин для наружного применения. Эффективность этого препарата продемонстрирована при лечении поражений слизистой оболочки полости рта у больных КПЛ [6]. В одном из исследований было продемонстрировано значительное уменьшение эрозий через 1 и 3 мес местной терапии циклоспорином [7]. Это иммуносупрессивное средство назначают в тех случая, когда другие препараты для наружной терапии оказываются неэффективными. При эрозивном вульвовагините у больных с КПЛ 1 мл раствора для инъекций циклоспорина (содержит 100 мг) наносят на вульву или вводят во влагалище 4 раза в сутки ежедневно до разрешения высыпаний. Однако влагалищное введение циклоспорина ограниченно в связи с его местным раздражающим действием [7].
Средством для топической терапии КПЛ с локализацией на слизистых оболочках как половых органов, так и полости рта является мазь токролимус, которую применяют при поражении вульвы 2 раза в день, но ее использование, так же как и при лечении циклоспорином, ограничено развитием местного раздражения [8]. Топическое применение такролимуса при поражении влагалища не рекомендовано в связи с высокой степенью проникновения препарата в системный кровоток через слизистую оболочку.
Системная терапия КПЛ показана только после неудачи местной терапии. Единственной группой средств с системным действием, эффективных при лечении эрозивных форм КПЛ, являются ГКС для введения внутрь. В ряде случаев (например, при тяжелом течении КПЛ) системное введение ГКС применяют в стартовой терапии. Преднизолон в суточной дозе 40—60 мг применяют в течение 2—4 нед до разрешения симптомов заболевания. После улучшения состояния больного для дальнейшего лечения используют топические ГКС.
В качестве альтернативного метода системной терапии при торпидном течении генитального КПЛ используют гидроксихлорохин в дозе 200 мг 2 раза в день [9]. Также при КПЛ применяют системные ретиноиды, например изотретиноин в дозе 1 мг/кг или ацетретин в дозе 25 мг 1 или 2 раза в день, а также циклоспорин для перорального применения, азатиоприн, метотрексат в дозе 10—20 мг 1 раз в неделю и дапсон [10—14].
Кроме того, для устранения деформирующих рубцов и синехий, развивающихся при тяжелом течении генитального КПЛ в отсутствие адекватной медикаментозной терапии, применяют хирургические методы лечения с целью восстановления половой функции.
Таким образом, КПЛ с поражением половых органов, особенно при его эрозивной форме, является болезненным, сопровождающимся рубцовой деформацией, а следовательно, сексуально инвалидизирующим заболеванием. Прогноз КПЛ благоприятен, но непредсказуем. Тем не менее адекватная терапия с применением топических ГКС в качестве препаратов первой линии в подавляющем большинстве случаев позволяет улучшить течение заболевания. Комбинированные топические ГКС — оптимальные лекарственные средства для лечения и профилактики осложнений генитальной формы КПЛ.
Автор заявляет об отсутствии конфликта интересов.
The author declare no conflict of interest.
Сведения об авторах
КАК ЦИТИРОВАТЬ:
Автор, ответственный за переписку: Дворянкова Е.В. —
e-mail: Info@ctppcp.su
Читайте также:
- Нежелательные желудочно-кишечные явления при лечении по NCI
- Поражение глаз гидрохиноном. Гидрохиноновые поражения конъюнктивы и роговицы
- Кристаллоидные растворы. Особенности коллоидных растворов
- Нейрохирургия невриномы слухового нерва - диагностика, лечение
- Ипохондрики. Особенности пациентов ипохондриков
