Эпидемиология внутрибольничной инфекции. Распространенность внутрибольничной инфекции.
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
В больницах, где пациенты ищут помощи и облегчения их страданий, их иногда поджидает новый невидимый враг: внутрибольничные инфекции. По статистике, в России вероятность заразиться в больнице – 0,1%. Это означает, что из тысячи обратившихся за помощью один получит новое заболевание, которое с огромным трудом подается лечению, так как внутрибольничные инфекции обычно имеют высокий уровень резистентности к антибиотикам.
Как часто у нас заражаются ВБИ
В июле 2015 года Роспотребнадзор отчитался о снижении количества случаев внутрибольничных инфекций в России. При этом по другим данным распространенность ВБИ в тот же самый период времени выросла на треть. Согласно данным официальной статистики, в год в России регистрируется 20-30 тысяч случаев заражения инфекционными заболеваниями при поступлении в больницы. По другим данным их число может достигать 2,5 миллионов. Экономический ущерб, причиняемый внутрибольничными инфекциями, может достигать 15 млрд. рублей в год.
По словам Василия Акимкина, доктора медицинских наук, замдиректора НИИ дезинфектологии Роспотребнадзора РФ, чаще всего внутрибольничные инфекции (ВБИ) регистрируются в отделениях реанимации, хирургии, онкологии, родовспоможения, трансплантологии. Из-за присоединяющихся инфекций пребывание пациентов в стационарах увеличивают в среднем на 6-8 дней. Они усложняют лечение, а в тяжелых случаях могут приводить и к летальным исходам.
Как ни странно, наличие бахил у посетителей стационаров и запрет на посещение пациентов большого значения в профилактике инфекций не играют. Провоцируют же развитие ВБИ нарушения режима стерилизации медицинских инструментов и правил дезинфекции, заражения при контакте с больными, а также носительство внутрибольничных штаммов среди пациентов и персонала. Такую точку зрения высказал Владимир Кулабухов, кандидат медицинских наук, заведующий отделением анестезиологии и реанимации Ожогового центра Института хирургии им. Вишневского.
Что такое внутрибольничные инфекции
«Внутрибольничная инфекция» (ВБИ), по определению Всемирной Организации Здравоохранения, – это любое клинически выраженное заболевание микробного происхождения, поражающее больного в результате госпитализации или посещения лечебного учреждения с целью лечения, а также больничный персонал в силу осуществления им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в больнице. Синоним этого понятия – нозокомиальная инфекция, т. е. приобретенная больным в лечебном учреждении.
Классификация ВБИ в зависимости от способа передачи:
То есть получить такой «подарок» может практически каждый обратившийся за любым видом медицинских услуг. Почему внутренняя больничная инфекция страшнее любой внешней, которую пациент принес «снаружи»?
«В стационарах основная идет борьба между бактериями и антибиотиками. Инфекцию, которую пациент принес с собой в стационар, легко лечить, потому что она не приспособлена к антибиотикам. А инфекция, которая живет там, адаптирована к антибиотикам. Поэтому ученые вынуждены постоянно придумывать новые виды антибиотиков, чтобы уничтожать модифицированные виды инфекций. Есть виды инфекций, которые живут в медицинских учреждениях, в основном это бактерии. Из вирусов сюда же попадают гепатиты и ВИЧ. Вряд ли человек принесет с собой золотистый стафилококк или синегнойную палочку. Наибольший риск заразиться в хирургических отделениях, после операции», — говорит Александр Саверский, председатель «Лиги защитников пациентов».
По словам Владимира Витальевича Кулабухова, к. м. н., доцента, заведующего отделением анестезиологии и реанимации Ожогового центра ФГБУ Института хирургии имени А. В. Вишневского, от внутрибольничных инфекций умирает большая часть пациентов стационаров во всем мире. Около четверти всех инфекций составляют инфекции кровотока, что связано с широким внедрением методов катетеризации кровеносных сосудов. Важнейшую роль в профилактике такого рода инфекций играет использование современных материалов — катетеров, отграничивающих адгезивных повязок с антисептическими свойствами. Например, использование вместо марли специальных гелевых накладок, пропитанных хлоргексидином, для фиксации катетера, сокращает риск возникновения инфекции на 60%. Необходимо разумное ограничение применения антибиотиков. Как отметил Кулабухов, борьба с ВБИ в России требует, прежде всего, осознания всей серьезности проблемы, финансирования не только оборудования, но и расходных материалов, а также внедрения жесткого регламента всех процессов и медицинского ухода в стационарах.
А как дела на Западе?
Безусловно, до сих пор наиболее эффективным методов борьбы с внутрибольничными инфекциями считается их предотвращение.
Так, в исследовании SENIC было показано, что тщательная организация профилактических мероприятий и постоянный эпидемиологический мониторинг позволили сократить частоту случаев заражения ВБИ на 32% в течение пяти лет. Ключевое значение имеет проведение профилактических мероприятий на всех уровнях с использованием надежного оснащения. Кроме того, в США госпитальная инфекция считается настолько серьезной проблемой, что там, в частности, из-за этого стараются максимально сократить сроки пребывания пациентов в больнице, выписывать сразу после операций и т.д.
А на днях группа ученых Медицинской школы Университета Мичигана и Управления по контролю за продуктами и лекарствами США (University of Michigan Medical School and the U.S. Food and Drug Administration) опубликовала результаты своего исследования в онлайн-журнале PLoS Pathogens. Их исследование приоткрыло завесу тайны над тем, почему некоторые больничные пациенты и жители домов престарелых имеют гораздо более высокий риск заражения внутрибольничными инфекциями, чем другие. Оказалось, что пациенты, принимающие препараты с кальцием, имеющие низкий уровень содержания в крови витамина D, либо страдающие от заболеваний, не позволяющих усваивать кальций, гораздо чаще страдают от внутрибольничных инфекций, в частности от кишечной инфекции, вызываемой Clostridium difficile. Неусвоенный кальций, содержащийся в кишечнике, в комбинации с желчными солями таурхлоратами (taurochlorate), стимулирует выработку фермента, ускоряющего активацию и прорастание спор бактерий Clostridium difficile.
Автор исследования Трэвис Кочан (Travis Kochan) провел эксперимент, удалив излишки кальция из питательной среды для прорастания Clostridium difficile. В среде, освобожденной от кальция, споры бактерий не прорастали. Дальнейшие эксперименты были проведены на мышах, и подтвердили, что дефицит витамина D, как и излишки кальция, провоцируют развитие кишечной инфекции, которая уносит ежегодно до 30 000 жизней только в США.
Это открытие позволит скорректировать лечение уже полученных в больнице тяжелых заболеваний, таких как Clostridium difficile. Возможно, со временем удастся понять механизм возникновения и других внутрибольничных инфекций, что поможет не только предотвращать их возникновение, но и эффективно лечить тех, кто окажется им подвержен, несмотря на профилактику заболеваемости ВБИ.
Есть и сверхантибиотики
Как пояснили специалисты, новые соединения были отобраны в ходе поиска способов уничтожения митохондрий — единственного источника энергии стволовых раковых клеток. В ходе исследований ученые проверили 45 тыс. соединений с точки зрения воздействия на митохондрии раковых клеток. В результате были выбраны примерно 800 малых молекул, из которых затем было отобрали 10 наиболее перспективных соединений, эффективно воздействующих на митохондрии. Так как сама по себе митохондрия весьма напоминает прокаритотические бактерии (и даже имеет общее с ними происхождение), ученые решили проверить действие отобранных молекул на различные патогенные организмы. Оказалось, что отобранные вещества способны уничтожать широкий спектр болезнетворных бактерий, таких как стрептококки, синегнойную бактерию, кишечную палочку, метициллин-резистентный золотистый стафилококк и др. Кроме того, эти соединения эффективно убивали патогенные дрожжи Candida albicans. Новый класс препаратов ученые назвали «мито-рибоскинами», так как они воздействуют на митохондриальные рибосомы, органеллы внутри митохондрий, участвующие в создании их белковых структур. По словам исследователей, по эффективности эти препараты не уступают антибиотикам и даже превосходят их, уничтожая супербактерии, устойчивые ко всем существующим лекарственным препаратам. Добавим, открытие нового класса противомикробных препаратов особенно актуально именно сейчас, когда, по словам экс-главы ВОЗ Маргарет Чен, количество бактерий, резистентных к антибиотикам увеличивается с такой скоростью, что человечество в скором времени вступит в постантибиотиковую эру. При этом заболевания, легко излечимые в настоящее время, станут смертельными. Уже сейчас, по данным Евросоюза, от инфекций, резистентных к антибиотикам, ежегодно умирают 25 млн человек, а смертность от пневмонии за последние три года выросла на 67%. Такой быстрый рост агрессии супербактерий привел к тому, что антибиотикорезистентность начала восприниматься правительствами ведущих стран как угроза национальной безопасности, а ООН включила ее в список десяти глобальных угроз человечеству, наравне с глобальным потеплением и терроризмом
Эпидемиология внутрибольничной инфекции. Распространенность внутрибольничной инфекции.
БИ — больничные инфекции
ВБИ — внутрибольничные инфекции
ГСИ — гнойно-септические инфекции
СГБ — стрептококки группы В
Внутрибольничные инфекции (ВБИ) относятся к числу важнейших проблем современной медицины и здравоохранения, оказывают существенное влияние на качество медицинской помощи родильницам и новорожденным, приводят к потреблению дополнительных ресурсов, создают угрозу здоровью и жизни пациентов акушерских стационаров. В непростых экономических и демографических условиях в современной России эта проблема приобретает особую социальную значимость. Важными факторами, определяющими актуальность данной проблемы в настоящее время, являются повсеместное увеличение частоты абдоминального родоразрешения и связанных с этим послеоперационных осложнений у пациенток с соматической патологией. В структуре ВБИ в акушерских стационарах преобладают гнойно-септические инфекции (ГСИ), из которых 90% приходится на заболевания новорожденных. В 80% случаев тяжелые формы ГСИ развиваются у новорожденных с внутриутробным инфицированием от матерей с хроническими заболеваниями [1, 2].
Учитывая новую терминологию в проблематике ВБИ, ГСИ родильниц и новорожденных следует относить к инфекциям, связанным с оказанием медицинской помощи в акушерском стационаре [2].
В последние 15 лет в России совершенствовалась система эпидемиологического контроля гнойно-септических ВБИ в акушерских стационарах, что нашло отражение в приказах Министерства здравоохранения. Вместе с тем до настоящего времени в России отсутствует научно обоснованная система эпидемиологического надзора и контроля в специализированных родильных домах для пациенток группы высокого риска с экстрагенитальной патологией [3]. Отсутствие исследований по данному направлению не позволяет в полной мере обеспечить высокую эффективность системы контроля ВБИ родильниц и новорожденных в подобных специализированных акушерских стационарах.
Одним из основных направлений деятельности здравоохранения ВОЗ признает создание и укрепление системы повышения безопасности пациентов и улучшение качества медицинской помощи. Вместе с тем как в отечественной, так и зарубежной литературе до сих пор отсутствуют единое понятие «качество медицинской помощи», методологические основы и механизмы его обеспечения и оценки.
По официальному определению Минздрава России, «качество — деятельность, направленная на создание таких условий медицинской помощи населению, которые позволяют выполнить заявленные государством (медицинским учреждением) гарантии в соответствии с установленными критериями и показателями качества с учетом удовлетворенности населения в получении медицинской помощи». В понятии определены основные параметры качества: соответствие медицинской помощи современному уровню развития науки, установленным требованиям, стандартам; оптимальное (эффективное) использование ресурсов; удовлетворение потребностей пациентов.
Одним из критериев качества оказания медицинской помощи является показатель заболеваемости ВБИ [4]. Актуальность ее определяется слабым знанием специалистов практического здравоохранения реальной заболеваемости ВБИ в стационарах, что обусловлено сложностью учета и недостаточностью проводимых профилактических и противоэпидемических мероприятий, а также наносимым этими заболеваниями значительным экономическим ущербом.
Проблема ВБИ актуальна для здравоохранения всех стран в связи с высоким уровнем заболеваемости и летальности, а также значительным социально-экономическим ущербом, причиняемым ими. Согласно данным отечественных и зарубежных исследователей ВБИ развиваются у 5—20% госпитализированных больных.
Заболеваемость ВБИ в Российской Федерации на протяжении последних лет обнаруживает тенденцию к росту. Причинами этого являются создание крупных больничных комплексов, где концентрируется большое число ослабленных лиц; увеличение числа инвазивных диагностических и лечебных процедур; использование сложного медицинского оборудования, стерилизация которого сопряжена с большими трудностями; формирование больничных штаммов, обладающих устойчивостью к лекарственным препаратам и дезинфицирующим средствам; увеличение в популяции групп повышенного риска: недоношенных детей, больных хроническими заболеваниями; демографические сдвиги в обществе (увеличение удельного веса лиц старших возрастных групп); снижение неспецифических защитных сил организма в связи с неблагоприятными экологическими условиями [5].
ВБИ, возникающие в стационарах, и проблемы, связанные с их ликвидацией и лечением поражаемых ими пациентов, требуют значительного бюджетного финансирования, минимальный экономический ущерб, наносимый ВБИ ежегодно, составляет более 5 млрд рублей [6].
По данным официальной статистики, ежегодно в Российской Федерации регистрируется от 50 до 60 тыс. случаев ВБИ, однако по расчетным данным, эта цифра в 40—50 раз выше. Присоединение ВБИ к основному заболеванию увеличивает в среднем на 6—8 дней продолжительность пребывания пациента в стационаре. Летальность в группе лиц с ВБИ значительно превышает таковую среди аналогичных групп больных без ВБИ.
В России введены учет и регистрация спорадических заболеваний ВБИ по основным нозологическим формам: ГСИ новорожденных, ГСИ родильниц, послеоперационные ГСИ, постинфекционные ГСИ, кишечные инфекции, инфекции мочевых путей и другие инфекционные заболевания [7].
Важность решения проблемы ВБИ обусловливает необходимость проведения в лечебно-профилактических учреждениях комплекса целенаправленных профилактических и противоэпидемических мероприятий, скоординированных в масштабах отдельных регионов и страны в целом.
Поэтому проблема больничных инфекций (БИ) — одна из актуальных в медицине. Это связанно с высоким уровнем ее распространения не только в России, но и во всем мире, а также медико-социальными последствиями и экономическими потерями.
БИ — любые инфекционные заболевания (состояния), проявившиеся или возникшие в условиях стационара или после выписки из него в пределах инкубационного периода. Понятие Б.И. включает «заносы инфекции»; внутрибольничные (синонимы: нозокомиальные, ятрогенные) инфекции; случаи инфицирования работников лечебно-профилактического учреждения, возникшие в результате их профессиональной деятельности [4].
За последние 10 лет число случаев ВБИ в Российской Федерации уменьшилось на 15 088, при этом они преимущественно регистрируются в родовспомогательных учреждениях (47,2%) и хирургических стационарах (21,7%). Заболеваемость ВБИ в Российской Федерации колеблется от 1,7 до 1,2 на 1000 пациентов, т. е. снизилась на 41,2% [9]. Для примера, в Швейцарии этот показатель составляет 117, в Чехии — 163, в Испании — 100, в США — 50. В Европейских странах ВБИ регистрируются у 3—10% пациентов, прошедших через стационары, а в отделениях интенсивной терапии — у 20%. В США ежегодно выявляется 2 млн случаев ВБИ, повышая продолжительность пребывания больных в стационаре на 6 дней, нанося общий ущерб здравоохранению.
Низкая заболеваемость в России объясняется недоучетом ВБИ. Так, практически не регистрируются ВБИ мочеполовой системы, гемоинфекции, пневмонии и другие инфекции дыхательных путей [10].
В последнее время спектр возбудителей ВБИ постоянно расширяется. Помимо бактерий и вирусов все большее значение приобретают грибы, особенно рода Candida, в качестве этиологического фактора повышается роль аспергилл.
Мониторинг лекарственной устойчивости играет важную роль в системе инфекционного контроля. Так, отмечается рост устойчивости возбудителей к антимикробным химиопрепаратам. Мультирезистентность установлена у 79—96% эшерихий, клебсиелл, энтеробактера, протея, псевдомонад. В родовспомогательных учреждениях спектр устойчивости ниже, но 75—100% штаммов устойчивы к наиболее часто применявшимся антибиотикам — пенициллину, ампициллину, карбенициллину и др. [10, 11].
Остается нерешенной проблема защиты медицинского персонала. Увеличение инфицирования населения микобактериями туберкулеза привело к росту числа профессиональных заражений туберкулезом медицинского персонала лечебно-профилактических учреждений.
Сложившаяся ситуация свидетельствует о крайне важной роли микробиологического мониторинга в системе инфекционного контроля. Слежение за этиологической структурой ВБИ, определение видового состава возбудителей, внутривидовое типирование, определение спектра чувствительности к антибиотикам, дезинфицирующим средствам и антисептикам позволят разобраться в сложной эпидемиологической ситуации [7].
Поскольку большинство возбудителей ВБИ относятся к условно-патогенным микроорганизмам, проявляющим свои свойства на фоне снижения неспецифических защитных сил организма, большое значение приобретает определение групп риска среди новорожденных и родильниц.
Группами риска возникновения ВБИ среди родильниц считаются пациентки с хроническими соматическими и инфекционными заболеваниями; с болезнями мочеполовой системы, в том числе кольпитами; с отягощенным акушерско-гинекологическим анамнезом (инфекционные осложнения при предыдущих беременностях, привычное невынашивание и др.); после хирургического родоразрешения, особенно кесарева сечения; с кровотечениями в послеродовом периоде; с анемией [7, 9].
К группам риска возникновения ВБИ среди новорожденных относятся недоношенные, переношенные, родившиеся у матерей с хроническими соматическими и инфекционными заболеваниями или перенесших острое инфекционное заболевание во время беременности, после хирургического родоразрешения, особенно кесарева сечения, дети с врожденными аномалиями развития; с родовой травмой, синдромом дыхательных расстройств, хронической внутриутробной гипоксией и асфиксией в родах, родившиеся у матерей, страдающих алкоголизмом, наркоманией [11]. Дети, относящиеся к группам риска, нуждаются в особо тщательном медицинском наблюдении и назначении препаратов, стимулирующих неспецифические защитные силы организма.
К факторам риска возникновения ВБИ новорожденных и родильниц относятся инвазивные лечебно-диагностические вмешательства (инъекции, трансфузии, катетеризация сосудов, мочевыводящих путей, взятие крови, пункции, эндоскопические исследования), искусственное вскармливание и др. Имееют значение кратность и длительность процедур. При абдоминальном родоразрешении (кесарево сечение) важно учитывать, в экстренном или плановом порядке оно проводится [3, 6, 12].
Факторы риска необходимо учитывать при осуществлении эпидемиологического надзора и проведении мер борьбы с ВБИ. В каждом случае необходимо строго обосновывать целесообразность выполнения тех или иных процедур, особенно инвазивных.
Осложнению эпидемиологической обстановки могут способствовать две группы факторов (предпосылок). Одна из них связана с санитарно-техническим состоянием стационара, другая — с организацией работы и контингентом лиц, поступающих на роды [9, 10, 13, 14].
К первой группе относятся недостаточное материально-техническое оснащение оборудованием, инструментарием, перевязочным материалом, лекарственными средствами; недостаточный набор и площади помещений, перекрест технологических потоков; нарушения в работе приточно-вытяжной вентиляции; аварийные ситуации на водопроводной и канализационной системах, перебой в подаче горячей и холодной воды, нарушения в тепло- и энергоснабжении; перебои в поставке белья, дезинфицирующих средств и т. д.
Вторая группа предпосылок включает перегрузку стационара; нарушение цикличности заполнения палат; несвоевременный перевод новорожденных и родильниц в соответствующие стационары.
При выявлении предпосылок возникновения эпидемиологического неблагополучия больничный эпидемиолог оперативно доводит всю информацию до сведения главного врача родильного дома и центров Госсанэпиднадзора. Принимаются меры по устранению нарушения. Усиливается весь комплекс профилактических и противоэпидемических мероприятий. В ходе оперативного анализа важно своевременно выявить предвестники осложнения эпидемиологической ситуации в стационаре: изменение заболеваемости (рост) ВБИ новорожденных; рост заболеваемости родильниц; рост частоты развития ВБИ после хирургических пособий в родах; изменение в структуре заболеваемости по локализации патологического процесса, появление случаев с множественной локализацией; изменение этиологической структуры заболеваемости, выделение преимущественно одного вида возбудителя; изменение в соотношении легких и тяжелых форм.
Рост числа тяжелых форм свидетельствует, как правило, о существенном недоучете легких форм и (или) возникшем эпидемиологическом неблагополучии: преобладание одной из клинических форм в структуре ВБИ новорожденных или родильниц, появление генерализованных форм; возникновение 2 случаев заболеваний и более, связанных между собой; рост заболеваемости гнойно-воспалительными и другими инфекциями среди медицинского персонала; возрастание числа диагнозов внутриутробной инфекции [14, 15].
Своевременное выявление указанных признаков позволяет оперативно провести необходимые мероприятия для предотвращения дальнейшего осложнения эпидемиологической ситуации.
За последние годы актуально в мире распространение стрептококковой инфекции. Стрептококки группы В (СГБ) вызывают тяжело протекающее заболевание у грудных детей и представляет опасность для определенных групп пациентов (беременных, родильниц и новорожденных) [16, 17]. На основании многочисленных наблюдений установлен ряд факторов, повышающих риск передачи инфекции от матери ребенку во время родов. Это преждевременные роды, длительный безводный период, повышение накануне родов температуры тела, хориоамнионит, бактериурия.
Инфекция СГБ распространена повсеместно. Бактерию обнаруживают у 7—30% беременных (этот показатель наиболее высок у женщин, которые перенесли инфекцию в прошлую беременность). Частота заболевания детей значительно ниже, что обусловлено неодинаковой патогенностью штаммов бактерии, а также защитой плодов и новорожденных материнскими антителами. Инцидентность вызываемых СГБ ранней и поздней формы болезни детей соответственно составляла 2—3 случая на 1000 рожденных живыми детей [16, 18, 19].
Регулярное проведение скрининговых обследований беременных с последующей антибиотикотерапией инфицированных СГБ привело к снижению в Северной Америке и большинстве стран Европы частоты заболевания новорожденных в 10—15 раз, при этом смертность снизилась с 50 до 4—6% (20—30% недоношенных и 1—2% рожденных в срок детей) вследствие совершенствования системы лечения новорожденных [16—21].
Вероятность клинического проявления инфекции и ее летального исхода у новорожденных с низкой массой тела (менее 1,5 кг) значительно возрастает.
Совершенствование методов лабораторной диагностики сделало их основой контроля инфекции, что позволило достичь в ряде стран Европы и Северной Америки значительного снижения частоты развития ранней формы болезни, вызываемой бактерией у новорожденных детей.
Непатогномоничность клинических проявлений инфекции, их отсутствие или слабая выраженность на начальных стадиях болезни не позволяют поставить окончательный диагноз — проявление у пациентов клинических признаков служит основанием для предположения о наличии у них инфекции, отбора и отправки в лабораторию проб для проверки предварительного диагноза [6, 7, 10, 22, 23].
Наличие инфекции у беременных исключают в максимально приближенный к родам срок — на 35—37-й неделе, так как возможны спонтанная элиминация бактерии из организма будущей матери в дородовой период (что делает применение антимикробных препаратов для профилактики заражения детей бесполезным), а также рецидив колонизации родовых путей после кратковременной обработки антибиотиками в отдаленный дородовой период [24].
Показаниями к проведению специфической диагностики инфекции служат плановое обследование беременных; преждевременные (раньше 37 нед) роды или нарушение целостности плодных оболочек; проявление у детей клинических нарушений, вызываемых СГБ; установление этиологии патологий, которые СГБ может вызывать у взрослых людей [24, 25].
Таким образом, анализ выполненных к настоящему времени исследований демонстрирует, что, несмотря на значительное количество обследований беременных и новорожденных в целях определения ВБИ, не разработан комплексный подход к этой проблеме [6, 7, 10, 26].
Мониторинг распространения ВБИ на определенных территориях среди разных групп населения важен в прогностическом отношении и для правильной интерпретации результатов бактериологических исследований. В будущем, когда будет проводиться плановая вакцинация против этой инфекции, значение такой информации возрастет в еще большей степени, поскольку на ее основе будут выбираться для применения вакцины с оптимальным антигенным составом.
Полученные результаты имеют большое практическое значение для оптимизации системы эпидемиологического контроля ВБИ родильниц и новорожденных детей в специализированных акушерских стационарах, где сосредоточены пациентки из группы высокого риска с экстрагенитальной патологией [27—30]. Идентификация особенностей эпидемиологии, групп и факторов, активно влияющих на эпидемический процесс, позволяет обеспечить высокую эффективность системы контроля БИ родильниц и новорожденных в акушерских стационарах данного типа.
Исследование выполняется за счет гранта Российского научного фонда (проект № 15−15−00109).
Внутрибольничные инфекции: профилактика, распространение, классификация
Какие существуют виды внутрибольничных инфекций? Что вызывает ВБИ? Какие санитарно-гигиенические и противоэпидемические мероприятия предпринять для профилактики инфекций?
Определение ВБИ. Внутрибольничные инфекции — это понятие собирательное. Оно включает инфекции различной природы, но наиболее оптимальное его определение звучит так: это любое патологическое состояние, клинически выраженное, вызванное микроорганизмами, которое возникло у больного как результат его госпитализации или посещения учреждения здравоохранения с целью лечения, а также у медицинского персонала в связи с выполнением профессиональных обязанностей.
✎ Понятие «ВБИ» определяется ВОЗ как любое клинически выраженное болезненное состояние, которое развилось у лица в связи со стационарным лечением или в течение месяца после выписки.
Распространенность внутрибольничных инфекций
Источники внутрибольничной инфекции
Основные источники ВБИ — сами пациенты и сотрудники медучреждения. Также источником ВБИ могут быть близкие и родственники пациентов, которые посещают их или же ухаживают за ними. Кроме того, грызуны, собаки или кошки также могут разносить инфекцию.
Механизмы передачи внутрибольничной инфекции могут быть такими:
- фекально-оральный механизм (к нему относится водный, пищевой и контактно-бытовой пути распространения ВБИ)
- воздушно-капельный
- трансмиссивный — укусы кровососущими насекомыми; контактный; вертикальный
Причинами ВБИ могут быть такие виды возбудителей внутрибольничной инфекции:
- бактериальные
- вирусные
- грибковые
- протозойные
- метозойные (гельминтозы)
Но абсолютное большинство всех ВБИ могут быть вызваны различными бактериями, а не другими формами жизни. Таким образом, структура ВБИ определяется именно бактериальными агентами. С практической точки зрения удобно различать среди инфекционных агентов патогенные и условно патогенные, а также облигатные паразиты.
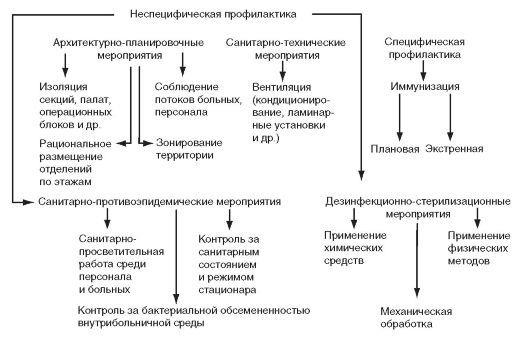
Причины распространения внутрибольничных инфекций
- увеличение количества носителей штаммов резистентного типа среди медицинских работников, формирование госпитальных штаммов
- загрязнение воздуха, предметов и рук персонала
- контакт с инфекциями во время выполнения диагностических и лечебных манипуляций
- бесконтрольное использование антибиотиков пациентами, что приводит к формированию резистентности у микроорганизмов
- несвоевременная ротация дезинфектантов в учреждении здравоохранения, сопровождающаяся формированием резистентности к ним у госпитальных штаммов микробов
- нарушение правил санитарно-гигиенического и противоэпидемического режимов как больными, так и сотрудниками больниц
Причины распространения ВБИ подразделяют на субъективные, когда вина возлагается на медперсонал и администрацию медучреждения, и объективные — соответственно не зависящие от этих лиц.
Объективные причины распространения ВБИ — это формирование нечувствительности к антибиотикам в силу необоснованного их использования в животноводстве и других сферах народного хозяйства, несоответствующее требованиям современности оснащение медучреждений и т. д.
К субъективным причинам могут быть отнесены недостаточная информированность медперсонала о причинах внутрибольничной инфекции, невыполнение требований асептики/антисептики и т. д.
Олена Іщенко заступник директора Комунального закладу «Черкаський обласний онкологічний диспансер» Черкаської обласної ради
Аби успішно пройти перевірку дотримання вимог санітарного законодавства і набрати достатню кількість балів під час акредитації, скористайтеся зразками документів
Виды внутрибольничных инфекций
Гнойно-септические инфекции
Они насчитывают примерно 80 различных возбудителей и ответственны за 75—80% всех случаев госпитальных инфекций. Чаще всего они вызываются стафилококком, синегнойной палочкой. Этот вид ВБИ распространяется воздушным путем, а также через предметы быта, медицинский инструментарий, руки медицинских работников и т. п.
Кишечные инфекции
Этот вид составляет 7—12% всех внутрибольничных инфекций, причем самая распространенная в этой группе инфекция вызывает опасное заболевание — сальмонеллез. Сальмонеллы имеют большую устойчивость к антибиотикам и антисептикам. Передаются кишечные инфекции через пыль, предметы быта, медицинский инструментарий, а также воздушным путем. Однако чаще всего носителем возбудителей инфекций является медицинский персонал.
Вирусные инфекции
Вирусные инфекции, в том числе вирусные гепатиты B, C, D (6—7% всех внутрибольничных инфекций).
Другие внутрибольничные инфекции
Эта группа имеет наименьшую численность. На их долю из общего числа обсуждаемых нозологий приходится до 5% случаев, но несмотря на это, к ним не следует относиться пренебрежительно, так как к их числу относятся эпидемически опасные нозологии: грипп, дифтерия, туберкулез.
Дезінфекція під час епідемії грипу та ГРІ: як проводити
Классификация ВБИ по степени риска заражения бытовым путем
Степень риска
Предметы, на которых могут сохраняться возбудители ВБИ
Пути деконтаминации
Вещи, контактирующие с нормальной и интактной кожей, или загрязненные поверхности, которые непосредственно не контактируют с больными (стены, потолок, пол, мебель и т. п.)
Очистка и протирка
Оборудование (гастроэнтерологическое, гинекологическое, термометры и т. д.), которое не применяется для инвазивных процедур на кожных покровах или в других стерильных частях организма, но которое контактирует со слизистыми оболочками, неинтактной кожей или другими частями организма, контаминированными вирулентными микроорганизмами или другими трансмиссивными микроорганизмами
Очистка и дезинфекция
Инструменты, которые проникают через стерильные ткани, включая полости организма и сосудистую систему (хирургический инструмент, мочевые катетеры, внутрисосудистые катетеры)
ПСО и стерилизация. Если нет возможности провести стерилизацию, следует обеспечить дезинфекцию высокого уровня
Катетер-ассоциированные инфекции кровотока
Заболевания, относящиеся к внутрибольничной инфекции, часто возникают в связи с установлением периферических и центральных венозных катетеров. Их лечение обходится дорого, а продолжительность пребывания пациента в стационаре возрастает вдвое. Узнайте, какие действия медицинской сестры при проведении катетеризации приводят к возникновению катетер-ассоциированных инфекций кровотока.
Источники попадания катетер-ассоциированных ВБИ в кровоток
Чаще всего инфекция попадает в кровоток через катетер в составе растворов, лекарств, из системы для вливания растворов, сквозь кожу на месте установки катетера, а также гематогенным путем из источников внутрибольничных инфекций.
Именно поэтому особое значение нужно обратить на стерильность места пункции и систем для вливания растворов, соединительных портов.
Дело в том, что к любым инородным телам, которые вводят в кровяное русло (катетеры, иглы и т.д.) присоединяются бактерии, которые затем формируют биопленку, и, следовательно, становятся труднодоступными для антибиотиков и быстро размножаются. После достижения своей максимальной численности бактерии разрывают пленку и попадают в кровяное русло, вызывая при этом бактериемию.
Формированию биопленки способствуют концентрация фибриногена, фибронектина, кальция, магния, железа, продукция экстрацеллюлярного матрикса, ДНК, стресс, а также субингибиторные концентрации антибиотиков.
Формирование протеиновой биопленки происходит в течение первых секунд контакта крови с чужеродной поверхностью. Адгезия (прилипание) фибриногена и золотистого стафилококка к поверхности полиуретановых катетеров снижается при уменьшении шероховатости, неровности поверхности, а также зависит от гидрофильных свойств материала. К более гладким поверхностям катетеров и к поверхностям катетеров, которые имеют гидрофильное покрытие, адгезия фибриногена и бактерий значительно уменьшаются.
Биопленка на поверхности катетера защищает возбудителей ВБИ от действия антибиотиков. Дело в том, что антибиотики не могут проникнуть сквозь пленку из-за вязкой концентрации матрикса. В таких случаях нужны более сильные антибиотики, причем в высоких концентрациях и желательно в непрерывной инфузии. Субингибиторные дозы антибиотиков приводят к формированию колоний бактерий под биопленкой.
Как диагностировать?
Лабораторно подтвержденную инфекцию кровотока диагностируют, если:
- у пациента выявлена определенная патогенная флора в одном или более образцах крови, но эта микрофлора не имеет другого происхождения
- пациент имеет по крайней мере один из таких симптомов, как лихорадка (более 38°C), озноб, гипотензия
- симптомы и положительные лабораторные результаты на микрофлору не связаны с другим источником инфекции
- обычная микрофлора кожи, высеянная из двух или более образцов крови, взятых из разных сосудов или с интервалом не менее двух суток
✎ Можно ли диагностировать катетер-ассоциированную инфекцию кровотока как сепсис?
Нет, только у новорожденных и младенцев (до одного года) впервые обнаруженная катетер-ассоциированная внутрибольничная инфекция кровотока может быть основанием для диагностики сепсиса. Начать лечение сепсиса у детей до одного года целесообразно при наличии хотя бы одного из следующих симптомов:
- лихорадка или гипотермия (ректальная температура более 38 °C или менее 37 °C)
- апноэ, брадикардия
- отсутствие обследования гемокультуры или отсутствие микробов в ней
- отсутствие имеющихся источников инфекции
У взрослых пациентов и детей старше одного года диагноз «катетер-ассоциированная инфекция кровотока» нельзя идентифицировать как сепсис.
Кто в группе риска катетер-ассоцированных ВБИ
Катетер-ассоциированные инфекции кровотока являются наиболее частой формой внутрибольничных инфекций — 35% случаев. Они приводят к увеличению продолжительности стационарного лечения в среднем на 24 суток. Интересно, что такие инфекции чаще встречаются среди пациентов отделений интенсивной терапии.
В основном катетер-ассоциированные инфекции кровотока распространяются при катетеризации центральных вен. Частота таких случаев напрямую зависит от типа катетера.
К сожалению, в Украине не проводились исследования, от чего зависит уровень распространения катетер-ассоциированных внутрибольнтчных инфекций кровотока. Однако такие данные предоставляет организация из США National Healthcare Safety Network.
Правила асептики при ВБИ
Так, за 2006—2008 годы в США средняя инцидентность катетер-ассоциированных инфекций кровотока в больницах смешанного типа (терапевтические + хирургические койки) для отделений интенсивной терапии составляла от 1,5 дo 2,1 случаев на 1000 катетер-дней, для обычных палат — 1,2 на 1000 катетер-дней. У пациентов с ожогами этот показатель составлял 5,5 на 1000 катетер-дней.
В общем пациенты отделений интенсивной терапии имеют более высокий риск развития катетер-ассоциированных инфекций кровотока, но и показатель использования центральных венозных катетеров в этих отделениях гораздо выше. Этот показатель колеблется от 0,40 до 0,71, то есть 40—71% койко-дней в отделении интенсивной терапии пациенты проводят с центральным венозным катетером.
Риск возникновения катетер-ассоциированных внутрибольничных инфекций кровотока высокий у пациентов с катетеризацией центральных вен, чего чаще всего нуждаются пациенты отделений гемодиализа, онкологические пациенты, пациенты с заболеваниями желудочно-кишечного тракта, пульмональной (легочной) гипертензией.
В отделениях специфического лечения (онкогематология, трансплантология) чаще используют катетеры длительного применения. Но инцидентность катетер-ассоциированных инфекций кровотока для таких катетеров почти не отличается от временных катетеров.
В отделениях неонатальной интенсивной терапии инцидентность катетер-ассоциированных инфекций кровотока зависит от массы тела новорожденных. Чем меньше масса тела, тем чаще случаи инфицирования. Причем такая тенденция наблюдается как с центральными венозными катетерами, так и с катетерами в пуповинной вене.
Профілактика ВІЛ-інфікування у медзакладі ►►► ТЕСТ
Профилактика катетер-ассоциированных ВБИ
Предотвратить распространение катетер-ассоциированных внутрибольничных инфекций кровотока на фоне катетеризации центральных вен можно, если помнить о следующем:
- в ургентных пациентов риск заразиться выше, чем у плановых
- при выполнении катетеризации опытным персоналом риск инфицирования ниже
- катетеризация бедренной вены чаще сопровождается инфицированием, чем подключичной
- среди антисептиков для обработки кожи на месте пункции и катетеризации предпочтение следует отдавать 2%-му раствору хлоргексидина, 70%-му раствору этилового спирта и 10%-му раствору повидон-йода
- многопортовые катетеры чаще приводят к инфицированию, чем однопортовые
- чем дольше катетер находится в вене, тем больше риск инфицирования
- асептические барьеры при установлении катетера должны быть максимальными (хирургическая маска, которая покрывает голову, лицо, оставляя открытыми только глаза; стерильные перчатки, широкое покрытие операционного поля стерильной простыней или пеленкой с отверстием, края которой прилипают к коже и ограничивают место пункции)
Катетеризация центральных вен предполагает более высокий риск возникновения катетер-ассоциированных внутрибольничных инфекций кровотока, чем катетеризация периферических вен. К сожалению, до сих пор катетеризацию центральных вен назначают без особых на то показаний.
Особое значение для противодействия распространению внутрибольничных инфекций имеет гигиена рук медицинского работника. Так, обязательным условием является обработка рук до и после контакта с сосудистым катетером.
Внешнюю часть катетера (заглушка, инъекционный порт) необходимо обрабатывать антисептиком перед каждой процедурой. Снятые заглушки хранят в стерильной салфетке, смоченной антисептиком, пока в катетер проводится инфузия раствора. Именно инфицирования заглушек, портов, соединительных комплектующих считают наиболее частой причиной попадания инфекции в кровь через катетер.
Для обработки кожи в месте катетеризации лучше применять 2%-ный раствор хлоргексидина, так как 70%-ный раствор этилового спирта имеет специфическое взаимодействие с материалом полиуретановых катетеров, а повидон-йод — с материалом силиконовых катетеров.
При выборе центральных вен для катетеризации нужно принимать во внимание, что:
- катетеризация бедренной вены чаще приводит к возникновению тромбоза глубоких вен
- у пациентов с почечной недостаточностью лучше избегать катетеризации подключичной вены, ведь это может привести к стенозу вены, ограничить ее повторное использование
Существуют катетеры для центральных вен, импрегнированные (пропитанные) антибиотиком. Они могут быть очень полезными в группах риска распространения катетер-ассоциированных внутрибольничных инфекций кровотока. Также на место пункции и введения катетера лучше накладывать специальные фиксирующие повязки с хлоргексидином.
Главная медицинская сестра совместно с клиническим эпидемиологом и врачами должны организовать обучение младших специалистов с медицинским образованием правилам установления катетеров и ухода за ними. При этом важное значение здесь имеет пропаганда соблюдения требований санэпидрежима. Пренебрежение правилами асептики медицинскими сестрами является недопустимым, в том числе и по той причине, что может спровоцировать возникновение ВБИ.
Профилактика внутрибольничных инфекций
Профилактика внутрибольничных инфекций предполагает:
- постоянное, точное и безусловное следование утвержденным директивными документами требованиям, касающимся санитарно-эпидемиологического режима
- своевременное проведение дезинфекции, мероприятий по борьбе с насекомыми, грызунами; предстерилизационной обработки и стерилизации медицинских изделий и оборудования
- своевременную ротацию дезинфектантов на уровне замены активно действующего вещества для предотвращения появления резистентной микрофлоры в учреждениях здравоохранения
- детекцию и изоляцию больных
- тщательную обработку рук и средств ухода, использование средств индивидуальной защиты (перчатки, респираторы и т. д.) во время проведения лечебных процедур с изолированными пациентами
- избегание, по возможности, контакта с контаминированным материалом и биологическими жидкостями или надевание при этом перчаток, мытье рук сразу после снятия перчаток
- немедленную уборку зараженного ВБИ материала, если он пролился или рассыпался, и дезинфекцию поверхностей, которые он испачкал
- стерилизацию после использования оборудования, задействованного в уходе за пациентом
- сжигание или уничтожение другим разрешенным способом использованных повязок и другого перевязочного материала
- иммунизацию медицинского персонала среднего звена, в частности против гепатита В. Особенно это касается работников, которые при исполнении должностных обязанностей работают с кровью или загрязненным инструментарием
NB! Обычные хирургические маски не обеспечивают достаточной защиты от ВБИ. Специальные маски респираторного типа могут защитить от инфекции, которая передается аэрозольным путем, особенно от туберкулеза. Однако эти маски не всегда эффективны при высокой концентрации возбудителей кори и вирусов ветряной оспы.
Профилактика внутрибольничных инфекций — остроактуальная задача, которая ложится на плечи, как руководителей больниц, так и медицинского персонала, находящегося в непосредственном контакте с пациентами, реализующего уход за ними, обеспечивающего диагностический и лечебный процесс, а также задействованного в поддержании требуемого эпидемиологического режима. Несмотря на кажущуюся сложность, предупреждение нозокомиальных инфекций является посильной и осуществимой задачей при условии ежедневного следования указанным правилам.
⭐ Локальні документи ЗОЗ ⭐ Фінансова мотивація персоналу ⭐ Перевірки органів контролю ⭐ Безпека праці медпрацівників
ВНУТРИБОЛЬНИЧНЫЕ ИНФЕКЦИИ МЕДИЦИНСКИХ РАБОТНИКОВ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИХ ОРГАНИЗАЦИЙ

Представлен обзор отечественных и зарубежных данных литературы, посвященных вопросам изучения роли биологического фактора в формировании профессиональной и профессионально обусловленной заболеваемости работников лечебно-профилактических организаций. Проанализированы статистические данные внутрибольничного инфицирования медицинского персонала, сделаны выводы о ведущих факторах риска и основных профилактических мероприятиях.
Ключевые слова
Полный текст
Об авторах
Е С Данилова
Список литературы
- Бадлеева М.В Роль медицинского персонала в профилактике внутрибольничных инфекций / М.В. Бадлеева, А.Г. Мархаев, И.П. Убеева // Бюллетень ВСНЦ СО РАМН. - 2010. - № 2. - С. 124-128.
- Биологический фактор условий труда в лечебных учреждениях и его влияние на состояние здоровья медицинских работников / Л.П. Зуева [и др.] // Медицина труда и пром. экология. - 1998. - № 5. - С. 37-41.
- Ковалева Е.П. Защита медицинского персонала от внутрибольничного инфицирования / Е.П. Ковалева, И.А. Храпунова, Н.А. Семина // Эпидемиология и вакцинопрофилактика. - 2003. - № 6. - С. 9-13.
- Ковалева Е.П. Актуальные проблемы эпидемиологии внутрибольничных инфекций // Эпидемиология и вакцинопрофилактика. - 2008. - № 1. - С. 6-10.
- Корначев A.C. Особенности эпидемического процесса внутрибольничного туберкулеза и его профилактика: автореф. дис.. дра. мед. наук. / А.С. Корначев. - М., 2007. - 45 с.
- Корначев A.C., Семина H.A. Голубев Д.Н. Причины различия в активности эпидемического процесса туберкулеза в регионах Российской Федерации / А.С. Корначев, Н.А. Семина, Д.Н. Голубев // Внутрибольничные инфекции: материалы IX съезда Всероссийского научно-практического общества эпидемиологов, микробиологов и паразитологов. - 2007. - Т. 2. - С. 189.
- Корначев A.C., Семина H.A., Голубев Д.Н. Роль социальных факторов в эпидемическом процессе туберкулеза в России / А.С. Корначев, Н.А. Семина, Д.Н. Голубев // Эпидемиология и вакцинопрофилактика. - 2007. - № 1. - С. 16-20.
- Косарев В.В. Профессиональные заболевания медицинских работников / В.В. Косарев. - Самара: «Перспектива», 1998. - 198 с.
- Причины внутрибольничного инфицирования медицинских работников лечебно-профилактических учреждений / М.В. Бектасова [и др.] // Гигиена и санитария. - 2008. - № 3. - С. 24-26.
- Проблемы и перспективы борьбы с внутрибольничными инфекциями в России / В.И. Покровский [и др.] // Эпидемиология и вакцинопрофилактика. - 2007. - № 1. - С. 5-9.
- Профилактика внутрибольничного инфицирования медицинских работников (практическое руководство) / H.A. Семина [и др.]. - М.: Изд-во РАМН, 2006. - 152 с.
- Сацук А.В. Особенности эпидемиологии и профилактики туберкулеза среди работников медицинских учреждений: дис.. канд. мед. наук / А.В. Сацук. -М., 2010. - 201 с.
- Тарасенко O.A. Основы биобезопасности медицинского персонала на преаналитическом этапе лабораторных исследований / О.А. Тарасенко, О.Н. Осипова // Внутрибольничные инфекции в стационарах различного профиля, профилактика, лечение осложнений: тез. докл. VI научн.-практ. конфер. - М.: ГЕОС, 2008. - С. 57.
- Филатов H.H. Основные факторы профессионального заражения медицинских работников гемоконтактными инфекциями / Н.Н. Филатов, И.А. Храпунова, В.Ю. Филиппов // Эпидемиология и вакцинопрофилактика. -2005. - № 2. - С. 41-45.
- Храпунова И.А. Проблема заболеваемости туберкулезом медицинских работников в лечебно-профилактических учреждениях/ И.А. Храпунова // Внутрибольничные инфекции: материалы VIII съезда Всероссийского научнопрактического общества эпидемиологов, микробиологов и паразитологов. -М.: ООО «Росинэкс», 2002. - Т. 3. -С. 176-177.
- Храпунова И. А. Санитарноэпидемиологический надзор за внутрибольничными инфекциями медицинского персонала: дис.. д-ра. мед. наук / И.А. Храпунова. - М., 2004. - 222 с.
- Храпунова И.А. Риск заражения ВИЧ-инфекцией медицинских работников среднего звена. Меры профилактики профессионального заражения / И.А. Храпунова // Стерилизация и госпитальные инфекции. - 2008. -№ 2. - С. 46-49.
- Широнина Н.Л. Эпидемиологические особенности вирусного гепатита В среди работников стоматологической службы в Кировской области / Н.Л. Широнина, Е.А. Фомина, М.И. Шабардин // Гепатит В, С и D - проблемы диагностики, лечения и профилактики: тез. докл. IV Рос. научн.-практ. конф. -М., 2001. - С. 387-388.
- Широта распространения маркеров вирусного гепатита С среди медицинских работников в многопрофильной больнице / О.Н. Таенкова [и др.] // Гепатит С (Российский консенсус): тез. докл. науч.-практ. конф. - М., 2000. -С. 139-140.
- Эпидемиологическая характеристика частоты выявления маркеров инфицирования вирусами гепатитов В и С в крови медицинского персонала лечебно-диагностических отделений стационара / В.Г. Акимкин [и др.] // Эпидемиология и инфекционные болезни. - 1998. - № 2. - С. 21-24.
- Эпидемиологические особенности распространения вирусного гепатита С среди пациентов и сотрудников крупного многопрофильного стационара / В.Г. Акимкин [и др.] // Гепатит С (Российский консенсус): тез. докл. науч. -практ. конф. - М., 2000. - С. 6-7.
- CDC. Hepatitis surveillance report No. 56. Atlanta: U.S. Department of Health and Human Services, Public Health Service, Centers for Disease Control and Prevention; 1-33, 1996.
- Greaves WL, Orenstein WA, Stetler HC, et al. Prevention of rubella transmission in medical facilities. JAMA 1982; 248:861-4.
- Risk and management of blood-borne infection in Health Care Workers / E.M. Beltrami, I.T. Williams, C.N. Shapiro, M.E. Chamberland // Clin. Microbiology Reviews. - 2000. - №13(3). - P. 385-407.
- Schwarcz,-S; McCaw,-B; Fukushima,-P. Prevalence of measles susceptibility in hospital staff. Evidence to support expanding the recommendations of the Immunization Practices Advisory Committee // Arch- Intern-Med. - 1992 Jul; 152(7): 1481-3.
© Данилова Е.С., 2013
Эта статья доступна по лицензии Creative Commons Attribution 4.0 International License.
Реестровая запись СМИ Федеральной службы по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) ПИ № ФС77-76803 от 24 сентября 2019 года.
Читайте также:
