Фиброзно-мышечная дисплазия сонной артерии - лучевая диагностика
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Перимедиальная фиброзно мышечная дисплазия (15% случаев):
- Эластическая соединительная ткань между медией и адвентицией
- Это приводит к стенозированию просвета артерии, причем на пораженном участке артерии не отмечается чередование зон стеноза и расширения (диаметр «бусины» меньше диаметра артерии)
- Аневризма и расслоение являются частыми осложнениями данной формы заболевания.
Гиперплазия медии (10% случаев):
- Истинная гиперплазия гладкомышечных клеток без явлений фиброза
- Обусловленный гладкомышечной гипертрофией концентрический стеноз, сходный с таковым при фиброзно мышечной дисплазии интимы.
Какой метод диагностики дисплазии почки выбрать: МРТ, КТ, УЗИ, ангиографию
Методы выбора
- Цветовое ультразвуковое допплеровское исследование
- МРА
- КТА
- ЦСА.
Что покажут снимки почки при фиброзно-мышечной дисплазии
Фиброзно мышечная дисплазия медии:
- в средней и/или дистальной трети одной или обеих почечных артерий отмечается симптом «нити бусин»
- Диаметр «бусин» превышает нормальный диаметр почечной артерии.
Перимедиальная фиброзно мышечная дисплазия:
- картина стеноза, вызванного изменениями гладкомышечных клеток; на пораженном участке артерии не отмечается чередование зон стеноза и расширения
- Диаметр «бусин» меньше нормального диаметра почечных артерий
- Узкая стенозирующая перегородка может не визуализироваться даже при проведении ЦСА
- Диссекции наружной трети медии.
- локальный стеноз в проксимальной части почечной артерии.
Для чего проводят допплер УЗИ почек при дисплазии
- Визуализировать среднюю и дистальную треть почечных артерий часто бывает трудно
- В боковой проекции артерия обычно визуализируется лучше, чем во фронтальной
- Ускорение кровотока на стенозированном участке
- Турбулентный ток крови на участке, расположенном дистальнее стеноза
- Данный метод исследования не позволяет диагностировать патологию методом исключения
- ИР, позволяющий оценить эффективность реваскуляризации, не используется в случае фиброзно мышечной дисплазии
- Контрольное исследование показано проводить спустя 6 и 12 мес. после выполнения реваскуляризации с целью выявления возможных рецидивов стенозов.
Что покажут снимки МСКТ почек при фиброзно-мышечной дисплазии
- Поле введения контрастного вещества артерии хорошо визуализируются
- Быстрая обработка данных в режиме однократной задержки дыхания
- Применение импульсного режима визуализации может понадобиться в том случае, если отмечается значительная пульсация почечных артерий, приводящая к появлению артефактов
- При выборе оптимального режима разрешающая способность КТА выше таковой МРА, также при проведении КТА частота появления артефактов меньше, чем при проведении КТА
- Диагностика осуществляется на основании первичных данных визуализации
- Состояние пациентов с почечной недостаточностью может ухудшаться при введении йодосодержащих контрастных препаратов.
Что покажет МР-ангиография почки
- Артерии хорошо визуализируются после введения контрастного вещества
- Быстрая обработка данных в режиме однократной задержки дыхания
- Применение импульсного режима визуализации может понадобиться в том случае, если отмечается значительная пульсация почечных артерий, приводящая к появлению артефактов
- Диагностика осуществляется на основании первичных данных визуализации
- МРА с контрастированием или введением рентгенопозитивных изотопов позволяет оценить функцию почечных артерий и кровоток в них
- При применении контрастных веществ, содержащих гадолиний, возрастает риск развития нефрогенного системного фиброза у пациентов с почечной недостаточностью.
Проводят ли ангиографию сосудов почек
- Наибольшая разрешающая способность
- Высокая разрешающая способность позволяет визуализировать часто встречающиеся малозаметные сосудистые изменения
- Является минимально-инвазивным методом
- Метод выбора при невозможности получения достоверных результатов методами КТА или МРА и в случае наличия показаний к проведению чрескожных методов лечения.
Клинические проявления
Типичные симптомы фиброзно мышечной дисплазии:
- Поражение почечных артерий приводит к внезапному развитию артериальной гипертензии у лиц моложе 40 лет
- Поражение артерий головного мозга может приводить к развитию инсульта
- Поражение абдоминальных артерий - к болям в области живота
- Может отмечаться множественное поражение систем органов.
Принципы лечения фиброзно мышечной дисплазии
- При поражении почечных артерий после проведения реваскуляризации полное восстановление отмечается в 50-70% случаев
- Ангиопластика является методом выбора
- Стентирование показано при возникновении осложнений
- Хирургическое вмешательство осуществляется крайне редко
- При гипертензии, сохраняющейся после выполнения реваскуляризации, и при хронической артериальной гипертензии показано проведение медикаментозной терапии.
Показаниями к проведению реваскуляризации являются:
- возраст меньше 50 лет
- Рецидивирующая артериальная гипертензия
- Устойчивая к медикаментозной терапии форма артериальной гипертензии
- Непереносимость антигипертензивных препаратов
- Поражение паренхимы органа вследствие ишемической нефропатии.
Течение и прогноз
- При отсутствии лечения фиброзно мышечной дисплазии в 37% случаев отмечается ухудшение по данным ангиографии
- Почечная недостаточность развивается сравнительно редко
- В 90% случаев при фиброзно мышечной дисплазии ожидается улучшение состояния пациента после проведения ангиопластики
- Отмечается улучшение состояния 80-90% пациентов с анамнезом заболевания, не превышающим 8 лет (прогноз также зависит от возраста больного)
- Риск возникновения серьезных и незначительных осложнений не превышает 10%
- Контрольное цветовое ультразвуковое допплеровское исследование показано проводить спустя 6 и 12 мес. после выполнения реваскуляризации с целью выявления возможных рецидивов стенозов (рецидивы отмечаются в 7-27% случаев).
Что хотел бы знать лечащий врач?
Какие заболевания имеют симптомы, схожие с фиброзно-мышечной дисплазией почки
Васкулит
- Изменение белковой фракции в острую фазу воспаления в 60% случаев
- Часто выявляются анемия и тромбоцитопения
- Симптом «нити бусин» отмечается редко
- Часто трудно провести дифференциальный диагноз с редко встречающейся ФМД интимы и с множественным поражением органов
Атеросклеротический стеноз почечных артерий
- Обычно локализуется в устье артерии, отсутствует специфический симптом «нитки бус»
- Пациент старше 40 лет
- Мужчины болеют чаще женщин
- Имеются факторы риска развития сердечно-сосудистых осложнений
Фиброзно-мышечная дисплазия сонной артерии - лучевая диагностика
Facebook Если у вас не работает этот способ авторизации, сконвертируйте свой аккаунт по ссылке ВКонтакте Google RAMBLER&Co ID
Авторизуясь в LiveJournal с помощью стороннего сервиса вы принимаете условия Пользовательского соглашения LiveJournal
Фибромускулярная дисплазия магистральных артерий головы
Фибромускулярная [фиброзно-мышечная] дисплазия (ФМД) - это группа гетерогенных диспластических заболеваний неизвестной этиологии артерий мышечного типа среднего и малого диаметра (неатеросклеротическое невоспалительное артериальное повреждение), вероятно, наследуемую по аутосомно-доминантному типу (некоторые авторы считают ФМД системным артериальным заболеванием, то есть «артериальной дисплазией» [согласно классификации (по Т.И. Кадуриной, В.Н. Горбуновой, 2005) ФМД относится к наследственным коллагенопатиям, обусловленным мутациями в коллагеновых генах на этапах синтеза коллагена ІІІ типа]). Чаще болеют женщины (как правило, в возрасте от 20 до 60 лет [по некоторым данным от 15 до 50 лет]). Известно, что ФМД почечной артерии, ведущая к артериальной гипертензии (АГ), возникает, главным образом, у женщин, манифестируя в раннем возрасте. Кроме АГ при ФМД возможны инсульты, инфаркты, перемежающаяся хромота.
Описаны три гистоморфологических типа ФМД:
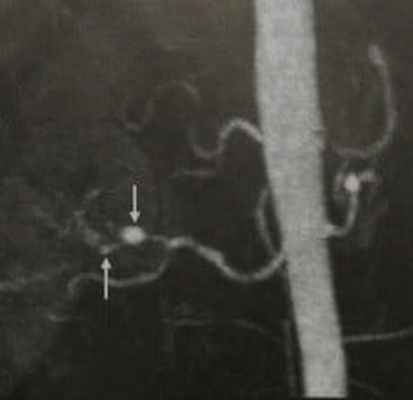
■ медиальный тип ФМД (тип I) встречается наиболее часто: он характеризуется трансформацией гладкомышечных клеток медии в фибробласты с одновременным накоплением пучков эластических волокон на границе с адвентицией, приводящим к образованию «перетяжек»; для этого типа присущ ангиографический паттерн «нить бусин» (string of beads) - чередование сегментарных коротких стенозов артерии с расширениями - этот признак ряд авторов считают маркером ФМД медиального типа, поскольку для других типов ФМД этот признак не является характерным;
■ интимальный тип (тип II) характеризуется разрыхлением матрикса и гиперплазией субэндотелиальной соединительной ткани, фрагментированием внутренней эластической мембраны - это приводит к образованиютубулярных стенозов;
■ субадвентициальный (перимедиальный) тип (тип III) характеризуется избыточным отложением ткани на границе медии и адвентиции; такое изменение стенки артерии может приводить к возникновению псевдоаневризм и развитию диссекции стенки артерии; также могут формироваться стенозы.
Эти три типа ФМД не являются взаимоисключающими. Некоторые авторы наблюдали наличие медиального и перимедиального типов ФМД в одном и том же сегменте, по данным других, примерно в 2/3 наблюдений у пациентов с ФМД поражены несколько артерий, зачастую разными типами ФМД.
Типичным для ФМД магистральных артерий головы (МАГ) является то, что артерии поражаются, как правило, в экстракраниальных отделах, но не в устьях, в отличие от атеросклеротических стенозов. Отсутствие маркеров воспаления или аортального стеноза отличает ФМД от артериита Такаясу. Некоторые авторы утверждают, что общевоспалительный синдром часто наблюдается при ФМД. [ ! ] Выявлена положительная корреляция между ФМД и наличием больших интракраниальных аневризм (связь между ФМД и аневризмами неясна, но, возможно, что она основана на лежащей в их основе соединительно-тканной проблеме, приводящей к утрате прочности артериальной стенки - эта слабость может приводить к дилатации сосуда [с формированием аневризмы и нитки бус при ФМД а также повреждения, которое затем вызывает компенсаторную фиброплазию]), а также наличием грубых деформаций МАГ (чаще ФМД сочетается с патологическим удлинением этой артерии, вплоть до образования перегибов).
Клинические проявления ФМД МАГ разнообразны. Гиперпластический стеноз артерии, эмболия из псевдоаневризмы, диссекция (диссекции при ФМД нередко бывают множественными) и тромбоз артерии сопровождаются снижением гемоперфузии головного мозга, нарушениями метаболизма и приводят к ишемическому поражению головного мозга. Спонтанные диссекции МАГ - частая причина инсульта у людей молодого и среднего возраста. Они связаны с ФМД в 15 % случаев. Внутричерепная геморрагия может развиться вследствие разрыва ассоциированной с ФМД интракраниальной аневризмы или продолженной диссекции в интракраниальные сегменты с образованием псевдоаневризм и их разрывом. [ ! ] Часто ФМД может быть диагностической находкой и не иметь клинических проявлений (если просвет резидуального диаметра суженного участка артерии составляет более 2мм, то связывать с данным заболеванием симптомы преходящей ишемии [ТИА] и/или эмболический инсульт следует с осторожностью [статья «Другие причины инфаркта мозга» J. Ph. Kistler, A.H. Ropper, J.В. Martin (перевод с ангийского)]).
Запомните! Клиника церебральной ишемии у пациентов молодого возраста должна вызывать настороженность у неврологов, нейрохирургов и специалистов лучевой диагностики в отношении ФМД церебральных артерий.
Принципы диагностики. Постановка диагноза начинается с тщательного сбора анамнеза. Важным является выяснение наличия у родственников данной патологии. Но так как специфических, однозначно указывающих на заболевание, признаков нет, то ведущими методами диагностики считаются дуплексное сканирование [подробнее] сосудов и ангиография (cелективная дигитальная субтракционная ангиография [подробнее]). Ангиографию называют «золотым стандартом» при диагностике ФМД. Рентгенологическое исследование с введением контрастного вещества позволяет достоверно выявить характерные сосудистые изменения. Так как при дисплазии происходит фрагментарное сужение просвета артерии, часто чередующееся с аневризматическими расширениями, то рентгенологическое изображение напоминает бусы, или четки. Для большей информативности обследование проводят в двух проекциях (также информативны: КТ-ангиография, МРТ-ангиография). Дуплексное сканирование, сочетающее УЗИ с допплеровским исследованием, подтверждает диагноз. Оно наглядно демонстрирует диспластические изменения структуры сосудов, степень сужения просвета, дает возможность оценить кровоток и измерить его скорость.
Лечение. Отсутствие в настоящее время рандомизированных исследований необходимости лечения ФМД и эффективности разных методов терапии усложняет принятие решения о тактике лечения таких больных. Некоторые авторы как при асимптомном, так и при симптомном течении ФМД считают оптимальным консервативное лечение с использованием антиагрегантных препаратов. Другие предпочитают активную хирургическую тактику. При этом подходы к хирургическому лечению отличаются. Некоторые исследователи считают оптимальной и достаточной баллонную ангиопластику стенозов при ФМД, другие – использование графт-стентов или самораскрывающихся стентов. Методика шунтирования венозными графтами с замещением пораженного артериального сегмента используется рядом авторов при сочетании ФМД с грубыми деформациями. Некоторые хирурги выполняют периартериальную и химическую симпатэктомию внутренней сонной артерии (ВСА), пораженной ФМД. Деконструктивное выключение артерий с ФМД при их диссекциях с помощью проксимального клипирования или отделяемых микроспиралей некоторые хирурги считают необходимым для профилактики разрыва диссекционных аневризм или продолженной диссекции в интракраниальные артериальные сегменты.подробнее в статье «Выбор тактики лечения фибромускулярной дисплазии магистральных артерий головы» Ю.В. Чередниченко, А.Ю. Мирошниченко (Днепропетровская областная клиническая больница имени И.И. Мечникова), Л.А. Дзяк, Н.А. Зорин (Днепропетровская государственная медицинская академия), Н.А. Чередниченко (Днепропетровская городская клиническая больница № 2); журнал «Ендоваскулярна нейрорентгенохірургія» №1, 2015) [читать]
статью «Сосудистая патология при наследуемых нарушениях соединительной ткани» Перекальская М.А., Останина Ю.О. (ГБОУ ВПО Новосибирский государственный медицинский университет МЗ и СР РФ), Волкова И.И. (ФГБУ ННИИПК им. акад. Е. Н. Мешалкина МЗ и СР РФ), Лукша Е.Б. (ГБУЗ НСО ГНОКДЦ, Новосибирск, Россия); Российский кардиологический журнал, №2, 2013 [читать];
статью «Клинический случай спонтанной диссекции внутренней сонной артерии как проявление врожденной фиброзно-мышечной дисплазии» Дюба Д.Ш., Родин Ю.В., Евтушенко С.К., Маленкова Е.Ю., ГУ «ИНВХ им. В.К. Гусака АМН Украины», г. Донецк (Международный неврологический журнал, №3, 2010) [читать];
Острое нарушение артериального кровообращения
Расстройства артериального кровотока играют чрезвычайно важную роль в общей и частной патологии человека. Практическим врачам многих медицинских специальностей приходится часто встречаться с теми больными, у которых патологический процесс связан со стенозом или окклюзией магистрального сосуда. Эти процессы ведут к ухудшению кровоснабжения внутренних органов и лежат в основе патогенеза ишемических повреждений сердца, головного мозга, почек, кишечника и конечностей, приводят к нарушению зрения и работы вестибулярного аппарата.
Причины нарушения артериального кровотока
Нарушения артериального кровотока могут развиваться как постепенно, так и внезапно. Наиболее распространенными заболеваниями, ведущими к постепенному сужению магистральных артерий являются облитерирующий атеросклероз, неспецифический аортоартериит, облитерирующий тромбангиит и фиброзно-мышечная дисплазия. Достаточно редкими причинами хронических нарушений артериального кровотока служат постэмболическая окклюзия, патологическая извитость, гипоплазия и аплазия артериальных сосудов. К острым нарушениям регионарного артериального кровотока обычно приводят тромбоз, эмболия и ранение сосудов. Несмотря на различную их природу, все они проявляются синдромом ишемии внутренних органов или конечностей.
Самым распространенным системным заболеванием, приводящим к нарушению регионарного артериального кровоообращения в настоящее время служит атеросклероз (80-85%). При атеросклерозе развиваются дегенеративные изменения сосудистой стенки с образованием атером в субинтимальном слое. Выделяют две фазы атерогенеза. На первом этапе формируется «стабильная» атеросклеротическая бляшка, которая суживает просвет сосуда и нарушает, таким образом кровоток, приводя к недостаточности артериального кровообращения. На втором этапе происходит «дестабилизация» бляшки, вследствие быстрого роста липидного ядра или развития воспаления в ее соединительнотканном покрытии. При этом ее капсула истончается и возрастает угроза образования трещин и разрывов. Результатами нарушения целостности капсулы являются быстрое «вспухание» бляшки, увеличение выраженности обструкции артерии и образование внутрисосудистого тромба. Тромбоз магистральной артерии закономерно приводит к развитию острых жизнеугрожающих осложнений – инфаркту миокарда, инсульту, гангрене кишечника или конечностей.
Наряду с атеросклерозом в клинической практике все чаще (9%) диагностируют неспецифический аортоартериит (болезнь Такаясу) - системное аутоиммунное заболевание аорты и магистральных артерий, обусловленное воспалительными изменениями всех слоев сосудистой стенки с последующим развитием фиброза и кальциноза и образованием стенозов, окклюзий и реже аневризм. Среди пациентов преобладают женщины молодого возраста (10-30 лет) (в 15 раз чаще мужчин) . Реже бывает специфический аортоартериит, например сифилитический. Нередко ведущим признаком неспецифического аортоартериита служит облитерация ветвей дуги аорты, которая приводит к хронической ишемии головного мозга и верхних конечностей. Этот синдром носит название «синдром Такаясу» – японского окулиста, впервые его описавшего. Офтальмогические расстройства отмечают у 60% больных. Диагностические критерии приведены в табл. 16. 1. Диагноз считают достоверным при наличии 3 критериев и более. Чувствительность этих критерниев составляет 90, 5%, а специфичность - 97, 8;%.
В крупных артериях также встречается фиброзно-мышечная дисплазия. Причина ее неизвестна. Заболевание характеризуется множественными зонами эксцентрического сужения артерии, чередующихся с сегментарными дилятациями. На ангиограмме пораженные сосуды выглядят в виде «стеклянных бус». Редко бывает отдельный стеноз. Более 90% больных с фиброзно-мышечной дисплазией составляют женщины. Данное заболевание чаще поражает почечные артерии. В 80% случаев поражается правая почечная артерия. Далее следуют сонные и подвздошные артерии. Брыжеечные, подключичные, позвоночные, подмышечные, артерии предплечья и коронарные артерии поражаются редко. При фиброзно-мышечной дисплазии чаще всего развиваются два клинических синдрома: вазоренальная гипертония, связанная со стенозом почечной артерии и транзиторное нарушение мозгового кровообращения, связанное со стенозом внутренней сонной артерии.
Острый тромбоз обычно развивается на месте поражения патологическим процессом сосудистой стенки и возникает при сочетании трех факторов, так называемой триаде Вирхова:
- повреждение сосудистой стенки;
- повышение активности свертывающей системы крови;
- нарушение регионарного или системного кровотока.
Ведущую роль в развитии острого артериального тромбоза играет все же поражение или дисфункция сосудистой стенки. При нормальной стенке тромбоз как правило не возникает, поскольку эндотелий выделяет мощные противотромботические вещества, такие как простациклин, оксид азота, тромбомодулин, ингибитор пути тканевого фактора, тканевой активатор плазминогена, сочетанное действие которых и обеспечивает атромбогенность интимы сосудов. Артериальный тромб формируется в условиях высокой скорости кровотока и состоит преимущественно из агрегированных тромбоцитов, связанных нитями фибрина. Из-за большой скорости кровотока и относительно малых количеств фибрина, который обычно укрепляет тромб, артериальные тромбы легко отрываются и вызывают эмболию малыми фрагментами. Это проявляется нестабильной ишемией и транзиторными ишемическими атаками.
Эмболия обычно является осложнением ишемической болезни и пороков сердца, атеросклероза и аневризм аорты и крупных артерий. Основной причиной (95% больных) артериальных эмболий являются заболевания сердца и в первую очередь инфаркт миокарда, особенно в первые 10 суток заболевания, и его последствия – постинфарктный кардиосклероз и аневризма левого желудочка. Внутрисердечные тромбы первично обычно формируются на поврежденном эндокарде при инфаркте миокарда, на поврежденных сердечных клапанах или протезах клапанов. Общим для этих состояний является дисфункция эндотелия. Нарушения гемодинамики с застоем крови при пороках клапанов, локальных дисфункциях миокарда, аневризмах желудочков или аритмиях также этому способствуют. Причиной эмболий может быть ревматический комбинированный порок сердца с преобладанием стеноза, осложненный внутрипредсердным тромбозом. Образованию тромбов в левом предсердии или его ушке при митральном пороке способствует мерцательная аритмия. Реже к артериальной эмболии ведут подострый бактериальный эндокардит и врожденные пороки сердца.
Источником эмболов могут быть и заболевания сосудов - аневризмы брюшной аорты и крупных магистральных артерий, язвенный атероматоз аорты и артерий. Парадоксальная артериальная эмболия венозным тромбом возможна при дефекте межпредсердной перегородки, открытом овальном окне или функционирующем Боталловом протоке.
Внутрисердечные тромбы обычно ничем себя не проявляют пока не вызывают эмболии того или иного отдела сердечно-сосудистой системы. Куда же может попасть эмбол? Эмбол напоминает шарик рулетки и с током крови он может попасть куда угодно, в любой из органов человеческого тела. Но тем не менее в отличие от рулетки при эмболиях все же имеется определенная закономерность в локализация эмболий связанная с архитектоникой сосудистого русла:
Фибромышечная дисплазия
Фибромышечная дисплазия включает гетерогенную группу неатеросклеротических и невоспалительных изменений артерий, приводящих к сужениям сосудов различной степени выраженности, их окклюзии или формированию аневризм.
Фибромышечная дисплазия обычно встречается у женщин в возрасте 40–60 лет. Причина неизвестна. Однако значение может иметь генетическая предрасположенность, а курение может быть фактором риска. Фибромышечная дисплазия чаще развивается у людей с патологией соединительной ткани (например, при наличии синдрома Элерса–Данло Синдром Элерса-Данлоса Синдром Элерса – Данлоса – наследственное нарушение развития коллагеновых структур, характеризующееся суставной гипермобильностью, гиперупругостью кожи и выраженной хрупкостью тканей. Диагноз. Прочитайте дополнительные сведения IV типа, кистозного медианекроза, наследственного нефрита Синдром Альпорта Синдром Альпорта - генетически гетерогенное заболевание, характеризующееся нефритическим синдромом (т.е. гематурией, протеинурией, гипертонией, в конечном итоге почечной недостаточностью), часто. Прочитайте дополнительные сведения ).
Дисплазия средней оболочки сосудов – самый частый тип патологии, характеризуется сменяющимися зонами толстых и тонких фиброзно-мышечных волокон, содержащих коллаген и расположенных вдоль средней оболочки. При перимедиальной дисплазии обширные отложения коллагена имеются в наружной половине средней оболочки артерии. Фибромышечная дисплазия может поражать почечные артерии (60–75%), сонные и внутричерепные (25–30%), внутрибрюшные (9%) или наружные подвздошные (5%) артерии.
Фибромышечная дисплазия обычно протекает бессимптомно независимо от локализации патологии. Если разворачивается клиническая симптоматика, проявления зависят от расположения патологических очагов:
Сонные артерии: симптомы транзиторной ишемической атаки Транзиторная ишемическая атака (ТИА) Транзиторная ишемическая атака (ТИА) является очаговой ишемией головного мозга, которая вызывает внезапные, проходящие неврологическиесимптомы и не сопровождается постоянным инфарктом мозга. Прочитайте дополнительные сведения или инсульта Обзор инсульта (Overview of Stroke) Инсульт – это гетерогенная группа заболеваний, обусловленная внезапным очаговым прекращением мозгового кровотока, которое вызывает развитие неврологических нарушений. Инсульты могут быть ишемическими. Прочитайте дополнительные сведения Внутрибрюшные артерии: симптомы ишемии брыжейки Клинические проявления Острая ишемия брыжейки отражает нарушение кровотока в сосудах кишечника вследствие эмболии, тромбоза или недостаточного притока крови. Ишемия сопровождается выбросом медиаторов, воспалением. Прочитайте дополнительные сведения Внутричерепные артерии: симптомы аневризмы головного мозга Аневризмы головного мозга Аневризмы мозга представляют собой очаговые расширения мозговых артерий. В США аневризмы мозга встречаются у 3–5% людей. Аневризмы мозга могут возникнуть в любом возрасте, но наиболее часто. Прочитайте дополнительные сведенияАртерии ног: микроциркуляторные нарушения в бедрах и икрах, синяки на бедрах и ослабевание пульса на бедренных артериях
Почечные артерии: вторичная гипертония Артериальная гипертензия Артериальная гипертензия – это стойкое повышение систолического артериального давления в покое (≥ 130 мм рт.ст.) и/или диастолического артериального давления (≥ 80 мм рт.ст.). Повышение АД без. Прочитайте дополнительные сведенияУльтразвуковое исследование может позволить заподозрить данное заболевание, однако точный диагноз фиброзномышечной дисплазии устанавливают на основании ангиографии, демонстрирующей деформацию артерий, имеющих вид бус (при медиальной или перимедиальной дисплазии) или концентрическое либо длинное лентообразное сужение артерий (при других формах).
Лечение фиброзномышечной дисплазии зависит от ее локализации. Оно может включать чрескожную транслюминальную ангиопластику с или без стентирования, шунтирующие операции или хирургическое лечение аневризмы. Важным является отказ от курения Отказ от Курения Большинство курильщиков хотят бросить курить и пытались сделать это, но не достигали должного результата. К эффективным методикам относятся консультирование по вопросам отказа от курения и медикаментозная. Прочитайте дополнительные сведения . Контроль других факторов риска атеросклероза ( артериальная гипертензия Артериальная гипертензия Артериальная гипертензия – это стойкое повышение систолического артериального давления в покое (≥ 130 мм рт.ст.) и/или диастолического артериального давления (≥ 80 мм рт.ст.). Повышение АД без. Прочитайте дополнительные сведения повышение уровней холестерина, триглицеридов (ТГ) или того и другого, либо низкий уровень холестерина липопротеинов высокой плотности в плазме, что способствует. Прочитайте дополнительные сведенияОсновные положения
Фибромышечная дисплазия чаще всего встречается у женщин в возрасте от 40 до 60 лет.
В группе повышенного риска находятся пациенты с заболеваниями соединительной ткани, курящие или имеющие отягощенный семейный анамнез.
Лечение зависит от локализации и включает ангиопластику, шунтирующие операции или хирургическую коррекцию аневризмы.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Лучевая диагностика. Артерии и вены - Вольф К. -Ю.
Для покупки всех томов нажмите на кнопку "Добавить комплект в корзину".
Книга "Лучевая диагностика. Артерии и вены"
Автор: К.-Ю.Вольф, Ж. Гроэданович, Т.Альбрехт Й. Хайденрайх А. Шиллинг, Ф. Вакер
Книга входит в серию «Dx-Direct!», посвященную визуализационным методам диагностики различных органов и систем. Все книги серии построены по единой схеме, которая предусматривает обзор важнейших заболеваний и патологических состояний с кратким описанием их этиологии, патогенеза и клинических проявлений, тактики лечения и прогноза. В каждом разделе подробно представлены визуализационные методы инструментальной диагностики (рентгеновское исследование, УЗИ, КТ, МРТ и т.п.), необходимые проекции и режимы для диагностики той или иной патологии, радиологические симптомы, дифференциальная диагностика.
Практическое руководство «Лучевая диагностика. Артерии и вены» будет полезно врачам-рентгенологам, нейрохирургам, сосудистым хирургам, флебологам, а также студентам, клиническим ординаторам, аспирантам медицинских вузов и факультетов.
Содержание книги "Лучевая диагностика. Артерии и вены" - К.-Ю.Вольф
1 Головной мозг
Персистирующая (примитивная) тригеминальная артерия
Мальформация вены Галена
Церебральная артериовенозная мальформация
Артериовенозная мальформация твердой мозговой оболочки
Фистула между сонной артерией и кавернозным синусом
Ишемический инсульт у детей
Церебральная амилоидная ангиопатия
Спонтанное внутримозговое кровоизлияние
Ишемия сосудов мелкого калибра
Атеросклероз интракраниальных артерий
Острый ишемический инсульт
Тромбоз венозных синусов и вен головного мозга
Посттерапевтическая визуализация у пациентов с аневризмами
Экстракраниальноинтракраниальный артери - альный обходной анастомоз
2 Позвоночный канал
Спинальная артериовенозная мальформация
Артериовенозная фистула твердой оболочки спинного мозга
Аберрантная внутренняя сонная артерия
Высокое расположение яремной луковицы
Дегисценции яремной луковицы
Опухоль барабанного гломуса
Опухоль яремного гломуса
Опухоль каротидного гломуса
Тромбоз яремной вены
Стеноз экстракраниального сегмента сонной артерии
Расслоение внутренней сонной артерии
Расслоение позвоночной артерии
Синдром обкрадывания подключичной артерии
4 Грудная клетка
Удвоение верхней полой вены
Удвоение дуги аорты
Аберрантная левая подключичная артерия
Острый аортальный синдром
Пенетрирующая язва аорты
Интрамуральная гематома аорты
Травматический разрыв аорты
Аневризма грудного отдела аорты
Инфекционная (микотическая) аневризма
Разрыв аневризмы грудного отдела аорты
Эмболия легочной артерии
Наследственная геморрагическая телеангиэктазия
5 Брюшная полость
Удвоение нижней полой вены
Аневризма брюшного отдела аорты
Воспалительная аневризма брюшного отдела аорты
Разрыв аневризмы брюшного отдела аорты
Эндоваскулярные затеки после стентирования аорты
Хроническое окклюзионное поражение аорты
Острая мезентериальная ишемия
Хроническая мезентериальная ишемия
Васкулиты с поражением брыжеечных артерий
Аневризмы висцеральных артерий
Тромбозы брыжеечных и воротной вен
Тромбоз нижней полой вены
Стеноз почечной артерии
Рестеноз почечной артерии после стентирования
Посттрансплантационный стеноз почечной артерии
Посттрансплантационный тромбоз почечной вены
Артериовенозная фистула после биопсии почки
Опухолевая инфильтрация почечной вены
Окклюдирующие заболевания периферических артерий
Аневризмы периферических артерий
Эмболическая окклюзия артерии
Ложная аневризма после пункции артерии
Артериовенозная фистула после пункции артерии
Стеноз диализного шунта
Центральный стеноз венозного русла верхней конечности
Тромбоз глубоких вен малого таза и нижних конечностей
Примеры страниц из книги "Лучевая диагностика. Артерии и вены" - К.-Ю.Вольф
Читайте также:
