Геморрагическая тромбоцитемия. Конституциональная тромбопатия Виллебранд — Юргенса.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Болезнь Виллебранда – это наследственное заболевание крови, характеризующееся нарушением ее свертываемости.
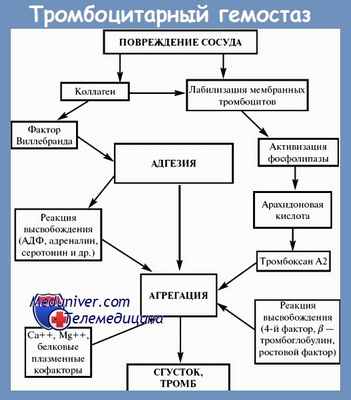
Процесс свертывания крови – гемостаз достаточно сложен и состоит из ряда последовательных стадий. Конечным результатом является образование тромба, который надежно закупоривает место повреждения сосуда.
При болезни Виллебранда нарушается одно из звеньев гемостаза из-за сниженного количества либо полного отсутствия фактора Виллебранда – сложного белка, обеспечивающего фиксацию тромбоцитов между собой и на внутренней стенке сосуда.
Основным проявлением заболевания являются кровотечения различной степени выраженности. В большинстве случаев тяжелые кровотечения возникают при травмах или инвазивных процедурах.
Это наследственное заболевание аутосомно-доминантного типа: для развития данной патологии достаточно передачи дефектного гена от одного из родителей (гена, отвечающего за продукцию фактора Виллебранда).
Распространенность болезни Виллебранда составляет около 120 человек на 1 миллион. Тяжелые формы наблюдаются примерно у 1-5 человек из миллиона.
Лечение консервативное. Терапия состоит во введении препаратов, которые замещают фактор Виллебранда, замедляют растворение кровяных сгустков, увеличивают количество высвобождающегося фактора Виллебранда при кровотечении.
Синонимы русские
Ангиогемофилия, конституциональная тромбопатия фон Виллебранда – Юргенса.
Синонимы английские
Von Willebrand disease, Angiohemophilia, Willebrand-Juergens Disease.
Симптомы
- Образование больших синяков, гематом даже при легких травмах;
- длительные, трудно останавливающиеся кровотечения при порезах и других повреждениях кожных покровов;
- длительные, трудно останавливающиеся кровотечения из носа;
- продолжительное кровотечение из десен после чистки зубов;
- обильные и длительные менструальные кровотечения;
- примесь крови в кале (при кровотечении из желудочно-кишечного тракта);
- примесь крови в моче (при кровотечении из мочеполового тракта).
Общая информация о заболевании
Болезнь Виллебранда – наследственное заболевание, характеризующееся нарушением свертываемости крови.
Процесс свертывания крови запускается при повреждении стенки сосуда. Он проходит ряд стадий, на каждой из которых необходимо присутствие определенных компонентов (факторов свертывания). В итоге образуется тромб (кровяной сгусток), который плотно закупоривает место повреждения, что предотвращает чрезмерную кровопотерю.
При болезни Виллебранда нарушается одно из звеньев образования кровяного сгустка. Это обусловлено генетическим дефектом, в результате которого в крови таких пациентов снижено количество одного из факторов свертывания крови – фактора Виллебранда (или он полностью отсутствует).
Фактор Виллебранда – сложный белок, необходимый для склеивания тромбоцитов между собой и прикрепления их к месту повреждения сосуда. Он вырабатывается в клетках внутренней стенки сосудов (эндотелиальных клетках). Также он препятствует преждевременной инактивации VIII фактора свертывания крови, выступая в роли его переносчика.
Заболевание развивается в случае присутствия дефектного гена, ответственного за синтез фактора Виллебранда, и имеет аутосомно-доминантный тип наследования: при наличии дефектного гена у одного из родителей в 50 % случаев эта патология передается будущему потомству. В зависимости от комбинаций дефектных генов выделяют несколько типов болезни Виллебранда, отличающихся по выраженности своих проявлений.
- I тип характеризуется количественным дефицитом фактора Виллебранда легкой или умеренной степени выраженности. Наиболее легкая и распространенная форма. У трех из четырех пациентов с болезнью Виллебранда I тип заболевания.
- При II типе наблюдается качественный дефицит фактора Виллебранда. Его количество в крови может быть нормальным или несколько сниженным, но его функциональная активность будет значительно нарушена. Это объясняется синтезом данного фактора с измененной молекулярной структурой. Этот тип подразделяется на несколько подтипов, каждый из которых имеет свои особенности.
- III тип – наиболее тяжелая форма, которая встречается редко. Характеризуется крайне низким уровнем либо полным отсутствием фактора Виллебранда.
В большинстве случаев (при I типе заболевания) болезнь Виллебранда протекает со склонностью к повышенной кровоточивости. Могут возникать трудноостанавливаемые кровотечения при порезах, ранах, кровотечения из носа, из десен после чистки зубов. Подкожные и внутрисуставные гематомы могут формироваться даже после легких травм. У женщин основной жалобой бывают обильные и длительные менструации.
Прогноз заболевания при I типе обычно благоприятный. Серьезные, угрожающие жизни кровотечения могут возникать при II и III типах.
Кто в группе риска?
- Лица, близкие родственники которых страдают болезнью Виллебранда. Генетическая предрасположенность является основным фактором риска. Если у одного из родителей имеется дефектный ген этого заболевания, то в 50 % случаев патология передается потомству.
Диагностика
Ключевое значение в диагностике имеют лабораторные методы исследования, которые необходимы для выявления дефицита фактора Виллебранда, оценки показателей свертывающей системы крови.
- Антиген фактора Виллебранда. Метод служит для количественного определения фактора Виллебранда в крови. При I типе заболевания уровень данного показателя снижен. При III типе фактор Виллебранда практически отсутствует, при II типе его уровень может быть снижен незначительно, но нарушена его функциональная активность.
- Агрегация тромбоцитов с ристоцетином в плазме. Данное исследование показывает эффективность действия фактора Виллебранда. Ристоцетин – антибиотик, который стимулирует агрегацию (склеивание) тромбоцитов. При болезни Виллебранда она будет снижена. . АЧТВ – время, за которое образуется сгусток после добавления в плазму крови специальных реагентов. Этот показатель имеет большое значение для выявления недостатка определенных факторов свертывания. При болезни Виллебранда это время увеличено, что говорит о снижении способности к формированию кровяного сгустка.
- Определение коагулянтной (свертывающей) активности VIII фактора. При болезни Виллебранда она может быть нормальной или сниженной.
- Время кровотечения – интервал от начала кровотечения до его остановки. При болезни Виллебранда увеличено. . Комплексный анализ различных звеньев системы гемостаза, оценка которых необходима при любых нарушениях свертывания крови.
- . Позволяет количественно оценить основные параметры крови. При болезни Виллебранда количество тромбоцитов находится в пределах нормы, уровень эритроцитов и гемоглобина может быть снижен.
Основное значение в диагностике болезни Виллебранда имеют лабораторные анализы. Инструментальные исследования служат для диагностики ее возможных осложнений: различных кровотечений, кровоизлияний.
- Эзофагогастродуоденоскопия (ЭФГДС). Обследование пищевода, желудка, двенадцатиперстной кишки с помощью эндоскопа. Позволяет выявить изменения в стенках данных органов, обнаружить источник кровотечения (например, язву желудка).
- Ультразвуковое исследование (УЗИ). Позволяет визуализировать внутренние органы и выявить свободную жидкость (кровь) в полостях. Это необходимо для диагностики внутренних кровотечений, которые при болезни Виллебранда бывают особенно интенсивными.
Лечение
Лечение болезни Виллебранда консервативное. Оно направлено на увеличение количества фактора Виллебранда в крови и восстановление параметров свертываемости крови. Применяются следующие группы препаратов:
- препараты, содержащие VIII фактор свертывания крови и фактор Виллебранда – служат для восполнения дефицита фактора Виллебранда и могут использоваться при любых формах заболевания;
- препараты, усиливающие высвобождение запасов фактора Виллебранда из сосудистой стенки – могут быть эффективны при I и некоторых формах II типа заболевания;
- гормональные контрацептивы (эстрогены, содержащиеся в противозачаточных таблетках, способствуют увеличению количества и активности фактора Виллебранда) – могут применяться при длительных менструальных кровотечениях, обусловленных дефицитом фактора Виллебранда;
- антифибринолитические препараты – препараты, которые замедляют разрушение факторов свертывания крови, это помогает сохранить уже сформировавшиеся кровяные сгустки; могут назначаться до и после хирургических манипуляций, удаления зубов и прочих инвазивных процедур.
Профилактика
Болезнь Виллебранда – наследственная патология. Если в семье есть родственники, страдающие ею, при планировании беременности рекомендуется пройти генетическое обследование, оценивающее вероятность передачи дефектного гена будущему потомству.
Геморрагическая тромбоцитемия. Конституциональная тромбопатия Виллебранд — Юргенса.
Геморрагическая тромбоцитемия. Конституциональная тромбопатия Виллебранд — Юргенса.
Геморрагическая тромбоцитемия. Удивительно, что массивное увеличение числа тромбоцитов может сопровождаться также пурпурой коагулопатического типа (но не петехиями). Описаны случаи с 12 миллионами тромбоцитов, но кровотечения наблюдались уже и при одном миллионе тромбоцитов (Baumgartner). Самой частой, но не исключительной причиной является тромбоцитемия после спленэктомий. Исходя из экспериментальных данных, Koller полагает, что здесь имеется недостаточное образование тромбокиназы, так как нарушено соотношение между слишком богато представленным тромбоцитарным фактором III, необходимым для образования тромбокиназы, и остальными факторами свертывания.
Клинически эта редкая форма геморрагического диатеза диагностируется при наличии кровотечения коагулопатического типа, сильного.повышения числа тромбоцитов и нормальных значений показателей свертывания.
Конституциональные тромбопатии. Здесь можно различать несколько типов.
Тромбастения Глянцмана (Glanzmann).
Число тромбоцитов нормально, но пластинки патологически изменены. Особенно обращает на себя внимание скудная зернистость или полное отсутствие ее. В результате нарушения функции пластинок регулярно наблюдается отсутствие ретракции кровяного .сгустка. Селезенка увеличена. Кровотечение тромбопенического типа. Заболевают большей частью дети и лица в возрасте полового созревания. Болезнь наследуется по доминантному типу и обусловливается нарушением энзимной функции.
Этой болезни, по-видимому, идентичен описанный у взрослых тип Негели (Naegeli).
Конституциональная тромбопатия Виллебранд — Юргенса (Wiliebrand — Jurgens) наблюдалась на Аландских островах; передается также по наследству по доминантному типу. Описаны и спорадические случаи. Поражаются преимущественно женщины. Число тромбоцитов нормально, но наблюдаются исключительно гигантские формы. Симптом Румпель— Лееде — Кончаловского положительный, агглютинация тромбоцитов замедлена.
Нарушение созревания всех видов нейтрофилов и кровяных пластинок (полифильное) (Hegglin). Тромбоцитов мало. Они имеют все типичные признаки нарушения созревания (гигантские формы, голубые и тромбоциты со скудной зернистостью). В стернальном пунктате типична резко выраженная грубоглыбчатая структура зернистости цитоплазмы мегакариоцитов. Патогномонично одновременное поражение лейкоцитов, в цитоплазме которых регулярно находят по одному или по нескольку телец Деле (Dohle). Базофильная глыбчатость здесь, конечно, не является выражением токсического повреждения. Явно доминантный тип наследования.
Тромбопения всегда является только симптомом, характер которого в каждом отдельном случае нуждается в дальнейшем дифференциально-диагностическом выяснении.
Сосудистая пурпура
Эта группа геморрагических диатезов, в основе которых лежат различные причины, не имеет какой-либо общей для всех их клинической картины. При дифференциальном диагнозе необходимо прежде всего иметь в виду сосудистый фактор, если время свертывания нормально и отсутствуют нарушения со стороны тромбоцитов (тромбоцитопения или тромбопатия). Как правило, длительность кровотечения в норме. При распространенном поражении сосудов пробы, выявляющие сосудистый фактор (Румпель— Лееде и т. д.), положительны. При ограниченных заболеваниях сосудов (например, при геморрагической телеангиэктазии Ослера) они отрицательны. Надо, однако, иметь в виду, что эти пробы могут быть положительными также и при нарушений функции тромбоцитов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Болезнь Виллебранда
Болезнь Виллебранда (БВ) представляет собой наследственный дефицит фактора Виллебранда (ФВ), который вызывает дисфункцию тромбоцитов. Обычно сопровождается умеренными кровотечениями. Скрининг-тесты показывают нормальное количество тромбоцитов и немного увеличенное частичное тромбопластиновое время (ЧТВ). Диагноз ставится на основании низкого уровня антигена фактора Виллебранда и нарушенной активности фактора Виллебранда (активности кофактора ристоцетина). Лечение включает в себя контроль кровотечения при помощи заместительной терапии (вирусинактивированные концентраты фактора VIII средней степени очистки) или десмопрессина.
Фактор фон Виллебранда синтезируется и секретируется сосудистым эндотелием, чтобы стать частью периваскулярной матрицы. Фактор Виллебранда способствует адгезии тромбоцитов в гемостазе Обзор гемостаза (Overview of Hemostasis) Гемостаз представляет собой процесс остановки кровотечения из поврежденной сосудистой стенки и требует взаимодействия Сосудистые факторы Тромбоциты Плазменные факторы свертывания Регуляторные. Прочитайте дополнительные сведения , скрепляясь с рецептором на мембране поверхности тромбоцитов (гликопротеина Ib/IX), таким образом присоединяя тромбоциты к стенке сосуда. ФВ также требуется для поддержания нормального уровня плазменного фактора VIII. Уровень ФВ может временно возрастать при стрессе, физических упражнениях, беременности, воспалениях или инфекциях.
Выделяют 3 типа болезни Виллебранда:
Тип 1: количественный дефицит ФВ, который является наиболее распространенной формой и аутосомно-доминантным заболеванием
Тип 2: качественные нарушения в синтезе ФВ, которые могут возникнуть в результате различных генетических аномалий, и которые являются аутосомно-доминантным заболеванием
Тип 3: редкое аутосомно-рецессивное нарушение, при котором в гомозиготах не определяется ФВ
Симптомы и признаки болезни Виллебранда
Проявления кровотечений при болезни фон Виллебрандта (БВ) варьируют от легкой до умеренной формы и включают быстро появляющиеся синяки, кровотечения слизистых оболочек, кровотечения при мелких порезах кожи, которые могут останавливаться и возникать через несколько часов, иногда увеличение менструального кровотечения, и аномальные кровотечения после хирургических вмешательств (например, удаление зуба, удаление миндалин). Тромбоциты достаточно хорошо функционируют, так что петехии и пурпура возникают редко.
Диагностика болезни Виллебранда
Общий плазменный антиген фактора Виллебранда (ФВ)
Виллебранд-тест (тест VWF)
Уровень фактора свертывания крови VIII в плазме
Частичное тромбопластиновое время (ЧТВ)
Для подтверждения диагноза требуется определение уровня общего антигена ФВ в плазме, функции ФВ, определяемой способностью плазмы поддерживать агглютинацию нормальных тромбоцитов при помощи ристоцетина (активность ристоцетинового кофактора); уровень фактора плазменного фактора VIII. Стимулы (такие, как беременность и воспаление), которые временно повышают уровень ФВ, могут привести к ложноотрицательным результатам в случае умеренной формы БВ; поэтому тесты, возможно, необходимо повторить.
При форме типа 1 БВ результаты согласованные, т.е. антиген ФВ, функция ФВ и уровень фактора VIII в плазме понижены в равной степени. Степень депрессии варьирует примерно от 15 до 60% от нормального и определяет степень тяжести аномального кровотечения у пациента. Уровень антигена ФВ может быть и 40% от нормы у здоровых людей с группой крови O (I).
Второй тип подозревают в случае несоответствия результатов теста, то есть когда антиген ФВ выше, чем ожидалось для этой степени нарушения активности кофактора ристоцетина. Антиген к ФВ выше ожидаемого, потому что дефект ФВ при 2 типе является качественным (потеря высокомолекулярных мультимеров ФВ), а не количественным. Диагноз подтверждается путем выявления сниженной концентрации крупных мультимеров ФВ с помощью электрофореза на агарозном геле. Существуют 4 варианта БВ второго типа, отличающихся по функциональным отклонениям молекулы ФВ.
У больных с 3 типом БВ фактор Виллебранда не определяется и наблюдается заметный дефицит фактора VIII.
Лечение болезни Виллебранда
Введение фактора Виллебранда (ФВ) в случае необходимости
Пациенты с болезнью фон Виллебранда лечатся только тогда, когда у них возникает сильное кровотечение или они проходят инвазивные процедуры (например, хирургия, удаление зубов).
Для пациентов с типом 1 и некоторыми вариантами типа 2 болезни фон Виллебрнда может быть полезен десмопрессин, аналог вазопрессина (антидиуретического гормона), который стимулирует высвобождение фактора Виллебранда в плазму и может способствовать увеличению уровня фактора VIII. Десмопрессин неэффективен при других вариантах II типа VWD и при VWD III типа, а при 2B типе может усугубить тромбоцитопению.
Для обеспечения нормальной реакции на препарат врачи дают пациентам пробную дозу и измеряют реакцию антигена ФВ. Введение десмопрессина 0,3 мкг/кг в 50 мл 0,9% физраствора внутривенно продолжительностью от 15 до 30 минут может позволить больному пройти небольшие вмешательства (например, экстракция зуба, небольшие хирургические вмешательства) без необходимости заместительной терапии. Если все же заместительная терапия необходима, десмопрессин может снизить требуемую дозу.
Одна доза десмопрессина действует в течение 4–6 часов. Для возобновления запасов ФВ необходимо около 48 часов, что позволяет 2-ой инъекции десмопрессина быть такой же эффективной, как первоначальная доза препарата. Для многих пациентов интраназальное применение десмопрессина может быть столь же эффективным, как и его внутривенное введение и часто помогает предотвратить кровотечение во время небольших хирургических процедур. Частое использование может привести к гипонатриемии Гипонатриемия Гипонатриемия – снижение концентрации натрия в сыворотке до 136 мЭкв/л ( 136 ммоль/л), обусловленное избытком воды по отношению к растворенным в ней веществам. К наиболее частым причинам гипонатриемии. Прочитайте дополнительные сведения .
Для пациентов с БВ 2-го типа, не поддающуюся лечению десмопрессином, для пациентов с БВ 3-го типа или БВ 1-го типа, которые проходят более обширные инвазивные процедуры, лечение включает в себя замещение ФВ путем инфузии концентрата концентратов фактора VIII средней степени очистки, который содержит компоненты фактора Виллебранда. В этих концентратах вирусы инактивированы и, следовательно, не передают ВИЧ-инфекцию Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ) Инфекция вирусом иммунодефицита человека (ВИЧ) вызывается одним из 2 похожих ретровирусов (ВИЧ-1 и ВИЧ-2), которые разрушают CD4+ лимфоциты и ослабляют клеточный иммунитет, увеличивая риск оппортунистических. Прочитайте дополнительные сведенияДля женщин с тяжелым менструальным кровотечением из-за болезни фон Виллебранда краткий период лечения с пероральной транексамовой кислотой или десмопрессин интраназально могут уменьшить кровотечение.
Основные положения
Пациенты склонны к развитию кровоподтеков и пурпуры, обычно на слизистых оболочках, и, редко, кровоизлияниям в суставы.
Скрининг-тесты показывают нормальное количество тромбоцитов, нормальное МНО, а иногда и немного увеличенное АЧТВ.
Подтверждающие анализы включают в себя определение суммарного плазменного антигена к фактору фон Виллебранда (VWF), функционирование VWF (анализ ристоцетинового кофактора VWF) и уровень фактора VIII в плазме крови.
Лечение: десмопрессин или в некоторых случаях концентраты фактора VIII средней степени очистки, назначают при активном кровотечении и перед инвазивной процедурой.
Транексамовая кислота для перорального применения может успешно использоваться у женщин с чрезмерным менструальным кровотечением.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Что такое Синдром Виллебранда-Юргенса? Причины, симптомы и медицинская помощь больным с синдромом Виллебранда-Юргенса
Синдром Виллебранда-Юргенса (конституционная тромбопатия) - самое распространённое врождённое нарушение свёртываемости крови. Заболевание также часто называют «наследственной антигемофилией». Картина заболевания, действительно, очень схожа с гемофилией. При ранениях кровотечение продолжается дольше обычного. Подкожно образуются гематомы.
Известно, что в образовании тромба, закрывающего рану, участвуют тромбоциты. Однако, без участия специфического белка (фактора Виллебранда) свёртываемость нарушается из-за невозможности тромбоцитов прилепиться к стенкам сосудов. В дополнение к этому, заболевание вызывает проницаемость и хрупкость сосудов. У пациентов с синдромом Виллебранда-Юргенса нарушена цепь гомеостаза, поэтому опасность любых кровотечений очень велика. Особенно большому риску подвержены больные женщины, поскольку менструации у них носят затяжной характер — вплоть до истощения. Вместе с тем, известны случаи, когда беременные больные с синдромом Виллебранда-Юргенса успешно вынашивают ребёнка, и роды проходят без осложнений.
Также замечено, что течение болезни меняется с возрастом. В некоторых случаях происходит полное излечение или степень нарушений заметно снижается.
2. Типы заболевания в зависимости от тяжести болезни
Тяжесть заболевания классифицируется по типам:
- 1 тип. Самая распространённая и лёгкая форма. Снижение свёртываемости крови незначительное. Больной может не подозревать о наличии синдрома. Фактор Виллебранда-Юргенса присутствует в крови, но в недостаточной концентрации.
- 2 тип. Фактор Виллебранда-Юргенса в крови есть, но не работает. Форма более редкая, но и более опасная. Наследуется в ряде случаев, — при определенном сочетании генетических характеристик родителей. Проявляется незначительными кровотечениями без видимых предпосылок.
- 3 тип. Лишь у 5% больных фактор Виллебранда-Юргенса отсутствует полностью. Серьёзная опасность кровотечений, анемий и осложнений при операциях.
Чаще всего синдром Виллебранда-Юргенса — врождённая патология. Приобретается заболевание на фоне некоторых других состояний и нарушений.
Поскольку в основе синдрома Виллебранда-Юргенса — нарушение свёртываемости, то кровь может появляться там, где у здорового человека кровотечений быть не должно. Наиболее часто наблюдаются:
- носовые кровотечения;
- менструальные кровотечения у женщин;
- кровь в моче;
- подкожные гематомы;
- кровоточивость слизистых рта;
- тёмный стул (с примесью крови);
- суставные кровоизлияния в результате движения.
Даже при 1 типе заболевания пациент при посещении любого врача должен сообщить ему о своём диагнозе, поскольку многие манипуляция, исследования и процедуры связаны с микротравмами, неопасными для здоровых людей. Состояние пациента должно учитываться при назначениях и выборе ему той или иной схемы лечения.
3. Диагностика болезни
Диагностика при подозрении на синдром Виллебранда-Юргенса включает измерение времени свёртываемости крови, оценку активности фактора Виллебранда, генетическое исследование.
4. Лечение синдрома Виллебранда-Юргенса
Специфического лечения этого заболевания не существует. Медицинская помощь направлена обычно на остановку возникших кровотечений. В случае необходимости хирургического лечения, принимаются меры для профилактики кровотечений (используются препараты плазмы с высоким содержанием фактора Виллебранда, десмопрессин, аминокапроновая кислота). В случае тяжёлых форм заболевания, когда велика опасность кровотечений даже при бытовых травмах и ушибах, назначают препараты, препятствующие разрушению тромбов после их образования. В качестве экстренной помощи используется фибриновый клей или промбиновый порошок, помогающие остановить кровотечение из раны.
Больные должны знать и избегать приёма препаратов, побочным эффектом которых является снижение свертываемости крови (гепарин, аспирин, ибупрофен, напроксен, лекарства, содержащие салицилаты). Больные с тяжёлыми формами должны уметь сделать себе инъекцию факторов свёртывания крови. Также необходимо знать и определять признаки скрытых кровотечений. Для снижения бытового травматизма нужно следить за весом, поддерживать хорошую физическую форму, избегая при этом опасных видов спорта.
Заболевания Жалобы и симптомы- Высокая температура тела
- Иммунитет снижен
- Боли различной локализации
- Резкое снижение или набор веса
- Плохая работы желудка тракта
- Частые ОРЗ, ОРВИ
- Слабость, головокружение, недомогания
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика- ЭКГ (электрокардиограмма)
- Общий анализ крови
- Биохимический анализ крови
- Общий анализ мочи
- Пульсоксиметрия
- Консультация терапевта - от 1500 р.
- Биохимический анализ крови (стандартная, 10 показателей) - 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) - 3565 р.
- Общий анализ крови - 675 р.
- ЭКГ (электрокардиография) - 1500 р.
- Общий анализ мочи - 320 р.
- Пульсоксиметрия - 500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Дифференциальная диагностика геморрагических диатезов
В дифференциальной диагностике различных форм кровоточивости наиболее удовлетворительной оказалась классификация на основе патогенеза. Согласно ей, геморрагический диатез может быть вызван:
- поражением тромбоцитов (тромбоцитопения, тромбоцитемия или тромбопатия);
- отсутствием какого-либо фактора, необходимого для свертывания крови;
- преобладанием какого-либо из факторов, препятствующих свертыванию (коагулопатия);
- заболеванием сосудов (васкулярная пурпура).
Эта классификация несколько условна, поскольку отношения сосудистой стенки, тромбоцитов, факторов свертывания, связанных с клеточными элементами крови и плазмой, настолько сложны, что изолированные расстройства едва ли можно представить. И все-таки такая классификация возможна, поскольку в определенных случаях роль отдельных факторов доминирует.
Если определяется кровоточивость, то первым практическим действием должно быть в любом случае определение числа тромбоцитов, которое позволяет распознать такие заболевания, как тромбоцитопеническая пурпура, а также те, что сопровождаются повышением числа тромбоцитов, первичную тромбоцитемию, симптоматические тромбоцитозы. Если число тромбоцитов в норме, все равно речь может идти о нарушении функции тромбоцитов, о тромбопатиях.
Среди тромбопатий известны такие наследственные заболевания, как болезнь Гланцманна-Негели, или тромбастения, при которой патологически изменены агрегация тромбоцитов и ретракция кровяного сгустка. Время кровотечения, конечно, удлинено. Еще чаще встречается болезнь Виллебранда-Юргенса (дефицит фактора фон Виллебранда, наследственная псевдогемофилия, ангиогемофилия, конституциональная тромбопатия, которая на деле является не тромбопатией, а скорее заболеванием, напоминающим истинную гемофилию).
Пурпура встречается реже, характерны для болезни скорее кровотечения в виде пятен, отмечается она чаще всего у девочек (в противовес истинной гемофилии), характерно также удлиненное время кровотечения, нормальное время свертывания, но главным образом расстройство образования тромбопластина. На деле речь идет о вторичной тромбопатии, основанной на отсутствии фактора VIII и фактора IX свертывания.
Диагноз можно поставить на основании определения удлиненного времени кровотечения и отсутствия антигемофилического глобулина (VIII фактора).
Иногда эту болезнь наблюдают в сочетании с гиперхолестеринемией.
Функциональное расстройство очень крупных тромбоцитов отмечается при аномалии Мея-Хегглина и других формах геморрагического диатеза, при которых определяются гигантские тромбоциты. Эти врожденные аномалии чаще всего сочетаются с тромбоцитопенией.
К тромбопатиям относят обычно и синдром Портсмаута, при котором в результате воздействия коллагеновых волокон агрегации тромбоцитов не происходит, и макротромбоцитарную тромбопатию Бернара-Сулье, при которой диаметр в самой большой части тромбоцитов выше 4,5 микрона. Это такая же наследственная тромбопатия, как и полифилическос расстройство созревания тромбоцитов Мея-Хегглина.
Чаще наблюдаются вторичные тромбопатии, при которых из-за отсутствия ІІІ тромбоцитарного фактора не происходит ни адгезии, ни агрегации, ни ретракции сгустка, нарушены также консумпция протромбина и генерация тромбопластина.
Вторичные тромбопатии отмечаются при парапротеинемиях, гипергаммаглобулинемиях (болезнь Вальденстрема, миелома, цирроз печени), уремии, лейкозе, миелосклерозе, злокачественном малокровии, при врожденных аномалиях сердечно-сосудистой системы. Такого же генеза и тромбоцитопеническая пурпура. Тромбопатию могут вызвать и продукты деградации фибриногена, а также гепарин, декстран, аспирин.
Провести дифференциальный диагноз различных форм геморрагического диатеза помогают четыре основных исследования:
- определение числа тромбоцитов;
- частичного тромбопластинового времени (РТТ).
Если число и функция тромбоцитов нормальны, остальные три исследования дают нормальные результаты и лишь удлинено время кровотечения, то речь может идти о васкулярной пурпуре. При ней симптом Румпеля-Лееде положителен.
Если частичное тромбопластиновое время (РТТ) или протромбиновое время удлинены, возможна коагулопатия. Если удлинен и тот и другой фактор, речь может идти о дефиците протромбина, фибриногена или V, X факторов.
Если частичное тромбопластиновое время (РТТ) патологически изменено, но протромбиновое время нормальное, возможен только дефицит VIII, IX, XI, XII факторов. Если частичное тромбопластиновое время (РТТ) нормальное, а протромбиновое время удлинено, речь может идти о дефиците VII фактора.
Характерной особенностью васкулярных пурпур является отрицательность результатов исследований и положительность симптома Румпеля-Лееде, который, однако, может быть положительным и при тромбоцитопении, и даже при коагулопатиях.
Петехии указывают прежде всего на кровоточивость, связанную с тромбоцитами, но характерны и для васкулярной пурпуры. Крупные подкожные кровотечения характерны для коагулопатии, но встречаются и при тромбоцитопенических пурпурах.
Читайте также:
- Патологические находки при контрастной эхокардиографии миокарда
- Анатомия бодрствования и сознания. Внутричерепная дислокация и вклинение
- Половой хроматин. Тельца Барра
- Отолитовые рефлексы. Тонические лабиринтные рефлексы
- Топография семенного канатика. Семенной канатик. Кровоснабжение семенного канатика.
