Инфекции и абсцессы молочной железы
Добавил пользователь Alex Обновлено: 28.01.2026
Гнойные выделения из сосков — желто-зеленое отделяемое с неприятным запахом из одной или двух молочных желез. Симптом сопровождается резкими болями в груди, местным покраснением и отечностью кожи, повышением температуры тела. Основная причина гнойных выделений — различные формы маститов и их осложнения, гноетечение из сосков также наблюдается при фурункулах ареолы, травмах груди. Для выявления причины состояния проводят УЗИ, маммографию, бактериологический посев отделяемого. Для купирования симптоматики применяют анальгетики, противовоспалительные средства.
Причины гнойных выделений из сосков
Маститы
Гнойные выделения чаще всего обусловлены воспалением молочной железы. В 90% случаев это связано с грудным вскармливанием (лактационный мастит). Капельки гнойного отделяемого из сосков появляются после надавливания на грудь, их выделению может способствовать сдавливание грудной железы тесным бюстгальтером. Для мастита характерно поражение только одной груди, что проявляется резкой асимметрией вследствие отека тканей. Женщины отмечают сочетание выделений с покраснением кожи, резкой болезненностью участка поражения, повышением температуры.
Нелактационный мастит протекает с похожей клинической картиной. Некоторые пациентки связывают наличие гнойных выделений с ушибом груди, травмами кожи (порезами, ссадинами). Истечение гноя из одного соска начинается при надавливании на область ареолы. Симптом сопровождается нестерпимыми болями в грудной железе, кожа в этой зоне становится красной и очень горячей на ощупь. Гноетечение из соска — признак тяжелого бактериального поражения железистой ткани, поэтому больной необходимо как можно скорее обратиться за медицинской помощью.
Абсцесс молочной железы
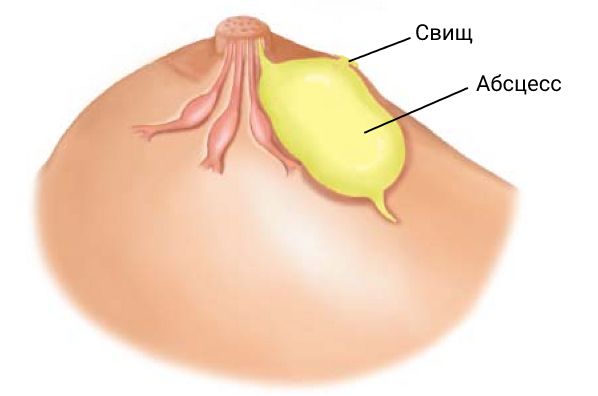
Без лечения воспалительное заболевание часто переходит в абсцесс молочной железы — массивное образование, заполненное гноем. Такое состояние сочетается с периодическим самопроизвольным появлением гнойных выделений из сосков, в отделяемом можно обнаружить сгустки крови и примеси некротизированных тканей. Молочная железа сильно отечна, женщины жалуются на резкие боли в покое, которые усиливаются при движениях. Гноетечение с выделением скудного густого желто-зеленого содержимого также встречается при формировании свищей вследствие хронического воспаления.
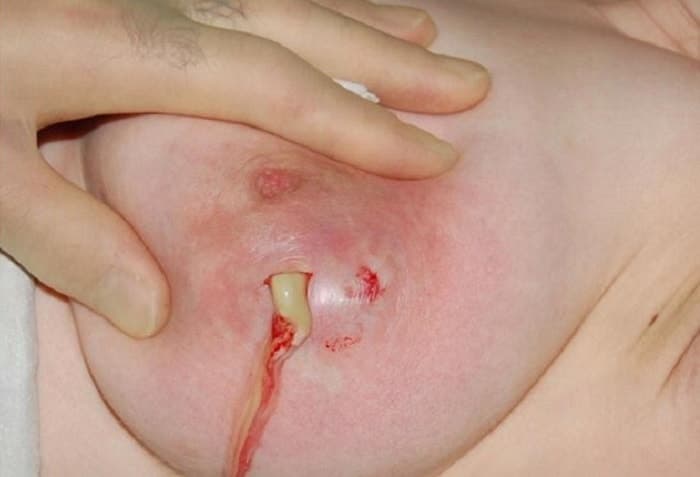
Местные гнойные процессы
Причиной выделения гноя из сосков могут стать воспалительные поражения кожи — фурункулы и карбункулы, если они локализуются в области ареолы. Патологическое отделяемое появляется при вскрытии абсцесса в просвет млечных ходов. Пациентки отмечают внезапное появление густого зеленоватого гноя с резким неприятным запахом, количество гнойных выделений варьируется от пары капель до нескольких миллилитров. На коже груди, ближе к соску обнаруживается болезненное гиперемированное возвышение. После отхождения гноя состояние улучшается, болевые ощущения стихают.
Редкие причины
- Хирургические осложнения: инфицирование тканей молочных желез после оперативных вмешательств.
- Нагноение новообразований: внутрипротоковых папиллом, аденокарциномы.
- Повреждение сосков: несоблюдение техники сцеживания молока, наличие пирсинга.
- Гнойная киста молочной железы.
Диагностика
Обследованием больных с гноетечением из сосков занимается специалист-маммолог или хирург. В ходе диагностики врач собирает детальный анамнез, проводит наружный осмотр и пальпацию молочных желез для постановки предварительного диагноза. Для установления причин гнойных выделений назначают комплекс лабораторных и инструментальных методов, наиболее информативными из которых являются:
- Ультразвуковое исследование. Сонография — неинвазивный метод диагностики, который рекомендован во всех случаях выделений из сосков. С помощью УЗИ молочной железы визуализируется структура альвеолярной ткани и млечные протоки, обнаруживаются деформации, кисты, другие объемные новообразования.
- Рентгенологическое исследование. Маммография более информативна у пациенток после 40 лет, у которых ткань грудной железы менее плотная. На рентгенограмме врач оценивает структуру железистой ткани, ее однородность и эхогенность. Для уточнения диагноза при необходимости выполняется КТ грудных желез.
- Лабораторные методы. Точное определение вида патогенного микроорганизма, вызвавшего гнойное воспаление, необходимо для подбора схемы лечения. Бактериологический посев дополняют быстрой бактериоскопией мазков гноя, исследованием чувствительности выделенной микрофлоры к антибиотикам. Для обнаружения неспецифических признаков воспалительного процесса показаны общий и биохимический анализы крови.
При обнаружении объемного образования необходима пункция под ультразвуковым контролем, позволяющая дифференцировать абсцессы с нагноением опухолевого образования. Цитологическое исследование гнойных выделений из соска, проводится в сомнительных случаях для исключения онкологической патологии.
Лечение
Помощь до постановки диагноза
Появление гнойных выделений из сосков указывает на массивный воспалительный процесс в молочных железах, поэтому самолечение может привести к тяжелым осложнениям и генерализации инфекции. Нельзя специально сжимать грудь и ареолу для выдавливания гноя, нежелательно надевать тесные бюстгальтеры, поскольку они усиливают неприятные ощущения. При нестерпимых болях в пораженной груди применяют различные анальгетики. Самостоятельный прием антибиотиков без назначения врача чреват переходом заболевания в хроническую форму, которая хуже поддается лечению.
Консервативная терапия
Врачебная тактика зависит от степени поражения тканей, наличия инкапсулированных гнойных очагов, общего состояния женщины. Медикаментозное лечение как самостоятельный метод применяют только на ранних стадиях болезни. В период лечения молочной железе придают возвышенное положение для уменьшения болевых ощущений. Кормящим матерям необходимо регулярно использовать молокоотсос для профилактики лактостаза. При гноетечении из сосков назначают:
- Антибиотики. Этиотропные лекарственные средства подбирают с учетом чувствительности патологической микрофлоры. Первично вводятся препараты цефалоспоринов или пенициллинов, при тяжелом бактериальном процессе используются комбинации антибиотиков.
- НПВС. Лекарства снижают концентрацию воспалительных молекул в тканях молочной железы, благодаря чему у пациенток уменьшается болевой синдром. При сильных болях подбирают противовоспалительные препараты, обладающие мощным анальгезирующим эффектом.
- Инфузионные составы. Внутривенное введение глюкозо-солевых и белковых растворов рекомендовано для дезинтоксикации организма при обширных гнойных воспалениях. Средства могут применяться вместе с антигистаминными препаратами и иммуномодуляторами.
Хирургическое лечение
Скопление гноя в молочной железе является показанием к проведению малого оперативного вмешательства — вскрытия гнойных очагов и установки дренажей. При наличии единичного абсцесса небольших размеров обычно ограничиваются пункцией образования под контролем УЗИ с последующей аспирацией содержимого. При формировании гнойника больших размеров, гнойном расплавлении железистой ткани необходимы вскрытие и дренирование мастита, расширенные операции, включающие иссечение пораженных участков (секторальная резекция, квадрантэктомия).
3. Выделения из молочных желез/ Бухарова Т.Н., Кандаева Н.В., Панина О.Н./ Опухоли женской репродуктивной системы — 2008 - № 2.
4. Кровяные и гнойные выделения из молочных желез/ Дружков Б.К., Закиров Р.Ф., Красильников Д.М. — 2006.
Абсцесс молочной железы
Абсцесс молочной железы – ограниченный воспалительный очаг в толще мягких тканей грудной железы, представляющий собой инкапсулированную гнойную полость. Заболевание развивается и протекает остро, со значительным повышением температуры и явлениями интоксикации, интенсивной болью, покраснением и отеком груди, гнойным отделяемым из соска. В диагностике важны данные анамнеза и жалобы, объективный осмотр и дополнительные методы исследования (УЗИ молочной железы, рентгенография, бактериологический посев отделяемого из груди). Лечение абсцесса грудной железы только хирургическое (вскрытие гнойника) с параллельным назначением антибиотиков.
МКБ-10
Общие сведения
Абсцесс молочной железы – это всегда вторичная патология, являющаяся осложнением ранее возникшей болезни грудной железы (гематомы, мастита и других гнойно-воспалительных процессов). Заболевание чаще встречается у женщин, в 2% случаев развивается у кормящих матерей, но также может поражать мужчин, подростков и новорожденных. Абсцесс груди, ассоциированный с лактацией, возникает на протяжении первых шести недель после родов. У новорожденных гнойные образования молочных желез развиваются в возрасте 1-1,5 месяцев. Гнойник, как правило, формируется с одной стороны, двусторонние абсцессы диагностируются крайне редко, обычно у младенцев.
Причины абсцесса молочной железы
Заболевание обусловлено проникновением в ткань молочной железы патогенных бактерий (стафилококки, стрептококки, протей, кишечная палочка или их ассоциации). Расплавление ткани железы с формированием осумкованного гнойника происходит вследствие следующих заболеваний:
- Мастит. Возникает в результате застоя молока в груди. Воспаление молочной железы приводит к активному размножению бактерий в ее тканях, что в 6–11% заканчивается абсцедированием.
- Травма груди. Ушиб молочной железы нередко сопровождается формированием гематомы. При отсутствии лечения гематома нагнаивается и инкапсулируется.
- Галактофорит. Это воспаление млечных протоков, наиболее частой причиной которого является травма молочной железы. Заболевание относится к нелактационным маститам.
- Киста или доброкачественная опухоль. Новообразования сдавливают молочные протоки, вызывая их закупорку. В результате присоединения вторичной инфекции происходит формирование осумкованного гнойного образования.
- Гормональный сбой. Гормональные расстройства провоцируют застой лимфы и крови в молочных железах, что активизирует размножение патогенной микрофлоры. Дисбаланс гормонов наблюдается при мастопатиях, в период новорожденности и при различных эндокринных патологиях.
- Гнойно-воспалительные заболевания. Причиной абсцесса груди могут быть следующие заболевания: фурункулез, подмышечный лимфаденит, пиодермия, карбункул. Патогенные микробы гематогенным путем проникают в ткани грудных желез, вызывают в них воспалительный процесс с последующим формированием абсцесса.
Существует ряд предрасполагающих факторов, наличие которых повышает риск развития заболевания. К ним относятся ослабление иммунитета, лактостаз, трещины сосков молочной железы, курение, эндокринные заболевания. Проведение инвазивных медицинских манипуляции (дуктография, малые оперативные вмешательства на груди), пирсинга соска с несоблюдением условий асептики может поспособствовать проникновению инфекции.
Патогенез
Воспалительный отек, возникающий в стенках молочных ходов, является результатом иммунного ответа на действие антигенов бактерий и вызывает расстройство микроциркуляции. Проницаемость сосудистой стенки увеличивается, межклеточная жидкость выходит в просвет молочных протоков, возникает их закупорка. Лактостаз усугубляет воспалительный процесс в молочных ходах, который распространяется и на окружающие ткани. В дальнейшем происходит расплавление воспаленных тканей, отграничение их от здоровых плотной капсулой и формирование полости, содержащей гной.
Классификация
В маммологии используют общепринятую классификацию абсцессов груди. Систематизация гнойных образований молочной железы проводится по их локализации, количеству гнойников, поражению одной или обеих желез. В зависимости от расположения выделяют:
- Подкожный абсцесс. Находится поверхностно, легко диагностируется ввиду просвечивания гноя.
- Субареолярный абсцесс. Располагается под соском и его ареолой. Чаще встречается у лактирующих женщин.
- Интрамаммарный абсцесс. Располагается в толще железистой ткани груди.
- Ретромаммарный абсцесс. Находится между ретромаммарной жировой клетчаткой и грудными мышцами. Самая опасная форма заболевания, представляющая высокий риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
В зависимости от вовлечения в патологический процесс одной или обеих молочных желез различают односторонний и двусторонний абсцессы. По количеству гнойников в одной железе абсцессы подразделяются на одиночные и множественные.
Симптомы абсцесса молочной железы
Заболевание начинается остро, с подъема температуры до 38–39°С. В случае предшествующей травмы груди признаки сформировавшегося гнойного образования появляются на 3–5 сутки. Больных беспокоит резкая, пульсирующая боль в молочной железе, покраснение кожи над гнойным очагом, его болезненность при пальпации. Боль в железе усиливается при тряске в автомобиле, ходьбе и прыжках.
При ощупывании железы можно точно выявить эпицентр боли. Молочная железа отекает, из соска возможно появление гнойного отделяемого, нередко с кровяными сгустками. Подмышечные лимфоузлы со стороны поражения увеличены в размерах и болезненны при пальпации. К местным симптомам добавляются общие признаки интоксикации: тошнота и рвота, слабость, адинамия, отсутствие аппетита, учащение сердцебиения.
Ведущие симптомы зависят от локализации абсцесса. При субареолярном расположении гнойного образования имеют место увеличение соска и его ареолы за счет отека. Под околососковой зоной пальпируется плотное и болезненное образование. При расположении интраммамарного абсцесса на незначительной глубине в месте его локализации имеется плотный и гиперемированный участок. В случае глубокого залегания гнойника внешние изменения молочной железы отсутствуют. Если сформировался ретромаммарный абсцесс, то железа приподнимается и приобретает вид полусферы, направленной вперед и вверх.
Осложнения
Отсутствие своевременного лечения приводит к прорыву абсцесса и развитию осложнений. При поверхностном расположении гнойного образования высока вероятность формирования свища. Также возможно развитие флегмоны молочной железы, прорыв гнойника в млечные ходы с последующим выделением молока с примесью гноя и кровяных сгустков. Длительно существующее гнойное воспаление в млечных протоках разрушает их стенки и вызывает метаплазию (перерождение) эпителиальных клеток, что чревато формированием злокачественных процессов. Самым опасным осложнением абсцесса груди является развитие сепсиса, при котором бактерии с током крови разносятся по всему организму, что приводит к образованию новых множественных гнойных очагов в разных органах и тканях.
Диагностикой абсцесса груди занимается маммолог или хирург. Врач выясняет анамнез, уточняет связь заболевания с лактацией, снижением иммунитета или травмой, проводит осмотр молочной железы и выявляет характерные признаки гнойного образования: гиперемия кожи, болезненность и флюктуация определенного участка железы, увеличенные подмышечные лимфоузлы. Также в диагностике абсцессов груди применяются лабораторные и инструментальные методы исследования:
Дифференциальную диагностику абсцесса груди проводят с флегмоной, гематомой, фиброаденомой, карциномой молочной железы, с жировым некрозом и рядом других заболеваний. С этой целью выполняется цитограмма отделяемого из соска, пункция образования и анализ пунктата, биопсия подозрительного участка с последующим гистологическим исследованием.
Лечение абсцесса молочной железы
В основе лечения сформировавшегося гнойника лежит экстренное хирургическое вмешательство – вскрытие абсцесса и его дренирование. Разрезы производятся от центра (ареолы соска) к периферии (основанию железы). В некоторых ситуациях целесообразней производить разрез в складке под молочной железой. Рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают.
Дренаж оставляют в ране на 3 – 4 дня, до прекращения отделяемого, после чего рану ушивают наглухо. Возможна пункционная аспирация гноя из абсцесса и введение в его полость раствора антибиотика. Подобное вмешательство малотравматично и не оставляет рубца после заживления, но недостаточно эффективно. Пункция выполняется только при наличии небольшого единичного абсцесса.
Параллельно с хирургическим вмешательством назначаются антибиотики соответственно чувствительности выделенных возбудителей (пенициллины, цефалоспорины, фторхинолоны), с целью дезинтоксикации проводится инфузионная терапия. Также показан прием НПВС, которые устраняют болевой синдром, снижают температуру и уменьшают признаки воспаления. С целью стимуляции иммунитета рекомендован прием иммуномодуляторов.
Прогноз и профилактика
При своевременном обращении к врачу и проведении адекватного лечения прогноз благоприятный. Функция молочной железы восстанавливается полностью, последствия, кроме рубца, отсутствуют. Профилактика абсцесса груди в период лактации заключается в соблюдении правил грудного вскармливания: полноценное сцеживание молочных желез, прием воздушных ванн для груди, обмывание желез до и после кормления, предупреждение и своевременнее лечение трещин сосков, ежедневная смена бюстгальтера. К мерам общей профилактики относятся здоровое питание, соблюдение режима дня и отдыха, выявление и коррекция эндокринных нарушений, отказ от вредных привычек и пирсинга соска, укрепление иммунитета.
Гнойный мастит
Гнойный мастит — инфекционно-воспалительное заболевание молочных желез с поражением железистой и/или интерстициальной ткани. Проявляется гипертермией, ознобом, болезненностью и отеком тканей, образованием в груди одной, нескольких или множественных полостей с гнойным содержимым. Для диагностики используют пальпацию, УЗИ грудных желез, лабораторные методы. Лечение хирургическое – осуществляют вскрытие и дренирование гнойного очага, выполняют секторальную резекцию, при необходимости проводят более радикальные вмешательства. После операции назначают антибиотики и дезинтоксикационную терапию.
Гнойное воспаление грудных желез обычно возникает у женщин репродуктивного возраста. В 80% случаев оно связано с лактацией, в 20% имеет другие причины. Чаще всего гнойный мастит диагностируется у первородящих на 2-3 неделе после родов, хотя зафиксированы случаи развития заболевания спустя 10 месяцев после рождения ребенка. Согласно статистическим данным, гнойные формы воспаления выявляют у 0,2-2,1% рожениц, что составляет около 10-19% всех случаев послеродовых маститов. Первостепенную роль в развитии заболевания играет внутрибольничная инфекция, основными источниками госпитальных штаммов становится медработники, а резервуарами — палаты и перевязочные.
Причины гнойного мастита
Заболевание возникает в результате интенсивного размножения микроорганизмов в тканях молочной железы. В 9 из 10 случаев лактационной формы воспаление вызывает золотистый стафилококк. Возбудителями также могут стать стрептококки, кишечные и синегнойные палочки, энтеробактерии, туберкулезные микобактерии. В последние годы отмечается учащение маститов, вызванных микробными ассоциациями (чаще всего — золотистым стафилококком в сочетании с грамотрицательными эшерихиями). Необходимым условием для развития гнойного процесса является наличие предрасполагающих факторов, основными из которых у лактирующих пациенток считаются:
- Застой молока в грудной железе. Молоко является питательной средой для микроорганизмов. Его задержка в молочной железе наблюдается при нерегулярном прикладывании ребенка к груди и недостаточном сцеживании. Лактостаз чаще наблюдается у матерей с тонкими, извитыми молочными протоками.
- Травматизация молочной железы. Повреждение железистых тканей возможно при грубом сцеживании (выжимании молока). Трещины соска образуются при неправильном захвате соска ротиком ребенка, особенно в условиях недостаточного гигиенического ухода. Вероятность повреждения соска повышается при его тугоподвижности.
- Патология грудных желез. Выделение секретированного молока ухудшается у пациенток с мастопатией, объемными процессами и перенесенными операциями. В таких случаях молочные протоки могут сдавливаться гипертрофированной железистой тканью или соединительнотканными рубцами.
- Наличие очага инфекции. Риск развития послеродового мастита возрастает при наличии хронических воспалительных процессов в области миндалин, лимфатических узлов и др. Важную роль играет наличие у кормящей матери эндометрита и других гнойно-воспалительных осложнений послеродового периода.
Нелактационные формы гнойного мастита чаще обнаруживаются при наличии внешних предпосылок, которыми становятся травмы и ожоги груди, гнойно-воспалительные процессы в коже и подкожной клетчатке (фурункулы, карбункулы). Заболевание может развиться после проведения хирургических операций по коррекции формы груди и установки имплантатов для увеличения объема молочных желез. Иногда нагнаиваются доброкачественные и злокачественные опухоли груди.
Инфекционные агенты попадают в ткань грудных желёз через устья молочных протоков, трещины мягких тканей (особенно в области соска и его ареолы), с током лимфы и крови из других очагов острой и хронической инфекции. В зоне воспаления последовательно происходят этапы экссудации, инфильтрации и нагноения. Важным звеном патогенеза послеродового лактационного мастита является лактостаз. На начальных этапах заболевания возникает температурная реакция, вызванная пирогенным действием молока и продуктов его брожения. Попадание в молоко и размножение в нем патогенных и условно-патогенных микроорганизмов сопровождается усилением бродильных процессов. В результате свертывания молока еще больше ухудшается его отток и усиливается застой, что запускает патологический круг, на фоне которого заболевание быстро переходит в гнойную фазу.
Патологию классифицируют с учетом таких критериев, как этиология, локализация, форма и фаза воспалительного процесса, время его возникновения. Специалисты в сфере маммологии различают следующие варианты гнойного мастита:
- Лактационный — возникший на фоне лактации.
- Нелактационный — связанный с другими факторами.
По локализации воспаления:
- Галактофорит — развивающийся в молочном протоке.
- Подкожный — расположенный под кожей молочной железы.
- Субареолярный — локализованный за соском.
- Интрамаммарный — охватывающий паренхиму и/или интерстициальную ткань.
- Ретромаммарный — распространяющийся на ткани за грудью.
- Тотальный — поразивший молочную железу и окружающие ткани.
По клинической форме:
- Гнойный абсцедирующий (ограниченный) — апостематозный (с множественными мелкими гнойничками), в виде солитарного или многополостного абсцесса молочной железы и смешанный.
- Флегмонозный — с разлитым вовлечением в гнойно-воспалительный процесс как всей молочной железы, так и окружающих ее тканей.
- Гангренозный (некротический) — с тромбированием сосудов, деструкцией кожи, подкожной жировой клетчатки, железистой паренхимы и интерстициальной ткани.
По времени возникновения:
- Эпидемический — диагностированный во время пребывания в акушерском стационаре.
- Эндемический — возникший спустя 2-3 недели после родов в домашних условиях.
В развитии гнойного мастита различают несколько фаз. До нагноения в тканях происходят серозные и инфильтративные процессы, после чего наступает этап абсцедирования. При отсутствии адекватного лечения заболевание переходит в осложненные формы (флегмонозную и гангренозную).
Симптомы гнойного мастита
В первый день заболевания женщина жалуется на ощущение тяжести и болезненности в пораженной молочной железе. Температура тела повышается до +38° С, возникает озноб. Грудь выглядит увеличенной. Кожа может быть покрасневшей. При сцеживании отмечается уменьшенное количество молока. Ко 2-3-м суткам вовлеченный в воспаление участок груди уплотняется. Через 3-4 дня происходит абсцедирование мастита: инфильтрат отделяется от окружающих тканей четкой границей, его болезненность резко усиливается, прощупывается участок размягчения (гнойный абсцесс) или образуется множество мелких абсцессов (апостематозный мастит).
Нагноение сопровождается значительным ухудшением общего самочувствия. Женщина ощущает озноб, слабость, разбитость, температура нарастает, достигая +39,0°С и выше. При дальнейшем распространении воспаления возможно возникновение флегмоны с выраженным отеком молочной железы, резким увеличением ее размеров, синюшностью кожи и втянутостью соска. В запущенных случаях с вовлечением в процесс сосудистого русла происходит некротическое расплавление тканей: кожа становится багрово-синюшной, на ней появляются черные очаги и эпидермальные пузыри с мутно-кровянистым содержимым.
Нелактационные маститы отличаются более стертой клинической картиной. На фоне симптоматики основного заболевания появляются признаки воспаления тканей груди. Температура повышается до субфебрильных цифр, грудная железа несколько увеличивается в размерах, болевой синдром выражен слабо или умеренно. В последующем образуется инфильтрат, происходит его абсцедирование с формированием одной полости, заполненной гноем. Нарастают симптомы интоксикации, усиливается боль. При возникновении гнойного мастита у женщин с неоплазиями кожа над опухолью краснеет, новообразование становится болезненным, в нем определяются участки размягчения. Общая симптоматика выражена умеренно.
При несвоевременной диагностике и лечении гнойный мастит осложняется генерализацией воспалительного процесса. Воспаление может поражать расположенные рядом мышцы и подкожную клетчатку или распространяться по всему организму. В наиболее тяжелых случаях у женщины развиваются септический эндокардит, сепсис и инфекционно-токсический шок. Отдаленными последствиями гнойного воспаления молочной железы являются ее рубцовая деформация, нагноение послеоперационной раны, формирование молочного свища. У пациенток повышается риск возникновения лактостаза и мастита после следующих родов.
Хотя клиническая симптоматика заболевания является достаточно специфической, для подтверждения диагноза обычно применяют дополнительные физикальные, лабораторные и инструментальные методы исследования. Их значение возрастает при подозрении на апостематозную и нелактационные формы мастита. В диагностическом плане наиболее информативны:
- Пальпация молочных желез. В зависимости от фазы воспалительного процесса грудь может быть напряженной или инфильтрированной. О гнойном характере заболевания свидетельствует выявление в тканях грудной железы размягченных флюктуирующих участков.
- Общий анализ крови. Для гнойного мастита характерны выраженные воспалительные изменения. Обычно отмечается значительный лейкоцитоз, лейкоцитарная формула сдвинута влево, СОЭ повышена. Возможна токсическая зернистость нейтрофилов.
- УЗИ молочной железы. Эхогенность снижена. Млечные протоки расширены, ткани инфильтрированы. Места скопления гноя выглядят гипоэхогенными. Исследование позволяет определить количество и размеры гнойных очагов, а также масштаб распространения процесса.
- Биопсия молочной железы. Метод применяют в сложных диагностических случаях и, как правило, выполняют под контролем УЗИ-аппарата. Пунктат отправляют на цитологическое и бактериологическое исследование.
Заболевание дифференцируют с острым лактостазом, различными формами мастопатий и опухолями грудных желез. При необходимости дополнительно назначают МРТ и КТ молочных желез, электроимпедансную маммографию. Обычно пациентку ведет хирург, который может привлекать к обследованию и лечению маммолога и онкомаммолога.
Лечение гнойного мастита
При переходе заболевания в фазу нагноения показано выполнение хирургической обработки гнойного очага. Доступ и объем вмешательства зависят от формы и распространенности гнойно-воспалительного процесса. При развитии ограниченного абсцесса возможна его пункция и дренирование с установкой дренажно-промывной системы и одновременном назначением антибиотиков. Недостатком такого метода является невозможность удаления некротизированных тканей и сложность полноценного опорожнения гнойной полости. Поэтому в большинстве случаев выполняется оперативное вскрытие мастита с иссечением нежизнеспособных тканей, промыванием полости антисептиком и дренированием очага. При нелактационых формах гнойного воспаления, возникшего на фоне фиброаденомы или фиброзно-кистозной мастопатии, возможна секторальная резекция. Хирургическое лечение флегмонозных и гангренозных маститов, а также нагноения злокачественных новообразований предполагает проведение радикальных операций, после которых обычно требуется пластика молочной железы.
До улучшения состояния пациентки в течение 1-2 недель после вмешательства выполняется капельная обработка раны антисептиками. Промывание завершают только после того, как в водах перестанут определяться фрагменты некротизированных тканей, гной и фибриновые волокна. В послеоперационном периоде также рекомендованы:
- Антибиотикотерапия. Внутривенное или внутримышечное введение антибактериальных препаратов позволяет ускорить санацию гнойной полости и предупредить повторное нагноение. С учетом вида и чувствительности возбудителя обычно применяют цефалоспорины I-IV поколения, карбапенемы, ингибиоторы дегидропептидазы.
- Инфузионная терапия. Для быстрой стабилизации общего состояния назначают внутривенное введение дезинтоксикационных препаратов. Такие средства позволяют прекратить воздействие бактериальных и тканевых токсинов, быстро удалить их из организма.
При гнойных формах мастита прекращается вскармливание не только пораженной, но и здоровой молочной железой. В исключительных случаях ребенку из бутылочки дают молоко, полученное из здоровой груди и подвергнутое предварительной пастеризации. Хранение такого молока запрещено. После операции сцеживание груди становится невозможным из-за его неэффективности и болезненности. Поэтому при деструктивных, тяжелых и рецидивирующих гнойно-воспалительных процессах лактацию медикаментозно прерывают. Остановка секреции молока традиционными способами (тугим бинтованием грудных желез и т. п.) противопоказана.
Прогноз гнойного мастита при адекватной терапии благоприятный. Крайне редко при позднем обращении за медицинской помощью заболевание осложняется генерализацией инфекции и сепсисом. Профилактика послеродовых маститов направлена на предупреждение лактостаза. С этой целью рекомендуется дородовая подготовка молочных желез к вскармливанию, раннее послеродовое прикладывание новорожденного к груди, освоение правильной технологии кормления, сцеживания и ухода за грудью. Немаловажное значение имеет борьба с внутрибольничными инфекциями в лечебных учреждениях. В профилактике нелактационных маститов ключевую роль играет санация очагов хронического воспаления, своевременное самообследование молочной железы, проведение УЗИ-скрининга и плановое посещение маммолога.
Абсцесс молочной железы - симптомы и лечение
Что такое абсцесс молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Свиньина Андрея Валерьевича, хирурга со стажем в 22 года.
Над статьей доктора Свиньина Андрея Валерьевича работали литературный редактор Елизавета Цыганок , научный редактор Маргарита Торосян и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Абсцесс молочной железы (Breast аbscess, от латинского abscessus — нарыв) — это расплавление тканей молочной железы с формированием ограниченной гнойной полости, которое возникает в результате воспаления.
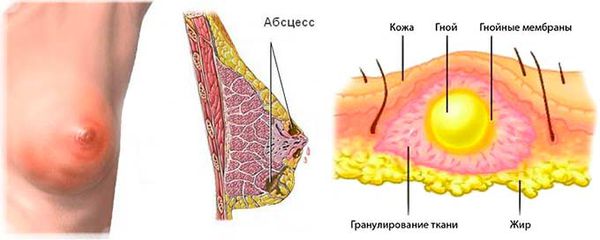
Абсцесс рассматривают как наиболее тяжёлую стадию мастита — инфекционного процесса в ткани молочной железы.
Распространённость абсцесса молочной железы
Мастит в 95–99 % случаев возникает у женщин при грудном вскармливании, при этом в 80–85 % молочная железа воспаляется у первородящих, так как их протоковая система не адаптирована к лактации. Лишь 1–5 % случаев мастита не связаны с кормлением грудью [1] [9] .
Абсцесс молочной железы у пациенток с маститом развивается от 0,04 до 11,5 % случаев, в среднем — 5,51 % [10] .
Причины развития абсцесса молочной железы
В 95 % случаев возбудителем абсцесса является золотистый стафилококк, оставшиеся 5 % приходятся на стрептококки, протеи, пневмококки или клебсиеллы [8] [10] [11] [12] .
В редких случаях нелактационный абсцесс возникает у мужчин. Его развитие вызывают те же микроорганизмы, что и у женщин [10] [14] [15] [19] [20] .
Причиной также может стать:
- нарушение грудного вскармливания — если младенец не захватывает пигментированную область вокруг соска (ареолу), это приводит к неэффективному сосанию и травме соска;
- несоблюдение правил гигиены — загрязнённая травма является благоприятной средой для развития инфекции, которая передаётся через протоки;
- микротравмы — через трещины и повреждение соска инфекция проникает в лимфатическую систему, окружающую протоки;
- пирсинг сосков.
Все вышеперечисленные причины — прямые пути попадания вредной микрофлоры в ткань молочной железы через травмированную кожу и выводные отделы протоков молочной железы [11] .
Иногда инфекция проникает гематогенным путём — с током крови из очагов хронической инфекции, к которым можно отнести тонзиллит (хроническое воспалительное поражение миндалин), хронический лимфаденит (воспаление лимфатических узлов), кариозные поражения зубов, а также послеродовые воспалительные заболеваний матки и промежности (вульвовагинит и эндометрит).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Специфический симптом — это флюктуация, когда после расплавления подлежащих тканей молочной железы и истончения покровных тканей над полостью абсцесса прощупывается участок, заполненный чем-то жидким. Кожа молочной железы в этом месте приобретает синюшно-красный оттенок, появляется выраженная болезненность.
В остальном симптомы абсцесса сходны с симптомами всех воспалительных процессов:
- отёк, уплотнение — молочная железа увеличивается, в области сформировавшегося абсцесса может прощупываться болезненный воспалительный валик, отграничивающий очаг гнойного расплавления ткани от других частей молочной железы;
- краснота — возможно покраснение как всей молочной железы, так и точечное покраснение в области воспаления;
- жар — у пациенток с развивающимся маститом температура тела достигает 38–39 °С, также температура повышается непосредственно над очагом воспаления в молочной железе;
- боль — возникает даже в спокойном состоянии;
- нарушение функции — технически женщина не теряет способность кормить грудью, но не может этого делать из-за сильной боли [3][11][14] .
Патогенез абсцесса молочной железы
Пусковым механизмом в патогенезе лактационного абсцесса молочной железы является застой молока в молочной железе (лактостаз). На этом этапе уплотнение распространяется только на долю молочной железы, в которой произошла задержка молока, при этом признаков воспаления, красноты, отёка и болезненности нет [9] .
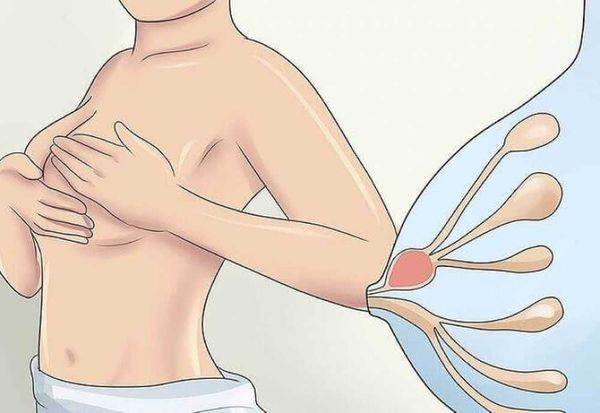
В 1984 году иследователи с помощью подсчёта количества лейкоцитов и бактерий в грудном молоке представили дополнительные доказательства важности лактостаза в развитии абсцесса молочной железы [10] . Они предложили следующую классификацию:
- лактостаз (менее 10 6 лейкоцитов и 10 3 бактерий) — часто проходит при продолжении грудного вскармливания;
- неинфекционный мастит, или серозная стадия мастита, (более 10 6 лейкоцитов и менее 10 3 бактерий) — требует лечения с помощью дополнительного сцеживания молока после каждого кормления;
- инфекционный мастит, или инфильтративная стадия, (более 10 6 лейкоцитов и 10 3 бактерий) — помимо сцеживания молока, необходимо систематически принимать антибиотики.
Если лечение не помогает, бактерии закрепляются в участке лактостаза и начинают размножаться. Тогда организм выделяет медиаторы воспаления — гистамин и простагландины. В результате их работы появляется отёк, краснота и боль в молочной железе, повышается общая и местная температура над очагом воспаления [11] .
Медиаторы воспаления разрушают не только бактерии, но и лейкоциты. Они также способствуют выделению веществ, которые расплавляют близлежащие ткани с формированием гнойной полости — абсцесса молочной железы, после чего появляется симптом флюктуации и формируется воспалительный валик, отграничивающий абсцесс от окружающей ткани молочной железы [7] [12] .
Классификация и стадии развития абсцесса молочной железы
По причине развития абсцесс молочной железы делится на:
- лактационный (послеродовой) — абсцесс, который развился на фоне лактации [1][10][11][12] ;
- нелактационный — абсцесс, который не связан с лактацией, хотя причина возникновения и клиническая картина сходна с лактационным абсцессом [8][10][11][12] .
По типу инфекции выделяют две группы абсцессов:
- специфический — вызван специфическими бактериями, в частности микобактерией туберкулёза, и встречается крайне редко (0,1 %), отличительной особенностью течения туберкулёза молочной железы является так называемый «холодный» абсцесс, при котором есть признаки поражённой полости (размягчение тканей, флюктуация), но нет воспаления, ПЦР-тест на микобактерию туберкулёза даёт положительный ответ [7][13] ;
- неспецифический (в зависимости от организмов, вызывающих заболевание) — вызван часто встречающимися патогенными микроорганизмами (золотистым стафилококком, стрептококком), в большинстве случаев развивается у женщин с фиброзно-кистозной мастопатией и кистами молочной железы.
По течению абсцесс молочной железы может быть:
- острым — развивается у здоровой пациентки за 3 – 5 дней;
- хроническим — вялотекущий процесс со стёртой клинической картиной. Может быть следствием снижения иммунного ответа организма или результатом неадекватного лечения острого абсцесса, при хроническом абсцессе формируется доброкачественная (пиогенная) капсула, которая поддерживает выработку гноя в полость абсцесса и требует операции с обязательным иссечением новообразования [4] .
По механизму развития выделяют:
- первичный абсцесс — развивается непосредственно в ткани молочной железы;
- вторичный абсцесс — гнойная полость появляется после распада злокачественной опухоли и присоединения инфекции, в этом случае параллельно с лечением основной болезни проводят противовоспалительную терапию.
Осложнения абсцесса молочной железы
Осложнением абсцесса молочной железы является флегмона — это диффузное воспаление тканей молочной железы. Для неё характерно распространение красноты и отёка за пределы молочной железы на грудную клетку, усиление симптомов интоксикации (повышение температуры тела до 40 °С, озноб) и увеличение лимфатических узлов [1] . В этом случае применяют активное антибактериальное лечение и дезинтоксикационную терапию в условиях хирургического стационара.
Деформация и асимметрия молочной железы, а также образование свища в результате развития и лечения абсцесса молочной железы также можно отнести к осложнениям [11] .
Диагностика абсцесса молочной железы
Диагностика абсцесса молочной железы включает в себя несколько этапов:
- сбор жалоб и анамнеза (истории болезни) — указывает на связь патологического процесса с лактацией, травмой соска, ареолы или наличием хронических очагов инфекции;
- клинический осмотр — позволяет выявить такие симптомы болезни, как изменение цвета кожи над полостью абсцесса и самой молочной железы, флюктуацию и резкую болезненность при прощупывании;
- клинический анализ крови — при абсцессе выявляется повышенный уровень лейкоцитов (специфическая реакция на воспаление), но это не обязательное обследование, которое может потребоваться для дифференциальной диагностики [11] ;
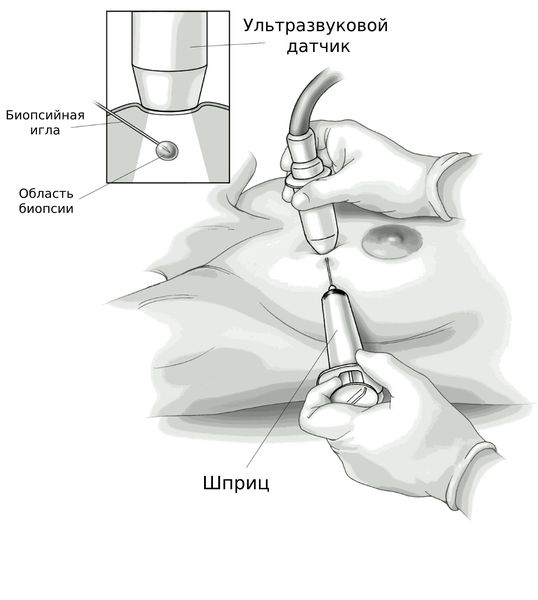
- УЗИ молочных желёз — позволяет выявить наполненную жидкостью полость со множественными включениями и оценить распространённость воспалительного процесса, особенно эффективно при использовании энергетического допплера [4][12] .
УЗИ также используют при пункции полости абсцесса, эвакуации гнойного содержимого и промывание полости антисептиками [10] .
Дифференциальная диагностика
При абсцессе молочной железы важно исключить маститоподобную форму злокачественной опухоли молочной железы, клиническая и рентгенологическая картина которой сходна с острым маститом [9] .
Такую форму опухоли, как правило, находят у пациенток старше 40 лет. В этом случае симптомы воспаления не связаны с лактацией, клинический анализ крови не выявляет повышенный уровень лейкоцитов, антибактериальное и противовоспалительное лечение в течении 10 дней не даёт результатов. Ухудшение клинической картины с формированием абсцесса и флегмоны указывают на злокачественную природу болезни, при которой необходима консультация онколога-маммолога.
Лечение проводят в амбулаторных условиях. Пациента осматривает хирург, после чего принимает решение о тактике лечения. В случае абсцесса молочной железы тактика всегда активная и включает в себя несколько этапов:
- Хирургическое лечение. Полость вскрывают, удаляют гной и дренируют. Содержимое абсцесса отправляют на бактериологическое исследование.
- Антибактериальная терапия. Внутривенно или внутримышечно вводят антибиотики группы пенициллинов. Лечение корректируют по результатам бактериологического посева содержимого абсцесса молочной железы на флору и чувствительность к антибиотикам [1] . Обойтись только антибиотикотерапией не получится: без удаления гноя антибиотики будут малоэффективны [10] .
- Дезинтоксикационная терапия (в тяжёлых случаях). Чтобы ускорить выведение продуктов воспаления, пациенту внутривенно вводят физиологический раствор, глюкозу, раствор Рингера с дальнейшим назначением мочегонных.
При остром абсцессе операцию проводят в экстренном порядке. Для этого разрезают кожу в месте флюктуации, промывают полость антисептиками и дренируют её [4] . Такое лечение могут провести амбулаторно.
Сейчас альтернативой открытой операции является эвакуация гноя с помощью вакуумной аспирационной биопсии или иглы под УЗИ-контролем [15] [17] .
В случае длительного абсцесса при наличии доброкачественной капсулы её удаляют, после чего устанавливают дренаж для промывания полости и удаления патологического содержимого [14] .
Вакуумная аспирационная биопсия с установкой катетера обладает малой травматичностью и высокими показателями, но высокая стоимость ограничивает применение этого метода лечения.
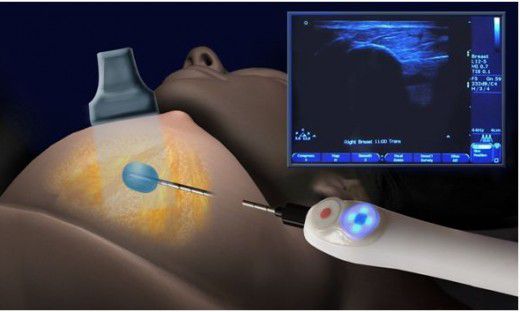
При абсцессах до 5 см желательно делать пункцию и аспирацию, полости более крупных и глубоких, а также множественных абсцессов рекомендуется вскрыть абсцесс и дренировать его через катетер [16] . При дренировании можно продолжать грудное вскармливание [18] .
Госпитализация в круглосуточный хирургический стационар показана при обширных абсцессах, множественных очагах гнойного расплавления тканей молочной железы, риск развития флегмоны и сепсиса.
Прогноз. Профилактика
Если абсцесс молочной железы начать лечить в кратчайшие сроки, т. е. вскрыть и дренировать абсцесс или вывести гной с помощью биопсии или вакуумной, а также провести антибиотикотерапию, прогноз будет благоприятный. Такая тактика приводит к полному излечению без последствий для здоровья пациента.
При лактационном мастите рецидивы случаются редко. Причиной могут служить те же факторы, которые влияют на развитие первичного абсцесса.
Профилактика абсцесса молочной железы
Основные меры профилактики развития абсцесса молочной железы направлены на предупреждение развития мастита, крайним проявлением которого может стать абсцесс. Чтобы его избежать, необходимо следовать некоторым правилам:
- наложить на соски диски из грубой материи в третий триместр беременности — это подготовит кожу сосков к кормлению грудью и снизит вероятность появления трещин;
- носить специальное бельё для кормящих женщин — бельё из натуральных тканей с широкими бретелями, которое не сдавливает молочную железу;
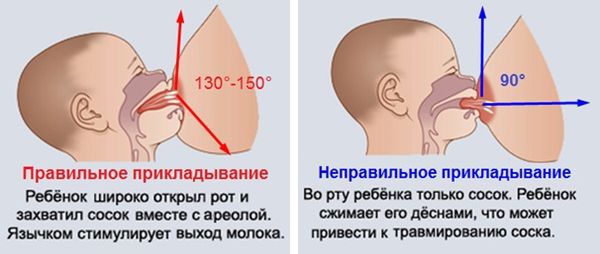
- правильно прикладывать ребёнка к груди при кормлении — младенец должен захватывать не только сосок, но и ареолу, так как в её проекции располагаются расширения протоков, которые работают в качестве помпы, перекачивающей молоко из долей в выводные протоки молочной железы;
- не сцеживать дополнительно грудь после кормления — гормоны, стимулирующие лактацию, работают по принципу обратной связи, т. е. чем больше молока израсходовано, тем сильнее стимуляция его выработки, поэтому дополнительное сцеживание приводит к избыточной выработке молока, что провоцирует развитие лактостаза;
- промывать грудь после кормления — загрязнённый участок является благоприятной средой для бактерий;
- принимать воздушные ванны — после каждого кормления оставлять молочные железы открытыми на 5–7 минут;
- своевременно лечить трещины на сосках — после кормления обрабатывать кремами с содержанием цинка и декспантенола;
- избегать травмы соска и ареолы — ограничить воздействие партнёра на соски и ареолы при половых контактах, воздержаться от пирсинга сосков;
- проводить профилактику хронических очагов инфекции — регулярно посещать стоматолога, проходить осмотры у ЛОРа и промывать глоточные миндалины при наличии признаков хронического тонзиллита;
- активно кормить грудью по требованию ребёнка при признаках лактостаза — прекращать грудное вскармливание при мастите нельзя, так как это может способствовать развитию абсцесса [12] ;
- делать массаж молочной железы — массировать поглаживающими движениями, направленными от периферии молочной железы к соску;
- ставить компрессы — тёплый на область соска до кормления и холодный на молочную железу после кормления (оставлять не более чем на 15 минут);
- проходить энзимотерапию — используют как средство, улучшающее микроциркуляцию, в том числе молока, проводится только по показанию врача [1][2][5] .
Идеальным вариантом лечения при лактостазе считается назначение антибактериальной терапии на основании бактериологического посева молока, который уточняет вид возбудителя инфекции и чувствительность выявленного возбудителя к антибактериальной терапии [10] . Лекарства, дозу и частоту приёма может назначить только врач.
Помимо антибактериальной терапии пациентка нуждается в обезболивании с помощью нестероидных противовоспалительных средств [9] . Это позволит продолжить адекватное вскармливание.
Абсцесс бартолиновой железы - симптомы и лечение
Что такое абсцесс бартолиновой железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кориковой Татьяны Витальевны, гинеколога со стажем в 17 лет.
Над статьей доктора Кориковой Татьяны Витальевны работали литературный редактор Вера Васина , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина
Абсцесс бартолиновой железы (лат. abscessus — "нарыв") — это острое инфекционно-воспалительное заболевание с образованием гнойной полости и расплавлением тканей железы, расположенной у входа во влагалище.
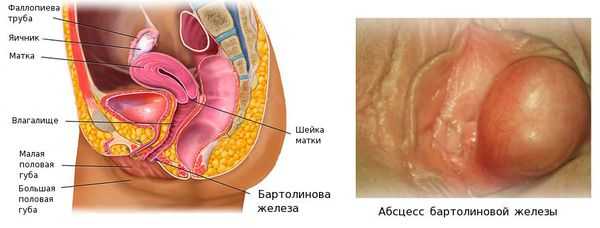
Бартолиновы железы, как правило, поражаются с одной стороны, двустороннее воспаление встречается редко. При абсцессе образуется капсула, ограничивающая очаг воспаления от здоровых тканей — так проявляется защитная реакция организма [1] . Заболевание проявляется болезненным уплотнением в области большой половой губы, отёком, болью и повышением температуры. Для него характерна временная утрата трудоспособности и отказ от половой жизни.
К абсцессу бартолиновой железы приводит жизнедеятельность условно-патогенных микроорганизмов, которые в небольшом количестве присутствуют и в здоровом организме. Заболевание зачастую вызывают кишечная палочка, стафилококки, стрептококки, реже — гонококки, хламидии, трихомонады [5] .
Распространённость заболевания в популяции составляет около 2 %, наиболее часто его выявляют у женщин в возрасте 20-45 лет [2] [3] . Для патологии характерны рецидивы — в 38 % случаев абсцесс бартолиновой железы возникает повторно.
Функции бартолиновых желёз:
- выделяют секрет, который восстанавливает микробиоценоз половых органов;
- увлажняют вход во влагалище при половом акте;
- обеспечивают естественной смазкой родовые пути во время родов [3] .
Причины абсцесса бартолиновой железы:
- Частая смена половых партнёров и незащищённые половые акты, приводящие к передаче патологических микробных биоплёнок, в состав которых входит гарднерелла вагинальная. Эти плёнки формируются на поверхности слизистой влагалища и создают среду для развития других патогенов: кишечной палочки, кандиды альбиканс, стафилококка и др. Конгломерат микробов вызывает воспаление влагалища, в том числе и абсцесс бартолиновой железы.
- Инфекции, передающиеся половым путём — гонорея, хламидийная инфекция, трихомониаз.
- Разрывы промежности и влагалища во время родов. После ушивания разрывов возможно закрытие протока бартолиновой железы, формирование гематом, а затем — абсцесса.
- Травмы промежности или влагалища (например, при эпиляции) — инфекция проникает в проток бартолиновой железы в результате повреждения целостности кожных покровов и слизистой.
- Половые контакты во время менструации. Кровь является отличной питательной средой для бактерий, во время менструации кислотность во влагалище снижается, что увеличивает количество условно-патогенной флоры, например кишечной палочки.
- Воспаление влагалища и мочеиспускательного канала.
- Несоблюдение правил интимной гигиены, например причиной распространения инфекции может стать эпиляция на неочищенной поверхности.
- Постоянное ношение тесного белья способствует тому, что выводные протоки железы сдавливаются, секрет сосредотачивается в её полости, что приводит к чрезмерному развитию микроорганизмов и воспалению.
К факторам риска развития абсцесса бартолиновой железы относятся:
- Рост патогенной микрофлоры при бактериальном вагинозе и воспалении органов малого таза.
- Разрывы стенок влагалища, промежности, половых губ при осложнённых родах и несостоятельности швов.
- Наличие инородного тела (спирали, пессария, контрацептива) — при длительном ношении возникает раздражение слизистой матки и влагалища, и присоединяется инфекция. В результате появляется отёк, покраснение входа во влагалище и развивается воспаление бартолиновой железы.
- Угнетение иммунитета, вызванное беременностью, заболеваниями (ВИЧ, рак, лучевая болезнь), приёмом лекарственных препаратов (глюкокортикостероидов, цитостатиков).
- Нарушения кровообращения (кровотечения, тромбоз и др.) — вызывают изменение объёма крови и её выход за пределы сосуда. Это приводит к развитию воспаления, формированию изменённых тканей, уменьшению в них кислорода, снижению защитной реакции организма и распространению инфекции с кровотоком.
- Местная недостаточность эстрогенов, приводящая к снижению уровня гликогена. Гликоген является питательной средой для лактобактерий, которые вырабатывают молочную кислоту, обеспечивая кислую среду во влагалище и защиту от распространения микробов и воспаления. В менопаузе, когда эстрогенов практически нет, слизистая оболочка и ткани входа во влагалище истончаются, что способствует их лёгкому травмированию и инфицированию [4][6] .
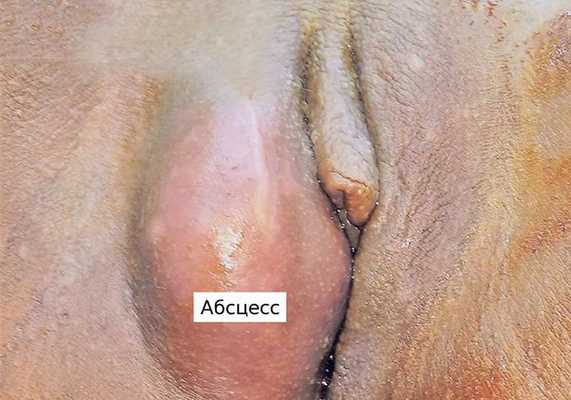
Симптомы абсцесса бартолиновой железы
Симптомы заболевания:
Патогенез абсцесса бартолиновой железы
Абсцесс бартолиновой железы возникает при инфицировании бактериями вульвы (входа во влагалище). Пути проникновения инфекции:
- повреждённая кожа вульвы и промежности;
- поражённые слизистые оболочки вульвы и влагалища, шейки матки, тела матки или мочеиспускательного канала и кишечника;
- кровеносны е и лимфатически е сосуды — крайне редкий путь распространения инфекции из другого очага воспаления, например из полости рта при ангине, тонзиллите или кариесе[4][5] .
При попадании инфекции и выделений из мочеиспускательного канала, влагалища и кишечника в проток бартолиновой железы происходит его закупорка. В результате секрет скапливается в железе, что приводит к воспалению. При этом появляется покраснение, отёк, боль и гнойные выделения.
Усиление воспаления и отёка приводит к закрытию выводного протока бартолиновой железы и формированию кисты — полости, заполненной секретом. Во входе во влагалище со стороны малых половых губ появляется уплотнение. При дальнейшем воспалении происходит нагноение протоков и долек железы, что вызывает ложный абсцесс. Уплотнение начинает закрывать или деформировать вход во влагалище. При дальнейшем инфицировании возникает истинный абсцесс — процесс захватывает всю железу и переходит на окружающие её ткани. Обычно это происходит при проникновении инфекции через кровоток. Образование при этом становится резко болезненным, неподвижным и увеличивается в объёме.
Возбудители абсцесса бартолиновой железы:
- кишечная палочка;
- стрептококки;
- стафилококки;
- смешанная условно-патогенная микрофлора — гарднерелла вагинальная, атоподиум вагинальный, микоплазма;
- анаэробная инфекция — бактероиды и клостридии.
Иногда возбудитель, полученный для бактериологического исследования, не растёт на питательных средах. Это свидетельствует о неизвестных патогенах, которые не были обнаружены обычными методами обследования.
Классификация и стадии развития абсцесса бартолиновой железы
Виды абсцесса бартолиновой железы:
- ложный — нагноение содержимого протоков и долек железы;
- истинный — размягчение припухлости, что свидетельствует об образовании гнойной капсулы, воспаление захватывает всю ткань железы [4] .
По локализации абсцессы бартолиновых желёз подразделяют на односторонние и двусторонние.
Стадии заболевания:
- Начало воспаления в выводном протоке бартолиновой железы.
- Формирование кисты в области протока.
- Воспаление долек бартолиновой железы (ложный абсцесс).
- Распространение воспаления на всю железу и близлежащие ткани (истинный абсцесс).
Следует знать, что заболевание развивается постепенно, поэтому стадии выделены условно.
Осложнения абсцесса бартолиновой железы
Абсцесс бартолиновой железы может привести к появлению гематом, влагалищно-прямокишечных свищей, хронического бартолинита, диспареунии, рака вульвы и сепсиса.
Гематомы. У основания бартолиновой железы находится крупное венозное сплетение. Эти сосуды могут повреждаться при удалении железы, в результате чего возникает кровотечение со скоплением крови в послеоперационной области. Гематомы небольших размеров рассасываются самостоятельно, но крупные образования могут вскрываться в области шва, вызывая распространение воспаления.
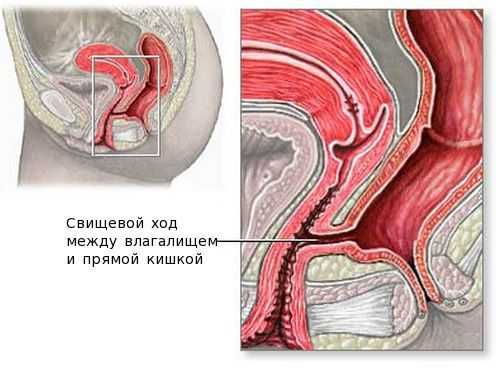
Влагалищно-прямокишечные свищи формируются при истинном абсцессе, возникшем из-за удаления бартолиновой железы и повреждения при этом влагалища и кишечника. Истинный абсцесс также может самостоятельно вскрыться не в просвет входа во влагалище, а внутрь и повредить стенку влагалища или кишечника. Этот процесс может приводить к воспалению близлежащих тканей. При таком состоянии опорожнение кишечника и половой акт сопровождаются болью, происходит выделение каловых масс из влагалища. Свищ выявляется при ректальном и вагинальном исследованиях. Лечение проводят совместно с колопроктологом.
Хронический бартолинит, или воспаление бартолиновой железы развивается при неправильном, несвоевременном лечении или его отсутствии. Заболевание имеет периоды обострения и ремиссии — в отличие от абсцесса, который всегда является острым процессом. Данная форма болезни может самопроизвольно обостряться с появлением гнойных выделений и болевых ощущений. Улучшение состояния также происходит самостоятельно. Обострения могут возникать при попадании инфекции в закупоренные каналы желёз, при резком переохлаждении и авитаминозе.
Хронический бартолинит зачастую приводит к появлению кисты — доброкачественному образованию, чаще возникающему до 30 лет, она составляет 2 % в структуре гинекологических заболеваний. Киста представляет собой полость в протоке бартолиновой железы, которая содержит скопившийся секрет. Она образуется при закрытии отверстия выводного протока вследствие его воспаления. При обнаружении кисты после 40 лет для исключения злокачественных опухолей рекомендовано дополнительное гистологическое исследование [4] [10] .
Рак вульвы — редкое заболевание, составляющее около 4 % от всех опухолей женских гениталий. В связи со снижением иммунитета и дефицитом эстрогенов патология зачастую возникает после 55 лет.
Сепсис. Токсины возбудителей заболевания могут выходить за пределы бартолиновой железы, в кровь и лимфатическую систему, вызывая системное воспаление. Это одно из самых серьёзных осложнений, лечение проводится совместно реаниматологами, хирургом и терапевтом.
Диагностика абсцесса бартолиновой железы
Диагностика включает:
- Сбор жалоб и анамнеза — следует обратить внимание на время возникновения первых жалоб и связь заболевания с акушерским анамнезом.
- Гинекологический осмотр.
- Инструментальные исследования — УЗИ органов малого таза и мягких тканей промежности.
- Расширенная вульво/вагиноскопия при подозрении на злокачественный процесс — метод исследования вульвы и влагалища в гинекологическом кресле с помощью микроскопа. При исследовании производят окраску тканей уксусной кислотой и содержащим йод раствором Люголя. Если участок покрывается белой плёнкой и не окрашивается, то его обследуют детальнее и глубже. Для этого выполняют биопсию — исследование ткани после её иссечения.
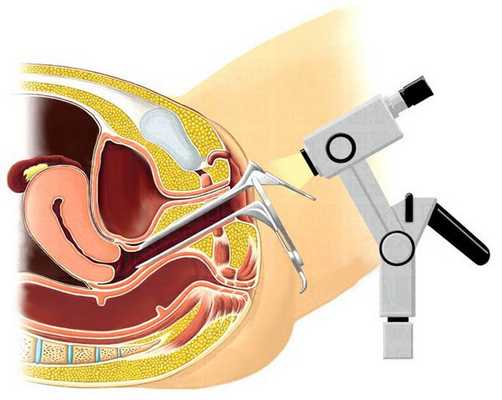
- Лабораторные анализы — мазок из влагалища, уретры и шейки матки для выявления воспаления и инфекций, общие анализы крови и мочи, биохимическое исследование крови.
- Бактериальный посев из влагалища для уточнения возбудителей и выявления их чувствительности к антибиотикам.
- Бактериологическое исследование содержимого абсцесса (гноя).
- Биопсия капсулы абсцесса — проводится при бугристой, неравномерно уплотнённой структуре абсцесса для исключения аденокарциномы в период менопаузы или перименопаузы.
Диагноз обычно очевиден и устанавливается при гинекологическом осмотре и с помощью УЗИ мягких тканей промежности. Абсцесс бартолиновой железы выглядит как образование с гладкими стенками, ровными контурами и жидким содержимым внутри. Кожа над абсцессом ярко-красная. Основным признаком истинного абсцесса является симптом флуктуации. Флуктуациией (лат. fluctuatio — "волнение") называют колебание жидкости в полости. Для выявления флуктуации пальцами одной руки надавливают на исследуемую область, ощущая пальцами другой руки толчок в виде волны.
Симптомы при ложном абсцессе:
- слабость и повышение температуры тела до 38 °С;
- боль в промежности и при половом акте;
- уплотнение в области входа во влагалище;
- патологические выделения из половых путей.
Истинный абсцесс проявляется более яркими симптомами:
- температура тела до 40 °С ;
- ограничение подвижности из-за боли в промежности;
- вынужденное положение в кровати с разведёнными ногами;
- выраженная слабость;
- уплотнение у входа во влагалище может увеличиваться до 6 см и более;
- кожа над уплотнением горячая и неподвижная;
- флуктуация при ощупывании.
Выявление истинного абсцесса требует немедленной госпитализации [4] [7] .
Лечение абсцесса бартолиновой железы
Лечение абсцесса бартолиновой железы всегда хирургическое. Иногда операция сочетается с медикаментозной терапией (антибиотики широкого спектра действия, антимикробные и противовоспалительные препараты) и физиотерапевтическими методами лечения, которые предупреждают рецидивы и улучшают иммунитет.
Считается, что если у пациента нет признаков системной воспалительной реакции (сепсиса), флегмоны, множественных абсцессов, угнетения иммунитета, то в антибиотиках нет необходимости. При наличии вышеперечисленных патологий во время ожидания результатов бактериологического посева назначают терапию антибиотиком широкого спектра действия, активным в отношении нескольких возбудителей заболевания.
Лечение ложного абсцесса проводится в амбулаторных условиях или в стационаре с дневным пребыванием. Терапия истинного абсцесса требует только стационарного лечения [7] [12] .
Виды хирургического лечения абсцесса бартолиновой железы.
Иссечение и дренирование абсцесса. Хирургическим скальпелем выполняется разрез капсулы абсцесса, содержимое гнойника удаляется шприцом. Затем полость абсцесса промывают антисептиками и устанавливают резиновый дренаж. В дальнейшем полость железы ежедневно обрабатывают антисептиками, производят смену дренажа, применяют стерильные повязки с антибактериальной мазью или антимикробным гелем.
Вскрытие абсцесса и формирование нового отверстия протока бартолиновой железы. Чтобы абсцесс не повторился, формируют новое отверстие протока бартолиновой железы. Для этого выполняют одну из операций:
- Лазерная обработка (вапоризация) при ложных абсцессах. Абсцесс удаляют без травматизации здоровой ткани с помощью лазерного луча. Метод бесконтактный, не вызывает кровотечения и рубцов, способствует быстрому восстановлению тканей и функций железы. Операция проводится в амбулаторных условиях [15] .
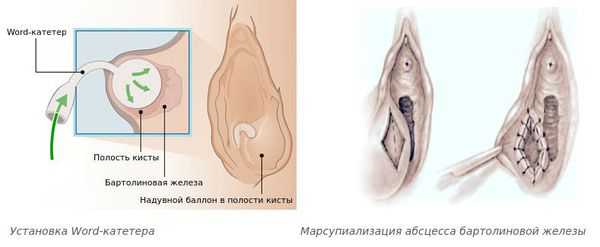
- Установка Word-катетера — небольшого надувного баллончика с физиологическими раствором. Катетер находится в полости бартолиновой железы в течение 4-6 недель, к этому времени должен сформироваться проток бартолиновой железы. Метод применяют после разрешения воспаления [11] . О лечении с помощью Word-катетера можно прочитать в клиническом случае.
- Марсупиализация — края стенки полости бартолиновой железы пришивают к границе операционной раны с образованием искусственного отверстия протока и оставляют открытым до заживления.
Вскрытие абсцесса радиоволновым методом малоболезненно, н е оставляет ожога, а после лечения — рубцов. Выполняется небольшой разрез, при операции отсутствует кровотечение, ткань быстро восстанавливается [15] .
Пункционная аспирация — удаление содержимого абсцесса с помощью прокола. Проводится при выявлении заболевания у беременных.
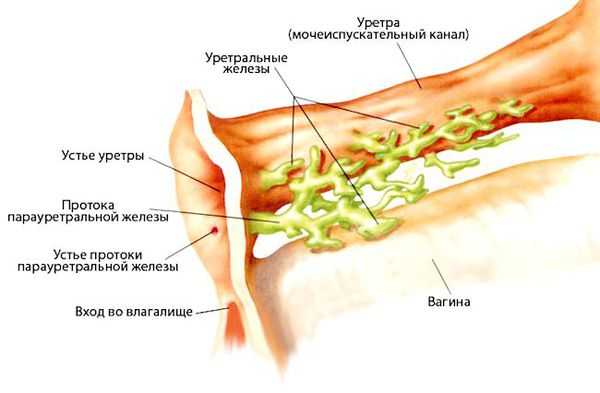
Удаление бартолиновой железы — показано при подозрении на злокачественный процесс (бугристая поверхность капсулы абсцесса), при отёке, не проходящем после оперативного лечения более месяца, при рецидивах заболевания чаще двух раз. При истинных или рецидивирующих абсцессах бартолиновой железы образование удаляют вместе с железой. Процедура может вызвать осложнения в виде формирования свищей между прямой кишкой и влагалищем, сепсиса и кровотечения. При удалении бартолиновой железы функцию увлажнения половых губ берут на себя парауретральные железы [7] .
Небольшие абсцессы могут регрессировать без лечения, самостоятельно созревая и вскрываясь. Ускорить разрешение воспаления поможет возвышенное положение нижних конечностей, локальные процедуры с использованием озонированного физиологического раствора и ультразвуковой кавитации растворами антисептиков.
После операции рекомендовано физиотерапевтическое лечение — магнитотерапия, облучение крови инфракрасным лазером (ВЛОК) или ультрафиолетовым светом (УФОК), лечение и восстановление кислой среды влагалища растворами антисептиков с помощью ультразвуковой кавитации [7] [12] [14] .
Исход при абсцессе бартолиновой железы зависит от выбранного метода терапии. При формировании нового отверстия выводного протока лечение, как правило, заканчивается полным выздоровлением и восстановлением функций железы через 14 дней. При других методах частота рецидивов достигает 15 % [8] .
Читайте также:
