Ишемическая контрактура Фолькманна: атлас фотографий
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
ГУ Институт ортопедии и травматологии НАМН Украины
01054, Украина, г. Киев,
ул. Воровского, 27.
Контакты травматолога-ортопеда:
+38 067 963 2785 Моб.
+38 044 000 0000 Telephone:
+38 044 000 0000 FAX:
-->
Новые страницы:
- 2016.02.05 Необходимость фиксации малоберцовой кости при переломах костей голени 2015.07.02 Мультфильм ортопеды Киева, Украина 2014.10.29 Лечение вывиха грудинного конца ключицы 2014.10.29 Лечение вывиха акромиального конца ключицы 2014.10.29 Лечение переломов латерального конца ключицы 2014.10.29 Интрамедуллярный остеосинтез переломов ключицы 2014.10.29 Лечение переломов диафиза ключицы 2014.10.29 Лечение переломов ключицы и вывихов в прилежащих суставах 2014.10.29 Послеоперационное лечение переломов лопатки 2014.10.29 Хирургические доступы при лечении переломов лопатки
Ишемическая контрактура Фолькмана
Главная » Справочник травматолога-ортопеда » П » Переломы костей » Переломы костей верхней конечности » Переломы плечевой кости » Ишемическая контрактура Фолькмана
Контрактура Фолькмана — одно из наиболее тяжелых осложнений при травме верхней конечности, ведущее к инвалидности. Контрактура может наступить в результате различных повреждений верхней конечности на любом ее уровне, но чаше всего она осложняет надмыщелковые переломы плечевой кости и переломы костей предплечья. Причиной нарушения кровообращения в конечности является сдавление, травма или спазм магистральных сосудов и их коллатералей. Наложение тесных иммобилизирующих повязок и анатомо-физиологические особенности области предплечья способствуют возникновению ишемического синдрома.
Различают 3 стадии течения процесса: острый, реактивно-восстановительный и резидуальный.
Стадия острых явлений характеризуется сильной болью, развитием тонической пружинящей контрактуры кисти и пальцев. Большей частью процесс протекает остро, картина ишемии развивается в течение нескольких часов и длится несколько суток. При постепенном развитии ишемии клиническая картина смазана, менее выражена.
В реактивно-восстановительной стадии (до 4—6 мес) формируется вынужденное положение кисти и предплечья за счет рубцового перерождения мышц-сгибателей: кисть приобретает стойкую ладонную флексию, предплечье — положение пронации. В этот период участки мышц и нервные стволы, в которых изменения в результате ишемии оказались обратимыми, в той или иной степени восстанавливают свою функцию. После 4—б мес в резидуальный период в клинической картине фолькманновской контрактуры на первый план выступают типичная деформация кисти и пальцев, атрофия мышц предплечья, а также симптом, заключающийся в том, что пассивное выведение кисти из положения сгибания в луче-запястном суставе приводит к непроизвольному сгибанию пальцев. Этот «двигательный феномен» объясняется нерастяжимостью, рубцеванием мышц—сгибателей пальцев.
Профилактика контрактуры Фолькмана
Профилактические мероприятия должны состоять в деликатных манипуляциях при сопоставлении отломков, гипотермии и правильной иммобилизации. Циркулярную повязку на верхнюю конечность после перелома на любом уровне следует накладывать без странгуляций, после затвердения повязки нужно вырезать в ней продольный паз почти на всем протяжении по полярной стороне или же рассечь повязку, в том числе и марлевый бинт подкладки, продольно на всем протяжении. Гипсовая шина в этом отношении безопаснее циркулярной повязки, поэтому последнюю нужно применять только по показаниям. Важно помнить, что хорошее сопоставление отломков улучшает условия для восстановления Кровообращения, уменьшения отека тканей. Следует избегать фиксации верхней конечности под острым углом сгибания в локтевом суставе.
При появлении первых признаков острого нарушения кровообращения циркулярную гипсовую повязку следует разрезать и сделать ее свободной, если конечность фиксирована под острым углом, ее необходимо разогнуть до такого угла, при котором кровообращение восстановится. Если у больного уже имеется выраженная отечность тканей, гематома, то такого больного следует лечить только стационарно, стремясь вместо гипсовой повязки применить постоянное вытяжение. Необходим постоянный контроль за состоянием пульса, который следует определять в области предплечья, локтевой ямки и плеча.
Ишемическая контрактура Фолькмана – это сгибательная контрактура кисти и пальцев, возникшая на фоне сдавления мышц при травме. Проявляется когтеобразной деформацией с ограничением активного и пассивного разгибания. Диагностируется на основании анамнеза, клинической картины, данных рентгенографии, электрофизиологических методик, УЗИ периферических нервов. На ранних стадиях проводятся консервативные и оперативные мероприятия для устранения сдавления мышц. В последующем применяются медикаментозные и физиотерапевтические восстановительные методики, выполняются хирургические вмешательства.
МКБ-10
Общие сведения
Ишемическая контрактура Фолькмана – достаточно редкое осложнение травматических повреждений верхних конечностей. Впервые была описана в 1881 году немецким хирургом Рихардом фон Фолькманом, который связывал развитие контрактуры со сдавлением слишком тугой гипсовой повязкой. Обычно осложняет надмыщелковые переломы плеча, реже – предплечья. Диагностируется в 0,5% случаев соответствующих травм. Как правило, страдают пациенты детского возраста. У мальчиков переломы верхних конечностей встречаются вдвое чаще, чем у девочек, что объясняет более высокую распространенность патологии у лиц мужского пола.
Причины
Непосредственной причиной контрактуры Фолькмана является ишемическое повреждение нервной и мышечной ткани при существенном ограничении, но не полном прекращении кровотока в дистальной части конечности. Ухудшение кровоснабжения нервов и мышц возникает при миофасциальном компартмент-синдроме, который характеризуется повышением давления в фасциальном футляре на фоне отека. Выделяют две группы факторов, провоцирующих сдавление тканей при травме:
- Внутренние. Питающие сосуды сдавливаются смещенными кпереди костными отломками, гематомами, отечными тканями. Перечисленные обстоятельства особенно значимы при массивном повреждении, сложных многооскольчатых переломах, поздней репозиции.
- Внешние. При быстро нарастающем отеке гипсовая повязка становится тесной, избыточное давление изнутри усугубляется нарастающим давлением снаружи. Имеют значение ятрогенные факторы: преждевременное наложение циркулярной повязки, отсутствие контроля над состоянием руки в первые дни после травмы.
Неблагоприятным предрасполагающим обстоятельством считаются некоторые варианты взаимного расположения анатомических структур руки. Более частое возникновение контрактуры Фолькмана у детей объясняется возрастными особенностями физиологической реакции на травму.
Патогенез
Сдавление тканей обуславливает нарушение кровотока в предплечье и нижележащих отделах. Недостаточность локального кровообращения усугубляется рефлекторным спазмом артериальных сосудов. Движение крови в капиллярах и мелких венах замедляется, жидкость выходит в межклеточное пространство, что приводит к увеличению отека, дальнейшему прогрессированию недостаточности кровообращения.
Необратимые изменения тканей при повышении давления в межфасциальном пространстве до 30 мм рт. ст. развиваются через 6-8 часов. Поражаются мышцы-сгибатели, передний межкостный, локтевой, срединный нервы. В последующем перечисленные структуры подвергаются дегенеративному перерождению, что в 60% случаев становится причиной стойкого нарушения функций конечности.
Классификация
С учетом времени, прошедшего с момента ухудшения кровообращения в конечности, выделяют три стадии ишемической контрактуры Фолькмана:
- Острая. Формируется на протяжении нескольких часов, сохраняется несколько дней. Проявляется интенсивным болевым синдромом, появлением пружинящей контрактуры.
- Реактивно-восстановительная. Длится до полугода. В результате рубцового перерождения тканей кисть и пальцы принимают вынужденное положение. Возможно частичное восстановление функций конечности.
- Резидуальная. Период остаточных явлений. Характерное положение пальцев и кисти сохраняется. Выявляется выраженная атрофия мышц предплечья.
Симптомы
Острая стадия
Развивается в первые сутки или в течение нескольких дней после травматического повреждения. Пациент жалуется на нарастающие боли, которые не устраняются обезболивающими средствами. Болевой синдром усиливается при пальпации, попытке пассивных движений кистью и пальцами. Температура конечности постепенно снижается. Возникают нарушения чувствительности. При осмотре выявляется плотный блестящий отек, бледность кожи. Пульс на артериях ослаблен.
Наличие болей, чувствительности, пульсации и возможности активных движений свидетельствует о возможной обратимости ишемических явлений. При прогрессировании патологии боли уменьшаются и исчезают из-за гибели нервных окончаний. Чувствительность полностью отсутствует. Пульсация артерий не определяется. Выявляется пружинящая контрактура, активные движения пальцами и кистью становятся невозможными.
Реактивно-восстановительная стадия
Больной предъявляет жалобы на нарушение функции. При осмотре обнаруживается типичная когтеобразная деформация – кисть пронирована (развернута ладонью книзу), лучезапястный сустав, межфаланговые суставы находятся в положении сгибания, пястно-фаланговые – в положении разгибания. При попытке пассивного выпрямления пальцев сгибание лучезапястного сустава резко усиливается из-за укорочения сухожилий. Выявляются расстройства чувствительности, обусловленные дегенерацией нервов.
Резидуальная стадия
Объем восстановления функций кисти зависит от тяжести и длительности сдавления. После завершения восстановительного периода обнаруживаются типичные ишемические контрактуры различной степени выраженности. Предплечье уменьшается в объеме из-за атрофии мышц. Из-за поражения нервных стволов возникают трофические нарушения – кожа становится тонкой, влажной, холодной, ногти слоятся, трескаются.
Диагностика
Ишемическая контрактура Фолькмана обычно диагностируется травматологами-ортопедами, которые осуществляют лечение основной патологии. Иногда пациенты впервые обращаются к врачу не сразу после травмы, а уже на стадии развития ишемической контрактуры. В процессе диагностики используются данные опроса, внешнего осмотра, дополнительных исследований. План мероприятий включает:
- Сбор анамнеза. Имеет особое значение, если больной не проходит лечение по поводу травмы верхней конечности. Врач уточняет наличие эпизода травматического повреждения, время, прошедшее с момента травмы, динамику развития симптомов.
- Физикальное обследование. В ходе осмотра специалист выявляет характерные признаки контрактуры Фолькмана: плотный отек, похолодание, ослабление пульсации, нарушения чувствительности.
- Неврологический осмотр. Позволяет определить локализацию поврежденного нерва, установить выраженность нарушений нервной проводимости.
- Рентгенография. Дает возможность подтвердить перелом при первичном обращении, исключить вторичное смещение как причину сдавления при продолжающемся лечении.
- Электрофизиологические методики. Электромиография и электронейромиография назначаются на реактивно-восстановительной и резидуальной стадиях для оценки состояния мышц, полноценности нервно-мышечной передачи.
- УЗИ периферического нерва. Применяется на поздних стадиях ишемической контрактуры для определения внутренней структуры нервных стволов, выявления признаков дегенерации.
Лечение ишемической контрактуры Фолькмана
Терапевтическая тактика определяется стадией заболевания, выраженностью патологических изменений. Для коррекции острых явлений требуется срочная госпитализация в отделение травматологии и ортопедии. Лечение поздних стадий может осуществляться амбулаторно, в условиях травматологического или неврологического стационара.
Лечение в острой стадии
Немедленно проводят мероприятия, направленные на устранение причин расстройств кровоснабжения. Гипсовую повязку рассекают или снимают. При смещении отломков выполняют репозицию. Сгибание в локтевом суставе усугубляет нарушения кровотока, поэтому руку выводят в положение разгибания. Конечности придают возвышенное положение. Используют следующие методы лечения:
- Медикаментозная терапия. Включает введение химотрипсина и лидазы для стимуляции рассасывания гематомы, наложение компрессов с гепарином и димексидом для уменьшения отека. Продолжается в течение 2-3 часов.
- Хирургическое вмешательство. Осуществляется при неэффективности лекарственной терапии. Обычно выполняется апоневротомия для снижения внутрифасциального давления. Может потребоваться ревизия сосудов и нервов. При стойком спазме артерий показана периартериальная симпатэктомия.
В послеоперационном периоде руку фиксируют гипсовой шиной, назначают антибиотики, проводят перевязки, осуществляют противоотечную терапию. Применяют физиопроцедуры, массаж и лечебную гимнастику.
Лечение в реактивно-восстановительной стадии
Показаны консервативные методики, направленные на минимизацию дегенеративных изменений мышечной и нервной ткани, восстановление мышц и нервов. Используются:
- Медикаментозное лечение. Для улучшения нервно-мышечной проводимости назначают антихолинэстеразные средства (прозерин). Для стимуляции синтеза белков и расширения сосудов применяют дибазол и аналоги. Рекомендуют прием медикаментов с незаменимыми кислотами (метионин) и витаминных комплексов.
- Физиотерапия. Включает электростимуляцию мышц для регенерации и улучшения функций пораженных тканей. Показан электрофорез с йодидом калия, аппликации с озокеритом или парафином.
- Функциональные методики. Обязательной частью лечения являются комплексы ЛФК, которые могут дополняться механотерапией. Специалисты отмечают лечебный эффект массажа, наложения функциональных шин.
Лечение в резидуальной стадии
При тяжелых ограничениях движений и ишемических контрактурах средней степени тяжести требуются хирургические вмешательства. Операции проводят после интенсивных консервативных мероприятий, направленных на максимальное восстановление функции мышц и подвижности суставов. В зависимости от результатов лечения на предыдущих стадиях, выраженности патологии осуществляют:
- Восстановление сухожилий. Применяют специальные методики удлинения сухожилий либо производят пересадку сухожилий сгибателей на место разгибателей.
- Иссечение рубцовых тканей. Наиболее распространенным вмешательством этой группы является невролиз периферического нерва, который может дополняться разделением рубцовых сращений мышечной и сухожильной ткани, иссечением участков соединительнотканного перерождения.
- Артродез лучезапястного сустава. Показан при невозможности восстановления функции, предусматривает фиксацию сустава в функционально выгодном положении.
После операции для пациентов составляют индивидуальные реабилитационные программы. Проводят физиотерапевтические процедуры, назначают ЛФК и массаж. Больных направляют на санаторно-курортное лечение.
Прогноз
Прогноз при ишемической контрактуре Фолькмана зависит от времени начала терапии и тяжести патологических изменений в пораженной зоне. На ранней стадии большинство негативных последствий удается предотвратить. В последующем возможности восстановления уменьшаются, полного выздоровления не наблюдается, однако консервативная терапия и оперативные методики позволяют существенно улучшить функцию конечности.
Профилактика
Профилактические мероприятия включают раннюю репозицию, правильную иммобилизацию и возвышенное положение конечности. Гипс следует циркулировать не ранее 5-6 суток со дня травмы. Руку необходимо фиксировать под тупым углом, чтобы избежать сдавливания артерий в области локтевого сустава. При значительном отеке показана госпитализация и постоянное наблюдение.
1. Профилактика ишемических контрактур кисти после тяжелых травматических повреждений/ Родоманова Л.А., Кутянов Д.И., Мелихов К.С. – 2013.
2. Реконструктивные вмешательства при тяжелой контрактуре Фолькмана/ Дадождонов Д.Ю., Махмадкулова Н.А.// Наука молодых – 2014.
Хондромаляция надколенника
Хондромаляция надколенника – это дегенеративное разрушение хряща, расположенного по задней поверхности надколенника. Проявляется болями при движениях, длительном пребывании в положении с согнутыми коленями. Диагностируется на основании жалоб, данных физикального обследования и результатов неинвазивных визуализационных исследований. Иногда выполняется артроскопия. Лечебные мероприятия включают коррекцию режима двигательной активности, ЛФК, физиотерапию, медикаментозную терапию. При неэффективности показано артроскопическое хирургическое вмешательство.
Хондромаляция надколенника (chondro – хрящ, malakia – мягкость) – размягчение хряща суставной поверхности кости. Является широко распространенной патологией, составляет 9,5-19,4% от общего количества дегенеративных заболеваний коленного сустава. Страдают преимущественно активные люди молодого возраста. Женщины болеют чаще мужчин, что объясняется различиями анатомического строения нижних конечностей. При длительном течении наблюдается частое сочетание с гонартрозом. Некоторые специалисты рассматривают хондромаляцию как раннее проявление артроза.
Современные исследователи считают, что хондромаляция надколенника является полиэтиологической патологией. В основе заболевания лежат постоянные перегрузки надколенника при нарушении питания хряща. В число этиологических факторов входят:
- Анатомические особенности. Риск возникновения болезни повышается при врожденном недоразвитии суставных поверхностей надколенника и бедренной кости, к которой он прилежит своей задней поверхностью.
- Травматические повреждения. Хондромаляция может формироваться у людей, перенесших прямую травму (перелом надколенника, сильный ушиб с повреждением хряща), вывих надколенника или разрыв связок.
- Повторяющиеся микротравмы. Непродуманная нагрузка, обычно при занятиях спортом (беге, прыжках, поднятии тяжестей) ведет к небольшим повторным травмам хрящевой ткани надколенника.
- Мышечный дисбаланс. В результате слабости четырехглавой мышцы или дисбаланса между мышцами наружной и внутренней поверхности бедра возникает нестабильность надколенника, повышающая вероятность микротравм.
- Заболевания сухожилий. При тендините и тендинозе квадрицепса отмечается перераспределение нагрузки на нижнюю конечность, которое также приводит к формированию нестабильности надколенника.
Значимым провоцирующим фактором является ожирение. Определенную роль отводят нарушениям обмена веществ и эндокринным патологиям. Имеют значение предшествующие воспалительные заболевания сустава. Отмечается важность размера угла между квадрицепсом и бедренной костью – в норме этот угол больше у женщин, что обуславливает более высокую вероятность заболевания, но встречаются анатомические вариации.
Из-за нарушений питания в местах наибольшей нагрузки формируются локальные повреждения хрящевой ткани. Появляются участки кистозной перестройки, возникают склеротические изменения. При распаде хрящевых клеток образуются метаболиты, которые попадают в синовиальную жидкость, вызывая реактивное воспаление. Хрящ истончается, покрывается трещинами, обнажается подлежащая субхондральная кость. На заключительной стадии болезни хрящ почти полностью отсутствует, кость претерпевает дегенеративные изменения.
С учетом изменений, выявляемых при применении неинвазивных визуализационных методик, проведении артроскопии и морфологическом исследовании хрящевой ткани, специалисты в области ортопедии и травматологии выделяют четыре степени тяжести хондромаляции надколенника:
- 1 степень. При визуальном осмотре определяются мелкие очаговые изменения. При изучении образца ткани обнаруживаются участки отека и размягчения хряща.
- 2 степень. Видны небольшие дефекты. Хрящ разволокнен, фрагментирован. Эрозии и трещины распространяются вглубь менее чем на половину толщины хрящевой ткани.
- 3 степень. Хрящ истончен, видны глубокие дефекты. Фрагментация и разволокнение хряща усугубляются. Глубина трещин и эрозий составляет более половины толщины хрящевого слоя вплоть до подлежащей кости.
- 4 степень. Хрящевая ткань отсутствует на значительном протяжении, субхондральная кость обнажена, дегенеративно изменена.
Симптомы хондромаляции надколенника
Заболевание развивается постепенно. Первые признаки, как правило, возникают в подростковом периоде или молодом возрасте. Пациентов беспокоят ноющие боли, которые локализуются в глубине по передней поверхности колена или носят опоясывающий характер. Болевой синдром появляется без предшествующей травмы, реже развивается через некоторое время после травматического повреждения.
Вначале боли отмечаются только при интенсивной нагрузке на колено или при продолжительном пребывании в неподвижном положении (например, сидении с ногами, согнутыми под углом 90 градусов, во время лекций, на работе, при посещении спектакля). В последующем болевые ощущения появляются при незначительных нагрузках, например, ходьбе по лестнице. Болезненность максимально выражена при сильном сгибании сустава, например, при попытке глубоко присесть.
Некоторые пациенты сообщают об ощущении дискомфорта или нестабильности в суставе. Иногда жалобы крайне расплывчаты и не позволяют установить локализацию патологии. При осмотре у ряда больных определяется атрофия четырехглавой мышцы, обычно – нерезко выраженная. В суставе может выявляться жидкость. При движениях возможна крепитация.
Осложнения
Наиболее распространенным осложнением являются рецидивирующие синовиты. При длительном существовании болезни развивается деформирующий артроз надколеннико-бедренного сочленения. Данные относительно связи между хондромаляцией надколенника и гонартрозом неоднозначны, но многие специалисты считают, что эти заболевания этиологически и патогенетически связаны между собой.
Диагноз устанавливается ортопедом-травматологом. В процессе диагностики используются жалобы, данные анамнеза жизни и заболевания (наличие факторов риска, предшествующих травм и состояний, которые могут привести к хондромаляции надколенника) и результаты дополнительных исследований. План обследования включает следующие мероприятия:
- Внешний осмотр. Предусматривает изучение анатомических особенностей строения нижней конечности (в частности – определение угла между бедренной костью и сухожилием квадрицепса), состояния и тонуса мышц, оценку состоятельности связочного аппарата.
- Пальпация сустава. В ходе пальпации иногда определяют выпот в суставе. Используя специальные приемы (прижатие надколенника), устанавливают точки максимальной болезненности. Проводят пробу на смещение надколенника для обнаружения нестабильности.
- Рентгенография коленного сустава. При хондромаляции методика малоинформативна, у ряда пациентов подтверждает нарушение положения надколенника. Назначается для выявления аномалий развития, последствий травм, признаков артроза.
- КТ коленного сустава. Компьютерная томография дает возможность определить, в какой момент движения возникают патологические симптомы. На срезах обнаруживается кистозная перестройка, в тяжелых случаях – поражение субхондральной кости.
- МРТ коленного сустава. Визуализирует патологические изменения хряща. Позволяет подтвердить изменение структуры хрящевой ткани и истончение хрящевого слоя, определить наличие дефектов и их глубину.
- Артроскопия. Производится редко, обычно носит лечебно-диагностический характер. Применяется для оценки тяжести патологических изменений и исключения других причин боли.
При сходной клинической симптоматике может потребоваться дифференциальная диагностика хондромаляции с артрозом. Пациенты, страдающие артрозом, обычно относятся к старшей возрастной группе, на рентгеновских снимках обнаруживаются остеофиты и сужение суставной щели. Иногда проводят дифференцировку с препателлярным бурситом, разрывом медиального мениска, рассекающим остеохондритом и синдромом жировой подушки.
Лечение хондромаляции надколенника
Лечение обычно консервативное, производится в амбулаторных условиях, включает медикаментозную и немедикаментозную терапию. Хирургические вмешательства выполняются редко, требуются в запущенных случаях заболевания.
Консервативная терапия
Показана на ранних стадиях хондромаляции надколенника, осуществляется длительно (в течение нескольких месяцев). Проводятся следующие лечебные мероприятия:
- Охранительный режим. Пациенту рекомендуют ограничить нагрузку на коленный сустав. Необходимо исключить движения, которые могут стать причиной микротравм хряща, например, форсированное глубокое сгибание конечности. Нежелателен бег, выполнение действий с упором на колени, ходьба по лестницам.
- Фиксация сустава. Иммобилизация гипсовой повязкой не рекомендуется, поскольку это может усугубить атрофию четырехглавой мышцы и стать причиной ограничения движений в суставе. На время ходьбы можно накладывать эластичный бинт или фиксировать колено с помощью бандажа.
- ЛФК. Специальная программа включает упражнения для коррекции дисбаланса мышечных групп бедра и голени. Особое место в плане занятий лечебной физкультурой занимают статические упражнения для укрепления квадрицепса.
- Медикаментозная терапия. Прием производных салициловой кислоты на протяжении 3-4 месяцев в ряде случаев позволяет устранить размягчение хрящевой ткани на начальном этапе болезни. Возможно внутрисуставное введение хондропротекторов. Глюкокортикоиды не показаны из-за отсутствия интенсивных болей и риска усугубления дегенерации хряща.
В большинстве случаев перечисленных мер достаточно для устранения симптоматики. При сохранении болевого синдрома, хруста и выпота в суставе требуется оперативное вмешательство.
Хирургическое лечение
Операции проводятся с использованием артроскопического оборудования. Целью вмешательств является коррекция положения надколенника или стимуляция регенерации хрящевой ткани. Могут выполняться:
- Артроскопический лаваж. Обеспечивает быстрое восстановление функций сустава за счет ликвидации механических препятствий движениям и удаления продуктов распада тканей, поддерживающих воспаление. Результативен на начальных этапах болезни. На заключительных стадиях не рекомендован из-за кратковременности лечебного эффекта.
- Мобилизация надколенника. Мобилизацию наружного края надколенника осуществляют при явном наклоне кости. Операция может производиться сразу после артроскопического лаважа. Как и предыдущее вмешательство, эффективна на начальной стадии хондромаляции.
- Абразивная хондропластика. При проведении абразивной хондропластики поврежденные участки хряща удаляют, в ткань вводят стволовые клетки, которые стимулируют регенерацию. Показана при умеренном разрушении хряща.
- Мозаичная хондропластика. Предусматривает замещение дефектов небольшими костно-хрящевыми трансплантатами. Используется на II и III стадиях хондромаляции.
В послеоперационном периоде назначают реабилитационные мероприятия. На IV стадии хондромаляции и при тяжелом гонартрозе перечисленные оперативные методы малоэффективны или противопоказаны. При тяжелых нарушениях функции сустава, интенсивном болевом синдроме возможны пателлэктомия или контурная пластика надколенника.
У больных с ранними стадиями хондромаляции надколенника прогноз благоприятный. Возможно полное восстановление хрящевой ткани или существенное замедление прогрессирования патологического процесса. Трудоспособность полностью сохраняется. Ряду пациентов удается вернуться к активным занятиям спортом (в том числе – профессионально). При значительном разрушении хряща возможно ограничение функции сустава.
Профилактические мероприятия включают предупреждение травматизма, продуманный режим тренировок, позволяющий избежать перегрузок и микротравм коленного сустава. Необходимо своевременно выявлять и лечить гониты различной этиологии, тендинозы и тендиниты сухожилия квадрицепса.
1. Хондромаляция надколенника: современные концепции этиопатогенеза и лечения/Макушин В.Д., Чегуров О.К., Карасева Т.Ю., Солдатов Ю.П., Казанцев В.И.// Гений ортопедии – 1998.
2. Хондромаляция и другие повреждения хряща коленного сустава. Методические рекомендации/ Ассоциация травматологов-ортопедов России – 2016.
3. Роль МРТ в диагностике повреждений суставного хряща надколенника/ Чураянц В.В., Араблинский А.В.// Диагностическая и интервенционная радиология – 2011.
Ишемическая контрактура Фолькманна: атлас фотографий
Контрактура Фолькмана - причины, диагностика, лечение
Контрактурой Фолькмана называется ишемическое сморщивание мышц руки. Нередко она встречается у детей после надмыщелкового перелома плеча.
Причина возникновения контрактуры, по мнению Буннелла, заключается в повышении давления в подфасциальном пространстве, приводящем к препятствию артериальному и венозному кровотоку. Фолькман указывает на препятствие артериальному кровотоку как на причину заболевания. При полной закупорке сосуда в течение одного дня конечность омертвевает.
При наличии менее продолжительных препятствий кровотоку или же неполной закупорки просвета сосуда наступает ишемическая контрактура. Препятствием для кровотока может служить чрезмерно туго наложенная гипсовая повязка. Однако в большинстве случаев главная причина заключается не в давлении гипсовой повязки.
Лериш связывает данное заболевание со спазмом артерий. Тромбоз, эмболия, ушиб или разрыв артериальной стенки также могут явиться этиологическим фактором ишемической контрактуры.
Ввиду расстройства кровообращения конечности мускулатура претерпевает патологические изменения. В ранней стадии в мышечных элементах наблюдаются некротические очаги. В хронических случаях ядра мышечных клеток почти полностью отсутствуют, так что Нигст даже говорит о мышечном секвестре.
При контрактуре Фолькмана не удается наблюдать межфибриллярного фиброза, характерного для постденервационной мышечной атрофии. Непосредственное сдавление нервных стволов, предположенное Гильдебрантом и Лексером, отмечается очень редко. Однако ишемия вызывает дегенерацию аксонов и миелиновых оболочек. Ишемическое поражение нерва является необратимым.
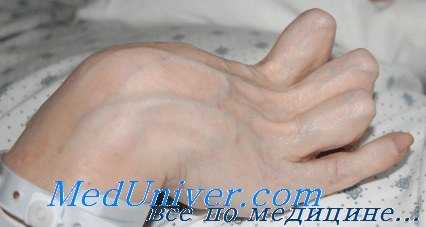
Ишемическая контрактура Фолькмана
Отсюда понятно, что после нарушения артериального кровотока в течение продолжительного времени нельзя ожидать нормальной регенерации. С целью предупреждения контрактуры Фолькмана при повреждении верхней конечности в первые часы и дни проводится постоянный контроль за больными, чтобы вовремя заметить начало ишемии. Объективными признаками последней являются: изменение цвета кожи конечности, уменьшение или исчезновение пульса лучевой артерии.
Симптомы контрактуры Фолькмана: боль, изменение цвета кожи, отсутствие пульса лучевой артерии, выпадение чувствительности и контрактура глубокого сгибателя предплечья. Ранние симптомы: изменение цвета кожи, появление цианоза, иногда набухание пальцев. Качество пульса лучевой артерии всегда изменяется, он ослабевает или полностью исчезает.
Наступают онемение конечности, изменения вида парастезии и анастезии, особенно в области иннервации срединного нерва. Вследствие ишемического сморщивания сгибательных мышц возникает характерная контрактура: наблюдается гиперэкстензия в пястнофаланговых и флексия в межфаланговых суставах. При тыльном сгибании кисти деформация увеличивается, а при ладонном — уменьшается.
Уатсон Джонс в случаях острой формы заболевания после установления диагноза предлагает следующий метод лечения:
1. анестезия плечевого сплетения для того, чтобы последующее вмешательство было безболезненным;
2. непременная репозиция, если локтевой сустав еще не репонирован;
3. удаление с конечности любой циркулярной повязки;
4. иммобилизация в положении умеренного сгибания для уменьшения давления в локтевом изгибе;
5. если эти мероприятия не приводят к улучшению кровообращения в течение 1—2 часов, то артерию следует освободить на уровне повреждения путем оперативного вмешательства.
Если артериальный пульс не восстанавливается и после этого, то прибегают к внутриартериальному введению папаверина.
По мнению Буннелла, важнейшим видом вмешательства является разрез глубокой фасции предплечья в пределах локтевого сгиба. При развившейся контрактуре Фолькмана применяется как консервативное, так и оперативное лечение. Сначала производится попытка исправления положения конечности. Нужно попытаться разогнуть пальцы при сгибательном положении в лучезапястном суставе. После выпрямления пальцев кисть переводится в положение тыльного сгибания.
Такой метод может быть применен в случае контрактуры незначительной степени. Среди хирургических методов наиболее старым является метод Аберле: перемещение точки начала мышц в дистальном направлении (Slide operation). Этот же способ был рекомендован позже Педжетом. Другие авторы для исправления контрактуры производят удлинение сухожилий. К другим методам относится укорочение костей предплечья путем остеотомии или артродеза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Контрактура Дюпюитрена ( Ладонный фасциальный фиброматоз , Ладонный фиброматоз )
Контрактура Дюпюитрена – это невоспалительное рубцовое перерождение ладонных сухожилий. Из-за разрастания соединительной ткани сухожилия укорачиваются, разгибание одного или нескольких пальцев ограничивается, развивается сгибательная контрактура с частичной утратой функции кисти. Сопровождается возникновением плотного узловатого тяжа в области пораженных сухожилий. В легких случаях наблюдается незначительное ограничение разгибания, при прогрессировании может развиться тугоподвижность или даже анкилоз (полная неподвижность) поврежденного пальца или пальцев. Лечение обычно хирургическое.
Контрактура Дюпюитрена (ладонный фиброматоз) – избыточное развитие соединительной ткани в области сухожилий сгибателей одного или нескольких пальцев. Процесс локализуется на ладони. Развивается постепенно, возникает по невыясненным причинам. Приводит к ограничению разгибания и формированию сгибательной контрактуры одного или нескольких пальцев. На ранних стадиях болезни применяются консервативные методики, однако самым эффективным способом лечения является операция.
Контрактура Дюпюитрена – достаточно распространенное в ортопедии и травматологии заболевание, которое чаще наблюдается у мужчин среднего возраста. В половине случаев носит двухсторонний характер. Примерно в 40% случаев поражается безымянный палец, в 35% - мизинец, в 16% - средний палец, в 2-3% - первый и второй палец. У женщин выявляется в 6-10 раз реже и протекает более благоприятно. При возникновении в молодом возрасте характерно более быстрое прогрессирование.
Контрактура Дюпюитрена не связана с нарушениями белкового, углеводного или солевого обмена. Некоторые авторы утверждают, что наблюдается определенная связь между возникновением болезни и сахарным диабетом, однако эта теория пока не доказана.
Существуют также травматическая (вследствие травмы), конституционная (наследственные особенности строения ладонного апоневроза) и неврогенная (поражение периферических нервов) теории, однако мнения ученых остаются противоречивыми. В пользу конституционной теории свидетельствует наследственная предрасположенность. В 25-30% случаев у больных есть близкие кровные родственники, страдающие тем же заболеванием.
С учетом выраженности симптомов выделяют три степени контрактуры Дюпюитрена:
- Первая. На ладони обнаруживается плотный узелок диаметром 0,5-1 см. Есть тяж, расположенный на ладони или достигающий области пястно-фалангового сустава. Иногда выявляется болезненность при пальпации.
- Вторая. Тяж становится более грубым и жестким, распространяется на основную фалангу. Кожа также грубеет и спаивается с ладонным апоневрозом. В области поражения возникают видимые воронкообразные углубления и втянутые складки. Пораженный палец (или пальцы) согнуты в пястно-фаланговом суставе под углом 100 градусов, разгибание невозможно.
- Третья. Тяж распространяется на среднюю, реже – на ногтевую фалангу. В пястно-фаланговом суставе выявляется сгибательная контрактура с углом 90 или менее градусов. Разгибание в межфаланговом суставе ограничено, степень ограничения может варьироваться. В тяжелых случаях фаланги расположены под острым углом друг к другу. Возможен подвывих или даже анкилоз.
Скорость прогрессирования контрактуры Дюпюитрена трудно прогнозировать. Иногда незначительное ограничение сохраняется на протяжении нескольких лет или даже десятилетий, а иногда от появления первых симптомов до развития тугоподвижности проходит всего несколько месяцев. Возможен также вариант с длительным стабильным течением, которое сменяется быстрым прогрессированием.
Симптомы контрактуры Дюпюитрена
Патология имеет очень характерную клиническую картину, которую трудно спутать с симптомами других заболеваний. На ладони больного выявляется уплотнение, образованное узлом и одним или несколькими подкожными тяжами. Разгибание пальца ограничено.
Первым признаком развития контрактуры Дюпюитрена обычно становится уплотнение на ладонной поверхности кисти, обычно – в области пястно-фаланговых суставов IV-V пальцев. В последующем плотный узелок медленно увеличивается в размере. Появляются тяжи, отходящие от него к основной, а затем – и к средней фаланге пораженного пальца. Из-за укорочения сухожилия сначала формируется контрактура в пястно-фаланговом, а потом - и в проксимальном (расположенном ближе к центру тела) межфаланговом суставе.
Кожа вокруг узла становится более плотной и постепенно спаивается с подлежащими тканями. Из-за этого в области поражения появляются выпуклости и втяжения. При попытке разогнуть палец узел и тяжи становятся более четкими, хорошо видимыми.
Обычно контрактура Дюпюитрена формируется без болей и только около 10% пациентов предъявляют жалобы на более или менее выраженный болевой синдром. Боли, как правило, отдают в предплечье или даже плечо. Для контрактуры Дюпюитрена характерно прогрессирующее течение. Скорость прогрессирования болезни может колебаться и не зависит от каких-то внешних обстоятельств.
Диагноз контрактура Дюпюитрена выставляется на основании жалоб пациента и характерной клинической картины. В ходе осмотра врач пальпирует ладонь пациента, выявляя узлы и тяжи, а также оценивает амплитуду движений в суставе. Дополнительные лабораторные и инструментальные исследования для подтверждения диагноза обычно не требуются.
Лечение конрактуры Дюпюитрена
Лечением патологии занимаются травматологи-ортопеды. Лечение может быть как консервативным, так и оперативным. Выбор методов производится с учетом выраженности патологических изменений. Консервативная терапия применяется на начальных стадиях конрактуры Дюпюитрена. Пациенту назначают физиолечение (тепловые процедуры) и специальные упражнения для растяжения ладонного апоневроза. Могут также использоваться съемные лонгеты, фиксирующие пальцы в положении разгибания. Как правило, их надевают в ночное время, а днем снимают.
При упорном болевом синдроме используются лечебные блокады с гормональными препаратами (дипроспан, триамцинолон, гидрокортизон и т. д.). Раствор препарата смешивают с местным анестезирующим средством и вводят в область болезненного узла. Обычно эффект одной блокады сохраняется в течение 6-8 недель. Следует учитывать, что использование гормонов относится к числу методов лечения, которые следует применять с осторожностью. Консервативные средства не могут устранить все проявления болезни. Они лишь замедляют скорость развития контрактуры. Единственным радикальным способом лечения остается хирургическая операция.
Четкие рекомендации по поводу выраженности симптомов, при которых необходимо проводить оперативное лечение, в настоящее время отсутствуют. Принятие решения о хирургическом вмешательстве основывается на скорости прогрессирования заболевания и жалобах пациента на боли, ограничение движений и связанные с этим трудности при самообслуживании или выполнении профессиональных обязанностей.
Обычно врачи рекомендуют оперативное вмешательство при наличии сгибательной контрактуры с углом 30 или более градусов. Целью операции, как правило, является иссечение рубцово измененной ткани и восстановление полного объема движений в суставах. Однако в тяжелых случаях, особенно – при застарелых контрактурах пациенту может быть предложен артродез (создание неподвижного сустава с фиксацией пальца в функционально выгодном положении) или даже ампутация пальца.
Реконструктивная операция по поводу контрактуры Дюпюитрена может проводиться под общим наркозом или местной анестезией. При выраженных изменениях со стороны кожи и ладонного апоневроза хирургическое вмешательство бывает достаточно длительным, поэтому в таких случаях рекомендуется общий наркоз.
Существует множество вариантов разреза при контрактурах Дюпюитрена. Наиболее распространен поперечный разрез в области ладонной складки в сочетании с L- или S-образными разрезами по ладонной поверхности основных фаланг пальцев. Выбор конкретного способа производится с учетом особенностей расположения рубцовой ткани. В ходе операции ладонный апоневроз полностью или частично иссекают. При наличии обширных спаек, которые обычно сопровождаются истончением кожи, может потребоваться дермопластика свободным кожным лоскутом.
Затем рана ушивается и дренируется резиновым выпускником. На ладонь накладывается тугая давящая повязка, которая препятствует скоплению крови и развитию новых рубцовых изменений. Руку фиксируют гипсовой лонгетой так, чтобы пальцы находились в функционально выгодном положении. Швы обычно снимают на десятый день. В последующем пациенту назначают лечебную гимнастику для восстановления объема движений в пальцах.
Прогноз и профилактика
Исход обычно благоприятный, после иссечения участков фиброза движения кисти восстанавливаются в полном объеме. Иногда (особенно – при раннем возникновении и быстром прогрессировании) в течение нескольких лет или десятилетий может возникнуть рецидив контрактуры. В этом случае требуется повторная операция. Профилактика не разработана.
2. Контрактура Дюпюитрена: эпидемиология, этиология, патогенез, диагностика и лечение/ Микусев Г.И., Магомедов Р.О., Осмоналиев И.Ж., Байкеев Р.Ф., Микусев И.Е.// Казанский медицинский журнал - 2011 - Т.92, №6
3. Лечение больных с контрактурой Дюпюитрена (клинические рекомендации)/ Новиков А.В., Петров С.В. - 2013
Читайте также:
- Раннее выявление слабоумия. Скрининг населения на слабоумие.
- Йод и мерказолил в лечении диффузного токсического зоба. Перхлорат калия при базедовой болезни
- Регнерус де Грааф в эмбриологии. Открытие сперматозоидов Левенгуком
- Венозная циркуляция у плода. Исследование кровотока в вене пуповины
- КТ, МРТ при болезни Коатса
