Клиника ранений груди - пневмоторакс, гемоторакс, кровохарканье, тампонада сердца
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Клиника ранений груди - пневмоторакс, гемоторакс, кровохарканье, тампонада сердца
Для констатации ранения груди достаточно провести простой осмотр, а для выявления всех ранений (их может быть несколько) осмотр необходимо проводить методично и тщательно, полностью освободив пострадавшего от одежды.
Пострадавшие испытывают боль в области раны, которая усиливается при глубоком вдохе и ослабевает, если больной приседает, наклоняется в сторону ранения и прижимает рану рукой. Мы наблюдали эти признаки у 61,9% раненых. У 30,4% обследованных были одышка, покашливание, чувство тяжести в груди.
Прямые признаки проникающего ранения определяются внешним видом раны. Каждая рана грудной стенки должна быть подробно описана в истории болезни с указанием:
1) ее локализации по отношению к межреберью и анатомической линии;
2) внешнего вида (колотая, резаная, рубленая, рваная, огнестрельная);
3) характера краев;
4) степени зияния;
5) размеров в сантиметрах;
6) вида кожных покровов вокруг раны (наличие пояска осаднения при выстреле с близкого расстояния, подкожной эмфиземы, гематомы);
7) характера отделяемого из раны.
Следует подчеркнуть, что локализация ран и их размеры не несут какой-либо ценной информации о тяжести ранения, за исключением ран, расположенных в проекции сердца.
Наличие пневмоторакса — наиболее частое проявление проникающего ранения груди. Различают открытый, закрытый и клапанный пневмоторакс. В зависимости от объема свободного воздуха в плевральной полости и степени спадения легкого пневмоторакс может быть ограниченным, субтотальным, тотальным и напряженным. Четко разграничить эти степени выраженности пневмоторакса на основании данных клинического обследования не всегда возможно.
Во всех случаях над легочными полями перкуторно определяется коробочный звук или тимпанит, дыхание не проводится или резко ослаблено. При напряженном пневмотораксе вследствие смещения органов средостения определяется смещение границ сердца. При этом на фоне дыхательной недостаточности происходит резкое нарушение гемодинамики.
При широких, зияющих ранах образуется открытый пневмоторакс. При этом струя воздуха, смешанная с пенистой кровью, то входит с шумом в плевральную полость при вдохе, то выходит обратно при выдохе. Пульсирующая струя алой крови является признаком ранения крупного артериального сосуда, в то время как более ровное, но обильное истечение темной пенистой крови — признаком ранения корня легкого.
Если в зияющую рану груди выпадает участок легочной ткани, она из-за ущемления приобретает красно-багровый цвет, а шумное дыхание прекращается.
Клапанный пневмоторакс развивается только при ранениях легкого и свободной плевральной полости, чаще всего — при косом направлении раневого канала в грудной стенке.
Следующим признаком проникающего ранения груди является эмфизема мягких тканей грудной стенки. Однако у пострадавших с хорошо выраженной мускулатурой межтканевая эмфизема может появиться и при непроникающих ранениях груди, когда воздух засасывается в раневой канал за счет энергичных мышечных сокращений, а его выходу препятствует смещение линии раневого канала. Впервые этот феномен был описан Н. И. Пироговым во время Крымской кампании 50-х годов XIX в. Межтканевую эмфизему при непроникающем ранении груди мы наблюдали у четырех раненых из 166, что соответствует 2,4 %.
При наличии крови в плевральной полости (гемотораксе) выявляется укорочение перкуторного звука, ослабление или отсутствие дыхательных шумов. В зависимости от источника кровотечения, нарастание гемоторакса может быть достаточно медленным, без нарушений центральной гемодинамики, или катастрофически быстрым, когда, по образному выражению Роберта Рида, ранение крупного сосуда «может собрать в плевральной полости более половины объема циркулирующей крови раньше, чем станут очевидными его клинические признаки».
Кровохарканье при ранениях холодным оружием наблюдается достаточно редко и свидетельствует о значительной глубине ранения легкого с повреждением субсегментарных и сегментарных бронхов. Мы наблюдали кровохарканье у 4,5 % раненых.
Необходимо подчеркнуть, что наличие спаечного процесса в плевральных полостях в результате ранее перенесенного воспалительного процесса или хирургического вмешательства сильно изменяет клиническую картину.
Еще Т. Bilroth во время франко-прусской войны 1870-1871 гг. писал, что при сращении плевральных листков проникающие ранения груди с повреждением легкого могут не сопровождаться гемопневмотораксом.
Обычно, если поступление воздуха прекращается, даже обширная подкожная эмфизема быстро рассасывается, но при запаянной плевральной полости воздух из поврежденного легкого распространяется вдоль бронхов и субплеврально в средостение, которое при этом, по выражению Зауербруха, «раздувается как шар». Очевидно, наблюдение самой обширной эмфиземы при ранении груди, приведенное в медицинской литературе, принадлежит хирургу наполеоновской армии Ларрею, когда через 6 ч после колотого ранения рапирой в правую подмышечную область напряженная эмфизема распространилась на все тело, включая грудь, живот, голову, руки и ноги.
Считается, что обширная эмфизема наружных покровов тела является более благоприятным фактором, чем скопление воздуха в средостении и плевральной полости, так как в последнем случае происходит сдавление тонкостенных магистральных вен средостения, падение сердечной деятельности и может быстро наступить смерть. Некоторые авторы при эмфиземе средостения отмечали появление волнообразных хрустящих звуков, вызванных сокращениями сердца и дыхательными движениями.
Еще более редким феноменом является «шум мельничного колеса», который выслушивается в области сердца при проникновении воздуха вместе с кровью в полость сердечной сорочки.
Особое внимание всегда уделялось клиническим признакам ранения сердца. Характерными признаками ранения сердца считают локализацию раны груди в проекции сердца, признаки острой кровопотери и острой тампонады сердца.
Тампонада сердца. Клиницисты давно отметили, что при скоплении патологической жидкости в полости сердечной сорочки сначала перикард растягивается в наиболее податливом месте — вправо от грудины. При значительном скоплении жидкости зона укорочения перкуторного звука приобретает шаровидную форму, заходя далеко вправо за среднеключичную линию. Следует заметить, что границы укорочения перкуторного звука меняются в зависимости от положения пациента: лежа они меньше, чем при вертикальном положении и, особенно, при наклоне вперед. При аускультации у таких пострадавших отмечается глухость тонов сердца, тахикардия, могут быть нарушения ритма.
Классическую клиническую картину тампонады сердца описал К. Beck: глухость тонов сердца, низкое артериальное давление с малым частым пульсом (и малым пульсовым давлением), а также высокое венозное давление с набуханием шейных вен.
Однако при массивной кровопотере, когда центральное венозное давление не может быть высоким, триада Бека не проявляется.
Отмечается психомоторное возбуждение или, наоборот, заторможенность. Причем еще Н. И. Пирогов отмечал, что из субъективных признаков ранения сердца наиболее частым было чувство страха, «в иных случаях очень резко выраженное», ощущение беспокойства, чувство сердечной тоски, сдавления и стеснения в груди, ощущение недостатка воздуха, головокружение и слабость. В то же время подчеркивалось, что при ранениях сердца «поражает ничтожность болевых ощущений, которые могут быть очень выражены в исключительных случаях» (очевидно, при повреждении коронарных артерий).
Завершая описание клинической картины ранений сердца, следует признать, что абсолютно типичной картины повреждения сердца не существует, так как повреждения рядом расположенных органов и даже грудной стенки дают сходную картину.
По нашим данным, отчетливая клиническая картина ранения сердца наблюдалась в 204 наблюдениях из 680, что составило 30%.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Закрытые и открытые повреждения груди. Раны сердца, пневмоторакс, гемоторакс
Травма груди - изолированное или комплексное повреждение целостности кожных покровов, костного каркаса, внутренних органов груди.
Открытая рана грудной клетки
Открытая рана грудной клетки - повреждение, сопровождающееся нарушением целостности кожного покрова и тканевых структур грудной стенки.
Перелом ребра (ребер), грудины
Перелом грудины (S22.2)
Переломы грудины происходят в результате прямого механизма травмы. Они могут сочетаться с переломами средних отделов ребер. Повреждение грудины может сочетаться с кровоизлиянием в переднее средостение и травмой сердца (см. раздел травма сердца).
Непрямой механизм травмы обычно приводит к множественным переломам ребер. Чаще повреждаются 4-7 ребра. Редко встречаются изолированные переломы 1 и 2 ребра. При множественных переломах ребер может нарушаться каркасность грудной клетки. При множественных переломах ребер по двум и более перпендикулярным линиям возникают флотирующие (окончатые) переломы.
- передние билатеральные флотирующие переломы (ребра ломаются с обеих сторон от грудины и утрачивается связь переднего отдела грудной клетки с позвоночников);
- переднебоковые флотирующие переломы (каждое ребро ломается в двух и более местах с одной стороны в переднем и боковом отделах);
- задние билатеральные флотирующие переломы (перелом задних отделов ребер происходит с обеих сторон от позвоночного столба).
Из-за нарушения каркасности грудной клетки образуется фрагмент ребер, не участвующий в ее движении. При вдохе «реберный клапан» западает, а при выдохе – выбухает, т.е. совершает парадоксальные движения, противоположные движению грудной клетки. В результате легкое на стороне поражения расправляется не полностью. При парадоксальном смещении «реберного клапана» давление воздуха в легком на стороне повреждения во время вдоха выше, а во время выдоха ниже, чем на здоровой стороне. Это обстоятельство приводит к увеличению «мертвого» пространства при дыхании за счет частичного перекачивания воздуха из пораженного легкого в здоровое во время вдоха и наоборот – во время выдоха.
Скопление крови в околосердечной сумке в результате открытого или закрытого повреждения коронарных сосудов и/или стенки миокарда.
Острая дисфункция сердца, возникшая в результате закрытой травмы сердца. Независимо от характера травмы чаще всего повреждается левый желудочек, затем правый желудочек и реже – предсердия. Наибольшая частота разрывов наблюдается по передней поверхности сердца. Внутренние разрывы практически всегда сочетаются с массивным ушибом миокарда.
Чаще всего отмечается разрыв межжелудочковой перегородки в ее мембранозной части. Реже наблюдается травматическая недостаточность митрального клапана (отрыв папиллярной мышцы, надрыв створок клапана). Наружные разрывы сопровождаются развитием гемоперикарда или массивным внутриплевральным кровотечением при одновременном разрыве перикарда.
Травма других и неуточненных органов грудной полости
Повреждение грудной стенки и/или бронхолегочных структур с проникновением воздуха и истечением крови в плевральную полость.
Пневмоторакс – скопление воздуха в плевральной полости в результате проникающего ранения груди или повреждения легкого.
3. При тотальном пневмотораксе легкое занимает менее половины нормального объема или полностью коллабировано.
Закрытый пневмоторакс. Плевральная полость не сообщается с внешней средой и количество воздуха, попавшего в нее в результате травмы, не меняется во время экскурсии грудной клетки.
Открытый пневмоторакс. Имеется свободная связь плевральной полости с внешней средой. Во время вдоха воздух поступает в дополнительном количестве в плевральную полость, а во время выдоха выходит в том же количестве. При открытом пневмотораксе не происходит накапливания воздуха в плевральной полости. Возникает эффект парадоксального дыхания - во время вдоха легкое на стороне ранения спадается, а во время выдоха расправляется. Возникает эффект маятникообразного движения воздуха: во время вдоха воздух из легкого на стороне повреждения поступает в здоровое легкое, а во время выдоха воздух попадает из здорового легкого в поврежденное. Меняющееся внутриплевральное давление приводит к флотации средостения.
Б) Внутренний: клапан расположен в легочной ткани, плевральная полость сообщается с внешней средой через бронхиальное дерево. С каждым вдохом воздух попадает в плевральную полость сквозь поврежденную ткань легкого, а во время выдоха полностью или частично задерживается в плевральной полости («прикрывание клапана»). Механизм накопления воздуха и последствия аналогичны таковым при наружном клапанном пневмотораксе. Постепенно внутриплевральное давление повышается настолько, что намного превышает давление атмосферного воздуха – развивается напряженный пневмоторакс.
Гемоторакс – скопление крови в плевральной полости вследствие кровотечения из сосудов легких, средостения, сердца или грудной стенки. Свежая кровь в плевральной полости сворачивается, а затем в результате фибринолиза вновь разжижается. В ряде случаев разжижения не происходит-возникает свернувшийся гемоторакс, который опасен в последующем развитием эмпиемы плевры.
1. Малый гемоторакс – количество излившейся крови не превышает 500 мл. Состояние пострадавших относительно удовлетворительное. Может отмечаться бледность, беспокоит небольшая одышка, боль в грудной клетке и незначительный кашель.
2. Средний гемоторакс – в плевральной полости содержится от 500 до 1000 мл крови. Состояние пострадавших средней тяжести. Нарастают бледность, одышка, боли в груди и кашель. Перкуторно над легкими определяется притупление по линии Демуазо (при гемопневмотораксе – горизонтальный уровень), доходящее до нижнего угла лопатки. Аускультативно над притуплением выявляется ослабление или отсутствие дыхания. Малейшая физическая нагрузка усугубляет нарушение дыхания.
3. Большой (тотальный) гемоторакс – в плевральную полость истекает более 1000 мл крови. Тяжесть состояния определяется не только нарушением внешнего дыхания, но и острой кровопотерей. Состояние тяжелое или крайне тяжелое. Отмечаются выраженная бледность, цианоз кожных покровов, одышка, тахикардия, снижение АД. Больные принимают полусидячее положение. Беспокоят нехватка воздуха, боль в груди, кашель. Перкуторно и аускультативно обнаруживается скопление жидкости выше середины лопатки.
Повреждения грудной клетки ( Травмы грудной клетки )
Повреждения грудной клетки – травмы, при которых страдают кости, образующие каркас грудной клетки и/или органы, расположенные в грудной полости. Это – обширная и достаточно разнородная группа травматических повреждений, включающая в себя как переломы ребер, так и травмы жизненно важных органов (легких и сердца). Зачастую повреждения грудной клетки представляют непосредственную угрозу или потенциальную опасность для жизни пациента. Нередко сопровождаются кровопотерей различной тяжести и развитием острой дыхательной недостаточности, которые могут развиваться как сразу, так и спустя некоторое время после травмы. Поэтому все без исключения пациенты с повреждениями грудной клетки должны срочно направляться в специализированное мед. учреждение для обследования и дальнейшего лечения, которое, в зависимости от вида травмы, может быть либо консервативным, либо оперативным.
МКБ-10
Общие сведения
Повреждения грудной клетки – группа повреждений, включающая в себя травмы ребер, грудины и внутренних органов, расположенных в грудной полости. Такие травмы могут сильно различаться как по характеру, так и по тяжести, однако из-за потенциальной опасности для жизни пациента на начальном этапе всегда рассматриваются врачами, как серьезные, требующие детального обследования больного. Эта группа травм отличается высокой летальностью при отсутствии медицинской помощи и достаточно высоким процентом благоприятных исходов при своевременной доставке пациента в специализированное мед. учреждение. Смертность составляет 5-6%, при этом большинство смертельных случаев приходится на открытые повреждения (ранения), а также на множественные переломы ребер с разрывом легкого.
Классификация
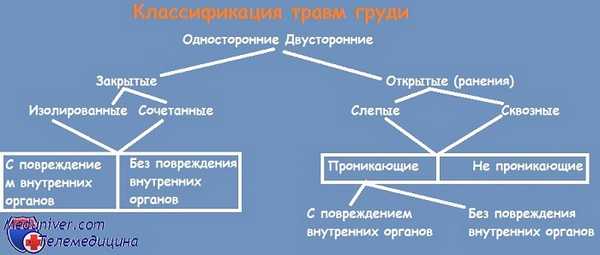
Все повреждения грудной клетки подразделяются на две группы: закрытые и открытые. Отличительной особенностью закрытых повреждений является отсутствие раны. Такие повреждения делятся на:
- Сотрясения. Травмы, при которых видимые морфологические изменения грудной клетки отсутствуют.
- Ушибы. В эту группу включают ушибы ребер и мягких тканей, ушиб сердца, ушиб сосудов, ушибы и разрывы легких, гемоторакс и пневомоторакс, переломы грудины, ребер и грудных позвонков.
- Сдавления. Сюда относятся случаи травматической асфиксии, при которых грудь пациента сдавливается между двумя тупыми предметами, из-за чего возникает удушье.
При открытых повреждениях в области грудной клетки есть рана, которая может быть ножевой, огнестрельной и т. д. Открытые повреждения (ранения) подразделяются на:
- Непроникающие.
- Проникающие.
- Без повреждения внутренних органов, расположенных в грудной полости.
- С повреждением внутренних органов, расположенных в грудной полости.
- С повреждением костей (ребер, грудных позвонков или грудины).
- Без открытого пневмоторакса или с его наличием.
- Без открытого гемоторакса или с его наличием.
- Торакоабдоминальная травма (с одновременным нарушением целостности грудной полости, диафрагмы и брюшной полости).
С учетом характера повреждения также выделяют сквозные, слепые и касательные раны груди.
Причины
В мирное время закрытая травма грудной клетки встречается в травматологии намного чаще открытой. Ее основными причинами становятся автомобильные аварии (70%), падения с высоты (23%), производственные травмы, природные катастрофы, криминальные действия (избиение, драка) или бытовая травма. Чаще всего при закрытой травме выявляются повреждения легких (60%), ребер (45,4%), сердца (8%) и позвоночника (4,8%). Остальные органы страдают достаточно редко. Повреждения легких, межреберных сосудов, плевры, бронхов и легочных сосудов чаще имеет вторичный характер и развивается вследствие травматизации этих органов острыми концами сломанных ребер.
Открытые повреждения в мирное время встречаются нечасто и обычно возникают в результате ранения холодным оружием. Количество огнестрельных ранений резко увеличивается в военное время. Раны, нанесенные другим предметом (например, острым металлическим штырем или куском арматуры) могут возникнуть в результате производственной травмы, техногенной или природной катастрофы либо несчастного случая в быту.
Переломы ребер и грудины
Переломы ребер обычно возникают у взрослых пациентов. У детей и подростков наблюдаются очень редко вследствие чрезвычайной эластичности костных структур. С учетом механизма травмы все переломы ребер можно разделить на три группы: непрямые, прямые и отрывные. Наибольшее смещение отломков и, как следствие, высокая вероятность повреждения органов грудной полости острыми концами сломанных ребер, возникает при отрывных, двойных и множественных переломах.
Отломки ребер могут повреждать не только легкое и плевру, но и межреберные сосуды, вследствие чего возникает внутреннее кровотечение в плевральную полость и формируется гемоторакс. Если острый конец ребра протыкает легкое, воздух выходит в плевральную полость, и образуется пневмоторакс.
О переломе ребер свидетельствует резкая боль в месте повреждения и боль при сдавлении грудной клетки в переднезаднем направлении. Дыхание становится поверхностным. Пациенту легче находиться в сидячем, чем в лежачем положении. Основным методом инструментальной диагностики является рентгенография ребер. Лечение заключается в устранении болей, профилактике пневмонии и облегчении дыхания.
При неосложненном переломе одного ребра пациент находится на амбулаторном наблюдении. Перелом двух или более ребер является показанием для госпитализации. Больным назначают анальгетики и физиолечение, рекомендуют находиться в постели в положении полусидя. Для предупреждения застойных явлений в легких обязательно назначается дыхательная гимнастика. При множественных переломах ребер производится их оперативная иммобилизация.
Переломы грудины относительно редки. Сопровождаются болью, усиливающейся при кашле и глубоком дыхании. Пальпация резко болезненна. Для подтверждения диагноза выполняют боковую рентгенографию грудины. Лечение осуществляется в условиях стационара. При переломах без смещения назначается покой и обезболивающие препараты. При смещении выполняется репозиция на щите.
Ушибы, сотрясения и сдавления
Подобные повреждения грудной клетки встречаются реже, чем переломы ребер и возникают вследствие удара тупым предметом или форсированного сдавления между двумя крупными тупыми предметами. Ушиб грудной клетки сопровождается небольшой гематомой и умеренной болью. Обычно не требуют специального лечения. В отдельных случаях при сильном ушибе может возникнуть обширное кровоизлияние в ткани или полости грудной клетки, иногда сопровождающееся разрывом органов и тканей. Такая травма относится к категории тяжелых, требует неотложной госпитализации и может закончиться смертью больного.
При сотрясении грудной клетки наблюдается чрезвычайно тяжелый шок при отсутствии анатомических изменений. Состояние пациента тяжелое, дыхание неравномерное, болезненное, поверхностное. Пульс учащенный, неровный, едва уловимый. Конечности холодные, цианотичные. Необходима немедленная госпитализация, полный покой и вдыхание кислорода под давлением.
При сдавлении грудной клетки дыхательные движения нарушаются. Кровь оттекает от надплечий, верхней части груди, шеи и головы. Развивается удушье. Возможны нарушения сознания. Кожа перечисленных отделов тела синеет, на ней, а также на конъюнктиве и на слизистой полости рта образуются многочисленные мелкие кровоизлияния (экхимозы). Выявляется симптом декольте – отек и цианотичность верхней части туловища. Возможна временная потеря зрения и слуха, обусловленная кровоизлияниями и зрительный нерв, сетчатку, глазное яблоко и внутреннее ухо.
Пациента госпитализируют, рекомендуют находиться в покое в полусидячем положении. Для устранения болевого синдрома выполняют новокаиновые вагосимпатические блокады. Проводят санацию дыхательных путей, оксигенотерапию и, в некоторых случаях – искусственную вентиляцию легких.
Открытые повреждения
При непроникающих повреждениях грудной клетки состояние больных удовлетворительное. Лечение заключается в наложении повязки или ушивании раны. При проникающих ранениях состояние пациентов может значительно варьироваться и зависит от отсутствия или наличия гемопневмоторакса и сопутствующих повреждений внутренних органов и костного каркаса.
Гемоторакс при таких травмах развивается вследствие кровотечения в плевральную полость из поврежденных сосудов легкого и грудной стенки, пневмоторакс – из-за проникновения в плевральную полость воздуха из раненого легкого. При ранении легкого наблюдается кровохарканье, гемоторакс и подкожная эмфизема. Для уточнения диагноза выполняется рентгенография грудной клетки. Лечение хирургическое. Пациентов госпитализируют в специализированное отделение, где торакальные хирурги в экстренном порядке выполняют операцию и ушивание раны. Объем вмешательства зависит от характера травмы.
Гемоторакс
Гемоторакс (скопление крови в плевральной полости) образуется при кровотечении вследствие повреждения межреберных сосудов, легкого или внутренней грудной артерии. Выделяют малый (менее 500 мл), средний (от 500 до 1000 мл) и большой (более 1000 мл) гемоторакс. При малом состояние пациента не страдает или страдает незначительно. Возможно консервативное лечение. При среднем гемотораксе состояние больного умеренно или незначительно ухудшается, дыхание учащается. Может потребоваться как консервативное лечение, так и плевральная пункция.
При большом гемотораксе наблюдается шок, нарушение гемодинамики, сморщивание легкого и смещение органов средостения. Кожа больного цианотична, пульс учащен, дыхание тоже учащенное, поверхностное. Положение тела – вынужденное, сидячее, с опорой на руки. Необходима плевральная пункция, либо, если гемоторакс нарастает, – торакотомия для выявления и устранения источника кровотечения. Все пациенты с гемотораксом в обязательном порядке госпитализируются. Наблюдение включает в себя повторные рентгеноскопические или рентгенографические исследования для оценки динамики и определения дальнейшей тактики лечения.
Пневмоторакс
Пневмоторакс – это скопление воздуха, проникающего в плевральную полость из поврежденного легкого или из внешней среды. Выделяют три вида пневмоторакса: закрытый, открытый и клапанный. При закрытом пневмотораксе рана закрывается мягкими тканями. Количество воздуха ограничено и не увеличивается. Небольшое количество воздуха рассасывается самостоятельно, при умеренном может потребоваться плевральная пункция.
Помимо сдавления легкого на стороне повреждения пневмоторакс вызывает баллотирование средостения – маятникообразное движение органов при вдохах и выдохах. Сердце и сосуды смещаются, приток крови к сердцу уменьшается. Это еще больше утяжеляет состояние пациента. Все больные госпитализируются. Принимаются экстренные меры для устранения пневмоторакса. В последующем осуществляется динамическое наблюдение, выполняются повторные рентгеноскопии легких или рентгенографии.
Торакоабдоминальная травма
Торакоабдоминальная травма – это травматическое повреждение, при котором наблюдается нарушение целостности диафрагмы, грудной и брюшной полостей. Могут выявляться расстройства дыхания, гемо- или пневмоторакс, кровохарканье, подкожная эмфизема, напряжение мышц передней брюшной стенки, боли в животе, дисфагия, признаки массивной кровопотери, другие симптомы торакальной или абдоминальной травмы. Диагноз устанавливается на основании анамнеза, жалоб, результатов осмотра, рентгенографии брюшной и грудной полостей, торакоскопии, лапароскопии. Лечение – срочная лапаротомия, торакотомия или тораколапаротомия, ушивание поврежденных органов, возмещение кровопотери. По показаниям проводятся реанимационные мероприятия.
Торакоабдоминальная травма считается одним из наиболее тяжелых неотложных состояний в торакальной и абдоминальной хирургии, что обусловлено вариабельностью симптоматики, высокой вероятностью повреждения жизненно важных органов, массивной кровопотери и травматического шока. Возникает преимущественно в результате криминальных инцидентов, автотранспортных происшествий, несчастных случаев на производстве. Среди больных преобладают мужчины трудоспособного возраста. По литературным данным, летальность при этом виде травм колеблется от 60 до 80%. Большинство классических исследований торакоабдоминальных повреждений относится к периоду ВОВ, описано на основании наблюдений за солдатами с огнестрельными ранениями.
Причиной развития торакоабдоминальной травмы становится травматическое воздействие: проникающее ранение острым предметом, огнестрельная рана, удар или сдавление. 90% от общего числа случаев составляют открытые повреждения, 10% – закрытые. Подавляющее большинство открытых травм носит криминальный характер, 90% наносятся колющими или режущими предметами, 10% возникают в результате применения огнестрельного оружия. Половина закрытых повреждений является следствием дорожно-транспортных происшествий, четверть – падений с высоты. В 20% случаев в анамнезе выявляются железнодорожные катастрофы, в 5% – сдавление тяжелым предметом (обычно на производстве). Бытовые и спортивные травмы встречаются редко.
Патогенез
Механизм патологических изменений при торакоабдоминальных травмах в значительной степени определяется объемом и характером повреждений органов грудной, брюшной полости. Причиной дыхательных расстройств являются нарушения дыхания из-за повреждений грудной стенки и уменьшения объема легких на фоне разрывов легочной паренхимы, пневмоторакса или гемоторакса, а также ухудшение проходимости дыхательных путей в результате разрывов бронхов, скопления в их просвете крови, избыточной продукции слизи и рефлекторного бронхоспазма. Из-за снижения продукции сурфактанта образуются ателектазы. Вследствие нарушения питания тканей и изменения проницаемости клеточных мембран возникает отек интерстиция. При тяжелых травмах возможно развитие шокового легкого.
Разрыв диафрагмы усугубляет перечисленные расстройства, провоцирует физиологический дисбаланс состояния органов брюшной, грудной полостей, изменение внутрибрюшного давления, ухудшение легочной вентиляции, нарушение венозного и лимфатического оттока из легких и ОБП. При повреждении полых органов живота происходит обильное обсеменение бактериальной флорой. Наблюдается токсемия, парез кишечника, развивается перитонит. Повреждение паренхиматозных органов сопровождается обильным кровотечением. Быстро нарастающая гиповолемия, интенсивная болевая импульсация, прогрессирующие дыхательные расстройства и токсемия становятся причиной развития травматического шока.
Торакоабдоминальные повреждения классифицируют по нескольким признакам. С учетом наличия или отсутствия раневого канала различают открытые и закрытые травмы. С учетом стороны выделяют правосторонние, левосторонние и двухсторонние поражения. Возможны травмы без повреждения внутренних органов, с изолированным повреждением ОБП или ОГК, с одновременным повреждением органов, расположенных в двух полостях. В научных трудах обычно используют систематизацию открытых ранений А. Ю. Созон-Ярошевича, составленную автором на основании материалов, собранных в период ВОВ. В основе классификации лежит отношение раневого канала к тем или иным анатомическим структурам:
- К грудной клетке: с нарушением или без нарушения целостности плевральной полости; с повреждением либо без повреждения ОГК. Отдельно различают травмы с наличием или отсутствием повреждения околосердечной сумки.
- К брюшной полости: торакоперитонеальные – проникающие в полость живота; торакоретроперитонеальные – с распространением на забрюшинное пространство. Все травмы, входящие в эту группу, могут быть с поражением или без поражения органов БП, забрюшинного пространства. При ретроперитонеальных повреждениях возможно нарушение целостности спинного мозга.
- К диафрагме: может быть поврежден сухожильный центр, передний, боковой или задний скаты грудобрюшной преграды.
Кроме того, в клинической практике применяют классификацию, основанную на преобладании признаков повреждений тех или иных органов и включающую в себя четыре группы травм. Первая – с преимущественными симптомами повреждений ОГК (18%), вторая – с превалированием травм ОБП (42%), третья – с примерно равными по тяжести повреждениями органов обеих полостей (29%), четвертая – с изолированными разрывами диафрагмы или без проявлений со стороны соматических органов (11%).
Симптомы торакоабдоминальной травмы
Симптоматика весьма вариабельна, определяется механизмом и тяжестью травмы. В большинстве случаев пациентов доставляют в приемный покой в тяжелом состоянии, что затрудняет или делает невозможным выяснение жалоб. Клиническая картина складывается из симптомов повреждения органов груди и живота, признаков смещения ОБП в грудную полость, дыхательной недостаточности и проявлений внутреннего кровотечения. При первичном осмотре могут обнаруживаться ссадины, раны и гематомы, указывающие на возможную локализацию поражений. Симптомами со стороны ОГК являются подкожная эмфизема, ослабление или отсутствие дыхательных шумов. Возможно кровохарканье. При переломах ребер определяется крепитация. При травмах перикарда сердечные тоны глухие или не прослушиваются.
При ранениях груди достоверным свидетельством торакоабдоминальной травмы считается выпадение содержимого брюшной полости через рану. Чаще всего отмечается эвентрация участка большого сальника. Иногда сальник выявляется в глубине при исследовании раневого канала. При повреждении желудка наблюдается рвота кровью. Общими признаками вовлечения брюшной полости являются вздутие и напряжение мышц живота, симптомы раздражения брюшины, парез кишечника. При ранениях и разрывах паренхиматозных органов часто определяется массивное внутреннее кровотечение. При повреждении тонкой или толстой кишки быстро возникает перитонит. Могут наблюдаться симптомы, связанные с перемещением ОБП в область грудной клетки и смещением ОГК: дисфагия, диспепсия, острый заворот желудка, тахикардия, цианоз, резкая одышка.
Торакоретроперитонеальные травмы проявляются болью и отеком в поясничной области. Повреждение почки сопровождается гематурией, спинного мозга – нарушениями чувствительности и движений, расстройствами функций тазовых органов. При переломах таза отмечаются боли, обнаруживаются гематомы, возможна нестабильность тазового кольца. Тяжелые переломы таза являются источником обильного внутреннего кровотечения. Кровопотеря вследствие повреждения печени, селезенки, крупных сосудов или костей таза провоцирует выраженные расстройства гемодинамики, нарушения свертывания крови, сбои в работе сердечно-сосудистой и мочевыделительной систем, играет ведущую роль в развитии травматического шока.
Осложнения
Осложнения торакоабдоминальной травмы можно разделить на три большие группы: возникающие в первые часы, развивающиеся в раннем периоде, выявляющиеся в отдаленном периоде. К первой группе относятся жизнеугрожающие состояния, обусловленные скоплением крови или воздуха в плевральной или перикардиальной полости. Тампонада перикарда может спровоцировать остановку сердца, напряженный пневмоторакс и массивный гемоторакс вызывают спадание легкого и острую дыхательную недостаточность. Массивное кровотечение может осложняться диссеминированным внутрисосудистым свертыванием, становящимся причиной летального исхода.
В раннем послеоперационном периоде существует высокая вероятность инфицирования ран, связанная с ослаблением организма, экзо- и эндогенным бактериальным обсеменением тканей. Наиболее тяжелыми инфекционными осложнениями являются перитонит и сепсис. В ряде случаев выявляется кишечная непроходимость вследствие пареза кишечника, гиповентиляционная пневмония, тромбозы крупных сосудов, ТЭЛА, полиорганная недостаточность. К осложнениям отдаленного периода относится спаечная болезнь, нарушения деятельности различных органов, связанные с их резекцией, рубцовыми процессами, постреанимационными состояниями.
Диагностика
Патологию диагностируют торакальные и абдоминальные хирурги, при переломах тазовых костей, ребер и позвоночника к обследованию привлекают травматологов, при поражении спинного мозга – нейрохирургов, при ретроабдоминальных травмах – урологов. Диагностика торакоабдоминальных травм вызывает значительные затруднения. По данным ученых, повреждение диафрагмы не распознается у 30-70% пострадавших, на основании преобладания той или иной симптоматики выставляется диагноз торакальной либо абдоминальной травмы. Тяжесть состояния больного и необходимость оказания экстренной медицинской помощи ограничивает возможности специалистов при выборе диагностических методик. УЗИ, КТ и МРТ применяются редко, что связано с необходимостью перекладывания, другими особенностями проведения процедур, негативно влияющими на состояние пациента. Перечень исследований включает следующие мероприятия:
- Опрос, осмотр. Врач выясняет у больного жалобы и обстоятельства травмы. Если пациент находится в бессознательном состоянии, данные о характере травматического воздействия уточняют у сопровождающих и сотрудников скорой помощи. При осмотре обращают внимание на признаки, которые могут свидетельствовать о разрыве диафрагмы, одновременном повреждении ОБП и ОГК.
- Пальцевое исследование раны. Осуществляется при ранениях в области грудной стенки. Позволяет обнаружить разрыв диафрагмы у 73% больных. Малоэффективно или технически затруднительно при расположении раны выше VII ребра, в околопозвоночной или окологрудинной зоне.
- Рентгенография. Является наиболее доступным и информативным неизвазивным исследованием, в тяжелых случаях производится без перекладывания (на каталке). Определяется высокое стояние диафрагмы, газ в брюшной полости. Возможно смещение ОБП в грудную полость. При введении контраста в плевральную полость затеки препарата визуализируются в зоне живота. На рентгенограммах ОГК просматриваются переломы ребер, пневмоторакс, гемоторакс, на снимках позвоночника и таза иногда обнаруживаются переломы.
- Инвазивные исследования. По результатам торакоцентеза и лапароцентеза выявляется кровь в обеих полостях. Для уточнения характера и объема повреждений ОГК выполняется торакоскопия. При проведении лапароскопии возможна визуализация разрыва печени или селезенки.
- Лабораторные анализы. Дают возможность оценить тяжесть кровопотери, степень обменных расстройств и нарушений функций различных органов. При оценке результатов учитывают, что на начальных этапах из-за продолжающегося кровотечения данные анализов крови могут недостаточно достоверно отражать тяжесть кровопотери.
Лечение торакоабдоминальной травмы
Пациентов с данной патологией экстренно госпитализируют в отделение абдоминальной или торакальной хирургии, производят ургентные хирургические вмешательства. Тяжесть состояния больных обуславливает необходимость проведения непрерывной интенсивной терапии и максимальное сокращение объема инвазивных манипуляций на начальном этапе лечения. С учетом условий оказания медицинской помощи, характера консервативных и оперативных мероприятий можно выделить следующие этапы:
- Догоспитальный. Предусматривает освобождение верхних дыхательных путей, оксигенотерапию, ИВЛ, струйные вливания солевых и коллоидных растворов для коррекции гиповолемии, введение бикарбоната натрия для устранения ацидоза, сердечных гликозидов, гормональных и антигистаминных средств для поддержания деятельности органов и систем,
- Подготовка к операции. При поступлении по показаниям выполняют трахеотомию, продолжают инфузионную терапию, проводят реанимационные мероприятия, переливания крови и кровезаменителей. Обязательным этапом предоперационной подготовки является дренирование плевральной полости.
- Хирургическое вмешательство. Может быть рекомендована торакотомия, лапаротомия или тораколапаротомия. Операция включает тщательную ревизию полостей, ушивание разрывов паренхиматозных органов, восстановление целостности полых органов, ушивание разрыва диафрагмы, дренирование. Иногда требуется резекция печени, кишки и других органов, наложение колостомы или разгрузочной холецистостомы.
- Послеоперационный период. Больного доставляют в отделение реанимации, осуществляют контроль жизненных показателей, при необходимости используют аппаратуру для жизнеобеспечения, продолжают переливания крови, кровезаменителей, инфузии других растворов, введение сердечных средств, препаратов для стимуляции диуреза и пр. Назначают антибиотики, производят перевязки.
В зависимости от особенностей травмы основные лечебные мероприятия могут дополняться фиксацией переломов таза, дренированием забрюшинных гематом и другими манипуляциями. После улучшения состояния пациента переводят на общестационарные условия, а затем на амбулаторное лечение, продолжают перевязки и антибиотикотерапию, выдают направление на физиотерапевтические процедуры, проводят реабилитацию. В последующем некоторым больным требуются плановые вмешательства, например – закрытие колостомы.
Прогноз и профилактика
Прогноз при торакоабдоминальных повреждениях всегда серьезный. По данным специалистов, летальность при данном виде травм в среднем составляет 27,7%. Исход зависит от объема поражений внутренних органов и наличия жизнеугрожающих состояний, корректной диагностики, времени начала лечебных мероприятий, состояния организма больного, возникновения осложнений во время операции и в послеоперационном периоде, других факторов. Профилактика включает меры по предотвращению автодорожных происшествий и криминальных травм, снижению уровня травматизма на производстве.
3. Диагностика и лечение травматических повреждений диафрагмы / Ситников В. Н., Дегтярев О. Л., Бондаренко В. А // Современные проблемы науки и образования – 2012 – №6
4. Диагностика и хирургическое лечение торакоабдоминальной травмы / Колкин Я.Г., Першин Е.С., Вегнер Д.В., Песчанский Р.Е. // Украинский журнал хирургии - 2010 - №1
Гемоторакс – это кровотечение в полость плевры, скопление крови между ее листками, приводящее к сдавлению легкого и смещению органов средостения в противоположную сторону. При гемотораксе отмечается боль в грудной клетке, затруднение дыхания, развиваются признаки острой кровопотери (головокружение, бледность кожных покровов, тахикардия, гипотония, холодный липкий пот, обмороки). Диагностика гемоторакса основана на физикальных данных, результатах рентгеноскопии и рентгенографии грудной клетки, КТ, диагностической плевральной пункции. Лечение гемотракса включает гемостатическую, антибактериальную, симптоматическую терапию; аспирацию скопившейся крови (пункции, дренирование плевральной полости), при необходимости – открытое или видеоторакоскопическое удаление свернувшегося гемоторакса, остановку продолжающегося кровотечения.
Гемоторакс является вторым по частоте (после пневмоторакса) осложнением травм грудной клетки и встречается у 25 % больных с торакальной травмой. Довольно часто в клинической практике наблюдается комбинированная патология - гемопневмоторакс. Опасность гемоторакса заключается как в нарастающей дыхательной недостаточности, обусловленной сдавлением легкого, так и в развитии геморрагического шока вследствие острого внутреннего кровотечения. В пульмонологии и торакальной хирургии гемотракс расценивается как неотложное состояние, требующее оказания экстренной специализированной помощи.
Причины гемоторакса
Выделяют три группы причин, наиболее часто приводящих к развитию гемоторакса: травматические, патологические и ятрогенные.
- Под травматическими причинами понимают проникающие ранения или закрытые повреждения грудной клетки. К торакальной травме, сопровождающейся развитием гемоторакса, относятся ДТП, огнестрельные и ножевые ранения грудной клетки, переломы ребер, падения с высоты и др. При подобных травмах довольно часто происходит повреждение органов грудной полости (сердца, легких, диафрагмы), органов брюшной полости (травмы печени, селезенки), межреберных сосудов, внутренней грудной артерии, внутригрудных ветвей аорты, кровь из которых изливается в плевральную полость.
- К причинам гемоторакса патологического характера причисляют различные заболевания: рак легкого или плевры, аневризму аорты, туберкулез легких, абсцесс легкого, новообразования средостения и грудной стенки, геморрагический диатез, коагулопатии и др.
- Ятрогенными факторами, приводящими к развитию гемоторакса, выступают осложнения операций на легких и плевре, торакоцентеза, дренирования плевральной полости, катетеризации центральных вен.
Скопление крови в полости плевры вызывает компрессию легкого на стороне поражения и смещение органов средостения в противоположную сторону. Это сопровождается уменьшением дыхательной поверхности легкого, возникновением расстройств дыхания и гемодинамики. Поэтому при гемотраксе нередко развивается клиника геморрагического и кардио-пульмонального шока с острой дыхательной и сердечной недостаточностью.
Уже в ближайшие часы после попадания крови в плевральную полость развивается асептическое воспаление плевры - гемоплеврит, обусловленный реакцией плевральных листков. При гемотораксе возникает отек и умеренная лейкоцитарная инфильтрация плевры, набухание и слущивание клеток мезотелия. В начальном периоде излившаяся в плевральную полость кровь практически не отличается по составу от периферической крови. В дальнейшем в ней происходит снижение гемоглобина, уменьшение эритроцитарно-лейкоцитарного индекса.
Попадая в плевральную полость, кровь вначале сворачивается. Однако затем вскоре наступает процесс фибринолиза, и происходит повторное разжижение крови. Этому способствуют антикоагулянтные факторы, содержащиеся в самой крови и плевральной жидкости, а также механическое дефибринирование крови за счет дыхательной экскурсии грудной клетки. По мере истощения механизмов антикоагуляции происходит свертывание крови и формирование свернувшегося гемоторакса. В случае присоединения микробного инфицирования на фоне гемоторакса довольно быстро может возникать эмпиема плевры.
В соответствии с этиологией различают травматический, патологический и ятрогенный гемоторакс. С учетом величины внутриплеврального кровотечения гемоторакс может быть:
- малый - объем кровопотери до 500 мл, скопление крови в синусе;
- средний - объем до 1,5 л, уровень крови до нижнего края IV ребра;
- субтотальный - объем кровопотери до 2 л, уровень крови до нижнего края II ребра;
- тотальный - объем кровопотери свыше 2 л, рентгенологически характеризуется тотальным затемнением плевральной полости на стороне поражения.
Количество крови, излившейся в плевральную полость, зависит от локализации ранения и степени разрушения сосудов. Так, при повреждении периферических отделов легкого, в большинстве случаев возникает малый или средний гемоторакс; при ранениях корня легкого обычно повреждаются магистральные сосуды, что сопровождается массивным кровотечением и развитием субтотального и тотального гемоторакса.
Кроме этого, также выделяют ограниченный (обычно малый по объему) гемоторакс, при котором излившаяся кровь скапливается между плевральными спайками, на изолированном участке полости плевры. С учетом локализации ограниченный гемоторакс бывает верхушечным, междолевым, паракостальным, наддиафрагмальным, парамедиастинальным.
В случае продолжающегося внутриплеврального кровотечения говорят о нарастающем гемотораксе, в случае прекращения кровотечения – о ненарастающем (стабильном). К осложненным видам относят свернувшийся и инфицированный гемоторакс (пиогемоторакс). При одновременном попадании в полость плевры воздуха и крови, говорят о гемопневмотораксе.
Симптомы гемоторакса
Клиническая симптоматика гемоторакса зависит от степени кровотечения, сдавления легочной ткани и смещения органов средостения. При малом гемотораксе клинические проявления выражены минимально или отсутствуют. Основными жалобами служат боли в грудной клетке, усиливающиеся при кашле, умеренная одышка.
При гемотораксе среднего или большого размера развиваются дыхательные и сердечно-сосудистые расстройства, выраженные в различной степени. Характерна резкая боль в груди, иррадиирующая в плечо и спину при дыхании и кашле; общая слабость, тахипноэ, снижение АД. Даже при незначительной физической нагрузке происходит усиление симптоматики. Больной обычно принимает вынужденное сидячее или полусидячее положение.
При тяжелом гемотораксе на первый план выступает клиника внутриплеврального кровотечения: слабость и головокружение, холодный липкий пот, тахикардия и гипотония, бледность кожных покровов с цианотичным оттенком, мелькание мушек перед глазами, обмороки.
Гемоторакс, сопряженный с переломом ребер, как правило, сопровождается подкожной эмфиземой, гематомами мягких тканей, деформацией, патологической подвижностью и крепитацией отломков ребер. При гемотораксе, протекающем с разрывом легочной паренхимы, может возникать кровохарканье.
В 3-12% случаев формируется свернувшийся гемоторакс, при котором в полости плевры образуются кровяные сгустки, фибринные наслоения и шварты, ограничивающие дыхательную функцию легкого, вызывая развитие склеротических процессов в легочной ткани. Клиника свернувшегося гемоторакса характеризуется тяжестью и болью в грудной клетке, одышкой. При инфицированном гемотораксе (эмпиеме плевры) на первый план выходят признаки тяжелого воспаления и интоксикации: лихорадка, ознобы, вялость и др.
Для постановки диагноза уточняются подробности истории заболевания, проводится физикальное, инструментальное и лабораторное обследование. При гемотораксе определяется отставание пораженной стороны грудной клетки при дыхании, притупление перкуторного звука над уровнем жидкости, ослабление дыхания и голосового дрожания. При рентгеноскопии и обзорной рентгенографии легких выявляется коллабирование легкого, наличие горизонтального уровня жидкости или сгустков в полости плевры, флотация (смещение) тени средостения в здоровую сторону.
С диагностической целью выполняется пункция плевральной полости: получение крови достоверно свидетельствует о гемотораксе. Для дифференциации стерильного и инфицированного гемоторакса проводят пробы Петрова и Эфендиева с оценкой прозрачности и осадка аспирата. С целью суждения о прекращении или продолжении внутриплеврального кровотечения выполняют пробу Рувилуа-Грегуара: свертывание полученной крови в пробирке или шприце свидетельствует о продолжающемся кровотечении, отсутствие коагуляции говорит о прекращении кровотечения. Образцы пунктата направляют в лабораторию для определения гемоглобина и проведения бактериологического исследования.
При банальном и свернувшемся гемотораксе прибегают к лабораторному определению Нb, количества эритроцитов, тромбоцитов, исследованию коагулограммы. Дополнительная инструментальная диагностика при гемотораксе может включать УЗИ плевральной полости, рентгенографию ребер, КТ грудной клетки, диагностическую торакоскопию.
Лечение гемоторакса
Пациенты с гемотораксом госпитализируются в специализированные хирургические отделения и находятся под наблюдением торакального хирурга. С лечебной целью для аспирации/эвакуации крови производится дренирование плевральной полости с введением в дренаж антибиотиков и антисептиков (для профилактики инфицирования и санации), протеолитических ферментов (для растворения сгустков). Консервативное лечение гемоторакса включает проведение гемостатической, дезагрегантной, симптоматической, иммунокорригирующей, гемотрансфузионной терапии, общей антибиотикотерапии, оксигенотерапии.
Малый гемоторакс в большинстве случаев может быть ликвидирован консервативным путем. Хирургическое лечение гемоторакса показано в случае продолжающегося внутриплеврального кровотечения; при свернувшемся гемотораксе, препятствующем расправлению легкого; повреждении жизненно важных органов.
В случае ранения крупных сосудов или органов грудной полости производится экстренная торакотомия, перевязка сосуда, ушивание раны легкого или перикарда, удаление излившейся в плевральную полость крови. Свернувшийся гемоторакс является показанием к плановому выполнению видеоторакоскопии или открытой торакотомии для удаления сгустков крови и санации плевральной полости. При нагноении гемоторакса лечение проводится по правилам ведения гнойного плеврита.
Успешность лечения гемоторакса определяется характером травмы или заболевания, интенсивностью кровопотери и своевременностью хирургической помощи. Прогноз наиболее благоприятен при малом и среднем неинфицированном гемотораксе. Свернувшийся гемоторакс повышает вероятность развития эмпиемы плевры. Продолжающееся внутриплевральное кровотечение или одномоментная большая кровопотеря могут привести к гибели пациента.
Исходом гемоторакса может являться образование массивных плевральных сращений, ограничивающих подвижность купола диафрагмы. Поэтому в период реабилитации пациентам, перенесшим гемоторакс, рекомендуются занятия плаванием и дыхательной гимнастикой. Профилактика гемоторакса заключается в предупреждении травматизма, обязательной консультации пациентов с торакоабдоминальной травмой хирургом, контроле гемостаза при операциях на легких и средостении, осторожном выполнении инвазивных манипуляций.
Читайте также:
