Лечение болезни Иценко-Кушинга. Операция при болезни Кушинга
Добавил пользователь Morpheus Обновлено: 27.01.2026
Болезнь Иценко-Кушинга – тяжелое заболевание, сопровождающееся появлением множества специфических симптомов и развивающееся вследствие повышенной продукции гормонов коры надпочечников, что обусловлено избыточной секрецией АКТГ клетками гиперплазированной или опухолевой ткани гипофиза.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Е 24.0 | Болезнь Иценко-Кушинга |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
| АКТГ | – | адренокортикотропный гормон |
| БИК | – | БолезньИценко - Кушинга |
| СД | – | сахарный диабет |
Пользователи протокола: врачи общей практики, терапевты, эндокринологи, нейрохирурги, невропатологи, офтальмологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной

13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
· Болезнь Иценко – Кушинга, обусловленная опухолью гипофиза;
· Болезнь Иценко – Кушинга, развившаяся в результате гиперплазии гипофиза.
* возможен эктопический синдром Кушинга у 10-15% [4].
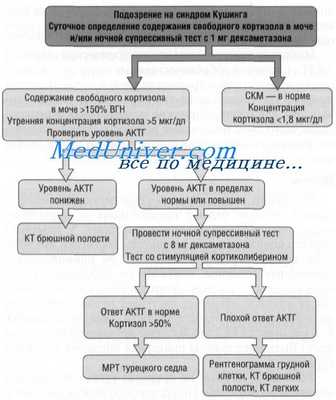
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,2]
Диагностические критерии
Жалобы на:
· прибавку массы тела и изменение внешности;
· общую слабость, слабость в мышцах рук и ног;
· снижение памяти;
· депрессию;
· боли в костях;
· головные боли.
При сборе анамнеза уточнить время появления и темпы прогрессирования симптомов, выяснить наличие сахарного диабета, косвенных признаков остеопороза (переломов позвонков, ребер), склонности к инфекциям, мочекаменной болезни, приема глюкокортикоидов.
Физикальное обследование[1,2]: направлено на обнаружение синдрома гиперкортицизма:
· диспластическое ожирение (по «кушингоидному» типу);
· лунообразноелицо (матронизм);
· трофические изменения кожи – сухость, истончение, мраморность, подкожные кровоизлияния, широкие багровые стрии с минус-тканью, гиперпигментация кожи (потемнение кожных складок, послеоперационных рубцов, смуглость кожных покровов);
· артериальная гипертензия, глухость сердечных тонов;
· энцефалопатия;
· миопатия с мышечной атрофией;
· системный остеопороз, деформация позвоночника, пластоспондилия, раннюю остановку роста – при дебюте в детском и подростковом возрасте;
· нарушение углеводного обмена, СД;
· вторичный гипогонадизм;
· вторичный иммунодефицит.
Степени тяжести БИК:
· легкая – характеризуется умеренной выраженностью симптомов заболевания; некоторые симптомы (остеопороз, нарушение менструальной функции) могутотсутствовать;
· средняя – характеризуется выраженностью всех симптомов заболевания, но отсутствием осложнений;
· тяжелая – когда наряду с развитием всех симптомов заболевания наблюдаются различные осложнения: сердечно-легочная недостаточность, гипертоническая почка, патологические переломы костей, стероидный диабет, прогрессирующая миопатия, связанная с атрофией мышц и гипокалиемией, тяжелые психические расстройства.
Лабораторные исследования:
· исследование содержания свободного кортизола в суточной моче (2-3 определения);
· определение уровня кортизола в крови и слюне в ночное время (23:00-24:00);
· малая дексаметазоновая проба;
Малая дексаметазоновая проба: в первый день в 8.00 забор крови для определения исходного уровня кортизола; в 23.00 дают внутрь 1 мг дексаметазона. На следующий день в 8.00 забор крови для определения уровня кортизола проводится повторно.
У здоровых людей назначение дексаметазона приводит к подавлению секреции кортизола более чем в 2 раза или снижению его до уровня менее 80 нмоль/л.
Дифференциальная диагностика АКТГ-зависимого и АКТГ-независимого гиперкортицизма:
· определение уровня АКТГ в сыворотке крови в утренние и ночные часы (ритм секреции АКТГ);
· большая дексаметазоновая проба;
Большая дексаметазоновая проба основана на подавлении продукции эндогенного АКТГ по принципу обратной связи, проводится при дифференциальной диагностике различных форм гиперкортицизма.
Ночной тест. В первый день в 8.00 производится забор крови для определения исходного уровня кортизола; в 24 часа 8 мг дексаметазона внутрь. На второй день в 8.00 - забор крови для повторног определения уровня кортизола.
При БИК уровень кортизола снижается на 50% от исходного. При синдроме эктопической продукции АКТГ снижение уровня кортизола более чем на 50% наблюдается редко. При надпочечниковой форме снижения кортизола нет [1,2] .
По показаниям:
· тест с десмопрессином;
· тест с кортиколиберином.
Для уточнения состояния и выявления метаболических нарушений:
· биохимический анализ крови: калий (возможно снижение), натрий, кальций ионизированный (возможно повышение или нормальный уровень), щелочная фосфатаза (возможно повышение при наличии остеопороза);
· определениеглюкозы в крови натощак: возможно повышение уровня гликемии;
· тест толерантности к глюкозе (при подозрении на развитие преддиабета - нарушение гликемии натощак и/или нарушение толерантности к глюкозе);
· исследование липидного профиля: возможно нарушение липидного обмена;
· оценка коагулограммы: возможно снижение светываемости крови;
· уровни ТТГ, свТ4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови, ДГЭА – С (при подозрении на нарушение выработки других тропных гормонов);
· посев крови и мочи на стерильность и определение чувствительности к антибиотикам выделенной флоры (при наличии воспалительных осложнений).
Инструментальные исследования[1,2]:
Топическая диагностика:
· МРТ головного мозга с контрастным усилением;
· исследование уровней АКТГ (и пролактина) при раздельной катетеризации нижних каменистых синусов: для уточнения локализации источника повышенной продукции АКТГ;
· УЗИ надпочечников;
· КТ или МРТ надпочечников;
· МСКТ или МРТ органов грудной клетки, средостения, брюшной полости, малоготаза (при подозрении на эктопическую секрецию);
· сканирование с меченным октреотидом;
· ЭКГ, Эхо-КГ;
· рентгенография грудного и поясничного отделов позвоночника;
· денситометрия поясничного отдела позвоночника, проксимального отдела бедра: для подтверждения наличия остеопороза и наблюдение за динамикой его развития на фоне лечения;
· ФГДС;
· УЗИ органов брюшной полости;
· УЗИ органов малого таза.
Показания к консультациям специалистов:
· консультация офтальмолога: офтальмоскопия, периметрия;
· консультация нейрохирурга – для определения тактики ведения больного;
· консультация хирурга при АКТГ – для решения вопроса о дальнейшей тактике ведения больного;
· консультация кардиолога – при наличии осложнений со стороны сердца;
· консультация радиолога – для решения вопроса о целесообразности проведения лучевой терапии.
Диагностический алгоритм: (схема)
Болезнь Иценко — Кушинга - симптомы и лечение
Что такое болезнь Иценко — Кушинга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ворожцова Е. И., эндокринолога со стажем в 12 лет.
Над статьей доктора Ворожцова Е. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
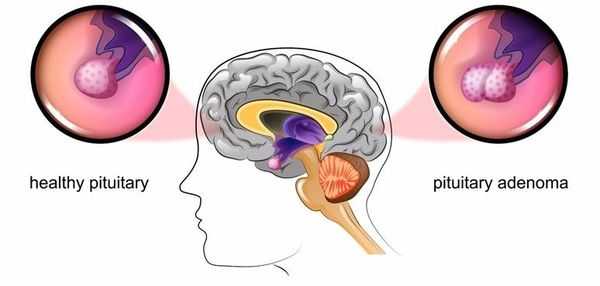
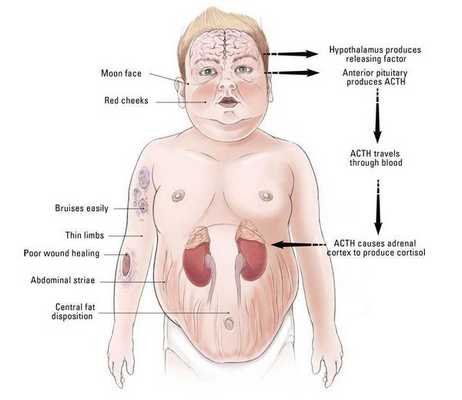
Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. [1] Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
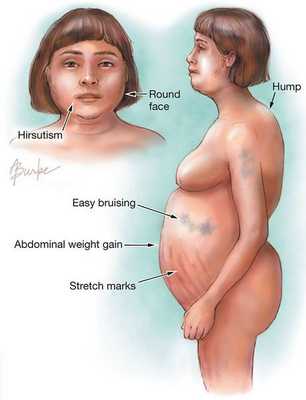
Симптомы болезни Иценко — Кушинга
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
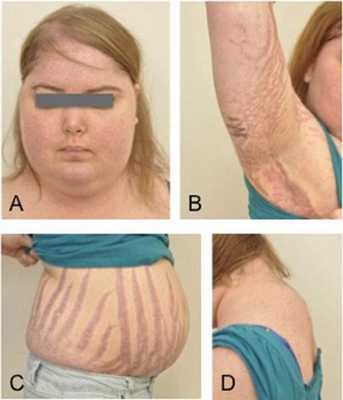
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК: [3]
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%; и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма. [4]
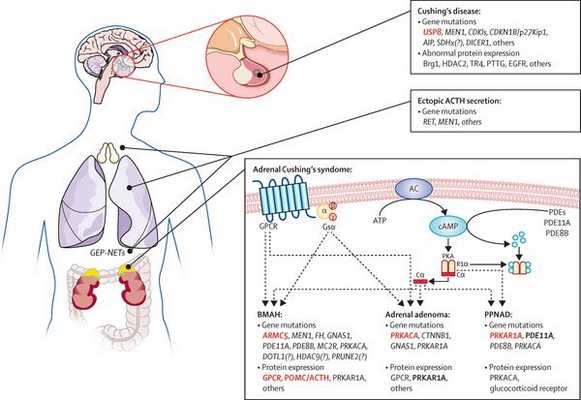
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен); [14]
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести: [5]
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая исердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
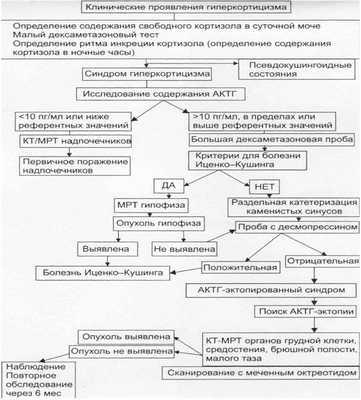
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. [7] Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00. [6]
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит. [7]
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
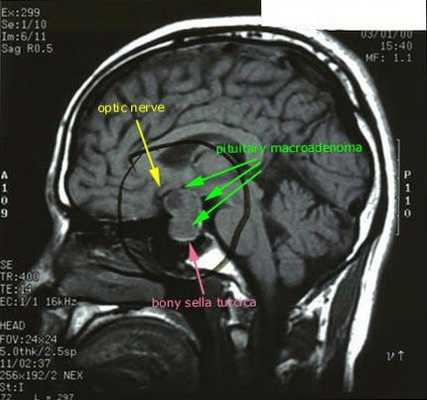
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм). [7]
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин); [8]
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон). [9]
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. [7] Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
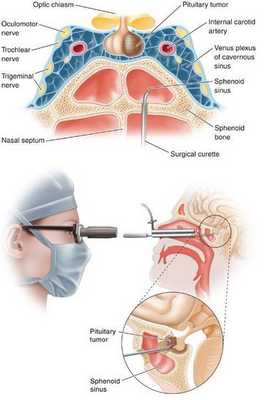
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии. [10]
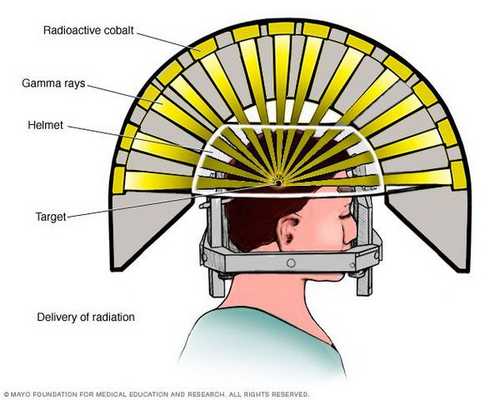
Радиохирургия
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
- Протонотерапия. [11] Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%). [13]
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Лечение болезни Иценко-Кушинга. Операция при болезни Кушинга
В настоящее время рентгенотерапия является одним из эффективных методов лечения.
Эффективность лучевой терапии определяется не столько разовыми и суммарными дозами, сколько сложившимися межцентральными и центральнопериферическими отношениями в тот или иной период болезни Иценко—Кушинга. Одним больным достаточно 2000 р, а у других не наблюдается эффекта и от 10 000 р или более. В этих случаях данные электроэнцефалограммы могут явиться топким индикатором в оценке достигнутых результатов, а также в назначении последующих курсов лучевой терапии.
Облучение гипоталамо-гипофизарной области проводится поочередно с четырех полей (двух височных, лобного и затылочного). Разовая доза составляет 150— 200 р, суммарная 3000—4000 р на курс лечения.
Обычно при проведении рентгенотерапии необходимо контролировать кровь на лейкоцитоз и формулу с целью профилактики лейкопении. В случаях неэффективности этого метода лечения при болезни Иценко—Кушинга нужно иметь в виду недостаточность курсовой или общей дозы облучения.
Показания к операции возникают при безуспешном проведении 1—2 курсов лучевой терапии или при галопирующем течении заболевания с резко выраженными явлениями остеопороза, сердечно-сосудистыми нарушениями и расстройствами углеводного, электролитного и белкового обмена.
О. В. Николаев рекомендует проводить операцию под наркозом закисью азота с кислородом при капельном переливании крови с последующей гормональной терапией по специально разработанной автором схеме. Опыт автора 258 адреналэктомий свидетельствует о преимуществе двусторонней—двухэтажной операции с промежутками в 3—4 недели. При тотальной адреналэктомий рекомендуют проводить аутотраисплантацию под кожу кусочков коры надпочечника, что позволяет снизить дозу кортикостероидов для заместительной терапии.
Послеоперационная летальность при болезни Иценко—Кушинга составляет, по данным О. В. Николаева, около 10%, она наблюдается при крайне поздних стадиях заболевания у больных с тяжелой формой стероидного сахарного диабета и изменениями в различных органах. У оперированных больных после операции устраняется гиперкортицизм и исчезают основные наиболее тяжелые симптомы. Большинство оперированных нуждаются в ежедневном приеме преднизолона.
Необходимо учесть, что двусторонняя тотальная адреналэктомия при болезни Иценко—Кушинга и удаление гормональноактивной опухоли надпочечников с последующей заместительной терапией хотя и сделали благоприятным прогноз этих тяжелых заболеваний, все же ряд авторов отмечает относительно частое возникновение тромбоэмболии и кровотечений, что ухудшает результаты лечения. Причиной кровотечений при адреналэктомий или удалении кортикостеромы считают общий и местный гиперфибринолиз.
Опасность возникновения тромбоэмболии у больных в послеоперационном периоде связана со снижением активности противосвертывающей системы крови и нарастанием концентрации фибриногена.
В отечественной и зарубежной литературе имеется большой материал о хорошем эффекте хирургического вмешательства при болезни Иценко—Кушинга у детей различного возраста.
Болезнь Иценко-Кушинга
Болезнь Иценко-Кушинга – тяжелое заболевание, сопровождающееся появлением множества специфических симптомов и развивающееся вследствие повышенной продукции гормонов коры надпочечников, что обусловлено избыточной секрецией АКТГ клетками гиперплазированной или опухолевой ткани гипофиза. [1,4].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Диагностика и лечение болезни Иценко-Кушинга
Код протокола:
Код МКБ-10: Е 24.0
Сокращения, используемые в протоколе:
АКТГ – адренокортикотропный гормон
БИК – Болезнь Иценко-Кушинга
ВСМП – высокоспециализированная медицинская помощь
ЛПНП – липопротеиды низкой плотности
ЛПВП – липопротеиды высокой плотности
ТТГ – тиреотропный гормон
ЛГ – лютеинизирующий гормон
ФСГ – фолликулостимулирующий гормон
Дата разработки протокола: апрель 2013.
Категория пациентов: больные с БИК.
Пользователи протокола: врачи-эндокринологи поликлиник и стационаров, нейрохирурги, врачи ПМСП, невропатологи, окулисты, врачи других специальностей, выявившие БИК впервые.
Клиническая классификация
Выделяют:
- Болезнь Иценко – Кушинга, обусловленную опухолью гипофиза
- Болезнь Иценко – Кушинга, развившуюся в результате гиперплазии гипофиза [1,4].
Степени тяжести БИК
Легкая – характеризуется умеренной выраженностью симптомов заболевания; некоторые симптомы (остеопороз, нарушение менструальной функции) могут отсутствовать.
Средней тяжести – характеризуется выраженностью всех симптомов заболевания, но отсутствием осложнений.
Тяжелая форма – наряду с развитием всех симптомов заболевания наблюдаются различные осложнения: сердечно-легочная недостаточность, гипертоническая почка, патологические переломы костей, стероидный диабет, прогрессирующая миопатия, связанная с атрофией мышц и гипокалиемией, тяжелые психические расстройства.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий [1,4,5]
Основные диагностические мероприятия
Амбулаторно
- Определение уровня кортизола в крови в 8ч.
- Малая дексаметазоновая проба
- МРТ области турецкого седла с контрастированием
- УЗИ надпочечников
- КТ надпочечников
В стационаре
- Определение уровня АКТГ в сыворотке крови в 8ч. и в 22 ч.
- Большая дексаметазоновая проба
- Исследование концентрации АКТГ после раздельной катетеризации в крови, оттекающей из каменистых синусов (по показаниям)
- -Т или МРТ органов грудной клетки, средостения, брюшной полости, малого таза ( по показаниям, при подозрении на эктопическую секрецию)
- Сканирование с меченым октреотидом (по показаниям).
Дополнительные диагностические мероприятия
Амбулаторно:
- Общий анализ крови
- Общий анализ мочи
- Гликемия натощак
- Коагулограмма
- Время свертывания крови
- Кровь на ВИЧ
- Кровь на маркеры гепатита «В» и «С»
- Кровь на RW
- Липидный спектр крови (холестерин, триглицериды, ЛПНП, ЛПВП)
- Креатинин крови
- АЛТ, АСТ крови
- Рентгенография грудного и поясничного отделов позвоночника.
- Денситометрия поясничного отдела позвоночника, проксимального отдела бедра
- Рентгенография черепа
- ЭКГ
- ЭхоКГ (по показаниям)
В стационаре
- Определение секреции ТТГ, Т4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови (по показаниям)
- Определение уровня общего Са и Са++ в крови
- Определение уровня К+, Na+ и хлоридов в крови
Диагностические критерии [1,4,5]
Жалобы и анамнез:
Характерны жалобы на:
- прибавку массы тела и изменение внешности
- общую слабость, слабость в мышцах рук и ног
- снижение памяти
- депрессию
- боли в костях
- повышение АД
При сборе анамнеза уточнить время появления и темпы прогрессирования симптомов, выяснить наличие СД, остеопороза, переломов позвонков, ребер, склонность к инфекциям, наличие мочекаменной болезни, прием глюкокортикоидов.
Физикальное обследование
Следует обратить внимание на: степень и тип ожирения, овал и цвет лица, состояние кожи, наличие стрий, величину АД, наличие или отсутствие гирсутизма, психоэмоционалное состояние пациента.
Основные клинические проявления заболевания:
- Диспластическое ожирение по кушингоидному типу.
- Лунообразное лицо (матронизм)
- Трофические изменения кожи – сухость, истончение, мраморность, подкожные кровоизлияния, широкие багровые стрии с минус-тканью.
- Артериальная гипертония, глухость сердечных тонов
- Энцефалопатия
- Миопатия с мышечной атрофией
- Системный остеопороз, деформация позвоночника
- Нарушение углеводного обмена
- Вторичный гипогонадизм у мужчин
- Вирильный синдром у женщин
- Вторичный иммунодефицит [1,2].
Лабораторные исследования:
- Определение уровня кортизола в крови в 8ч. и в 22 часа
- Малая дексаметазоновая проба (для дифференциальной диагностики с гипоталамическим синдромом).
Малая дексаметазоновая проба
В первый день в 8.00 производится забор крови из вены для определения исходного уровня кортизола; в 23.00 дают внутрь 1 мг дексаметазона. На следующий день в 8.00 производят забор крови для повторного определения уровня кортизола.
У здоровых людей назначение дексаметазона приводит к подавлению секреции кортизола более чем в 2 раза или снижению его до уровня менее 80 нмоль/л.
Дифференциальная диагностика АКТГ-зависимого и АКТГ-независимого гиперкортицизма
- Определение уровня АКТГ в сыворотке крови в 8ч. и 22 ч.
- Большая дексаметазоновая проба
Большая дексаметазоновая проба основана на подавлении продукции эндогенного АКТГ по принципу обратной связи.
Ночной тест. В первый день в 8.00 производится забор крови для определения исходного уровня кортизола; в 24 часа пациент принимает 8 мг дексаметазона внутрь. На второй день в 8.00 – забор крови для повторного определения уровня кортизола.
При БИК уровень кортизола снижается на 50% от исходного. При синдроме эктопической продукции АКТГ снижение уровня кортизола более чем на 50% наблюдается редко. При надпочечниковой форме снижения кортизола нет. [1,2]
Для уточнения состояния и выявления метаболических нарушений
- Клинический анализ крови
- Клинический анализ мочи
- Биохимический анализ крови: калий, натрий, кальций ионизированный, фосфор, щелочная фосфатаза, креатинин, общий белок, ACT, АЛТ.
- Определение глюкозы в крови натощак, тест толерантности к глюкозе
- Исследование липидного профиля
- Оценка коагулограммы
- Уровни ТТГ, св Т4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови [1,2].
Инструментальные исследования:
Топическая диагностика
- Рентгенография костей черепа;
- МРТ области турецкого седла с контрастированием;
- Исследование концентрации АКТГ после раздельной катетеризации каменистых синусов (для уточнения локализации источника повышенной продукции АКТГ);
- УЗИ надпочечников;
- КТ надпочечников;
- КТ или МРТ органов грудной клетки, средостения, брюшной полости, малого таза (при подозрении на эктопическую секрецию);
- Сканирование с меченным октреотидом (по показаниям);
- ЭКГ, Эхо-КГ;
- Рентгенография грудного и поясничного отделов позвоночника;
- Денситометрия [1,2].
Консультации специалистов:
- Окулист: офтальмоскопия, периметрия
- Нейрохирург: определение тактики ведения больного
- Радиолог: решение вопроса о целесообразности проведения лучевой терапии
- Кардиолог, уролог, гинеколог, невролог и др. по показаниям
Дифференциальный диагноз
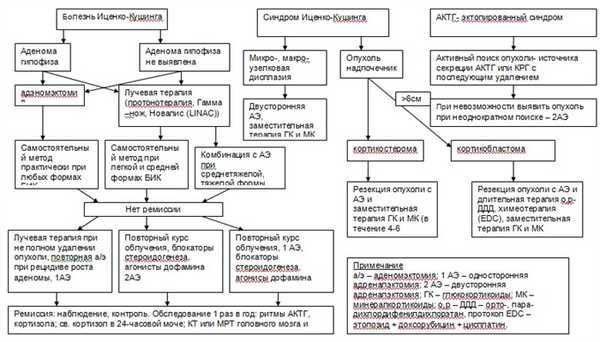
Алгоритм дифференциальной диагностики БИК представлен ниже [1,2]
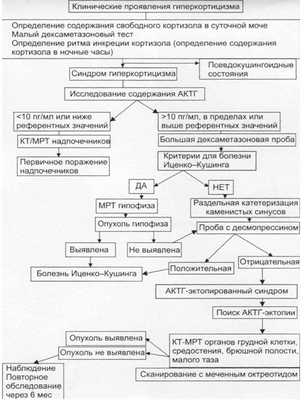
Лечение
Цели лечения [1,4,5]
Устранить /блокировать источник избыточной продукции АКТГ.
Нормализовать содержание АКТГ и кортизола в крови.
Добиться регрессии основных симптомов заболевания.
Критерии эффективности лечения [1,4,5]
- регрессия симптомов гиперкортицизма
- нормализация массы тела и распределения подкожно-жировой клетчатки
- нормализация артериального давления
- восстановление репродуктивной функции
- стойкая нормализация уровня АКТГ и кортизола в плазме крови с восстановлением их суточного ритма и нормальной реакцией на малый тест с дексаметазоном.
Тактика лечения
Немедикаментозное лечение:
Диета №8, гипокалорийная.
Режим щадящий.
Медикаментозное лечение используется как вспомогательное
Показано при:
- подготовке к оперативному лечению
- после проведения лучевой терапии до реализации ее эффекта
- после неудачного оперативного лечения [1,4,]
Ингибиторы стероидогенеза [1,2]
| Группа препаратов | Название препарата | Путь введения | Разовая доза мг суточная мг | Кратность приема/сутки | Длитель- ность |
| Противо- опухолевый | Аминоглютетимид | Внутрь | 250-500 |
Принципы медикаментозной терапии блокаторами биосинтеза гормонов коры надпочечника:
- Лечение начинать с максимальных доз
- При приеме препарата - контроль уровня кортизола в крови и суточной моче один раз в 10-14 дней
- Доза препарата определяется индивидуально под контролем уровня кортизола в крови
- Комбинированная терапия кетоконазолом и аминоглютетимидом более эффективна [1,2].
Другие методы лечения
Лучевая терапия [1,4,5,6]
Гамма-терапия
Суммарная доза 50 Грей за 20-25 сеансов
Показания к гамма-терапии
- Легкая форма БИК (монотерапия)
- БИК средней тяжести при невозможности проведения аденомэктомии или протонотерапии (монотерапия)
- Как дополнение к аденомэктомии при ее неэффективности (неполное удаление опухоли, продолженный рост, атипия клеток удаленной аденомы, наличие митозов в удаленной аденоме);
- В комбинации с адреналэктомией (односторонней или двусторонней) [1].
Противопоказания к проведению гамма-терапии
- Картина «пустого» турецкого седла или кистозной аденомы.
Оценка эффективности гамма-терапии:
- Эффективность оценивается через 8 и более месяцев и достигает максимума через 15-24 месяца.
- Ремиссия заболевания наступает у 66-70% больных. Эффективность этого вида лечения выше у пациентов молодого возраста (до 35 лет).
Протонное облучение*
Протонотерапия современный метод лучевой терапии, показан при аденомах не более 15 мм, позволяет применять дозу в 80-90 Грей одномоментно. При БИК эффективна у 80-90% больных через 2 года.
Хирургическое вмешательство:
Транссфеноидальная аденомэктомия – метод первого выбора для лечения АКТГ-продуцирующих опухолей [1,2].
Показания к аденомэктомии:
- Четко локализованная по МРТ опухоль гипофиза;
- Рецидив заболевания
- Подтвержденный на КТ или МРТ продолженный рост аденомы гипофиза в любые сроки после проведенного ранее нейрохирургического вмешательства [1,4,5,6].
Критерии успешности операции
- Низкие (неопределяемые) концентрации АКТГ в крови в первые дни после операции
- Клинические проявления надпочечниковой недостаточности в раннем послеоперационном периоде, требующие заместительной терапии глюкокортикоидами.
Противопоказания к аденомэктомии:
- тяжелые сопутствующие соматические заболевания, имеющие плохой прогноз;
- крайне тяжелые соматические проявления основного заболевания;
- специфические и неспецифические инфекционные заболевания [1].
Адреналэктомия
- Односторонняя адреналэктомия в сочетании с облучением гипофиза при средних и среднетяжелых формах болезни, если больному по каким-либо причинам не проводится аденомэктомия [1,2].
- Двусторонняя тотальная адреналэктомия проводится при тяжелой форме заболевания и прогрессировании гиперкортицизма [1,2].
Двусторонняя адреналэктомия является операцией, направленной на спасение жизни больного, но не на устранение причины заболевания, поэтому ее надо сочетать с лучевой терапией для профилактики развития синдрома Нельсона (прогрессирование роста аденомы гипофиза при отсутствии надпочечников) [1].
Профилактические мероприятия:
Первичная профилактика не известна.
Вторичная профилактика осложнений БИК заключается в скорейшей стойкой нормализации уровней АКТГ и кортизола в крови.
Дальнейшее ведение:
- В случае отсутствия ремиссии после оперативного лечения и/или лучевой терапии больной получает медикаментозную терапию под наблюдением эндокринолога по месту жительства.
- В период титрования дозы лекарственного препарата контроль уровня кортизола в крови производится 1 раз в месяц, затем – 1 раз в 2 месяца.
- Для определения достижения ремиссии необходимо отменить препараты на 1-2 месяца под контролем уровней кортизола и АКТГ в крови. При сохранении показателей гормонов на нормальном уровне лечение прекратить.
- При достижения ремиссии заболевания после аденомэктомии или многоэтапного лечения – контроль кортизола 1 раз в 3-6 месяцев и контрольная МРТ турецкого седла 1 раз в год.
- Лечение осложнений БИК – остеопороза, кардиопатии, энцефалопатии.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
- Наступление ремиссии после аденомэктомии
- Отсутствие осложнений после оперативного лечения (назальной ликвореи, синусита, гайморита, менингита)
- Отсутствие осложнений при проведении терапии ингибиторами стероидогенеза (токсические реакции со стороны печени, почек)
АЛГОРИТМ ЛЕЧЕНИЯ ГИПЕРКОРТИЦИЗМА [2]
Госпитализация
Показания для госпитализации:
1. Верификация диагноза БИК и определение тактики ведения. Плановая госпитализация в региональное специализированное эндокринологическое отделение *
2. Проведение трансназальной аденомэктомии в условиях ВСМП. Плановая госпитализация в профильные нейрохирургические отделения.
3. Для динамического наблюдения и лечения осложнений БИК плановая госпитализация в региональное специализированное эндокринологическое отделение
4. Проведение курса гамма-терапии. Плановая госпитализация в специализированное радиологическое отделение НИИ онкологии (Алматы) или региональные онкоцентры.
Для пациентов, проживающих в региональных центрах, где имеются оснащенные медицинские диагностические центры, возможно амбулаторное обследование и лечение.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Дедов И.И., Мельниченко Г.А., Эндокринология национальное руководство, Под. Ред. Дедова И.И., Мельниченко Г.А.,Москва, «ГЭОТАР – Медиа», 2012,633 – 646. 2. Алгоритмы диагностики и лечения гипоталамо-гипофизарных заболеваний. Под. Ред. Дедова И.И.,Мельниченко, Москва, 2011 г., 4,9. 3. Генри М. Кроненберг, Шломо Мелмед,Кеннет С., Полонски К., П.Рид Ларсен. Эндокринология по Вильямсу. Нейроэндокринология,М., «ГЭОТАР-Медиа», 2010, 321. 4. Генри М. Кроненберг, Шломо Мелмед,Кеннет С., Полонски К., П.Рид Ларсен. Эндокринология по Вильямсу. Заболевапния коры надпочечников и эндокринная артериальная гипертензия.,М. «ГЭОТАР-Медиа», 2010, 51 - 87. 5. Lamberts SWJ., Handbook of Cushings Disease. BioScientifica., 2011, 1 – 177 6. Buchfeider M., Schiaffer S., 2010 Pituitary Surgery for Cushing disease. Neuroendocrinology 92 (Sapp 1) 102 – 106.l
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1. Базарбекова Р.Б. – д.м.н., профессор, заведующая кафедрой эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
2. Косенко Т.Ф. – к.м.н., доцент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
3. Досанова А.К. – к.м.н., ассистент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»Рецензенты:
Нурбекова А.А. –д.м.н., профессор кафедры эндокринологии КазНМУ имени С.Д. АсфендияроваУказание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола:
Отклонение от протокола допустимо при наличии сопутствующей патологии, индивидуальных противопоказаний к лечению. Данный протокол подлежит пересмотру каждые три года, либо при появлении новых доказанных данных по проведению процедуры реабилитации.Болезнь Кушинга: клиника, диагностика и лечение
Наиболее распространенной причиной эндогенного синдрома Кушинга бывает кортикотропинсекретирующая аденома гипофиза (60%), а также надпочечники (25%) или эктопические очаги (15%). Термин «болезнь Кушинга» связан именно с опухолью гипофиза как причиной ее возникновения. Многие симптомы болезни Кушинга неспецифичны и включают артериальную гипертензию, нарушение толерантности к глюкозе, нарушения менструального цикла и психические расстройства, в том числе депрессии. У большинства женщин, страдающих болезнью Кушинга, снижена фертильность. Для них типично появление тонких волосков на лице и акне, а также временное выпадение волос на головы вследствие возрастания секреции андрогенов надпочечниками.
Как правило, диагноз «болезнь Кушинга» ставят с опозданием от 3 до 6 лет, и отследить начало заболевания можно по стриям и пигментациям, появляющимся из-за избытка секреции кортикотропина и других мела-нотропинов.
Диагностика болезни Кушинга
Единственным надежным и в целом наилучшим исследованием для постановки диагноза «синдром Кушинга» служит суточное определение содержания свободного кортизола в моче. Ввиду значительного расхождения в показателях содержания сывороточного кортизола у здоровых людей его единичное измерение не играет роли в постановке диагноза. Проба с дексаметазоном (1 мг на ночь) указывает на наличие заболевания, если содержание кортизола на следующее утро ниже 1,8 мкг/дл, однако это исследование дает до 40% ложноположительных результатов.
По данным Национального института здравоохранения, комбинация подавляющего теста с низкой дозой дексаметазона и стимулирующего теста с кортиколиберином показал 100% диагностическую достоверность. Этот двойной тест может иметь огромную ценность для дифференциальной диагностики при псевдосиндроме Кушинга и повышенном суточном количестве свободного кортизола в моче. Также будет полезным определение концентрации кортизола в сыворотке крови и слюне в полночь.
![болезнь Кушинга - диагностика]()
После диагностики синдрома Кушинга следующим шагом будет выяснение, зависит ли гиперсекреция кортизола от кортикотропина. Хотя неопределяемый или низкий уровень кортикотропина всегда имеет надпочечниковое происхождение, низкие или нормальные показатели возможны при эктопическом синдроме Кушинга и кортикотропин-секретирующей опухоли гипофиза, для уточнения этого используют кортиколиберин-стимулирующий тест. При этом показатели кортикотропина в первом случае будут выше, хотя во многом данные остаются схожими. Затем может помочь тест с высокой дозой дексаметазона (8 мг) или кортиколиберин-стимуляция.
При синдроме эктопической секреции АКТГ не происходит подавления синтеза кортизола дексаметазоном или его увеличения при стимуляции. «Золотым стандартом» дифференциальной диагностики между гипофизарной и эктопической опухолью служит взятие проб в нижнем каменистом синусе. Это исследование должен проводить опытный нейрорадиолог, и оно не предназначено для диагностирования синдрома Кушинга.
Болезнь Кушинга необходимо дифференцировать прежде всего с синдромом эктопической секреции АКТГ — наиболее распространенным и лучше всего изученным из синдромов эктопической секреции гормонов. Чаще всего связанные с ним опухоли бывают карциномами, и прогноз неутешителен. Обычно быстро, в течение 6 мес, развиваются резко выраженная мышечная слабость, гиперпигментация, артериальная гипертензия, гипокалиемия и отеки. Предполагают, что причина гиперпигментации — эффекты меланокортинов, синтезируемых одновременно с кортикотропином.
Иногда причинами синдрома эктопической секреции АКТГ становятся доброкачественные опухоли — карциноиды или опухоли островковых клеток поджелудочной железы. Их трудно дифференцировать от гипофизарных, так как радиологические исследования турецкого седла часто дают негативные результаты или показывают микроаденомы, которые присутствуют у 20% здоровых людей (по данным аутопсии).
![болезнь Кушинга - лечение]()
Лечение болезни Кушинга
В лечении кортикотропин-секретирующей гипофизарной опухоли отдают предпочтение ее хирургическому (транссфеноидальному) удалению. У опытного хирурга положительные результаты достигают 80-90%. Если после операции у больного, не принимающего стероидные гормоны, кортизол не определяется, это превосходный признак долговременного излечения. После удачной операции наступает период временной надпочечниковой недостаточности, обычно длящийся 6-8 мес, иногда до 2 лет. В случае неудачного результата могут быть предложены повторная операция и лучевая терапия.
Если такое лечение не принесло успеха, применяют медикаментозную или хирургическую адреналэктомию. Эктопические кортикотропин-секретирующие опухоли должны быть по возможности удалены. Октреотид может ингибировать эктопическую секрецию. Митотан служит, пожалуй, наилучшим адренолитиком. Другие препараты, такие как аминоглютетимид (цитадрен), кетоконазол (низорал) или метирапон (метапирон), оказывают лишь временное воздействие. Антагонист глюкокортикоидов мифепристон (RU-486) — многообещающий препарат, но с некоторыми побочными эффектами. Одна из проблем состоит в том, что его действие нельзя отследить с помощью определения концентрации кортизола.
Мифепристон блокирует его активность, хотя в действительности количество циркулирующего кортизола может быть высоким.Читайте также: