Лечение буллезного пемфигоида. Рекомендации
Добавил пользователь Алексей Ф. Обновлено: 10.01.2026
Определение
Буллезный пемфигоид (bullous pemphigoid) – аутоиммунное заболевание кожи, вызванное продукцией аутоантител к компонентам полудесмосом (антигенам BP180 и BP230) и характеризующееся образованием субэпидермальных пузырей.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
В большинстве случаев развитие буллезного пемфигоида не связано с каким-либо провоцирующим фактором. У части больных буллезным пемфигоидом появление высыпаний обусловлено приемом лекарственных препаратов, воздействием физических факторов, вирусными инфекциями.
Лекарственными препаратами, с которыми может быть связано развитие буллезного пемфигоида, являются пеницилламин, пенициллины и цефалоспорины, каптоприл и другие ингибиторы ангиотензинпревращающего фермента; фуросемид, аспирин и другие нестероидные противовоспалительные препараты, нифедипин. Известны случаи развития буллезного пемфигоида после введения вакцины против гриппа, антистолбнячного анатоксина. Описано развитие буллезного пемфигоида после воздействия физических факторов – ультрафиолетового облучения, лучевой терапии, термических и электрических ожогов, после хирургических процедур. Предполагается, что развитию буллезного пемфигоида могут способствовать вирусные инфекции (вирусы гепатитов В и С, цитомегаловирус, вирус Эпштейна-Барр) [1–3].
Развитие буллезного пемфигоида вызвано продукцией IgG аутоантител к белкам BP180 (коллаген XVII типа) и BP230, входящих в состав полудесмосом, которые являются структурным компонентом базальной мембраны кожи.
Согласно данным Федерального статистического наблюдения заболеваемость буллезным пемфигоидом в Российской Федерации в 2014 году составила 1,1 случай на 100000 взрослого населения (в возрасте 18 лет и старше), а распространенность – 2,6 случаев на 100000 взрослого населения. Болеют в основном лица пожилого возраста. Cреди людей в возрасте старше 80 лет заболеваемость буллезным пемфигоидом достигает 15–33 случаев на 100000 соответствующего населения в год [4].
Клиническая картина
Cимптомы, течение
Поражение кожи при буллезном пемфигоиде может быть локализованным или генерализованным. Высыпания чаще локализуются на конечностях, животе, в пахово-бедренных складках, на внутренней поверхности бедер. Высыпания у больных буллезным пемфигоидом могут быть полиморфными. Заболевание обычно начинается с появления эритематозных, папулезных и/или уртикароподобных высыпаний, сопровождающихся зудом. Эти высыпания могут существовать в течение нескольких месяцев, после чего появляются пузыри. Пузыри имеют напряженную, плотную покрышку, округлую или овальную форму, серозное или серозно-геморрагическое содержимое, располагаются на эритематозном фоне или на видимо неизмененной коже. Образовавшиеся на месте пузырей эрозии, при отсутствии вторичного инфицирования, быстро эпителизируются, не склонны к периферическому росту. Симптом Никольского отрицательный. Слизистые оболочки поражаются у 10–25% больных. Заболевание характеризуется хроническим рецидивирующим течением.
Степень тяжесть буллезного пемфигоида определяется по числу появляющихся пузырных элементов. Буллезный пемфигоид определяют как тяжелый при появлении более 10 пузырей в сутки на протяжении 3-х дней подряд, как легкий – при появлении 10 или менее пузырей в сутки [5].
Диагностика
Диагностика буллезного пемфигоида основана на выявлении клинических признаков заболевания и обнаружении IgG антител к белкам компонентов базальной мембраны кожи [6]:
При гистологическом исследовании биоптата кожи со свежим пузырем выявляют субэпидермальную полость с поверхностным инфильтратом в дерме, состоящим из лимфоцитов, гистиоцитов и эозинофилов, что не всегда позволяет отличить буллезный пемфигоид от других заболеваний с субэпидермальным расположением пузыря (герпетиформный дерматит Дюринга, приобретенный буллезный эпидермолиз).
Для выявления IgG к белкам компонентам базальной мембраны кожи проводится иммуногистохимическое исследование биоптата видимо непораженной кожи больного, при котором обнаруживают линейное отложение IgG и/или C3 компонента комплемента в области базальной мембраны. При необходимости дифференциальной диагностики с приобретенным буллезным эпидермолизом проводится дополнительное иммунофлюоресцентное исследование биоптата кожи, предварительно расщепленного выдерживанием в 1М растворе хлорида натрия в течение 1 суток. Это исследование позволяет выявить отложение IgG в верхней части (покрышке) полости, образовавшейся в зоне дермо-эпидермального соединения.
Дифференциальный диагноз
Дифференцировать заболевание следует с буллезной формой герпетиформного дерматита Дюринга, экссудативной многоформной эритемой, вульгарной пузырчаткой, буллезной токсидермией, приобретенным буллезным эпидермолизом.
Лечение
Цель лечения
- достижение ремиссии.
Общие замечания по терапии
При назначении и проведении терапии больных буллезным пемфигоидом следует учитывать:
1) Ограничения к применению ряда препаратов у больных пожилого возраста.
2) Возможные сопутствующие заболевания пациента (сахарный диабет, артериальная гипертензия, ишемическая болезнь сердца, неврологические заболевания).
3) Нежелательные явления, ассоциированные с системной терапией и топической терапией.
Во время лечения системными глюкокортикостероидами необходимо проводить измерения артериального давления для контроля состояния сердечно-сосудистой системы и контроль уровня глюкозы в крови.
Во время терапии цитостатиками следует контролировать содержание гемоглобина и эритроцитов, лейкоцитов и тромбоцитов в периферической крови, показателей функций печени и почек, показатели общего анализа мочи. При проведении терапии системными глюкокортикостероидными препаратами и иммуносупрессантами также необходимо своевременно выявлять признаки инфекционных заболеваний и осложнений.
Схемы лечения
При буллезном пемфигоиде легкой степени тяжести:
- клобетазола дипропионат 0,05% 1 раз в день наружно на очаги поражения (B) [5].
Через 15 дней после достижения клинического эффекта (прекращение появления новых высыпаний и зуда, начало эпителизации эрозий) постепенно уменьшают количество наносимого топического глюкокортикостероидного препарата (D) [7].
При отсутствии клинического эффекта от терапии топическим глюкокортикостероидным препаратом в течение 1–3 недель:
- преднизолон перорально в дозе 0,5 мг на кг массы тела в сутки (С). По достижении клинического эффекта дозу преднизолона постепенно снижают до 0,1 мг на кг массы тела в сутки. Длительность терапии составляет 4–12 месяцев [6].
При буллезном пемфигоиде тяжелой степени тяжести:
- клобетазола дипропионат 0,05% (B) наружно 1 раз в день на очаги поражения [8]. Через 15 дней после достижения клинического эффекта (прекращение появления новых высыпаний и зуда, начало эпителизации эрозий) постепенно уменьшают количество наносимого топического глюкокортистероидного препарата (D) [6].
+
- преднизолон перорально 0,5–0,75 мг на кг массы тела в зависимости от тяжести состояния. При назначении в суточной дозе менее 0,5 мг на кг массы тела эффективность преднизолона недостаточна [9]. Увеличение дозы преднизолона выше 0,75 мг/кг веса не приводит к повышению эффективности терапии [10]. Постепенное снижение дозы системного кортикостероида начинают через 15 дней после достижения клинического эффекта терапии – прекращение появления новых высыпания и зуда, начала эпителизации эрозий и продолжают в течение 4–6 месяцев до поддерживающей дозы 0,1 мг/кг/сутки. Если пациент находится в состоянии клинической ремиссии в течение 3–6 месяцев, лечение можно прекратить (D) [6].
В случае рецидива доза кортикостероидного препарата повышается до первоначального уровня [8].
При необходимости уменьшения дозы системных кортикостероидов назначаются:
- плазмаферез 8 процедур в течение 4 недель в сочетании с преднизолоном перорально в суточной дозе 0,5 мг на кг массы тела (C) [9]
или
- азатиоприн 2 мг на кг массы тела в сутки в течение 3–4 недель в сочетании с преднизолоном 0,5 мг на кг массы тела в сутки (C) [11]. Назначение азатиоприна в дозе 100–150 мг перорально в сутки в сочетании с преднизолоном 1 мг на кг массы тела в сутки не приводит к повышению эффективности терапии буллезного пемфигоида по сравнению с монотерапией преднизолоном 1 мг на кг массы тела в сутки, но вызывает увеличение числа нежелательных явлений, связанных с терапией (C) [12].
| Примечание. В инструкции по медицинскому применению азатиоприна буллезный пемфигоид не включен в показания к применению препарата. |
или
- микофенолата мофетил 1000 мг 2 раза в день (2000 мг в сутки) перорально в течение 6 недель в сочетании с преднизолоном 0,5 мг на кг массы тела в сутки (C) [11];
| Примечание. В инструкции по медицинскому применению микофенолата мофетила буллезный пемфигоид не включен в показания к применению препарата. |
или
- метотрексат 5–15 мг в неделю перорально или внутримышечно, корректируя дозу в сторону повышения или понижения в зависимости от эффективности и переносимости в сочетании с клобетазола дипропионатом 2 раза в день наружно на всю поверхность тела за исключением лица в течение 3 недель с последующим постепенным снижением суточной дозы клобетазола дипропионата в течение 12 недель, затем – метотрексат 10 мг в неделю в виде монотерапии в течении 4–12 месяцев (C) [13–15].
| Примечание. В инструкции по медицинскому применению метотрексата буллезный пемфигоид не включен в показания к применению препарата. |
или
- циклофосфамид перорально 50 мг в сутки, при недостаточной эффективности – 100 мг в сутки (D) [16].
| Примечание. В инструкции по медицинскому применению циклофосфамида буллезный пемфигоид не включен в показания к применению препарата. |
Помимо назначения топических кортикостероидных препаратов проводится обработка крупных пузырей и эрозий:
- пузыри вскрывают проколом и дренируют, оставив покрышку (D) [17, 18];
- эрозивные очаги поражения обрабатывают раствором антисептиков: хлоргексидин 0,05–0,2% раствор, мирамистин, 0,01% раствор, бриллиантовый зеленый 1% спиртовой раствор (D) [19, 20].
Требования к результатам лечения
- прекращение прогрессирования заболевания;
- уменьшение зуда;
- эпителизация эрозий.
Тактика при отсутствии эффекта от лечения
В случае отсутствия эффекта от терапии системными и топическим глюкокортикостероидными препаратами в течение нескольких недель дополнительно назначаются иммуносупрессивные препараты или плазмаферез.
Профилактика
Методов профилактики не существует.
Буллезный пемфигоид
Буллезный пемфигоид – хроническое аутоиммунное заболевание кожи, поражающее в основном лиц старшего возраста. Его симптомы сходны с таковыми при пузырчатке и сводятся к образованию напряженных пузырей на кожных покровах рук, ног, а также живота; распределение патологических очагов, как правило, симметричное. Диагностика буллезного пемфигоида производится при помощи осмотра пациента, гистологического изучения тканей кожи на пораженных участках, иммунологических исследований. Лечение заболевания включает в себя иммуносупрессивную и цитотоксическую терапию с использованием глюкокортикостероидных и цитостатических средств.
МКБ-10
Общие сведения
Буллезный пемфигоид (парапемфигус, старческий герпетиформный дерматит) – хроническое рецидивирующее заболевание аутоиммунного характера, характеризующееся поражением субэпидермальных слоев кожи с развитием напряженных пузырей и других патологических изменений. В отличие от обыкновенной пузырчатки, при данном заболевании не происходит акантолиза, а формирование пузырей в эпидермисе является вторичным процессом. Впервые на это обратил внимание в 1953 году Левер, который и выделил буллезный пемфигоид в отдельную нозологическую единицу – до этого термином «пемфигус» объединяли все типы пузырчатой сыпи. Патологии подвержены в основном лица старше 60 лет, но в дерматологии описано около 100 случаев, когда буллезный пемфигоид развивался в детском или подростковом возрасте. Такие формы заболевания получили название инфантильного и подросткового буллезного пемфигоида соответственно.
Также имеются указания на взаимосвязь между этим буллезным дерматозом и некоторыми онкологическими заболеваниями, что позволяет рассматривать его как паранеопластический процесс. Описаны больные с этой патологией, развивающейся на фоне рака желудка, легких, мочевого пузыря. В некоторых случаях буллезный пемфигоид может быть спровоцирован приемом лекарственных средств (фуросемид, йодид калия, амоксициллин), травмой кожи. Встречаемость заболевания составляет около 1-13 случаев на 1 миллион населения, среди больных преобладают мужчины пожилого возраста. Риск развития буллезного пемфигоида очень сильно повышается с возрастом – подсчитано, что вероятность заболеть этой патологией в 90 лет более чем в 300 раз выше, нежели в 60.
Причины буллезного пемфигоида
Этиология буллезного пемфигоида в настоящий момент остается предметом научной дискуссии, исследования в этой области помогли сформировать несколько основных гипотез, объясняющих причины данного состояния. Наиболее широко распространено мнение, что это аутоиммунное заболевание развивается из-за наличия определенных мутаций, изменяющих главный комплекс гистосовместимости. Это отчасти подтверждается тем, что среди больных буллезным пемфигоидом повышено количество лиц, имеющих в качестве аллели второго класса ГКГС DQB1 0301. Однако на сегодняшний день не выявлено мутаций или других генетических нарушений, которые бы можно было однозначно связать с этим кожным заболеванием.
Патогенез буллезного пемфигоида изучен несколько лучше этиологии, что позволяет достоверно утверждать об аутоиммунной природе данного состояния. Основным объектом для атаки иммунной системой являются два белка эпидермиса – один из них, БП180, является трансмембранным протеином и ассоциируется в настоящий момент с коллагеном 17-го типа. Второй антиген, участвующий в развитии буллезного пемфигоида, БП230, располагается внутри цитоплазмы клеток эпидермиса и, предположительно, относится к группе плакинов. Эти оба белка являются связанными по своей функции – они участвуют в формировании полудесмосом и поддерживают упорядоченную структуру многослойного эпителия.
У всех больных буллезным пемфигоидом в плазме крови обнаруживаются антитела класса G, которые обладают способностью связываться аутоантигенами БП180 и БП230. Их появление связано с развитием в организме аутореактивных Т-лимфоцитов против вышеуказанных белков клеток эпителия. Т-лимфоциты отвечают за клеточный иммунный ответ, попутно активируя В-лимфоциты, производящие антитела. Связывание Т-лимфоцитов и антител с собственными белками кожи и слизистых оболочек активирует систему комплемента, что привлекает в патологический очаг другие иммунокомпетентные клетки, главным образом нейтрофилы и эозинофилы. У некоторых больных буллезным пемфигоидом выявлено значительное участие лаброцитов (тучных клеток) в патогенезе заболевания.
Первоначально поражаются полудесмосомы в базальном слое эпидермиса, между отростками клеток возникают многочисленные вакуоли. Их слияние между собой приводит к образованию субэпидермального пузыря, наполненного экссудатом, сверху он прикрывается неизмененным эпидермисом, у которого сохранены межклеточные связи. Однако затем он подвергается некрозу, а регенерация базального слоя приводит к покрытию дна пузыря слоем новообразованных клеток, и очаг становиться внутриэпидермальным. Таким образом, на этом этапе развития буллезного пемфигоида, он наиболее сильно напоминает обыкновенную пузырчатку, за тем исключением, что развитие пузырей произошло не по причине акантолиза, а разрушения межклеточных мостиков только в базальном слое с его последующей регенерацией.
Воспалительные процессы при буллезном пемфигоиде неодинаково выражены у разных больных, однако признаки хотя бы минимальной инфильтрации кожи лимфоцитами, нейтрофилами и эозинофилами присутствует всегда. Очаги могут располагаться периваскулярно в случае незначительного воспаления и заполнять всю толщу кожи при выраженных воспалительных процессах, иногда сопровождающих буллезный пемфигоид.
Симптомы буллезного пемфигоида
В большинстве случаев первые проявления заболевания возникают у лиц старше 60-ти лет. Первоначально, до образования пузырьков (предпузырьковая стадия), симптомы буллезного пемфигоида выражены слабо и довольно неспецифичны – больные жалуются на зуд различной интенсивности, локализующийся на коже рук и ног или нижней части живота. Иногда может наблюдаться покраснение кожи, незначительные эритематозные высыпания. Со временем на пораженных участках формируются напряженные пузыри, имеющие полусферическую форму и диаметр 1-3 сантиметра. Примерно в трети случаев буллезного пемфигоида формируются эрозии на слизистых оболочках полости рта и влагалища. «Крышка» пузырей, состоящая из эпидермиса, достаточно прочная, поэтому эти образования обладают определенной травмоустойчивостью. Содержимое пузырей при буллезном пемфигоиде имеет серозный характер, но в некоторых случаях может изменяться на геморрагическое или даже гнойное.
При вскрытии пузырей на поверхности кожи остаются эрозии красного цвета с нежной и влажной поверхностью. Восстановление эпидермиса над ними происходит достаточно быстро, следы после заживления малозначительны. Помимо пузырей при буллезном пемфигоиде часто развиваются уртикарные высыпания разных размеров и интенсивности. Из других симптомов, кроме кожного зуда и высыпаний, у больных могут наблюдаться лихорадка, потеря аппетита, похудание. Особенно часто такие проявления возникают у ослабленных и истощенных лиц, при этом буллезный пемфигоид может даже стать причиной летального исхода. Заболевание имеет длительное и хроническое течение, симптомы и кожные проявления могут ослабевать и снова активизироваться со временем. До разработки эффективных методов лечения буллезного пемфигоида было выяснено, что в 15-30% случаев может наступить самопроизвольное выздоровление.
Диагностика буллезного пемфигоида
Определение такого заболевания, как буллезный пемфигоид производится на основании данных осмотра врачом-дерматологом, иммунологических исследований и гистологического изучения тканей патологических очагов. При осмотре, в зависимости от этапа развития патологии, могут наблюдаться эритематозная сыпь, сформировавшиеся пузыри, расположенные симметрично, уртикарные высыпания различной интенсивности, заживающие эрозии, иногда покрытые коркой. Общий анализ крови примерно в половине случаев буллезного пемфигоида показывает умеренную эозинофилию, иногда лейкоцитоз. Также в периферической крови при помощи реакции иммунопреципитации можно обнаружить IgG, обладающие способностью связываться с антигенами БП180 и БП230.
Гистологические исследования при буллезном пемфигоиде включают в себя простую световую микроскопию и иммунофлуоресцентную микроскопию. При осмотре под микроскопом на различных стадиях формирования пузырей можно обнаружить эпидермальную щель, затем субэпидермальный пузырь, который превращается во внутриэпидермальный. Дерма под патологическим очагом резко отечна, лейкоцитарная инфильтрация, состоящая в основном из лимфоцитов, эозинофилов и нейтрофилов, может быть выражена по-разному. Иммунофлуоресцентная микроскопия выявляет скопление иммуноглобулинов класса G и фракций комплемента (чаще всего С3) вдоль базальной мембраны эпидермиса. При буллезном пемфигоиде эти молекулы преимущественно сконцентрированы с наружной стороны базальной мембраны. Дифференциальную диагностику следует проводить с обыкновенной пузырчаткой, многоформной экссудативной эритемой и буллезным эпидермолизом.
Лечение буллезного пемфигоида
Препаратами первой линии, используемыми для лечения буллезного пемфигоида, являются глюкокортикостероиды – преднизолон, метилпреднизолон и другие. Лечение длительное, терапию начинают с высоких дозировок стероидов, постепенно понижая дозу на протяжении 6-9-ти месяцев. Учитывая, что многие больные буллезным пемфигоидом представляют собой лица преклонного возраста, проводить полноценную терапию глюкокортикостероидами не представляется возможным из-за значительных побочных эффектов. Нередко в такой ситуации лечение производят сочетанием уменьшенной дозы стероидов внутрь и местным применением мазей на их основе.
Неплохие результаты имеет терапия буллезного пемфигоида иммуносупрессивными средствами – например, циклоспорином. Аналогично применяют цитостатические средства – метотрексат, циклофосфамид. Значительно ускорить выздоровление и повысить эффективность терапии при буллезном пемфигоиде может плазмаферез с двойной фильтрацией. Наружно, помимо мазей с глюкокортикостероидами, используют антисептики (например, анилиновые красители) для профилактики осложнений типа вторичной инфекции. Однако в любом случае лечение этого заболевания очень длительное и занимает не менее полутора лет, и даже при этом у 15-20% больных затем возникают рецидивы.
Прогноз и профилактика буллезного пемфигоида
Прогноз классического буллезного пемфигоида в большинстве случаев неопределенный. Это объясняется тем, что заболевание имеет хронический и труднопрогнозируемый характер, а большинство больных – пожилые лица, часто имеющие другие сопутствующие патологии. Ранние высокие оценки смертности от буллезного пемфигоида (от 10 до 40%%) ныне считаются несколько некорректными, поскольку при подсчете не учитывался возраст, наличие иных заболеваний и иные факторы. Детские и подростковые формы этой патологии в большинстве случаев успешно излечиваются. Лицам, страдающим от буллезного пемфигоида или успешно прошедшим лечение, следует избегать воздействия на кожу травмирующих факторов – УФО, высоких или низких температур, механических травм. Это может спровоцировать развитие рецидива заболевания.
Пемфигоид
Пемфигоид – дерматологическое заболевание неясной (предположительно аутоиммунной) этиологии с хроническим рецидивирующим течением, сходное по своим клиническим проявлениям с некоторыми формами пузырчатки. К симптомам этого состояния относят появление высыпаний на коже конечностей, живота и груди, иногда – на слизистых оболочках. Характер сыпи – напряженные пузыри различного размера (в зависимости от формы заболевания). Диагностика пемфигоида производится на основании результатов осмотра кожных покровов, биопсии кожи из пораженных очагов и гистологического изучения тканей, иммунологических исследований. Для лечения пемфигоида применяют кортикостероиды, иммуносупрессивные средства и витаминные препараты. Осуществляют местную терапию для предотвращения вторичной инфекции.
Пемфигоид (неакантолитическая пузырчатка) – хроническое кожное заболевание, которое предположительно имеет аутоиммунный характер, сопровождается развитием субэпидермальных напряженных пузырей на коже и слизистых. Формы заболевания были описаны в разное время, например, пемфигоид конъюнктивы – в 1909-м году, буллезный пемфигоид – в 1953-м году, доброкачественная форма, развивающаяся в полости рта – в 1959-м году. Дерматологами было выявлено основное отличие пемфигоида от истинной пузырчатки – отсутствие настоящего акантоза и развитие пузырей по причине вторичных иммунных процессов в дерме и эпидермисе.
В основном это состояние поражает лиц старше 50-ти лет, нередко возникает на фоне приема некоторых лекарственных средств или онкологических процессов в организме. В отдельных случаях возможно развитие пемфигоида и в более молодом возрасте, имеются примеры этого состояния у детей. Достоверно неизвестно, насколько часто данная патология встречается среди населения, особенно это касается доброкачественной формы заболевания, поскольку многие больные не обращаются к специалисту из-за малой выраженности симптомов. Иногда указываются данные в 3-30 случаев на 1 000 000 человек.
Причины пемфигоида
Отсутствие в научной среде четкой позиции в отношении причин пемфигоида приводит к разработке многочисленных гипотез о его предполагаемой этиологии. Подавляющее большинство дерматологов сходятся во мнении, что основной механизм повреждения тканей кожи при этом заболевании – аутоиммунный. Это подтверждается гистологическими, иммунологическими и биохимическими исследованиями, а также наличием положительной динамики при лечении пемфигоида иммуносупрессорами. Однако причины иммунологических нарушений, приводящих к этому состоянию, по большей части остаются неизвестными. Для некоторых форм буллезного пемфигоида выявили взаимосвязь между отдельными аллелями главного комплекса гистосовместимости (DQB1*0301) и развитием кожных проявлений.
Патогенез разных форм пемфигоида имеет множество схожих признаков, различные клинические проявления этого состояния обусловлены лишь локализацией и выраженностью воспалительных процессов. Как уже было сказано выше, заболевание имеет аутоиммунную природу и обусловлено патологической реакцией иммунной системы на собственные ткани организма. В случае пемфигоида объектом атаки иммунной системы становятся белки эпидермиса и его базальной мембраны – например, при буллезной форме заболевания это протеины БП180 и БП230. Похожий механизм развития наблюдается при рубцующемся и доброкачественном типах патологии, но конкретных аутоантигенов выявить пока не удалось. Предполагается реакция на комплекс различных белковых факторов. В качестве триггеров пемфигоида могут выступать ультрафиолетовое излучение, прием некоторых лекарственных средств, нарушения иммунитета, эндокринные расстройства и другие обстоятельства.
Начальные симптомы пемфигоида возникают при появлении в организме особого клона Т-лимфоцитов, обладающего чувствительностью к собственным тканям кожи или слизистых оболочек. Т-лимфоциты способны активировать другие звенья иммунного ответа с участием В-лимфоцитов и плазмоцитов, продуцирующих антитела (в основном класса М и G), также направленные против белков эпидермиса. В основном атаке подвергаются протеины полудесмосом – особых структур, обеспечивающих взаимодействие клеток в пределах эпидермального пласта. Их разрушение приводит к развитию основных симптомов пемфигоида – формированию сначала субэпидермальных, а затем внутриэпидермальных пузырей за счет нарушения межклеточных взаимосвязей. В развитии любой формы пемфигоида определенную роль играет и аллергический фактор – гистологические исследования выявляют значительное количество лаброцитов в очагах поражения кожи, во многих случаях симптомы заболевания ослабевают при приеме антигистаминных средств.
Классификация и симптомы пемфигоида
Практически сразу после выделения пемфигоида в отдельную нозологическую единицу заболевание было разделено на несколько клинических форм с общими этиологией и патогенезом, но разными течением и прогнозом. Причины, по которым у пациента возникает та, а не иная форма заболевания достоверно не установлены. Возможно, свою роль играет уровень реактивности организма, некоторые специалисты полагают, что причина этого лежит в различных аутоантигенах кожи или слизистых оболочек. Косвенным подтверждением последнего мнения может служить тот факт, что в дерматологической практике неизвестны случаи перехода одной формы пемфигоида в другую. Существуют следующие разновидности заболевания:
1. Буллезный пемфигоид (пемфигоид Левера, классическая неакантолитическая пузырчатка) – самая распространенная и самая тяжелая форма заболевания, чаще всего развивается у лиц старше 60-ти лет, преимущественно у мужчин. Сначала (предпузырьковая стадия) на поверхности кожи живота, груди, спины и конечностей пациентов появляются покраснение, умеренный зуд, иногда незначительные высыпания. Затем на вышеуказанных участках тела формируются напряженные пузыри размером 1-3 сантиметров, полусферической формы, заполненные серозным (изредка – геморрагическим) экссудатом. Расположение пузырей и сопутствующих им уртикарных высыпаний имеет симметричный характер относительно срединной линии тела. При тяжелом течении буллезного пемфигоида могут возникать общие симптомы (лихорадка, слабость, похудание), в отдельных случаях возможен летальный исход. Течение заболевания длительное с частыми рецидивами и обострениями.
2. Рубцующий пемфигоид (слизистосинехиальный буллезный дерматит, пузырчатка глаз) – этот тип заболевания в основном поражает слизистые оболочки, в крайне редких случаях могут возникать высыпания на коже. Патология обычно диагностируется у людей в возрасте 35-50 лет, примерно в три раза чаще возникает у женщин, нежели у мужчин. На слизистой оболочке полости рта при данном типе пемфигоида образуются пузыри размером от 5-ти миллиметров до 1,5 сантиметров, наполненные серозным содержимым. При повреждении крышки пузыря на его месте возникает эрозивная поверхность, которая, как правило, не кровоточит и не имеет тенденции к разрастанию. После заживления эрозии остаются атрофические рубцы. Свои особенности имеет рубцующий пемфигоид конъюнктивы глаза – практически сразу после появления первых признаков заболевания между конъюнктивой и слизистой оболочкой века образуются спайки. При длительном течении заболевания этих спаек становится все больше, что может привести к слепоте.
3. Доброкачественный пемфигоид – наиболее благоприятная в прогностическом плане форма заболевания. Пузыри возникают исключительно на поверхности слизистой оболочки рта, имеют размер до одного сантиметра, безболезненные. После их повреждения остаются эрозивные поверхности, которые бесследно заживают в течение 1-2-х недель. Доброкачественный пемфигоид слизистых характеризуется хроническим течением с тенденцией к самопроизвольному исчезновению симптомов. В крайне редких случаях это состояние может осложняться вторичной инфекцией.
Диагностика пемфигоида
Для определения той или иной формы пемфигоида применяют дерматологический осмотр, гистологическое исследование тканей кожи в области поражения, изучение истории болезни пациента и иммунохимические исследования. Могут потребоваться дополнительные консультации офтальмолога или стоматолога. При осмотре в зависимости от формы пемфигоида выявляется наличие пузырей на коже туловища, слизистых оболочках полости рта или конъюнктиве глаз, также могут определяться уртикарные высыпания и участки эрозированной кожи.
При гистологическом изучении обнаруживается резкий отек дермы и лимфоцитарная инфильтрация с примесью нейтрофилов и лаброцитов. В зависимости от стадии высыпаний может наблюдаться субэпидермальная щель, затем превращающаяся затем в субэпидермальный пузырек, который через некоторое время трансформируется во внутриэпидермальный пузырек за счет частичной регенерации эпителия у базальной мембраны. Иммунофлюоресценция при различных формах пемфигоида подтверждает скопление иммуноглобулинов G и М у базальной мембраны или подслизистой пластинки.
Лечение пемфигоида
Из-за невыясненной этиологии пемфигоида в дерматологии не существует специфического лечения данного состояния. Для облегчения симптомов используют общие и местные формы глюкокортикоидов. Особенно высокие дозы этих препаратов необходимы при рубцующейся форме заболевания с поражением конъюнктивы. Кроме того, в процессе терапии пемфигоида применяют иммуносупрессивные средства, цитостатические препараты и некоторые антибиотики.
Лекарственное лечение этого состояния зачастую затрудняется по причине преклонного возраста пациентов и наличия сопутствующих заболеваний, ограничивающих назначение столь серьезных препаратов с возможными побочными эффектами. Местно используют антисептические средства (хлоргексидин, анилиновые красители) для предупреждения вторичной инфекции. Лечение любой формы пемфигоида представляет собой длительный процесс, нередко занимающий многие месяцы (до полутора лет).
Прогноз и профилактика пемфигоида
Прогноз пемфингоида зависит от клинической формы патологии и выраженности симптомов заболевания. Буллезная разновидность этого состояния в некоторых случаях (особенно – при ослаблении или истощении организма) может приводить к летальному исходу, однако многие данные о высокой смертности, иногда достигающей 30-40%, не могут считаться корректными, поскольку не учитывают дополнительные факторы (возраст больных, сопутствующие патологии). Рубцующаяся форма пемфигоида опасна при развитии на конъюнктиве глаза, так как без специализированного лечения может стать причиной слепоты. В отличие от них доброкачественный пемфигоид даже при длительном хроническом течении обычно не приводит к тяжелым осложнениям. Больным с этой дерматологической патологией необходимо избегать больших доз УФО, механических повреждений кожи и ожогов.
Рубцующий пемфигоид
Рубцующий пемфигоид – аутоиммунное отслаивание участков эпидермиса с сохранением межклеточных связей у лиц пожилого возраста. Страдают преимущественно слизистые оболочки, реже наблюдается одновременное поражение кожи и слизистых, еще реже – изолированное поражение кожи. Первичным элементом является напряжённая прозрачная везикула с исходом в эрозию и рубцевание. Диагностирует рубцующий пемфигоид дерматолог на основании клинической картины, биопсии поражённого участка с обычной, иммунофлюоресцентной, иммуноэлектронной микроскопией. Применяют иммуноблоттинг и иммунопреципитацию. В лечении используют глюкокортикоиды, цитостатики, системные энзимы, витаминотерапию. Наружно назначают антисептики и противовоспалительные средства.
Рубцующий пемфигоид – хронический доброкачественный геронтологический буллёзный дерматоз слизистых и кожи без акантолиза. У патологического процесса много синонимов, но чаще всего рубцующий пемфигоид называют буллезным синехиальным дерматозом из-за того, что в клинической картине преобладают склерозирующие изменения на коже и слизистых оболочках. Особенностью рубцующего пемфигоида является возникновение булл в одном и том же месте на протяжении длительного времени, что предопределяет развитие рубцов. Если патологический процесс локализуется на конъюнктиве, результатом может стать слепота. Рубцующий пемфигоид – редкий дерматоз. Заболевание имеет гендерную окраску, женщины болеют в 2 раза чаще мужчин. Возрастные рамки – от 46 до 90 лет, однако описаны отдельные случаи возникновения патологического процесса у детей. Рубцующий пемфигоид встречается на всех материках и географических широтах, не обладает сезонностью, не имеет расовых особенностей.
В дерматологическую практику понятие «рубцующий пемфигоид» пришло вместе с термином «буллёзный пемфигоид» в 1953 году. Приоритет принадлежит американскому дерматологу В. Леверу, который выделил группу пемфигоидов из всех пузырных дерматозов, основываясь на отсутствии акантолиза и доброкачественности течения. Спустя десятилетие специалисты установили аутоиммунный характер патологического процесса, определив иммунную характеристику белков-мишеней. В настоящее время создана «животная модель» этого заболевания, осуществлено клонирование генов, что имеет огромное значение для трансплантации поражённых тканей. Актуальность рубцующего пемфигоида в дерматологии связана с необходимостью его точной и своевременной диагностики с целью профилактики серьёзных осложнений (слепота, эктропион, стриктуры пищевода и половых органов).
Причины рубцующего пемфигоида
Точная причина заболевания до сих пор остаётся неизвестной. Патогенез рубцующего пемфигоида рассматривается в качестве аутоиммунного процесса, при котором иммунные комплексы располагаются под базальной мембраной эпидермиса и обуславливают процесс рубцевания. При воздействии на кожу и слизистые эндогенных или экзогенных патологических антигенов начинается выработка антител к белкам базальной мембраны эпидермиса. К числу эндогенных факторов относят применение лекарственных препаратов, в том числе глазных капель и стоматологических паст. К наиболее вероятным экзогенным факторам, которые провоцируют возникновение рубцующего пемфигоида, причисляют эпиляцию ресниц, неудачную коррекцию прикуса брекетами и длительную чрезмерную гиперинсоляцию.
Чужеродные антигены, попавшие на кожу и слизистые или проникшие в кровь, образуют аутоиммунные комплексы, фиксирующиеся в определённом участке базальной мембраны, а именно в том месте, где в последующем образуются буллы. В 70% случаев при рубцующем пемфигоиде иммунными комплексами поражаются слизистые, значительно реже кожа и слизистые, только около 1-3% приходится на изолированное поражение кожи.
Слизистая оболочка состоит из 4-х слоёв: мембрана с базальными полудесмосомами, прозрачная зона, плотная зона и суббазальная мембрана. IgG и IgA поражают наименее прочную прозрачную зону, реагирующую на патогенное воздействие образованием булл. Именно в прозрачной зоне возникает аутоиммунный процесс, опосредованный Т-лимфоцитами, которые активируют В-лимфоциты и запускают процесс воспаления в эпидермисе и дерме. Начинается выработка провоспалительных цитокинов, в том числе и ФНО, активирующих антигенную реактивность В-лимфоцитов и разрушающих мембрану.
В базальном слое эпидермиса нарушается связь между отростками эпидермальных клеток из-за возникновения множества воспалительных вакуолей между ними. Сливаясь, вакуоли образуют пузырь между слоем с полудесмосомами и плотным слоем мембраны. Этот пузырь наполнен воспалительным экссудатом и прикрыт неизменённым эпидермисом. Со временем пузырь некротизируется, за счёт регенеративных процессов в эпидермисе его дно выстилается новыми клетками. Таким образом, пузырь превращается во внутриэпидермальную везикулу без процесса акантолиза, а только за счёт разрушения межклеточных связей с их последующей регенерацией.
Аутоиммунная реакция при рубцующем пемфигоиде постоянно стимулируется новыми иммунными комплексами, которые вырабатываются в ответ на циркулирующие в крови аутоантитела. Однако количество иммунных комплексов со временем уменьшается, и возникновение новых булл становится менее интенсивным. Одновременно Т-лимфоциты и цитокины стимулируют процессы пролиферации эпидермальных клеток, составляющих основу рубцовой ткани пемфигоида. Происходящие аутоиммунные процессы подтверждаются гистологическими исследованиями и данными РИФ, которые при развитии рубцующего пемфигоида констатируют наличие IgG в 70% биоптатов слизистой полости рта. В 1% исследуемого материала обнаруживается сочетание IgG и IgA в области базальной мембраны. После возникновения булл и их рубцевания IgG и IgA определяются в крови лишь у единичных пациентов с рубцующим пемфигоидом.
Симптомы рубцующего пемфигоида
Отличительной особенностью клинической картины патологического процесса является появление первичных элементов на слизистых полости рта и конъюнктивы. Кроме того, при рубцующем пемфигоиде поражаются слизистые оболочки носовой полости, глотки, пищевода и половых органов. У 30-50% пациентов с рубцующим пемфигоидом поражается кожа. Наиболее серьёзной является локализация булл на конъюнктиве. Патологический процесс начинается с гиперемии, отёка и болезненности конъюнктивы в сочетании со светобоязнью. Затем высыпают подконъюнктивальные пузыри размером с булавочную головку.
Буллы с плотными крышками, напряжённые, наполненные серозным или геморрагическим содержимым. Они существуют на слизистых 2-3 дня, а затем эрозируются. На их месте появляются новые пузыри, которые снова вскрываются. В результате образуются сначала нежные, а затем грубые рубцы, приводящие к сморщиванию конъюнктивы, спайкам конъюнктивального мешка, потере подвижности глазного яблока. В некоторых случаях возникает выворот века (эктропион), происходит рубцовая деформация слёзных каналов. Редко конъюнктива изъязвляется с образованием бельма.
Буллы на слизистой полости рта при рубцующем пемфигоиде не имеют столь серьёзных последствий, вызывая лишь неприятные ощущения при формировании рубцов. Типичная локализация – миндалины, язычок, мягкое нёбо, щёки. При поражении красной каймы губ возможно сужение ротового отверстия (микростомия). Пузырные элементы на слизистой пищевода чреваты развитием стриктур, которые затрудняют приём пищи, приводя к истощению. Буллы на слизистой половых органов провоцируют образование спаек, препятствующих нормальной половой жизни, приводят к уретритам. Кроме того, существует особая форма рубцующего пемфигоида – локальная, атипичная, в виде ограниченных булл на коже конечностей или волосистой части кожи головы, вызывающая болезненность, гиперемию и локальный отёк кожи. Течение рубцующего пемфигоида волнообразное, многолетнее, без существенного нарушения общего состояния.
Диагностика рубцующего пемфигоида
Клинический диагноз ставится дерматологом на основании типичной симптоматики, отрицательного симптома Никольского (отсутствие десквамации при потирании кожи), отсутствия акантолитических клеток (клеток Тцанка) в мазке-отпечатке со дна эрозии. При необходимости используют дополнительные методы исследования. Прежде всего, берут биопсию поражённого рубцующим пемфигоидом участка кожи и слизистых и применяют обычную микроскопию, которая исключает акантолиз. Гистологически отмечают лимфоцитарный воспалительный инфильтрат в подслизистом слое дермы, ангиоплазию. Иммунофлюоресцентная микроскопия подтверждает специфическое свечение эпидермиса в области базальной мембраны. Иммуноэлектронная микроскопия использует меченые золотом иммуноглобулины, фиксируя их расположение. Применяют так же иммуноблоттинг и иммунопреципитацию (IgG и IgA).
Лечение рубцующего пемфигоида
Патологический процесс плохо поддаётся терапии. Следует отметить, что рубцующий пемфигоид с локализацией на конъюнктиве лечит офтальмолог по индивидуальным схемам с применением противовоспалительных и рассасывающих средств. Основными препаратами при лечении рубцующего пемфигоида в современной дерматологической практике являются глюкокортикостероиды, которые применяют внутрь по специальным схемам, рассчитанным с учётом тяжести течения заболевания и возраста пациента, а так же наружно в составе противовоспалительных мазей, спреев, кремов, гелей.
Кроме того, используют цитостатики или сочетание гормонов и цитостатиков. Назначают противомалярийные препараты и ретиноиды. В тяжёлых случаях оправдано применение иммуносупрессантов и сульфонов в больших дозах. Показана витаминотерапия, антигистаминные препараты, биостимуляторы, рассасывающие средства. Пациентам с пониженным иммунитетом проводят переливание крови и плазмы, рекомендуют высококалорийную диету. Сформировавшиеся рубцы иссекают хирургически с последующей пластикой дефекта. При необходимости применяют антибиотикотерапию. Учитывая возраст пациентов, обязательна консультация онколога, эндокринолога, кардиолога с коррекцией сопутствующей патологии и очагов хронической инфекции.
Прогноз рубцующего пемфигоида неопределенный. У одних больных заболевание разрешается спонтанно или на фоне проводимой терапии, у других наблюдается прогрессирование патологии, несмотря на своевременные лечебные мероприятия.
Лечение буллезного пемфигоида. Рекомендации
• Местные кортикостероиды высокой фармакологической активности (например, клобетазол) считаются препаратами первой линии при среднетяжелом и тяжелом генерализованном заболевании.
• Пероральные кортикостероиды:
- Преднизон 0,5-1,0 мг/кг/день.
- Доза повышается до прекращения формирования новых пузырей.
- Доза повышается примерно на 10% каждые 2-3 недели до 15-20 мг/день.
• Вспомогательная терапия антибиотиками рекомендуется всем пациентам:
- Тетрациклин (в дозе 1-2 г/день) с ниациномидом (в дозе 1,5-2 г/день) или без него. Оба препарата (тетрациклин и ниациномид) принимаются по 500 мг в капсулах 3-4 раза в день. Ниациномид содер жит ниацин (витамин В3) и является безрецептурным препаратом.
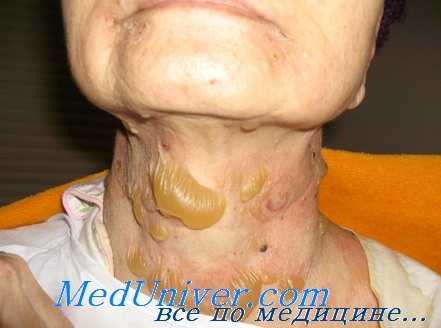
Буллезный пемфигоид
• Стероид-сберегающие препараты и вспомогательные средства для пациентов, у которых стероидамы и тетрациклин недостаточно эффективны:
- Азатиоприн в дозе 50-200 мг, доза делится на два или три приема (вспомогательный препарат выбора).
- Микофенолат мофетил в дозе 0,5-2 г/день, доза делится на два или три приема (менее гепатотоксичен, чем азатиоприн).
- Циклофосфамид в дозе 1-5 мг/кг/день.
• В случаях заболевания, не реагирующего на комбинацию стероидов и стероид-сберегающего препарата:
- Внутривенный иммуноглобулин (ВВИГ) - впечатляюще быстрый положительный эффект нивелируется очень быстро наступающим рецидивом; требуется несколько курсов введения ВВИГ.
• Консультации при буллезном пемфингоиде:
- Консультация дерматолога для назначения терапии, основанной на распространенности заболевания, а также для изменения схемы лечения при необходимости.
- Консультация диетолога для контроля постоянного веса тела пациента.
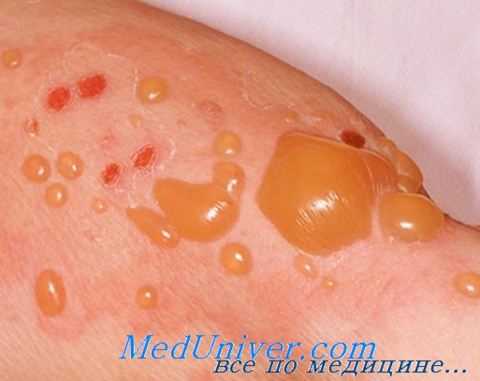
б) Консультирование врачом пациента:
• Пациентам следует избегать механического раздражения (в частности, отношения зубных протезов), прямой инсоляпии, экстремальных температур.
• Рекомендуется питание с высоким содержанием белка, низким содержанием углеводов и жиров; пациентам, которые принимают кортикостероиды, рекомендуются добавки в виде препаратов кальция и витамина Д.
• Необходимо обучить пациента методам ухода за рапой и борьбы со стрессом, разъяснить, какие физические нагрузки допустимы, а также сообщить о возможных побочных эффектах принимаемых лекарственных препаратов.
• Необходимо расспрашивать пациента о рецидивирующих высыпаниях, кожном зуде и побочных эффектах лечения.
• Следует проводить периодический осмотр больного для выявления новых очагов, поскольку это необходимо для коррекции дозы преднизона, а также для контроля лимфоаденопатии и опухолевого поражения кожи у пациентов, принимающих иммуносупрессивные препараты.
• Требуется оценка специфических показателей, изменение которых связано с приемом лекарственных препаратов (например, глюкозы и триглицеридов при приеме стероидов; общий анализ крови, тесты на функцию почек и печени при приеме азатиоприна).
в) Наблюдение пациента врачом:
• Необходимо контролировать наличие у пациента назначенного препарата, поскольку прекращение его приема может привести к рецидиву высыпаний.
• При появлении признаков рецидива необходима коррекция терапевтической схемы (например, повышение дозы стероида или добавление иммупосупрессивного препарата).
• После купирования обострения заболевания необходимо постепенное снижение дозы стероидов (как указано выше).
Читайте также:
