Лечение паралича срединного нерва. Прогноз
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Воспалительная полиневропатия — множественное поражение нервных стволов, субстратом которого выступает воспалительная реакция аутоиммунного генеза. Проявляется быстро или медленно прогрессирующими вялыми парезами с расстройством чувствительности, иногда с поражением черепных нервов, параличом дыхательной мускулатуры. Диагностика проводится с применением электрофизиологических исследований, анализа цереброспинальной жидкости, анализа крови и иммунологических исследований. Терапия патогенетическая (глюкокортикостероиды, иммуноглобулин G, плазмаферез, цитостатики) и симптоматическая (обезболивающие, антихолинэстеразные, липоевая кислота, физиотерапия).
МКБ-10
Общие сведения
Воспалительная полиневропатия — воспалительный процесс, затрагивающий сразу несколько периферических нервных стволов. Воспалительное поражение нервов имеет преимущественно аутоиммунный характер и зачастую сопровождается демиелинизацией — разрушением миелиновой оболочки нервов. Воспалительная полиневропатия включает несколько нозологий: острые и хронические воспалительные демиелинизирующие полиневропатии, сывороточную невропатию. Заболеваемость распространена среди детей и взрослых. Для воспалительных демиелинизирующих полиневропатий она составляет около 1,7 человек на 100 тыс. населения, хотя некоторые атипичные варианты встречаются гораздо реже — по некоторым данным до 2 случаев на 1 млн. населения. Распространенность сывороточной полинейропатии среди лиц, которым были введены гетерологичные сыворотки, находится на уровне 2-5%. Воспалительная полиневропатия любого типа является серьезным заболеванием с риском летального исхода или инвалидизации, поэтому поиск новых более эффективных методов ее терапии составляет одну из приоритетных задач современной неврологии и иммунологии.
Причины воспалительной полиневропатии
Этиопатогенез полиневропатий воспалительного характера до конца не ясен. Большинство исследователей склонны считать основным патогенетическим механизмом аутоиммунный процесс. В периневральных тканях наблюдаются воспалительные периваскулярные процессы, активация макрофагов, скопления мононуклеаров. В крови обнаруживаются антимиелиновые антитела, на периферических нервах выявляются комплемент и иммуноглобулины, отложения мембранолитических комплексов. Развивающееся аутоиммунное воспаление приводит к отслойке и деструкции миелина с уменьшением толщины нервного ствола почти в 2 раза. Результатом является нарушение проведения нервных импульсов, клинически выражающееся в двигательных и сенсорных расстройствах. Помимо демиелинизации в биоптатах пораженных периферических нервов морфологически определяются множественные воспалительные инфильтраты и расширение подоболочечного пространства.
Острая воспалительная демиелинизирующая полиневропатия (ОВДП)
Характеризуется острым дебютом на фоне субфебрилитета. На первый план выходят двигательные расстройства — вялый тетрапарез различной выраженности: мышечная слабость захватывает все конечности и сопровождается мышечной гипотонией и сухожильной гипорефлексией. У половины пациентов отмечается болевой синдром. С течением времени формируются гипотрофии денервированных мышц. Сфинктерные функции обычно не нарушены. Возможно поражение черепно-мозговых нервов (ЧМН), мимической мускулатуры. Нарушения чувствительности встречаются не во всех случаях. У 30% пациентов наблюдается парез дыхательных мышц с расстройством дыхательной функции, требующим ИВЛ.
Типичным примером острой воспалительной полиневропатии выступает синдром Гийена-Барре. К более редким формам относятся атипичные и симптоматические. Первые отличаются преобладанием избирательного поражения тех или иных видов нервных волокон, в соответствии с которым выделяют вегетативные, моторные, краниобульбарные, сенсорные, ОВДП. К атипичным формам относится также синдром Фишера, представляющий собой сочетание вялого тетрапареза, глазодвигательных расстройств (офтальмоплегии) и атаксии. Симптоматические варианты острой воспалительной полиневропатии могут возникать на фоне интоксикаций и инфекционных заболеваний (например, при дифтерии).
Хроническая воспалительная демиелинизирующая полиневропатия (ХВДП)
Имеет постепенное начало с симметричным развитием вялых парезов, сопровождающихся расстройствами чувствительности. В ряде случаев (около 15%) начало более острое, что позволяет некоторым клиницистам считать ХВДП вариантом течения синдрома Гийена-Барре. В типичных случаях мышечная слабость возникает вначале в ногах, затем распространяется на руки. Характерно длительное прогрессирование, занимающее более 2-х месяцев. В тяжелых случаях на пике заболевания отмечается полная обездвиженность пациента с параличом дыхательных мышц. ИВЛ требуется примерно 10% больных. В 15% случаев наблюдается поражение ЧМН (тройничного нерва, бульбарной и/или глазодвигательной групп).
Хроническая воспалительная полиневропатия может иметь несколько вариантов течения. При монофазном варианте клинические симптомы после достижения пика своего проявления частично или полностью регрессируют без дальнейших обострений или рецидивов. При прогрессирующем течении отмечается неуклонное постепенное или ступенчатое нарастание симптоматики. До 30% случаев хронической воспалительной полиневропатии имеют рецидивирующе-ремиттирующее течение, при котором рецидивы (периоды нарастания и регресса проявлений) чередуются с временной стабилизацией состояния — ремиссией.
Атипичные формы ХВДП представлены дистальным вариантом с поражением преимущественно дистальных отделов периферических нервов, асимметричным вариантом (синдром Льюиса-Самнера, мультифокальной моторной или сенсорной невропатией), фокальным вариантом с поражением отдельных нервных стволов (например, с клиникой плечевого плексита, неврита нескольких нервов одной конечности, пояснично-крестцового плексита), изолированным вариантом с избирательным вовлечением в воспалительный процесс только чувствительных или только двигательных нервов. Хроническая воспалительная полиневропатия симптоматического характера может наблюдаться при системных заболеваниях (узелковом периартериите, СКВ, болезни Шегрена, системных васкулитах), хронических инфекциях (ВИЧ, вирусном гепатите С, HTVL-инфекции), онкопатологии (гепатоцеллюлярной карциноме, аденокарциноме толстой кишки), саркоидозе легких, хроническом гломерулонефрите, эндокринной патологии (гипертиреозе, сахарном диабете).
Сывороточная невропатия
Наиболее часто развивается после вакцинации против столбняка. Дебютирует через 7-10 дней от введения вакцины с болей в плечевом поясе, повышения температуры и зудящих высыпаний в области плеча по типу крапивницы. С первых дней заболевания возникает онемение рук, затем постепенно нарастает слабость верхних конечностей, более выраженная в их проксимальных отделах. У большинства больных формируются атрофии проксимальных мышц рук и мышц плечевого пояса. В четверти случаев возникают артралгии, в трети — расстройства чувствительности в зоне иннервации подмышечного нерва. У 30% пациентов выявляется лимфаденит.
Диагностика воспалительной полиневропатии
Ключевой особенностью клинической картины воспалительной полиневропатии выступает поражение как дистальных, так и проксимальных мышечных групп конечностей, что позволяет отдифференцировать ее от полиневропатий другого генеза: токсических, дисметаболических (печеночной, уремической, диабетической нейропатии) и наследственных (болезни Рефсума, невральной амиотрофии Шарко-Мари-Тута, синдрома Дежерина-Сотта). Наличие сенсорных расстройств отличает воспалительную полиневропатию от болезней мотонейрона (БАС, первичного бокового склероза, спинальных амиотрофий) и первично-мышечных поражений (миотоний, миопатий). Внимание диагностов должна привлечь обычно наблюдаемая в клинике воспалительной полиневропатии диссоциация между значительной мышечной слабостью и негрубой атрофией мышц.
Наряду с клиническими признаками установить полиневральный тип поражения позволяет проведение электронейромиографии. Обследование включает как минимум исследование серединного, локтевого, мало- и большеберцового нервов. В пользу диагноза воспалительной полиневропатии свидетельствует обнаружение повышенного содержания белка и белково-клеточной диссоциации при исследовании цереброспинальной жидкости, полученной при люмбальной пункции. При ОВДП содержание белка достигает 5 г/л, белково-клеточная диссоциация более выражена, может наблюдаться лимфоцитоз, однако концентрация лимфоцитов обычно не превосходит 20 шт в 1 мкл. При ХВДП белково-клеточная диссоциация наблюдается в основном в период дебюта и обострения.
В остром воспалительном периоде в крови может иметь место лейкоцитоз и ускорение СОЭ. Анализ на антитела к гликозидам не обладает специфичностью и высокой чувствительностью. Однако при некоторых формах воспалительной полиневропатии (синдроме Фишера, мультифокальной полиневропатии) они могут быть показательны. В затруднительных диагностических случаях неврологи прибегают к биопсии нерва с последующей электронной микроскопией препарата, которая выявляет характерные демиелинизирующие процессы. У отдельных больных ХВДП на МРТ головного мозга определяют расположенные перивентрикулярно и субкортикально демиелинизирующие очаги, свидетельствующие о распространении процесса демиелинизации на ЦНС.
Лечение воспалительной полиневропатии
Терапия складывается из патогенетического и симптоматического лечения. Средствами первой линии патогенетической составляющей лечения выступают глюкокортикостероиды (преднизолон, метилпреднизолон), иммуноглобулин человеческий класса G и плазмаферез. Следует отметить, что в разных клинических случаях эти методы выявляют различную эффективность. Так, при типичных формах воспалительной демиелинизирующей полиневропатии хороший результат показывает кортикостероидная терапия, в атипичных случаях — лечение иммуноглобулином. В случае сывороточной невропатии дополнительно назначают антигистаминные фармпрепараты.
Плазмаферез вызывает существенное улучшение у 80% пациентов и используется в комбинации с кортикостероидами или иммуноглобулином. Однако при мультифокальной моторной невропатии (ММН) плазмаферез не оказывает эффекта, а кортикостероиды могут усугубить выраженность парезов; единственным способом терапии первой линии остается введение иммуноглобулина. Препаратами второй линии являются цитостатики (циклофосфамид, циклоспорин, азатиоприн, метотрексат). Их применение рекомендована при отсутствии желаемых результатов от терапии средствами первой линии. Циклофосфамид успешно используется при ММН.
Симптоматическая составляющая лечения может включать антихолинэстеразные фармпрепараты (галантамин, ипидакрин, неостигмин), средства снятия невропатических болей (амитриптилин, прегабалин, габапентин), препараты липоевой кислоты при чувствительных расстройствах, ИВЛ при дыхательной недостаточности. С целью уменьшения двигательного дефицита и в восстановительном периоде показаны ЛФК, массаж и физиотерапия.
Прогноз воспалительной полиневропатии
ОВДП имеют преимущественно доброкачественное течение с практически полным восстановлением в период от нескольких недель до 12 месяцев. Однако в ряде случаев развивается тяжелая форма с парезом дыхательной мускулатуры и риском смертельного исхода. Летальность составляет около 5%, случаи стойкой резидуальной симптоматики — до 15%. При ХВДП в условиях адекватного лечения стабилизация состояния достигается у 70% пациентов, полное выздоровление — у 10-15%. Остальные 10-15% случаев отличаются слабо поддающимся терапии неуклонным прогрессированием или ремиттирующим течением. Сывороточная невропатия при своевременно начатом лечении, как правило, имеет благоприятный для выздоровления прогноз.
Невропатия срединного нерва
Невропатия срединного нерва — поражение n. medianus на любом его участке, приводящее к болям и отечности кисти, расстройству чувствительности ее ладонной поверхности и первых 3,5 пальцев, нарушению сгибания этих пальцев и противопоставления большого пальца. Диагностика проводится неврологом по результатам неврологического осмотра и электронейромиографии; дополнительно при помощи рентгенографии, УЗИ и томографии исследуют костно-мышечные структуры. В лечение включают обезболивающие, противовоспалительные, нейрометаболические, сосудистые фармпрепараты, ЛФК, физиолечение, массаж. По показаниям проводятся хирургические вмешательства.
Невропатия срединного нерва встречается достаточно часто. Основной контингент заболевших — лица молодого и среднего возраста. Наиболее распространенные места поражения срединного нерва соответствуют зонам его наибольшей уязвимости — анатомическим туннелям, в которых возможно сдавление (компрессия) ствола нерва с развитием т. н. туннельного синдрома. Самым часто встречающимся туннельным синдромом n. medianus является синдром запястного канала — сдавление нерва при его переходе на кисть. Средняя заболеваемость в популяции составляет 2-3%.
Вторым по распространенности местом поражения срединного нерва выступает его участок в верхней части предплечья, идущий между мышечными пучками круглого пронатора. Такая невропатия носит название «синдром круглого пронатора». В нижней трети плеча n. medianus может быть сдавлен аномальным отростком плечевой кости или связкой Струзера. Его поражение в этом месте носит название синдром ленты Струзера, или синдром супракондилярного отростка плеча. В литературе также можно встретить синонимичное название — синдром Кулона-Лорда-Бедосье, включающее имена соавторов, впервые описавших этот синдром в 1963 г.
Анатомия срединного нерва
N. medianus формируется при соединении пучков плечевого сплетения, которые, в свою очередь, начинаются от спинномозговых корешков С5–Th1. После прохождения подмышечной зоны идет рядом с плечевой артерией вдоль медиального края плечевой кости. В нижней трети плеча уходит глубже артерии и проходит под связкой Струзера, при выходе на предплечье идет в толще круглого пронатора. Затем проходит между мышцами-сгибателями пальцев. На плече срединный нерв не дает ветвей, к локтевому суставу от него отходят сенсорные ветви. На предплечье n. medianus иннервирует практически все мышцы передней группы.
С предплечья на кисть n. medianus переходит через карпальный (запястный канал). На кисти он иннервирует мышцы противопоставляющую и отводящую большой палец, частично мышцу, сгибающую большой палец, червеобразные мышцы. Сенсорные ветви n. medianus иннервируют лучезапястный сустав, кожу ладонной поверхности радиальной половины кисти и первых 3,5 пальцев.
Причины невропатии срединного нерва
Невропатия срединного нерва может развиться вследствие травмы нерва: его ушиба, частичного разрыва волокон при резанных, рваных, колотых, огнестрельных ранах или повреждении отломками костей при переломах плеча и предплечья, внутрисуставных переломах в локтевом или лучезапястном суставах. Причиной поражения n. medianus могут быть вывихи или воспалительные изменения (артроз, артрит, бурсит) указанных суставов. Компрессия срединного нерва в любом его отрезке возможна при развитии опухолей (липом, остеом, гигром, гемангиом) или формировании посттравматических гематом. Невропатия может развиваться вследствие эндокринной дисфункции (при сахарном диабете, акромегалии, гипотиреозе), при заболеваниях, влекущих за собой изменения в связках, сухожилиях и костных тканях (подагре, ревматизме).
Развитие туннельного синдрома обусловлено компрессией ствола срединного нерва в анатомическом туннеле и нарушением его кровоснабжения вследствие сопутствующего сдавления питающих нерв сосудов. В связи с этим туннельный синдром также носит название компрессионно-ишемического. Наиболее часто невропатия срединного нерва такого генеза развивается в связи с профессиональной деятельностью. Например, синдромом запястного канала страдают маляры, штукатуры, плотники, упаковщики; синдром круглого пронатора наблюдается у гитаристов, флейтистов, пианистов, у кормящих женщин, которые длительно держат спящего ребенка на руке в положении, когда его голова находится на предплечье матери. Причиной туннельного синдрома может выступать изменение анатомических структур, образующих туннель, что отмечается при подвывихах, повреждении сухожилий, деформирующем остеоартрозе, ревматическом заболевании околосуставных тканей. В редких случаях (менее 1% во всей популяции) компрессия обусловлена наличием аномального отростка плечевой кости.
Симптомы невропатии срединного нерва
Невропатия срединного нерва характеризуется выраженным болевым синдромом. Боль захватывает медиальную поверхность предплечья, кисть и 1-3-й пальцы. Часто она имеет жгучий каузалгический характер. Как правило, боли сопровождаются интенсивными вегетативно-трофическими нарушениями, что проявляется отечностью, жаром и покраснением или похолоданием и бледностью запястья, радиальной половины ладони и 1-3-го пальцев.
Наиболее заметными симптомами двигательных нарушений являются невозможность собрать пальцы в кулак, противопоставить большой палец, согнуть 1-й и 2-й пальцы кисти. Затруднено сгибание 3-го пальца. При сгибании кисти наблюдается ее отклонение в локтевую сторону. Патогномоничным симптомом выступает атрофия мышц тенора. Большой палец не противопоставляется, а становиться в один ряд с остальными и рука приобретает схожесть с обезьяньей лапой.
Сенсорные нарушения проявляются онемением и гипестезией в зоне иннервации срединного нерва, т. е. кожи лучевой половины ладони, ладонной поверхности и тыла концевых фаланг 3,5 пальцев. Если нерв поражен выше запястного канала, то чувствительность ладони обычно сохранена, т. к. ее иннервация осуществляется ветвью, отходящей от срединного нерва до его входа в канал.
Диагностика невропатии срединного нерва
В классическом варианте невропатия срединного нерва может быть диагностирована неврологом в ходе тщательного неврологического осмотра. Для выявления двигательной недостаточность пациента просят выполнить ряд тестов: сжать все пальцы в кулак (1-й и 2-й пальцы не сгибаются); поскрести по поверхности стола ногтем указательного пальца; растягивать лист бумаги, взяв его лишь первыми двумя пальцами каждой руки; вращать большими пальцами; соединить кончики большого пальца и мизинца.
При туннельных синдромах определяется симптом Тиннеля — болезненность по ходу нерва при постукивании в месте компрессии. С его помощью можно диагностировать место поражения n. medianus. При синдроме круглого пронатора симптом Тиннеля определяется при постукивании в районе табакерки пронатора (верхняя треть внутренней поверхности предплечья), при синдроме запястного канала — при постукивании по радиальному краю внутренней поверхности запястья. При синдроме супракондилярного отростка боль возникает, когда пациент одновременно со сгибанием пальцев разгибает и пронирует предплечье.
Уточнить топику поражения и отдифференцировать невропатию n. medianus от плечевого плексита, вертеброгенных синдромов (радикулита, грыжи диска, спондилоартроза, остеохондроза, шейного спондилеза), полиневропатии помогает электронейромиография. С целью оценки состояния костных структур и суставов проводится рентгенография костей, МРТ, УЗИ или КТ суставов. При синдроме супракондилярного отростка при рентгенографии плечевой кости выявляется «шпора», или костный отросток. В зависимости от этиологии невропатии в диагностике принимают участие травматолог, ортопед, эндокринолог. По показаниям проводятся исследование крови на РФ и С-реактивный белок, анализ уровня сахара крови, гормональные исследования.
Лечение невропатии срединного нерва
В зависимости от того, какой генез имеет нейропатия срединного нерва, ее лечением, наряду со специалистами в области неврологии, занимаются врачи смежных медицинских направлений: травматологии-ортопедии, эндокринологии, хирургии. Первоочередным является устранение этиологического фактора: дренирование гематомы, удаление опухоли, вправление вывиха, лечение артрита, коррекция эндокринных расстройств, создание покоя в зоне поражения нерва.
Параллельно осуществляется противовоспалительная и противоболевая терапия НПВП (ортофен, нимесулид, наклофен, диклофенак), а в более тяжелых случаях глюкокортикоидами (дипроспаном, преднизолоном). При интенсивном болевом синдроме проводят лечебные блокады карпального канала — в область поражения нерва вводят комбинацию лидокаин+гидрокортизон. Эффективным обезболивающим средством выступает фонофорез с димексидом, электрофорез. Обязательным компонентом комплексной терапии являются фармпрепараты, улучшающие питание нерва: нейрометаболиты (витамины В1 и В6, неостигмин, ипидакрин) и сосудистые средства (ксантинола никотинат, никотиновая к-та). В восстановительном периоде применяют ЛФК, массаж пораженной руки, электромиостимуляцию, грязелечение, озокерит.
При отсутствии эффекта от консервативной терапии, особенно при травматическом повреждении нерва, невропатия срединного нерва является показанием к хирургическому вмешательству. В зависимости от ситуации применяется шов нерва, невролиз с временной имплантацией электростимулятора, пластика нерва.
Невропатия лучевого нерва
Невропатия лучевого нерва — патология n. radialis на любом его участке, имеющая различный генез (метаболическая, компрессионная, посттравматическая, ишемическая). Клинически проявляется симптомом «висячей кисти», обусловленным невозможностью разогнуть кисть и пальцы; нарушением чувствительности задней поверхности плеча, предплечья и тыла 3,5 первых пальцев; затруднением отведения большого пальца; выпадением разгибательного локтевого и карпорадиального рефлексов. Диагностируется преимущественно по данным неврологического осмотра, вспомогательными являются: ЭМГ, ЭНГ, рентгенография и КТ. Лечебный алгоритм определяется этиологией поражения, включает этиопатогенетическую, метаболическую, сосудистую, реабилитационную терапию.
Невропатия лучевого нерва является самой распространенной периферической мононевропатией, для ее возникновения иногда достаточно просто неправильно положить руку во время крепкого сна. Развитие лучевой невропатии зачастую является вторичным и связано с мышечными перегрузками и травмами, что делает данную патологию актуальной как для специалистов в области неврологии, так и для травматологов, ортопедов, спортивных медиков. Топика поражения n. radialis сводится к трем основным уровням: в области подмышечной впадины, на уровне средней 1/3 плеча и в районе локтевого сустава. Особенности расположения лучевого нерва на этих уровнях будут описаны ниже.
Анатомия лучевого нерва
Лучевой нерв берет свое начало от плечевого сплетения (C5-C8, Th1). Затем он проходит по задней стенке подмышки, у нижнего края которой плотно прилегает к месту пересечения широчайшей мышцы спины и сухожилия длинной головки трицепса плеча. На этом уровне расположенно первое место потенциальной компрессии n. radialis. Далее нерв проходит в т. н. «спиральном желобе» — борозде, находящейся на плечевой кости. Эта борозда и головки мышцы-трицепса образуют плечелучевой (спиральный) канал, проходя в котором, лучевой нерв огибает плечевую кость по спирали. Плечелучевой канал — второе место возможного поражения нерва. Покинув канал, лучевой нерв следует к наружной поверхности локтевого сустава, где он разделяется на глубокую и поверхностную ветви. Область локтя — третье место повышенной уязвимости n. radialis.
Лучевой нерв и его двигательные ветви иннервируют мышцы, отвечающие за разгибание предплечья и кисти, отведение большого пальца, разгибание проксимальных фаланг и супинацию кисти (ее разворот ладонью кверху). Сенсорные ветви обеспечивают чувствительную иннервацию капсулы локтевого сустава, задней поверхности плеча, тыльной стороны предплечья, тыльной поверхности радиального края кисти и первых 3,5 пальцев (кроме их дистальных фаланг).
Причины невропатии лучевого нерва
Наиболее часто наблюдается невропатия лучевого нерва обусловленная его компрессией. Зачастую к неврологу обращаются пациенты, у которых сдавление n. radialis произошло во сне из-за неправильного положения руки. Подобный «сонный паралич» может случиться у страдающих алкоголизмом или наркоманией, у здоровых лиц, уснувших в состоянии острой алкогольной интоксикации, у людей, крепко заснувших после тяжелой работы или недосыпания. К сдавлению лучевого нерва с последующим развитием невропатии может приводить наложение на плечо жгута для остановки кровотечения, наличие в месте прохождения нерва липомы или фибромы, многократное и длительное резкое сгибание в локте во время бега, дирижирования или ручного труда. Компрессия нерва в подмышечной впадине наблюдается при использовании костылей (т. н. «костыльный паралич»), сдавление на уровне запястья — при ношении наручников (т. н. «арестантский паралич»).
Невропатия, связанная с травматическим повреждением нерва, возможна при переломе плечевой кости, травмах суставов руки, вывихе предплечья, изолированном переломе головки лучевой кости. Другими факторами развития лучевой невропатии являются: бурсит, синовит и посттравматический артроз локтевого сустава, ревматоидный артрит, эпикондилит локтевого сустава. В редких случаях причиной невропатии выступают инфекционные заболевания (сыпной тиф, грипп и др.) или интоксикации (отравление суррогатами алкоголя, свинцом и пр.).
Симптомы невропатии лучевого нерва
Поражение n. radialis в подмышечной впадине манифестирует нарушением разгибания предплечья, кисти и проксимальных фаланг пальцев, невозможностью отвести большой палец в сторону. Характерна «висячая» или «падающая» кисть — при вытягивании руки вперед кисть на стороне поражения не принимает горизонтального положения, а свисает вниз. При этом большой палец прижат к указательному. Супинация предплечья и кисти, сгибание в локте — ослаблены. Выпадает разгибательный локтевой рефлекс, снижается карпорадиальный. Пациенты жалуются на некоторое онемение или парестезии в области тыла I, II и частично III пальцев. Неврологический осмотр выявляет гипестезию задней поверхности плеча, тыла предплечья и первых 3,5 пальцев при сохранности сенсорного восприятия их дистальных фаланг. Возможна гипотрофия задней группы мышц плеча и предплечья.
Невропатия лучевого нерва на уровне средней 1/3 плеча (в спиральном канале) отличается от вышеуказанной клинической картины сохранностью разгибания в локтевом суставе, наличием разгибательного локтевого рефлекса и нормальной кожной чувствительностью задней поверхности плеча.
Невропатия лучевого нерва на уровне нижней 1/3 плеча, локтевого сустава и верхней 1/3 предплечья зачастую характеризуется усилением болей и парестезий на тыле кисти при работе, связанной со сгибанием руки в локте. Патологические симптомы наблюдаются преимущественно на кисти. Возможна полная сохранность чувствительности на предплечье.
Лучевая невропатия на уровне запястья включает 2 основных синдрома: синдром Турнера и радиальный туннельный синдром. Первый наблюдается при переломе нижнего конца луча, второй — при компрессии поверхностной ветви n. radialis в районе анатомической табакерки. Характерно онемение тыла кисти и пальцев, жгучая боль на тыле большого пальца, которая может иррадиировать в предплечье и даже плечо. Выявляемые при осмотре сенсорные нарушения обычно не выходят за пределы I пальца.
Диагностика
Основополагающим методом диагностики невропатии n. radialis является неврологический осмотр, а именно исследование сенсорной сферы и проведение специальных функциональных проб, направленных на оценку работоспособности и силы мышц, иннервируемых лучевым нервом. В ходе осмотра невролог может попросить пациента вытянуть руки вперед и удерживать кисти в горизонтальном положении (выявляется свисающая кисть на стороне поражения); опустить руки вдоль туловища и повернуть кисти ладонями вперед (выявляется нарушение супинации); отвести большой палец; сопоставив ладони кистей, развести пальцы в стороны (на стороне поражения пальцы сгибаются и скользят вниз по здоровой ладони).
Функциональные пробы и исследование чувствительности позволяют дифференцировать лучевую невропатию от невропатии локтевого нерва и невропатии серединного нерва. В некоторых случаях невропатия лучевого нерва напоминает корешковый синдром уровня CVII. Следует учитывать, что последний сопровождается также расстройством сгибания кисти и приведения плеча; характерными болями корешкового типа, усиливающимися при чихании и движениях головой.
Установить топику поражения лучевого нерва позволяет электромиография, выявляющая снижение амплитуды мышечных потенциалов действия, и электронейрография, информирующая о замедлении проведения нервного импульса по нерву. Немаловажное диагностическое значение имеет определение характера (компрессионная, посттравматическая, ишемическая, токсическая и т. д.) и причины нейропатии. С этой целью возможно проведение консультации ортопеда, травматолога, эндокринолога, рентгенографии плеча, костей предплечья и кисти, КТ суставов, биохимического анализа крови, анализа крови на сахар и пр. обследований.
Лечение невропатии лучевого нерва
Основными направлениями в лечении лучевой невропатии являются: устранение этиопатогенетических факторов развития патологии, поддерживающая метаболическая и сосудистая терапия нерва, восстановление функции и силы пострадавших мышц. При любом генезе заболевания невропатия лучевого нерва требует комплексного подхода в лечении.
По показаниям этиопатогенетическая терапия может заключаться в проведении антибиотикотерапии, противовоспалительного (кеторолак, диклофенак, ибупрофен, УВЧ, магнитотерапия) и противоотечного (гидрокортизон, дипроспан) лечения, детоксикации путем капельного введения растворов натрия хлорида и глюкозы, компенсации эндокринных нарушений, вправлении вывиха, репозиция костей при переломе, наложении фиксирующей повязки и т. п. Невропатия травматического генеза часто нуждается в хирургическом лечении: осуществлении невролиза, пластики нерва.
С целью скорейшего восстановления нерва используются метаболические (гемодиализат крови телят, вит В1, вит В6, тиоктовая к-та) и вазоактивные (пентоксифиллин, никотиновая к-та) препараты. Для реабилитации иннервируемых им мышц назначают неостигмин, массаж, ЛФК, электромиостимуляцию.
Лечение паралича срединного нерва. Прогноз
Паралич срединного нерва может возникать в связи с открытыми повреждениями, с переломами нижней трети плеча, с переломами предплечья и дистального конца лучевой кости, а также в связи с вывихом полулунной кости.
Срединный нерв является важнейшим нервом кисти как с точки зрения чувствительной, так и двигательной функции. При параличе его больной не может пользоваться кистью. Кисть принимает положение так называемой «кисти обезьяны», то есть пальцы находятся в положении тыльного сгибания, а большой палец при этом не противопоставляется.
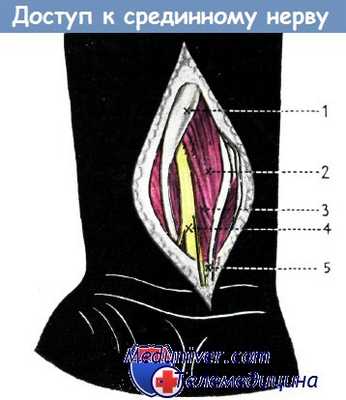
Отыскание срединного нерва в нижней трети предплечья. На коже производится дугообразный разрез. Сухожилие длинной ладонной мышцы оттягивается в локтевом направлении.
Срединный нерв располагается между сухожилиями лучевого сгибателя кисти и поверхностным сгибателем пальцев.
1. Лучевой сгибатель кисти,
2—3. поверхностный сгибатель пальцев,
4. срединный нерв,
5. сухожилие длинной ладонной мышцы
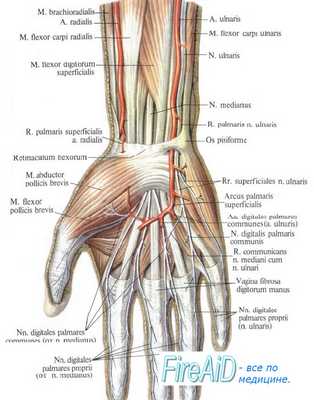
Срединный нерв иннервирует следующие мышцы предплечья: круглый пронатор, лучевой сгибатель кисти, длинную ладонную мышцу, поверхностный сгибатель пальцев, глубокий сгибатель II и III пальца, длинный сгибатель большого пальца и квадратный пронатор. Аутохтонные мышцы кисти, иннер-вируемые срединным нервом: короткая отводящая и противопоставляющая мышцы большого пальца и поверхностная головка короткого сгибателя большого пальца.

В случае повреждения срединного нерва в проксимальном отделе его кисть частично сгибается при помощи локтевого сгибателя кисти, иннервированного локтевым нервом, но при этом отклоняется в локтевую сторону. Повреждение срединного нерва на уровне локтя или более проксимально сопровождается выпадением функции сгибания в средних и концевых суставах I, II и III пальцев.
При положении кисти на горизонтальной поверхности стола вниз ладонью движение царапания указательным пальцем не может быть выполнено. Ввиду частоты аномалий сгибателей кисти симптомы выпадения функции срединного нерва могут отличаться от вышеизложенных, однако потеря способности сгибания указательного пальца отмечается во всех случаях. Сгибание концевой фаланги большого пальца также не осуществляется.

Основные фаланги III, IV и V пальцев сгибаются межкостными мышцами, иннервируемыми локтевым нервом, а концевые фаланги IV и V пальцев сгибаются неповрежденным глубоким сгибателем их. Паралич мышц возвышения большого пальца сопровождается атрофией возвышения. Противопоставление и отведение большого пальца не выполняются. Сжатие кисти в кулак неосуществимо. Повреждение двигательной ветви срединного нерва в пределах тенара сопровождается выпадением функции отведения и противопоставления большого пальца. Разновидности чувствительности показаны на рисунке.
Ствол срединного нерва отыскивается в проксимальной трети предплечья. После перерезки lacertus fibrosus круглый пронатор и лучевой сгибатель кисти оттесняются крючками и нерв обнаруживается на месте своего выхода из-под поверхностного сгибателя пальцев. Ветви, идущие к круглому пронатору и лучевому сгибателю кисти, должны быть сохранены. В пределах плеча срединный нерв боковых ветвей не отдает. На уровне запястья нерв проходит рядом с длинной ладонной мышцей, причем радиально от нее.
Он переходит на ладонь под волярной карпальной связкой. Удлинение нерва наиболее просто достигается при перемещении его поверх круглого пронатора, при этом необходимо помнить о сохранении его боковых ветвей.
Прогноз шва срединного нерва является благоприятным в отношении восстановления чувствительности и функции длинных сгибателей. Все-таки аутохтонные мышцы тенара восстанавливаются крайне редко, за исключением тех случаев, когда повреждение локализуется в области запястья и пострадавший является молодым. Большинство каузалгий, наступающих после повреждения периферических нервов, в 5% случаев имеют в своей основе повреждения срединного нерва.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нейропатия срединного нерва

Невропатия (нейропатия) или неврит срединного нерва кисти руки и локтевого сустава возникает как болевой симптом из-за разных причин, требует тщательного лечения, иногда для выздоровления не обойтись без операции.
При появлении неприятных ощущений в области кисти-предплечья-плеча, необходимо обратиться к врачу. Позднее обращение повышает вероятность необходимости в операции невролиз срединного нерва в запястном канале.
Нервный пучок, отвечающий за подвижность и чувствительность половины ладони, проходит от плеча, через предплечье к ладони. На пути имеет три места, называемых туннелями, в которых типично происходит повреждение или пережатие нервных волокон. Такое явление приводит к ощущению острой боли – невралгии из-за сдавливания, и постановке диагноза посттравматический неврит срединного нерва.
Причины
Вызвать неприятные ощущения и опасные последствия может не только травма или болезнь. Патологию провоцирует работа в неудобной позе для руки, приводящая к развитию туннельного синдрома.
Поражение руки, плохая подвижность или нарушения чувствительности кисти, заставляют подозревать нейропатию срединного нерва верхних конечностей. Аномальное состояние возникает вследствие массы причин.
Типичными поводами считаются:
- Сдавливание пучка в узком канале между мышцами предплечья и кисти. Это провоцирует болезненные ощущения не только в запястье, но и в коже кисти, I-IV пальцев.
- Токсическое поражение. Вызывается регулярным употреблением алкоголя, наркотических веществ, химической интоксикацией.

- Реже – длительным приемом нейротоксичных медикаментов. Нервная ткань постепенно разрушается, переставая выполнять свои функции.
- Травма руки с повреждением изолированно рассматриваемого пучка, приводит к развитию посттравматической мононевропатии (нейропатии) срединного нерва. При этом мягкие ткани, мышцы и связки могут травмироваться глубоко и обширно. У ряда таких пациентов проблема решаема, в том числе хирургическим путем. Однако бывает, что нервные волокна восстановить до начального состояния невозможно.
- Сахарный диабет. В условиях чрезмерно высокого уровня глюкозы крови, нервные волокна теряют способность работать. В них происходят процессы необратимой дегенерации.
Не исключено, что туннельная нейропатия срединного нерва на руке сопутствует воспалению, как лечить которое может подсказать только врач. Например – полиартрит, когда воспаляются мелкие суставы между предплечьем и кистью.
Вторичные причины
Кроме перечисленных выше основных причин, спровоцировать проблему могут и некоторые заболевания, патологические процессы:
- подагра;
- бурсит;
- опухоли различного типа;
- переломы костей руки;
- проблемы с работой эндокринной системы;
- артрит, артроз;
- гиперпродукция коллоидных тканей после операции на руке;
- открытые травмы с повреждением непосредственно волокон пучка;
- вывихи и переломы запястья, предплечья, плеча.
Проще говоря, нейропатия срединного нерва, возникает вследствие физического повреждения верхней конечности (вывих, травма), химического воздействия (соли тяжелых металлов и др.), сопутствующей патологии (сахарный диабет, артрит и т.д.). Как и при подобной патологии другой локализации
Курс лечения физиотерапией при повреждении запястья или поражении срединного нерва кисти руки, в обязательном порядке предусматривает установление и устранения причины, основной патологии. С ее учетом подбирается наиболее действенная терапия.
Симптомы
Наиболее распространенным нарушением считается компрессионная (невропатия) нейропатия срединного нерва верхних конечностей, вследствие растяжения и отека мышц, между которыми проходит пучок. Нужно помнить, что срединный нерв длинный, идет от плеча. И повреждаться может на высоком уровне.
Выраженность и динамика клинических проявлений зависят от повреждающего фактора. Травмы и сдавления, как при карпальном синдроме, вызывают острые нарушения иннервации руки. А, скажем, сахарный диабет, характеризуется постепенным угасанием функции нерва.
Для мононейропатии срединного нерва характерно:
- снижение чувствительности кожи половины ладони, от большого пальца до безымянного;
- тянущая боль в области кисти;
- ощущение жжения там же;
- пальцы перестают сгибаться;
- снижается схватывающая сила;
- мышцы со временем атрофируются.
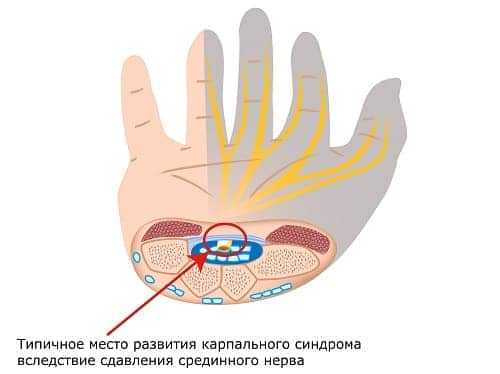
Через туннель запястья проходят только те веточки, которые обеспечивают чувствительность тыльной стороны кисти. Поэтому чувствительность кожи ладонной поверхности нарушается редко.
Сенсорная нейропатия концевой ветви левого или правого срединного нерва характерна для начальных стадий патологии, когда страдают только чувствительные веточки. От неприятных ощущений в кисти, люди даже могут просыпаться ночью. Рука немеет, жжет, покалывает. Симптомы ослабевают после встряхивания кистью, но если ее согнуть или разогнуть – возвращаются и усиливаются.
Появление двигательных нарушений, которым предваряли сенсорные, указывает на прогрессирование патологии. В случае травм, когда повреждается толстый пучок (переломы плеча, предплечья), расстройства чувствительности и подвижности возникают одновременно.
Особое внимание состоянию рук стоит уделять людям, которые в своей работе основную деятельность осуществляют именно кистью. Также от туннельного синдрома часто страдают любители компьютерных и видеоигр.
Постановка диагноза на первом этапе опирается на жалобы пациента (боль, покалывание, слабость мышц и т.д.). Затем следует инструментальное обследование, призванное найти причину расстройств и установить тяжесть поражения нервных волокон, окончаний.
Читайте также:
- Нежелательное явление лечения с поражением слуха
- Классификация хронического гастрита в таблице
- Закрытие культи двенадцатиперстной кишки. Оценка двенадцатиперстной кишки.
- Механизмы развития тринитротолуоловой катаракты. Патогенез ТНТ-катаракты
- Составная одонтома и цементома. Смешанная аденома и нейрофиброма полости рта
