Лучевая диагностика карциноида (карциноидной опухоли) желудочно-кишечного тракта
Добавил пользователь Алексей Ф. Обновлено: 31.01.2026
а) Определение:
• Хорошо дифференцированная нейроэндокринная опухоль, происходящая из пищеварительного тракта:
о Или, реже, из легких или мочеполовой системы
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Солитарное объемное образование в дистальных отделах подвздошной кишки, накапливающее контраст, с наличием метастазов в брыжейке
• Локализация:
о ЖКТ (55%), легкие и бронхи (30%), органы мочеполовой системы и другие (15%)
о Карциноидные опухоли ЖКТ: тонкая кишка (45%), прямая кишка (20%), червеобразный отросток (16%), ободочная кишка (11 %), желудок (7%)
о Карциноидные опухоли двенадцатиперстной кишки наряду с опухолями поджелудочной железы классифицируются как нейроэндокринные
• Другие общие признаки:
• Карцинодные опухоли желудка связаны с постоянной стимуляцией, обусловленной высоким уровнем гастрина в сыворотке крови:
о Гастринома (синдром Золлингера-Эллисона или МЭН-1)
о Пернициозная анемия или атрофический гастрит
о Карциноидные опухоли желудка часто множественные
• Карциноид средних отделов пищеварительной трубки (тощей и подвздошной кишки):
о В настоящее время более распространен, чем аденокарцинома тонкой кишки
о В 75% является солитарным
о В 90% возникает в подвздошной кишке в пределах 60 см от илеоцекального клапана
• Карциноид червеобразного отростка:
о Самая частая опухоль аппендикса
о Обычно обнаруживается случайно при аппендэктомии
• Карциноид колоректальной области:
о Протекает бессимптомно, пока не достигнет больших размеров
о Редко обусловливает карциноидный синдром
• Ключевые моменты:
о Карциноидный синдром:
- Совокупность симптомов (приливы, диарея, астма, боль, правосторонняя сердечная недостаточность)
- Часто верный диагноз не устанавливается в течение нескольких лет
- Метастазы в печени, обычно из опухоли тонкой кишки
о Симптоматика обусловлена циркуляцией в системном кровотоке гормональных факторов, продуцируемых карциноидом:
- Серотонин, гистамин, допамин, соматостатин
- Вазоактивный интестинальный полипептид, субстанция Р
2. Рентгенография при карциноиде (карциноидной опухоли):
• Рентгеноскопия тонкой кишки или энтероклизма:
о Инфильтрация брыжейки: перегиб петель тонкой кишки под углом с их деформацией, фиксацией и ретракцией
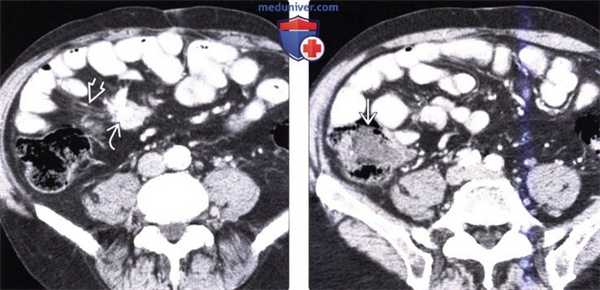
(Слева) На аксиальной КТ с контрастным усилением у мужчины 65 лет с жалобами на боль в животе визуализируется объемное образование в брыжейке с наличием кальцинатов в центре, видны также переполненные кровью брыжеечные сосуды. В правом нижнем квадранте также определяется стягивание брыжейки с деформацией кишечника.
(Справа) На КТ, полученной в венозную фазу контрастного усиления, визуализируется подозрительное объемное образование в илеоцекальной области, которое, как подтвердилось при хирургическом вмешательстве, является карциноидной опухолью. Обычно метастазы в брыжейке более очевидны на КТ по сравнению с первичной опухолью, особенно в венозную фазу контрастного усиления.
3. КТ при карциноиде (карциноидной опухоли):
• Подслизистые опухоли:
о Солитарные или множественные, четко отграниченные, накапливающие контраст:
- 80-95% карциноидных опухолей-гиперваскулярные
о Объемное образование в стенке, усиливающееся при контрастировании, лучше визуализируется при дополнительном приеме воды в качестве контрастного вещества
о Первичную опухоль выявить сложнее, чем вторичные очаги
• Распространение опухоли тонкой кишки в брыжейку:
о Объемное образование в брыжейке неоднородной структуры, возникающее вследствие прямой инвазии или метастатического поражения лимфоузлов
о Вплоть до 70% случаев в образовании брыжейки обнаруживаются кальцинаты
о Возможна также деформация, фиксация, ретракция петель тонкой кишки:
- Обусловленная фиброзом брыжейки и десмопластической реакцией
- Десмопластическая реакция проявляется пальцевидными выпячиваниями от образования в прилежащую брыжейку
о Возможно также обрастание и сужение брыжеечных сосудов
о Обструкция тонкой кишки может быть обусловлена новообразованием в ее просвете, перегибом или инвагинацией
• Метастазы в печени:
о В артериальную фазу характеризуются интенсивным контрастным усилением вследствие высокой васкуляризации
о В отсроченную фазу могут быть изо- или гиподенсны по отношению к паренхиме печени
• Трехмерная КТ-ангиография:
о Позволяет обнаружить объемное образование в брыжейке и оценить его отношение к сосудам
о Позволяет выявить муфтообразный охват или окклюзию брыжеечных сосудов
о Возможно утолщение стенки кишечника и подслизистый отек:
- Возникшие в результате ишемии или нарушения оттока крови в пораженных сегментах тонкой кишки
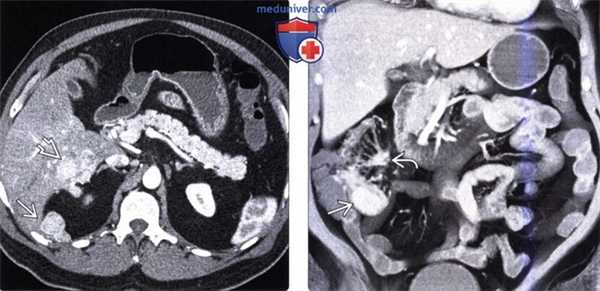
(Слева) На аксиальной КТ у мужчины 54 лет со схваткообразной болью в животе и приливами визуализируются гиперваскулярные метастазы в печени и по брюшине.
(Справа) На корональной КТ у этого же пациента визуализируется гиперваскулярное образование в терминальных отделах подвздошной кишки (первичная опухоль) в сочетании с метастазами в брыжейку с наличием десмопластических изменений в брыжейке подвздошной кишки. Эти клинические и лучевые признаки являются классическими изменениями при карциноидном синдроме.
3. МРТ при карциноида (карциноидной опухоли):
• Подслизистые опухоли тонкой кишки:
о Т1 ВИ: изоинтенсивный сигнал по отношению к мышцам
о Т2 ВИ: гипер- или изоинтенсивный по отношению к мышцам
о Т1 с контрастным усилением: равномерное накопление контраста
• Опухоль с прорастанием в брыжейку: О Т1 и Т2 ВИ:
- Объемное образование с лучистыми краями, изоинтенсивное по отношению к мышцам
- Гипоинтенсивныетяжи, обусловленные десмопластической реакцией
- Кальцинаты могут быть не обнаружены
о На Т1 с введением контраста обнаруживается интенсивное контрастное усиление
• Метастазы в печени:
о Т1 ВИ: гипоинтенсивны:
о Т2 ВИ: слегка или умеренно гиперинтенсивны
о Равномерно накапливают контраст в артериальную фазу
о Изоинтенсивны печени в портально-венозную фазу
о Метастазы большего размера характеризуются неоднородным контрастным усилением:
- Вследствие наличия зон некроза
о Может наблюдаться периферическое контрастное усиление с постепенным контрастированием центральной части в отсроченную фазу
4. Радионуклидная диагностика карциноида (карциноидной опухоли):
• Сцинтиграфия с октреотидом (In-111) или сомастатин-рецепторная сцинтиграфия (ОктреоСкан):
о Предполагает сканирование всего тела
о Лучше выполняется при использовании ОФЭКТ
о Обладает меньшей чувствительностью по отношению к первичной опухоли и метастазам в печени, чем с КТ или МРТ
• ПЭТ с 18F ДОФА:
о Позволяет выявить первичную опухоль, метастазы в лимфоузлах и отдаленных органах благодаря усилению захвата радиофармпрепарата
• МИБГ (сканирование с мета-йод-бензил-гуанидином, меченым I-131):
о Повышенный захват радиофармпрепарата определяется в ЖКТ, вторично измененных лимфоузлах и метастазах в печени
5. Рекомендации по визуализации:
• Мультипланарная КТ с контрастным усилением (или МРТ) с заполнением тонкой кишки водой:
о Артериальная фаза (приблизительно на 35 секунде) и венозная фаза (после - 70-секундной задержки)
• Сцинтиграфия с октреотидом (In-111) или сомастатин-рецепторная сцинтиграфия:
о Чувствительность (75%), специфичность (100%)
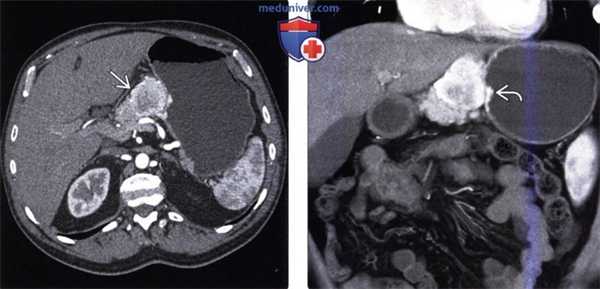
(Слева) На аксиальной КТ с контрастным усилением у мужчины 75 лет определяется в значительной степени васкуляризованное образование в желудочно-печеночной связке, непосредственно примыкающее к малой кривизне желудка.
(Справа) На корональной КТ с контрастным усилением (объемный рендеринг) у этого же пациента отчетливо определяется, что это образование вплотную прилежит к стенке желудка. При исследовании резектата было обнаружено, что образование является экзофитной карциноидной опухолью желудка. Кроме того, подобный внешний вид может иметь ГИСО желудка.
в) Дифференциальная диагностика карциноида (карциноидной опухоли):
1. Склерозирующий мезентерит:
• Группа лимфоузлов, периваскулярное жировое «гало»
• Инфильтрация брыжейки тощей кишки (не подвздошной)
2. Гастроинтестинальная стромальная опухоль (ГИСО):
• Гиперваскулярная опухоль, не ассоциированная с изменениями, обусловленными десмопластической реакцией в брыжейке
3. Рак тонкой кишки:
• В двенадцатиперстной/тощей кишке чаще, чем в подвздошной
• Обусловливает обструкцию просвета
• Первичная опухоль и ее метастазы гиповаскулярны
4. Метастазы в стенке тонкой кишки и лимфома:
• В целом являются менее васкуляризованными и не так часто индуцируют десмопластические изменения в брыжейке
г) Патология:
1. Общая характеристика:
• Этиология:
о Карциноидные опухоли классифицируются исходя из того, из какой части пищевой трубки эмбриона они происходят:
- «Передняя» кишка (бронхи, желудок, двенадцатиперстная кишка)
- «Средняя» кишка (тонкая кишка, аппендикс, проксимальная часть ободочной кишки)
- «Задняя» кишка (дистальные отделы ободочной кишки, прямая кишка, мочеполовая система)
о Опухоль возникает из энтерохромаффинных клеток Кульчицкого в криптах Люберкюна
о Окрашивание клеток хроматом калия позволяет обнаружить наличие серотонина
• Ассоциированные патологические изменения:
о Изменения со стороны сердца (с частотой 60-70%):
- Стеноз или недостаточность трехстворчатого клапана или клапана легочной артерии
- Увеличение правых отделов сердца и изменения со стороны перегородки
о Могут сочетаться с другими злокачественными новообразованиями:
- Относящимися к опухолям, называемыми апудомами (APUD: А: амины, Р: предшественники, U: захват, D: декарбоксилирование), образованными клетками, характеризующимися повышенным захватом аминокислот и их декарбоксилированием
2. Макроскопические и хирургические особенности:
• Плотные подслизистые узлы желтого цвета
3. Микроскопия:
• Мелкие округлые клетки, округлые ядра, светлая цитоплазма
• Опухолевый рост вдоль сосудисто-нервных пучков
• Десмопластическая реакция, ретракция и фиброз
• При электронной микроскопии: гранулы нейрон-специфической энолазы = нейроэндокринные опухоли
• Плохо дифференцированные опухоли не именуются «карциноидом»:
о Эти нейроэндокринные опухоли напоминают мелкоклеточный рак легкого и характеризуются агрессивным клиническим течением
д) Клинические особенности:
1. Проявления карциноида (карциноидной опухоли):
• Наиболее частые признаки/симптомы:
о Обычно протекают бессимптомно до того момента, пока не возникают метастазы
о У некоторых пациентов симптоматика возникает через 2-7 лет после установления диагноза
о Карциноидный синдром: эпизодическое покраснение кожи, одышка, диарея:
- Обусловлен метастазированием опухоли в печень с последующей секрецией в системный венозный кровоток факторов, секретируемых карциноидом
о Другие признаки/симптомы:
- Боль в животе как вторичный признак кишечной обструкции или ишемии кишечника:
Обструкция обычно обусловлена патологической извитостью и заворотом брыжейки
- Правосторонняя сердечная недостаточность и появление шумов, обусловленных клапанными дефектами
• Лабораторные данные:
о ↑ уровня серотонина или 5-гидрокситриптофана
о Анализ суточной мочи: пятикратное (по сравнению с нормой) повышение уровня 5-гидроксииндолуксусной кислоты
2. Демография:
• Возраст:
о Наиболее часто карциноид возникает в 50-60 лет
• Пол:
о М:Ж = 2:1
• Эпидемиология:
о Встречается редко и составляет 2% всех опухолей ЖКТ, тем не менее, наблюдается тенденция к повышению заболеваемости
о Северная Америка и Европа: у 2-5 из 100 000 человек
3. Течение и прогноз:
• Карциноидная опухоль тонкой кишки не метастазирует в лимфоузлы или печень:
о После резекции прогноз благоприятный
о Пятилетняя выживаемость пациентов с карциноидными опухолями тонкой кишки составляет 90%
• При метастазах в печени пятилетняя выживаемость 50%:
о При лечении, направленном на подавлении метастазов в печени, выживаемость может повышаться
- Например, при чрескатетерной химиоэмболизации
4. Лечение карциноида (карциноидной опухоли):
• Опухоли дистальных отделов тонкой кишки: резекция кишки и брыжейки, часто в сочетании с правосторонней гемиколэктомией
• При опухолях двенадцатиперстной кишки:
о Панкреатодуоденэктомия (операция Уиппла)
• При метастазах в печени:
о Резекция очагов, ограниченных одним сегментом или долей
о Химиоэмболизация, радиочастотная абблация
• Аналоги соматостатина (октреотид) для облегчения симптомов
• Системная химиотерапия не играет роли за исключением случаев вторичного поражения костей
е) Диагностическая памятка. Советы по интерпретации изображений:
• Опухолевидное образование брыжейки, накапливающее контраст, содержащее обызвествления, обусловливающее десмопластическую реакцию, ± метастазы в печени
ж) Список использованной литературы:
1. Tsai SD et al: Duodenal neuroendocrine tumors: retrospective evaluation of CT imaging features and pattern of metastatic disease on dual-phase MDCT with pathologic correlation. Abdom Imaging. ePub, 2014
2. Horton KM et al: Carcinoid tumors of the small bowel: a multitechnique imaging approach. AJR Am J Roentgenol. 182(3):559-67, 2004
Лучевая диагностика карциноида (карциноидной опухоли) желудочно-кишечного тракта
Рентгенограмма, КТ при карциноиде тонкой кишки (нейроэндокринной опухоли)
Нейроэндокринная опухоль двенадцатиперстной кишки у женщины 64 лет, степень злокачественности G1 (карциноид).
(а) При эндоскопии в двенадцатиперстной кишке выявляется субэпителиальная опухоль с гладкой поверхностью (стрелки). Отмечается интактность слизистой, покрывающей опухоль.
(б) При рентгенографии с бариевым контрастированием во втором отделе двенадцатиперстной кишки визуализируется субэпителиальная опухоль (стрелка) с ровными четко очерченными границами. Было установлено, что опухоль представляет собой карциноид. Нейроэндокринный рак тощей кишки с метастазированием в лимфатические узлы.
(а) При КТ с контрастированием визуализируется эксцентрическое утолщение стенки (стрелки) тощей кишки, которая спаяна с увеличенными брыжеечными лимфатическими узлами (звездочка). Множественное поражение лимфатических узлов метастазами отмечается в парааортальной области (указатели).
(б) При ПЭТ-КТ с использованием 18F-FDG выявляется гиперметаболическое поражение, вовлекающее тощую кишку и прилежащую часть брыжейки (стрелки). В пораженных метастазами лимфатических узлах парааортальной области также отмечается усиленный метаболизм.
Нейроэндокринные опухоли могут возникать в большинстве органов тела и являются вторыми по частоте первичными злокачественными новообразованиями тонкой кишки. Чаще всего нейроэндокринные опухоли тонкой кишки локализуются в дистальном отделе подвздошной кишки, особенно в области илеоцекального клапана. Нейроэндокринная опухоль — это эпителиальное новообразование с преобладающей нейроэндокринной дифференцировкой.
Существуют различные способы классификации и номенклатуры нейроэндокринных опухолей. В рекомендациях ВОЗ 2010 г классификация нейроэндокринных опухолей основывается на количестве митозов и индексе Ki-67. Согласно этим рекомендациям выделяют 3 основные группы: G1 (нейроэндокринные опухоли (НЭО) G1/карциноид), G2 (НЭО G2) и G3 (нейроэндокринный рак). Нейроэндокринный рак (НЭР) бывает крупноклеточным и мелкоклеточным (Klimstra et al., 2010).
Все нейроэндокринные опухоли обладают злокачественным потенциалом. Злокачественная природа НЭО может быть установлена только в случае выявления местной инвазии или отдаленных метастазов.
У большинства пациентов с нейроэндокринной опухолью (НЭО) отмечаются неспецифические абдоминальные симптомы. Классический карциноидный синдром встречается менее чем у 10% пациентов, среди которых пациенты с серотонин-продуцирующими EC-клеточными (развивающимися из энтерохромаффинных клеток) нейроэндокринными опухолями (НЭО). Карциноидный синдром характеризуется эпизодами покраснения кожи, диареи и брохоспазма.
У большинства пациентов с карциноидным синдромом выявляются метастазы в печени. В некоторых случаях обширное метастатическое поражение печени отмечается у пациентов без карциноидного синдрома, что отражает несекреторную природу поражения. У некоторых пациентов развивается обтурационная непроходимость кишечника, кровотечение или перфорация, что говорит об инвазии либо опухоль-индуцированном фиброзе (Kamaoui et al., 2010).
Для нейроэндокринных новообразований тонкой кишки характерны отличия, связанные с конкретной локализацией опухоли. Нейроэндокринные опухоли двенадцатиперстной кишки и проксимального отдела тощей кишки представляют собой небольшие (
Нейроэндокринный рак отличается более крупными по сравнению с нейроэндокринной опухолью (НЭО) размерами и характеризуется глубокой интрамуральной инвазией и некрозом опухоли (Bosman, 2010). Нейроэндокринные опухоли дистального отдела тощей кишки и подвздошной кишки в 25% случаев являются множественными. Поэтому при наличии множественных узелков в дистальной части тонкой кишки необходимо учитывать возможность развития нейроэндокринной опухоли (НЭО), однако также нужно помнить о вероятности лимфомы и метастазов. Нейроэндокринная опухоль (НЭО) дистального отдела тощей кишки и подвздошной кишки в большинстве случаев представляют собой слизисто-подслизистые узелки, инфильтрирующие брыжейку, что приводит к развитию локальной десмопластической реакции (Sahani и Samir, 2011).
Из-за малого размера НЭО часто остаются незамеченными при лучевой диагностике. В случае полиповидных образований, они визуализируются как внутрипросветные дефекты с ровными контурами при рентгенографии с пассажем бария, и как накапливающие контраст узелки при КТ или МРТ с контрастированием. При неконтрастной МРТ НЭО тонкой кишки представляют собой изоинтенсивные поражения на Т1-взвешенных изображениях и изо- или слегка гиперинтенсивные — на Т2-взвешенных. В случаях вовлечения брыжейки при рентгенографии тонкой кишки с пассажем бария может выявляться рубцевание и сужение просвета.
Типичные проявления нейроэндокринной опухоли (НЭО) с вовлечением брыжейки, выявляемые при КТ — мягкотканная брыжеечная опухоль с бугристой поверхностью и неровными краями, а также перегибы и перекручивание прилежащих нетель кишки. Склерозирующий мезентерит, лимфома и метастатическое поражение брыжейки имеют сходные проявления. Приблизительно в 70% случаев вовлечения брыжейки при нейроэндокринной опухоли (НЭО) брыжеечные образования содержат кальцификаты. Кальцификаты в новообразованиях брыжейки служат отличительным признаком при проведении дифференциальной диагностики между карциноид-индуцированным фиброзом и другими патологиями, такими как фиброматоз брыжейки, для которого кальцификация не характерна.
Сосуды брыжейки могут быть вовлечены в процесс как путем прямого обрастания опухолью, так и вследствие опухоль-индуцированной десмопластической реакции, что приводит к ишемии и инфаркту кишки (Anzidei et al., 2011). При контрастно-усиленных КТ и МРТ метастазы в печени обычно визуализируются как гиперваскуляризованные новообразования.
а) Терминология:
• Хорошо дифференцированная нейроэндокринная опухоль, обычно возникающая в пищеварительном тракте:
о Или, не так часто, в легких либо в мочеполовой системе
• Карциноид средних отделов пищеварительной трубки (тощей и подвздошной кишки) (45%):
о 90% опухолей происходят из подвздошной кишки в пределах 60 см от илеоцекального клапана о Наблюдаются в большинстве случаев карциноидного синдрома
• Карциноид желудка (7%) связан с постоянной стимуляцией, возникающей из-за высокого уровня гастрина в сыворотке
• Карциноид аппендикса (16%):
о Обычно является случайной находкой при аппендэктомии
• Карциноид колоректальной области:
о Обычно не вызывает какой-либо симптоматики, пока не приобретает большие размеры
• Карциноидный синдром или метастазирование в печень:
о Характеризуется совокупностью симптомов: приливы, диарея, астма, боль, правосторонняя сердечная недостаточность
б) Визуализация карциноида (карциноидной опухоли):
• Протокол исследования: многофазная КТ либо МРТ с заполнением тонкой кишки водой
• Солитарное объемное образование дистальных отделов подвздошной кишки с метастазами в брыжейку
• Первичное образование обнаружить сложнее, чем вторичные очаги:
о Объемное образование в брыжейке, обусловленное прямой инвазией либо метастатическим поражением лимфоузлов
о В структуре образования в брыжейке вплоть до 70% случаев обнаруживаются кальцинаты
о Опухоль может выглядеть «лучистой», «звездчатой»
о Может обнаруживаться деформация, фиксация, ретракция петель тонкой кишки
о Также может наблюдаться обрастание и сужение брыжеечных сосудов
• Метастазы в печени интенсивно накапливают контраст в артериальную фазу вследствие высокой васкуляризации:
о С вымыванием контраста в портальную и отсроченную фазу
(Слева) На аксиальной КТ с контрастным усилением в артериальную фазу у мужчины 66 лет с карциноидным синдромом визуализируются многочисленные гиперваскулярные метастазы в печени.
(Справа) На КТ срезе у этого же пациента в венозную фазу определяется вымывание контраста из метастазов в печений. (Слева) На аксиальной КТ у этого же пациента отчетливо определяется образование в брыжейке и парааортальных мягких тканях, обусловленное метастатическим поражением. Обратите внимание на деформацию и подслизистый отек дистальных отделов тонкой кишки, обусловленные десмопластической реакцией брыжейки и сужением брыжеечных лимфатических протоков и вен, что характерно для карциноидной опухоли.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента визуализируется более дискретное образование в основании брыжейки, имеющее типичный «лучистый» вид, и представляющее собой метастаз карциноидной опухоли.
в) Дифференциальная диагностика:
• Склерозирующий мезентерит
• Гастроинтестинальная стромальная опухоль
Карциноидные опухоли ЖКТ
Карциноидные опухоли ЖКТ – потенциально злокачественные новообразования из группы нейроэндокринных опухолей, поражающие различные отделы пищеварительного тракта - от желудка до прямой кишки. Проявляются болями, ощущением переполнения желудка, тошнотой, рвотой, запорами и диареей. У некоторых пациентов возникает карциноидный синдром, возможны кишечная непроходимость и желудочно-кишечные кровотечения. Диагноз устанавливается с учетом жалоб, истории болезни, данных осмотра, инструментальных исследований и лабораторных анализов. Лечение – операция (резекция пораженного участка или гемиколэктомия), симптоматическая терапия.
Общие сведения
Карциноидные опухоли ЖКТ – неоплазии из клеток диффузной нейроэндокринной системы (апудоцитов), расположенных в желудке и кишечнике. Отличаются относительно медленным ростом, но склонны к метастазированию, поэтому рассматриваются как потенциально злокачественные. Чаще развиваются на четвертом или пятом десятилетии жизни. Причины возникновения не установлены, в некоторых случаях прослеживается связь с синдромом Вернера (мутацией гена супрессии опухолей, расположенного в 11 хромосоме).
Согласно статистическим данным, карциноидные опухоли ЖКТ составляют 0,4-1% от общего количества неоплазий ЖКТ и 60-70% от общего числа карциноидов. Могут локализоваться в разных отделах желудочно-кишечного тракта. В тонкой кишке располагается 39% новообразований этого типа, в аппендиксе – 26%, в прямой кишке – 15%, в толстой кишке – от 1 до 5%, в желудке – от 2 до 4%. Остальные карциноиды локализуются за пределами желудочно-кишечного тракта, в бронхах, печени и поджелудочной железе. У 20% больных карциноидными опухолями ЖКТ выявляются другие неоплазии желудка и кишечника. Лечение проводят специалисты в сфере онкологии, абдоминальной хирургии и гастроэнтерологии.
Классификация карциноидных опухолей ЖКТ
Наиболее популярным делением неоплазий данной группы является классификация, составленная с учетом особенностей эмбриогенеза. Выделяют три группы карциноидов ЖКТ:
- Новообразования из передних отделов пищеварительной трубки (расположенные в пищеводе, желудке и двенадцатиперстной кишке). Отличаются низким содержанием серотонина. Иногда выделяют АКТГ и 5-окситриптофан. Могут метастазировать в кости. Аргентафинная реакция отрицательная.
- Карциноидные опухоли ЖКТ из средних отделов пищеварительной трубки (расположенные в тонком кишечнике и правых отделах толстого кишечника). Отличаются высоким содержанием серотонина. Секреция АКТГ наблюдается редко. Обычно не склонны к метастазированию. Аргентафинная реакция положительная.
- Неоплазии из задних отделов пищеварительной трубки (расположенные в поперечной ободочной кишке и нижележащих отделах кишечника, включая прямую кишку). Редко продуцируют АКТГ и серотонин. Могут давать метастазы в кости. Аргентафинная реакция отрицательная.
С учетом уровня дифференцировки клеток и степени злокачественности также выделяют три группы карциноидных опухолей ЖКТ:
- С высоким уровнем дифференцировки клеток, протекающие доброкачественно
- С высоким уровнем дифференцировки клеток и низкой степенью злокачественности
- С низким уровнем дифференцировки клеток и высокой степенью злокачественности.
С учетом наличия или отсутствия карциноидного синдрома различают две группы карциноидных опухолей ЖКТ: функционирующие и нефункционирующие. Функционирующие неоплазии составляют 30-50% от общего количества карциноидов. Диагностируются проще нефункционирующих благодаря наличию характерных симптомов (приливов, диареи и т. д.). Нефункционирующие карциноидные опухоли ЖКТ склонны к бессимптомному или малосимптомному течению, зачастую обнаруживаются только при развитии осложнений (кровотечений, кишечной непроходимости) или нарушении функций других органов вследствие отдаленного метастазирования.
Симптомы карциноидных опухолей ЖКТ
Карциноиды желудка
Карциноиды желудка – редко встречающиеся карциноидные опухоли ЖКТ. По течению нередко напоминают язвенную болезнь желудка, могут проявляться изжогой и болями в эпигастральной области. Возможна диарея. В отдельных случаях наблюдаются желудочные кровотечения, сопровождающиеся меленой или кровавой рвотой. Карциноидный синдром развивается редко. Дифференцируют четыре типа таких опухолей, различающихся по клиническому течению, уровню злокачественности, наличию или отсутствию других патологических состояний.
Первый тип составляет около 70% от общего количества карциноидов желудка. Ассоциирован с пернициозной анемией, одним из симптомов которой является желудочная ахилия. Повышение риска развития карциноидов при пернициозной анемии обусловлено постоянной стимуляцией слизистой оболочки желудка гастрином с последующим увеличением количества эндохромафинных клеток. При проведении эндоскопии обычно обнаруживается несколько мелких новообразований. Риск инвазии незначительный. Метастазы в печени и лимфоузлах выявляются редко. Прогноз благоприятный.
Второй тип карциноидных опухолей ЖКТ данной локализации выявляется при множественной нейроэндокринной неоплазии. Составляет 8% от общего количества карциноидов желудка. Опухоли обычно не превышают 1 см в диаметре, множественные, располагаются в дне и теле желудка. Характерен высокий уровень дифференцировки клеток, медленный рост и низкая склонность к инвазии. Наряду с карциноидом, у пациентов выявляются другие новообразования, расположенные в железах внутренней секреции. Летальный исход наблюдается очень редко.
Третий тип карциноидных опухолей ЖКТ развивается при отсутствии других патологических состояний (МЭН-1, пернициозной анемии). Составляет 20% от общего числа карциноидов желудка. Уровень гастрина в норме. Опухоли обычно одиночные, крупные. Характерны агрессивный рост и высокая вероятность метастазирования. Средняя пятилетняя выживаемость составляет менее 75%. Четвертый тип карциноидных опухолей ЖКТ – мелкоклеточные низкодифференцированные карциномы. Быстро растут, рано метастазируют. У большинства пациентов возможно только паллиативное лечение, средняя продолжительность жизни с момента постановки диагноза составляет около 8 месяцев.
Карциноиды тонкого кишечника
Для карциноидов тонкого кишечника характерен высокий уровень дифференцировки клеток. Средний возраст пациентов на момент первого обращения к врачу составляет около 60 лет. Неоплазии чаще локализуются в дистальном отделе тощей кишки или в подвздошной кишке, могут быть как одиночными, так и множественными. При карциноидных опухолях ЖКТ размером более 2 см всегда выявляется метастазирование в печень, регионарные лимфоузлы и брыжейку тонкой кишки.
У 50% пациентов заболевание протекает бессимптомно. У остальных больных отмечается достаточно неопределенный кишечный дискомфорт (периодические боли в животе, ощущение вздутия). Карциноидный синдром возникает всего в 5% случаев. Как правило, развивается на поздних стадиях болезни и свидетельствует о наличии метастазов. Карциноидные опухоли ЖКТ большого размера могут становиться источником кровотечений и причиной развития кишечной непроходимости. До пяти лет с момента выявления карциноида удается дожить 58% больных.
Карциноиды толстого кишечника
Карциноиды аппендикса – часто встречающиеся карциноидные опухоли ЖКТ. Нередко развиваются раньше аналогичных новообразований других локализаций (в возрасте до 40 лет). Более чем в 70% случаев страдают женщины. Могут протекать бессимптомно. Иногда клиническая картина напоминает хронический аппендицит. Часть опухолей становится случайной находкой при исследовании аппендикса, удаленного в связи с подозрением на острый аппендицит. Течение благоприятное. Средняя пятилетняя выживаемость превышает 90%.
Карциноиды ободочной кишки встречаются редко, являются самыми злокачественными карциноидными опухолями ЖКТ. Обладают высокой склонностью к метастазированию в лимфоузлы и отдаленные органы. Поражают преимущественно пациентов пожилого возраста. Чаще диагностируются у женщин. Обычно проявляются болями в животе. Почти у 40% больных при пальпации обнаруживается опухолевидное образование. Карциноидные опухоли ЖКТ могут достигать больших размеров (5 см и более), иногда становятся причиной развития обтурационной кишечной непроходимости. Карциноидный синдром наблюдается редко даже при метастатическом поражении печени.
Карциноиды сигмовидной и прямой кишки обычно представляют собой небольшие новообразования трабекулярного строения. Часто протекают бессимптомно. Могут проявляться запорами, ощущением неполного опорожнения кишечника, примесями крови и слизи в каловых массах. Возможны кровотечения. Отмечается частое отдаленное метастазирование. Карциноидный синдром развивается редко. Прогноз неблагоприятный.
Диагностика карциноидных опухолей ЖКТ
Из-за частого бессимптомного течения и низкой частоты развития карциноидного синдрома диагностика этой патологии может быть затруднительной. В 20-25% случаев диагноз карциноидной опухоли ЖКТ выставляется только по результатам аутопсии или гистологического исследования материала после проведения хирургического вмешательства в связи с другим диагнозом (например, после аппендэктомии при подозрении на острый аппендицит). Опухолевидные образования выявляют, используя УЗИ, КТ и МРТ брюшной полости.
При поражении желудка и толстой кишки осуществляют гастроскопию и колоноскопию. В ряде случаев карциноидную опухоль ЖКТ удается подтвердить на основании лабораторных исследований (повышения уровня 5-оксииндолуксусной кислоты в моче и 5-гидрокситриптамина в моче). Для выявления метастазов назначают КТ и УЗИ печени, рентгенографию и сцинтиграфию костей скелета и другие исследования. Дифференциальный диагноз проводят с другими онкологическими процессами, хроническим гастритом, острым и хроническим аппендицитом, геморроем и прочими заболеваниями с аналогичной симптоматикой (в зависимости от расположения карциноида).
Лечение карциноидных опухолей ЖКТ
Методом выбора является радикальное хирургическое вмешательство. Объем операции определяется локализацией и распространенностью новообразования. При небольших доброкачественно текущих карциноидах желудка возможно эндоскопическое удаление карциноидной опухоли ЖКТ, при агрессивных неоплазиях объем вмешательства может расширяться до гастрэктомии. При карциноидах тонкого кишечника выполняют резекцию кишки вместе с участком брыжейки и регионарными лимфоузлами.
При доброкачественных новообразованиях аппендикса проводят аппендэктомию, при распространенных злокачественных – правостороннюю гемиколэктомию. При опухолях толстого кишечника осуществляют гемиколэктомию. При одиночных метастазах в печень возможна резекция органа. При множественном метастатическом поражении печени могут использоваться криодеструкция, радиодеструкция или эмболизация печеночных артерий. По показаниям назначают симптоматическую терапию. Химиотерапия при карциноидных опухолях ЖКТ малоэффективна и назначается только при распространенных процессах.
Нейроэндокринные опухоли
Нейроэндокринные опухоли – гетерогенная группа эпителиальных новообразований, происходящих из клеток APUD-системы. У большинства больных нейроэндокринными опухолями развивается карциноидный синдром, включающий в себя приливы, боли в животе, диарею, нарушения дыхания, поражение сердечных клапанов и телеангиэктазии. Возможны также гипогликемия, чувство голода, расстройства сознания, судороги, пептические язвы, похудание, диабет, дерматит, тромбозы и тромбоэмболии. Диагноз выставляется с учетом симптомов, данных лабораторных и инструментальных исследований. Лечение – операция, химиотерапия, симптоматическая терапия.
Нейроэндокринные опухоли (НЭО) – группа новообразований различной степени злокачественности, происходящих из клеток диффузной нейроэндокринной системы, способных продуцировать пептидные гормоны и биогенные амины. Нейроэндокринные опухоли относятся к числу редко встречающихся онкологических заболеваний. Обычно поражают пищеварительную и дыхательную системы, но могут выявляться и в других органах. Возникают спорадически или являются следствием одного из нескольких наследственных синдромов, сопровождающихся развитием множественных нейроэндокринных опухолей в различных органах.
Классификация нейроэндокринных опухолей
С учетом особенностей эмбриогенеза различают три группы нейроэндокринных опухолей:
- Новообразования, происходящие из верхнего отдела первичной эмбриональной кишки, дающего начало легким, бронхам, пищеводу, желудку и верхней части двенадцатиперстной кишки.
- Нейроэндокринные опухоли, происходящие из среднего отдела первичной эмбриональной кишки, являющегося предшественником нижней части двенадцатиперстной кишки, тощей кишки и верхних отделов толстого кишечника, включая аппендикс, слепую, подвздошную и восходящую ободочную кишку.
- Нейроэндокринные опухоли, происходящие из нижнего отдела первичной эмбриональной кишки, дающего начало нижним отделам толстого кишечника и прямой кишке.
С учетом локализации выделяют бронхопульмональные нейроэндокринные опухоли и новообразования пищеварительной системы. НЭО бронхов и легких составляют около 3% от всех онкологических заболеваний дыхательной системы и примерно 25% от общего количества нейроэндокринных опухолей. НЭО пищеварительной системы составляют около 2% от всех онкологических процессов данной локализации и более 60% от общего числа нейроэндокринных опухолей. Поражения пищеварительной системы, в свою очередь, подразделяются на эндокринные карциномы (устаревшее название – карциноиды) и другие новообразования (инсулиномы, випомы, глюкагономы, соматостатиномы, гастриномы). Эндокринные карциномы чаще всего встречаются в аппендиксе и тонкой кишке, другие неоплазмы – в поджелудочной железе.
В отдельных случаях нейроэндокринные опухоли образуются из клеток, являющихся производными эндодермы, нейроэктодермы и эмбрионального нервного гребешка, и локализуются в передней доле гипофиза, щитовидной железе, паращитовидных железах, надпочечниках, предстательной железе, молочной железе, почках, коже или яичниках. Нейроэндокринные опухоли, расположенные за пределами дыхательной системы и желудочно-кишечного тракта, составляют около 15% от общего количества новообразований данной группы.
Согласно классификации ВОЗ, все нейроэндокринные опухоли пищеварительной системы вне зависимости от их вида и локализации подразделяются на три категории:
- Высокодифференцированные новообразования с доброкачественным течением или неопределенной степенью злокачественности.
- Высокодифференцированные нейроэндокринные опухоли с низким потенциалом злокачественности.
- Низкодифференцированные новообразования с высоким потенциалом злокачественности.
В отличие от новообразований ЖКТ, нейроэндокринные опухоли дыхательной системы сохранили старое название карциноид. В соответствии с классификацией ВОЗ выделяют четыре категории таких неоплазий:
- Карциноиды с низким потенциалом злокачественности.
- Карциноиды со средним потенциалом злокачественности.
- Крупноклеточные нейроэндокринные карциномы.
- Мелкоклеточный рак легкого.
Наряду с перечисленными «обобщенными» классификациями существуют классификации ВОЗ для нейроэндокринных опухолей различной локализации, созданные с учетом диаметра первичного новообразования, глубины прорастания подлежащих тканей, степени вовлечения нервов, лимфатических и кровеносных сосудов, наличия или отсутствия метастазов и некоторых других факторов, оказывающих влияние на течение и прогноз заболевания.
Симптомы нейроэндокринных опухолей
Нейроэндокринные опухоли ЖКТ
Нейроэндокринные опухоли ЖКТ (эндокринные карциномы, карциноидные опухоли ЖКТ) чаще всего выявляются в области червеобразного отростка. Второе место по распространенности занимают неоплазии тонкого кишечника. Нейроэндокринные опухоли толстого кишечника и прямой кишки составляют 1-2% от общего количества онкологических процессов этой анатомической зоны. Новообразования желудка и двенадцатиперстной кишки встречаются относительно редко. У 10% пациентов выявляется генетическая предрасположенность к возникновению множественных нейроэндокринных опухолей.
Все эндокринные карциномы выделяют пептиды и биогенные амины, однако перечень биологически активных соединений и уровень активности секреторных клеток новообразований может существенно варьировать, что обуславливает возможные различия в клинической картине заболевания. Наиболее характерным признаком нейроэндокринных опухолей ЖКТ является карциноидный синдром, обычно возникающий после появления метастазов в печени, сопровождающийся приливами, диареей и болями в животе. Реже при данном синдроме встречаются поражения сердечных клапанов, расстройства дыхания и телеангиэктазии.
Приливы наблюдаются у 90% пациентов с нейроэндокринными опухолями. В качестве основной причины развития приступов рассматривают выброс в кровь большого количества серотонина, простагландинов и тахикининов. Приливы развиваются спонтанно, на фоне употребления алкоголя, эмоционального напряжения или физической нагрузки и длятся от нескольких минут до нескольких часов. Во время приливов у пациентов с нейроэндокринными опухолями выявляется гиперемия лица или верхней половины туловища в сочетании с гипотонией (редко – гипертонией), тахикардией и головокружением.
Диарея может отмечаться как на фоне приступов, так и в их отсутствие и выявляется у 75% больных нейроэндокринными опухолями. Поражение сердечных клапанов развивается постепенно, встречается у 45% пациентов. Патология обусловлена фиброзом сердца, возникающим в результате длительного воздействия серотонина. У 5% пациентов с карциноидным синдромом наблюдается пеллагра, проявляющаяся слабостью, нарушениями сна, повышенной агрессивностью, невритом, дерматитом, глосситом, фотодерматозом, кардиомиопатией и когнитивными расстройствами.
У 5% больных нейроэндокринными опухолями отмечается атипичное течение карциноидного синдрома, обусловленного выбросом в кровь гистамина и 5-гидрокситриптофана. Обычно этот вариант выявляется при НЭО желудка и верхней части двенадцатиперстной кишки. Атипичный карциноидный синдром при нейроэндокринных опухолях проявляется головной болью, приливами, бронхоспазмом и слезотечением. Во время приливов выявляется непродолжительная гиперемия лица и верхней половины туловища, сопровождающаяся жаром, потливостью и кожным зудом. По окончании приливов в области покраснения образуются многочисленные телеангиэктазии.
Опасным осложнением нейроэндокринных опухолей является карциноидный криз. Обычно такой криз развивается на фоне хирургического вмешательства, инвазивной процедуры (например, биопсии) или сильного стресса, но может возникать и без видимых внешних причин. Состояние сопровождается резким падением артериального давления, выраженной тахикардией и сильным брохноспазмом. Представляет опасность для жизни, требует проведения неотложных лечебных мероприятий.
Другие нейроэндокринные опухоли
Инсулиномы – нейроэндокринные опухоли, в 99% случаев возникающие в тканях поджелудочной железы, в 1% случаев – в области двенадцатиперстной кишки. Как правило, протекают доброкачественно, обычно бывают одиночными, реже – множественными. Женщины страдают чаще мужчин. У 5% больных нейроэндокринные опухоли развиваются на фоне генетических нарушений. Проявляются гипогликемией, чувством голода, нарушениями зрения, спутанностью сознания, гипергидрозом и дрожанием конечностей. Возможны судороги.
Гастриномы – нейроэндокринные опухоли, в 70% случаев локализующиеся в двенадцатиперстной кишке, в 25% - в поджелудочной железе, в остальных случаях – в желудке или тонком кишечнике. Обычно протекают злокачественно. Чаще встречаются у мужчин. У 25% пациентов обнаруживается генетическая предрасположенность. На момент постановки диагноза у 75-80% больных нейроэндокринными опухолями выявляются метастазы в печень, у 12% - метастазы в кости. Основным проявлением становятся одиночные или множественные пептические язвы. Часто наблюдается тяжелая диарея. Причинами летального исхода могут стать кровотечение, перфорация или нарушения функций органов, пораженных отдаленными метастазами.
Випомы – нейроэндокринные опухоли, обычно возникающие в поджелудочной железе, реже – в легких, надпочечниках, тонкой кишке или средостении. Панкреатические нейроэндокринные опухоли, как правило, протекают злокачественно, внепанкреатические – доброкачественно. Наследственная предрасположенность выявляется у 6% больных. Основным симптомом нейроэндокринной опухоли являются опасные для жизни, изнуряющие хронические поносы, вызывающие нарушения водно-электролитного баланса с развитием судорог и сердечно-сосудистых расстройств. Среди других проявлений болезни – гиперемия верхней половины тела и гипергликемия.
Глюкагономы – нейроэндокринные опухоли, всегда локализующиеся в поджелудочной железе. В 80% случаев протекают злокачественно, обычно метастазируют в печень, реже – в лимфоузлы, яичники и позвоночник. Возможна диссеминация брюшины. Средний размер нейроэндокринной опухоли на момент постановки диагноза составляет 5-10 см, у 80% больных при первичном обращении выявляются метастазы в печени. Глюкагономы проявляются снижением веса, диабетом, расстройствами стула, стоматитом и дерматитом. Возможны тромбозы, тромбоэмболии и психические нарушения.
Диагностика и лечение нейроэндокринных опухолей
Диагноз устанавливается на основании клинических симптомов, результатов лабораторных и инструментальных исследований. При эндокринных карциномах определяют уровень серотонина в крови и 5-ГИУК в моче. При инсуломах проводят исследование крови на содержание глюкозы, инсулина, проинсулина и С-пептида. При глюкагономах выполняют анализ крови на глюкоген, при випомах – на вазоактивный интестинальный пептид, при гастриномах – на гастрин. Кроме того, план обследования больных с подозрением на нейроэндокринную опухоль включает в себя УЗИ органов брюшной полости, КТ и МРТ органов брюшной полости, ПЭТ, сцинтиграфию и эндоскопические исследования. При подозрении на злокачественный характер опухоли осуществляют биопсию.
Радикальным методом лечения нейроэндокринной опухоли является ее оперативное иссечение в пределах здоровых тканей. Из-за множественности новообразований, затруднений при определении расположения небольших узлов и высокой частоты метастазирования полное удаление нейроэндокринных опухолей у значительной части больных не представляется возможным. Для уменьшения клинических проявлений заболевания назначают симптоматическое лечение с использованием октреотида и других аналогов соматостатина. При быстром росте злокачественных новообразований показана химиотерапия.
Прогноз при нейроэндокринных опухолях
Прогноз зависит от типа, степени злокачественности и распространенности неоплазии. Средняя пятилетняя выживаемость больных эндокринной карциномой составляет 50%. У пациентов с карциноидным синдромом этот показатель снижается до 30-47%. При гастриноме без метастазов до пяти лет с момента постановки диагноза удается дожить 51% больных. При наличии метастазов пятилетняя выживаемость пациентов с такой нейроэндокринной опухолью снижается до 30%. Прогноз при глюкагономе неблагоприятен, однако средние показатели выживаемости точно не установлены из-за редкой встречаемости данного типа нейроэндокринной опухоли.
Читайте также:
