Лучевые признаки лейомиосаркомы влагалища
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Саркома матки лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Что такое саркома матки?
Саркома матки - это злокачественная неэпителиальная опухоль, которая развивается из стромы слизистой оболочки, мышечной и соединительной ткани миометрия, незрелых клеточных элементов, мезенхимальных клеток, гетеротопических эмбриональных зачатков.
Саркомы матки составляют 2 – 6 % злокачественных новообразований матки и менее 1 % злокачественных опухолей гениталий.
В течение последних 30 лет заболеваемость саркомой матки не менялась. По статистике, в мире на 1 млн. женщин выявляется 8 случаев заболевания. В США – 17,1 на 1 млн. женского населения.
В структуре сарком женских половых органов преобладают гладкомышечные опухоли – лейомиосаркомы - 41,4%, на долю эндометриальных стромальных сарком приходится 15%.
Методов ранней диагностики сарком нет.
Существующие в настоящее время методы позволяют установить диагноз саркомы до операции лишь у трети больных.
Саркомы матки, так же как и рак эндометрия, чаще встречаются в климактерическом периоде. Средний возраст больных саркомами – 50 лет.
Эндометриальная стромальная саркома (далее ЭСС) составляет 0,2% злокачественных новообразований матки, 10-45% сарком матки. Этиология и патогенез не установлены.
Факторы риска возникновения ЭСС
- позднее наступление менструаций, первых родов;
- наличие в анамнезе спонтанных абортов и многочисленных искусственных абортов;
- поздняя менопауза,
- проведение ЛТ на область малого таза.
У больных ЭСС низкой степени злокачественности миома отмечалась в 58% случаев, нарушения углеводного и жирового обмена выявлены у 32% пациентов.
Пациентки с недифференцированной ЭСС не имеют обычных факторов риска рака эндометрия. 5 - летняя выживаемость при недифференцированной саркоме матки составляет 25-30%. При ЭСС с НЗ – 85,8%. Отдаленные метастазы недифференцированной саркомы матки наблюдаются у 20-30% больных. Метастазы в забрюшинных лимфатических узлах, яичниках, большом сальнике (20%, 19,6%, 22%).
Лейомиосаркома
Лейомиосаркома (далее ЛМС) составляет 1 – 1,3% злокачественных новообразований матки, 25 – 60% сарком матки. В среднем 5 – летняя общая выживаемость колеблется от 18,8 до 65% для всех стадий, от 52 до 85% - для I стадии.
Невысокая частота возникновения ЛМС матки затрудняет проведение рандомизированных исследований, поэтому многие вопросы прогноза и лечения до сих пор остаются открытыми. Методы лечения, направленные только на первичную опухоль не предупреждают гематогенное метастазирование. Прогрессирование наблюдается у 45 – 73 % больных ЛМС матки. Более 80% рецидивов и метастазов локализуются вне малого таза.
Чем саркома отличается от рака тела матки?
Рак тела матки – это злокачественная опухоль, развивающаяся из поверхностного цилиндрического эпителия желез эндометрия, саркома развивается из неэпителиальных элементов стромы, мышечных и соединительнотканных элементов матки.
Как классифицируется саркома?
Согласно морфологической классификации 2003 года саркомы матки подразделяются:
- Эндометриальные стромальные опухоли
1.1 Эндометриальная стромальная саркома – злокачественная опухоль, состоящая из неопластических клеток, напоминающих строму эндометрия в фазе пролиферации;
1.2 Стромальный узелок;
1.3 ЭСС низкой степени злокачественности;
1.4 Недифференцированная саркома матки. - Гладкомышечные опухоли с неопределенным злокачественным потенциалом;
- Лейомиосаркома;
- Смешанные: эндометриальная стромальная саркома и гладкомышечные опухоли;
- Недифференцированная эндометриальная саркома;
- Другие мягкотканые опухоли.
По степени дифференцировки делятся:
- низкодифференцированные (состоят из незрелых клеток, в строме большое количество сосудов). К ним относятся кругло-, веретено-, гиганто-, полиморфноклеточные саркомы и редко встречающиеся лимфосаркома, альвеолярная саркома, меланосаркома;
- умереннодифференцированные;
- высокодифференцированные (состоят из более зрелых клеток. К ним относятся мышечно-клеточные и фибропластические саркомы).
По классификации NCCN 2008 года саркомы тела матки подразделяются:
- эндометриальная стромальная саркома (ESS);
- недифференцированная саркома (HGUD) (включена high-grade эндометриальная стромальная саркома, и группа редких опухолей;
- фиброзная гистиоцитома, рабдомиосаркома, ангиосаркома, липосаркома, хондросаркома и т.д.);
- лейомиосаркома (LMS).
Классификацию сарком тела матки по стадиям 2009 года (FIGO) см. раздел "Алгоритмы диганостики и лечения злокачественных новообразований".
Какие симптомы должны насторожить женщину или когда необходимо внеочередное обращение к гинекологу?
Клинические проявления заболевания зависят от локализации и скорости роста опухоли.
При субмукозных узлах (опухоль растет в полость матки) появляются патологические, межменструальные кровянистые выделения, вплоть до кровотечения, боли внизу живота, бели.
При интрамуральном (внутристеночном) расположении опухоль может протекать бессимптомно, реже отмечаются боли внизу живота, ациклические кровотечения.
При субсерозном росте опухоли (в направлении брюшной полости) клинические проявления могут отмечаться со стороны соседних с маткой органов: при давлении на стенку мочевого пузыря – дизурические расстройства, вплоть до острой задержки мочи, при давлении на стенку прямой кишки – запоры, чувство неполного опорожнения при акте дефекации.
Развитие опухолевого процесса может сопровождаться общими симптомами:
- слабостью;
- потерей массы тела;
- анемией;
- длительным субфебрилитетом.
Могут ли вышеуказанные симптомы встречаться при доброкачественных заболеваниях матки?
Да. Большинство вышеперечисленных симптомов характерны так же для фибромиомы матки, занимающей среди новообразований женских половых органов первое место по частоте.
Лейомиома матки
Лейомиома матки – наиболее часто встречающаяся мезенхимальная доброкачественная опухоль у женщин.
Для большинства больных миомой характерна гиперэстрогения. Опухоль развивается из гладкомышечных клеток, характеризуется увеличением матки, ее деформацией миоматозными узлами, меноррагией и т.д.
Встречается у 25 – 30 % женщин старше 35 лет, у 30 – 35 % женщин, достигших пременопаузального возраста.
Миоматозные узлы могут располагаться субсерозно (под серозным покровом матки), интерстициально (в толще мышцы) и субмукозно (под слизистой оболочкой).
Лейомиома состоит из гладких мышечных волокон, при преобладании соединительной ткани, называется фибромиомой, при атрофии мышечных волокон называется фибромой.
Кровотечения, расстройства менструального цикла наблюдаются чаще при субмукозных и интрамуральных миоматозных узлах.
Обильные и длительные менструации приводят к вторичной анемии. Боли возникают при быстром росте узлов, некрозе, перекруте ножки узла. При "рождении" субмукозного узла боли могут быть схваткообразными. Миомы больших размеров так же могут оказывать давление на тазовые органы, вызывая учащение мочеиспускания и затруднение опорожнения прямой кишки.
Миомы могут протекать и бессимптомно, достигая больших размеров. Такие опухоли выявляются самостоятельно женщиной в виде опухоли внизу живота или врачом при профосмотре.
Диагностика миомы
Для первичной диагностики миомы используются:
- гинекологическое исследование;
- трансвагинальное и трансабдоминальное УЗИ;
- гистероскопия;
- раздельное диагностическое выскабливание;
- в последующем осуществляется диспансерное наблюдение в динамике.
Какие методы диагностики сарком используются?
Установить диагноз саркомы матки на основании анамнеза, клинических данных не представляется возможным. Заподозрить данную опухоль можно на основании cовокупности следующих симптомов:
- рост опухоли в менопаузе;
- кровотечения или кровянистые выделения в пре- и постменопаузе в сочетании с увеличением размеров матки;
- кахексия, анемия не связанная с маточным кровотечением, нарастающая слабость;
- быстрый рост опухоли матки в любом возрасте;
- развитие опухоли в культе шейки матки после надвлагалищной ампутации матки.
Сбор анамнеза и физикальное обследование, включающее осмотр наружных половых органов, исследование влагалища и шейки матки в зеркалах, бимануальное влагалищное исследование позволяют заподозрить злокачественную опухоль гениталий. Гинекологический осмотр позволяет определить наличие увеличенной бугристой матки, рождающихся фиброматозных узлов, метастатических образований во влагалище.
Ультразвуковое исследование при миоме
Наиболее распространенный метод диагностики и последующего наблюдения при миоме матки, который позволяет определить локализацию, величину узлов, деформацию полости матки, патологические изменения эндометрия.
Роль УЗИ в распознавании сарком ограничена, поскольку четких акустических признаков саркома не имеет. Однако увеличение размеров опухоли при контрольном исследовании (увеличение опухоли за год на величину, соответствующую 5-недельному сроку беременности, считается быстрым ростом опухоли), изменение структуры фиброматозного узла в сочетании с клиническими проявлениями в перименопаузе и в постменопаузе является показанием к хирургическому лечению. УЗИ исследование так же позволяет оценить состояние соседних органов и регионарных лимфоузлов.
Аспирационная биопсия с цитологическим исследованием отделяемого из полости матки, отторгнувшихся фрагментов опухоли.
Гистероскопия при миоме
В зависимости от локализации патологических изменений (в мышце или слизистой оболочке матки) выявляются различной величины и формы опухолевые образования с ровными или прерывистыми неправильными очертаниями. Возможно выполнение прицельной биопсии опухоли.
Гистологическое исследование при миоме
Установить диагноз саркомы на дооперационном этапе удается по данным раздельного диагностического выскабливания слизистой полости матки при субмукозном росте опухоли с прорастанием эндометрия, при стромальной эндометриальной саркоме. При субсерозном и интрамуральном расположении саркоматозных узлов каких-либо изменений эндометрия не выявляется.
Хирургическое лечение миом
При хирургическом лечении миом в репродуктивном возрасте, когда планируется органосохранный объем вмешательства, необходима тщательная ревизия удаленных опухолевых узлов. При выявлении макроскопически отека, некроза, кровоизлияний в узле целесообразно проводить срочное гистологическое исследование.
Это позволит выполнить операцию в адекватном объеме. В морфологической диагностике сарком используется так же иммуногистохимический анализ. Опухолевые клетки ЭСС позитивны к виментину (95,8 %) CD – 10, локально к актину. К маркерам мезенхимальной дифференцировки относят десмин, актин, виментин, коллаген IV типа, цитокератины.
Дополнительные методы исследования выполняются по показаниям с целью уточнения степени распространенности опухолевого процесса:
- общий анализ крови (может определяться ускорение СОЭ, низкое содержание гемоглобина);
- исследование мочевыводящих путей;
- ректосигмоскопия или колоноскопия;
- рентгенография органов грудной клетки;
- КТ органов брюшной полости и таза;
- МРТ таза и т.д.
Окончательный диагноз устанавливают после гистологического исследования удаленной опухоли.
Какие существуют методы лечения сарком?
Основным методом лечения сарком гениталий у женщин является хирургический.
Операция позволяет уточнить стадию заболевания и удалить основную массу опухоли (при распространенном опухолевом процессе). Оптимальным объемом хирургического вмешательства является расширенная экстирпация матки с придатками, при недифференцированной саркоме матки сопровождается оментэктомией, тазовой и забрюшинной ЛАЭ. Подробно лечение см. раздел "Алгоритмы диагностики и лечения злокачественных новообразований".
При ЭСС эффективна ЛТ. Проводится при остаточной опухоли в малом тазу или рецидиве опухоли. При недифференцированной саркоме матки проводится адьювантная ЛТ. При рецидивах и метастазах ЭСС применяют и хирургическое, и лучевое, и цитостатическое лечение. Выбор метода лечения индивидуален.
ЭСС с НЗ содержит большое число стероидных рецепторов и ряд исследователей считают ее гормонозависимой опухолью.
При рецидивах эффективна ЛТ и гормонотерапия прогестагенами.
Лечение больных с лейомиосаркомой и саркомой на фоне малигнизации миоматозного узла всегда начинается с операции. Экстирпация матки с придатками является операцией выбора.
На сегодняшний день наиболее значимым фактором прогноза жизни больных саркомами следует считать гистологическую структуру опухоли. Имеют так же значение локализация опухоли, размер и глубина инвазии в подлежащие ткани, степень злокачественности и дифференцировки опухоли, число митозов и наличие некрозов в опухоли.
Практически у половины больных саркомами в разные сроки после первичного лечения возникают местные рецидивы и отдаленные метастазы. Локализация метастазов сарком зависит от гистологической структуры.
ЛМС чаще метастазируют в легкие, на втором месте по частоте метастазирования лимфатические узлы таза и поясничной области, затем брыжейки тонкой и толстой кишки. Так же метастазы по париетальной и висцеральной брюшине. Реже наблюдается поражение большого сальника.
Для ЛМС и ЭСС характерно относительно медленное прогрессирование процесса.
Нередко сроки появления метастазов опухоли исчисляются годами. Наличие солитарных или единичных метастазов ЛМС без признаков диссеминации по брюшине является показанием к их хирургическому удалению.
Лекарственное лечение и ЛТ применяются при лечении метастазов и рецидивов ЭСС. Иногда комбинируют оба вида лечения.
Лейомиосаркома матки
Лейомиосаркома матки (ЛМС) — это злокачественное новообразование, развивающееся из гладкомышечных клеток матки. Это очень редкая опухоль, на ее долю приходится около 1-1,3% от всех злокачественных новообразований матки.
Невысокая частота встречаемости затрудняет проведение рандомизированных клинических испытаний по ее лечению, поэтому многие моменты остаются открытыми.
Причины лейомиосаркомы матки
Причины возникновения ЛМС неизвестны. В большинстве случаев опухоль развивается de novo. Но есть несколько факторов риска, которые увеличивают вероятность развития данной патологии:
- Возраст. Лейомиосаркомы диагностируются у женщин в пременопаузе и менопаузе. Обычно это возраст старше 50 лет.
- Воздействие ионизирующего излучения. Облучение является провоцирующим фактором развития большинства сарком мягких тканей. Как правило, речь идет о лучевой терапии злокачественных новообразований. В частности, облучение органов малого таза в суммарной очаговой дозе более 45 грей увеличивает риск развития ЛМС на 5%. Латентный период составляет 3-17 лет.
- Принадлежность к негроидной расе.
- Наличие мутации RB-гена у пациенток, страдающих ретинобластомой.
Эти факторы увеличивают риск развития ЛМС, но нельзя говорить, что они вызывают данное заболевание.
Симптомы лейомиосаркомы
Симптомы заболевания определяются локализацией опухоли и ее размерами:
- Для субмукозного расположения опухоли (когда она растет в просвет полости матки) характерны кровянистые выделения, не связанные с менструацией. В ряде случаев они носят обильный характер, вплоть до кровотечения.
- Если узел расположен внутри стенки матки (интрамуральная опухоль), пациентку могут беспокоить боли внизу живота, реже — ациклические кровотечения.
- Для субсерозного расположения опухоли (она растет в направлении брюшной полости) более характерны симптомы, связанные с ее воздействием на соседние органы. Например, при сдавлении мочевого пузыря будут отмечаться дизурические расстройства — частые позывы к мочеиспусканию, невозможность полного опорожнения мочевого пузыря, нарушение оттока мочи вплоть до ее острой задержки. Если новообразование давит на стенку прямой кишки, могут возникать запоры или чувство неполного опорожнения кишечника после стула.
Помимо этого, могут наблюдаться следующие симптомы:
- Общее недомогание, слабость и повышенная утомляемость.
- Необъяснимое снижение массы тела.
- Анемия.
- Длительное повышение температуры до субфебрильных цифр.
Как мы видим, большинство этих симптомов неспецифичны и могут присутствовать при других гинекологических заболеваниях. Более всего симптоматика сходна с миомой матки.

Стадии лейомиосаркомы матки
1 стадия — опухоль не выходит за пределы матки:
- 1А стадия — размеры новообразования не превышают 5 см.
- 1В — опухоль более 5 см в диаметре.
2 стадия — опухоль распространяется за пределы матки, но не выходит из малого таза.
- 2А — в злокачественный процесс вовлечены придатки матки.
- 2В — опухоль поражает ткани малого таза.
3 стадия лейомиосаркома прорастает в органы и ткани брюшной полости.
- 3А стадия — имеется единичный очаг лейомиосаркомы.
- 3В стадия — имеется несколько очагов лейомиосаркомы.
- 3С стадия — поражены тазовые и/или парааортальные лимфатические узлы.
4 стадия — имеются отдаленные метастазы за пределами брюшной полости.
Диагностика
Лейомиосаркома на ранних стадиях протекает бессимптомно, в некоторых случаях может проявлять себя кровянистыми выделениями. Чаще всего данный диагноз ставится во время гистологического исследования материала, удаленного во время гистерэктомии по поводу лечения другого заболевания, например миомы.
Во время осмотра могут быть обнаружены следующие признаки патологии:
- При бимануальном исследовании пальпируется увеличенная матка.
- При трансвагинальном УЗИ обнаруживаются узлы стенки матки, которые сходны с миомой. Заподозрить злокачественность новообразования можно по наличию косвенных признаков: нечеткость контура опухоли, наличие долек, наличие в узле анэхогенных включений без признаков нарушения питания узла, обнаружение участков анэхогенности или повышенной эхогенности. Для уточнения природы узла проводится дополнение УЗИ цветовым допплеровским картированием и допплерометрией. Эти исследования позволят оценить особенности кровоснабжения опухоли и заподозрить злокачественность новообразования. Для стандартизации оценки используется индекс резистентности и оценка максимальной систолической скорости кровотока внутри узла.
- МРТ органов малого таза позволит более точно отличить доброкачественное новообразование от злокачественного.
Основным методом диагностики лейомиосаркомы является морфологическое исследование материала узла под микроскопом. При субмукозных узлах получить материал можно во время гистероскопии с раздельным диагностическим выскабливанием. Но в большинстве случаев окончательный диагноз выставляется после удаления матки.
После подтверждения диагноза проводится дообследование для уточнения степени распространения лейомиосаркомы. Для этого назначается КТ и/или МРТ органов брюшной полости и грудной клетки.
Лечение
Основным методом лечения лейомиосаркомы матки является хирургическая операция, но она не предотвращает гематогенное метастазирование опухоли и возникновение рецидивов. Стандартным объемом вмешательства является гистерэктомия с двусторонним удалением придатков. Удаление тазовых и парааортальных лимфатических узлов не проводится, поскольку риск лимфогенного распространения на данных стадиях менее 3 %.
У женщин молодого возраста возможно сохранение яичников, при отсутствии данных за их поражение. Уменьшение объема операции в этом случае никак не сказывается на продолжительности жизни пациенток и прогнозе течения заболевания. В то же время сохранение яичников предупреждает развитие раннего климакса со всеми вытекающими последствиями.
Лучевая терапия
Лучевая терапия лейомиосаркомы не является рутинным методом лечения данного заболевания. Она не приводит к увеличению безрецидивного периода и общей продолжительности жизни, но позволяет снизить риски развития местных рецидивов с 24% до 14% по сравнению с группой наблюдения. Поэтому ее применение ограничено случаями высокого риска развития локального рецидива:
- Наличие злокачественных клеток в краях отсечения при удалении опухоли.
- Близкий край резекции.
В этих случаях проводят облучение ложа опухоли в объеме суммарной очаговой дозы 50 Гр.

Химиотерапия
Лейомиосаркома яичников дает метастазы гематогенным путем, поэтому есть необходимость в назначении химиотерапии. К сожалению, абсолютно эффективной схемы химиотерапевтического лечения на сегодняшний день нет. Из всех применявшихся схем, наилучшие результаты показали следующие:
- Для адъювантной химиотерапии первой линии применяется гемцитабин в дозировке 900 мг/м2 в первый и восьмой день курса, а также на 8 день добавляется доцетаксел в дозировке 100 мг/м2. Лечение проводят каждые 3 недели в количестве 6 курсов.
- Для лечения распространенных форм новообразования применяется гемцитабин в дозировке 1000 мг/м2 в первый и восьмой день курса, и на 8 день добавляется таксол в дозировке 175 мг/м2. Схема также используется с трехнедельным интервалом в количестве 6 курсов.
Данные препараты токсично действуют на костный мозг, вызывая миелосупрессию, поэтому у пациентов возникают иммунодефицитные состояния, анемии и тромбоцитопении. Чтобы предотвратить развитие связанных с этим инфекционных осложнений, назначают гранулоцитарный колониестимулирующий фактор с 9 по 19 дни или до достижения необходимого эффекта. Он стимулирует рост нейтрофильного ростка кроветворения и восстанавливает популяцию нейтрофилов и макрофагов — клеток иммунной системы.
Также для лечения распространенных форм лейомиосарком в рамках второй линии применяют таргетную терапию. Она действует непосредственно на злокачественные клетки, минимально повреждая здоровые ткани. Используются следующие препараты:
- Трабектедин. При его применении годовая выживаемость достигает 61%, в то время, как терапия цитостатиками дает 51%. Трабектин вводится посредством суточной инфузии 1 раз каждые 3 недели.
- Вотриент (пазопаниб). Он помогает достичь длительной стабилизации или частичной регрессии опухоли и позволяет повысить медиану выживаемости до 17,5 месяцев. Применяется в таблетках ежедневно.
Прогноз
Рак влагалища
Злокачественная опухоль, развивающаяся из стенок влагалища. В клинически явных случаях диагностика не вызывает затруднений, наличие опухоли определяется во время осмотра и пальпации влагалища (это может быть плотный узел , язва, экзофитная опухоль).
Рак влагалища – это злокачественная опухоль, развивающаяся из стенок влагалища.
Рак влагалища может быть первичным и вторичным (метастатическим – переход злокачественного процесса с другого органа на влагалище). Первичный рак составляет 1-2% среди всех злокачественных заболеваний половых органов женщин, возникает преимущественно в возрасте 50-60 лет. Различают экзофитную форму роста, когда опухоль представлена выступающими над стенками влагалища папиллярными разрастаниями, напоминающими папиллому или цветную капусту, и эндофитную форму в виде язвы с прорастанием в подлежащие ткани.
Существуют следующие гистологические типы:
- плоскоклеточный (наиболее частый до 95 % случаев).
- железистый тип (как правило светлоклеточная карцинома).
- саркомы влагалища (лейомиосаркомы обычно поражают женщин старше 50 лет, рабдомиосаркома обычно диагностируется у детей в возрасте до 2 лет).
Что может служить причиной возникновения рака влагалища
Причина возникновения мало изучена. Однако:
Симптомы Рака влагалища
На ранних стадиях заболевания рак остается бессимптомным. В последующем появляются боли, спонтанные или контактные сукровичные и кровянистые выделения из половых путей. По мере роста и распада опухоли присоединяются гноевидные выделения со зловонным запахом, боли в лобке, крестце и паховых областях, при запущенных процессах нарушаются функции смежных органов (появляются учащенное мочеиспускание, затруднение дефекации), развиваются отеки нижних конечностей.
Диагностика рака влагалища
В клинически явных случаях диагностика не вызывает затруднений, наличие опухоли определяется во время осмотра и пальпации влагалища (это может быть плотный узел , язва, экзофитная опухоль). Дисплазию или преинвазивный рак выявляют как правило во время кольпоскопии. Диагноз устанавливается путем цитологического исследования с последующей биопсией и гистологическим исследованием фрагмента ткани влагалища или опухолевого узла. Для уточнения распространенности процесса и исключения метастатической опухоли назначаются расширенные обследования.
Лечение рака влагалища
При выборе метода и плана лечения учитываются следующие факторы:
- стадия заболевания,
- локализацию опухоли,
- возраст,
- общее состояние пациентки.
Основными методами лечения являются – хирургический метод, лучевая и химиотерапия. При неинвазивном раке (локализованной начальной форме с моноцентрическим ростом) хирургическое лечение включает электроэксцизию; в случае мультицентрического роста опухоли — вагинэктомию и гистерэктомию. Достаточно эффективными считаются терапия кислотным лазером и криодеструкция опухолевого очага. Химиотерапия в лечении используется реже, в виде местных аппликаций с фторурацилом. В современном лечении преинвазивного рака применяется фотодинамическая терапия, в случае неэффективности локального воздействия — показана лучевая терапия.
Основным методом лечения инвазивного рака является радиотерапия (лучевая терапия), включающая дистанционное, внутриполостное (эндовагинальное) и внутритканевое облучение. В зависимости от стадии рака влагалища рентгенотерапию, гамма-терапию и внутриполостное введение радиоактивных препаратов применяют отдельно или в сочетании друг с другом. При запущенных опухолевых процессах проводят облучение зоны поражения, тканей параметрия и тазовых лимфатических узлов.
Показания к хирургическому лечению при инвазивном раке влагалища ограничены. При опухоли верхней трети влагалища пациенткам молодого и среднего возраста выполняют удаление верхней части влагалища с расширенной экстирпацией матки. Возможно сочетание лучевой терапии с химиотерапевтическим и хирургическим лечением.
Самый верный способ ранней диагностики рака - это профилактические осмотры и лечение имеющихся сопутствующих заболеваний
Специалисты «ЭВИМЕД» рекомендуют: Профилактический осмотр у женщины, которая не предъявляет жалоб к состоянию своего женского здоровья, должен осуществляться 1 раз в 10-12 месяцев. Такой осмотр включает в себя беседу с гинекологом, осмотр на гинекологическом кресле с проведением осмотра шейки матки, кольпоскопии, цитологии и урогенитального мазка, взятие анализа на ВПЧ высокоонкогенного типа. После этого следует пройти осмотр молочных желез и УЗИ.
Кисты и опухоли забрюшинного пространства
Забрюшинные внеорганные опухоли относятся к редкой патологии и составляют 0,2% по отношению ко всем опухолям человека. Забрюшинные опухоли чаще встречаются у женщин. Наибольшее число больных молодого и среднего возраста (21 — 50 лет).
Классификация опухолей забрюшинного пространства.
Наибольшее распространение получила классификация Ассегmann (1954), который называет разделение опухолей данной локализации условным и в основу его кладет гистогенетический принцип:
Опухоли мезодермального происхождения
A. Опухоли из жировой ткани: 1) доброкачественные — липомы, 2) злокачественные — липосаркомы.
B. Опухоли из гладких мышц: 1) доброкачественные — лейомиома, 2) злокачественные — лейомиосаркома.
C. Опухоли из соединительной ткани: 1) доброкачественные-фиброма, 2) злокачественные — фибросаркома.
D. Опухоли из поперечных полосатых мышц: 1) доброкачественные — рабдомиома, 2) злокачественные — рабдомиосаркома.
E. Опухоли из кровеносных сосудов: 1) гемангиома и ангиосаркома, 2) гемангиоперицитома — доброкачественная и злокачественная.
F. Опухоли из лимфатических сосудов: 1) доброкачественные — лимфангиома, 2) злокачественные — лимфангиосаркома.
G. Опухоли из первичной мезенхимы: 1) доброкачественные — миксома, 2) злокачественные — миксосаркома.
H. Опухоли недифференцированные, неясного происхождения — ксантогранулемы.
II. Опухоли нейрогенного происхождения
A. Опухоли из закладок нервных влагалищ: 1) нейрофиброма, без капсулы, 2) инкапсулированная нейролеммома, 3) злокачественная нейролеммома (злокачественная шваннома).
B. Опухоли из тканей симпатической нервной системы: 1) ганглионеврома, 2) симпатобластома, 3) нейробластома.
C. Опухоли из гетеротопных тканей коры надпочечников и хромаффинных тканей: 1) рак из клеток надпочечника, 2) злокачественная нейромаффинная парагангиома, 3) парагангиома, 4) активная феохромоцитома.
III. Опухоли из эмбриональных остатков почки
A. Злокачественные и доброкачественные тератомы.
IV. Злокачественные опухоли метастатического характера
Клиническое течение внеорганных забрюшинных опухолей.
Анатомические особенности забрюшинного пространства с наличием жировой клетчатки обусловливают длительный бессимптомный период. Развиваясь в свободной клетчатке забрюшинного пространства, эти новообразования постепенно могут достигать значительных размеров без каких-либо клинических проявлений, сдавливая прилегающие органы. В одних случаях развиваются расстройства мочеиспускания, в других — явления кишечной непроходимости, поражения нервов в виде стойкой боли в брюшной полости, поясничном отделе, нижних конечностях.
Иногда первыми признаками заболевания является лимфовенозный стаз в одной или обеих нижних конечностях, вторичное варикоцеле.
Общее состояние больных, даже при наличии больших опухолей, остается длительное время удовлетворительным. Быстрая утомляемость, слабость, потеря массы тела, повышения температуры тела, явления интоксикации свидетельствуют о длительном процессе.
Боль в животе является одним из ранних симптомов, наиболее характерна для опухолей небольших размеров, расположенных паравертебрально, в полости малого таза. Боль возникает в случае сдавливания опухолью нервов, которые идут от поясничного или крестцового сплетения, а также при условии растяжения париетального листка брюшины.
Определение опухоли во время пальпации живота является очень ценным клиническим симптомом, который чаще выявляется в случае злокачественных опухолей.
Нарушения венозного и лимфатического оттока клинически проявляются увеличением объема нижней конечности на стороне поражения, болью, расширением подкожных вен передней брюшной стенки. Сдавливание и деформация вен чаще влекут нейрогенные опухоли. Забрюшинные опухоли не сдавливают артериальные стволы, а смещают их.
Расстройство функции пищеварительного тракта проявляются тошнотой, тяжестью в животе, запором; расстройство мочевыделительной системы — дизурией, болью в поясничном отделе (в случае сдавливания и сдвига мочеточников, почки), затруднением во время мочеиспускания. Иногда может наблюдаться олигоурия (если сдавлены оба мочеточника).
Опухоли, которые локализуются в правой половине забрюшинного пространства, дают более раннюю клиническую картину венозного застоя.
В случае локализации опухоли в эпигастральной области (справа или слева), больные чаще жалуются на ощущение тяжести и боль, не связанную с приемом пищи. Симптомы кишечной непроходимости, предопределенные экстраорганным сдавлением, проявляются раньше на фоне новообразований, которые располагаются в нижних отделах левой половины забрюшинного пространства. В случае опухолей этой локализации наблюдается боль, которая иррадиирует в поясничную область, прямую кишку, паховую область и нижние конечности.
Для опухолей тазовой локализации характерно длительное и чаще бессимптомное начало развития заболевания, в связи с чем ранняя диагностика имеет значительные трудности. Неорганные забрюшинные опухоли малого таза не имеют специфических диагностических признаков, которые отличают их от опухолей или неопухолевых заболеваний этой же локализации.
Одним из самых ранних симптомов первичных неорганных опухолей малого таза есть боль внизу живота, которая наблюдается приблизительно в 50% случаев и чаще имеет постоянный характер. Ранними клиническими симптомами являются также нарушения дефекации и мочеиспускания. Отеки и расширения подкожных вен нижних конечностей наблюдаются обычно на фоне злокачественных опухолей.
Иррадиация боли в одну или обе нижние конечности предопределена давлением опухоли на корешки пояснично-крестцового сплетения, что необходимо учитывать во время дифференциальной диагностики неорганных опухолей малого таза и пояснично-крестцового радикулита.
Симптомом, который наблюдается почти у всех больных с первичными неорганными опухолями малого таза, является определение опухоли во время пальпации через прямую кишку или влагалище. Забрюшинные опухоли тазовой локализации могут способствовать возникновению промежностных грыж
Диагностика опухолей
Жалобы и анамнез заболевания, а также осмотр с перкуссией и пальпацией имеют важное значение для того, чтобы заподозрить наличие забрюшинной опухоли.
Диагноз заболевания уточняется после рентгеновского исследования, потому необходимо начинать с обзорной рентгенографии органов грудной и брюшной полостей, что может подтвердить наличие опухоли, но не дает возможности уточнить локализацию и отношение к органам. В связи с этим считают обязательным рентгеноконтрастное исследование органов пищеварительного тракта и мочевыделительной системы. Смещение желудка, толстой или тонкой кишки, почки, мочеточника свидетельствует о забрюшинной локализации опухоли и помогает определить функциональные нарушения этих органов. Особенное место в диагностике забрюшинных новообразований занимает ультрасонография, а также аортография, ангиография, каваграфия, внутривенная экскреторная урография, ирригоскопия, компьютерная томография, ядерномагнитнорезонансная томография, рентгенография грудной полости для исключения метастазов в легких.
На основании прямых и непрямых признаков отмеченные рентгенологические методы исследования позволяют уточнять биологический характер заболевания и расположения опухоли, определить ее взаимоотношение с соседними органами и магистральными сосудами, что необходимо для решения вопроса относительно плана лечения и характера хирургического вмешательства.
Ультразвуковая эхография помогает определить размеры и глубину расположения опухоли, выяснить ее связь с сосудами; компьютерная томография позволяет определить опухоли диаметром начиная с 1,5-2,0 см, точное их распространение, топографию, обнаружить увеличение лимфатических узлов.
К менее распространенным методам относят ангиосканирование опухолей забрюшинного пространства. Однако ни один из перечисленных методов исследования не позволяет определить гистологическую структуру новообразования, что необходимо для выбора метода лечения, особенно лучевого и химиотерапевтического.
В случае забрюшинних неорганных опухолях обязательно выполняют биопсию для цитологического и гистологического исследований. Чрезкожную аспирационную пункционную биопсию осуществляют в случае расположения забрюшинной опухоли на боковых стенках таза. В случае тазового расположения опухоли применяют пункционную биопсию через заднюю стенку влагалища или путем прокола ишиоректального участка. Помогают проводить прицельную биопсию эхография и компьютерная томография.
Пункционная биопсия позволяет уточнить характер процесса и определить морфологическое строение новообразования. Чаще пункционная биопсия является завершающим этапом обследования больного после уточнения локализации, размеров и взаимоотношения опухоли с соседними органами.
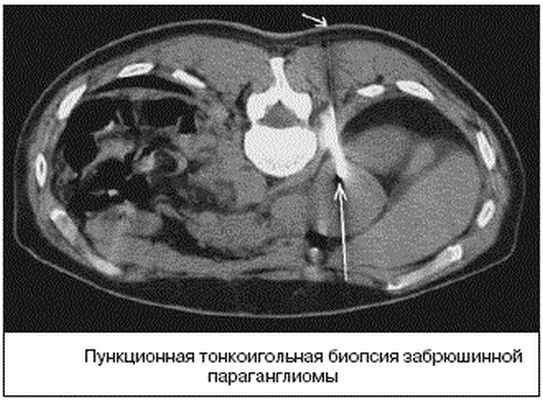
Лечение опухолей забрюшинного пространства
Основным методом лечения является хирургический. Операбельность при неорганных забрюшинных опухолях остается низкой. Операции удается выполнить лишь у 20 — 30% больных. Рецидивы возникают часто — у 35 — 50% оперированных.
Лучевая терапия. Лучевой метод лечения применяют у неоперированных больных в поздних стадиях заболевания результаты лечения малоутешительные. Для применения лучевой и комбинированной терапии необходима уверенность в злокачественной природе опухоли.
В настоящее время показания к лучевой терапии забрюшинных опухолей значительно расширены. Рентгенотерапия фибросарком, оперативное удаление которых было невозможным, значительно продлевает жизнь больным. Предварительная лучевая терапия кажущихся неоперабельными опухолей (типа фибросарком, липосарком, миксосарком) может в некоторых случаях уменьшить их настолько, что они становятся доступными удалению. Это объясняется различной степенью зрелости клеточных элементов упомянутых опухолей, что и является, в сущности, показанием к лучевой терапии. Предварительная лучевая терапия показана у тех больных, у которых по клиническим данным радикальное удаление является сомнительным, а природа злокачественности доказана.
Отдаленные результаты лечения при первичных злокачественных опухолях малоутешительны, 5-летний срок переживают не более 10% перенесших радикальные операции.
При доброкачественных опухолях результаты более стабильные, но возможны рецидивы, требующие повторных операций.
Государственная клиническая больница №29 им. Н.Э.Баумана – это современная многопрофильная высокотехнологичная больница с уникальной полуторавековой историей и традицией, оказывающая высококачественную медицинскую помощь в круглосуточном режиме.
Саркома матки

«Саркому матки мы лечим комплексно, следуя рекомендациям по терапии этого заболевания, утвержденным международными протоколами. Это и хирургическое вмешательство, и химиопрепараты, и лучевая терапия, которая качественно реализуется в TomoClinic. Иногда пациенту нужно радикальное удаление тела матки (пангистерэктомии) или придатков (аднексэктомия), резекция соседних органов и регионарных лимфоузлов. Но на ранних стадиях саркомы матки лучевая терапия в сочетании с химическими препаратами дает большую эффективность для избавления от опухоли».
Что такое саркома матки?
Саркома матки — опухоль злокачественного характера, которая возникает из неэпителиальных клеток (тогда как рак, наоборот, возникает из эпителиальных клеток). Морфологическим субстратом для заболевания может быть:
- строма слизистых оболочек;
- ткань миометрия (мышечная и соединительная);
- незрелые клеточные элементы;
- мезенхимальные клетки;
- гетеротопические эмбриональные зачатки.
Саркомы матки занимают от 2 до 6 % среди всех злокачественных опухолей и меньше 1% злокачественных новообразований гениталий. Согласно статистическим данным преобладают опухоли гладких мышц — лейомиосаркомы (больше 40% случаев). На эндометриальные стромальные саркомы приходится около 15%. Данному заболеванию часто сопутствует саркома влагалища. Кроме того саркома может появляться в имеющихся фиброматозных узлах (доброкачественной опухоли, не имеющей прямой связи с онкологией). Заболевание встречается у женщин любого возраста. Наиболее часто саркома выявляется в пре- и постменопаузном периоде. Но известны случаи возникновения саркомы матки у девочек, что связано с патологиями формирования плода (дизэмбриогенез). В большинстве зафиксированных случаев локализацией опухоли является тело матки (почти в 10 раз чаще по сравнению с шейкой матки).
Причины
Причины развития саркомы матки связывают с рядом предшествующих заболеванию патологических состояний. Часто (51-57%) опухоли наблюдаются внутри или в непосредственной близости от фибром. Эти заболевания не имеют общего этиопатогенеза. Но наличие доброкачественных опухолей тела или шейки матки при совокупности дополнительных негативных факторов увеличивает риски развития саркомы. Факторы риска играют значительную роль в развитии саркомы матки.
Факторы риска
В число факторов риска гинекология вносит перечень патологий, наблюдающихся у большого числа пациенток с саркомой матки:
- нарушения эмбрионального развития плода;
- травмы во время родов;
- повреждения вследствие хирургического прерывания беременности;
- травмы при диагностическом выскабливании;
- поздние первые роды (после 30 лет) и менструация;
- поздняя менопауза;
- патологии с пролиферативными изменениями (полипы эндометрия, эндометриоз).
Не менее серьезны при развитии саркомы матки хронические интоксикации. Они включают:
- употребление спиртных напитков;
- курение;
- длительное медикаментозное лечение;
- прием наркотических веществ;
- чрезвычайно загрязненная окружающая среда;
- работа на предприятиях химической промышленности;
- радиационное облучение органов малого таза при лечении рака шейки матки.
Саркома матки может начать развитие из-за ановуляции и гиперэстрогении (повышенной выработке гормона эстрогена). Также оказывают негативное воздействие нейроэндокринные нарушения, проявляющиеся в климактерический период.
Классификация
Классификация сарком позволяет в кратчайшие сроки назначить соответствующее лечение и делать первичный прогноз. Принятая классификация разделяет саркомы матки на 6 основных типов:
- Эндометриальные стромальные опухоли.
- Лейомиосаркома.
- Гладкомышечные опухоли злокачественного характера.
- Смешанный мезодермальный тип, объединяющий в себе два вышеперечисленных вида опухолей.
- Недифференцированная эндометриальная саркома.
- Карциносаркома.
Множество других редко встречающихся разновидностей совокупно относят к «Другим опухолям мягких тканей матки». Также существует классификация новообразований по степени дифференцировки и клеточному составу:
- Низкодифференцированные. Они состоят из незрелых клеток, в строме обнаруживается большое количество сосудов. К данной категории относятся веретено-, гиганто-, кругло-, полиморфноклеточная саркома и типы заболевания, которые встречаются реже: альвеолярная саркома, меланосаркома, лимфосаркома.
- Умереннодифференцированные.
- Высокодифференцированные. Они состоят из зрелых клеток. Это фибропластические и мышечно-клеточные саркомы.
Стадии
При саркоме матки отмечают 4 стадии заболевания, как и при других онкологических заболеваниях.
Стадия I: распространение опухоли ограничивается телом матки.
Стадия II: опухоль переходит на тело и шейку матки.
Стадия III: злокачественный процесс за пределами тела матки, но ограничивается органами малого таза. Формируются метастазы в регионарных лимфатических узлах.
Стадия IV: новообразования выходят за пределы таза, в слизистую оболочку прямой кишки или мочевого пузыря. Присутствуют отдаленные метастазы.
Симптомы
Симптоматика саркомы матки зависит от локализации новообразования, стадии и вида опухоли. На начальной стадии саркома матки протекает бессимптомно. Если опухоль развивается совместно с фиброматозными узлами, то никаких дополнительных симптомов, кроме присущих фиброме, не проявляется. В процессе развития новообразования наблюдаются нарушения менструального цикла (метроррагии, меноррагии), обильные выделения белого цвета с неприятным резким запахом (при наличии дополнительной инфекции). Боли распространяются на разные области малого таза и половых органов.
Ярко выраженная симптоматика у саркомы субмукозных узлов (рост опухоли в полость матки) и эндометрия. К симптомам добавляются выделения крови и даже кровотечения. Присутствует чувство тяжести и резкая боль внизу живота, причиной которой является быстрый рост узлов, некроз, перекручивание ножки узла. При увеличении узлов характерны схваткообразные боли. Во время роста и развития опухоли в процесс вовлекаются смежные органы брюшной полости. При прорастании стенки прямой кишки возникает ощущение неполной дефекации. При давлении опухоли на мочевой пузырь начинаются проблемы с мочеиспусканием (учащение, неприятные ощущения).
Для саркомы матки на 3 и 4 стадии характерна анемия, асцит (скопление свободной жидкости в брюшной полости), интоксикация, кахексия, длительный субфебрилитет, общая слабость.
Мишенью метастазов, распространяющихся гематогенным путем или по сосудам лимфатической системы являются:
- легкие (проявляется развитием плеврита);
- печень (желтуха);
- позвоночник (боль в любом из его отделов).
Основной проблемой симптоматики саркомы матки (особенно на ранних стадиях) является практически полное совпадение признаков с опухолями доброкачественного характера. Например, фибромиомой — новообразованием, которое занимает первое место по распространенности среди всех новообразований женских половых органов.
Диагностика
Основной целью первичной диагностики является дифференциация саркомы матки от доброкачественных опухолей (фибромиома, лейомиома). Начальными признаками саркомы в случае наличия фиброматозных узлов обычно является их стремительный рост, нециклические кровотечения, ярко выраженная анемия, которая не соответствует имеющейся кровопотере. Также увеличивается СОЭ, появляются симптомы после удаления полипов или субмукозных узлов путем хирургического вмешательства. Сюда относят диагностирование опухолевых узлов в культе после резекции матки и положительный результат анализа на онкомаркер.
Во время проведения гинекологического осмотра влагалища обязательно обращают внимание на окрас шейки матки. При саркоме она приобретает цианотичный оттенок. Также возможен ее отек и гипертрофия. В редких случаях обнаруживается саркоматозный узел на этапе формирования. Посредством бимануального и ректально-вагинального исследования специалисты выявляют точную локализацию образования. Важную роль также играет раннее определение размера, консистенции, смещенности и степени злокачественности узлов, присутствия инфильтратов, увеличенных лимфоузлов, расположенных рядом, а также состояния придатков.
Проведение трансвагинального и трансабдоминального УЗИ-диагностирования указывает на трансформацию матки, неоднородную эхогенность, присутствие некротизированных узлов и патологического кровотока.
Аспирационная биопсия с цитологическим исследованием мазков-отпечатков дает возможность определить наличие нетипичных полиморфных клеток. Более подробную информацию получают при выскабливании полости матки и последующего гистологического исследования эндометрического соскоба. Наиболее точными методами диагностики при подозрении на саркому матки являются:
- гистероскопия;
- ангиография;
- лапароскопия;
- гистероцервикография;
- лимфография.
Всем больным с обнаруженной саркомой матки назначают исследование мочевыводящих путей (урография, ренография, хромоцистоскопия), кишечника (ирригоскопия, ректороманоскопия), печени (УЗИ), легких (рентгенография грудной клетки). Критически важно в ходе диагностирования дифференцировать саркому от фибромиомы (лейомиомы) матки, полипов эндометрия, опухолей яичников, образований со смежной локализацией.
Читайте также:
