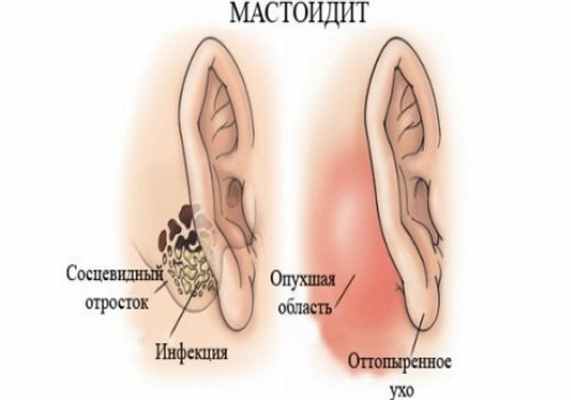
Мастоидит
Добавил пользователь Morpheus Обновлено: 27.01.2026
Мастоидит – воспаление в слизистой оболочке и твёрдой ткани височной кости. Данную анатомическую структуру каждый может легко прощупать у себя позади уха. Мастоидит уха у взрослых и детей — результат распространения инфекции, первоначально возникшей во внутренних анатомических структурах органа слуха. Болезнь опасна и чревата тяжелыми осложнениями.
Рассмотрим, что такое мастоидит, какие причины приводят к его возникновению, как проявляется патология, и какими методами лечат болезнь в клинике «Клиника К+31».
Причины
Прямая причина патологии – проникновение в слизистую, соединительные и твёрдые ткани сосцевидного отростка патогенных микроорганизмов. Часто это те же болезнетворные агенты, что вызывают воспаление среднего уха (отит). Именно отит обычно и является первичной патологией. Сам по себе мастоидит развивается редко.
Конкретного возбудителя можно выявить только после лабораторной диагностики, но в большинстве клинических ситуаций это:
- Пневмококки;
- Стрептококки;
- Стафилококки;
- Грамотрицательные бактерии.
Реже встречаются синегнойная палочка и анаэробные микробы. Независимо от разновидности инфекционных агентов воспалительный процесс сопровождается местной реакцией организма на чужеродное вторжение. Характерный признак острого мастоидита — наличие гноя, что свидетельствует об активности лейкоцитов. Частая косвенная причина развития заболевания – неполноценное или неадекватное лечение отита (терапия народными методами без врачебного наблюдения).
Патогенез мастоидита
Воспаление развивается стремительно при острой форме болезни и постепенно при хронической.
Патология протекает в 2 стадии:
- В дебютной стадии в процесс активно вовлечены слизистые и надкостница, что приводит к заполнению тканей экссудатом (жидкостью из микроскопических кровеносных сосудов), их воспалению и утолщению.
- Вторая стадия называется также деструктивной – для неё характерно поражение и разрушение костной ткани. Внутренние структуры кости подвергаются некрозу (отмиранию) – данная ситуация чревата возникновением опасных патологических процессов в тканях черепа. Истечение гноя во внутренние полости вызывает образование абсцессов, требующих хирургического вмешательства.
Мастоидит чаще диагностируется у пациентов с пневматическим анатомическим типом сосцевидного отростка. На развитие заболевания влияют дополнительные факторы:
- Повышенная вирулентность (агрессивность и жизнестойкость) бактериальных колоний;
- Пониженный иммунный статус на фоне других хронических заболеваний;
- Приём лекарств – сильных антибиотиков, препаратов для химиотерапии;
- Наличие диабета.
Первоочередная задача врача при мастоидите – купировать воспаление на начальной стадии его развития, но не всегда пациенты обращаются в клинику на дебютном этапе патологии, что затрудняет терапию.
Классификация мастоидита
По локализации различают правосторонний мастоидит и левосторонний. Реже развивается двухсторонний мастоидит – это воспалительный процесс симметричного характера, вызванный обширным поражением инфекционными агентами.
По этиологии выделяют 5 разновидностей мастоидита.
Первичный – который развивается непосредственно в височной кости без отита и воспаления в структурах органов слуха. Это редкая разновидность заболевания и очень опасная.
Вторичный – самый распространенный вариант, развивающийся как осложнение отита.
Отогенный – вызван распространением воспалительного процесса непосредственно через внутренние структуры органов слуха.
Гематогенный – при котором инфекционные агенты попадают к месту воспаления через кровеносную систему. При такой разновидности болезни первичный воспалительный очаг бывает как в ухе, так и в других частях организма.
Травматический – развивающийся в результате травматических повреждений – черепно-мозговых травм, ударов, ушибов. Бактериальные агенты проникают в данном случае непосредственно через открытую рану.
Симптомы мастоидита
При заболевании развиваются локальные и общие признаки.
К общим относятся:
- Высокая температура;
- Слабость, снижение работоспособности;
- Повышение количества лейкоцитов, увеличение СОЭ и другие признаки воспалительной реакции;
- Снижение аппетита, бессонница.
Местные симптомы – боли в ухе и в височной кости, изменение положения ушной раковины, течение гноя из уха. Иногда выделения гноя не происходит, поскольку нет путей для его оттока. Проявления заболевания возникают через 7-14 дней после начала отита. Динамика патологических процессов при воспалении среднего важно при диагностике болезни.
Иногда развивается мастоидит без температуры: такая ситуация характерна для пожилых и ослабленных пациентов. Симптомы мастоидита у детей более интенсивны, особенно в грудном возрасте.
Внешне болезнь проявляется в виде гиперемии и истончения кожи в районе сосцевидного отростка. Гноетечение носит пульсирующий характер, как и болевые ощущения. Гнойная масса заполняет ушное отверстие сразу после его очистки. При прогрессировании патологии часто нарушается целостность барабанной перепонки, что приводит к временной потере слуха.
На поздних стадиях болезни костные перегородки сосцевидного отростка разрушаются, а внутренние полости заполняются гноем. Наблюдаются прорывы гнойных очагов в окружающие мягкие ткани, вследствие чего образуются дополнительные абсцессы (закрытые очаги). Иногда патологические проявления распространяются на участок шеи со стороны воспаления: такой вариант болезни именуется «мастоидит Бецольда». Данная разновидность характеризуется болью при повороте головы и провоцирует развитие лимфаденита.
Осложнения
Последствия заболевания очень опасны:
- Тугоухость и полная потеря слуха;
- Внутричерепные заболевания – менингит, абсцессы мозга и черепных полостей;
- Паралич мускулатуры лица.
Прогноз лечения напрямую зависит от его своевременности. Чем раньше начать терапию, тем меньше риск развития осложнений и сопутствующих заболеваний. Наиболее целесообразный вариант при обнаружении первых симптомов заболевания – обращение в клинику профессионального уровня. В Международном Медицинском Центре «Клиника К+31» приём больных ведётся без выходных.
Диагностика
В типичных клинических ситуациях мастоидит нетрудно диагностировать. Заболевание выявляется с помощью внешнего осмотра, пальпации и эндоскопии ушной раковины. Однако при атипичном развитии болезни нужны дополнительные исследования: КТ, МРТ, рентгенография.
Метод МРТ при мастоидите определяет локализацию гнойных очагов, отток из которых нарушен. Методы визуализации показывают степень интенсивности воспалительных процессов и обнаруживают деструктивные изменение в костной ткани.
Если врачам неизвестны возбудители заболевания, проводится бактериальный посев гнойных выделений из уха. Определение точной разновидности болезнетворной микрофлоры необходимо для назначения целенаправленной лекарственной терапии.
Лечение мастоидита
Терапия этого опасного и коварного заболевания в клинике международного уровня «Клиника К+31» проводится комплексно. Как лечить мастоидит, решает врач на основании диагноза и клинической картины. На I этапе лечения практикуются лекарственные методы – внутривенное введение антибиотиков, обработка очагов противовоспалительными и антисептическими препаратами. Чаще всего лечение проводится в стационаре.
Поскольку на начальной стадии нужно действовать быстро, назначаются антибиотики широкого спектра действия. После получения результатов бактериологического посева медикаментозная терапия корректируется – подбирают более специфичные антибиотические препараты.
Если лечение противомикробными лекарствами не даёт быстрого результата, проводят хирургическое вмешательство – вскрытие и очистка гнойных полостей. Наиболее распространенная процедура – проникновение в проблемную зону через небольшой надрез в барабанной перепонке и ввод специальной трубки для оттока гноя. Через определённое время барабанная перепонка заживает, трубка выталкивается из органа слуха естественным путём.
Возникновение осложнений требует более серьёзных операций. Разрушение костной структуры и тканевый некроз – показания для проведения мастоидэктомии – иссечения части кости вместе с полостью, содержащей гнойный экссудат. Внутренние структуры уха очищаются от остатков гноя. Хирургическое лечение назначается сразу, если у больного на первичном приёме обнаружена 2 стадия заболевания.
Другие безусловные показания для проведения срочного хирургического вмешательства:
- Осложнения в близлежащих зонах;
- Образование глубоких гнойных очагов;
- Развитие воспаления височной кости;
- Парезы и параличи лицевого нерва.
Для детей до 3 лет характерно отсутствие развитого сосцевидного отростка, в связи с чем операция несколько отличается и именуется «антротомия». Радикальные вмешательства выполняются либо под общим эндотрахеальным наркозом (препараты проникают в кровь через тонкую трубку, введенную в органы дыхания), либо под локальной анестезией (у взрослых).
После операции продолжают лечение антибиотиками, параллельно проводится витаминная и общеукрепляющая терапия. Рана ежедневно обрабатывается антисептиками, в дальнейшем применяются ранозаживляющие местные препараты. Для ускорения процесса выздоровления назначают также физиотерапевтические процедуры – ультрафиолетовое облучение, лазерную терапию. Полное выздоровление после операции наступает через 3 недели.
Лучший способ предотвратить мастоидит – своевременно лечить воспалительные заболевания среднего уха. Если проведена грамотная антибактериальная терапия в клинических условиях, то дальнейшего распространения инфекции не произойдёт.
При возникновении первых симптомов отита и мастоидита следует незамедлительно обратиться в ММЦ «Клиника К+31», где в кратчайшие сроки будет проведена адекватная и эффективная терапия. Профессиональные врачи настоятельно советуют не заниматься самолечением при воспалительных и инфекционных болезнях, а обращаться за квалифицированной и грамотной помощью.
Мастоидит
Мастоидит – заболевание, характеризующееся гнойным воспалением слизистой оболочки и костной ткани сосцевидного отростка височной кости.
Сосцевидный отросток представляет собой выступ височной кости черепа, расположенный позади ушной раковины. Его внутренняя структура сформирована сообщающимися ячейками, разделенными между собой тонкими костными перегородками.
Оставьте телефон –
и мы Вам перезвоним
Причины мастоидита
Причиной заболевания чаще всего является осложнение острого гнойного отита или обострение хронического гнойного среднего отита. Инфекция переходит на сосцевидный отросток по следующим причинам: нерациональная терапия острого отита, ослабление иммунитета при хронических заболеваниях (сахарный диабет, бронхит, туберкулез, ревматоидный артрит). Мастоидит может развиться и при травмировании ячеек сосцевидного отростка.
Симптомы мастоидита
Типичный комплекс симптомов при мастоидите включает в себя боль в ухе и заушной области, головную боль (особенно при движениях головой), выраженную лихорадка с подъемом температуры тела до 40 °С, резкую болезненность при пальпации заушной области, инфильтрацию и гиперемию кожи за ушной раковиной. Возможны сглаженность заушной складки и оттопыренность ушной раковины кпереди, гноетечение из больного уха (не всегда), шум и снижение слуха на больное ухо, ухудшение общего состояния, снижение аппетита.
В некоторых случаях необходимо проведение дифференциальной диагностики, чтобы исключить заболевания со схожей симптоматикой. Это в первую очередь такие заболевания, как наружный отит, гнойный околоушный лимфаденит, нагноение врожденных околоушных кист и свищей. Также проводится дифференциальная диагностика с фурункулом наружного слухового прохода – при нем отмечаются выраженная болезненность при касании козелка и оттягивании ушной раковины, а при мастоидите эти симптомы отсутствуют, но есть выраженное снижение слуха, не характерное для фурункула. При фурункуле слуховой проход сужен в перепончато-хрящевом отделе, при мастоидите – в костном.
Методы диагностики мастоидита
Проводятся пальпация и перкуссия сосцевидного отростка, выполняется рентгенография височных костей, а также МРТ или КТ.
Лабораторная диагностика при мастоидите включает в себя общий анализ крови, биохимический анализ крови, бактериологический посев из слухового прохода и из полости сосцевидного отростка с анализом на чувствительность к антибиотикам.
Отоскопия, аудиометрия, камертональное исследование, позволяют установить степень тугоухости у пациента с мастоидитом. Парацентез барабанной перепонки выполняется с диагностической целью (проводят при мастоидитах, развившихся на фоне острого среднего отита).
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения мастоидита
Лечение при мастоидите направлено на
приостановление распространения воспалительного процесса по системе воздухоносных полостей среднего уха и за пределы височной кости;
предупреждение развития стойких нарушений слуха и формирования гнойного очага как причины последующего рецидивного течения.
Все больные мастоидитом независимо от этиологии заболевания и стадии воспалительного процесса подлежат госпитализации в отделение оториноларингологии в обязательном порядке.
На начальной стадии мастоидита лечение такое же, как и при остром среднем отите: физиотерапия (УВЧ-терапия, СВЧ и др), внутримышечная или внутривенная антибактериальная терапия. Дополнительно применяются антигистаминные, противовоспалительные, детоксикационные, иммунокоррегирующие препараты. Важным этапом является создание оттока гноя из уха (для чего проводится парацентез барабанной перепонки).
Мастоидит в экссудативной стадии может быть излечен консервативным путем. Мастоидит пролиферативно-альтеративной стадии требует хирургического вскрытия нагноившихся ячеек сосцевидного отростка и удаления патологически измененной кости, ликвидации гноя и послеоперационного дренирования.
При своевременном и рациональном лечении в большинстве случаев прогноз благоприятный. При поздней диагностике и неблагоприятном течении заболевания возможно развитие осложнений, таких как гнойный лабиринтит, поражение лицевого нерва (проявляется асимметрией лица: угол рта или глаза опускается вниз, веко плохо закрывается, лицо похоже на маску), внутримозговые осложнения (менингит, энцефалит); возможны офтальмологические осложнения (эндофальмит, флегмона глазницы), сепсис.
Предупреждение отогенного мастоидита сводится к корректной терапии заболеваний носоглотки, быстрой ликвидации инфекционных очагов, своевременной диагностике воспалительного поражения среднего уха, адекватному лечению отитов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Мастоидит

Этиология заболевания
Сосцевидный отросток височной кости расположен сзади ушной раковины. Его внутреннее строение представляет собой множество сообщающихся ячеек с плотными перегородками. Нормой считаются особенности костной структуры отростка:
- при пневматическом строении – множество крупных воздушных ячеек;
- при диплоэтическом строении – мелкие ячейки с заполнением костным мозгом;
- при склеротическом строении – практически полное отсутствие ячеек.
Развитие левостороннего или правостороннего мастоидита во многом зависит от строения сосцевидного отростка. Чем меньше ячеек, тем ниже вероятность воспаления и его распространения по всей структуре костной ткани. Чаще мастоидит с воспалением отмечается у пациентов с пневматическим строением кости. Его развитие обусловлено распространением инфекции из барабанной полости при остром среднем или хроническом гнойном отите. Запускать патологию опасно по причине возможного распространения нагноения на соседние ткани и полной потери слуха.
Причины
В зависимости от причин, вызвавших отит и его осложнения, различают следующие виды мастоидита:
- отогенный – обусловлен распространением инфекции на околоушные ткани при отсутствии своевременного лечения острого отита. Возбудители – стафилококки, пневмококки, стрептококки или палочка инфлюэнцы. Развитию воспалительного процесса способствуют небольшое отверстие барабанной перепонки, нарушение оттока гноя и его скопление, закрытие ушного отверстия грануляционной тканью;
- гематогенный – тип заболевания, который развивается в качестве вторичной инфекции при сифилисе, туберкулезе и прочих инфекционных заболеваниях;
- травматическая форма мастоидита – является причиной повреждения сосцевидного отростка при ударе, ранении или черепно-мозговой травме. Скопление крови в области повреждения и нарушение процесса ее дренирования служит благоприятной средой для развития инфекции.
Активизации воспалительного процесса способствуют:
- ослабление иммунной защиты организма;
- патологии носоглотки, наличие в анамнезе пациента хронических заболеваний;
- изменения в структуре ушной раковины после перенесенных заболеваний;
- высокая вирулентность (степень патогенности) попавшей в организм инфекции.
Патогенез. Стадии развития заболевания
Вторая стадия – профилеративно-альтеративная. Гнойное воспаление переходит на костные стенки и перегородки, способствуя развитию остеомиелита. Перегородки разрушаются, и внутри костной ткани образуется одна полость, заполненная гнойным содержимым. Заболевание приобретает типичную или атипичную форму. Вторая отличается вялым течением и слабой выраженностью симптомом.
Симптомы у взрослых
Появление признаков мастоидита может наблюдаться одновременно с признаками отита, но чаще отмечается спустя 7-10 дней с момента проявления основного заболевания. У взрослых осложнение дает о себе знать повышением температуры тела, головной болью, нарушением сна, состоянием общей интоксикации. В жалобах пациентов превалирует указание на пульсацию и шум в ухе, ухудшение слуха, резкую боль при попытке дотронуться до кожи возле ушной раковины. По нервным волокнам боль иррадирует в верхнюю челюсть и височную область головы. Одновременно отмечается обильное истечение гнойного содержимого из слухового прохода, покраснение заушной области, оттопыренность ушной раковины, вызванная отеком расположенных рядом тканей. Прорыв гнойной полости сопровождается резкой болью, тромбированием сосудов и развитием некроза надкостницы с формированием надкожного свища.
Осложнения
В запущенных случаях при отсутствии своевременной медицинской помощи острое развитие одно- или двухстороннего мастоидита может повлечь за собой:
- неврит лицевого нерва;
- тромбофлебит;
- гнойный медиастинит, когда гной проникает в пространство шейного отдела позвоночника;
- абсцесс головного мозга, энцефалит;
- поражение глазного яблока, развитие флегмоны или эндофтальмита;
- сепсис, заглоточный процесс.
Когда необходимо обратиться к врачу
Первые признаки отита или мастоидита требуют своевременного осмотра у специалиста, квалифицированного лечения и постоянного наблюдения. Следует отказаться от попыток самолечения и обратиться к отоларингологу для дополнительной диагностики и разработки лечебного курса.
Диагностика
Поставить точный диагноз удается уже при визуальном осмотре заушной области головы пациента. Затруднения в диагностике может вызвать только атипичный мастоидит, когда симптомы либо полностью отсутствуют, либо выражены достаточно слабо, либо схожи с проявлениями целого ряда инфекционных заболеваний. В числе дополнительных исследований инструментальной и лабораторной диагностики – отоскопия, микроотоскопия, бактериологический посев выделений из уха, рентгенография и компьютерная томография. На снимке височной области четко визуализируются завуалированные ячейки, «закупоренные» гнойным содержимым, и едва различимые перегородки. При необходимости к диагностике привлекаются нейрохирург, стоматолог, офтальмолог и прочие узкоспециализированные врачи.
Лечение у взрослых
Лечебный курс разрабатывается с учетом этиологии заболевания и его сложности, возраста пациента и общего состояния организма. В качестве медикаментозной терапии назначается курс антибиотиков, призванных остановить воспаление и уничтожить возбудителей мастоидита. Снять болезненные симптомы и следы отеков при остром гнойном мастоидите позволяют антигистаминные средства, составы для стимуляции иммунной системы, противовоспалительные медикаментозные препараты. Для удаления гнойного содержимого при мастоидите применяется санирующая или общеполостная операция в заушной области головы. Хирургическое вскрытие отростка позволяет очистить ячейки от гноя и выполнить дренирование для восстановления костной структуры. Через отверстие среднего уха гнойный экссудат удаляется методом промывания.
Как записаться на прием к специалистам АО «Медицина»
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Мастоидит
Мастоидит – это бактериальное воспаление клеток сосцевидного отростка, обычно развивающееся на фоне острого среднего отита. Клинически проявляется покраснением, припухлостью в заушной области, болезненностью при пальпации, оттопыренностью ушной раковины. Диагноз ставится на основе клинических данных. Рекомендовано применение антибиотиков, таких как цефтриаксон, а также мастоидэктомия, если проведение только консервативной терапии оказалось неэффективным.
При остром среднем гнойном отите Острый средний отит Острый средний отит – воспаление среднего уха вирусного или бактериального генеза, обычно сопровождающее инфекции верхних дыхательных путей. Клинически проявляется болью в ушах и нарушением. Прочитайте дополнительные сведения существует риск вовлечения в воспалительный процесс пещеры и воздухоносных ячеек сосцевидного отростка височной кости, что приводит к накоплению жидкости. В редких случаях, бактериальная инфекция развивается в собранной жидкости, а возбудителем обычно выступает тот же организм, что и при среднем отите; чаще всего это пневмококк. Инфекция сосцевидного отростка может вызвать остеомиелит перегородок, что приводит к слиянию воздухоносных клеток.
Инфекция может вызвать декомпрессию путем перфорации барабанной перепонки или распространиться на латеральную надкостницу сосцевидного отростка, образуя заушный поднадкостничный абсцесс. Реже процесс распространяется центрально с формированием абсцесса височной доли мозга или септического тромбоза летрального синуса. Крайне редко процесс может распространиться в область шеи с формированием абсцесса Бецольда.
Симптомы и признаки мастоидита
Явления мастоидита появляются через несколько дней или недель после манифестации острого среднего отита с повышением температуры, боли в ушах. Практически у всех пациентов есть признаки среднего отита Клинические проявления Острый средний отит – воспаление среднего уха вирусного или бактериального генеза, обычно сопровождающее инфекции верхних дыхательных путей. Клинически проявляется болью в ушах и нарушением. Прочитайте дополнительные сведения и гнойной отореи Оторея Отделяемое из уха (оторея) - это дренирование из уха выделений. Оно может быть серозного, серозно-слизистого или гнойного характера. Зачастую при этом пациенты жалуются на боль и зуд в ухе. Прочитайте дополнительные сведения . Характерны покраснение, боль при пальпации в заушной области, флюктуация, оттопыренность ушной раковины.
Диагностика мастоидита
Компьютерная томография (КТ) проводится редко
Диагноз мастоидита ставится по клиническим признакам. Для подтверждения диагноза и визуализации степени распространения инфекции обычно проводится КТ, особенно при подозрении на внутривисочное или внутричерепное осложнение. Необходимо делать культуральный посев отделяемого из уха. При отсутствии самопроизвольного прорыва барабанной перепонки рекомендовано проводить тимпаноцентез для посева. Общий анализ крови (ОАК) и скорость оседания эритроцитов (СОЭ) могут быть аномальными, но не являются ни чувствительными, ни специфичными и мало что добавляют к диагнозу.
Лечение мастоидита
Необходимо немедленное назначение внутривенной антибактериальной терапии препаратами, проникающими в центральную нервную систему, например, цефтриаксон по 1–2 г (детям – 50-75 мг/кг) 1 раз в день курсом ≥ 2 недель; ванкомицин или линезолид используют в качестве альтернативы. В качестве лечения может рассматриваться пероральный прием хинолонов. Дальнейшая коррекция антибактериальной терапии зависит от результатов посева и теста на чувствительность.
При формировании субпериостального абсцесса показана мастоидотомия с дренированием абсцесса, удалением воспаленных клеток сосцевидного отростка.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Мастоидит
Мастоидит – это воспаление слизистой сосцевидного отростка височной кости. Он расположен позади ушной раковины, имеет ячеистую структуру и в норме заполнен воздухом. Заболевание чаще всего носит вторичный характер, исключение – травмы.
Причины
Самый частый путь распространения инфекции – из среднего уха во время гнойных отитов. Возбудители могут быть различны:
— стрептококк;
— стафилококк;
— моракселла;
— гемофильная или синегнойная палочка;
— микобактерии.
Редкостью является распространение инфекции с током крови при наличии первичного туберкулезного очага, сифилиса или сепсиса.
Первичное инфицирование развивается в случае разнообразных травм (черепно-мозговая травма, огнестрельное ранение, падение, удар и пр.). Снижение местного и/или общего иммунитета повышается вероятность развития мастоидита. К факторам риска относят:
— ревматоидный артрит;
— бронхит;
— сахарный диабет;
— гепатит;
— пиелонефрит.
Нарушение анатомической целостности среднего уха может являться триггерным фактором развития заболевания.
Симптомы
Первые признаки болезни появляются приблизительно через семь дней после начала первичного заболевания или травмы. Эти симптомы не специфические:
- Ухудшение общего состояния.
- Головная боль.
- Фебрильная температура тела.
- Проблемы со сном.
Через некоторое время пациенты начинаются жаловаться на шум в ушах, чувство пульсации крови, боль в заушной области, распространяющуюся на лицо (глаза, верхняя челюсть). Объективно кожа над сосцевидным отростком отечна, горячая на ощупь, красная, резко болезненная при дотрагивании. В тяжелых случаях наблюдаются выделения гноя из уха.
Диагностика
Оториноларингологи, помимо сбора анамнеза и жалоб применяю такие методы исследований:
- Отоскопия. Верхняя и задняя стенки слухового прохода отечны, барабанная перепонка набухает, визуализируется гной.
- Микроотоскопия.
- Аудиометрия и исследования при помощи камертона (при мастоидите может быть снижение слуха).
- Посев жидкости из уха для обнаружения бактерий и определения их чувствительности к антибиотикам.
- Рентгенография височной кости.
- КТ или МРТ черепа.
- Клинический анализ крови (повышенное количество лейкоцитов, повышенное СОЭ).
Лечение
Для терапии применяются:
- Антибиотики широкого спектра действия.
- Нестероидные противовоспалительные препараты.
- Иммуномодуляторы (стимуляторы интерферона).
- Дезинфицирующие средства.
- Противоаллергические средства.
В качестве хирургической помощи проводят дренирование сосцевидного отростка, его вскрытие и удаление поврежденных ячеек, а, при необходимости, и полную резекцию кости.
Среди осложнений наиболее частыми являются:
— неврит лицевого нерва;
— тромбофлебиты и флебиты;
— лабиринтит;
— энцефалиты, менингиты, абсцессы головного мозга;
— сепсис.
Специфической профилактики не существует. Рекомендуется своевременно и полноценно лечить воспаления среднего уха, не допускать переохлаждения и травм.
Читайте также: