Механизмы развития бронхиальной астмы. Патогенез
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Бронхиальная астма– это хроническое воспалительное заболевание бронхов, в котором участвуют клетки-мишени – тучные клетки, эозинофилы, лимфоциты, сопровождающееся у предрасположенных лиц гиперреактивностью и вариабельной обструкцией бронхов, что проявляется приступами удушья, появлением кашля или затруднения дыхания, особенно ночью и/или ранним утром.
В этиологии бронхиальной астмы выделяют.
1. Предрасполагающие факторы: наследственность, атопия, гиперреактивность бронхов.
2. Причинные факторы (способствуют возникновению бронхиальной астмы у предрасположенных лиц): аллергены (бытовые, эпидермальные, инсектные, пыльцевые, грибковые, пищевые, лекарственные, профессиональные), респираторные инфекции, курение, воздушные поллютанты.
3. Факторы, способствующие обострению бронхиальной астмы (триггеры): аллергены, низкая температура и высокая влажность атмосферного воздуха, загрязнение воздуха поллютантами, физическая нагрузка и гипервентиляция, значительное повышение или снижение атмосферного давления, изменения магнитного поля земли, эмоциональные нагрузки.
Патогенез бронхиальной астмы
В основе развития аллергической бронхиальной астмы лежат аллергические реакции 1 типа (немедленные), реже – 3 типа (иммунокомплексные).
В патогенезе аллергической бронхиальной астмы выделяют 4 фазы.
1 фаза: иммунологическая (происходит секреция специфических антител (иммуноглобулинов Е) и их фиксация на поверхности тучных клеток и базофилов.
2 фаза: иммунохимическая (патохимическая) (при повторном поступлении аллерген взаимодействует с антителами на поверхности тучных клеток, возникает их дегрануляция с выделением медиаторов воспаления и аллергии – гистамина, простагландинов, лейкотриенов, брадикинина и др.).
3 фаза: патофизиологическая (бронхоспазм, отек слизистой оболочки, инфильтрация стенки бронхов клеточными элементами, гиперсекреция слизи, возникающие под влиянием медиаторов воспаления и аллергии).
В результате развития хронического воспаления в бронхах тучные клетки, эозинофилы и их рецепторы гиперреактивны к воздествию на них холода, запаха, пыли и других триггеров, которые вызывает дегрануляцию клеток, ведущую к бронхоспазму, отеку слизистой оболочки и гиперпродукции слизи (псевдоаллергическая реакция).
Классификация бронхиальной астмы
Единой классификации бронхиальной астмы нет. Существует рабочая схема, согласно которой выделяют формы, степени тяжести, фазы и осложнения заболевания.
- преимущественно аллергическая (экзогенная);
Степени тяжести БА:
- легкая интермиттирующая астма;
- легкая персистирующая астма;
- среднетяжелая персистирующая астма;
- тяжелая персистирующая астма.
Механизм развития и клиника приступа бронхиальной астмы
Приступ удушья возникает вследствие контакта организма с аллергеном и проявляется аллергической реакцией, чаще всего Iтипа: острым спазмом гладкой мускулатуры бронхов, отеком их слизистой оболочки и выделением густой вязкой мокроты в просвет бронхов.
Приступ удушья может развиться и под воздействием неспецифических факторов, которые вызывают дегрануляцию тучных клеток и выброс из них медиаторов аллергии и воспаления, приводящих к отеку и гиперемии слизистой оболочки, инфильтрации ее эозинофилами, лимфоцитами и другими клетками, гиперпродукции слизи, т.е. воспалению и обструкции бронхов.
Механизмы развития бронхиальной астмы. Патогенез
В основе хронической бронхиальной астмы лежат постоянные воспаления и гиперчувствительность дыхательных путей.
Обструкция дыхательных путей при бронхиальной астме. Воспалительный инфильтрат (в котором преобладают эозинофилы, но присутствуют также нейтрофилы, моноциты и лимфоциты) нарушает целость эпителия дыхательных путей и может приводить к его слущиванию в просвет бронхиол. Воспаление, гиперчувствительность и перестройка дыхательных путей. В тканях дыхательных путей при бронхиальной астме возрастает число тучных клеток, активированных эозинофилов и активированных Th-клеток.
Воспалительный процесс возникает вследствие выделения Th-клетками проаллергических, провоспалительных цитокинов (например, ИЛ-4, ИЛ-5, ИЛ-13) и хемокинов (например, белков RANTES и эотаксина). Такие же цитокины и хемокины могут продуцироваться и другими клетками иммунной системы (цитоксическими Т-лимфоцитами, NK-клетками, эозинофилами, тучными клетками и базофилами). Воспаление дыхательных путей тесно связано с гиперактивностью их гладких мышц по отношению к различным раздражителям — холодному и сухому воздуху, резким запахам и табачному дыму.
Обусловленная воспалением перестройка тканей дыхательных путей (утолщение базальной мембраны, отложение коллагена под эпителием, гипертрофия и гиперплазия гладких мышц и слизистых желез) становится необратимой. Эти изменения напоминают процесс репарации тканей при их постоянном раздражении. Именно поэтому считается, что постоянное воспаление и перестройка бронхиолярных структур лежат в основе хронического процесса, равно как и периодических приступов бронхиальной астмы.

Исследования с воздушными аллергенами выявляют две фазы в ходе приступа бронхиальной астмы: раннюю (в первые 15-30 мин), характеризующуюся бронхоспазмом, и позднюю фазу (через 4-12 ч после воздействия аллергенов), когда регистрируются воспаление, инфильтрация иммуноцитами, отек и избыточная продукция слизи. Поздняя фаза сопряжена также с гиперреактивностью дыхательных путей, которая может сохраняться на протяжении нескольких недель.
Раннюю фазу можно предотвратить вдыханием расширяющих бронхи b-адреностимуляторов, тогда как поздние симптомы купируются противовоспалительными средствами (например, глюкокортикоидами), но не b-адреностимуляторами. Поэтому быстрое облегчение, наступающее после вызванного аллергенами приступа, не означает его прекращения; через несколько часов может развиться более тяжелая и длительная поздняя фаза
Динамика тяжелых приступов бронхиальной астмы. Обструкция дыхательных путей во время приступа может становиться все более распространенной, приводя к угрожающей жизни дыхательной недостаточности. Приступы часто возникают по ночам (от полуночи до 8 часов утра), когда воспаление и гиперреактивность дыхательных путей достигают своего максимума. Тяжелые приступы могут сопровождаться ателектазом и попаданием воздуха в полость грудной клетки (пневмомедиастинум или пневмоторакс).
Следует помнить, что средства первой помощи (b-адреностимуляторы) усиливают кровоток в участках легких, куда не поступает кислород, в результате чего нарушается вентиляционно-перфузионное отношение и усиливается гипоксемия. Гипоксия поддерживает сужение бронхов, что еще больше ухудшает состояние больного. Тяжелые и прогрессирующие приступы бронхиальной астмы требуют госпитализации и быстрой ингаляции кислорода.
Бронхиальная астма у детей. Причины
Бронхиальная астма — хроническое воспаление дыхательных путей с приступами их обструкции и повышенной чувствительностью к раздражающим воздействиям. Характерные для бронхиальной астмы гистопатологические изменения включают повреждения эпителия дыхательных путей, субэпителиальные отложения коллагена с утолщением базальной мембраны и гипертрофию слизистых желез и гладких мышц. Именно эти изменения обусловливают хроническую форму патологического процесса.
Клинические проявления бронхиальной астмы возникают эпизодически. Сухой кашель, свистящие хрипы при выдохе, чувство тяжести в груди и одышка, как правило, провоцируются физическими усилиями и раздражением дыхательных путей (например, холодным и сухим воздухом, табачным дымом). Обычные вирусные инфекции или воздушные аллергены приводят к длительным обострениям бронхиальной астмы, продолжающимся несколько суток или недель.
Обострения проявляются особенно сильно по ночам и могут сопровождаться резкой обструкцией дыхательных путей, одышкой и недостаточностью дыхания. В редких случаях возникают гипоксические судороги, которые могут закончиться смертью больного.
Современные подходы к терапии бронхиальной астмы предусматривают постоянный прием противовоспалительных средств, устранение провоцирующих воспаление факторов внешней среды и сопутствующих заболеваний. Ослабление воспалительного процесса уменьшает зависимость больного от быстродействующих медикаментозных препаратов (например, b-адреностимуляторов) и частоту приступов, хотя и не полностью исключает их. Быстрое введение глюкокортикоидов резко уменьшает тяжесть таких приступов.
Таким образом, современные медикаментозные средства лечения бронхиальной астмы, за редкими исключениями, обеспечивают нормальную жизнь даже тяжело больному ребенку. При правильном лечении почти все дети, страдающие бронхиальной астмой, могут регулярно посещать школу, заниматься любым спортом, хорошо высыпаться, не испытывать побочных эффектов медикаментозных препаратов и легче переносить приступы.
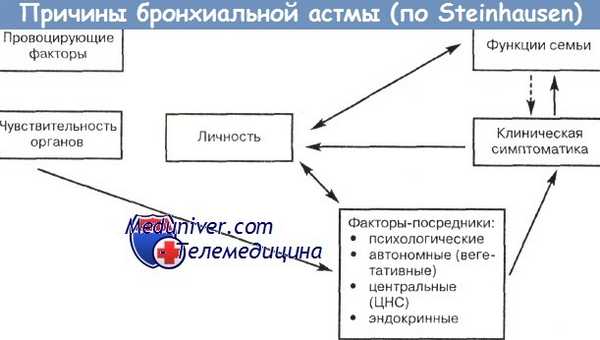
Этиология бронхиальной астмы
Точная причина бронхиальной астмы у детей неизвестна, но современные исследования указывают на роль взаимодействия генетических и средовых факторов в ее этиологии. О значении факторов внешней среды говорит тесная связь бронхиальной астмы с аллергическими заболеваниями. По-видимому, эти факторы определяют формирование астматического фенотипа иммунной системы у генетически предрасположенных лиц.
Генетика бронхиальной астмы. Конкордантность по бронхиальной астме среди однояйцовых близнецов составляет 0,74, а среди двуяйцовых — 0,35. Столь высокие показатели свидетельствуют о роли генетических факторов в развитии этого заболевания. Бронхиальная астма сцеплена более чем с 22 локусами на 15 аутосомах. Хотя генетические ассоциации в разных группах больных иногда различаются, заболевание постоянно связано с локусами, содержащими проаллергические, провоспалительные гены (например, с генным кластером ИЛ-4 на хромосоме 5).
Полиморфизм генов глюкокортикоидных, b-адренергических и лейкотриеновых рецепторов определяет разную чувствительность больных к соответствующим медикаментозным средствам. Генотипирование больных должно помочь оптимизировать лечение бронхиальной астмы.
Роль внешней среды в развитии бронхиальной астмы. Распространенные вирусные инфекции дыхательных путей могут приводить к поражению мелких бронхов. Так, у детей в первые 2 года жизни причиной тяжелого бронхиолита и/или пневмонии очень часто является респираторный синцитиальный вирус, который также может вызывать обострение бронхиальной астмы у больных любого возраста. Следует отметить, что иммунные признаки перенесенной вирусной инфекции имеются практически у всех детей 2-летнего возраста, однако симптомы бронхиолита выявляются только у 12-40% инфицированных.
Это означает, что степень вирусного поражения дыхательных путей зависит от индивидуальных особенностей ребенка. Вирусные пневмонии или тяжелый бронхиолит являются факторами риска хронической астмы в детстве.
Обострение воспалительного процесса в дыхательных путях может быть связано и с другими воздействиями. Воздушные аллергены у сенсибилизированных лиц не только вызывают воспаление дыхательных путей, но и повышают их чувствительность к другим раздражителям. Круглогодичное воздействие аллергенов у больных бронхиальной астмой — основной фактор, определяющий тяжесть болезни. Следовательно, устранение аллергенов может привести к ликвидации симптомов бронхиальной астмы, а иногда и к ее излечению.
Табачный дым, эндотоксин и загрязнители атмосферного воздуха (например, озон или двуокись серы) усиливают воспаление дыхательных путей и увеличивают тяжесть заболевания. Холодный сухой воздух и резкие запахи могут вызывать спазм воспаленных бронхов, но сами по себе не усиливают их воспаления или чувствительности к аллергенам.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Бронхиальная астма

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая - симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя - частота приступов ежедневная
- тяжелая - симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК - эозинофилия и незначительное повышение СОЭ - определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
МКБ-10
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
1. Бронхиальная асмта: Учебно-методические рекомендации/ Олейников В.Э., Бондаренко Л.А., Герасимова А.С. – 2003.
Читайте также:
