Метаболические нефропатии
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Обменной, или дисметаболической, нефропатией врачи именуют комплекс заболеваний почек, каждое из которых может быть вызвано нарушением обмена веществ. Ему подвержены как взрослые, так и малыши. Более того, именно дети и даже новорожденные попадают в группу риска с большей вероятностью, потому что во многих случаях недуг возникает на фоне неблагоприятной наследственности и проявляется в детском и подростковом возрасте.
В процессе развития заболевания в почках значительно увеличивается концентрация солей, которые выделяются вместе с мочой. Это приводит к поражению не только почек, но и наружных половых органов.
Первичная обменная нефропатия нередко возникает как следствие почечной недостаточности, образования камней в мочевыводящей системе, а также на фоне иных хронических процессов. Вторичную, как правило, провоцируют неправильное питание, а значит неправильные обменные процессы, потребление большого числа медикаментов или прием их с нарушением инструкций. Довольно часто нефропатию вызывает нарушение концентрации и миграции в организме таких чрезвычайно полезных веществ и соединений, как кальций, оксалаты (соли щавелевой кислоты), фосфаты, цистин и мочевая кислота.
Причины нефропатии
- малая интенсивность обменной деятельности организма;
- воспаления органов мочеполовой системы различных типов;
- патологии эндокринного характера;
- хронические заболевания и патологии желудочно-кишечного тракта;
- загрязнение окружающей природной среды;
- недостаток или избыток микроэлементов в организме;
- употребление в пищу продуктов с высоким содержанием химических добавок;
- жесткая вода и прочие негативные факторы.
Нефрологи и урологи клиники «Долголетие» проводят тщательное диагностирование заболеваний почек. Пациенты направляются на все необходимые исследования, которые также можно пройти в нашем медцентре. В том числе сдают биохимический анализ мочи, который помогает выявить превышенную концентрацию определенных солей в моче, если нужно, проходят ультразвуковую диагностику почек, органов малого таза, мочевыводящих путей.
Симптомы обменной нефропатии
- повышенная утомляемость;
- частое и обильное мочеиспускание;
- боли внизу живота;
- отеки;
- воспаление наружных половых органов;
- пониженное артериальное давление и так далее.
Иногда наблюдаются такие проявления болезни, как кожные высыпания, зуд, а также повышение массы тела вследствие избыточного отложения жировой ткани.
Подобным симптомам нужно уделить пристальное внимание, так как вследствие обменной нефропатии могут развиться пиелонефрит, цистит, мочекаменная болезнь, нефрит и ряд других опасных заболеваний.
Для выявления, правильного диагностирования и адекватного лечения заболевания необходимо своевременно обратиться к профессионалам. Урологи, андрологи, нефрологи клиники «Долголетие» проводят консультативные приемы и осмотры на высоком квалифицированном уровне, а назначая лечение, всегда учитывают индивидуальные особенности конкретного случая и общее состояние здоровья пациента. Вовремя оказанная помощь позволит Вам быстро распрощаться с недугом и предотвратить его последствия. Чтобы записаться на прием, звоните по номеру колл-центра: 671-01-70.
Нарушения минерального обмена в почках (дисметаболические нефропатии)
Дисметаболические нефропатии (наршения минерального обмена почек - НМО) представляют собой группу заболеваний, характеризующихся поражением почек вследствие нарушения обмена веществ и приводящим к развитию мочекаменной болезни (МКБ), воспалению почек (пиелонефрит), которые могут осложниться хронической почечной недостаточностью (ХПН).
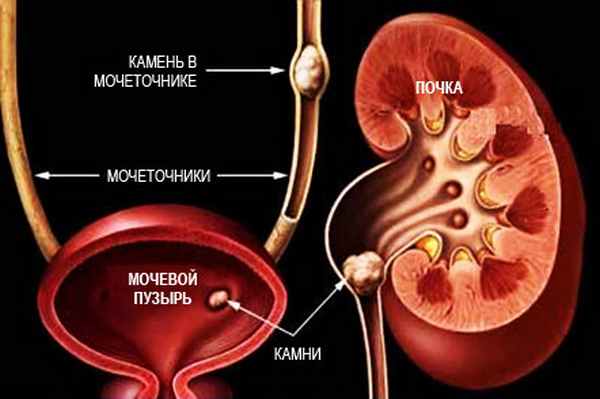
В зависимости от причины развития выделяют первичные и вторичные НМО.
Первичные нарушения представляют собой наследственно обусловленные формы заболеваний, характеризующихся прогрессирующим течением, ранним развитием мочекаменной болезни (МКБ) и хронической почечной недостаточности (ХПН). Первичные дисметаболические нефропатии встречаются редко и начало клинических проявлений развивается уже в детском возрасте.
Вторичные дисметаболические нефропатии могут быть связаны с повышенным поступлением определенных веществ в организм, нарушением их метаболизма в связи с поражением других органов и систем (например, желудочно-кишечного тракта), применением ряда лекарственных средств и др.
Подавляющее большинство (от 70 до 90%) дисметаболических нефропатий связаны с нарушением обмена кальция, при этом около 85–90% из них обусловлены избытком солей щавелевой кислоты в виде оксалата кальция - оксалатов, 3–10% - перегрузкой фосфатами (фосфаты кальция), существуют смешанный вариант нарушений – оксалатно/фосфатно-уратные.
Оскалатно-кальциевая нефропатия
Оксалатно-кальциевая нефропатия наиболее часто встречается в детском возрасте. Ее возникновение может быть связано с нарушением обмена кальция или оксалатов (солей щавелевой кислоты).
Причины образования оксалатов:
- повышенное поступление оксалатов с пищей
- заболевания кишечника – воспалительные заболевания кишечника (болезнь Крона, язвенный колит), кишечные анастомозы при проведении оперативных вмешательств на кишечнике
- повышенная выработка оксалатов самим организмом
Оксалатная нефропатия представляет собой многофакторный патологический процесс. Наследственная предрасположенность к развитию оксалатной нефропатии встречается в 70–75%. Помимо генетических, большую роль играют такие внешние факторы, как: питание, стресс, экологические проблемы и др.
Первые проявления болезни могут развиться в любом возрасте, даже в период новорожденности. Чаще всего они выявляются в 5–7 лет в виде обнаружения кристаллов оксалатов, небольшим содержанием белка, лейкоцитов и эритроцитов в общем анализе мочи. Характерно повышение удельной плотности мочи. Заболевание обостряется в период полового созревания в возрасте 10–14 лет, что, по-видимому, связано с гормональной перестройкой.
Прогрессирование оксалатной нефропатии может привести к формированию мочекаменной болезни, развитию воспаления почек - пиелонефриту при наслоении бактериальной инфекции.
Фосфатная нефропатия
Фосфатная нефропатия встречается при заболеваниях, сопровождающихся нарушением фосфорного и кальциевого обмена. Основная причина фосфатурии – хроническая инфекция мочевой системы. Часто фосфатно-кальциевая нефропатия сопровождает оксалатно-кальциевую, но при этом выражена в меньшей степени.
Уратная нефропатия (нарушения обмена мочевой кислоты)
Эта группа обменных нарушений наиболее часто встречается у взрослых. Первичные уратные нефропатииобусловлены наследственными нарушениями обмена мочевой кислоты. Вторичные возникают как осложнениядругих заболеваний (болезней крови и др.), являются следствием применения некоторых препаратов (тиазидовых диуретиков, цитостатиков, салицилатов, циклоспорина А и др.) или нарушения функции канальцев почек и физико-химических свойств мочи (при воспалении почек, например). Кристаллы уратов откладываются в ткани почек – это приводит к развитию воспаления и снижению почечных функций.
Первые признаки заболевания могут выявляться в раннем возрасте, хотя в большинстве случаев наблюдается длительное скрытое течение процесса.
Цистиновая нефропатия
Цистин является продуктом обмена аминокислоты метионина. Можно выделить две основные причины повышения концентрации цистина в моче:
- избыточное накопление цистина в клетках почки
- нарушение обратного всасывания цистина в почечных канальцах.
Накопление цистина в клетках происходит в результате генетического дефекта фермента цистинредуктазы. Это нарушение обмена носит системный характер и называется цистинозом. Внутриклеточное и внеклеточное накопление кристаллов цистина выявляется не только в канальцах и интерстиции почки, но и в печени, селезенке, лимфоузлах, костном мозге, клетках периферической крови, нервной и мышечной ткани, других органах. Нарушение обратного всасывания цистина в канальцах почек наблюдается вследствие генетически обусловленного дефекта транспорта через клеточную стенку для аминокислот – цистина, аргинина, лизина и орнитина.
По мере прогрессирования заболевания определяются признаки мочекаменной болезни, а при присоединении инфекции – воспаление почек.
Симптомы НМО
НМО почек, как правило, клинически течет бессимптомно до формирования мочекаменной болезни или пиелонефрита, но в ряде случаев могут проявляться следующими симптомами:
- дискомфорт при мочеиспускании
- учащенное мочеиспускание
- ноющая боль или дискомфорт, локализующиеся преимущественно в поясничной области или животе
- приступообразная («почечная колика») или постоянная боль, отдающая в. подвздошную или паховую область, на внутреннюю поверхность бедра, в половые органы
- боль над лоном может развиваться при отложении солей или наличии камней в мочевом пузыре
Диагностика НМО
Необходимое комплексное обследование включает лабораторные и инструментальные методы.
Лабораторная диагностика
- Общий анализ мочи, в котором выявляются кристаллы солей той или иной кислоты. Однако данное исследование не позволяет с полной уверенностью утверждать о присутствии дисметаболической нефропатии. Выявление кристаллов солей только в общих анализах мочи не является основанием для постановки диагноза дисметаболической нефропатии. Следует иметь в виду, что выделение кристаллов с мочой часто бывает преходящим и оказывается не связанным с нарушением обмена веществ. Поэтому для уточнения диагноза прибегают ко второму этапу исследования – проведению биохимического исследования мочи.
- Биохимический анализ мочи позволяет оценить концентрации тех или иных солей в порции мочи. Метод является более точным и чувствительным для определения количественного уровня оксалатов, фосфатов, уратов и других кристаллов солей.
- АКОСМ - определение антикристаллобразующей способности мочи. Метод достаточно сложный, проводится не в каждом лечебном заведении.
- Ряд тестов на перекиси в моче и кальцифилаксию. Данная методика позволяет выявить нарушения кальциевого обмена и оценить степень активности перекисного окисления мембран клеток почечной ткани, что является важным звеном в процессах развития дисметаболических нефропатий.
Инструментальная диагностика
УЗИ органов брюшной полости. Изменения, выявляемые при УЗИ почек, как правило, мало специфичны. Возможно выявление в почке микролитов или «песка» (включений). УЗИ почек, как правило, является неспецифичным методом диагностики, однако в ряде случаев позволяет отследить формирование мелких камней и, таким образом, зафиксировать время возникновения мочекаменной болезни.
Лечение
Рекомендации по питанию являются основой терапии как в детском, так и во взрослом состоянии.
| Вид нефропатии | Запрещенные продукты |
| Оксалатная нефропатия | Мясные блюда, щавель, шпинат, клюква, свекла, морковь, какао, шоколад |
| Уратная нефропатия | Печень, почки, мясные бульоны, горох, фасоль, орехи, какао, алкогольные напитки |
| Фосфатная нефропатия | Сыр, печень, икра, курица, бобовые, шоколад |
| Цистиновая нефропатия | Творог, рыба, яйца, мясо |
Лечение оксалатной нефропатии
- при лечении больных с оксалатной нефропатией назначается картофельно-капустная диета, при которой снижается поступление оксалатов с пищей и нагрузка на почки
- необходимо исключить холодец, крепкие мясные бульоны, щавель, шпинат, клюкву, свеклу, морковь, какао, шоколад
- рекомендуется ввести в рацион курагу, чернослив, груши
- из минеральных вод используются такие, как славяновская и смирновская, по 3–5 мл/кг/сут. в 3 приема курсом 1 месяц 2–3 раза в год
Лекарственная терапия включает мембранотропные препараты и антиоксиданты. Лечение должно быть длительным. Применяются витамины группы В, А, Е. Назначаются специальные препараты при кристаллурии. Помимо этого, назначается окись магния, особенно при повышенном содержании оксалатов.
Лечение уратной нефропатии
- при лечении уратной нефропатии диета предусматривает исключение богатых пуриновыми основаниями продуктов (печени, почек, мясных бульонов, гороха, фасоли, орехов, какао и др.)
- преимущество должно отдаваться продуктам молочного и растительного происхождения
- важным условием успешной терапии является достаточное употребление жидкости – от 1 до 2 л в сутки. Предпочтение следует отдавать слабощелочным и слабоминерализованным водам, отварам трав (хвощ полевой, укроп, лист березы, брусничный лист, клевер, спорыш и др.), отвару овса
Для поддержания оптимальной кислотности мочи можно использовать цитратные смеси. При уратной нефропатии важно уменьшить концентрацию мочевой кислоты. Для этого используются средства, снижающие синтез мочевой кислоты.
Лечение фосфатной нефропатии
Назначается диета с ограничением продуктов, богатых фосфором (сыр, печень, икра, курица, бобовые, шоколад и др.).
Лечение при фосфатной нефропатии должно быть направлено на подкисление мочи (минеральные воды – нарзан, арзни, дзау-суар и др.; препараты – цистенал, аскорбиновая кислота, метионин).
При любой степени тяжести заболевания необходимо незамедлительно обратиться к врачу нефрологу или урологу за помощью, так как длительно текущие, в целом обратимые, нарушения обмена при отсутствии лечения могут привести к развитию мочекаменной болезни с последующим оперативным вмешательством и хронической почечной недостаточности. Самолечение не допустимо!
Все виды лекарственной терапии должен назначать и обязательно контролировать врач нефролог или уролог, так как:
- эти лекарства имеют серьезные побочные эффекты на другие органы и системы
- у части пациентов отмечается изначальная невосприимчивость или постепенно развивается устойчивость к препаратам
На первом этапе лечения составляется план лечения. Лечение любой дисметаболической нефропатии можно свести к четырем основным принципам:
- нормализация образа жизни
- правильный питьевой режим
- диета
- специфические методы терапии
Прием большого количества жидкости является универсальным способом лечения любой дисметаболической нефропатии, так как способствует уменьшению концентрации растворимых веществ в моче.
Одной из целей лечения является увеличение ночного объема мочеиспускания, что достигается приемом жидкости перед сном. Предпочтение следует отдавать простой или минеральной воде.
Диета позволяет в значительной степени снизить солевую нагрузку на почки.
Специфическая терапия должна быть направлена на предупреждение конкретного кристаллообразования, выведение солей, нормализацию обменных процессов.
На втором этапе терапии производится оценка эффективности диеты, проводятся контрольные УЗ-исследования и анализы.
Третий этап лечения осуществляется после достижения стойкой ремиссии. Он представляет собой схему постепенного снижения доз назначенных препаратов до поддерживающих или полной их отмены с сохранением диетических рекомендаций.
Даже после достижения долгожданной ремиссии пациенту рекомендуется быть внимательным к себе и регулярно наблюдаться у врача нефролога или уролога, так как высок риск рецидива заболеваний.
Практически всем пациентам необходимо принимать рекомендованные врачом средства противорецидивной терапии или придерживаться ранее разработанной диеты для предотвращения формирования или прогрессирования МКБ, воспаления почек.
Прогноз
Прогноз при дисметаболической нефропатии в целом благоприятен. В большинстве случаев при соответствующем режиме, диете и лекарственной терапии удается добиться стойкой нормализации соответствующих показателей в моче. В отсутствие лечения или при его неэффективности наиболее естественным исходом дисметаболической нефропатии является мочекаменная болезнь и воспаление почек.
Самым частым осложнением дисметаболической нефропатии является развитие инфекции мочевой системы, в первую очередь пиелонефрита.
Если вы обнаружили у себя какие-либо из перечисленных выше симптомов (нарушение мочеотделения, изменения свойств мочи, боли), необходимо в ближайшее время обратиться к врачу за помощью.
Помните, что очень важно начать лечение на ранних стадиях болезни, так как НМО в почках является преимущественно обратимым состоянием, а в случае отсутвтия лечения итогом является развитие мочекаменной болезни, пиелонефрита.
Рекомендации
Для профилактики развития заболевания, а так же рецидива, необходимо придерживаться правильного, сбалансированного и регулярного питания – избегать острой пищи, маринадов и пр. В период обострения пациентам рекомендуется щадящая диета, соответствующая требованиям биохимического вида нефропатии (оксалатная, уратная и пр.).
С целью профилактики рецидивов всем пациентам рекомендуется один раз в квартал консультация врача нефролога или уролога для необходимой коррекции медикаментозной терапии и пищевых рекомендаций.
Пациенты, длительно страдающие НМО в почках, относятся к группе повышенного риска по МКБ. Поэтому в период ремиссии им необходимо ежегодно проходить по назначению врача контрольные обследования (общий анализ мочи, биохимия мочи, УЗИ почек, мочеточников, мочевого пузыря) мочевыводящей системы.
Часто задаваемые вопросы
Излечимы ли НМО?
НМО часто обусловлено наследственными нарушениями обмена, что требует постоянного соблюдения как минимум диетических рекомендаций.
Из-за чего возникает заболевание?
НМО может быть связано с наследственной предрасположенностью, а также с заболеваниями внутренних органов (желудочно-кишечные проблемы, заболевания крови и пр.), применением определенных групп лекарственных препаратов (мочегонные средства, цитостатики и пр.).
Является ли заболевание противопоказанием к беременности?
Само НМО в почках требует наблюдения весь период беременности с соблюдением диетических рекомендаций.
При развитии МКБ, пиелонефрита и их осложнений в виде ХПН, возможность беременности и ее сохранения зависит от обострения процесса и стадии осложнений и решается в каждом конкретном случае.
Может ли заболевание почек проявляться снижением потенции?
Непосредственно НМО конечно не влияет на потенцию, но в случае развития осложнений МКБ, воспаления почек или развития ХПН снижение потенции может появиться как реакция на хроническое заболевание.
Увеличивается ли риск заболеть, если близкий родственник страдает данным заболеванием?
Да, существует группа первичных обменных нефропатий (НМО в почках), имеющая наследственную предрасположенность.
ДИСМЕТАБОЛИЧЕСКАЯ НЕФРОПАТИЯ У ДЕТЕЙ
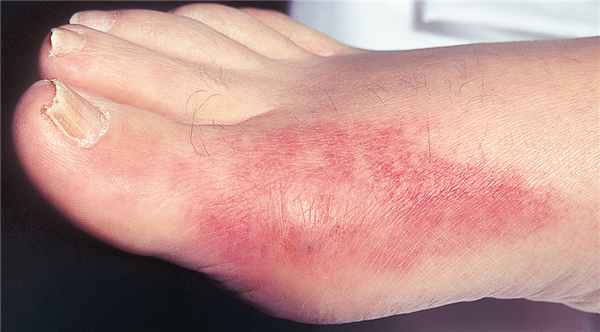
Дисметаболическая нефропатия — это группа почечных заболеваний, развитие которых связано с нарушением обмена веществ.
В последнее время у детей все чаще встречаются нарушения обмена, которые приводят к повышенному выведению с мочой различных солей — оксалатов, уратов, фосфатов и др. Этому способствуют загрязнение окружающей среды, употребление в пищу продуктов с химическими добавками, а также наследственные факторы. Дети с обменной нефропатией имеют повышенный риск образования мочевых камней.
При прогрессировании дизметаболической нефропатии могут возникнуть воспаление почек (нефрит, пиелонефрит), мочекаменная болезнь, цистит.
Дисметаболическая нефропатия проявляется общими симптомами нарушения обмена веществ и изменениями в моче. Изменения в моче проявляются в виде примеси солей (оксалаты, ураты, фосфаты и др.), эритроцитов, белка, лейкоцитов.
Причины дисметаболической нефропатии
Причинами дисметаболической нефропатии могут быть:
- различные нарушения обмена веществ (наследственные или приобретенные нарушения обмена кальция, щавелевой кислоты, мочевой кислоты, цистина, фосфатов)
- инфекции мочевыводящих путей
- застой мочи (например, при несвоевременном опорожнении мочевого пузыря, сужении мочевыводящих путей и др.)
- эндокринные заболевания
- заболевания желудочно-кишечного тракта (глисты, лямблиоз)
- онкология
- прием некоторых лекарственных препаратов
- лучевая терапия
Чаще всего дисметаболическая нефропатия встречается в виде оксалурии (выделение с мочой оксалатов) и уратурии (выделение с мочой уратов)
- наследственные дефекты некоторых ферментов
- повышенное поступление оксалатов с пищей
- воспалительные заболевания кишечника
- перенесенные операции на кишечнике
- болезнь Крона
- язвенный колит
- дефицит витамина В6
- избыточное потребление аскорбиновой кислоты
- наследственные причины (дефект почечных канальцев, усиленные обмен пуринов)
- повышенное потребление мясных продуктов
- лечение химиопрепаратами
- длительный прием фуросемида
Проявления дисметаболической нефропатии
У детей до 5 лет не имеет специфических проявлений. У детей старшего возраста и взрослых: повышенная утомляемость, боли в животе, характерна задержка жидкости в организме, что проявляется отечностью век, уменьшением количества выделяемой мочи, колющими болями в пояснице. Часто наблюдаются зуд, боль и покраснение в области наружных половых органов. Моча мутная, с осадком, на стенках горшка образуется трудно смываемый налет. Для уточнения диагноза врач назначает исследование суточного выделения солей с мочой.
Мочу собирают следующим образом. Первое утреннее мочеиспускание не учитывают. Все последующие порции мочи, включая утреннюю порцию следующего дня, сливают в одну банку, которую хранят в прохладном месте. Утром измеряют общее суточное количество мочи, хорошо перемешивают, затем отливают 200 мл для анализа.
При лечении обменной нефропатии, помимо приема лекарственных препаратов, требуется соблюдение диеты, особенности которой зависят от характера солей. Рекомендуется значительно увеличить объем потребляемой жидкости. В качестве питья можно использовать отвары сухофруктов, отвар овса — 2 столовых ложки неочищенного овса нужно вымыть, залить стаканом воды и кипятить на медленном огне в течение 10 минут, затем настаивать в термосе 4 часа, процедить и пить, в зависимости от возраста, до одного стакана в день.
Из минеральных вод при оксалатах лучше использовать слабощелочные: боржоми, славяновскую, смирновскую. При уратных солях — джермук, боржоми, исти-су. Если в анализах мочи определяют фосфаты, щелочные минеральные воды противопоказаны.
Диета при лечении оксалатурии
Разрешаются:
Брюссельская, цветная, белокочанная капуста, абрикосы, бананы, бахчевые, груши, тыква, огурцы, горох, все виды круп, белый хлеб, растительное масло. Периодически — картофельно-капустная диета. Картофельно-капустная диета.
Ограничиваются:
Морковь, зеленая фасоль, цикорий, лук, помидоры, крепкий чай, говядина, курица, заливное, печень, треска, смородина, антоновские яблоки, редис.
Исключаются:
Шоколад, свекла, сельдерей, шпинат, щавель, ревень, петрушка, экстрактивные вещества (бульоны).
Диета при лечении уратурии
Разрешаются:
Молочные продукты в первую половину дня. Картофельно-капустная диета. Цветная и белокочанная капуста, крупы (гречневая, овсяная, пшенная, рис), фрукты, курага, чернослив, морская капуста, пшеничные отруби, сливочное и растительное масло, хлеб пшеничный, ржаной из муки грубого помола. Нежирное мясо и рыба -3 раза в неделю по 150 г. старшим детям в отварном виде в первую половину дня.
Ограничиваются:
Горох, бобы, говядина, курица, кролик.
Исключаются:
Крепкий чай, какао, кофе, шоколад, сардины, печень животных, чечевица, свинина, субпродукты, жирная рыба, мясные и рыбные бульоны.
Диета при лечении фосфатурии
Масло сливочное, растительное, рис, манная крупа, макароны, мука высшего и первого сорта, картофель, капуста, морковь, огурцы, свекла, томаты, абрикосы, арбуз, груши, сливы, клубника, вишня.
Говядина, свинина, колбаса вареная, яйцо, крупа кукурузная, мука второго сорта, молоко, сметана.
Исключаются:
Сыр, творог, печень говяжья, мясо куриное, рыба, икра, фасоль, горох, шоколад, крупа овсяная, перловая, гречневая, пшенная.
В случае сочетанных метаболических нарушений диета назначается индивидуально.
Как выявить заболевания почек у малыша?
Метаболические нефропатии (заболевания почек) являются одной из самых частых патологий мочевыделительной системы в детском возрасте. Они могут быть первичными или вторичными.
- Первичная метаболическая нефропатия встречается очень редко и носит наследственный характер. Заболевание возникает сразу после рождения и быстро приводит к прогрессированию и хронической почечной недостаточности.
- Вторичная метаболическая нефропатия встречается гораздо чаще. Её причиной являются приём тех или иных лекарственных средств, болезни обмена веществ, инфекционные заболевания, хронические интоксикации, погрешности в диете.
При этой патологии у больного в почках накапливаются плохо растворимые соли (оксалаты, ураты, фосфаты). Эти соли, постепенно превращающиеся в конкременты (камни), травмируют ткань почек, мочеточников и мочевого пузыря, вызывая хроническое воспаление.
Что вам может подсказать, что у ребёнка возникла метаболическая нефропатия?
Проблема заключается в том, что на начальном этапе симптомы, как правило, отсутствуют. Родители могут обратить внимание на то, что моча стала мутной, в ней появился осадок. Часто дебют заболевания возникает в подростковом возрасте.
Узнать о болезни можно после проведения лабораторных и инструментальных исследованиях:
- Обязательно каждый год необходимо сдавать общий анализ мочи. При исследовании мочи при метаболических нефропатиях обнаруживаются лейкоциты, эритроциты, белок и, в зависимости от вида нефропатии, оксалаты (соли щавелевой кислоты), ураты (соли мочевой кислоты) или фосфаты (соли фосфорной кислоты). При этом бактерий в моче не будет, если она не осложнилась бактериальным пиелонефритом.
Обнаружив увеличение количества данных солей в моче ребёнка необходимо пройти ультразвуковое исследование почек и мочевого пузыря. При этом исследовании могут быть обнаружены конкременты в почках, очаги воспаления и уплотнения почечной ткани.
- При постановке диагноза метаболическая нефропатия следующим шагом должен стать визит к эндокринологу, гастроэнтерологу, аллергологу. Это необходимо сделать, так как появление солей в моче является следствием какого-то другого заболевания. При выявлении причины специалист назначит терапию, которой нужно придерживаться для выздоровления.
Лечение метаболической нефропатии является комплексным мероприятием, поэтому кроме соблюдения рекомендаций, вам необходимо изменить образ жизни ребёнка. Обязательно - увеличить потребление жидкости, так как при этом снижается концентрация солей в моче и учащается мочеиспускание, которое устраняет застойные явления. Пить желательно не простую воду, а минеральную. Также надо скорректировать диету в зависимости от вида мочевого осадка. Например, при оксалатурии нужно уменьшить количество употребляемой зелёной растительной пищи, шоколада и продуктов, содержащих аскорбиновую кислоту, при уратурии – ограничить в рационе мясные продукты и крепкие бульоны, а при фосфатурии – уменьшить потребление сыров, шоколада, бобовых.
Необходимо бороться и с малоподвижным образом детей, который также способствует прогрессированию заболевания.
Лечение метаболической нефропатии на начальной стадии приводит к благополучному исходу и предотвращает появление грозных осложнений. Если же ничего не предпринимать, то данное заболевание приведёт к мочекаменной болезни, которая даст о себе знать почечной коликой, кровью в моче, повышением артериального давления и, как следствие, хронической почечной недостаточностью.
Сдать все виды лабораторных анализов, пройти УЗИ, а также получить консультации опытных детских специалистов – нефролога, эндокринолога, аллерголога и других, Вы можете в центре здоровья детей «Неболейка» на ул. Воровского, 27. Записаться на приём и получить подробную информацию Вы можете прямо сейчас по ссылке или по тел. в Кирове 711-100, 255-100.
Метаболические нефропатии
Некоторые метаболические нарушения могут привести к тубулоинтерстициальному нефриту.
Острая уратная нефропатия
Это заболевание является не истинной формой острого тубулоинтрестициального нефрита, а скорее интралюминальной обструктивной уропатией, вызываемой накоплением кристаллов мочевой кислоты в просвете почечных канальцев; в результате происходит острое олигурическое или анурическое поражение почек.
Наиболее распространенной причиной острой уратной нефропатии является
Другие причины острой уратной нефропатии включают эпилептические припадки, лечение солидных опухолей, редко – первичные патологии с гиперпродукцией уратов (гипоксантин-гуанин фосфорибозилтрансферазная недостаточность) и нарушения гиперэкскреции уратов вследствие снижения проксимальной канальциевой реабсорбции (синдромы типа Фанкони).
Нарушения сверхвыработки и гиперэкскреции уратов встречаются редко.
Обычно течение бессимптомное.
Диагноз следует подозревать, когда острая почечная патология разивается у пациента с выраженной гиперурикемией (более 15 мг/дл). Результаты анализа мочи могут быть нормальными или могут обнаруживаться кристаллы уратов.
Прогноз для полного восстановления функции почек отличный, если лечение начато вовремя.
Пациентам с нормальной сердечной и почечной функциями назначается лечение, как правило, с применением аллопуринола и агрессивной внутривенной гидратацией изотоническим физиологическим раствором. При острой уратной нефропатии обычно назначается уратоксидаза (расбуриказа), катализирующая процесс превращения уратов в более растворимые соединения. Пациентов следует тщательно контролировать на предмет побочных эффектов, включая анафилаксию и гемолиз. Можно рекомендовать гемодиализ Гемодиализ При гемодиализе кровь пациента подается в диализатор, содержащий 2 жидкостных компартмента, формируемых последовательно или параллельно соединенными полыми капиллярными волокнами и листками. Прочитайте дополнительные сведения для удаления избыточного количества циркулирующих в крови уратов в тяжелых случаях, когда не удается форсировать диурез петлевыми диуретиками и внутривенным введением жидкостей. Подщелачивание при помощи инфузии бикарбоната натрия больше не рекомендуется, потому что, хотя это и повышает растворимость уратов, существует риск тубулярной преципитации фосфатных солей кальция.
Профилактика острой уратной нефропатии назначается пациентам в группе высокого риска (например, при наличии риска возникновения синдрома опухолевого распада). Для профилактики используется аллопуринол 300 мг перорально 2-3 раза в день плюс физиологический раствор, вводимый для поддержания диуреза > 2,5 л/день перед проведением химиотерапии или лучевой терапии. Пациентам из группы высокого риска для профилактики острой уратной нефропатии, вторичной по отношению к синдрому лизиса опухоли, также показана уратоксидаза.
Хроническая уратная нефропатия
Это состояние является хроническим тубулоинтерстициальным нефритом Хронический тубулоинтерстициальный нефрит Тубулоинтерстициальный нефрит – это первичное поражение почечных канальцев и интерстиция, приводящее к снижению функции почек. Острая форма наиболее часто вызвана аллергическими реакциями на. Прочитайте дополнительные сведения 6,8 мг/дл [> 0,4 ммоль/л]), что приводит к выпадению кристаллов моноурата натрия внутри и вокруг суставов. Прочитайте дополнительные сведения стали чаще эффективно лечить.
Рекомендованные, но неспецифические результаты включают в себя мягкий осадок в моче и гиперурикемию несоответствующей степени почечной недостаточности:
Ураты > 9 мг/дл (535,4 мкмоль/л) при креатинине в сыворотке 1,5 мг/дл (132,6 мкмоль/л)
Урат > 10 мг/дл (594,9 мкмоль/л) с сывороточным креатинином от 1,5 до 2 мг/дл (от 132,6 мкмоль/л до 176,8 мкмоль/л)
Ураты > 12 мг/дл (713,8 микромоль/л) при креатинине в сыворотке > 2 мг/дл (176,8 микромоль/л)

Лечение хронической уратной нефропатии такое, как при гиперурикозурии Снижение уровня уратов в сыворотке Подагра – заболевание, вызванное гиперурикемией (уровень мочевой кислоты в крови > 6,8 мг/дл [> 0,4 ммоль/л]), что приводит к выпадению кристаллов моноурата натрия внутри и вокруг суставов. Прочитайте дополнительные сведения .
Читайте также:
