МРТ при жировой перестройке костного мозга позвоночника
Добавил пользователь Валентин П. Обновлено: 24.01.2026
Кафедра нервных болезней и нейрохирургии медицинского факультета Российского университета дружбы народов, Москва
ФГБОУ ВО «Российский университет дружбы народов», Москва, Россия
Поясничная боль и изменения позвонков по типу Модик
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2017;117(6): 99‑105
Изменения по типу Модик (MCh) — патологические изменения в костном мозге и концевых пластинах позвонков в виде отека костного мозга, жировой дегенерации или остеосклероза, которые выявляются при высокопольной магнитно-резонансной томографии (МРТ). Ведущим в клинической картине заболевания является стойкий болевой синдром в спине различной степени выраженности, который часто вызывает трудности в интерпретации клинических данных, оценке данных МРТ и лечении. Представлены основные современные сведения патогенеза, классификации, клинических проявлений и лечения MCh по данным отечественной и зарубежной литературы, а также собственный взгляд на остеогенный механизм патогенеза и лечение внутрикостными блокадами данной патологии.
По данным исследовательской программы по изучению инвалидности и смертности в мире (Global Burden of Disease Study) [1], боль в пояснице в настоящее время занимает первое место среди всех заболеваний по количеству потерянных лет трудоспособной жизни (Years lived with disability, YLD). У пациентов с болью в пояснице при проведении магнитно-резонансной томографии (МРТ) часто обнаруживаются грыжи межпозвонковых дисков, однако до недавнего времени не удавалось получить достоверные данные о корреляции между наличием грыж на МРТ и болью в пояснице.
С появлением высокопольной МРТ у части пациентов с болью в пояснице стали обнаруживать патологические изменения в костном мозге и концевых пластинах позвонков (КПП), которые оказались достоверно связаны с частотой возникновения и длительностью болевого синдрома [2—9]. О данных изменениях сигнала впервые сообщили A. de Roos и соавт. в 1987 г. [3].
М. Modic и cоавт. в 1988 г. классифицировали эти изменения на три типа, каждый из которых отличался от других характеристиками сигнала на МРТ [2, 10]. В дальнейшем, учитывая большое значение созданной классификации, она была названа Modic changes (Мсh).
Мсh — это поражение костного мозга и КПП без деструкции костной ткани, визуализируемое при проведении МРТ. В отечественной литературе имеются лишь единичные публикации об изменениях КПП и описывается лишь один их тип, классифицируемый как асептический спондилит и соответствующий МСh1.
В данной статье мы будем использовать эту классификацию, так как она более детально и достоверно описывает все типы изменений КПП.
Классификация и характеристики отдельных типов МСh
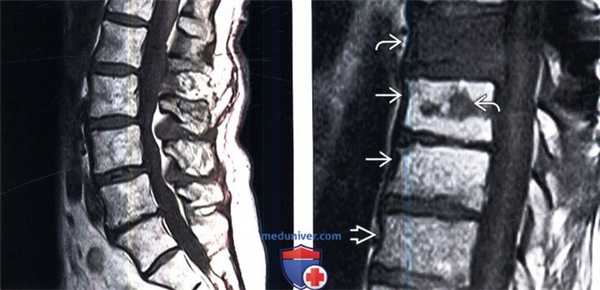
Изменения на МРТ по типу MCh1 характеризуются гипоинтенсивным сигналом на T1-взвешенных изображениях (ВИ), гиперинтенсивным — на Т2-ВИ и изображениях, полученных в Т2 с жироподавлением (T2-FS) или STIR режимах (рис. 1). Интенсивность сигнала увеличивается после введения гадолиния, эти МРТ-признаки соответствуют отеку костного мозга. Результаты микро-компьютерной томографии (микро-КТ) [11] и гистопатологического анализа [2, 12] демонстрируют разрушение и растрескивание КПП, ассоциированное с утолщением костных трабекул и увеличением числа остеобластов и остеокластов, поддерживающих повышенную активность ремоделирования кости. Также выявляется замена нормальной ткани костного мозга на богато васкуляризированную грануляционную ткань.
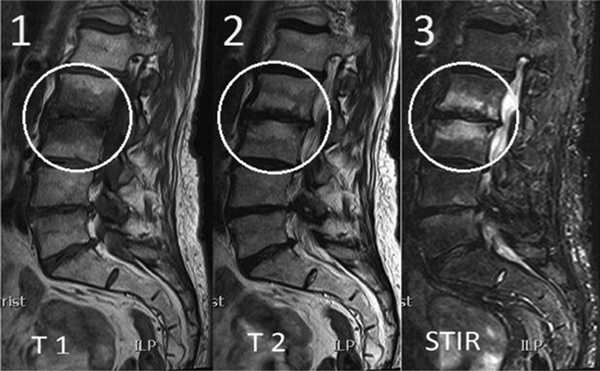
Рис. 1.ИзменениянаМРТпотипу MCh1. 1 — гипоинтенсивный сигнал на T1-ВИ; 2 — гиперинтенсивный сигнал на Т2-ВИ; 3 — гиперинтенсивный сигнал в режиме с подавлением сигнала от жира (STIR).
A. Fields и cоавт. [12] выявили существенное увеличение плотности иннервации КПП при МСh1 по сравнению с неизмененными КПП и нормальным костным мозгом.
S. Ohtori и соавт. [13] выявили увеличение количества клеток, экспрессирующих фактор некроза опухоли-α (TNF-a), в КПП при MСh1. Другие, обнаруженные недавно провоспалительные, проапоптические и прометаболические изменения в клетках из MCh1 КПП характеризуются увеличением экспрессии фактора ингибирования миграции и его рецепторов CD74 [15], количества Fas-рецепторов [15], дизинтегрина и металлопротеиназы с тромбоспондином 5 (ADAMTS-5) [16].
Обнаружена связь между MСh1 и быстро прогрессирующей дегенерацией прилегающих межпозвонковых дисков [17, 18].
Изменения сигнала по типу MCh2 характеризуются гиперинтенсивным сигналом на T1- и Т2-ВИ и обусловлены жировой дегенерацией костного мозга (рис. 2). Гистопатологический анализ демонстрирует разрушение КПП и образование грануляционной ткани без гиперваскуляризации, замену костного мозга жировой тканью [2, 12].
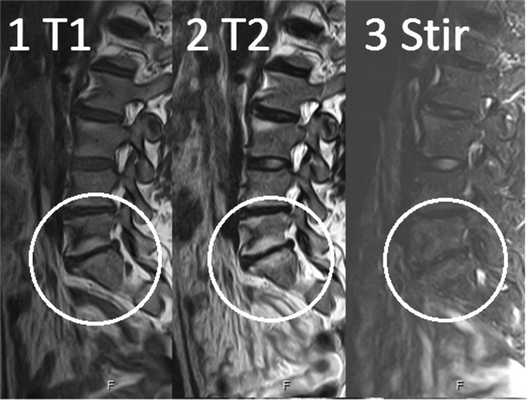
Рис. 2. Изменения на МРТ по типу MCh2. 1 — гиперинтенсивный сигнал на T1-ВИ; 2 — гиперинтенсивный сигнал на Т2-ВИ; 3 — гипоинтенсивный сигнал в режиме подавления сигнала от жира (STIR).
Микро-КТ-снимки MCh2 характеризуются уменьшением активности ремоделирования кости по сравнению с MCh1 [11].
Изменения сигнала по типу MCh3 встречаются наименее часто и характеризуются гипоинтенсивным сигналом на T1- и Т2-ВИ на МРТ (рис. 3) [10]. Гистологически этот тип не изучался. На микро-КТ выявляются изменения, связанные с повышением уровня образования костной ткани и снижением ее резорбции [11]. На изображениях, полученных при проведении рентгенографии и мультиспиральной компьютерной томографии (МСКТ), этот тип характеризуется значительным уплотнением костной ткани — остеосклерозом [19, 20].
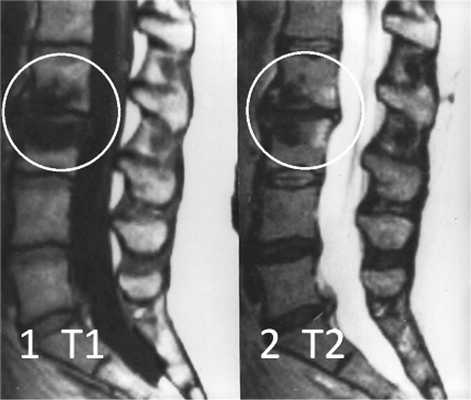
Рис. 3. Изменения на МРТ по типу MCh3. 1 — гипоинтенсивный сигнал на T1-ВИ; 2 — гипоинтенсивный сигнал на Т2-ВИ.
Кроме трех описанных типов МСh, существуют смешанные подтипы: 1−2, 2−1, 1−3, 3−1, 2−3, 3−2 и 1−2-3, визуализирующиеся как сочетание изменений МР-сигнала, соответствующих отеку, жировому перерождению костного мозга и склерозу КПП. МР-признаки отека обнаруживаются в 92,7% от общего количества смешанных случаев МСh, особенно при типах 1−2 и 2−1 [19]. При проведении МСКТ смешанных подтипов МСh в 36,6% случаев обнаруживаются склеротические изменения в КПП [19]. Предполагается, что смешанные подтипы МСh представляют собой переходные этапы между чистыми типами [9, 21, 22].
Помимо основной, иногда применяются классификации МСh, предложенные другими авторами.
В 1990 г. была создана классификация, включающая, кроме патологических типов, нормальное состояние костного мозга и КПП: 0-й тип — норма, дегенерации нет; 1-й тип — эквивалентен типу MCh1; 2-й тип — типу MCh2; 3-й тип — типу MСh3 [23].
D. Weishaupt и соавт. [24] в соответствии с величиной изменений КПП на среднесагиттальных изображениях разделили MCh на четыре степени: норма — нет изменений на T1- и T2-ВИ; легкие — объем изменений интенсивности сигнала меньше или равен 25% высоты позвонка; умеренные — от 25 до 50%; тяжелые — равен или больше 50%.
Распространенность и локализация МСh
В зависимости от типа исследуемой популяции распространенность MCh варьирует от 1,4 до 68% [2, 21, 25—30]. Как правило, MCh2 встречаются чаще, чем MCh1, хотя некоторые исследования [24, 31] свидетельствуют об обратном. Частота встречаемости MCh растет с увеличением возраста и массы тела [4, 28, 32].
MCh обнаруживаются как на поясничном, так и шейном и грудном уровнях позвоночника. Как правило, они локализуются лишь в одном позвоночном сегменте, однако в некоторых случаях — сразу в нескольких. Типы МСh1 и MCh2 наиболее часто встречаются в поясничном отделе позвоночника.
MCh поясничной локализации имеют несколько особенностей. Во-первых, они наиболее часто встречаются на уровнях L4—L5 или L5—S1 [2, 32], кроме того, величина MCh на этих уровнях, как правило, больше [33]. Во-вторых, МСh1 и MCh2 чаще наблюдаются в передней 1/3 позвонка, распространенность MCh2 больше в верхних КПП, чем в нижних [34]. МСh также характеризуются параллельным расположением с обеих сторон диска и глубиной в диапазоне от 3 до 30 мм [33]. В-третьих, согласно C. Chung и соавт. [34], для бессимптомных МСh характерно расположение на более высоком уровне (верхние концевые пластинки на уровне L3 и L4) и вентральнее, в то время как при болевых формах МСh располагаются на более низком уровне (L4—5 и L5—S1) [2, 33].
MCh и боль в пояснице
Клинические исследования показали, что пациенты с MCh и болью в пояснице имеют определенные клинические и морфологические особенности, которые позволили выделить их в отдельную подгруппу. Частота выявления MCh у пациентов с неспецифической болью в пояснице варьирует от 18 до 62%, с различным соотношением для каждого типа [2, 21, 26—29]. В бессимптомной популяции распространенность МСh ниже — 1,4—13% [34]. Хроническая боль в пояснице имеется у 8,8% пациентов с верифицированными МСh, без МСh — у 12% [5, 31]. Отмечают [29—31, 35] более частое возникновение боли в пояснице при MCh1 по сравнению с MСh2. В клинической картине при МСh1 болевой синдром часто приобретает воспалительный характер [36]. Сохранение MCh1 в течение долгого времени у пациентов с болью в пояснице коррелирует с неблагоприятным клиническим исходом [5], а при трансформации МCh1 в МCh2 уменьшаются интенсивность боли и уровень социальной дезадаптации [6, 32]. Эти факты позволяют предположить, что боль в пояснице этиологически связана именно с MCh1, а не MCh2.
Естественное течение заболевания и преобразования между типами MCh
Как правило, MCh развиваются длительно, в среднем в течение 1—3 лет [2, 21, 38]. Многие авторы предполагают, что они могут быть последовательными этапами одного и того же процесса. Об этом свидетельствуют результаты нескольких исследований [21, 25, 39], показавших, что от 7 до 37% МСh1 полностью преобразуются в МСh2, 9—15% — трансформируются частично, 1% — трансформируется в MCh3, от 8 до 46% — остаются без изменений.
Также эти исследования свидетельствуют, что динамика процесса не является линейной по времени, так как различные типы MCh могут рецидивировать, прогрессировать или сосуществовать. Кроме того, нет четкого объяснения, почему у некоторых пациентов MCh1 могут оставаться стабильными.
MCh2 и MCh3 соответствуют клиническим и биологическим стадиям заживления, связанным с уменьшением клинической симптоматики.
Возможные причины возникновения MCh
КПП играют важную роль в биомеханике позвоночника. При дегенеративных процессах в межпозвонковых дисках наблюдается неравномерное распределение нагрузок на КПП, что приводит к образованию в них микротрещин, а также отеку и гиперваскуляризации прилегающего костного мозга [2, 40]. Эта гипотеза подтверждается несколькими клиническими исследованиями [22, 41], показавшими, что хирургическая стабилизация может привести к уменьшению MCh1 и облегчению боли.
Другие исследователи [42—44] предполагают, что активация воспалительных медиаторов в ответ на проникновение вещества пульпозного ядра в КПП может привести к возникновению местного воспаления, проявляющегося отеком и активацией процессов ремоделирования кости. Симптомы боли могут быть связаны с повышенным уровнем провоспалительных цитокинов, таких как TNF-α и числа нервных волокон, экспрессирующих белок генный продукт 9,5 в КПП у пациентов с MCh [13].
Предполагают, что MCh могут быть связаны с местным анаэробным инфекционным процессом [45]. Разрушение фиброзного кольца, предшествующее образованию грыжи диска, приводит к неоваскуляризации вокруг экструдированного пульпозного ядра и возникновению воспалительной реакции. Образовавшиеся условия являются благоприятной средой для развития анаэробных бактерий [46]. Тем не менее эта гипотеза остается сомнительной ввиду отсутствия других симптомов инфекции, таких как специфические особенности на МРТ или изменения в общем или биохимическом анализах крови.
Некоторые исследователи [47] указывают на схожесть изменений в костном мозге при МСh и остеоартрите суставов. Действительно, при артрозоартритах крупных суставов обнаруживается увеличение концентрации провоспалительных факторов, TNF-α, увеличение плотности нервных волокон [48], разрастание грануляционной ткани. Кроме того, отмечается связь повышения внутрикостного давления с возникновением болевого синдрома при артрозах крупных суставов [49—51]. Аналогичная связь между внутрикостным давлением и болевым синдромом была выявлена при боли в пояснице [52—54].
Учитывая изложенные выше факты, можно предположить, что одной из причин возникновения болей в пояснице при МСh может быть повышенное внутрикостное давление, обнаруживаемое при аналогичных изменениях в крупных суставах. Патологический механизм в данном случае предположительно заключается в следующем: нарушение венозного оттока из позвонков приводит к развитию локального стаза крови и ишемии ткани костного мозга. Это в свою очередь ведет к возникновению асептического воспаления, проявляющегося отеком костного мозга и повышением активности процессов ремоделирования в КПП. Кроме того, нарушение венозного оттока приводит к повышению внутрикостного давления, которое вызывает баростимуляцию внутрикостных неинкапсулированных нервных окончаний, что способствует возникновению как локального, так и отраженного болевого синдрома в ноге [55].
Обследование пациентов с МСh
МСh выявляются при МРТ-обследовании, однако различия в характеристиках МР-томографов могут приводить к существенной разнице в количестве, величине и типе обнаруживаемых МСh.
T. Bendix и соавт. [56] сравнили MCh поясничной локализации при МРТ с низкой (0,3 Тл) и высокой (1,5 Тл) напряженностью магнитного поля. Они пришли к выводу, что MCh диагностируются на высокопольных МРТ значительно чаще, чем на низкопольных. МСh1 преобладают на снимках низкопольных томографов, а МСh2 — высокопольных.
Для оценки МСh в исследованиях, помимо стандартных T1-, T2-режимов МРТ, рекомендуют использовать T2-FS, TRIM или STIR — режимы с жироподавлением [19], которые позволяют более четко визуализировать отек косного мозга при МСh1 и МСh смешанных подтипов.
Поскольку на МРТ четко не дифференцируются кальцинация и остеосклероз при МСh3 и МСh смешанных подтипов, кроме МРТ, рекомендуется использовать МСКТ [19, 20].
Дифференциальный диагноз MCh
При МРТ на MCh могут быть похожи сразу несколько патологий, такие как инфекционные заболевания позвоночника — бактериальные спондилодисциты, грыжи Шморля, опухоли и др. [57, 58], хотя, как правило, они имеют отличительные черты, позволяющие поставить правильный диагноз.
При инфекционном спондилодисците присутствует отек окружающих паравертебральных мягких тканей или эпидуральный масс-эффект с гиперинтенсивным сигналом на T2-ВИ, сигнал от межпозвонкового диска на T2-ВИ будет нормальным или гипоинтенсивным. На T1-ВИ тела позвонков и межпозвонковое дисковое пространство характеризуются сливающимся гипоинтенсивным сигналом [57, 58]. Кроме того, при инфекционном спондилодисците всегда наблюдается эрозия или деструкция КПП. Наиболее выраженные изменения наблюдаются при специфическом туберкулезном спондилодисците, наименее — при неспецифическом инфекционном процессе. В отличие от них при MCh изменения распространяются всегда линейно, параллельно концевым пластинам и не приводят к деструктивным изменениям в позвонках [33].
Грыжа Шморля характеризуется локальным дефектом (гипоинтенсивный на T1-ВИ и гиперинтенсивный на T2-ВИ) в концевых пластинах с хорошо очерченным грыжевым мешком и окружающей стенкой с гипоинтенсивным сигналом (на T1- и T2-ВИ) в теле позвонка [59].
Наиболее распространенный тип опухолевого процесса, обнаруживаемый в позвоночнике, — метастазы. Однако отмечены лишь редкие случаи метастатического поражения диска [37]. Таким образом, метастазы легко отличить от MCh по отсутствию поражения дисков.
Лечение MCh
Большинство MCh1 самостоятельно преобразуется в Mch2 в течение 18—24 мес [2, 22]. Тем не менее клиническое вмешательство может повлиять на течение MCh. Так, некоторые авторы [22, 60, 61] продемонстрировали улучшение клинической симптоматики и преобразование MCh1 в 0-й и 2-й типы после проведения стабилизирующих операций на позвоночнике. Это свидетельствует в пользу стабилизации течения MCh при изменении механических условий.
Проводилось исследование [62] эффективности интрадискальных инъекций метилпреднизолона. В группе с MCh1 наблюдался более выраженный клинический эффект, чем в группе без MCh. Также предполагается положительный клинический эффект от применения бифосфонатов.
Среди перспективных методов лечения обсуждается возможность проведения хирургической декомпрессии, а также применение аналога простагландина — илопроста.
Исходя из концепции возникновения МСh и боли в пояснице при повышении внутрикостного давления, а также учитывая доказанный регресс болевого синдрома после снижения внутрикостного давления при артрозах крупных суставов [63], Е.Л. Соков и соавт. [64] для лечения пациентов с Mch1 впервые применили внутрикостные блокады (ВКБ). Также ранее серией клинических исследований авторами [65—75] была показана их высокая эффективность при лечении различных болевых синдромов. Сделано заключение, что ВКБ при Мсh1 влияют на улучшение венозного оттока от позвонков, это приводит к нормализации внутрикостного давления, уменьшению отека вещества костного мозга и межпозвонковых дисков на МРТ. Локальное введение глюкокортикоидов в составе блокадной смеси дополнительно приводит к снижению местного воспаления и отека тела позвонка, прилегающем межпозвонковом диске и паравертебральных тканях [64]. В результате уменьшается раздражение внутрикостных рецепторов, что способствует регрессу болевого синдрома в пояснице на длительный период времени.
Таким образом, существуют несколько точек зрения на патогенез МСh, включая биомеханическую, медиаторную, бактериальную теории и теорию нарушения внутрикостного кровотока (остеогенная). Исходя из этого, зарубежными и российскими исследователями проводятся попытки подбора оптимальных методов лечения: применяются стабилизирующие операции на позвоночнике, проводятся длительная антибиотикотерапия, интрадискальные инъекции кортикостероидов и др., однако полный контроль над МСh и его клиническими проявлениями пока не достигнут.
Необходимо дальнейшее проведение научных и клинических исследований с целью определения или подтверждения истинных причин МСh. Полное раскрытие патогенеза МСh позволит клиницистам правильно интерпретировать данные МРТ и подбирать оптимальные методы лечения, что поможет в значительной степени снизить заболеваемость, распространенность и длительность инвалидизации при боли в пояснице.
МРТ при жировой перестройке костного мозга позвоночника
Лучевая диагностика жировой перестройки костного мозга позвоночника
а) Определения:
• Красный костный мозг: гемопоэтический костный мозг
• Желтый костный мозг: жировой костный мозг
б) Визуализация:
1. Общие характеристики:
• Локализация:
о Тела позвонков
о Желтый костный мозг нередко можно видеть вокруг центральной перфорантной вены
о При дегенеративных изменениях межпозвонковых дисков желтый костный мозг прилежит к замыкательным пластинкам позвонков
о После трансплантации костного мозга: жировой костный мозг располагается в центральной части тела позвонка, красный — по периферии
о Исчезновение красного мозга в зонах, подвергшихся воздействию ионизирующего излучения
2. КТ при жировой перестройке костного мозга:
• Сохранение нормальной трабекулярной структуры кости
3. МРТ при жировой перестройке костного мозга:
• Т1-ВИ:
о Желтый костный мозг характеризуется высокой интенсивностью сигнала
о Красный костный мозг характеризуется низкой или промежуточной интенсивностью сигнала:
- Интенсивность сигнала аналогична или несколько выше сигнала мышц
• Т2-ВИ:
о При отсутствии подавления сигнала жировой ткани желтый костный мозг характеризуется высокой интенсивностью сигнала о Красный костный мозг, аналогично мышцам, характеризуется промежуточной интенсивностью сигнала
• STIR:
о Жировой костный мозг характеризуется низкой интенсивностью сигнала
о Красный костный мозг характеризуется низкой или промежуточной интенсивностью сигнала
• Д-ВИ:
о Нет свидетельств того, что данный режим позволяет отличить красный костный мозг от опухолевой инфильтрации
• Т1-ВИ с КУ:
о Эритропоэтический костный мозг характеризуется некоторым контрастным усилением сигнала
• Фазовый и внефазовый режим градиентного эхо (GRE):
о И жировая ткань, и вода при увеличении времени эхо оказывают влияние на цикл сигналов, регистрируемых при совпадении с фазой и вне фазы
о Эритропоэтический костный мозг содержит в себе и жир, и воду: низкая интенсивность сигнала на внефазовых изображениях
о Опухоли обычно не содержат жировой ткани: высокая интенсивность сигнала на внефазовых изображениях
о Крупных исследований, которые позволили бы подтвердить эту концепцию, не проводилось
- Миелома на ранней стадии выглядит точно так же, как красный костный мозг
4. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о КТ в сомнительных случаях, когда необходимо исключить наличие литического очага поражения
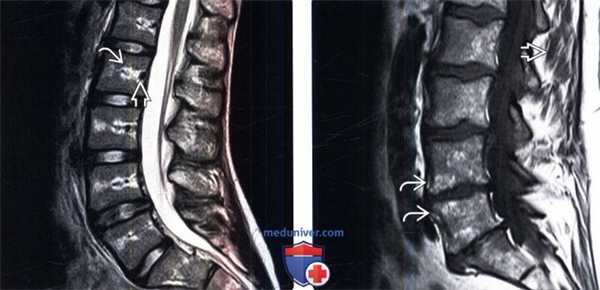
(Слева) Сагиттальный срез, Т2-ВИ, 15-летний пациент: жировая перестройка костного мозга, ограниченная зоной вокруг центральных дренирующих вен каждого позвонка. Остальная часть тел позвонков заполнена красным костным мозгом. Подобная МР-картина типична для пациентов молодого возраста.
(Справа) На сагиттальном Т1-ВИ 50-летнего пациента определяется смешанная картина «ткани в горошек», характеризующаяся перемежающимися друг с другом участками красного и желтого костного мозга. Жировой костный мозг обычно локализуется вокруг дренирующих вен и вблизи замыкательных пластинок. Красный костный мозг характеризуется аналогичной или несколько повышенной по сравнению с мышцами интенсивностью сигнала.
в) Дифференциальная диагностика жировой перестройки костного мозга:
1. Лейкоз:
• Ранняя стадия: МР-картина может быть идентична нормальному красному костному мозгу
• Развернутая стадия: интенсивность сигнала в Т1-режиме ниже по сравнению с межпозвонковыми дисками
• Фокальная деструкция костных трабекул по данным КТ
• Внефазовые МР-И: высокая интенсивность сигнала (обычно)
2. Множественная миелома:
• Аналогичные лейкозам изменения
3. Метастазы:
• Интенсивность сигнала в Т1-режиме ниже по сравнению с межпозвонковыми дисками
• В режиме STIR обычно высокая интенсивность сигнала, однако при склерозирующих метастазах сигнал может быть промежуточным
• Обычно более четко ограниченный очаг, размеры которого превышают размеры фокусов красного костного мозга
• Внефазовые МР-И: высокая интенсивность сигнала
4. Миелофиброз:
• Низкая интенсивность сигнала во всех режимах исследования
5. Гемангиома:
• Округлое образование, обычно содержащее жировую ткань
• Картина «вельвета», связанная с наличием в полости образования вертикальных утолщенных костных трабекул
(Слева) На сагиттальном Т1-ВИ 85-летнего пациента определяется практически полная жировая перестройка костного мозга тел позвонков, на фоне которой видны лишь небольшие фокусы эритропоэтического костного мозга. Красный мозг с возрастом подвергается инволюции, однако небольшие его очаги в позвонках, если пациент ранее не получал лучевую терапию, сохраняются всегда.
(Справа) Сагиттальный срез, Т1-ВИ: выраженная разница в интенсивности сигнала между нормальным желтым костным мозгом, изменениями костного мозга на фоне лучевой терапии и опухолевой инфильтрацией костного мозга.
г) Патология:
1. Общие характеристики:
• Этиология:
о Увеличение доли желтого костного мозга:
- Феномен нормального старения костного мозга:
Мраморный рисунок тел позвонков
- Лучевая терапия:
Изменения соответствуют зоне облучения
Эритропоэтические элементы в большей степени подвержены радиационному некрозу
- Дегенеративные изменения межпозвонковых дисков:
Изменения преимущественно ограничены зонами, прилежащими к замыкательным пластинкам
о Увеличение доли красного костного мозга:
- Реконверсия жирового костного мозга в эритропоэтический
- Анемия, ожирение, интенсивные физические нагрузки, трансплантация костного мозга, прием стимулирующих эритропоэз препаратов
2. Стадирование, степени и классификация жировой перестройки костного мозга:
• Картина нормального костного мозга с возрастом меняется:
о В детском возрасте костный мозг преимущественно гемопоэтический
о Во взрослом возрасте наступает постепенная жировая перестройка костного мозга
о Первые очаги жировой перестройки костного мозга в позвонках появляются вокруг центральной дренирующей вены
о Участки жирового и эритропоэтического костного мозга обычно перемешаны друг с другом, напоминая картину мраморного рисунка
о Жировая перестройка костного мозга наблюдается в основном в зрелом возрасте
о Реконверсия желтого костного мозга в красный наблюдается при анемии, ожирении
д) Диагностическая памятка. Следует учесть:
• Картина жировой перестройки костного мозга варьирует в зависимости от возраста и общего состояния здоровья человека
е) Список использованной литературы:
1. Guillerman RP: Marrow: red, yellow and bad. Pediatr Radiol. 43 Suppl 1:S181-92, 2013
2. Vande Berg BC et al: Normal variants of the bone marrow at MR imaging of the spine. Semin Musculoskelet Radiol. 13(2):87-96, 2009
3. Montazel JL et al: Normal spinal bone marrow in adults: dynamic gadolinium-enhanced MR imaging. Radiology. 229(3):703-9, 2003
4. Otake S et al: Radiation-induced changes in MR signal intensity and contrast enhancement of lumbosacral vertebrae: do changes occur only inside the radiation therapy field? Radiology. 222(1): 179-83, 2002
а) Терминология:
• Красный костный мозг: гемопоэтический костный мозг
• Желтый костный мозг: жировой костный мозг
б) Визуализация жировой перестройки костного мозга:
• Желтый костный мозг нередко можно видеть вокруг центральной перфорантной вены
• При дегенеративных изменениях межпозвонковых дисков желтый костный мозг прилежит к замыкательным пластинкам позвонков
• После трансплантации костного мозга: жировой костный мозг располагается в центральной части тела позвонка, красный - по периферии:
о Желтый костный мозг характеризуется высокой интенсивностью Т1-сигнала
о Красный костный мозг характеризуется низкой или промежуточной интенсивностью Т1-сигнала
• Интенсивность сигнала аналогична или несколько выше, чем у мышц
(Слева) Сагиттальный срез, Т2-ВИ, 15-летний пациент: жировая перестройка костного мозга, ограниченная зоной вокруг центральных дренирующих вен каждого позвонка. Остальная часть тел позвонков заполнена красным костным мозгом. Подобная МР-картина типична для пациентов молодого возраста.
(Справа) На сагиттальном Т1-ВИ 50-летнего пациента определяется смешанная картина «ткани в горошек», характеризующаяся перемежающимися друг с другом участками красного и желтого костного мозга. Жировой костный мозг обычно локализуется вокруг дренирующих вен и вблизи замыкательных пластинок. Красный костный мозг характеризуется аналогичной или несколько повышенной по сравнению с мышцами интенсивностью сигнала. (Слева) На сагиттальном Т1-ВИ 85-летнего пациента определяется практически полная жировая перестройка костного мозга тел позвонков, на фоне которой видны лишь небольшие фокусы эритропоэтического костного мозга. Красный мозг с возрастом подвергается инволюции, однако небольшие его очаги в позвонках, если пациент ранее не получал лучевую терапию, сохраняются всегда.
(Справа) Сагиттальный срез, Т1-ВИ: выраженная разница в интенсивности сигнала между нормальным желтым костным мозгом, изменениями костного мозга на фоне лучевой терапии и опухолевой инфильтрацией костного мозга.
в) Дифференциальная диагностика:
• Лейкоз
• Множественная миелома
• Метастазы
• Миелофиброз
• Гемангиома
г) Патология:
• Картина нормального костного мозга с возрастом меняется
• В детском возрасте костный мозг преимущественно гемопоэтический
• Во взрослом возрасте наступает постепенная жировая перестройка костного мозга
• Первые очаги жировой перестройки костного мозга появляются вокруг центральной дренирующей вены
• Участки жирового и эритропоэтического костного мозга обычно перемешаны друге другом, напоминая картину мраморного рисунка
• Жировая перестройка костного мозга наблюдается в основном в зрелом возрасте
• Реконверсия желтого костного мозга в красный наблюдается при анемии, ожирении, интенсивных физических нагрузках, трансплантации костного мозга и приеме стимулирующих эритропоэз препаратов
д) Клинические особенности:
• Бессимптомное состояние
е) Диагностическая памятка:
• Картина жировой перестройки костного мозга варьирует в зависимости от возраста и общего состояния здоровья человека
Опухолевое поражение поясничного отдела позвоночника на МРТ
Как любом отделе позвоночника опухоли могут быть экстрадуральными, интрадуральными экстра- и интрамедуллярными. МРТ СПб позволяет выбирать место выполнения МРТ поясничного отдела позвоночника, мы рекомендуем Вам обследоваться у нас. Поясничный отдел позвоночника имеет некоторую специфику. Именно с ее учетом мы проводим МРТ в СПб в наших центрах.
Среди экстрадуральных опухолей на первом месте стоит метастатическое поражение. Стандартный протокол МРТ исследования позвоночника при подозрении на метастатическое поражение состоит из Т1-зависимых сагиттальных МРТ и Т2-зависимых МРТ с подавлением сигнала от жира. Литические метастазы замещая костный мозг выглядят гипоинтенсивными на Т1-зависимых МРТ позвоночника. На Т2-зависимых МРТ позвоночника они могут быть гипоинтенсивными, изоинтенсивными, если они склеротические, либо яркими, если они литические, особенно при подавлении сигнала от жира. Метастаз может диффузно поражать костный мозг позвонка или быть очаговым. На самой ранней стадии диффузного поражения при МРТ позвоночника заметно исчезновение сигнала от вертебробазилярной вены, процесс захватывает ножки дуг и задние структуры позвонка. Распространение на мягкие ткани вдоль позвоночника лучше видно на Т1-зависимых корональных МРТ, а сдавление спинного мозга на сагиттальных МРТ позвоночника. На последнем этапе желательны контрастированные Т1-зависимые МРТ в сагиттальной и поперечной плоскостях. Чуствительность МРТ позвоночника превышает 90%, что заметно превосходит радионуклидную диагностику. В плане отличия метастазов и доброкачественных заболеваний МРТ позвоночника не абсолютно надежна. Дифференциальная диагностика с гематологической патологией – плазмоцитомой, лимфомой и лейкозами практически невозможна и требует аспирационной биопсии. Реакцией костного мозга на МРТ позвоночника, напоминающей метастатическое поражение, сопровождаются доброкачественные переломы. Однако МРТ сигнал выраженно неоднородный, задние структуры и костный мозг в заднем отделе тела позвонка остаются интактными. Более надёжным в плане дифференциальной диагностики является использование диффузионное-взвешенных МРТ позвоночника. При доброкачественном переломе через 1 – 3 месяца сигнал возвращается к норме.
Метастазы в позвонки. Т2-зависимая МРТ.
Первичные опухоли позвонков встречаются гораздо реже метастатических.
Остеосаркома – злокачественная опухоль, составляет 20% от всех сарком и около половины всех костных опухолей. Позвоночник поражается очень редко. При МРТ образование гипоинтенсивное на Т1- и смешанное на Т2-зависимых томограммах, контрастирование хорошее.
Остеосаркома крестца. Сагиттальная Т1-зависимая МРТ с контрастированием.
Фибросаркома – редкая злокачественная опухоль. Встречается в возрасте от 30 до 60 лет, без половой предрасположенности. Позвоночник поражает исключительно редко. При МРТ отличается обширной костной деструкцией и параспинальным компонентом.
Фибросаркома крестца. Т1-зависимая МРТ.
Хордома – доброкачественная опухоль из остатков нотохорды. Может располагаться по средней линии в любом месте от ската до копчика. При МРТ сигнал от опухоли неоднородный, рост её инвазивный, опухоль чаще контрастируется, но встречаются случаи неконтрастирующейся хордомы.
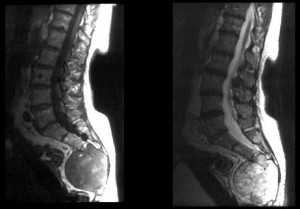
Хордома крестца. Сагиттальные Т1- и Т2-зависимые МРТ.
Множественная миелома (плазмоцитома, миеломная болезнь) – доброкачественная опухоль из плазматических клеток костного мозга. Критериями диагностики плазмоцитомы служат выявление в аспирате костного мозга не менее 10-15% плазматических клеток плюс очаги, выявляемые лучевыми методами, плюс моноклональные иммуноглобулины в моче (белки Бенс-Джонса и т.п.) и крови. Выживаемость при плазмоцитоме без лечения составляет до одного года, при лечении – 2-3 года. При МРТ признаки неспецифические – очаги высокого сигнала на Т2-зависимых и низкого на Т1-зависимых МРТ, контрастирование очагов хорошее.
Множественная миелома. Сагиттальная Т1-зависимая МРТ после контрастирования.
Эозинофильная гранулёма (гистиоцитоз X) – представляет собой один из доброкачественных вариантов гистиоцитоза из клеток Лангерганса. Встречается в возрасте от 2 до 30 лет, пик частоты приходится на возраст 5-10 лет. Соотношение полов М:Ж как 3:2. Опухоль типично локализуется в черепе, нижней челюсти, рёбрах, длинных трубчатых костях, костях таза, реже в позвонках. Обычно наблюдается самостоятельный регресс заболевания в течение 2 лет. Встречается компрессионный перелом тела позвонка. В стадии заживления вокруг очага может быть склероз. При МРТ признаки неспецифические – очаг гиперинтенсивный на Т2-зависимых МРТ и гипоинтенсивный на Т1-зависимых МРТ, контрастирование хорошее.
Интрадуральные экстрамедуллярные опухоли расположены в дуральном мешке внутри позвоночного канал, но за пределами спинного мозга. Такие опухоли обычно происходят из корешка конского хвоста (невриномы и нейрофибромы) или дурального мешка (менингиомы).
Невриномы (шванномы) и нейрофибромы составляют примерно половину экстрадуральных опухолей. Невриномы почти всегда одиночные, инкапсулированные, располагаются в любом отделе, но чуть чаще в поясничном или верхнем шейном. Множественные невриномы встречаются исключительно редко при нейрофиброматозе типа II . Нейрофибромы состоят из шванновских клеток и фибробластов, некоторые окружают задний корешок. Они почти всегда множественные и связаны с нейрофиброматозом типа I (болезнь Реклингхаузена). Рост по типу вид “песочных часов” не типичен для поясничной локализации.
На МРТ Т1-зависимого типа и невриномы, и нейрофибромы изо- или слегка гипоинтенсивны по отношению к спинному мозгу. Однако, встречаются случаи и повышенного сигнала за счет сокращения Т1 мукополисахаридами, связанными с водой. Протонная плотность повышена, а на Т2-зависимых МРТ они чаще неоднородные, могут быть очень яркие участки, где имеется высокое содержание воды, и сравнительно низкого сигнала, особенно в центре. Обе опухоли хорошо контрастируются. По форме невриномы округлые, границы ровные, четкие. При МРТ видно, что нейрофибромы вытянуты вдоль корешка. Размеры могут быть самыми различными.
Нейрофиброма. Сагиттальная Т1-зависимая МРТ с контрастированием.
Менингиомы составляют до экстрадуральных 40% опухолей, но только 3% – в поясничном отделе. Обычно менингиомы диагностируются в возрасте около 40-50 лет. Редко спинальные менингиомы встречаются у детей (3-6% от всех случаев менингиом) как проявление нейрофиброматоза II типа. При этом заболевании менингиомы могут быть множественные, что составляет около 2% от случаев менингиом. Происходят менингиомы из паутинной оболочки. Они инкапсулированы, имеют широкое основание, хорошо васкуляризированы, часто содержат кальцинаты и редко подвергаются кистозной дегенерации. У женщин встречаются в 4 раза чаще, чем у мужчин. Растут они очень медленно.
На Т1-зависимых МРТ менингиомы изоинтенсивны спинному мозгу. На Т2-зависимых МРТ фибробластные менингиомы, как правило, низкого сигнала, в то время как другие гистологические варианты обычно умеренно повышенного сигнала. Контрастирование при МРТ быстрое и равномерное , иногда охватывающее и прилегающую твердую мозговую оболочку (“дуральные хвосты”). По форме менингиомы на МРТ обычно полукруглые, с широким основанием, обращенным к оболочке. Четко очерчены. Рост по типу “песочных часов” нетипичен.
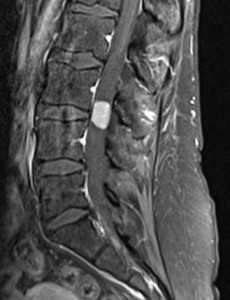
Менингиома. Т1-зависимая МРТ с контрастированием.
Интрадуральные экстрамедуллярные метастазы (дроп-метастазы, лептоменингеальный карциноматоз) происходят они из злокачественных опухолей ЦНС и распространяются вдоль мягкой мозговой оболочки с током ликвора. Чаще они наблюдаются в детском возрасте. Отдаленные лептоменингеальные метастазы из раковых узлов, меланом и лимфом, занесенные через кровоток или по лимфатическим путям, встречаются исключительно редко. Характерная локализация лептоменингеальных метастазов в поясничном отделе.
Иногда на Т1-зависимых МРТ удается увидеть узлы изоинтенсивные корешкам конского хвоста. На Т2-зависимых МРТ они часто сливаются с ликвором. Поэтому если у больного опухоль, известная частым метастазированием, надо обязательно выполнять МРТ с контрастированием. Вместе с тем, отсутствие метастазов по результатам МРТ должно быть дополнительно подтверждено многократным цитологическим анализом ликвора.
Эпендимомы экстрамедуллярной локализации растут из конуса и конечной нити. По гистологии относятся к миксопапиллярному типу. Составляют около 13% от всех спинальных эпендимом. Диагностируются в возрасте около 40 лет и чуть чаще у мужчин. Хотя относятся к градации 1, встречается диссеминация с током ликвора.
На Т1-зависимых МРТ эпендимомы изоинтенсивны спинному мозгу. На Т2-зависимых МРТ они гиперинтенсивны . Обычно хорошо и равномерно контрастируются при МРТ, хотя встречается и периферический тип усиления. Изредка встречается субарахноидальная диссеминация. Может наблюдаться высокое содержание белка в ликворе, что проявляется повышенным сигналом от него на Т1-зависимых МРТ. При этом корешков при МРТ не видно.
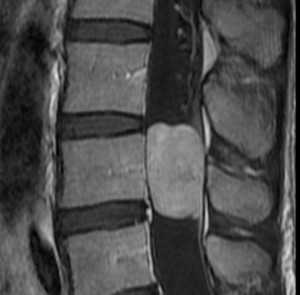
Миксопапиллярная эпендимома. Сагиттальная Т1-зависимаяМРТ после контрастирования.
Ганглионеврома (параганглиома) происходит из клеток автономной нервной системы. Частота составляет 1 случай на 100 тыс. населения. Это особый тип опухолей, который может локализоваться в любом месте, где есть подобные клетки. Спинальная ганглиневрома обычно имеет экстрадуральный тип роста, но изредка встречается и интрадуральный. Проявляется в возрасте 40 – 50 лет. Чуть чаще наблюдается у мужчин.
На Т1-зависимых МРТ опухоль изоинтенсивна спинному мозгу. На Т2-зависимых МРТ она гиперинтенсивна, причем может быть видна фиброзная капсула. Контрастное усиление при МРТ хорошее, но неравномерное. Так как интрадуральная параганглиома локализуется в области конского хвоста и конечной нити отличить ее от эпендимомы по МРТ признакам невозможно.
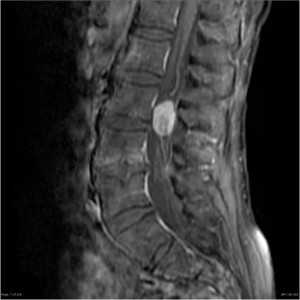
Ганглионеврома конского хвоста. Сагиттальная Т1-зависимая МРТ после контрастирования.
Интрамедуллярные опухоли располагаются непосредственно в спинном мозге. Поскольку спинной мозг обычно заканчивается на уровне первого поясничного позвонка, опухоли происходят из конского хвоста.
Эпендимома у взрослых локализуется в области конского хвоста и конечной нити, эти эпендимомы относятся к миксопапиллярному подтипу. Эпендимомы растут медленно по длиннику спинного мозга, вызывая со временем эрозию ножек и задних отрезков тел позвонков.
Также как и астроцитома, эпендимома гипоинтенсивна на Т1-зависимых МРТ и гиперинтенсивна на Т2-зависимых МРТ. После контрастирования на МРТ за счет капсулы виден как четко очерченный однородный узел.
МРТ позвоночника при патологиях костного мозга
Костный мозг занимает примерно 5% общей массы тела и играет активную роль в гемапоэзе (формировании крови). Состоит костный мозг, в основном, из стволовых клеток (всех видов клеточных элементов крови), окружающих поддерживающих клеток – макрофагов, адипоцитов и большого числа других, участвующих в питании, пролиферации (росте) и дифференциации стволовых клеток. Красный костный мозг содержит около 40% жира, желтый до 80%. Эта особенность помогает в выявлении различных патологий, связанных с изменением этого соотношения, при МРТ позвоночника.
К жировой ткани наиболее чувствительны Т1-взвешенные МРТ. Они являются основой протокола МРТ. В дополнение используются Т2-взвешенные МРТ с подавлением сигнала от жира. Ниже мы остановимся на основных патологиях, проявляющихся на МРТ позвоночника, как патология костного мозга, в первую очередь.
- Гемангиома, одиночная или множественная, составляет 10-12% изменений в позвонках. Она относится к сосудистым аномалиям и имеет характерные признаки при МРТ позвоночника – округлая или трабекулярная, светлая на Т1-взвешенных и Т2-взешенных МРТ, не меняется МРТ методиками подавления сигнала от жира.
- Локальные жировые депозиты появляются с возрастом и являются вариантом нормы. Жировые отложения также наблюдаются при остеохондрозе вдоль замыкательных пластинок (жировая дегенерация, или тип 2 по классификации Modic). Они яркие на Т1-взвешенных МРТ позвоночника и становятся темными при МРТ подавлении сигнала от жира. Иногда встречаются смешанные варианты изменений костного мозга при остеохондрозе, полностью не подавляющиеся при применении МРТ последовательности STIR.
- Болезнь Пэджета относится к метаболическим нарушениям и наблюдается у 1-3% лиц старше 40 лет. Поражение позвонков занимает второе место после костей таза. В диагностике болезни Пэджета очень помогает выявление литических очагов в костях черепа. Болезнь Пэджета проходит 3 стадии – литическую, смешанную и бластическую. В соответствии с этими стадиями при МРТ позвоночника наблюдается разная картина. В литической стадии сигнал от очага яркий на Т2-взвешенных МРТ и низкий на Т1-взвешеенных МРТ, затем сменяется на гипоинтенсивный на МРТ обоих типов взвешенности по мере увеличения склероза и фиброза. При МРТ позвоночника обнаруживаются и другие характерные черты болезни Пэджета – утолщение кортикальных пластинок тел позвонков, жировое перерождение на поздней стадии и в ходе успешного лечения.
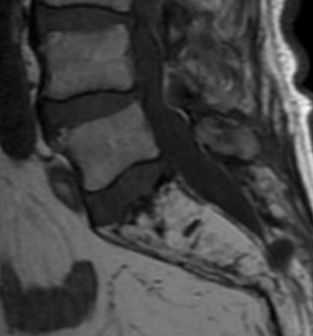
МРТ позвоночника. Т1-взвешенная сагиттальная МРТ пояснично-крестцового отдела. Замещение костного мозга крестца жиром при болезни Пэджета.
- Липома относится к доброкачественным опухолям из жировой ткани. Они составляют около 1% всех первичных опухолей костей и не больше 4% из них локализуются в позвонках. При МРТ позвоночника липомы трудно отличимы от жировых депозитов, однако, они более четко очерчены и могут подвергаться внутреннему некрозу и кальцификации
- кровоизлияния в позвонки встречаются при травмах. При МРТ позвоночника прослеживается характерная динамика крови в зависимости от давности кровоизлияния.
- Последствие лучевой терапии сводятся к замещению красного костного мозга на желтый. При поглощенной дозе, превышающей 36Гр этот процесс становится необратимым. При МРТ позвоночника видно диффузное увеличение сигнала на Т1-взвешенных МРТ с четкой границей, соответствующей полю облучения. После лучевой терапии и химиотерапии также может развиваться миелофиброз – замещение костного мозга фиброзной тканью. При МРТ позвоночника сигнал очень низкий как на Т1-взвешенных, так и на Т2-взвешенных МРТ.
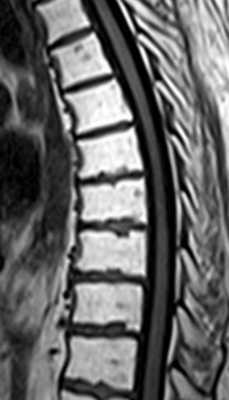
МРТ позвоночника. Т1-взвешенная сагиттальная МРТ грудного отдела. Жировая дегенерация костного мозга после лучевой терапии.
- Остеопороз приводит к уменьшению клеточного состава костного мозга и увеличению жира. При МРТ позвоночника чаще видно диффузное увеличение сигнала от тел позвонков на Т1-взвешенных МРТ. Встречаются также очаговые изменения, требующие при МРТ позвоночника дифференциальной диагностики с гемангиомами. МРТ диагностика при остеопорозе представлена также в отдельной статье.
- Спондилоартропатии при МРТ позвоночника часто проявляются “светящимися” углами на Т2-взвешенных МРТ. Особенно это характерно для острой стадии анкилозирующего спондилита. Смена острой фазы на хроническую приводит к превращению воспалительной реакции в депо жировой ткани, светлой на Т1-взвешенных МРТ. МРТ позвоночника при различных заболеваниях, относящихся к группе спондилоартропатий, посвящена специальная статья на нашем другом сайте.
- Анорексия сопровождается разными изменениями в организме, в том числе и остеопорозу и снижению интенсивности сигнала на Т1-взвешенных МРТ, а также отеку костного мозга, что обозначается термином “желатинозная трансформация”. На Т2-взвешенных МРТ (особенно с подавлением сигнала от жира) появляется слабое диффузное увеличение сигнала от позвонков. При МРТ позвоночника с контрастированием отмечается аморфное усиление сигнала.
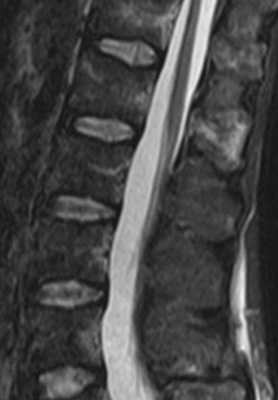
МРТ позвоночника. Т2-взвешенная сагиттальная МРТ. Желатинозная трансформация при нарушении питания.
- Гемосидероз – явление наблюдающееся при гемолитической анемии. При МРТ позвоночника костный мозг приобретает низкий сигнал. В дифференциальной диагностики важно, что такой же низкий сигнал приобретает печень и селезенка.
- Болезнь Гоше – аутосомно-рецессивное наследственное заболевание классифицируемое как сфинголипидоз и проявляющееся в накоплении глюкоцереброзидов в гистиоцитах. Диагноз ставится на основании пункции селезенки и обнаружении специфических клеток. При МРТ позвоночника красный костный мозг замещается клетками Гоше, которые гипоинтенсивны на Т1- и Т2-взвешенных МРТ. Кроме того, при МРТ позвоночника часто наблюдаются костные инфаркты.
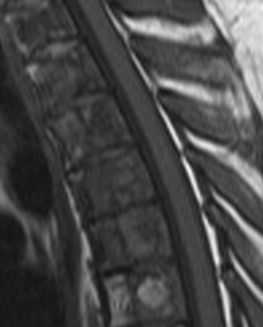
МРТ позвоночника. Т1-взвешенная МРТ грудного отдела позвоночника. Болезнь Гоше.
- Миелопролиферативные и миелодиспластические синдромы к которым относится хронический миелолейкоз и другие хронические лейкозы, полицитемия, мастоцитоз, эссенциальная тромбоцитопения при МРТ позвоночника проявляются однородно сниженным сигналом на Т1-взвешенных МРТ. На Т2-взвешенных МРТ позвоночника нередко наблюдается “обратная” яркость межпозвоночных дисков, они становятся светлее тел позвонков. МРТ головного мозга при опухолях кроветворной системы также может выявить его поражение.
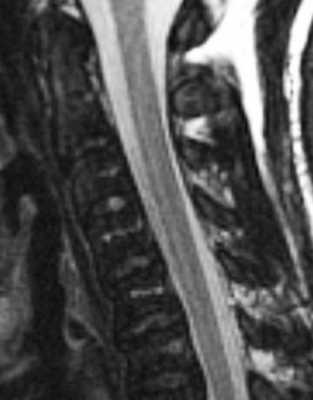
МРТ позвоночника. Т2-взвешенная сагиттальная МРТ шейного отдела позвоночника. Хронический миелолейкоз.
- Саркоидоз поражает костный мозг в 1-3% случаев. Поражение головного мозга и спинного мозга при саркоидозе встречается гораздо чаще. При МРТ позвоночника наблюдаются склеротические очаги, очень напоминающие метастазы, часто множественные. Очаги могут быть смешанными литическими со склеротическими ободками. При МРТ позвоночника с контрастированием может наблюдаться усиление сигнала от очагов.
- Талассемия – большая группа аутосомно-рецессивных заболеваний проявляющаяся в нарушении синтеза цепей глобина эритроцитов. Заболевание проявляется гемолитической анемией. Диагноз ставится на основании пунктата костного мозга. При МРТ позвоночника сигнал от позвонков очень низкий и встречается экстрамедуллярный гемопоэз.
- Множественная миелома (плазмоцитома) относится к гематологическим заболеваниям. МРТ позвоночника при множественной миеломе рассматривается в отдельной статье.
При МРТ в СПб в наших клиниках мы поводим дифференциальный диагноз с метастазами и первичными опухолями позвоночника. Кроме того, при МРТ позвоночника надо исключить воспалительные процессы – туберкулезный спондилит и спондилодисцит.
Читайте также:
- Патогенез инфаркта миокарда. Механизмы развития инфаркта миокарда
- Лучевые изменения брюшной полости при баротравме
- Рентгенография, КТ при завороте желудка
- Иглоукалывание при преждевременных родах. Чрескожная электростимуляция при угрозе преждевременных родов.
- Лечение базальноклеточной карциномы. Рекомендации
