Нагноение плечевого сустава (гнойный артрит плечевого сустава) - диагностика, лечение
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Инфекционные заболевания костей и суставов - остеомиелиты и артриты: причины, диагностика, лечение
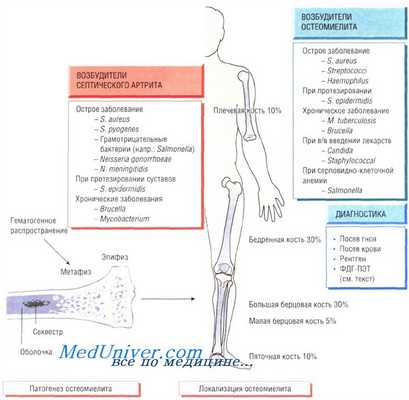
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
Хронический остеомиелит
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Вирусный артрит
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Инфекции суставов после протезирования
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в раздел "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Нагноение плечевого сустава (гнойный артрит плечевого сустава) - диагностика, лечение
Гнойные раневые осложнения открытых повреждений плечевого сустава встречаются сравнительно редко, так как эти повреждения занимают среди травм других суставов небольшое место. В мирное время гнойные артриты плечевого сустава (омартриты) возникают главным образом после ранений плечевого сустава из охотничьего ружья дробью. После оперативных вмешательств по поводу закрытых внутрисуставных переломов и других оперативных вмешательств на плечевом суставе гнойные осложнения наблюдаются редко.
При открытых переломах они протекают значительно благоприятнее, чем после огнестрельных повреждений. Во время Великой Отечественной войны осложнения при ранениях плечевого сустава наблюдались в 28,8% случаев. При проникающих ранениях они отмечались в 3,5 раза чаще, чем при непроникающих. Инфекционные осложнения составляли 88,4% (нагноение раны — 29,2%, эмпиема сустава — 2,3%, капсульная флегмона — 1,4%, остеомиелит и остеоартрит — 48%, гнилостная инфекция — 0,1%, сепсис — 2,8%, анаэробная инфекция — 4,6%), неинфекционные (шок, кровопотеря и др.) — 11,6% [Фридланд М. О.].
В тыловых госпиталях гнойные осложнения при проникающих ранениях плечевого сустава отмечались в 36% случаев.
Гнойные осложнения при открытых внутрисуставных повреждениях и огнестрельных ранениях плечевого сустава развиваются реже, чем при аналогичных повреждениях суставов нижних конечностей. Инфекционный процесс в плечевом суставе в большинстве случаев протекает более благоприятно, чем в тазобедренном, коленном и голеностопном суставах.
Чем обширнее повреждение мягких тканей и костей, тем выраженнее, общая реакция организма и местный гнойно-некротический процесс. При значительном повреждении околосуставных мягких тканей и костных элементов плечевого сустава гнойный раневой процесс нередко сопровождается образованием гнойников и гнойных затеков, при ограниченных — гнойные затеки наблюдаются редко.
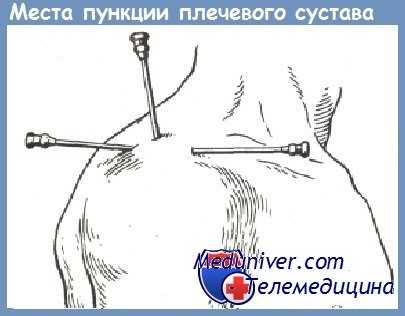
Гнойный артрит плечевого сустава вызывает сильные боли в суставе, особенно при попытке движений в суставе. Контуры сустава становятся сглаженными. Процесс сопровождается повышением температуры тела. Интоксикация в раннем периоде выражена слабо. Сравнительно неглубокое расположение плечевого сустава позволяет рано заподозрить гнойное осложнение, которое подтверждается пункцией сустава и исследованием полученной жидкости. Параартикулярные гнойники и гнойные затеки наблюдаются реже, чем при гнойных воспалениях суставов нижних конечностей.
Более благоприятное течение гнойных раневых осложнений в области плечевого сустава в значительной мере объясняется тем, что благодаря неглубокому расположению сустава их удается рано распознать и своевременно начать лечение. Распространение остеомиелита за пределы повреждения отмечается значительно реже, чем при гнойных процессах в суставах нижних конечностей, сам остеоартрит протекает легче и при принятии соответствующих лечебных мер имеет большую наклонность к заживлению.
Поздняя диагностика и запоздалое лечение гнойного раневого омартрита, прежде всего остеоартрита, осложненного остеомиелитом, образованием межмышечных гнойников и гнойных затеков, особенно при гнойно-гнилостном процессе, могут привести к сепсису, раневому истощению и к гибели больного. При более ограниченном остеоартрите запоздалое лечение приводит к хроническому остеоартриту и остеомиелиту.
Лечение гнойного артрита плечевого сустава
Развивающийся гнойно-воспалительный процесс в мягких тканях области плечевого сустава может вызвать появление в суставе серозного реактивного выпота. При своевременном распознавании нагноения, снятии всех или отдельных швов, наложенных на кожу, разведении краев раны в большинстве случаев удается остановить дальнейшее развитие и распространение гнойного процесса.
При наличии выпота в суставе следует сделать пункцию его и произвести цитологическое и бактериологическое исследование полученной жидкости. Если выпот окажется серозным, нужно отсосать жидкость и ввести в сустав антибиотики. Если при пункции получена серозно-гнойная или гнойная жидкость, то в раннем периоде весьма эффективным могут оказаться пункции с введением антибиотиков. В более поздних стадиях, а также при более тяжелом течении процесса лучше ввести в сустав тонкие дренажи и обеспечить постоянное активное промывание его антибиотиками, антисептиками, раствором КФ и др.
Применение этого метода в общем комплексном лечении при серозно-гнойных артритах и эмпиеме сустава весьма эффективно, особенно при отсутствии повреждений костно-хрящевых элементов сустава или ограниченном их поражении.
В острых случаях при глубоких и обширных гнойно-некротических процессах в околосуставных мягких тканях показана вторичная хирургическая обработка раны со вскрытием флегмон и затеков, закрытием раны с обеспечением ее дренирования и постоянного активного промывания.
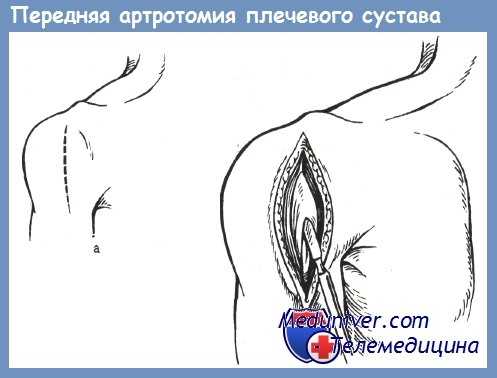
Артротомию производят в раннем периоде при острых, не запущенных эмпиемах сустава и ограниченном повреждении его костно-суставных элементов. При этом может быть осуществлена не только эвакуация гноя, но и ревизия сустава и удаление костных отломков, инородных тел.
Для артротомии может быть использована имеющаяся рана, если она удобно расположена. В противном случае целесообразно сделать разрез возможно ниже по отношению к суставной полости, т. е. по передневнутренней поверхности дельтовидной мышцы, вертикально вниз.
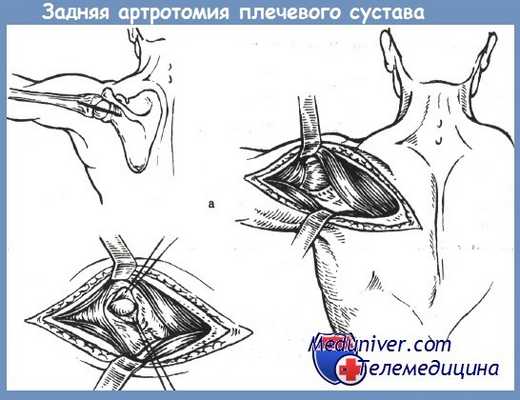
При необходимости вскрывают также и задний отдел полости сустава. Для этого вводят корнцанг между головкой плеча и суставной впадиной лопатки в направлении заднего края дельтовидной мышцы. Над концом корнцанга разрезают кожу и мягкие ткани, окружающие сустав. Полость сустава промывают раствором антисептиков и препаратом КФ и далее обрабатывают ультразвуком. Затем через специальные отверстия вводят в полость сустава силиконовую дренажную трубку для постоянного приточно-отсасывающего промывания полости сустава.
При необходимости трубку располагают между головкой плечевой кости и суставной впадиной и конец ее выводят через специальное отверстие, сделанное в области заднего края дельтовидной мышцы. В полость сустава насыпают 10—15 г препарата КФ. Раны зашивают. Затем в послеоперационном периоде полость сустава промывают антисептиками. Если по какой-либо причине нельзя применить этот метод, полость сустава «тампонируют» по Микуличу тампонами, пропитанными мазью Вишневского, левомеколя и др.
В борьбе с инфекцией во всех случаях необходима иммобилизация сустава в функционально выгодном положении на отводящей шине или при помощи торакобрахиальной гипсовой повязки.
Гнойный артрит
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
МКБ-10
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

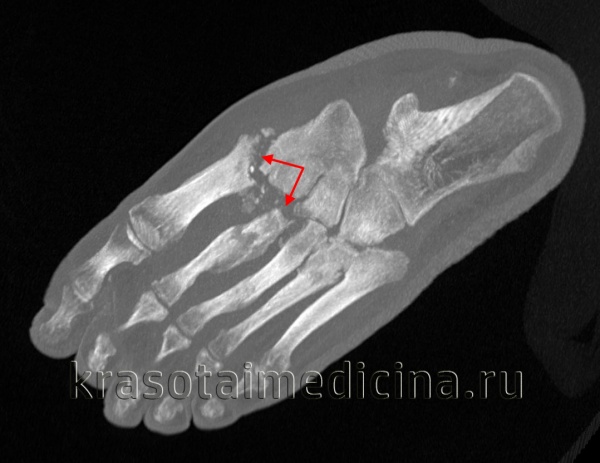
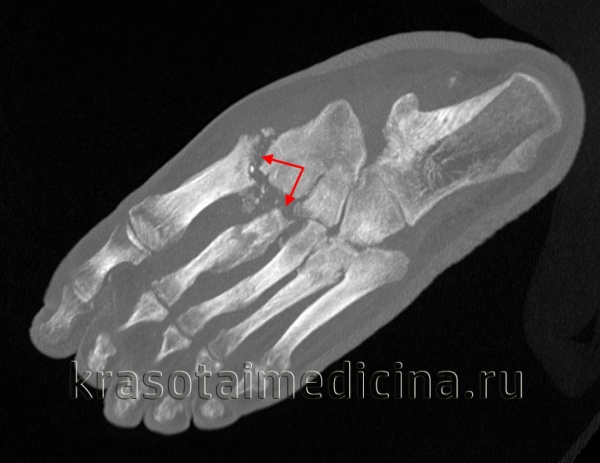
КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Артрит плечевого сустава
Артрит плечевого сустава – это воспалительный процесс в области сочленения головки плечевой кости с суставной впадиной лопатки. Течение артрита сопровождается болями различной степени интенсивности, затруднением движения, крепитацией при движении, припухлостью в области сустава. Артрит диагностируется по результатам рентгенографии плечевого сустава, УЗИ, МРТ, артроскопии, биохимического анализа крови и исследования синовиальной жидкости. Лечение предполагает прием противовоспалительных, анальгезирующих препаратов, проведение внутрисуставных инъекций, массажа, ЛФК, физиопроцедур.
Артрит плечевого сустава – группа заболеваний лопаточно-торакального (плечевого) сустава воспалительного характера. Патология плечевого сустава разнообразна и включает в себя пороки развития (гипоплазию головки плечевой кости, врожденный подвывих и вывих плечевой кости), повреждения элементов сустава (ушибы, растяжения, разрывы связок и капсулы, сухожилий и мышц, вывихи плеча, переломы), заболевания (артрит, периартрит, остеоартроз, опухоли, анкилоз и др.). Среди различных поражений плечевого сустава артрит занимает одно из ведущих мест, встречаясь преимущественно у лиц среднего и старшего возраста. Артрит может являться изолированной патологией или проявлением системных заболеваний, поэтому рассматривается как в рамках травматологии, так и клинической ревматологии.
Причины артрита
Плечевые суставы могут поражаться при инфекционных, системных, метаболических заболеваниях, травмах:
- Посттравматический артрит развивается в результате перенесенных травм плеча (трещин и переломов суставных поверхностей костей, вывиха, разрыва вращательной манжеты плеча и др.).
- В основе ревматоидного артрита лежит аутоиммунное воспаление, сопровождающееся синовитом, формированием грануляционной ткани, деструкцией хряща, фиброзным и костным анкилозом. Ключевые факторы, запускающие ревматоидный артрит, неизвестны; рассматривается пусковая роль инфекционных агентов, врожденного дефекта клеточного иммунитета, семейно-наследственной предрасположенности и др.
- Остеоартрит является, главным образом, следствием возрастных дегенеративных процессов, приводящих к «изнашиванию» суставного хряща.
- Неинфекционные артриты также могут развиваться у больных псориазом и подагрой.
- Гнойный артрит может быть обусловлен прямым попаданием инфекции (например, при ранениях и травмах плеча, проведении лечебно-диагностических пункций) либо лимфогенным или гематогенным проникновением возбудителей из других септических очагов (при флегмоне подмышечной области, остеомиелите плечевой кости, гнойном бурсите и др.).
- Частные формы инфекционного артрита могут быть этиологически связаны с внелегочным туберкулезом (туберкулезом костей и суставов), ИППП (гонореей, сифилисом).
Факторами, провоцирующими развитие или обострение артрита, часто выступают переохлаждение, физическая перегрузка плечевого сустава, гипокинезия, стресс и др.
Анатомия
Плечевой сустав относится к шаровидным суставам, представляющим собой сочленение чашеобразного углубления (суставной впадины лопатки) и шарообразной головки плечевой кости. Плечевой сустав обеспечивает широкий диапазон движений: сгибание и разгибание, отведение и приведение, круговые вращения верхней конечности. Снаружи плечевой сустав окружен эластичной капсулой, стабилизирован мощной клювовидно-акромиальной связкой и окружающими мышцами - дельтовидной, подлопаточной, над- и подостными, малой и большой круглыми. Большая свобода движений верхней конечности во многом обеспечивается особенностями строения плечевого сустава.
Течение артрита плечевого сустава может носить острый или хронический характер. В зависимости от причинной обусловленности артриты могут иметь инфекционно-воспалительное и неинфекционное происхождение.
- К числу инфекционных артритов относятся острый гнойный артрит, туберкулезный артрит, сифилитический артрит, гонорейный артрит и др.
- Неинфекционные артриты представлены подагрическим, ревматоидным, посттравматическим, псориатическим артритом, остеоартритом и пр.

Симптомы артрита
Определяющими симптомами артрита являются боль в плече, ограничение подвижности и припухлость в области сустава. В зависимости от выраженности данных и других признаков различают три степени артрита плечевого сустава.
Первая степень
На ранних стадиях боли в плечевом суставе непродолжительные и нестойкие; обычно возникают в связи с повышенной физической нагрузкой, а после ее прекращения быстро стихают. Особенностью ревматоидного артрита служит симметричность поражения плечевых суставов. В этой стадии пациенты редко обращаются за медицинской помощью.
Вторая степень
Вторая степень характеризуется болями, как при нагрузке, так и в покое. Типично возникновение болевых приступов в ночные часы. Появляется ограничение подвижности суставов; пациент с трудом может поднять руку. При движениях сустава в различной плоскости слышен крепитирующий хруст. При обострении артрита кожные покровы в области плечевого сустава становятся гиперемированными, отечными, горячими на ощупь.
Третья степень
Артрит третьей степени сопровождается резкой болью при пальпации плеча, деформацией сустава и полной потерей подвижности в суставе. Выраженные дегенеративные изменения хрящевой ткани могут привести к инвалидности.
При гнойном артрите определяется флюктуирующая припухлость сустава. Характерная поза – больная рука согнута в локтевом суставе и приведена к туловищу; плечо слегка опущено и отклонено кпереди. В случае прорыва гноя в параартикулярные ткани образуются глубокие затеки и флегмоны. Общее состояние больного тяжелое, температура повышена до 39-40°С. Исходом флегмоны суставной сумки в большинстве случаев служит анкилоз плечевого сустава. В тяжелых случаях может развиваться сепсис.
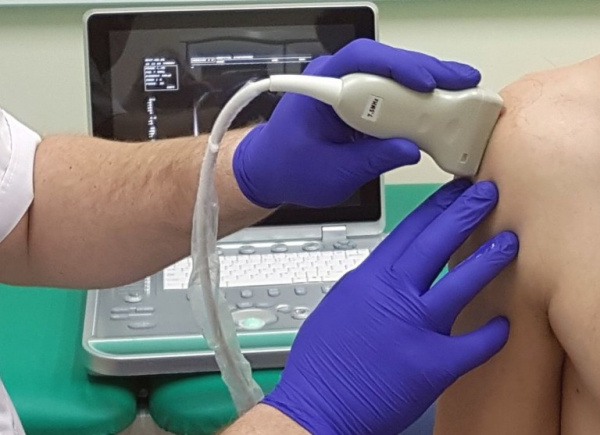
Появление вышеописанных признаков требует очной консультации врача-ревматолога, артролога или травматолога. Первичное физикальное обследование включает осмотр, пальпацию, исследование активных и пассивных движений плечевого пояса. Для получения детальной характеристики патологического процесса проводится комплекс визуализирующих исследований:
- УЗИ;
- термография;
- рентгенография плечевых суставов;
- контрастная артрография;
- МРТ сустава;
- сцинтиграфия.
С целью исследования синовиальной жидкости проводится диагностическая пункция плечевого сустава. При необходимости получения биоптата прибегают к диагностической артроскопии плечевого сустава. Для уточнения формы артрита исследуется содержание в плазме крови фибриногена, ревматоидного фактора, СРБ, аутоантител к тканям суставов.
Дифференциальная диагностика
При проведении дифференциальной диагностики артрит плечевого сустава следует отличать от синдрома болезненного плеча, связанного со стенокардией, инфарктом миокарда, пневмонией, раком верхушки легкого (синдромом Панкоста), холециститом. Также следует исключить другие возможные заболевания плечевого сустава и периартикулярных тканей:
- тендинит;
- бурсит;
- плече-лопаточный периартрит;
- артроз и др.

Лечение артрита плечевого сустава
Начальное лечение артрита всегда консервативное. В острой фазе рекомендуется щадящий режим, смена вида деятельности для устранения ситуаций, провоцирующих боль, в некоторых случаях – иммобилизация сустава. Лечение может включать:
- Лекарственную терапию. Направлена на снижение уровня воспаления, устранение причины артрита, восстановление функций плечевого сустава и включает назначение НПВС, анальгетиков, гормональных препаратов, хондропротекторов, витаминов и т. д.
- Лечебные блокады и пункции. Предполагают внутрисуставное введение дипроспана и других глюкокортикоидов, препаратов гиалуроновой кислоты, периартикулярные блокады. Консервативное ведение гнойного артрита включает антибиотикотерапию, серию лечебных пункций с аспирацией гноя, промыванием полости плечевого сустава антисептиками и введением в полость протеолитических ферментов (лаваж сустава).
- Физиотерапию. Наряду с медикаментозным воздействием используется физиотерапия (СМТ, УВЧ, магнитотерапия, лазеротерапия), бальнеотерапия, ЛФК, массаж, мануальная терапия, криотерапия.
- Хирургические методы. При запущенном и осложненном течении артрита может быть показано оперативное лечение: артротомия, резекция плечевого сустава, эндопротезирование (тотальная артропластика или гемиартропластика) и др.
При отсутствии лечения артрит плечевого сустава сильно ограничивает или даже исключает подвижность плечевого пояса и верхней конечности, серьезно ухудшая качество жизни пациента. В тяжелых случаях единственным способом лечения остается дорогостоящая операция с длительным периодом реабилитации, поэтому крайне важно вовремя распознать первые признаки заболевания и начать терапию на ранней стадии. Профилактике артрита способствует исключение повышенных физических нагрузок и травм плечевого сустава, своевременная терапия сопутствующих заболеваний, рациональное питание.
2. Инфекционный артрит плечевого сустава после артроскопического шва вращательной манжеты (случай из клинической практики)/ Рязанцев М.С., Ильин Д.О., Магнитская Н.Е., Афанасьев А.П.// Травматология и ортопедия России. - 2019.
3. Боли в плечевом суставе – подходы к диагностике и лечению/ Шостак Н.А., Клименко А.А.// Клиницист. - 2013.
Гнойный бурсит
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Читайте также:
- Постхолецистэктомический синдром: симптомы, лечение, диагностика
- Системные отклонения при болезнях печени
- Детоксикационная гемосорбция и операция замещения крови. Антидотная терапия
- КТ, МРТ-артрограмма при повреждении менисков коленного сустава
- Лучевые признаки агрессивной ангиомиксомы вульвы и влагалища
