Наследственный синдром Меньера: клиника, диагностика и эпидемиология
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Болезнь Меньера — заболевание, при котором происходит образование избыточного количества жидкости в полости внутреннего уха. Так как этот отдел несет ответственность за пространственную ориентацию и сохранение равновесия тела человека, нарушение функций внутреннего уха приводит к развитию характерных симптомов.
Симптомы болезни Меньера
Наиболее ярким проявлением заболевания является системное головокружение. Именно этот симптом чаще всего вынуждает больного обратиться за диагностикой и последующим лечением болезни Меньера. Во время приступа головокружения человек испытывает ощущение, словно все пространство вокруг него приходит в движение — окружающие предметы смещаются и вращаются. В отличие от обычного головокружения, системное вызывает чувство того, что тело «проваливается», сильно накреняется. Ощущения настолько сильные, что больной неспособен устоять на ногах, и рефлекторно хватается за мебель, стоящих рядом людей и в принципе не может сохранять вертикальное положение тела или даже сидеть. Длительность приступа может длиться от нескольких минут до нескольких дней, но средняя продолжительность эпизода системного головокружения составляет 2-7 часов.
Кроме этого симптома болезнь Меньера также проявляется другими, менее очевидными, но требующими внимания специалистов признаками:
- Снижение остроты слуха и слуховые расстройства. В этом случае больной периодически отмечает заложенность в пораженном ухе, и снижение восприятия низких частот. По мере развития заболевания, снижение остроты слуха прогрессирует с каждым новым приступом. Без лечения болезни Меньера это состояние приводит к полной и необратимой глухоте.
- Тошнота и рвота. Во время приступов системного головокружения эти симптомы очень распространены, и возникают по той же причине, что морская болезнь. Субъективные ощущения вращения самого пространства и собственного тела в нем, вызывают у больного эпизоды неукротимой рвоты.
- Во время приступов системного головокружения отмечается бледность кожных покровов, нарушение частоты сердечных сокращений, чрезмерное потоотделение, неспособность больного сфокусировать взгляд (у пациентов наблюдается вращательное движение глазных яблок).
В начале развития заболевания обострение болезни чередуется с периодами ремиссии, в течение которых больной в большей или меньшей степени способен восстанавливать работоспособность. Лечение болезни Меньера на этом этапе наиболее эффективно, так как позволяет предупредить дальнейшее нарушений функций внутреннего уха. Но по мере прогрессирования заболевания тяжесть приступов системного головокружения нарастает, а функции внутреннего уха претерпевают все более негативные изменения. И в периоды вне обострений больной продолжает страдать от тяжести в голове, шума и звона в ушах, нарушений координации движений. При отсутствии лечения болезни Меньера, она может привести к распространению патологического процесса на здоровое ухо, что становится причиной развития полной глухоты. А регулярные и все более усиливающиеся эпизоды головокружения могут привести к тому, что больной теряет способность к выполнению простых действий и вынужден постоянно находиться дома.
Классификация
Болезнь Меньера принято классифицировать по симптомам, которые преобладают в начале заболевания:
- Кохлеарная форма. Наблюдается примерно в половине всех случаев заболевания. Для кохлеарной формы характерно начало болезни, при котором у больного наблюдаются преимущественно слуховые нарушения (шум и звон в ушах, снижение остроты слуха).
- Вестибулярная форма. Диагностируется в около 20% всех случаев болезни Меньера. Заболевания начинается с более или менее выраженных вестибулярных расстройств и эпизодов системного головокружения.
- Классическая (или смешанная) форма. При этой форме заболевания кохлеарные и вестибулярные симптомы возникают и развиваются одновременно. Выраженность нарушений слуха и интенсивность приступов может различаться, но присутствует два типа симптомов.
Причины болезни
На сегодняшний день точные причины болезни Меньера остаются до конца невыясненными. Существует ряд гипотез и предположений, которые в определенной мере объясняют вероятные причины развития этого заболевания:
- осложнения вирусных инфекций, в результате которых развиваются аутоиммунные процессы (механизмы иммунной системы, направленные против клеток и тканей собственного организма);
- наследственная предрасположенность (ряд исследователей отмечает в семейной истории пациентов с болезнью Меньера случаи этого заболевания у предыдущих поколений);
- сосудистые заболевания, при которых нарушен отток крови от тканей внутреннего уха, что приводит к скоплению в его полости избыточного количества жидкости;
- нарушения обмена веществ, в частности, водно-волевого обмена;
- травматические повреждения внутреннего уха;
- заболевания эндокринного характера, при которых выражен дефицит эстрогенов;
- воспалительные и инфекционные заболевания внутреннего уха с прерванным или неправильным лечением, вследствие чего в тканях лабиринта развиваются негативные изменения;
- аллергия.
Причины, симптомы и лечение болезни Меньера — достаточно тесно связанные понятия. Лечение заболевания обязательно учитывает особенности клинической картины, анамнез и объективные результаты диагностики, которые позволяют оценить степень тяжести состояния.
Диагностика
Симптомы болезни Меньера достаточно характеры для того, чтобы уже при первичном осмотре врач смог понять, какое именно заболевания стало причиной жалоб пациента.
Для подтверждения диагноза и оценки степени тяжести поражений используются следующие методы диагностики:
- аудиометрия — метод, выявляющий снижение слуха в диапазоне низких частот, что характерно для начальной стадии заболевания;
- акустическая импедансометрия, позволяющая оценить степень подвижности слуховых косточек;
- промонториальный тест проводится для оценки состояния слухового нерва;
- отоскопия (микроотоскопия) направлена на выявление возможных патологий наружного слухового прохода и изменений в барабанной перепонке;
- вестибулометрия и другие методы оценки работы вестибулярного аппарата;
- МРТ головного мозга для исключения опухолевых заболеваний, в том числе, невриномы слухового нерва.
В зависимости от особенностей клинической картины, отоларинголог может дополнить комплекс обследования рядом других диагностических методов. Они могут потребоваться как для детализации уже выявленных обстоятельств, так и для исключения других заболеваний со схожими проявлениями.
Лечение болезни Меньера также требует проведения контрольных диагностических исследований, которые помогают оценить эффективность терапии и скорректировать назначения или подобрать другие методы, если выявлена недостаточная их эффективность.
Лечение болезни Меньера
Лечение болезни Меньера имеет два направления: купирование приступов системного головокружения и предотвращение дальнейших изменений во внутреннем ухе.
В зависимости от особенностей течения заболевания, наличия у пациента сопутствующих патологий, степени нарушений функций внутреннего уха и других факторов, могут использоваться различные методы лечения.
Медикаментозное лечение.
По результатам диагностики пациенту назначаются следующие группы лекарственных препаратов:
- нейролептики;
- сосудорасширяющие;
- антигистамины;
- диуретики;
- спазмолитические;
- седативные и пр.
Комбинация препаратов и конкретные наименования подбираются врачом, и принимаются по указанной им схеме. В большинстве случаев лечение симптомов болезни Меньера и ее осложнений на внутреннее ухо проводится амбулаторно. При тяжелых вестибулярных нарушениях, которые сопровождаются тошнотой и рвотой, назначенные препараты вводятся с помощью инъекций.
Хирургическое лечение.
При недостаточной или полностью отсутствующей эффективности медикаментозного лечения рекомендуется хирургическое вмешательство.
В зависимости от выявленных изменений во внутреннем ухе и других факторов, хирургическая операция может ставить перед собой следующие цели:
- Снижение давления жидкости на клетки внутреннего уха. Для этого используются декомпрессионные операции, направленные на нормализацию оттока жидкости из полости уха. При различных показаниях могут применяться разные методы (дренирование эндолимфатического мешка, перфорация основания стремени и другие).
- Деструктивные операции позволяют провести контролируемое разрушение участков внутреннего уха и путей его иннервации, которые отвечают за возникновение симптомов болезни Меньера. Эта разновидность вмешательства показана при тяжелых приступах системного головокружения, которые не поддаются купированию медикаментозными средствами, а изменения в полости внутреннего уха достигли той степени, когда дренирующие операции нецелесообразны.
- Операции на вегетативной нервной системе подразумевают разъединение канала, по которым происходит «трансляция» ошибочных сигналов от внутреннего уха в мозг. Это позволяет решить проблему системных головокружений наиболее радикальным способом.
Другие методы лечения болезни Меньера Лечение этого заболевания должно проводиться одновременно с коррекцией жизни пациента и его рациона питания.
Так, из меню должны быть исключены продукты с содержанием избыточного количества соли (соления, колбасные продукты, копчености и пр.). 1-2 раза в неделю рекомендуется проводить разгрузочные дни на бессолевой диете. Кроме того, следует отказаться от потребления алкоголя, кофе и кофеинсодержащих напитков и продуктов, так как они производят негативный эффект на нервную систему и могут в определенной мере провоцировать приступы головокружения.
Физическую активность ограничивать не следует (при условии, что эпизоды головокружения контролируемые, и купируются медикаментозными средствами). По направлению отоларинголога, инструктор по ЛФК составит комплекс упражнений, улучшающих координацию движений и, в целом, укрепляющих вестибулярный аппарат.
Прогноз
К сожалению, на 100% точных прогнозов по течению болезни Меньера дать невозможно. Прогрессирование этого заболевания во многом подчиняется индивидуальным особенностям организма, возрасту больного, условиям его жизни, наличию других заболеваний.
В истории отоларингологии известны случаи, когда болезнь Меньера после длительного течения проявлялась все менее тяжелыми симптомами, пока ситуация не разрешалась благоприятно для пациента — системные головокружения прекращались, и качество жизни восстанавливалось.
Но в большинстве случаев это заболевание активно прогрессирует, вызывая необратимые нарушения слуха. При вовлечении в процесс здорового уха может наступить полная глухота, что требует кохлеарной имплантации и использования других методов протезирования слуха.
Профилактика болезни Меньера
Профилактика болезни Меньера — понятие условное, так как причины развития этой болезни и провоцирующие факторы до конца не изучены.
Но для снижения вероятности развития этого заболевания следует использовать золотые стандарты здоровья:
- своевременно лечите все выявленные заболевания, а также регулярно проходите профилактические медицинские осмотры;
- скорректируйте рацион в пользу полезной и здоровой пищи, и контролируйте соблюдение режима труда и отдыха;
- так как аллергия — один из наиболее вероятных факторов, провоцирующих болезнь Меньера — наличие аллергической реакции на что-либо является веской причиной для реорганизации образа жизни с целью устранения влияния на организм аллергенов;
- отказ от вредных привычек — еще один важный шаг для поддержания общего состояния здоровья на должном уровне, а также для снижения рисков для здоровья внутреннего уха.
Научно-исследовательский клинический институт отоларингологии им. Л.И. Свержевского предлагает вам пройти диагностику и лечение заболеваний внутреннего уха различной степени тяжести.
Лечение проходит с участием и под контролем ведущих специалистов в области отоларингологии и с использованием новейшего оборудования.
Для записи на первичный прием звоните по телефонам (495) 633-96-61, 633-99-60.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
КЛИНИЧЕСКИЙ КОРПУС
ДЕТСКИЙ СУРДОЛОГИЧЕСКИЙ ЦЕНТР
Наследственный синдром Меньера: клиника, диагностика и эпидемиология
Рецессивная ранняя нейросенсорная глухота: клиника, наследственность, эпидемиология
Выявляющаяся в раннем детстве резко выраженная нейросенсорная глухота была описана в нескольких семьях (Barr, Wedenberg, Mengel et al.).
Клинические данные. Орган слуха. Mengel, Konigsmark, Berlin, McKusick изучили 10 больных в семье Меннонитов. Каждый из них с рождения имел некоторый слух, реагировал на звуки и со временем обучился артикулировать некоторые слова. Прогрессирующая потеря слуха развивалась очень быстро в возрасте между l,5 и 6 годами. У всех лиц, выявленных в возрасте старше 6 лет, отмечалась резко выраженная глухота. Один из больных был способен начать обучение в массовой школе за несколько лет до того, как прогрессирующая потеря слуха стала причиной его перевода в школу для глухих.
Аудиограммы 10 доступных обследованию больных членов семьи выявили резко выраженную нейросенсорную глухоту на все частоты в пределах 60—100 дБ. У 2 больных был обнаружен положительный двусторонний SlSI-тест (90—100%), позволивший предположить, что причиной глухоты является поражение улитки.
При исследовании речи у 2 больных Mengel с соавт. доказали, что в раннем возрасте у них имелся некоторый слух. Их сонограммы были сравнены с сонограммами лиц с нормальным слухом и с врожденной глухотой. Сонограммы 2 больных с рано выявившейся нейросенсорной глухотой обнаружили средний между лицами с нормальным слухом и с врожденной глухотой тип речевых образцов, более близких к норме, чем при врожденной глухоте. Квалифицированных экспертов попросили оценить голос больных, записанный на пленку, для того чтобы определить, были ли они глухими с рождения или имели раньше слух. Эксперты решили, что оба больных до 5, 7 лет жизни должны были иметь хороший слух на низкие тоны.
В семье, описанной Barr и Wedenberg, нарушения слуха были обнаружены у четверых из 7 сибсов. При определении их в школу для глухих было установлено, что у них имелись слабый слух и некоторая речь. У их родителей и других членов семьи слух был нормальным.
Вестибулярная система. Калорическая вестибулярная проба, произведенная одному больному из семейства Меннонитов, обнаружила нормальные вестибулярные реакции.

Лабораторные данные. Рентгенограммы. Томография височной кости одного больного из семейства Меннонитов патологии не обнаружила.
Патология. Гистопатологичсские исследования не описаны.
Наследственность. В семье, о которой сообщили Mengel с сотр., в трех поколениях было 16 больных. Мужчины и женщины поражались одинаково часто. Хотя можно было предположить нерегулярное доминантное наследование, эта гипотеза была сомнительной, так как родители пробандов и все родственники в предыдущих поколениях семьи были известны как лица с нормальным слухом. Родословные более совместимы с аутосомно-рецессивным типом наследования. Этот тип наследования является также наиболее вероятным для семьи с 4 глухими сибсами, описанной Barr и Wedenberg.
Диагноз. На основании тщательного анализа раннего развития больного необходимо установить, имелись ли у него нарушения слуха в младенчестве или в раннем детстве. Это важно для отграничения рано выявляющейся нейросенсорной глухоты от резко выраженной врожденной глухоты. В более старшем возрасте дифференциальному диагнозу могут помочь сонограммы или анализ речи, особенно если имеются указания на то, что у больного в раннем детстве имелась речь.
Это заболевание необходимо также дифференцировать с Х-сцеплен-ной нейросенсорной глухотой. При последней больные мальчики наследуют болезнь через своих матерей.
Лечение. Хотя нарушения слуха становятся резко выраженными уже в раннем возрасте, в течение детского возраста, пока имеются остатки слуха, нужно использовать слуховые аппараты, применение которых полезно для детей.
Прогноз. Нарушения слуха быстро возникают и становятся глубокими. К 5—6 годам наблюдается полная глухота.
Выводы. Характеристика этой формы глухоты включает: 1) аутосомно-рецессивный тип наследования, 2) рано выявляющуюся резко выраженную нейросенсорную потерю слуха вплоть до полной глухоты после 5—6-летнего возраста и 3) нормальную вестибулярную функцию.
Хотя в большинстве случаев синдром Меньера выявляется спорадически, в нескольких семьях были описаны больные с эпизодическими головокружениями и нсйросснсорной глухотой (Brown, 1949; Bernstein).
Клинические данные. Орган слуха. Женщина пробанд, 46 лет, о которой сообщил Brown, жаловалась на шум то в одном, то в обоих ушах. В последние годы у нее наблюдались повторные головокружения со рвотой. Кроме того, она страдала двусторонней нейросенсорной глухотой, выраженной более резко с одной стороны. У ее 32-летней сестры, с такими же эпизодическими головокружениями, была выявлена нейросенсорная глухота. У 35-летнего брата больной также отмечались шум в ушах и эпизодические головокружения. Данных о состоянии слуха у родителей больных или у сибсов родителей не имелось.
В семье № 4, описанной Bernstein, 25-летняя дочь в течение 1—2 лет страдала легкими приступами головокружения и глухотой колеблющейся интенсивности. На аудиограмме была выявлена легкая потеря слуха на высокие тоны. При помощи вестибулярных проб была обнаружена вестибулярная гипофункция с одной стороны. У матери и у тетки по матери были такие же эпизодические головокружения и глухота. В семье № 5 мужчина пробанд 56 лет имел единственный приступ головокружения с тошнотой и рвотой. В дальнейшем на протяжении 20-летнего периода у него наблюдалось прогрессирующее снижение слуха на одно ухо. Глухота на другое ухо была обнаружена в возрасте 50 лет.
Головные боли. Оба автора, и Brown, и Bernstein, отметили высокую частоту головных болей мигренеподобиого характера у больных и у членов их семей. Brown описал 2 братьев с прогрессирующей нейросенсорной глухотой и приступами головокружений на протяжении 8 лет. Один из братьев и их мать страдали мигренями. О состоянии слуха у матери сообщено не было. В семье № 2, описанной Bernstein, 59- и 60-летиий сибсы страдали эпизодическими головокружениями и легкой потерей слуха на протяжении 20 и 10 лет.
Пробанд 59 лет, его отец и 2 дяди по отцу страдали мигренеподобными головными болями. В семье № 3 женщина 50 лет страдала периодическими головокружениями. У нее не было глухоты, но калорическая проба обнаружила правосторонний вестибулярный парез. У 2 ее сестер были повторные резкие односторонние головные боли. У сына старшей сестры пробанда в течение 2 лет наблюдались эпизодические головокружения и потеря слуха (были ли головокружения у этой сестры, не ясно). Па аудиограмме обнаружена умеренная левосторонняя нейросепсорная глухота. Вестибулярные пробы были нормальными. В семье № 7 у 2 сестер были повторные эпизоды головокружений, шум в ушах и легкое снижение слуха.
У одной обнаружена легкая, у другой — умеренная потеря слуха; у обеих отмечался односторонний вестибулярный парез. У одной из сестер наблюдались резкие правосторонние головные боли. У их отца в течение многих лет была односторонняя глухота без головокружений, по с повторными односторонними головными болями.
Вестибулярная система. Как отмечено выше, результаты исследования вестибулярной системы были различными.
Наследственность. Brown описал две семьи с таким заболеванием. В одной семье были больны 2 сестры и брат, родившиеся от брака между двоюродными братом и сестрой, а также 2 их двоюродные сестры по линии матери. Во второй семье 2 идентичных близнеца, 47-летние мужчины, страдали шумом в ушах и двусторонней прогрессирующей нейросенсориой глухотой, начавшейся в возрасте около 30 лет. Больше никаких данных об этой семье не имеется.
Доминантное наследование болезни можно было предположить в некоторых семьях, описанных Bernstein. Его семья № 4 состояла из 2 больных женщин, идентичных близнецов, и больной дочери одной из них.
Диагноз. Должен быть исключен настоящий синдром Меньера.
Лечение. К сожалению, описания, включающего четкое определение симптомов болезни, ис имеется. Поэтому трудно установить, страдают ли больные истинной мигренью. Не упоминается также, облегчаются ли их головные боли применением эрготамииа. Вполне вероятно, что головная боль при наследственном синдроме Меньсра не является истинной мигренью, а представляет собой резкие односторонние головные боли, связанные, возможно, каким-то образом с заболеванием вестибулярной системы.
Прогноз. Во многих случаях поражение слуха прогрессирует.
Выводы. Данное заболевание представляет собой тип наследственной глухоты, сочетающийся с вестибулярной патологией, в результате которой в некоторых случаях наблюдаются приступы головокружений. Один тип глухоты, очевидно, наследуется по аутосомно-рецессивному тину, в то время как другой передается доминантным геном и, возможно, сочетается с резкими односторонними головными болями.
Синдром Меньера (Meniere) - синонимы, авторы, клиника
Синонимы синдрома Меньера. Вестибулярный синдром. Эндолимфатическая водянка. Водянка лабиринта. Симптомокомплекс Meniere. Слуховое головокружение. Лабиринтное головокружение. Отикодиноз. Отикодиния.
Определение синдрома Меньера. Общее обозначение различных форм лабиринтогенного симптомокомплекса. Различают следующие формы:
А) М. Meniere [синонимы: ангионевротический криз VIII пары черепно-мозговых нервов (Kobrak), внутренний вазомоторный отит (Brunner), лабиринтная ангиопатия (Perwitzshky)].
Б) Симптоматический S. Meniere (S. Lermoyez).
В) Атипичные формы: Para- или Pseudo—Meniere (v. Frankl—Hochwart).
Автор. Meniere Prosper — французский терапевт, Париж, 1799—1862. Синдром был впервые описан в 1860—1861 г.
Симптоматология синдрома Меньера:
1. Неприятные ощущения в ушах (глубокое трещание, шипящие шумы).
2. Приступы головокружения; частый горизонтальный спонтанный нистагм, часто отмечают также симптом Dandy (создается впечатление, что движения головы сопровождается четкими движениями в обратную сторону).
3. Обратимая тугоухость внутреннего уха.
4. Вегетативные расстройства: бледность, головные боли, потливость, гиперсаливация, раздражительная рвота, понос.
5. Наблюдают чередующиеся проявления S. Meniere и S. Lermoyez (Stoecklin).
Этиология и патогенез синдрома Меньера. Для форм группы А разрешающими факторами являются, по-видимому, сосудистые кризы. Этиологическую роль играют такие морфологические изменения эндолимфатической системы [расширения эндолимфатических каналов, особенно в области улитки и sacculus преддверия (лабиринтная водянка)].
Развивающееся во время приступов повышение давления вначале является обратимым, а в последствии остаются эктазии, ведущие к поражению кортиева органа. Предполагают, что наряду с повышением давления играют роль избыточная продукция или резорбционные расстройства эндолимфы в результате местных функциональных нарушений кровообращения.
Б. а) Заболевания уха: среднего уха — хронические адгезивные процессы, стеноз труб; внутреннего уха — негнойные заболевания, сифилис, атеросклероз с нарушениями кровообращения,
б) Лейкоз,
в) Опухоли мозга, рассеянный склероз, арахноидит и т. д.
г) Расстройства внутренней секреции: менструации, климакс (с нарушениями кровообращения),
д) Аллергические и токсические поражения: интоксикация алкоголем и никотином, очаговая инфекция и др.
В. S. Para-Menieге может вызываться инфекциями (энцефалит) и отравлениями (свинец). Причинами S. Pseudo-Meniere являются периферические раздражения без вовлечения в патологический процесс блоковидного нерва, расстройства желудочно-кишечного тракта и половой сферы, а также изменения в центральной нервной системе (арахноидит, мосто-мозжечковая опухоль).
Первичным местом поражения является лабиринт или VIII пара нервов на всем их протяжении. См. также S. Lermoyez.
Дифференциальный диагноз. S. Hennebert II (см.). Опухоли мозжечка.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Болезнь Меньера
Болезнь Меньера — заболевание внутреннего уха невыясненной этиологии. Во время приступа болезни наблюдается шум в ушах, головокружение и потеря слуха. Продолжительность вестибулярных кризов колеблется от нескольких минут до нескольких суток и может сопровождаться тошнотой, рвотой, повышением потоотделения и нарушением равновесия. Прогноз благоприятный, однако повторные приступы мучительны для больного и приводят к снижению трудоспособности.
Основная цель лечения Болезни Меньера заключается в купировании и профилактике приступов. При неэффективности консервативной терапии больным показано хирургическое вмешательство.
Эпидемиология
Болезнь Меньера обычно начинается в возрасте 30-50 лет. Она несколько реже встречается у мужчин, чем у женщин. Заболевание неизбежно прогрессирует: приступы учащаются, тугоухость нарастает. В редких случаях атаки полностью прекращаются, и остается лишь остаточный дефект слуха. Примерно у половины пациентов, страдающих болезнью Меньера, односторонний процесс переходит в двусторонний. Снижение слуха неуклонно прогрессирует, но впоследствии формируется стабильный дефект.
Анатомия и физиология внутреннего уха
- Наружное ухо включает наружный слуховой проход и ушную раковину;
- Среднее состоит из слуховых косточек, Евстахиевой трубы и барабанной полости;
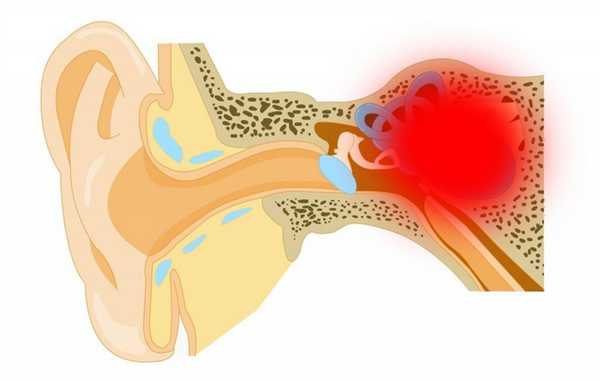
- В состав внутреннего уха входит сенсорный аппарат органа слуха и равновесия. Вестибулярный анализатор состоит из преддверия улитки и полукружных каналов. Слуховой анализатор располагается в улитке. Улитка это костный, спирально извитой канал, суживающийся от основания к верхушке. Внутри костного канала имеется перепончатый лабиринт, полностью повторяющий строение первого. Перепончатый лабиринт заполнен эндолимфой, костный перилимфой. Перилимфа по составу сходна с цереброспинальной жидкостью, так как сообщается с подпаутинным пространством мозга. Улитка содержит три отдела: вестибулярную, среднюю и барабанную лестницы. Вестибулярная от средней лестницы отделена Рейснеровой перегородкой, средняя от барабанной – основной мембраной. Рождение нервного импульса обеспечивается деятельностью клеток Кортиева органа. Это скопление нервно-эпителиальных элементов на базилярной мембране. Клетки Кортиева органа воспринимают и трансформируют слуховые раздражения в сигнал для головного мозга.
Причины
- врожденные аномалии: отсутствия вены околопреддверного канальца, недоразвитие улитки;
- наследственная предрасположенность;
- эндокринные нарушения, особенно надпочечников и щитовидной железы;
- атеросклероз, спазм коронарных артерий;
- дегенеративные изменения и травмы позвоночника;
- нарушение углеводного, жирового, белкового и водно-солевого обмена;
- вегетососудистая дистония;
- гиперкоагуляция;
- аутоиммунные процессы;
- гиповитаминоз.
Болезнь Меньера следует отличать от одноименного синдрома. Синдром Меньера является сопутствующим фактором определенного заболевания, БМ представляет самостоятельную нозологическую единицу.
Болезнь Меньера, согласно МКБ-10, соответствует классу H81— нарушений вестибулярных функций, код H81.0.
- классический, когда слуховые и вестибулярные нарушения появляются одномоментно;
- если сначала нарушается равновесие — вестибулярный;
- при кохлеарной форме первично возникают слуховые расстройства.
Симптомы
Заболевание названо в честь французского врача Проспера Меньера. Он сумел доказать связь нарушения слуха с патологией слухового аппарата, а не головного мозга.
Болезнь Меньера протекает с периодами обострений и ремиссий. Процесс чаще односторонний, исключение – аутоиммунные поражения. Первичными признаками приступа эндолимфатического гидропса являются внезапные (лабиринтные атаки) головокружения, шум в ушах и постепенно нарастающая тугоухость.
- тошнота, рвота;
- повышенная чувствительность к громким звукам;
- нистагм — частые колебания глазных яблок;
- диарея;
- учащенное мочеиспускание;
- усиленное слюноотделение;
- увеличенное потоотделение;
- артериальное давления обычно снижено;
- тяжесть, ощущение давление на стороне пораженного уха.
- частые (1-2 раза в день, неделю, месяц);
- редкие (несколько раз в год);
- эпизодические (один раз в пару лет).
Продолжительность атак варьирует от нескольких часов до нескольких дней. После криза в первые 48 часов больной ощущает усталость, пониженную трудоспособность. При тяжелой и средней форме течения работоспособность отсутствует. Во время ремиссий состояние удовлетворительное.

Головокружение
Первым симптомом лабиринтной атаки является головокружение (вертиго). Оно обусловлено раздражением и сдавлением рецепторов вестибулярного анализатора. Головокружение при БМ характеризуется ощущением вращения самого себя или предметов, нарушением равновесия. Симптом часто сопровождается мигренеподобными головными болями. В момент приступа больные часто не могут удержаться на ногах и принимают горизонтальное положение. Для облегчения пациенты закрывают глаза. Любые движения головы и туловища вызывают ухудшение состояния, усиления головокружения, тошноты и рвоты. Объективным признаком обострения является нистагм. Он может наблюдаться не только во время, но и после криза до одной недели. Нистагм при болезни Меньера способен менять направление: в начале приступа направлен в сторону больного уха, а в конце в сторону здорового. Вертиго может привести к опасным последствиям и стать причиной травмы, так как часто возникает внезапно без предшествующих симптомов. Для исключения данного симптома нередко прибегают к радикальным мерам — удалению вестибулярного нерва. В конечной стадии заболевания встречаются мгновенные падения без головокружения (кризы Тумаркина).
Снижение слуха
Во время вестибулярных кризов больные отмечают ухудшения слуха. Субъективно состояние описывается как заложенность, чувство распирания или тяжести в ухе. Снижение слуха при болезни Меньера носит флюктуирующий характер. Флюктуирующая тугоухость отличается изменениями остроты слуха — снижением перед и вовремя приступов. У некоторых заболевших наблюдается снижение остроты слуха с каждым перенесенным приступом. Тугоухость обычно односторонняя, однако при прогрессировании может поражаться второй орган. Этот симптом обнаруживается при аудиометрии. На первых этапах болезни нарушается восприятие низких частот. Нейросенсорная тугоухость возрастает по мере увеличения дегенеративных процессов нейронов спирального ганглия.
Шум в ушах
Шум в ушах низко или среднечастотный. Усиливается перед и достигает максимума в момент приступов. Звон иногда сопровождается болью в пораженном ухе.
- Начальная (обратимая) стадия. Больных беспокоят редкие (несколько раз в год, иногда и в два года) приступы длительностью в среднем 2 часа. В этот период пациенты предъявляют жалобы на шум в ушах, вестибулярные головокружения, чувство распирания и давления в ухе, тошноту и рвоту. Шум в ушах носит непостоянный характер, усиливается до приступа, достигает максимальной силы во время вестибулярного криза. Для первой стадии присуща флюктуирующая тугоухость, когда снижение слуха нестабильно. Тугоухость при первых атаках может отсутствовать. Однако в дальнейшем снижение слуха усиливается во время приступа и восстанавливается по его окончанию. Иногда тугоухость пропадает сразу после вестибулярного криза и вновь возникает несколько дней спустя. На начальном этапе порог слуха ухудшается при восприятии звука с низкими и средними частотами. Нистагм фиксируется только во время приступов и может продолжаться несколько суток.
- Вторая — стадия выраженных клинических проявлений. В этом периоде наблюдаются все симптомы болезни Меньера. Приступы регистрируются каждый день или несколько раз в месяц. Вестибулярные атаки сопровождаются выраженным головокружением, рвотой, усиленным потоотделением и другими вегетативными расстройствами. Шум в ушах отмечается постоянно, может усиливаться во время вестибулярных атак. Также все время больных беспокоит ощущение давления, заложенности уха и тугоухость на пораженной стороне. По результатам аудиометрии тугоухость обычно I-III степени. Дегидратационный тест во второй стадии болезни Меньера показывает постоянное повышенное давление внутри лабиринта. На вестибулометрии отмечается гипорефлексия лабиринта, а во время приступов – гиперрефлексия.
- Третья, конечная стадия, еще ее называют «перегоревшая». В этот период дегидратационные тесты не приносят облегчения симптомов, заболевший полностью лишен трудоспособности. Приступы головокружения становятся реже, а нарушения равновесия, наоборот, учащаются. Флюктуирующая тугоухость сменяется на стойкое, постоянное снижение слуха на больной стороне, вплоть до полной потери. На третьей стадии болезнь прогрессирует и в патологический процесс вовлекается второе ухо. Вестибулометрия отображает гипо-, в запущенных стадия и арефлексию лабиринта. При болезни Меньера на конечной стадии возможно появление кризов Тумаркина — мгновенное падение без потери сознания. Кризы Тумаркина появляются в результате повреждения рецепторов вестибулярного анализатора.
Болезнь Меньера чаще поражает людей в возрасте 20-50 лет. Связь с полом неоднозначна: одни авторы указывают на более частую встречаемость у женщин, другие у мужчин. Среди детей заболевание наблюдается крайне редко.
- головокружение;
- шум в ушах;
- тугоухость.
- Тональная пороговая аудиометрия является главным методом согласно международным диагностическим критериям. Результатом такого исследования будет аудиограмма, которая графически изображает функцию органа слуха;
- Отоскопия проводится для исключения патологии среднего уха;
- Экстратимпанальная электрокохлеография оценивает работоспособность слухового нерва;
- Камертональное исследование определяет тип нарушения слуха. В данном случае тугоухость кондуктивного типа.

Аудиограмма при болезни Меньера
Аудиограмму применяют для распознавания степени снижения слуха. Перед процедурой врач проводит осмотр ушных раковин, при обнаружении ушных пробок их извлекают. Пациенту надевают наушники, посредством компьютера подаются сигналы разной частоты. Исследуемому необходимо нажимать на кнопку, когда он слышит сигнал. В начальных стадиях регистрируется плохое восприятие низких частот.
Электрокохлеография
Для выполнения экстратимпанальной электрокохлеографии пациенту накладывают на кожу ушной раковины или барабанную перепонку электроды. Электроды определяют способность слухового нерва генерировать нервные импульсы после подачи сигнала.
Дегидратационный тест
Перед пробой больному проводят пороговую тональную аудиометрию. Затем вводят осмотические диуретики (фуросемид) и повторяют аудиометрию снова каждые 3 часа, через 24 и 48 часов. Тест положительный, если наблюдается улучшения слуха на 10 дБ и более через 3-4 часа. Во время ремиссии заболевания исследование малоинформативно.
Мультиспиральная компьютерная томография костного лабиринта
МСКТ позволяет обнаружить наименьшие изменения во всех органах. На снимках визуализируются патогномоничные процессы во внутреннем ухе при БМ.
- видеонистагмографию для обнаружения горизонтального нистагма;
- видеоимпульсный тест отображает вестибулоокулярный рефлекс и наличие асимметрии;
- стабилометрия;
- битермальная битемпоральная калоризация выполняется для оценивания функции полукружных каналов;
- вращательные пробы.
- черепно-мозговыми травмами;
- ишемическими атаками. Такие приступы длятся минуты, наблюдаются у пожилых людей с патологией сосудов;
- другими вестибулопатиями, они могут возникать в результате гнойных отитов, отосклероза, лабиринтитов;
- опухолями мостомозжечковой ямки;
- вестибулярной мигренью;
- отосклерозом. Заболевания часто двустороннее, основные симптомы кохлеарные;
- доброкачественным пароксизмальным позиционным головокружением. Приступ интенсивный, возникает в определенном положении тела;
- остеохондрозом.
Для выбора правильной тактики лечения необходима своевременная и точная диагностика. В Юсуповской больнице Вы можете получить необходимые обследования и консультацию высококвалифицированного специалиста. В клинике находится современная аппаратура высокого качества и диагностические лаборатории.
Лечение
Лечение болезни Меньера направлено на купирование и предупреждение появления приступов. В зависимости от тяжести заболевания лечение может быть консервативное и оперативное. При первых симптомах необходимо обратиться к отоларингологу или неврологу.
Лечение приступа болезни Меньера
Для купирования приступа болезни Меньера больного размещают на твердую поверхность. Глаза должны быть открыты и фиксированы в неподвижной точке, к ногам можно приложить грелку, необходимо убрать воздействие громких звуков и яркого света.
- Во время приступа эффективно введение атропина (подкожно 1 мл 0,1 % р-р) для снятия импульсов от раздраженного лабиринта, 40% раствора глюкозы;
- Для устранения используется дименгидрат — блокатор вестибулярных рецепторов. В настоящее время доказана эффективность бетагистина. Препарат способен вызывать расширение сосудов внутреннего уха, что приводит к лучшему кровоснабжению, обратному всасыванию и снижению количества эндолимфы. Также среди сосудорасширяющих средств иногда используют папаверин;
- В целях ликвидации рвоты применяют противорвотные (антиэметики) препараты центрального и периферического действия. Наиболее востребованные вещества с формами выпуска для внутримышечного и ректального введения, так как во время приступа часто невозможен прием внутрь в связи с обильной рвотой. К таким препаратам относится метоклопрамид и тиэтилперазин. Среди веществ в пероральной форме выпуска применяются Бонин, Авиамарин, Сиэль;
- Чтобы нормализовать психическое состояние больному вводят седативные препараты. Выраженным анксиолитическим действием обладает Диазепам, Лоразепам, Мексидол;
- Применение диуретиков при болезни Меньера направленно на усиление диуреза, снятие заложенности уха и как следствие, уменьшение объема эндолимфы (Манит, Диакарб). Использование диуретиков необходимо сочетать с препаратами калия (Аспаркам, Панангин).

Лечение в межприступный период
Лечение в межприступный период заключается в комплексной терапии: бессолевой диеты, прием диуретиков и продолжительные курсы бетагистина гидрохлорида. Бессолевая диета направлена на изменение осмолярности плазмы и эндолимфы. Больным необходимо ограничить потребление поваренной соли до 2 г в сутки. Курс внутривенных инъекций гидрокарбоната натрия требуется для поддержания кислотно-основного баланса крови. Для улучшения терапевтического эффекта назначают препараты, улучшающие циркуляцию крови головного мозга и внутреннего уха (Полиглюкин, Реополиглюкин, Кавинтон), витамины группы В, венотоники (Детралекс), спазмолитики (Эуфиллин, Дибазол), седативные лекарственные средства.
С целью уменьшения частоты возникновения приступов больным рекомендуется ограничить провоцирующие факторы: стрессы, курение, прием алкоголя, подводное плавание, употребление кофеина, противопоказана работа на высоте с движущимися предметами. В настоящее время отмечается хороший лечебный эффект приема глюкокортикоидов внутрь или в виде инъекций в барабанную перепонку.
Хирургическое лечение
- Пересечение вестибулярного нерва — сложная нейрохирургическая операция. Позволяет сохранить слух, так как удаляется только вестибулярная часть преддверно-улиткового нерва. Однако возможны следующие осложнения: внутричерепные инфекции, головные боли, ликворея;
- Деструкция шейного узла;
- На любой стадии болезни возможно лазерное разрушение рецептора полукружного канала. Это позволяет сохранить слуховые функции;
- Операции, направленные на восстановление давления в перепончатом лабиринте показаны при постоянном гидропсе на II- III стадии:
- Дренирование улиткового протока проводится путем его рассечения;
- Шунтирование эндолимфатического мешка;
- Вскрытие мешочков преддверия.
Интратимпанальное введение антибиотиков, в частности гентамицина, обычно проводится при одностороннем поражении и может сопровождаться прогрессированием тугоухости.
Комплексное лечение
- массаж головы и шеи;
- электрофорез;
- морские, хвойные ванны;
- УФ-облучение воротниковой области.
Прогноз и профилактика
Каждый больной имеет персональные отличительные черты, которые заключаются в характере протекания болезни, поэтому точный прогноз дать непросто. Это оказывает большое влияние на работоспособность больных. Часто для облегчения заболевания нужны обычные препараты, в особых ситуациях медикам приходиться пробовать различные способы излечения, пока не удастся улучшить самочувствие больного.
Профилактики для заболевания Меньера не существует. Но болезнь бывает вызвана травмами головы, поэтому при езде на некоторых транспортных средствах обязательно наличие шлема. Также, если ограничить употребление соли можно снизить частоту приступов. Важно также избегать стресса, табака, алкоголя.
Чтобы записаться на прием и получить консультацию квалифицированного специалиста, звоните по телефону колл-центра Юсуповской больницы.
Читайте также:
- Лечение меланомы. Рекомендации
- Нарушения вдоха. Максимальный экспираторный поток
- Легочный захват таллия-201Tl. Транзиторная ишемическая дилатация левого желудочка (ТИД)
- Клиника болезни Аддисона-Бирмера (злокачественной анемии) - признаки
- МРТ лонного сочленения и приводящих мышц в аксиальной проекции в норме
