Обсуждение фиксации сухожилия при разрывах вращательной манжеты плечевого сустава
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
Восстановление ротаторной манжеты плеча.
Разрыв вращательной манжеты плеча — серьезное нарушение, сопровождающееся ограничением функции верхней конечности. Обычно осложняется подвывихом головки плечевой кости.
Виды разрыва сухожилия:
В зависимости от того, какие связки повреждаются, различают:
-Разрывы вращающей манжеты плеча – в ее состав входят сухожилия подлопаточной, малой круглой, надостной и подостной мышц. Все они связаны между собой и с капсулой сустава, обеспечивают его подвижность и целостность.
-Разрыв сухожилия двуглавой мышцы плеча
•длинной головки
•короткой головки
В зависимости от степени повреждения выделяют:
-Полный разрыв связки – при этом повреждаются все волокна связки и она оказывается разорвана надвое.
-Частичный разрыв связки – повреждаются не все волокна, а только их часть. Такое состояние называют «растяжение» связки.
Причины повреждения вращательной манжеты плеча могут быть различны:
-Острая травма. Чаще всего это падение на плечевой или локтевой сустав, а также удар в область плечевого сустава могут сопровождаться повреждением сухожилий.
-Хроническая травматизация соединительнотканных структур или мышечных волокон на фоне систематических нагрузок и выполнения однотипных движений рукой. Данная причина чаще всего реализуется у спортсменов, которые занимаются толканием ядра, метанием копья, греблей, тяжелой атлетикой, теннисом. Также преждевременный износ манжеты имеет место у людей, чьи профессии связаны с однотипными движениями руки, поднятой вверх: учителя, пишущие мелом, маляры, штукатуры.
-Возрастные изменения.К разрыву вращательной манжеты могут привести возрастные изменения. Со временем сухожилия становятся менее прочными и легко травмируются.
-Врожденное или приобретенное изменение анатомического соотношения различных структур плечевого сустава, приводящее к повышению нагрузки на связочный аппарат, капсулу и мышцы.
-Снижение прочности связочного аппарата, которое имеет наследственное происхождение, реализующееся на генетическом уровне (снижение количества коллагеновых волокон в соединительной ткани).
Симптомы повреждений ротаторной манжеты зависят от степени разрыва (полный или частичный). При частичном разрыве пациент может двигать плечом через боль и часто не в полном объеме. Если сухожилие порвалось полностью, определенное движение практически невозможно, и попытки его болезненны. Например, при повреждении сухожилия надостной мышцы страдает отведение руки в сторону, подлопаточной – заведение её к противоположной лопатке. Пациент жалуется на невозможность спать на больном плече. При острой травме возникает сильная боль в плечевом сочленении.
При хроническом процессе боль сначала возникает изредка, связана с поднятием руки вверх. Со временем этот неприятный симптом появляется чаще, усиливается в ночное время. В итоге боль становится постоянной, а пациент не может выполнять привычные движения рукой: расчесаться или без посторонней помощи снять одежду. При отсутствии должного своевременного лечения формируется артроз плечевого сустава.
Диагностика
Достоверное определение локализации, а также степени выраженности нарушения анатомической целостности мышц, связок и сухожилий сустава проводится при помощи дополнительной объективной диагностики.
Обязательным является рентгенологическое исследование, с помощью которого можно обнаружить признак разрыва сухожилия — субхондральный склероз. Он образуется вследствие трения головки плечевой кости о нижнюю часть акромиона.
При сомнительном диагнозе и для уточнения характера и степени тяжести травмы выполняются ультразвуковое исследование или МРТ, которые позволяют осмотреть мягкие ткани, а также артроскопия можно выполнить артроскопию.
Выбор методики диагностического исследования проводится врачом на основании клинического обследования (включает опрос, осмотр пациента, выполнение диагностических тестов), а также технических возможностей медицинского учреждения, его обеспечения необходимым оборудованием для выполнения диагностических процедур.
Лечение:
Консервативное лечение.
Если повреждения не значительные (частичное повреждение), Вам предложат консервативное лечение.
Лечение включает в себя под контролем ультразвука введение в место повреждения плазмы, обогащенной тромбоцитами. При необходимости проводится радиочастотная абляция надлопаточного и подкрыльцового нервов для ликвидации боли и облегчения выполнения специальных упражнений, а также в период восстановления необходимо провести блокады.
Хирургическое лечение.
При полном разрыве консервативное лечение бесперспективно. Разорванные связки самостоятельно не срастутся. Для восстановления вращательной манжеты плеча операция может выполнятся открытым доступом или при помощи артроскопии.
•При хирургической операции (открытым доступом) реконструкция вращательной манжеты в нашей клинике производится через небольшой, длиной 5 см, разрез на коже.Достаточно часто для фиксации оторванного сухожилия требуются 2-3 так называемых "якорных фиксатора". Этот фиксатор состоит из якоря и нитей. Якорь крепится к кости, а нитями прошивается сухожилие. Выбор конкретного вида якорного фиксатора осуществляется оперирующим травматологом-ортопедом, однако, пациента подробно информируют о том, какой фиксатор планируется к использованию в его случае. В клинике «Анеста» мы используем фиксаторы фирм с мировым именем, которые давно зарекомендовали себя: HEALIX™ фирмы DePuyMitek (подразделение Johnson&Johnson) и TWINFIX™ производства компании Smith&Nephew.
•При артроскопии вам сделают 4-5 микро разрезов вокруг сустава. Артроскопическая операция начинается с удаления «нежизнеспособных» тканей (рубцовой) и костных разрастаний из области плечевого сочленения. Далее поврежденные сухожилия сшиваются под контролем камеры. Если произошел отрыв сухожилия от кости, проводится восстановление целостности анатомической конструкции с помощью якорных фиксаторов.
Реабилитационный период.
Пациент ходит 3 месяца в специальном фиксаторе, после чего необходимо восстановить движения в плече. При необходимости делаются специальные блокады для облегчения выполнения упражнений и скорейшего восстановления.
Весь период реабилитации проходит под наблюдением врачей и входит в стоимость.
Ian Lo: Хорошо, давайте перейдем к другому неоднозначному вопросу — неполнослойным разрывам суставной поверхности вращательной манжеты или так называемым частичным отрывам суставной поверхности сухожилия (PASTA, Partial Articular Surface Tendon Avulsion). Давайте предположим, что имеется разрыв 50% волокон. Paul, какую технику рефиксации Вы предпочитаете?
Paul Brady, MD: У таких пациентов я предпочту выполнить чрессухожильную фиксацию. Из различных биомеханических исследований мы знаем, что чрессухожильная фиксация, сохраняющая оставшиеся неповрежденными волокна, более устойчива к нагрузкам, чем реконструкция вращательной манжеты после формирования полного разрыва. Кроме того, теоретически эти волокна могут быть источником клеток и перераспределять нагрузку в ранней реабилитационной фазе.
По этим причинам, если после удаления нестабильных разорванных волокон остается область прочного прикрепления 25 % и более волокон сухожилия, я выполняю чрессухожильную рефиксацию.
I.L.: Ваша излюбленная методика чрессухожильной фиксации?
Р.В.: При достаточно протяженном повреждении PASTA после тщательной обработки костного ложа я устанавливаю два анкера с медиальной стороны. Переднемедиальный анкер обычно удается установить через передний верхнелатеральный порт (чтобы не повреждать вращательную манжету во время введения). Заднемедиальный анкер устанавливается чрессухожильно. Я применяю спинальную иглу и челночную методику (как показано на DVD) для проведения двух лигатур каждого анкера через четыре участка вращательной манжеты.
Затем я завязываю лигатуры одного цвета каждого анкера с формированием горизонтальных матрасных швов, а лигатуры другого цвета связываю между анкерами по методике двух блоков. После завязывания медиальных швов я не срезаю концы лигатур, а провожу их с латеральной стороны для компрессии сухожилия и фиксирую двумя анкерами SwiveLock.
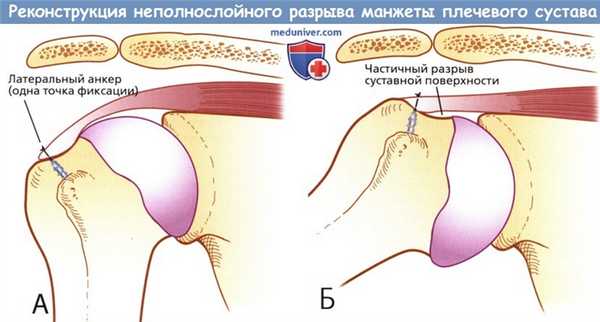
Схема однорядной анкерной реконструкции частичного разрыва суставной поверхности вращательной манжеты (PASTA).
А. Точечная фиксация достигнута применением только латерального анкера.
Б. При отведении плеча в результате приподнимания медиальной вращательной манжеты формируется точно такое же повреждение PASTA, несмотря на выполненную латеральную фиксацию.
I.L.: Вы комбинируете методику двух блоков и мосто-видную методику для реконструкции разрыва PASTA, то есть применяете так называемую методику PASTA-Bridge?
Р.В.: Да, комбинируя эти методики, мы отделяем полость сустава от костного ложа и выполняем компрессию медиальных отделов сухожилия по методике двух блоков. Оставшиеся латеральные отделы прижимаются мостовидно проведенными лигатурами. Хотя разрыв манжеты неполнослойный, можно предположить, что оставшиеся неповрежденными волокна не в оптимальном состоянии, следовательно, применение методики, эквивалентной чрескостному шву, может быть обосновано.
I.L.: Красивая методика. У меня всегда возникали проблемы при чрессухожильном введении анкеров, так как их нужно вслепую провести через субакромиальное пространство в плечевой сустав и большой бугорок. Доктор Burkhart, у Вас есть какие-нибудь специальные приемы для облегчения этого этапа?
Stephen Burkhart: Имеется пара небольших приемов, которые Вы можете использовать. В первую очередь, перед введением анкеров Вы должны выполнить субакромиальную декомпрессию и очистить субакромиальное пространство от ткани синовиальной сумки. Это необходимо для того, чтобы во время проведения нитей для завязывания узлов они не застревали в волокнах бурсы, и Вам не пришлось бы без необходимости работать шейвером в субакромиальном пространстве с риском повредить лигатуры.
Во-вторых, я всегда применяю спинальную иглу для определения корректного угла доступа и оставляю ее в таком положении, как направитель. И, наконец, для того чтобы быть уверенным в соблюдении этого угла при введении пробойника и фиксатора, я обычно использую маленькую канюлю, установленную чрессухожильно сквозь ткань вращательной манжеты. Этим путем я гарантированно точно и эффективно установлю анкер. Маленькое пятимиллиметровое отверстие, которое образуется при введении канюли путем разведения прилежащих сухожильных волокон действительно не имеет клинического значения, особенно если реконструкция сухожилия проводится по методике двух блоков и мостовидной фиксации или PASTA-bridge.
I.L.: Это несколько великолепных приемов. Последний вопрос, касающийся бурсэктомии при повреждениях PASTA. На этом этапе Вы всегда выполняете акромиопластику или как Вы оцениваете, когда и в каком объеме выполнять декомпрессию?
S.B.: Когда я работаю в субакромиальном пространстве при повреждении PASTA, важна оценка предоперационных рентгенограмм и артроскопических признаков импинджмента. Для облегчения идентификации чрессухожильных структур я всегда выполняю бурсэктомию. Хотя мы обычно считаем повреждения PASTA дегенеративными, в их патогенезе может иметь значение внешний импинджмент, так как давление на верхнюю поверхность сухожилия нередко приводит к развитию значительных растягивающих нагрузок на суставную поверхность вращательной манжеты, вызывая разрывы волокон сухожилия.
По этой причине, если в дополнение к II или III типу акромиона при артроскопии субакромиального пространства выявляются признаки импинджмента, я выполняю акромиопластику как часть лечения при повреждении PASTA.
Ian Lo: Доктор Burkhart, Вы выполняете артроскопические реконструкции вращательной манжеты уже десятилетия, и почти все Ваши методики подразумевают применение анкерных фиксаторов. В настоящее время наблюдается возрождение интереса к реконструкции вращательной манжеты с использованием традиционных костных каналов, но с формированием последних при помощи артроскопии. Каковы Ваши мысли на этот счет?
Stephen Burkhart: Мне представляется,что это шаг назад. Хотя ранее применялась рефиксация вращательной манжеты с формированием костных каналов, мы знаем, что после разрыва вращательной манжеты кость остается без привычной нагрузки и может развиться остеопения. Это может затруднить надежную фиксацию сухожилия к кости.
I.L.: Если так, то каковы Ваши предпочтения для обеспечения надежной фиксации к кости?
S.B.: Я предпочитаю использовать анкерные фиксаторы, так как при этом достигается максимальная устойчивость к циклическим нагрузкам, даже в условиях разреженной кости. Проблема с костными каналами состоит в том, что нити будут прорезываться через тонкую латеральную кость большого бугорка как струна для резки сыра. При этом теряется натяжение и прочность петли, таким образом утрачивается контакт сухожилия с костью и формируется диастаз. Это может произойти даже при относительно небольшом числе циклов, что указывает на то, что такой сценарий возможен в раннем реабилитационном периоде перед биологическим заживлением.
I.L.: А если формировать костные каналы артроскопически? Есть ли здесь преимущества и недостатки?
S.B.: Хотя костные каналы, сформированные при артроскопии, могут выглядеть привлекательно с финансовой точки зрения, я считаю, что при их артроскопической установке природная слабость костных каналов может проявиться еще в большей степени.
I.L.: Что Вы имеете в виду?
S.B.: Мы уже знаем, что латеральная кортикальная пластинка является «слабым звеном» при использовании костных каналов. Именно поэтому, когда мы формировали костные каналы по открытой или миниинвазивной методике, было важно, чтобы латеральное отверстие располагалось в плотной кости. Однако биомеханические исследования показывают, что для этого надо формировать выход из канала дистально в кортикальной кости. В дополнение к этому многие хирурги использовали для укрепления этого кортикального слоя минипластины или другие специальные приспособления.
При артроскопической установке костных каналов возникает следующая проблема: большинство инструментов обеспечивает просверливание через слабую кость метаэпифиза, при артроскопическом просверливании дистальнее есть риск повреждения подмышечного нерва. Еще в начале 1990-ых я разработал и применял крючковидную конструкцию для артроскопической чрескостной рефиксации вращательной манжеты, при помощи которой мы просверливали каналы в дистальном направлении ниже подмышечного нерва. У меня было 12 случаев с приемлемыми результатами, но этот инструмент не был запущен в производство, так как я считал сверление ниже подлопаточного нерва слишком опасным, чтобы рекомендовать его другим хирургам.
Однако если латеральный костный канал выходит в более проксимальной слабой области метаэпифиза, раннее прорезывание почти гарантировано. Вот почему я использую анкерные фиксаторы уже почти 20 лет.
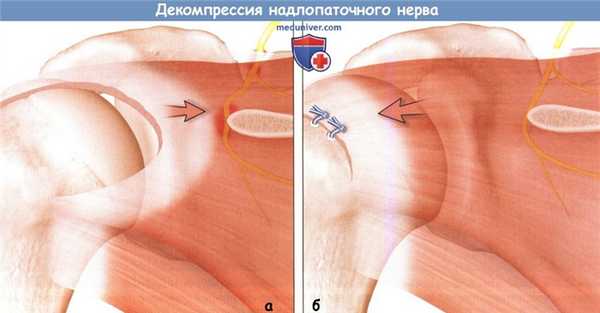
А. Массивный ретрагированный разрыв вращательной манжеты может привести к компрессии надлопаточного нерва в вырезке лопатки и у основания ее ости.
Б. Реконструкция вращательной манжеты снимает медиальное сдавление нерва.
Стрелки подчеркивают, что мышечная сила, приводившая к сдавлению нерва (А) изменила свое направление (Б) и, таким образом, сдавление нерва прекратилось.
I.L.: Что Вы скажите о надлопаточном нерве, Paul? Вы считаете, что релиз этого нерва необходим? Если да, то в каких случаях?
Paul Brady, MD: По моему мнению, для релиза надлопаточного нерва в области верхней поперечной связки лопатки имеется только одно истинное показание. Это пациенты с жалобами на боль и слабость без признаков разрыва вращательной манжеты на МРТ, а также достоверными ЭМГ-признаками повреждения надостной и подостной мышц. У таких пациентов рассечение поперечной связки лопатки может быть достаточно успешным.
Некоторые рекомендуют выполнение релиза надлопаточного нерва при разрывах вращательной манжеты, особенно при массивных разрывах. Хотя у этих пациентов действительно наблюдается симптоматика нейропатии надлопаточного нерва, причиной этого является разрыв и ретракция сухожилий вращательной манжеты. Если сухожилия надостной и/или подостной мышц значительно ретрагированы медиально, они смещают в медиальном направлении и надлопаточный нерв. Однако так как ость лопатки остается неподвижной, любая медиальная ретракция нерва приведет к его перегибу у ости лопатки. Очевидно, этот перегиб может проявляться клинически и приводить к дисфункции нерва.
Освобождение нерва в вырезке лопатки в данной ситуации, по моему мнению, бесполезно. При этом перегиб нерва не будет устранен никоим образом. Однако если хирург способен восстановить область прикрепления вращательной манжеты к плечевой кости, то при натягивании манжеты латерально устраняются перегиб и натяжение нерва у ости лопатки. Со временем это приведет к улучшению функции нерва, а также к уменьшению болевого синдрома.
Несомненно, артроскопия изменила наше отношение к лечению заболеваний плечевого сустава и продолжает свое быстрое развитие. После издания первой книги «Cowboy’s Guide» в 2006 году стали популярны многие новые технологии, что обусловило необходимость написания второй книги. Более того, новые научные исследования заставляют высказать свое мнение по поводу различных противоречий в хирургии плечевого сустава, эти же исследования привели к появлению новых идей и новых вопросов. В этой беседе мы обсуждаем разные темы, относящиеся к артроскопической хирургии плечевого сустава.
Ian Lo: Доктор Burkhart, когда я был Вашим ординатором в 2001 году, Вы показывали мне случай десятилетнего наблюдения после двухрядной реконструкции вращательной манжеты. Очевидно, Вы выполняете двухрядные реконструкции вращательной манжеты в течение многих лет. Какую методику Вы предпочитаете использовать при реконструкции обычного неретрагированного разрыва сухожилия надостной мышцы?
Stephen Burkhart: Много лет моя методика артроскопической реконструкции вращательной манжеты развивалась как в связи с изменениями технологии, так и в результате научных исследований. Хотя сначала я использовал классическую двухрядную методику с наложением матрасных швов медиально и простых швов латерально, техника, которую я использую сейчас, подразумевает связь между медиальным и латеральным рядами анкеров. Обычно я использую два анкера Swivelock медиально и два анкера SwiveLock латерально, медиальный и латеральный ряды анкеров связывают перекрещенные ленты FiberTape по методике SpeedBridge (Arthrex, Inc., Naples, FL). Также медиально я накладываю матрасный шов, связывая нити безопасности анкеров по методике двух блоков—для максимальной компрессии в медиальных отделах области прикрепления сухожилий и отграничения области рефиксации от синовиальной жидкости полости сустава.
I.L.: Очевидно, Вы выполняете двухрядную рефиксацию всегда, когда это возможно. Насколько важно связывать между собой два ряда анкеров?
S.B.: Связь между двумя рядами анкеров обладает несколькими преимуществами. Перекрещивая лигатуры и располагая их на поверхности вращательной манжеты, мы равномерно распределяем нагрузку на каждый из анкеров, а также получаем максимальную область контакта сухожилия с костью и максимальную компрессию в этой области (формируется самоукрепляющаяся конструкция). Подобно китайским «ловушкам для пальцев» самоукрепляющаяся конструкция затягивается под нагрузкой. В случае реконструкции вращательной манжеты, выполненной по этой методике, под натяжением, прилагаемым к сухожилиям, силы компрессии в области его прикрепления только увеличиваются, еще больше стабилизируя конструкцию и минимизируя формирование зазора.
а - Схематичное изображение конструкции SpeedBridge (Arthrex, Inc., Naples, FL) для сшивания вращательной манжеты.
Медиально расположены два анкера BioComposite SwiveLock С с проведенными через них лентами FiberTape. Ленты FiberTape проведены через вращательную манжету на 2-3 мм латеральнее сухожильно-мышечного перехода.
Затем концы лент FiberTape перекрещиваются и фиксируются латерально двумя анкерами BioComposite SwiveLock С.
б - Схематичное изображение конструкции SwiveLock-FiberChain (Arthrex, Inc., Naples, FL) для двухрядного сшивания вращательной манжеты.
Два анкера Bio-Corkscrew FT с проведенными через них нитями-цепочками расположены медиально.
Нити-цепочки проведены через вращательную манжету на 2-3 мм латеральнее области сухожильно-мышечного перехода.
Нити-цепочки медиальных анкеров фиксируются латерально при помощи двух анкеров Bio-SwiveLock.
I.L.: Теоретически это выглядит как очень прочная конструкция. Но как это применимо на практике? В последнее время появилось много опасений, касающихся слишком сильного натяжения перекрещивающихся лигатур и деваскуляризации сухожилия. Paul, Вы знаете практические способы добиться максимальной фиксации и компрессии в зоне контакта кость-сухожилие без нарушения биологических свойств ткани?
Paul Brady, MD: Во всех случаях выполнения реконструкции вращательной манжеты я думаю о двух вещах— достижении прочной конструкции и улучшении биологических условий в области рефиксации. Важно помнить, что для получения полноценного приживления и полной функциональности вращательной манжеты важны оба условия. Мы выполняем натяжение вращательной манжеты в латеральном направлении и прикладываем компрессирующие силы, прижимающие сухожилие к кости, которые обеспечивают стабильность конструкции. Критически важно избежать слишком сильного натяжения медиальных отделов сухожилия в латеральном направлении, но компрессия сухожилия к кости во время рефиксации полезна.
В настоящее время, когда я прижимаю сухожилие к кости, я выполняю компрессию до тех пор, пока на ткани сухожилия не появится вдавление, что указывает на адекватную компрессию в области прикрепления сухожилия. Теоретически, конечно, возможна слишком сильная компрессия, но практически я считаю это достаточно сложно осуществимым. Последние исследования показывают, что при использовании методик, эквивалентных чрескостному шву, обеспечивающих максимальную компрессию по сравнению с другими двухрядными методиками, давление в области контакта кость-сухожилие со временем уменьшается, так как эта область переходит в новое стабильное состояние. Таким образом, я считаю, что in vivo значительной проблемы деваскуляризации нет.
Также следует помнить, что сухожилие является относительно бессосудистой структурой и по большей части приток крови, врастание сосудов и миграция клеток осуществляется из прилежащей кости. Исследования показали, что наибольший приток крови происходит из областей введения анкеров. Именно поэтому я трачу время на обработку костного ложа и предпочитаю использовать канюлированные анкеры с боковыми отверстиями (BioComposite SwiveLock С и BioComposite CorkScrew FT; Arthrex, Inc., Naples, FL) везде, где это возможно. Эти анкеры сделаны из трикальций фосфата.
Я считаю, что отверстия в этих анкерах обеспечивают пути поступления клеток из глубже расположенных слоев костного мозга в область реконструкции, улучшая биологическую среду и не нарушая стабильность рефиксации.
I.L.: Это несколько хороших приемов, Paul. Если Вы обычно используете двухрядную фиксацию, в каких случаях Вы предпочтете однорядную?
Р.В.: Основное показание для выполнения однорядной рефиксации по моему мнению—недостаточная мобильность сухожилия для выполнения двухрядной рефиксации. Я бы никогда не оправдал слишком сильного натяжения сухожилия для выполнения двухрядной рефиксации. Мы уже знаем, что чрезмерная нагрузка натяжением является основной причиной неудачи рефиксации. Если я встречаюсь с ситуацией, когда наблюдается минимальная подвижность сухожилия, несмотря на применение методик мобилизации, таких как двойной скользящий релиз, я выполняю однорядную рефиксацию. Вторая ситуация, в которой я предпочту однорядную рефиксацию — наличие маленького изолированного разрыва вращательной манжеты со стороны субакромиального пространства или разрыва верхних отделов сухожилия подлопаточной мышцы.
Иногда для такой реконструкции я использую только один анкер. Кроме того, если отмечается потеря ткани сухожилия, например, если на большом бугорке осталась его значительная культя, я также выполню однорядную рефиксацию. Ключевым моментом является проведение медиальных лигатур на 2-3 мм латеральнее сухожильно-мышечного перехода. Е1и в коем случае нельзя накладывать швы медиальнее этого уровня. Если качество ткани сухожилия плохое, я укрепляю фиксацию наложением захватывающих ткани швов, таких как модифицированный шов Mason Allen или шов MAC.

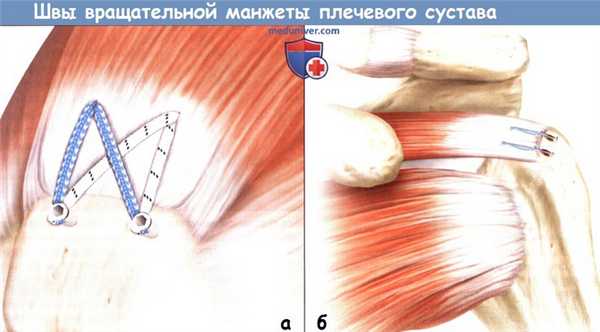
Схематичное изображение самоукрепляющейся связанной конструкции.
А. Связанная двухрядная конструкция в ненагруженном состоянии.
На врезке—диаграмма конструкции (Н1 — толщина вращательной манжеты перед приложением силы, L1 - длина сухожилия под лигатурой).
Б. Нагрузка связанной двухрядной конструкции приводит к компрессии области прикрепления вращательной манжеты.
На врезке—диаграмма конструкции (Т-сила натяжения, L2—длина сухожилия под лигатурой, а — длина лигатуры между краем сухожилия и латеральным анкером, Н2 — толщина прижатого сухожилия после приложения силы натяжения).
В. Крупный план связанной двухрядной конструкции под нагрузкой. На врезке показано распределение перпендикулярно направленной силы (N) в результате эластической деформации сухожилия под лигатурой.
Сила трения (f) увеличивается параллельно с увеличением перпендикулярно действующей силы (N) под нагрузкой.
Г. Связанная двухрядная конструкция с двумя медиальными анкерами, связанными с двумя латеральными анкерами обеспечивает максимальную компрессию области прикрепления сухожилия под нагрузкой.
В дополнение к этому, медиальный матрасный шов в этом случае отделяет область прикрепления сухожилия от полости сустава.
I.L.: Я согласен. Другая область, где я применяю однорядную фиксацию — это застарелые разрывы подлопаточной мышцы. Во многих случаях даже выполнение трехстороннего релиза обеспечивает экскурсию, достаточную только для выполнения однорядной рефиксации, которая все же обеспечивает прочность конструкции. Однако если экскурсия достаточна, я все же выполняю двухрядную рефиксацию сухожилия подлопаточной мышцы для получения максимальной прочности конструкции.
Р.В.: В передних отделах рабочее пространство может быть очень ограниченным. Вы применяете какие-нибудь приемы для выполнения двухрядной реконструкции подлопаточной мышцы?
I.L.: Для увеличения переднего рабочего пространства следует использовать все стандартные методики. К ним относятся: толчок рычагом назад, внутренняя ротация и выполнение манипуляций на подлопаточной мышце на ранних этапах операции. Затем мы применяем методику, эквивалентную чрескостному шву, и устанавливаем медиально анкеры BioComposite Corkscrew FT, а латерально— BioComposite Push Lock или BioComposite SwiveLock C (Arthrex, Inc., Naples, FL). Мы проводим медиальные лигатуры в конфигурации матрасных швов и завязываем узлы.
Однако после завязывания медиальных узлов обычно сухожилие репонируется к костной поверхности и затрудняет визуализацию из заднего субакромиального порта. По этой причине для визуализации области реконструкции я использую передний верхнелатеральный порт как обзорный и устанавливаю дополнительные переднелатеральные порты для анкеров BioComposite PushLock SwiveLock с латеральной стороны. Если площади малого бугорка не хватает для введения анкера, можно немного сместиться в область борозды сухожилия бицепса, в которой отмечается хорошее качество кости. Нужно только учитывать расположение сухожилия бицепса и локализацию ранее выполненного или планируемого тенодеза бицепса.
Р.В.: Это фантастические приемы, Ian. Я также часто выполняю коракопластику очень рано, во время работы над сухожилием подлопаточной мышцы. Расчищение этого переднего пространства нередко улучшает визуализацию.

Схематичное изображение конструкции SpeedBridge (Arthrex, Inc., Naples, FL) для рефиксации вращательной манжеты с применением медиального матрасного шва.
Два анкера BioComposite SwiveLock С расположены медиально, заряженные в них ленты FiberTape проведены через вращательную манжету.
Затем, нити безопасности FiberWire №2, расположенные в ушках анкерных фиксаторов завязываются как медиальные матрасные швы с использованием ушек фиксаторов в качестве двух блоков, после чего концы нитей срезаются.
Затем концы лент FiberTape медиальных фиксаторов перекрещиваются и фиксируются в двух латеральных анкерах BioComposite SwiveLock С.
Кафедра травматологии и ортопедии
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ ПЛЕЧЕВОГО СУСТАВА
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
К. А. ЕГИАЗАРЯН, Г. Д. ЛАЗИШВИЛИ, А. П. РАТЬЕВ, М. А. ДАНИЛОВ, Д. И. ОТВЕТЧИКОВА
Росси й ски й национальны й исследовательски й медицински й университет им. Н. И.Пирогова, Москва
Информация об авторах:
Повреждения сухожилий вращательной манжеты плечевого сустава – часто встречающаяся и наиболее тяжелая в диагностике патология сухожильно-мышечного аппарата плеча. Проведен анализ литературных данных, посвященных диагностике, методам обследования, тактике оперативного лечения в зависимости от тяжести выявленной патологии сухожилий вращательной манжеты плеча.
Ключевые слова: плечевой сустав, вращательная манжета. Актуальность
Повреждения плечевого сустава составляют от 16 до 55% среди поражений всех крупных суставов человека [1]. По данным некоторых авторов частота обращаемости за медицинской помощью в связи с повреждением плечевого сустава насчитывает 30 случаев на 1000 человек [2].
Самыми распространенными жалобами, предъявляемыми пациентами во время осмотра, являются боль и ограничение функции верхней конечности. У 65-70% пациентов основной причиной болевого синдрома и нарушением функции верхней конечности является повреждение мышечно-сухожильного аппарата вращательной манжеты плеча [3].
В США разрывы вращательной манжеты встречаются у 10% пациентов старше 60 лет, что приводит к 75000-250,000 восстановительным операциям на связочно-сухожильном аппарате плечевого сустава в год [4].
В Австралии в оперативном лечении повреждений вращательной манжеты плечевого сустава нуждаются 14 000 человек ежегодно [5].
К сожалению, многие пациенты, обращаясь за медицинской помощью на этапе амбулаторного звена, получают лишь симптоматическое лечение патологии плечевого сустава [6].
За выставленными при первичном обращении диагнозами «ушиб», «растяжение», «плечелопаточный периартрит» могут скрываться нераспознанные более серьезные повреждения [7]. Главной проблемой при выявлении мягкотканных повреждений плечевого сустава является отсутствие единого алгоритма диагностики [8]. В результате хирургическое лечение свежих повреждений вращательной манжеты плеча не осуществляется своевременно.
Стойкое ограничение объема движений, вызванное болью, сначала переходит в мышечную, позже – в десмогенную контрактуру. Боль, ограничение движений, снижение мышечной силы и выносливости постепенно лишают пациента трудоспособности, что отражается и на психоэмоциональном статусе больного [9, 10].
Целью нашего исследования является анализ способов оперативного лечения повреждений сухожилий вращательной манжеты плеча, определение показаний и выработки тактики лечения пациентов с данной патологией.
Уникальная подвижность сустава, сформированная в процессе филогенеза и трудовой деятельности человека, определяет наибольшую частоту его повреждений в наиболее трудоспособном возрасте [11]. Разнообразие движений, осуществляемых суставом, обусловлено малой площадью контакта суставных поверхностей (головки плечевой кости и лопатки), избыточностью капсулы, слабой выраженностью связочного аппарата. Соответственно, можно сделать вывод, что в основе стабильности и нормального функционирования сустава лежит сбалансированная работа окружающих его мышц.
Особенности анатомии плечевого сустава заключаются в малой площади соприкосновения суставных поверхностей – головки плечевой кости и суставной поверхности лопатки, а также в избыточности капсулы и слабой выраженности связочного аппарата, чем обеспечена высокая мобильность сустава. Это и обуславливает частоту и разнообразие повреждений плечевого сустава.
Тесная функциональная связь элементов плечевого сустава приводит к тому, что даже небольшое повреждение некоторых из них вовлекает в патологический процесс другие суставные структуры, а это, в свою очередь, способствует прогрессированию анатомо-функциональных изменений ротаторной манжеты плеча и элементов субакромиального пространства. Так развитие повреждений вращательной манжеты после первичной травмы составляет от 65-84% [8, 12, 13].
От самого момента повреждения до появления первых симптомов нередко проходит от нескольких месяцев и до нескольких лет. Затяжной характер течения нередко завершается инвалидностью больных [14, 15].
Начинать исследование плечевого сустава всегда следует с выполнения рентгеновских снимков в двух проекциях: так можно получить необходимую информацию о наличии костной патологии [16].
Объективными методами, подтверждающими наличие повреждения, размер и точную локализацию дефекта вращательной манжеты плечевого сустава, являются КТ, МРТ и УЗИ. Но в отечественной литературе для диагностики этой патологии практически не используется такой современный метод исследования, как ультразвук. По-видимому, это обусловлено сложившимся мнением о недостаточной информативности ультрасонографии и, прежде всего потому, что получаемая картина не достаточно изучена
Известно, что залогом успешного лечения, минимизирования операционной травмы и осложнений является выбор адекватного объема хирургического вмешательства. Использование для этих целей магнитно-резонансной томографии открывает новые возможности для предоперационного планирования [17]. В то же время ее широкое использование с практической целью сдерживается погрешностями в трактовке томограмм, так как их зачастую анализируют не специалисты, выполняющие оперативные вмешательства у больных, а врачи лучевой диагностики. Помимо этого, имеет место дороговизна, относительная длительность исследования и ограниченная доступность.
По мнению многих авторов, основным показанием к оперативному лечению повреждений сухожилий вращательной манжеты плеча является физическая активность пациентов, наличие стойкого болевого синдрома и отсутствие сопутствующей патологии, исключающей хирургическое вмешательство [18].
Несмотря на большое разнообразие предложенных методов хирургической коррекции при повреждениях ротаторной манжеты плеча, до сих пор сохраняются разногласия в отношении показаний к оперативному лечению, сроков выполнения вмешательства, выбора хирургической тактики и др.
Общая цель оперативной коррекции повреждений ротаторной манжеты плеча – уменьшение боли в плече и восстановление функции плечевого сустава.
В настоящее время существует несколько основных принципов оперативного лечения: санация дегенеративно-измененных тканей вращательной манжеты, санация совместно с акромиопластикой, шов сухожилия в сочетании с акромиопластикой.
Под термином «массивный разрыв вращательной манжеты плеча» подразумевается повреждение двух сухожилий и более [19].
При выполнении только декомпрессии или санации плечевого сустава не следует ожидать улучшения силовых характеристик мышц. Подобный метод лечения рекомендован для пациентов с невысокой физической активностью при массивных невосстанавливаемых разрывах ротаторов [20]. По данным проведенного исследования после такой тактики лечения удовлетворительный результат достигнут у 83% пациентов [21].
Самой простой по технике выполнения является открытая операция, восстанавливающая целостность вращательной манжеты плеча. Она может быть вариантом выбора при коррекции полнослойных разрывов, потому что позволяет хорошо визуализировать дефект сухожилия с определением точных размеров и формы дефекта, выполнить субакромиальную декомпрессию, адекватно мобилизовать манжету перед ее коррекцией, надежно выполнить шовную фиксацию сухожилия [22].
Y. Ono с соавторами доказали, что восстановление целостности сухожилий при разрывах является предпочтительным методом лечения [23].
С помощью вышеописанной операции можно устранить большинство мышечно-сухожильных дефектов. Но при наличии таких клинических признаков, как потеря ротации и отведения плеча у молодых пациентов возможно выполнить пластику мышечно-сухожильного дефекта с помощью перемещенной широчайшей мышцы спины. Так же эта методика может быть применена у пациентов, которым ранее проводились неудачные попытки по восстановлению целостности сухожилий вращательной манжеты [24].
За последние двадцать лет, по мере совершенствования техники и накопления клинического опыта, артроскопия превратилась в интенсивно развивающийся, высокоэффективный метод диагностики и малоинвазивной реконструктивной хирургии плечевого сустава.
Сразу после внедрения артроскопической техники лечения заболеваний вращательной манжеты плеча исследователи доказали, что результаты миниинвазивной техники сопоставимы с традиционными открытыми хирургическими вмешательствами. После артроскопической коррекции повреждений вращательной манжеты при разрывах 2-3 см, ретракции его не более 1-2 см и при хорошем состоянии тканей сухожилия удается получить хорошие результаты операции в 83,06% [25].
В исследовании Rosa D. с соавторами имеется клинический опыт лечения пациентов с дефектами сухожилий вращательной манжеты плеча методикой InSpaсe или баллонной пластики. Проанализировано лечение 10 пациентов с массивными невосстанавливаемыми разрывами ротаторов плеча, которым произведена артроскопическая имлантация баллона в субакромиальное пространство. Через 8 недель после операции пациенты отмечали увеличения объема движений в плечевом суставе, уменьшение болевого синдрома, а через 3 месяца пациенты смогли вернуться к тяжелой физической нагрузке [26].
Благодаря малотравматичной технике оперативного лечения пациенты в раннем послеоперационном периоде не испытывают выраженного болевого синдрома и приступают к восстановлению объема движений в плечевом суставе значительно быстрее [27].
Имплантация протеза плечевого сустава показана только в случаях массивного невосстанавливаемого повреждения мягкотканных структур плечевого сустава, вызывающего стойкий болевой синдром, появление нестабильности плеча и нарушение функций верхней конечности. В 2016 году опубликовано исследование, в которое включены 60 пациентов с массивным невосстанавливаемым разрывом вращательной манжеты плечевого сустава. Пациентам выполнено тотальное эндопротезирование поврежденного плечевого сустава. Через 2 года у 10% пациентов отмечается снижение болевого синдрома по визуально-аналоговой шкале (ВАШ) и увеличение амплитуды движений по шкале ASES (American Shoulder and Elbow Surgeons Standardized Shoulder Assessment Form). Объем движений у оперированных пациентов при сгибании увеличился от 53 о до 134 о , а при отведении – от 49 о до 125 о [28].
Заключение
Несмотря на распространенность частоты возникновения травм ротаторной манжеты плеча, а также большое количество работ, посвященных данной проблеме, диагностика данного поражения до сих пор представляет определенные трудности. Это значительно увеличивает продолжительность нетрудоспособности пациентов, сроки лечения, а также ведет к росту числа неудовлетворительных результатов [29, 35].
На этапе дообследования и предоперационного планирования важно проводить грамотный дифференциальный диагноз. Для получения лучших результатов оперативное лечение пациентам необходимо выполнять в ранние сроки после травмы.
Для максимальной эффективности хирургическое вмешательство подбирается с учетом давности заболевания, наличия сопутствующей патологии, возраста и физиологических потребностей конкретного пациента. Так же необходимо оценивать локализацию дефекта, качество мышечно-сухожильной ткани плечевого сустава и степень ретракции поврежденного сухожилия.
Внимания, уделяемого пластике сухожилий при их дефекте, явно недостаточно [30]. В литературе представлено небольшое количество публикаций о применении искусственных материалов для закрытия дефекта сухожилия вращательной манжеты [31]. Различные методики закрытия дефекта зачастую исключают надостную мышцу из процесса реконструктивного оперативного вмешательства [32]. В описанных методиках закрытия дефектов не уделяется должного внимания восстановлению вектора приложения силы надостной мышцы. В результате перемещенные сухожилия мышц плечевого пояса не компенсируют потерю функции надостной мышцы и отведение конечности нарушается. До сих пор актуален поиск новых подходов к восстановлению функции верхней конечности при лечении застарелой патологии сухожилий манжеты с ретракцией мышц плечевого сустава [33].
В литературе отсутствуют публикации, посвященные единому алгоритму послеоперационной реабилитации пациентов с повреждениями вращательной манжеты плеча. Крайне мало отражены иммобилизационный и постиммобилизационный период, отсутствуют простые, отличающиеся дешевизной и доступностью механоаппараты для реабилитации пациентов [34].
Список литературы
1. Mckee M.D., Yoo D.J. e e ect of surgery for rotator cu disease on general health status. Results of a prospective trial // J. Bone Joint Surg. – 2000. – Т.82-A. No7. P. 970-979.
2. Burkhart S., Barth J. Arthroscopic repair of massive rotator cu tears with stage 3 and 4 fatty degeneration // Arthroscopy. – 2007. Т. 23. No 4. P. 347-354.
3. Fukuda H. Partial-thickness rotator cu tears: a modern view on Codman's classic //Journal of Shoulder and Elbow Surgery. – 2000. Т. 9. No. 2. P. 163-168.
4. Kuhn J.E. et al. E ectiveness of physical therapy in treating a traumatic full-thickness rotator cu tears: a multicenter prospective cohort study //Journal of Shoulder and Elbow Surgery. – 2013. Т. 22. No. 10. P. 1371-1379.
5. Wang T. et al. Bioreactor design for tendon, ligament engineering //Tissue Engineering Part B: Reviews. – 2012. Т. 19. No. 2. P. 133146.
6. Ненашев Д В., Варфоломеев А.П., Майков С.В. Анализ отдаленных результатов эндопротезирования плечевого сустава // Травматология и ортопедия России. – 2012. Т. 2. С. 71-78.
8. Zumstein M.A., Jost B., Hempel J., Hodler J., Gerber C. e Clinical and Structural Long-Term Results of Open Repair of Massive Tears of the Rotator Cu // J. Bone Joint Surg. Am., – 2008. No90. P. 2423-2431.
9. Скороглядов А.В., Страхов М.А., Егиазарян К.А., Соков Е.Л., Магдиев Д.А., Семенова Т.В., Бутров А.В., Барсук В.И., Кондрашенко Е.Н., Корнилова Л.Е. Лечение болевого синдрома при повреждениях и заболеваниях опорно-двигательного аппарата. Учебное пособие. – М.: 2017. 320 с.
10. Grant H. J., Arthur A., Pichora D. R. Evaluation of interventions for rotator cu pathology: a systematic review // J Hand er. – 2004. No17. P. 274-299.
11. Неверов В. А. и др. Современный взгляд на лечение больных с травматическим вывихом плеча //Вестник хирургии имени И. И. Грекова. – 2007. No. 2. – С. 51-54.
12. Архипов C. B., Кавалерский Г. М. Плечо: современные хирургические технологии: (Атлас). – 2009. С. – 109-126.
13. Kim S. H., Ha K. I., Park J. H., Kang J. S., Oh S. K., Oh I. Arthroscopic versus mini-open salvage repair of the rotator cu tear: outcome analysis at 2 to 6 years' follow-up // Arthroscopy. – 2003. No19. P. 746-754.
14. Куропаткин Г. В., Щербаков В. Г. Об иммобилизации конечности после оперативного лечения привычного вывиха плеча // Ортопедия травматология и протезирование. – 1991. No8. С. 13-15.
15. Browning D. G., Desai M. M. Rotator cu injuries and treatment // Prim. Care. – 2004. No4. P.807-829.
16. Прудников О. Е. Оперативное лечение повреждений ротаторной манжеты плеча // Ортопедия травматология и протезирование. – 1988. No. 3. – С. 53-58.
17. Chang W. K. Shoulder impingement syndrome //Physical medicine and rehabilitation clinics of North America. – 2004. B. 15. No. 2. P. 493-510.
18. Аскерко Э. А. Лечение частичных повреждений ротаторной манжеты плеча с функциональной полноценностью надостной мышцы // Вестн. Вит. гос. мед. ун-та. – 2006. B.5, No4. С. 79-83.
19. Neer C.S. II Shoulder Reconstruction Philadelphia W В Saunders Company, – 1990. P. 551.
20. Прудников Е. Е., Прудников Д. О., Прудников О. Е. Хирургическое лечение «невосстановимых» разрывов вращающей манжеты плеча // Политравма. – 2007. No. 4. С. 19-26.
21. Dornan G. J. et al. Cost-E ectiveness of Arthroscopic Rotator Cu Repair Versus Reverse Total Shoulder Arthroplasty for the Treatment of Massive Rotator Cu Tears in Patients With Pseudoparalysis and Nonarthritic Shoulders // Arthroscopy: e Journal of Arthroscopic & Related Surgery. – 2017. B. 33. No. 4. P. 716-725.
22. Montgomery T. J., Yerger B., Savoie F. H. Management of rotator cu tears: a comparison of arthroscopic debridement and surgical repair // Journal of shoulder and elbow surgery. – 1994. B. 3. No. 2. P. 70-78.
23. Ono Y. et al. Arthroscopic Repair of Articular Surface Partialickness Rotator Cu Tears: Transtendon Technique versus Repair a er Completion of the Tear– A Meta-Analysis // Advances in Orthopedics. – 2016. С. 117-124.
24. Wolf E. M., Pennington W. T., Agrawal V. Arthroscopic rotator cu repair: 4-to 10-year results // Arthroscopy: e Journal of Arthroscopic & Related Surgery. – 2004. B. 20. No. 1. P. 5-12.
25. Мажди З. и др. Лечение повреждения вращательной манжеты плечевого сустава с использованием артроскопической техники // Вестник Российского университета дружбы народов. Серия: Медицина. – 2010. No. 2. С. 36.
26. Rosa D. et al. Treatment of massive irreparable rotator cu tears through biodegradable subacromial InSpace Balloon // BMC Surgery. – 2013. B. 13. No. 1. P. 43.
27. Woollard J. D. et al. e relationship of preoperative factors to patient-reported outcome in rotator cu repair: a systematic review // Physical erapy Reviews. – 2016. P. 1-13.
28. Virk M. S., Nicholson G. P., Romeo A. A. Irreparable Rotator Cu Tears Without Arthritis Treated With Reverse Total Shoulder Arthroplasty // e Open Orthopaedics Journal. – 2016. B. 10. No. 1. С. 296-308.
29. Литвинов И. И., Ключевский В. В., Рыжкин А. А. Внутренний остеосинтез закрытых диафизарных переломов плечевой кости // Политравма. – 2012. No. 2. С. 23-27.
30. Повелихин А. К, Абжалилов Р. А., Повелихин А. А. Консервативная реабилитация больных с нестабильностью плечевого сустава // Коленный и плечевой сустав XXI век: материалы зимнего Всероссийский симпозиум. Москва – 2000. С.166-167.
31. Clare D. J. et al. Current concepts reviewshoulder arthrodesis // J. Bone Joint Surg. – 2001. Vol.83-A, No4. P. 593-600.
32. Gazielly D. F., Montagnon C., Gleyze P. Functional and anatomical results a er rotator cu repair // Clin. Orthop. 1994. No304. P. 4353.
35. Mall N. A. et al. Symptomatic progression of asymptomatic rotator cu tears // J Bone Joint Surg Am. – 2010. Т. 92. No. 16. С. 2623-2633.
SURGICAL TREATMENT OF INJURIES OF THE ROTATOR CUFF OF THE SHOULDER JOINT
K. A. EGIAZARYAN, G. D. LAZISHVILI, M. A. DANILOV, D. I. OTVETCHIKOVA
The Russian national research medical university named after N.I. Pirogov, Moscow
Information about authors:
Damages of the rotator cu are the most common and most severe in the diagnosis of pathology of the tendon-muscular apparatus of the shoulder. An analysis of published data on the diagnosis, methods of examination, tactics of surgical treatment depending on the severity of identi ed pathology of the rotator cu tendons of the shoulder.
Key words: shoulder joint, rotator cu .
Читайте также:
- Лапаротомия по Пфаннеанштилю. Вскрытие брюшной полости по методу Черни.
- Первичная лимфома неба. Подострый сиаладенит. Некротизирующая сиалометаплазия.
- Поздняя кожная порфирия. Диагностика и лечение
- Лечение диабетической катаракты. Экстракция катаракты у больных сахарным диабетом
- Гормональная контрацепция - современные аспекты
