Окклюзии бифуркации аорты. Клиника окклюзий бифуркации аорты
Добавил пользователь Alex Обновлено: 29.01.2026
Синдром Лериша — это окклюзи-рующее поражение бифуркации аорты, в большинстве случаев ате-росклеротического генеза, характеризующееся определенным сим-птомокомплексом.
Окклюзию терминального сегмента аорты неоднократно наблюдали анатомы в течение последних двух столетий. Первое описание этого заболевания относится к XIX в., когда в 1814 г. Graham привел наблюдение окклюзии бифуркации аорты. Первое подробное описание клинической картины было представлено в 1923 г. R.Leriche, который детально проанализировал серию наблюдений за больными молодого возраста. R.Leriche назвал это заболевание aortitis terminalis. Им было выделено 5 клинических признаков:
диффузная мышечная атрофия нижних конечностей;
выраженная утомляемость ног;
нестабильная и неполная эрекция;
отсутствие трофических расстройств;
бледность голеней и стоп, не исчезающая даже в вертикальном положении больного.
В 1943 г. по предложению Morel симптомокомплекс, описанный R.Leriche, стали называть его именем. Разработка методов транслюмбаль-ной аортографии открыла возможность точной прижизненной диагностики этого заболевания [Dos Santos R. et al., 1925]. Началом хирургического лечения этого заболевания явилась операция закрытой тромбин-тимэктомии, выполненной в 1946 г. Cid Dos Santos. Ему удалось восстановить просвет окклюзированной аорты и подвздошных артерий путем проведения специальных металлических петель через просвет бедренной артерии и тромбинтимэктомии.
Однако вскоре выяснилось, что частота ретромбозов в ближайшие и отдаленные сроки после этого вмешательства велика, поэтому на смену тромбинтимэктомии пришла операция протезирования аорты впервые осуществленная Qudot в 1950 г. с использованием гомотрансплантата. С появлением в 1952 г. синтетических протезов операции протезирования и шунтирования практически полностью вытеснили тромбинтимэктомию при лечении окклюзии терминального отдела аорты и подвздошных артерий.
Первая успешная операция аорто-бедренного шунтирования синтетическим протезом была выполнена De Bakey в 1953 г. В нашей стране первая успешная резекция брюшной аорты при синдроме Лериша произведена В.С.Савельевым в 1960 г.
Этиология. Истинная частота синдрома Лериша неизвестна. Felson сообщает, что закупорка бифуркации брюшной аорты встречается на вскрытии в 1,14 % случаев. По-видимому, частота этого заболевания еще выше, о чем свидетельствует увеличение числа хирургических и рентген-эндоваскулярных вмешательств при синдроме Лериша в США и Западной Европе.
По этиологии поражения окклюзии брюшной аорты делятся на приобретенные (атеросклероз, неспецифический аортоартериит, тромбан-гиит) и врожденные (гипоплазия, аплазия, фиброзно-мышечная дис-плазия). Атеросклероз является основной причиной развития синдрома Лериша. По данным литературы, от 88 до 94 % окклюзирующих поражений бифуркации аорты обусловлены атеросклерозом [Шалимов А.А., Дрюк Н.Ф., 1978; Покровский А.В., 1979; Vollmar, 1975].
Неспецифический аортоартериит (НАА) занимает второе место по час-
Рис. 6.10. Типы окклюзии
а — высокая; б — средняя; в —
тоте поражения брюшной аорты — около 5 % (см. "Неспецифический аортоартериит").
Постэмболические окклюзии бифуркации брюшной аорты, возникающие при поражении левых отделов сердца (митральный стеноз, постинфарктная аневризма левого желудочка, протезирование митрального клапана) или при мерцательной аритмии, составляют около 1 %. Травматический тромбоз также наблюдается у 1 % больных при переломах костей таза, опухолях и фиброзе забрюшин-ного пространства.
Чрезвычайно редко поражение брюшной аорты встречается при об-литерирующем тромбангиите, а также при врожденных гипоплазии и аплазии. В литературе описаны случаи поражения подвздошных артерий фиброзно-мышечной дисплазией.
По виду поражения различают окклюзии, т.е. полную непроходимость аорты и стенотические поражения. А.В.Покровский выделяет следующие типы окклюзии брюшной аорты в зависимости от их локализации (рис. 6.10):
низкая окклюзия (окклюзия бифуркации брюшной аорты дисталь-нее нижней брыжеечной артерии);
средняя окклюзия (окклюзия аорты проксимальнее нижней брыжеечной артерии);
высокая окклюзия (тотчас ниже уровня почечных артерий или в пределах 2 см дистальнее).
Различают стенотические поражения брюшной аорты с односторонним поражением подвздошных артерий и поражение бифуркации аорты и обеих подвздошных артерий. Последний вариант является типичным синдромом Лериша. В повседневной практике под названием "синдром Лериша" подразумевают окклюзию или стеноз терминального отдела аорты либо обеих подвздошных артерий с клинической картиной хронической ишемии конечностей. Отмечено, что двусторонние поражения подвздошных артерий наблюдаются чаще — почти у 70 % больных [Шалимов А.А., Дрюк Н.Ф., 1979]. Более чем у половины пациентов с окклюзией аортоподвздошного сегмента отмечается также обл итерирующее поражение бедренно-подколенного сегмента [Spiro, Cotton, 1970]. Большинство клиницистов указывают, что более чем 60 % больных с синдромом Лериша имеют мультифо-кальные поражения с локализацией атеросклероза в брахиоцефальных, коронарных или почечных артериях.
Обычно возраст больных синдромом Лериша колеблется от 40 до 60 лет, в среднем 50 лет; в 10—15 % случаев заболевание возникает в возрасте до 40 лет, в 20—30 % — после 60 лет. Соотношение мужчин и женщин, по данным различных авторов, — от 10:1 до 30:1 [Покровский А.В., Зотиков А.Е., 1996; De Bakey, Noon, 1975].
Патологическая анатомия. Поражение атеросклерозом наиболее выражено в области бифуркации аорты и подвздошных артерий. Патологические изменения в аортоподвздош-ном сегменте обычно имеют типичную картину: атеросклеротическая бляшка чаще локализуется по задней стенке аорты и подвздошных артерий, иногда в виде широкой ленты. Поражение подвздошных артерий наиболее выражено в месте отхожде-ния внутренней подвздошной артерии. Часто процесс начинается в этой области. Морфологические изменения в действительности всегда более выражены, чем это видно на ан-гиограммах. Для атеросклероза данной локализации характерны частый кальциноз и пристеночный тромбоз. Пласты фибрина располагаются по всей окружности аорты.
У больных неспецифическим аор-тоартериитом с поражением бифуркации аорты, как правило, вокруг аорты имеется выраженный перипроцесс с резким утолщением всей стенки аорты, особенно медии и адвентиции.
У больных облитерирующим тром-бангиитом (см. раздел "Облитерирую-щий тромбангиит") процесс чаще локализуется в наружной подвздошной артерии. Макроскопически определяется уменьшение диаметра артерии с утолщением ее стенок вплоть до облитерации.
Патологическая физиология. Изменения характера кровообращения у больных с синдромом Лериша, как правило, наступают при стенозе 60— 70 %. При менее выраженном стенозе гемодинамически значимых нарушений не возникает и заболевание может протекать асимптомно. При дальнейшем прогрессировании сте-нотического процесса линейная скорость кровотока сначала растет, а затем постепенно падает, что приводит к развитию окклюзии сосуда. Компенсация кровообращения происходит за счет коллатерального кровотока, который осуществляется несколькими путями:
системой поясничных артерий и их анастомозов с надчревной артерией, огибающей и другими ветвями наружной подвздошной артерии;
анастомозами между подвздошными и бедренными артериями (ветви внутренней подвздошной артерии, ягодичные, запирательные артерии, ветви глубокой артерии бедра);
системой нижней брыжеечной артерии, которая анастомозирует с нижней прямокишечной артерией из системы внутренней подвздошной артерии и далее через ее анастомозы в глубокую артерию бедра;
системой верхней брыжеечной артерии. Компенсация кровотока происходит из верхней брыжеечной артерии через дугу Риолана в нижнюю брыжеечную артерию и через нее — в верхнюю прямокишечную артерию. Этот путь коллатерального кровообращения может вызывать обкрадывание системы верхней брыжеечной артерии;
при односторонних окклюзиях коллатеральное кровообращение может осуществляться за счет анастомозов между обеими внутренними подвздошными артериями;
анастомозами между подключичными и бедренными артериями (верхних и нижних надчревных артерий, внутренних грудных).
Особенности коллатерального кровообращения зависят от локализации окклюзии. При высокой окклюзии аорты, особенно у больных неспецифическим аортоартериитом, компенсаторную нагрузку несут анастомозы между подключичными и бедренными артериями. Важную роль играет также дуга Риолана, связывающая верхнюю и нижнюю брыжеечные артерии.
При средней окклюзии аорты дополнительно начинает функционировать система поясничных артерий, которая практически выключена из коллатерального кровообращения у больных при высокой окклюзии аорты.
При низкой окклюзии аорты компенсаторную нагрузку несет проходимая нижняя брыжеечная артерия, которая может значительно увеличиваться в диаметре. За счет обкрадывания системы нижней брыжеечной артерии может страдать кровообращение висцеральных органов.
Артериальная гипертензия способствует лучшей компенсации кровообращения. Имеют значение также темп прогрессирования окклюзирую-щего процесса (чем он медленнее, тем лучше развитие коллатералей) и этиология заболевания. При неспецифическом аортоартериите развитие коллатерального кровообращения всегда лучше, чем у больных атеросклерозом. Это объясняется более молодым возрастом пациентов и медленным развитием воспалительного процесса в стенке аорты.
Клиническая картина синдрома Ле-риша. Клинические проявления сте-нозирующих поражений брюшной аорты зависят от локализации, протяженности поражения, развития коллатерального кровотока, длительности заболевания, состояния дисталь-ного артериального русла. Декомпенсация кровообращения с укорочением дистанции безболевой ходьбы наблюдается в различные сроки от начала заболевания и может быть обусловлена прогрессированием атеросклероза, эмболизацией в дисталь-ное русло, тромбозом коллатеральных путей оттока.
Клиническая картина зависит от степени ишемических расстройств. В начальной стадии заболевания больные жалуются на зябкость, чувство похолодания, парестезии, бледность кожных покровов нижних конечностей. Появление недостаточности кровообращения при ходьбе свидетельствует о гемодинамически значимых поражениях артерий. В этой стадии жалобы в первую очередь сводятся к болям в икроножных мышцах при ходьбе. Больной вынужден останавливаться, чтобы компенсировать в покое ишемию мышц.
Этот симптом получил название симптома перемежающейся хромоты и имеет исключительную важность для оценки степени недостаточности кровообращения конечностей. Симптом впервые был описан французским студентом-ветеринаром G.Boley (1831) у лошади с повреждением бедренной артерии, вынужденной при беге переходить на медленную ходьбу и начинающей при этом хромать. Симптом перемежающейся хромоты лежит в основе классификации степеней хронической ишемии конечностей. В настоящее время наиболее распространена классификация Фон-тена—Покровского (1979):
а при I степени ишемии нижних конечностей симптомы перемежающейся хромоты появляются только при прохождении расстояния больше 1 км;
а при II степени боль появляется при ходьбе на меньшее расстояние. Расстояние 200 м принято за условный критерий. Если больной может без болей обычным шагом (скорость около 3 км/ч) пройти больше 200 м, то это определяют как ПА степень ишемии. Возникновение боли при ходьбе менее чем через 200 м соответствует ПБ степени ишемии конечности;
а при III степени ишемии появляется боль в покое или перемежающаяся хромота при ходьбе меньше чем на 25 м;
а для IV степени ишемии характерно появление язвенно-некротических изменений тканей.
При окклюзии аорты ишемичес-кая боль и перемежающаяся хромота возникают преимущественно в ягодичных мышцах, в пояснице и мышцах бедра (чаще задней и латеральной поверхности). Эта так называемая высокая перемежающаяся хромота. В ранней стадии этот вид перемежающейся хромоты сводится к болезненным ощущениям в виде потягивания в области ягодиц и по задней поверхности бедер. Часто эти боли трактуются как проявление пояснич-
но-крестцового радикулита или воспаления седалищного нерва.
У некоторых больных наблюдаются симптомы ишемии мышц тазового дна — так называемая перемежающаяся хромота сфинктера (больные не могут удерживать газы и пр.).
Иногда больные жалуются на боль в животе при быстрой ходьбе, подъеме на лестницу или в гору. В покое боль исчезает. Ее возникновение связано с ишемией кишечника вследствие перетока крови из брыжеечных сосудов в бассейн нижних конечностей через внутреннюю подвздошную артерию (синдром обкрадывания ме-зентериального кровообращения).
Вторым классическим симптомом окклюзирующего поражения брюшной аорты является импотенция, обусловленная непроходимостью ветвей внутренней подвздошной артерии. При окклюзии аорты этот симптом выявлен у 53,7 % больных [Покровский А.В., 1979]. Однако окклюзия внутренних подвздошных артерий наблюдается редко, поэтому в генезе импотенции наряду с ишемией органов таза важную роль играет хроническая артериальная недостаточность спинного мозга. По данным Vollmar (1971), импотенция встречается лишь у 20 % больных с синдромом Лериша.
При осмотре больных у 85 % из них отмечается гипотрофичность мышц нижних конечностей [Покровский А.В., 1974]. У половины больных изменена окраска кожных покровов, особенно в области стопы (цианоз, а при IV степени ишемии — отек и гиперемия).
Признаки тяжелой ишемии в виде болей покоя и трофических изменений обусловлены развитием дополнительных окклюзии или распространением поражения на "критические" зоны магистральных артерий, т.е. в места отхождения крупных коллатеральных ветвей — внутренней подвздошной артерии, глубокой бедренной артерии и др.
Относительно редко заболевание
начинается остро, что обусловлено тромбозом стенозированной крупной магистральной артерии и выраженным атеросклерозом. Прогресси-рование атеросклероза связано с ли-пидными нарушениями, курением, артериальной гипертензией, сахарным диабетом.
Диагноз хронических окклюзии бифуркации аорты не представляет особых затруднений. Более чем у 90 % больных диагноз может быть поставлен на основании осмотра и физи-кального обследования. При пальпации отмечается отсутствие или ослабление пульсации артерии под паховой складкой и на всех сегментах конечности. При аускультации в большинстве случаев выслушивается систолический шум над брюшной аортой, подвздошными и(или) бедренными артериями. Шум чаще выслушивается над стенозированной артерией, при окклюзии шум может отсутствовать.
При поражении брюшной аорты АД на нижних конечностях пальпа-торно может не определяться. Наиболее простыми и показательными являются ультразвуковые методы исследования. Ультразвуковая доппле-рография позволяет установить характер кровотока (магистральный, магистрально-измененный или коллатеральный) и определить лоды-жечно-плечевой индекс (ЛПИ) — отношение систолического давления на лодыжке к давлению на плече. На основании ЛПИ судят о степени нарушения кровообращения в конечности. В норме его величина составляет около 1,1. При ИБ степени ишемии ЛПИ падает ниже 0,7, при III степени — ниже 0,5, при IV степени — ниже 0,3.
Внедрение в клиническую практику дуплексного сканирования (ДС) (см. "Ультразвуковые методы диагностики") позволило у ряда больных отказаться от проведения ангиографи-ческого исследования. Так, ДС с высокой точностью оценивает степень и характер стенотического процесса.
Указанных выше исследований достаточно для постановки диагноза. При решении вопроса об операции используют рентгеноконтрастное исследование. Показания к его проведению тождественны тем, которые используются при хирургическом лечении. Больным, которым не планируется оперативное вмешательство, ангиографическое исследование не проводят. Аортография выполняется по Сельдингеру (через непораженную бедренную или подмышечную артерию) или путем высокой транслюм-бальной пункции. Аортография позволяет оценить состояние дистально-го артериального и коллатериального русла, определить точную локализацию и протяженность окклюзирую-щего процесса. При выполнении аортографии брюшного отдела целесообразно делать снимки с захватом почечных артерий, поскольку почти у 1/3 пациентов с окклюзией терминального отдела аорты имеется артериальная гипертензия, которая может быть обусловлена стенозом почечных артерий. С этой же целью может использоваться МРА или электроннолучевая ангиография.
Окклюзии бифуркации аорты. Клиника окклюзий бифуркации аорты
Окклюзии бифуркации аорты. Клиника окклюзий бифуркации аорты
Впервые клиническую картину окклюзии терминального отдела брюшной аорты описал в 1923 г. Лсриш, поэтому симптомокомплекс закупорки бифуркации аорты и получил название синдрома Лериша. Атеросклеротические окклюзии бифуркации аорты наблюдаются преимущественно у мужчин. Они нстречаются чаще в возрасте 40—60 лет, т. е. в наиболее зрелом и активном периоде жизни человека. Обычно заболевание прогрессирует медленно, в течение нескольких лет. Однако недостаточность кровообращения нижних конечностей прн окклюзионных поражениях бифуркации аорты в некоторых случаях может развиваться и не столь медленно. Это происходит в тех случаях, когда на фоне имеющегося критического стеноза нозникает острый тромбоз сосуда.
У отдельных больных острая закупорка бифуркации аорты может быть первым проявлением облитерирующего заболевания, протекавшего до этого практически бессимптомно.
Клиника окклюзии брюшной аорты и подвздошных артерий зависит от ишемии нижележащих но отношению к месту закупорки отделов тела. Ведущими симптомами служат проявления ишемии нижних конечностей. В стадии закупорки аорты и подвздошных артерий начальные симптомы облитерирующих заболеваний артериальных магистралей (легкая утомляемость, парестезии, ощущения похолодания стон) обычно отступают уже на второй план. Ведущим симптомом становится перемежающаяся хромота, представляющая собой наиболее патогиомоничное проявление хронической ишемии конечностей. Этот симптом становится особенно тревожным, когда перемежающаяся хромота достигает крайнего выражения н проявляется у больных уже через 20— 50 м ходьбы. Помимо того что в подобной ситуации больной человек практически становится инвалидом, в этой стадии нарушения кровообращения возникает реальная угроза появления грубых трофических нарушений вплоть до развития гангрены.
Боль и мышечная слабость при закупорке аорты и подвздошных артерий не только локализуются в стопах н голенях, но и распространяются иа бедра, ягодицы и поясничную область. Одно из серьезных проявлений окклюзии брюшной аорты и повздошиых артерии — импотенция. Она обусловлена недостаточностью кровообращения полового члена, что затрудняет кровенаполнение кавернозных тел, особенно во время эрекции. Некоторые больные из-за слабости эрекции не могут совершить половой акт. У большинства больных импотенция развивается постепенно. Исключение могут составлять больные, которые перенесли эпизод острого тромбоза с быстрым развитием ишемии нижних конечностей. У них снижение половой потенцин наступает относительно внезапно и по времени соответствует возникновению острого тромбоза ранее уже стснозированных аорты и подвздошных артерий. Импотенция чрезвычайно болезненно отражается на личности больных. Особенно тяжело они переживают полную импотенцию; она становится для них не только личной, но и семейной трагедией.
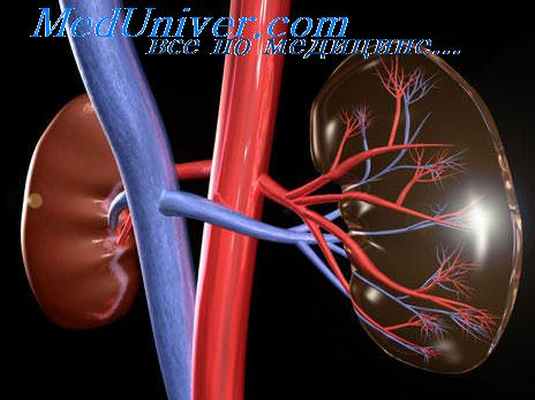
Для диагностики окклюзии брюшной аорты и подвздошных артерий чрезвычайно характерным симптомом является отсутствие пульсации на бедренных артериях и артериях более дистальных отделов конечностей. Обычно не удается определить пульс и на тыльных артериях полового члена, что свидетельствует о вероятности половой слабости. Окраска кожных покровов нижних конечностей при закупорке бифуркации аорты своеобразна: она напоминает цвет слоновой кожи (Лериш). Волосяной покров обычно отсутствует не только на всей голени, но и на дистальной части бедра. Во время аускультацин при резком стенозе брюшной аорты и подвздошных артерий в области бифуркации аорты выслушивается отчетливый систолический шум. Он вызван сужением сосуда, и максимум его обычно соответствует локализации окклюзии.
Необходимый объем информации о нарушении регионарного кровообращения и степени ишемии конечности можно получить с помощью инструментально-функциональных методов исследования: осциллографии (осциллограммы при синдроме Лериша обычно представляют собой прямые линии), продольной сегментарной реографии (резкое снижение амплитуды волн и их деформация), термометрии (снижение температуры п дистальиых отделах конечности на 2—3°С), капилляроскопии (синдром запустевания капилляров).
Большое значение имеет ангиографическое исследование с контрастированием сосудов. Обычно используют поясничную аортографию по методу Дос-Сантоса. Ее проводят следующим образом. Больного укладывают на живот на стол рентгеновского аппарата. Специальную иглу диаметром 1.8—2 мм под местной анестезией вкалывают на уровне I поясничного позвонка, на расстоянии 7—8 см от средней линии и проводят косо вверх. При медленном продвижении иглы удастся ощутить пульсацию аорты. О правильном попадании в просвет аорты свидетельствует появление из иглы пульсирующей струн крови. После этого в аорту вводят контрастное вещество и производят рентгеновские снимки. По аортограмме можно определить локализацию и протяженность окклюзии, составить представление о степени развития коллатерального кровообращения и судить о состоянии магистральных артерий нижних конечностей вплоть до голеней и стоп. В аорте наиболее часто поражается ее бифуркация. Реже верхняя граница закупорки достигает уровня отхождения нижней брыжеечной артерии.
Иногда окклюзнонный процесс распространяется даже до устьев почечных артерий. Это так называемые высокие, или инфраренальные, окклюзии брюшной аорты.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Окклюзия ветвей брюшной аорты
Различные ветви аорты могут быть окклюзированы вследствие атеросклероза, фибромышечной дисплазии или других причин, вызывая симптомы и клинические проявления ишемии или инфаркта. Диагностируется данное заболевание с помощью визуализирующих методов исследования. Лечение включает в себя эмболэктомию, ангиопластику, иногда шунтирование.
Может возникнуть окклюзия ветвей брюшной аорты
Острая: в результате эмболии, тромбоза артерии или диссекции
Хроническая: в результате атеросклероза Атеросклероз Атеросклероз характеризуется образованием неоднородных бляшек (атером) в интиме средних и крупных артерий; бляшки содержат липиды, воспалительные клетки, гладкомышечные клетки и соединительную. Прочитайте дополнительные сведения или внешнего сжатия патологическими образованиями
Наиболее часто окклюзия локализуется:
В верхней брыжеечной артерии
По неустановленным причинам хроническая окклюзия чревного ствола чаще встречается у женщин.
Симптоматика окклюзии ветвей брюшной аорты
Клиническая манифестация (например боль, органная недостаточность, некроз) возникает в результате ишемии или инфаркта и варьирует в зависимости от вовлеченной артерии и тяжести состояния.
Острая мезентериальная ишемия Острая ишемия брыжейки Острая ишемия брыжейки отражает нарушение кровотока в сосудах кишечника вследствие эмболии, тромбоза или недостаточного притока крови. Ишемия сопровождается выбросом медиаторов, воспалением. Прочитайте дополнительные сведенияОстрая эмболия почечной артерии Острая окклюзия почечной артерии Стеноз почечных артерий – это уменьшение кровотока в одной или обеих главных почечных артериях и их ветвях. Окклюзия почечной артерии – это полная блокада кровотока по одной или обеим почечным. Прочитайте дополнительные сведения , а также к другим осложнениям с почечной дисфункцией или недостаточностью.
Острая окклюзия бифуркации аорты или ее ветвей может быть причиной появления внезапного болевого синдрома в покое, бледности кожных покровов и слизистых оболочек, паралича, отсутствия периферического пульса и похолодания конечностей (см. Острая окклюзия периферических артерий Острая окклюзия периферических артерий Острая окклюзия периферической артерии может произойти вследствие тромбоза, эмболии, расслоения аорты или острого компартмент-синдрома. Острая окклюзия периферических артерий может возникать. Прочитайте дополнительные сведенияДиагностика окклюзии ветвей брюшной аорты
Для подтверждения диагноза используется дуплексное ультразвуковое исследование, КТ-ангиография, магнитно-резонансная ангиография или традиционная ангиография.
Лечение окклюзии ветвей брюшной аорты
При острой окклюзии проводится эмболэктомия или чрескожная транслюминарная ангиопластика
При хронической тяжелой форме окклюзии показано хирургическое вмешательство или ангиопластика
Острая окклюзия требует немедленного хирургического вмешательства, проведения эмбол-эктомии или чрескожной транслюминальной ангиопластики (ЧТА) со стентированием или без. В том случае, если эмболэктомия или ЧТА не увенчались успехом, может понадобиться лапаротомия с обводным сосудистым шунтом и резекцией кишечника.
При наличии хронической окклюзии с клиническими проявлениями обсуждается хирургическое лечение или ангиопластика. В этом случае могут помочь модификация факторов риска и прием антритромбоцитарных препаратов.
Острая окклюзия брыжеечной артерии (например, верхней брыжеечной артерии) ассоциирована с высокой смертностью и требует немедленной реваскуляризации. Если в течение 4–6 часов не восстановлено кровоснабжение кишечника, прогноз неблагоприятный.
При хронической окклюзии верхней брыжеечной артерии и чревного ствола соблюдение диеты может временно уменьшить клинические проявления. При выраженных клинических проявлениях показано выполнение хирургической реваскуляризации висцеральных артерий дистальнее места окклюзии. Долгосрочный прогноз проходимости шунтов превышает 90%. У некоторых пациентов (особенно в старшей возрастной группе, где имеется высокий риск интраоперационных осложнений) наиболее успешной считается реваскуляризация методом ЧТА со стентированием или без. В послеоперационном периоде происходит быстрое исчезновение симтоматики и восстановление веса пациента.
Острая оклюзия почечной артерии требует эмболэктомии, иногда выполняется ЧТА. При хронической окклюзии первым этапом назначается адекватная гипотензивная терапия Препараты для лечения АГ Ряд классов препаратов являются эффективными для первоначального и последующего лечения гипертензии: Адренергические модификаторы Ингибиторы ангиотензинпревращающего фермента (АПФ) Блокаторы. Прочитайте дополнительные сведения . В случаях невозможности коррекции артериального давления гипотензивными препаратами или при ухудшении функции почек, выполняют ЧТА со стентированием; если ее выполнение невозможно, для восстановления кровотока проводят эндартерэктомию или шунтирование.
Окклюзия бифуркации аорты требует экстренной эмболэктомии, которая обычно выполняется через бедренную артерию. Если хроническая окклюзия бифуркации аорты вызывает перемежающую хромоту, то выполняют аортоподвздошное или аортобедренное шунтирование в обход места окклюзии. ЧТА является альтернативным методом лечения у данной категории пациентов.
Основные положения
Окклюзия брюшной аорты может быть острой или хронической.
Симптомы варьируют в зависимости от тяжести окклюзии и типа пораженной артерии.
Диагноз окклюзии ветвей брюшной аорты основан на анамнезе и данных объективного обследования и подтверждается с помощью методов визуализации.
Острую окклюзию необходимо лечить как неотложное хирургическое состояние путем эмболэктомии, чрескожной транслюминальной ангиопластики или шунтирования. Лечение хронической окклюзии осуществляется с помощью лекарств и изменения образа жизни, в тяжелых случаях применяется хирургическое вмешательство или ангиопластика.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Синдром Лериша
Аорта - самая крупная артерия нашего тела, примерно на уровне пупка, разделяется на подвздошные артерии. Подвздошные артерии проходят через малый таз в ноги и разделяются на множество артерии. У пациентов с заболеваниями артерий нижних конечностей, препятствующие кровотоку атеросклеротические бляшки обычно образуются в инфраренальном отделе аорты и подвздошных артериях. Подобные состояния называют аорто - подвздошными окклюзионными (облитерирующими) заболеваниями.
Причины аорто-подвздошных окклюзионных заболеваний
Атеросклероз является наиболее распространенной причиной формирования окклюзионных атеросклеротических бляшек в брюшном отделе аорты и подвздошных артерий. Основными факторами риска, которые приводят к возникновению атеросклеротических бляшек, в аорто-подвздошном сегменте, являются: курение, гиперхолестеринемия и сахарный диабет.
Кроме того, причиной аорто-подвздошных окклюзионных заболеваний может быть болезнь Такаясу (неспецифический артериит), который может привести к обструкции брюшной аорты и ее ветвей. Этиология болезни Такаясу до настоящего времени не известна.
Атеросклероз является чрезвычайно сложным дегенеративным заболеванием. Сегодня ученые не знают основную причину возникновения атеросклероза, однако, известны многие составляющие, которые способствуют развитию атеросклеротических поражений. Одна из наиболее популярных теорий утверждает, что атеросклероз возникает как ответ на травму артериальной стенки. Факторы, которые, как известно, способствуют травме артериальной стенки, включают в себя механические факторы, такие как гипертония и низкая эластичность стенки, а также химические факторы, таких как никотин, гиперлипидемия, гипергликемия, и гомоцистеин.
Накопление липидов начинается в гладкомышечных клетках сосудистой стенки и макрофагах в результате воспалительной реакции на травму. Отложения липидов состоят из различных композиций: холестерина, эфиров холестерина и триглицеридов. Некоторые атеросклеротические бляшки являются нестабильными, что приводит к образованию на их поверхности микротрещин. Циркулирующие тромбоциты оседают на микротрещинах и связываются с внутренними элементами бляшки. Тромбоциты связываться с фибрином посредством активации гликопротеина (GP) IIb / IIIa рецепторов тромбоцитов, и свежий кровяной сгусток формируется в области микротрещины. Подобные нестабильные атеросклеротические бляшки во многих случаях приводят к эмболии и / или распространению сгустка, который в конечном итоге может закрыть просвет артерии.
Если атеросклеротическая бляшка увеличивается в размере настолько, что перекрывает более 50% от просвета артерии, объем кровотока к нижней конечности значительно уменьшается. В состоянии покоя потребность нижних конечностей в кислороде достаточно невелика, поэтому даже при умеренных проксимальных стенозах, у пациентов может не быть никаких симптомов. В то же время во время физической нагрузки потребность тканей в кислороде возрастает и у пациентов со значимыми стенозами появляются симптомы заболевания, основным из которых является перемежающая хромота. В более запущенных случаях, происходит критическая ишемия тканей, и нейропатической боли возникают даже в состоянии покоя.
Синдром Лериша - одно из наиболее частых окклюзирующих аорто-подвздошных заболеваний артериальной системы, которое проявляется триадой симптомов:
1. Перемежающая хромота
2. Отсутствие пульсации на артериях нижних конечностей
3. Эректильная дисфункция (импотенция)
Синдром Лериша назван в честь хирурга, который впервые описал эту триаду симптомов в 1923 году. Синдром Лериша возникает при выраженном стенозе или полной окклюзии инфраренального отдела аорты обычно в результате тяжелого атеросклероза.
Синдрома Лериша может развиться в результате таких заболеваний как:
— врожденная гипоплазия или аплазия аорты;
Чаще синдром Лериша встречается при облитерирующем атеросклерозе (94%), облитерирующем эндартериите и неспецифическом аортоартериите.
Окклюзирующие поражения аорты и подвздошных артерий делят на стеноз и окклюзию. Причем могут наблюдаться не, только стеноз или окклюзия, но и их различная комбинация: стеноз брюшной аорты с односторонней окклюзией подвздошной артерии, стеноз бифуркации и обеих подвздошных артерий. Кроме того, при окклюзирующем поражении аорто-подвздошного сегмента следует оценивать состояние внутренних подвздошных, бедренных и берцовых артерий. Сочетанное поражение бедренно-подколенного сегмента встречается более чем у половины пациентов с синдромом Лериша.
Клинические проявления при синдроме Лериша зависят от степени стеноза и появляются уже при сужении артерий на 6О-7О%.
Основные симптомы синдрома Лериша
1. Боль в нижних конечностях, обусловленная хронической ишемией. При окклюзии аорты возникает, так называемая, высокая перемежающаяся хромота, которая проявляется болями в области ягодиц, пояснице и мышцах бедра. В зависимости от степени недостаточности артериального кровоснабжения условно выделяют четыре стадии ишемии (нарушения кровообращения).
Первая стадия (функциональной компенсации)
Пациенты отмечают зябкость, судороги и парестезии (ощущение покалывания, онемения, ползания мурашек) в ногах, в некоторых случаях повышенную утомляемость. При прохождении дистанции 500-1000 метров со скоростью 4-5 км/ч у пациентов возникает, так называемая «перемежающаяся хромота». Под этим термином подразумевается появление у больного болей в икроножных мышцах, которые заставляют его останавливаться для их исчезновения.
Вторая стадия (субкомпенсации)
При второй стадии перемежающаяся хромота возникает при прохождении дистанции в 200-250 метров. Кожа на стопах и голенях становится менее эластичной, сухой, шелушащейся. Нарушается рост волос на пораженной конечности, волосы выпадают, могут появиться участки облысения. В связи с нарушением кровообращения нарушается и рост ногтей, повышается ломкость, изменяется их цвет, становясь матовым, тусклым или бурым. На этой стадии начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц стопы.
Третья стадия (декомпенсации)
На третьей стадии боли в конечности возникают в покое, ходьба становится возможной лишь на расстоянии 25-50 м. Характерно изменение окраски кожи в зависимости от положения пораженной конечности. Возвышенное положение конечности сопровождается ее побледнением, а опускание - покраснением кожи. При этом кожа истончается и становится легкоранимой. Незначительные травмы вследствие царапин, мозолей и ушибов приводят к образованию трещин и поверхностных язв. На этой стадии прогрессирует атрофия мышц голени и стопы.
Четвертая стадия (деструктивных изменений)
Болезненность в стопе и пальцах становятся постоянными и невыносимыми. Характерны плохо заживающие язвы, которые обычно располагаются в дистальных отделах конечностей (стопе, пальцах). Края и дно этих язв покрыты грязно-серым налетом, вокруг язв имеется воспалительная инфильтрация (покраснение). Нарастает отек стопы и голени пораженной конечности, что в конечном итоге при отсутствии медицинской помощи приводит к гангрене.
2. Вторым симптом характерным для синдрома Лериша, как уже указывалось выше, является импотенция, которая обусловлена не только ишемией тазовых органов, но и спинного мозга. Некоторые пациенты могут испытывать боль в животе сжимающего характера, возникающие при ходьбе.
3. И третий основной симптом при синдроме Лериша отсутствие пульса на бедренных артериях или его ослабление. В последнем случае врач выслушивает характерный систолический шум.
Стеноз (окклюзия) сонной артерии
Cтеноз сонных артерий - это сужение просвета сосудов, которые отвечают за кровоснабжение головного мозга. Патология опасна тем, что длительное время может не проявляться симптомами, однако имеет опасные осложнения.
При проведении диагностики и лечения необходимо установить локализацию повреждения, степень стеноза и его причины. Поэтому пациентам назначается широкая диагностическая программа, а также и методы лечения - на сегодня они разнообразны и эффективно устраняют проблему.
Чаще всего заболевание задевает внечерепные сосуды, однако патология интракраниальных артерий также встречается. Это состояние является причиной половины клинических случаев ишемии мозгового вещества и около 30% инсультов. Различают полную и неполную обтурацию (закупорку) сосудистого просвета, которые приводят к нарушению кровоснабжения.
В норме общие сонные артерии отходят: левая от дуги аорты, а правая - от плечеголовного ствола. Они направляются вертикально и располагаются по обе стороны от шейного отдела позвоночника. Далее происходит деление на наружную и внутреннюю сонную артерию. Ветви артерий кровоснабжают внутричерепные отделы, части лица, органы головы и шеи.
Почему развивается стеноз сонных артерий?
Заболевание не имеет единственной причины. Чаще всего, это совокупность факторов риска. При их длительном действии, достаточной интенсивности и склонности организма развивается болезнь. Это осложняет ситуацию, так как нет единственного фактора, который нужно устранить, чтобы скорректировать ситуацию. Нередко бывают ситуации, когда на организм действует несколько причин, по которым развивается патология. Рассмотрим возможные причины.
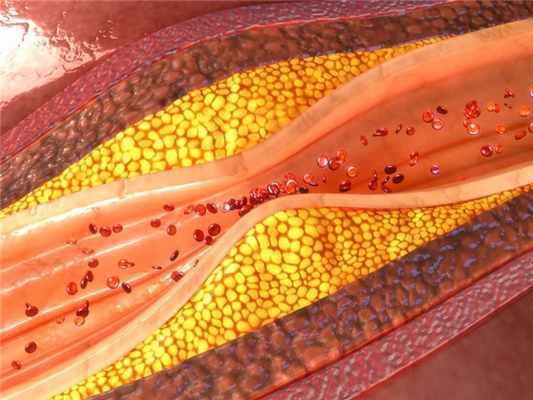
В первую очередь стоит обратить внимание на атеросклероз. Это наиболее распространенное состояние, которое приводит к стенозу артерий и может спровоцировать полное прерывание кровотока. Атеросклероз - это нарушение жирового обмена, при котором в крови повышается количество холестерина и насыщенных жирных кислот, что приводит к формированию бляшки на стенке сосуда, постепенно, она становится все больше, и препятствует нормальным реологическим свойствам крови - её ток замедляется. Чем больше становится жировое скопление, тем больше элементов крови накапливается на ней, увеличивая в размерах. Из тромбоцитов и эритроцитов, которые адгезируются к месту повреждения стенки, формируется тромб, который может привести к эмболии. Иногда атеросклеротические формирования могут покрываться небольшими язвами, нарушать целостность сосуда, а иногда перекрывают его просвет, останавливая движение крови.
Тромб, прикрепленный к стенке, приводит к тромбозу. Стоит отличать это состояние от тромбоэмболии, при которой тромб смещается со своего места, продвигается дальше по сосудистому руслу и в месте сужения диаметра закупоривает его. В роли эмбола может выступить и сама бляшка.
Что еще вызывает стеноз?
Более редкие случаи связаны со специфической патологией. Сужение артериального сосуда наблюдается при заболевании соединительной ткани, которая формирует строму артерии. Это называется фиброзномышечной дисплазией - сосуды перестают удерживать тонус и спадаются, останавливая кровоток. Стеноз может сопровождать некоторые воспалительные заболевания сосудистой стенки - артерииты, системные васкулиты, болезнь Такаясу, Хортона. Есть редкие патологии, например болезнь мойя-мойя, при которой наблюдается медленное прогрессирующее сужение просвета артерий.
Стеноз может произойти после травмы - сильного удара, сотрясения. После некоторых черепно-мозговых травм наблюдается особенная гематома - субинтимальная, которая имеет соответствующую локализацию. Перекрыть просвет может тромб, который формируется при повышенной свертываемости крови, редких видах анемии. Существует антифосфолипидный синдром, при котором у молодых пациентов наблюдаются инфаркты и инсульты именно по причине повышенной коагуляции. Тромбы формируются при нарушениях ритма сердца, на фоне приема некоторых препаратов.
Сужение может быть обусловлено врожденными особенностями строения сосудов - они бывают извилистыми, гипоплазированными. Патология сосудов сопровождает системные заболевания, диабет, ожирение и метаболические нарушения.
Какими проявлениями сопровождается патология?
Клинические проявления заболевания зависят от того, в каком месте локализована проблема. Также, важную роль играет характер возникновения заболевания, который может быть резким или постепенным. Стоит помнить, что на первых стадиях болезни всегда включаются компенсаторные механизмы. Например, если кровоток нарушен частично - развивается система коллатералей, которая обеспечит альтернативные пути кровоснабжения головного мозга. Компенсируется также недостаток поступления кислорода - учащается пульс и дыхание, меняются внутриклеточные процессы. Для кратковременных состояний этого достаточно, однако для серьезной патологии - нет. В таких случаях развивается симптоматика состояния. Естественно, при резком начале и значительном стенозе компенсаторные силы не срабатывают и клиника имеет ярко выраженный характер, что говорит об инсульте.
Один из первых сигналов тревоги - транзиторная ишемия головного мозга. Это кратковременные эпизоды нарушения кровоснабжения, которые могут компенсироваться коллатеральным кровотоком. Распознать состояние можно по снижению чувствительности и двигательной активности, а также расстройствами зрения. Пациенты, как правило, жалуются на ощущение онемения в верхней конечности, половине лица, выпадение полей зрения. Снижается сила мышц в руке или предплечье. Пациент ощущает движение темных пятен перед глазами, а также снижение остроты зрения. В некоторых случаях страдает отдел артерии, который кровоснабжает сетчатку глаза. При некоторых локализациях возникают соответствующие нарушения - затруднение речи, слуха, глотания, наблюдается асимметрия лица, сильная боль. Более распространенные симптомы - головокружение, плохое самочувствие, слабость, судороги.
Если стеноз развивается постепенно, так же медленно развивается и клиническая картина. В некоторых случаях она настолько неспецифична, что сложно распознать болезнь. Длительное время и пациент, и врач может ошибочно полагать, что причина плохого самочувствия - усталость или повышенные нагрузки. Также, симптомы окклюзии перекликаются с симптоматикой опухолевого процесса, деменции. На это указывают повышенная раздражительность, депрессивные расстройства, резкая смена настроения, повышенная сонливость, снижение памяти и умственных способностей.
Неспецифическая симптоматика требуют от пациента и врача высокого уровня ответственности, так как необходима качественная диагностика. От постановки диагноза зависит то, насколько правильным будет лечение патологии и результат.
Диагностическая программа при заболевании
Прежде всего, необходимо своевременное начало диагностического поиска. Лучше исключить заболевание и спокойно продолжать жить, чем откладывать визит к врачу “на потом”. При симптомах, которые вызывают настороженность, необходима профессиональная медицинская помощь. Врач начинает постановку диагноза с опроса пациента и общих клинических исследований. Если есть неврологическая симптоматика, оцениваются рефлексы, чувствительность, двигательная активность, работа мышц и анализаторов. Из инструментальных методик применяются:
УЗИ артерий головы и шеи с допплерографией - триплексное сканирование. Безопасный, быстрый и недорогой метод, который позволяет исключить диагноз или подтвердить его;
Функциональные пробы во время ультразвукового исследования;
Компьютерная томография ангиография - визуализация кровотока по сосудам с использованием контрастного вещества;
Магнитно-резонансная томография головного мозга.
Для диагностики атеросклероза применяется лабораторный метод - пациент сдает кровь на липидограмму. Также, необходимо оценить систему свертывания крови, её коагуляционные свойства. В обязательном порядке происходит измерение пульса и артериального давления. Для идентификации системных васкулитов применяются специфические лабораторные тесты, иммунологические исследования.
МРТ и КТ - “золотой стандарт” в диагностике ишемических нарушений, в том числе инсульта. В зависимости от локализации и распространенности очага назначают лечение.
Современные методы лечения
Выбор метода лечения зависит от места стеноза, его протяженности, размера пораженного участка головного мозга и характера сопутствующей патологии.
Рассмотрим показания к хирургическому лечению:
перенесенные ишемические эпизоды при стенозе внутренней сонной артерии 60% и более;
отсутствие симптомов и стеноз артерии более 70%;
(ишемический инсульт с ограниченным участком поражения,)
(окклюзия, которая не имеет симптомов и подтверждена инструментально);
(высокий риск эмболии);
признаки недостатка кровотока в тканях головного мозга.
Среди современных методов лечения стоит выделить стентирование - установка каркаса, который удерживает сосуд в нормальном состоянии и не дает ему сужаться. Применяется также хирургическая эндартерэктомия из внутренней сонной артерии и её разновидности. Применяются также различные методики протезирования участка сосуда с применением фрагмента собственных артерий.
 |  |
Выбор методики происходит после полноценного обследования пациента, с учетом сопутствующих заболеваний, возможных противопоказаний. Весь период лечения пациент находится под контролем медицинского персонала, проводятся исследования в динамике, которые отражают реакцию организма на примененные методы.
Значительную роль играет профилактика осложнений - пациент должен соблюдать диету, отказаться от вредных привычек, нормализовать свой режим отдыха, работы и сна. Нужно ограничить и эмоциональные перегрузки, постараться избегать стрессов и переживаний. Без этого нет смысла начинать лечение, иначе все усилия будут напрасными. В данном случае много зависит именно от пациента.
Для того, чтобы получить лечение, необходимо обратиться на консультацию к врачу. После проведенных методов диагностики и постановки точного диагноза, врач назначит дату вмешательства. В клинике есть все условия для диагностики, лечения и послеоперационного восстановления. Имеется возможность длительного наблюдения у лечащего врача. Документация и результаты исследований пациента хранятся в специальной программе и могут быть использованы в любой момент лечения.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:
