Парановообразовательные синдромы. Психоневропатии при новообразованиях
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Доброкачественные опухоли в большинстве случаев не представляют большой опасности для человека, но некоторые виды могут проявляться достаточно агрессивно:
- проникать в прилегающие органы;
- сдавливать органы и ткани;
- вызывать боли разной интенсивности;
- пережимать нервные волокна и корешки, сосуды.
Поэтому важно своевременно диагностировать опухоль и предпринять меры по её лечению.
В клинике «МедикПро» в Калуге можно получить квалифицированную консультацию онколога, пройти обследование и грамотное лечение, разработанное индивидуально в соответствии с вашей картиной недуга.
Симптомы
Доброкачественные новообразования на начальных стадиях практически не имеют симптоматики. По мере роста опухоли могут проявляться следующие признаки:
- прощупываемое уплотнение, обычно близко к поверхности кожи;
- болевые ощущения, не связанные с травмами или другими объяснимыми причинами.
В некоторых случаях эти симптомы проявляются одновременно.
Сложнее всего дело обстоит с новообразованиями во внутренних органах. На ранних стадиях они диагностируются случайно: при обследовании по иным показаниям. На поздних — при появлении болей, дискомфорта и прочих симптомов.
Виды доброкачественных опухолей
Новообразования могут локализоваться в самых разных частях тела и различаются в первую очередь по ткани, из которой формируются:
- Фиброма. Образуется из волокнистой соединительной ткани. Может быть твёрдой и мягкой, обычно растёт на ножке.
- Липома. Формируется из жировой ткани. Чаще всего возникает в подкожной клетчатке, однако есть риск возникновения и в других местах, где локализуется жировая ткань.
- Миома. Возникает из мышечной ткани. Различается по видам в зависимости от того, из какого типа мышц образована. Может иметь самую разную локацию и обычно совершенно безболезненна.
- Гемангиома. Возникает из ткани кровеносных сосудов. Чаще всего располагается под кожей, в опорно-двигательном аппарате и мягких тканях. При локализации близко к поверхности кожи сопровождается припухлостью и изменением цвета кожи. Боли появляются только на запущенной стадии.
- Невринома. Образуется из шванновских клеток оболочки нервов. Возникает в основном в верхней части тела: в области головы, шеи, рук. Имеет плотную консистенцию, может достигать 3-4 сантиметров в диаметре, прощупывается при близком расположении к поверхности кожи. Сопровождается болями при надавливании.
- Нейрофиброма. Формируется из оболочек нервных стволов. Преимущественно располагается в области седалищного межрёберных нервов. Надавливание на место обнаружения сопровождается болью по ходу нерва. В запущенных случаях образование может достигать 15-20 сантиметров в диаметре.
- Гломусная опухоль. Также известна под названием опухоль Барре-Массона. Чаще всего образуется в ногтевых фалангах у мужчин среднего возраста и детей. Проявляется болевыми ощущениями при надавливании на область локализации и в большинстве случаев посинением поверхности кожи.
- Гигантоклеточная синовиома. Располагается преимущественно в области оболочки синовиальной жидкости: на сухожилиях кистей, стоп, лучезапястных и голеностопных суставов. Новообразование растёт медленно, со временем его легко определить при пальпации.
Диагностика и лечение доброкачественных опухолей
Чаще всего доброкачественные опухоли, расположенные далеко от поверхности кожи, обнаруживаются случайно, при инструментальном обследовании, связанном с иными заболеваниями или плановым осмотром. Однако при любых подозрениях на новообразование, болях неизвестного происхождения, припухлостях, появлении уплотнений и изменении цвета кожи важно сразу же обращаться к врачу.
Диагностика при подозрении на доброкачественную опухоль включает:
- физический осмотр врачом и сбор анамнеза;
- ультразвуковую диагностику;
- КТ или МРТ по показаниям и при подозрении на новообразование во внутренних органах, костных и суставных тканях;
- биопсию для определения характера новообразования.
После тщательной диагностики подбирается лечение. В подавляющем большинстве случаев опухоль удаляется. Это особенно важно при её интенсивном росте или близком расположении к нервам, кровеносным сосудам, органам. Удаление выполняется при помощи резекции хирургическим способом или с использованием лазера. Второй способ менее травматичен, но не всегда есть возможность его применения из-за особенностей расположения новообразования.
Если нет возможности удалить опухоль незамедлительно, применяют другие методы лечения:
- липосакция: откачка содержимого опухоли при помощи шприца (подходит не для всех видов новообразований);
- криотерапия: на клетки опухоли воздействует жидкий азот;
- стероидная терапия: гормональные препараты, останавливающие рост опухоли.
Нередко используется комплекс методов для достижения наилучшего результата.
Парановообразовательные синдромы. Психоневропатии при новообразованиях
Парановообразовательные синдромы. Психоневропатии при новообразованиях
Злокачественные опухоли, как известно, могут определить целый ряд расстройств на расстоянии, даже раньше их клинического появления. Они называются парановообразовательными заболевавниями или синдромами; их много и они состоят, главным образом, в тканевых дизморфических процессах различного размещения: кожного, костного, суставного, неврологического, кровяного и др.
Клиническому появлению злокачественной опухоли могут предшествовать (правда — редко) некоторые, преимущественно субъективные, проявления на расстоянии, которые могут создать врачу затруднения в диагнозе своим необычным проявлением, необъяснимым каким либо соответствующим объективным изменением, которых нельзя отнести ни к какому совпадающему соматическому заболеванию. В медицинской литературе приводятся, как необыкновенные явления, предшествующие месяцами появление новообразований: различные боли, суставные (Берг, Барайн), брюшные и псевдоангинозные (Герман), невромышечные боли полиневритического типа (Гюишард, Свэн, Петрович, Санина); затем изменения вкусовой чувствительности (Абасоб), расстройство потения, анормальные парестезические ощущения, всевозможные невровегетативные расстройства (Успенский), и даже психические расстройства (Шаратан), различных форм, но особенно, состоящих в расстройстве памяти, понижении способности умственной работы, сужении круга занятий, отсутствии инициативы; безразличии, раздражимости (Криворучко).

Ясно, что подобные расстройства, появившиеся, более или менее незаметно, у какого-нибудь человека, здорового до тех пор (или так сказать здорового), лишенные видимого, явного обоснования, заинтриговывают пациента (и иногда его окружения). Они, однако, заинтриговывают и добросовестного врача, который не находит объективного объяснения, соматического, страданиям больного и не желающего сейчас же прибегать, без угрызения совести, к удобному диагнозу невроза (провиденциальный диагноз для стольких врачей — не совсем врачей). Как же ему добросовестному, неспокойному влюбленному в свою профессию врачу, разрешить этот вопрос расхождения между жалобами больного, иногда причудливыми, терзающими, беспойкойными, и отсутствием поражения, болезни, заболевания — из известных — которые могли бы их объяснить?
Так как до сих пор медицина не располагает другими диагностическими ярлыками, успокаивающими душу и покрывающими еще существующие недостатки, как только неврозом и невровегетативной дистонией, то ясно, что врач прибегнет к ним. Значит, имея пред собой человека, достигшего возраста более часто поражаемого раком, хорошо врачу обратить внимание в этом направлении. Безуловно, этим вопрос не разрешается; но, наблюдая за больным, врач может обнаружить, возможно на час раньше, появление и развитие злокачественного процесса и у него будет хотя бы душевное удовлетворение, что он понял это.
И у нас была возможность наблюдать больных с новообразованиями, которым за несколько месяцев вперед предшествовали всевозможные алгические явления, необъяснимые парестезические явления. Один из больных был даже из нашей семьи. Таким образом, мы научились на собственном опыте, предполагать и эту возможность, имея пред собой больного в возрасте, представляющего упорные, трудноинтерпретируемые страдания.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Паранеопластические cиндромы
Паранеопластические синдромы – это симптомы, проявляющиеся в местах, отдаленных от опухоли или ее метастазов ([XRef]).
Хотя патогенез паранеопластических симптомов остается неясным, они могут вызываться веществами, продуцируемыми опухолью, или развиваться в результате перекрестной реакции противоопухолевых антител с другими тканями. Симптомы могут проявляться в любом органе или системе. До 20% онкологических пациентов имеют паранеопластические синдромы, но часто они не распознаются.
Чаще всего паранеопластические симптомы развиваются при следующих онкологических заболеваниях:
Рак легких Легочная карцинома Рак легких является основной причиной смерти от рака во всем мире. В 85% случаев причиной заболевания становится курение. К симптомам рака легкого относится кашель, дискомфорт или боль в грудной. Прочитайте дополнительные сведенияЗлокачественные опухоли нервной системы
Успешное лечение лучше всего достигается с помощью контроля основного заболевания, но некоторые симптомы могут быть купированы специфичными лекарствами (например, ципрогептадин или аналоги соматостатина при карциноидном синдроме, бисфосфонаты и кортикостероиды при гиперкальциемии).
Общие паранеопластические симптомы
У больных онкологическими заболеваниями часто отмечаются жар, ночная потливость, анорексия и кахексия. Это может быть обусловлено выбросом цитокинов, вовлеченных в воспалительную или иммунную реакции, или медиаторами, вовлеченными в опухолевую клеточную смерть, как, например, фактор некроза опухоли-α. В развитии этих симптомов также могут участвовать нарушения функции печени и стероидогенеза.
Кожные паранеопластические синдромы
У пациентов могут развиваться различные кожные симптомы.
Зуд является наиболее распространенным кожным симптомом, с которым сталкиваются пациенты с онкологическими заболеваниями (например, лейкемия, болезнь Ходжкина, миелопролиферативные новообразования и лимфомы) и может также быть результатом гиперэозинофилия Гиперэозинофильный синдром Гиперэозинофильный синдром является состоянием, которое характеризуется эозинофилией периферической крови с проявлениями поражения или дисфункции систем органов, обусловленных непосредственно. Прочитайте дополнительные сведения или мастоцитоз Мастоцитоз Мастоцитоз – инфильтрация тучными клетками кожи и других тканей и органов. Симптомы, главным образом, являются следствием высвобождения медиаторов и среди них выделяют зуд, покраснение и диспепсию. Прочитайте дополнительные сведенияПриливы иногда развиваются в связи с производимыми опухолью циркулирующими вазоактивными веществами (например, простагландинами, гистамином, серотонином ).
Пигментные поражения кожи, или кератозы, встречающиеся при злокачественных опухолях, включают черный акантоз (рак желудочно-кишечного тракта), генерализованный кожный меланоз (лимфома, меланома, гепатоцеллюлярная карцинома), болезнь Боуэна (рак легкого, рак желудочно-кишечного тракта, опухоли мочеполовых путей) и большие множественные себорейные кератозы, т.е. признаки Лезера–Трела (лимфома, рак желудочно-кишечного тракта).
Опоясывающий лишай может проявляться при реактивации латентного вируса у пациентов со снижением общего иммунитета или нарушением функции иммунной системы.
Эндокринные паранеопластические синдромы
Эндокринная система часто затрагивается паранеопластическими синдромами.
Синдром Кушинга Синдром Кушинга Синдром Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Кушинга – это синдром Кушинга. Прочитайте дополнительные сведения (избыток кортизола , ведущий к гипергликемии, гипокалиемии, гипертензии, центральному ожирению, появлению лунообразного лица) может возникать при эктопической выработке адренокортикотропного гормона (АКТГ) или схожих с ним молекул, часто при мелкоклеточном раке легких.
Стойкая гипергликемия может быть связана с наличием опухоли поджелудочной железы, синтезирующей глюкагон .
Гипертензия Артериальная гипертензия Артериальная гипертензия – это стойкое повышение систолического артериального давления в покое (≥ 130 мм рт.ст.) и/или диастолического артериального давления (≥ 80 мм рт.ст.). Повышение АД без. Прочитайте дополнительные сведения может возникать при аномальной секреции эпинефрина и норэпинефрина (при феохромоцитомах) или при избытке кортизола (АКТГ-продуцирующие опухоли).
Другие эктопически продуцируемые гормоны включают паратгормон-связанный белок (PTHRP; при плоскоклеточном раке легкого, раке головы и шеи, раке мочевого пузыря), кальцитонин (при раке молочной железы, мелкоклеточном раке легкого и медуллярной карциноме щитовидной железы) и тиреотропный гормон (при гестационной хорионкариноме). PTHRP вызывает гиперкальциемию и связанные с ней симптомы (полиурия, дегидратация, запор, мышечная слабость); кальцитонин вызывает падение уровня сывороточного кальция, что ведет к мышечным подергиваниям и аритмиям сердца.
Желудочно-кишечные паранеопластические синдромы
Выраженная диарея с последующей дегидратацией и нарушениями электролитного баланса может возникать при опухолевой секреции простагландинов или вазоактивного интестинального пептида. Подобные нарушения встречаются при опухолях островков поджелудочной железы ( гастринома Гастринома Гастринома – гастрин-продуцирующая опухоль, как правило локализующаяся в поджелудочной железе или стенке двенадцатиперстной кишки. Ее проявления – гиперсекреция соляной кислоты и развитие пептических. Прочитайте дополнительные сведения ) и других.
Гематологические паранеопластические синдромы
Известные механизмы гематологических нарушений включают продукцию опухолями веществ, которые имитируют или блокируют нормальные эндокринные сигналы для развития гематологических клеточных линий, и выработку антител, перекрестно реагирующих с рецепторами нормальных клеточных линий.
Неврологические паранеопластические синдромы
При паранеопластических синдромах встречается несколько вариантов периферической нейропатии. Также могут развиваться мозжечковые синдромы и другие центральные неврологические паранеопластические синдромы.
Периферическая нейропатия – самый распространенный неврологический паранеопластический синдром. Обычно это дистальная сенсомоторная полинейропатия, которая вызывает умеренную двигательную слабость, потерю чувствительности и отсутствие дистальных рефлексов.
Подострая сенсорная нейропатия – более специфичная, но редкая периферическая нейропатия. Развивается дегенерация ганглиев задних корешков и прогрессирующая потеря чувствительности с атаксией, однако нарушение проводимости моторных нейронов выражено слабо. Расстройство может приводить к инвалидности. Аутоантитело Anti-Hu выявляется в сыворотке у некоторых пациентов, больных раком легких. Лечения не существует.
Подострая мозжечковая дегенерация вызывает прогрессирующую билатеральную атаксию рук и ног, дизартрию, иногда головокружение и диплопию. Неврологические симптомы могут включать деменцию с признаками поражения ствола мозга или без них, офтальмоплегию, нистагм, признаки поражения подошвенных разгибателей, выраженную дизартрию с вовлечением в процесс рук. Мозжечковая дегенерация обычно прогрессирует в течение недель или месяцев, часто вызывая глубокую инвалидность. Мозжечковая дегенерация может предшествовать выявлению опухоли на несколько недель, месяцев или даже лет. Циркулирующее аутоантитело Anti-Yo обнаруживается в сыворотке или цереброспинальной жидкости (ЦСЖ) у некоторых пациентов, особенно у женщин, больных раком молочной железы или раком яичников. МРТ или КТ могут выявить мозжечковую атрофию, особенно на поздних стадиях. Характерные патологические изменения включают обширную потерю клеток Пуркинье и образование скоплений лейкоцитов вокруг глубоких кровеносных сосудов. В спинномозговой жидкости иногда обнаруживается умеренный лимфоцитарный плеоцитоз. Терапия неспецифичная, но может наступить улучшение состояния при успешной терапии рака.
Опсоклонус (спонтанное хаотичное движение глаз) – редкий мозжечковый синдром, который может сопровождать нейробластому у детей. Он связан с мозжечковой атаксией и миоклонусом тела и конечностей. Может выявляться циркулирующее антитело Anti-Ri. Синдром часто бывает вызван кортикостероидами и терапией рака.
Подострая моторная нейропатия – редкое расстройство, вызывающее безболезненную слабость нижнего мотонейрона верхних и нижних конечностей, обычно отмечается у пациентов с лимфомой Ходжкина и другими лимфомами. Клетки переднего рога дегенерируют. Часто случается спонтанное улучшение состояния.
Подострая некротизирующая миелопатия – редкий синдром, при котором в сером и белом веществах головного мозга быстро развиваются потеря чувствительности и двигательные расстройства, что ведет к параплегии. МРТ помогает отличить эпидуральную компрессию от метастатической опухоли – более частой причины быстро прогрессирующей дисфункции спинного мозга у онкологических пациентов. МРТ может выявить некроз спинного мозга.
Энцефалит может возникать как паранеопластический синдром, принимая несколько разных форм в зависимости от вовлеченной зоны мозга. Предполагается, что энцефалит объясняет энцефалопатию, которая часто возникает при мелкоклеточном раке легкого. Лимбический энцефалит характеризуется тревогой и депрессией, приводя к потере памяти, ажитации, спутанному сознанию, галлюцинациям и аномалиям поведения. Антитела Anti-Hu, направленные против РНК-связывающих белков, могут присутствовать в сыворотке крови или спинномозговой жидкости. МРТ позволяет выявить зоны повышенного скопления контраста и отек.
Почечный паранеопластический синдром
Мембранозный гломерулонефрит может развиваться у пациентов, больных раком толстой кишки, раком яичников и лимфомами, как результат поражения циркулирующими иммунными комплексами.
Ревматологические паранеопластические синдромы
Ревматологические расстройства, опосредованные аутоиммунными реакциями, также могут быть манифестацией паранеопластических синдромов.
Артропатии (ревматоидный полиартрит, полимиалгия) или системный склероз могут развиться у пациентов с онкогематологическими заболеваниями, такими как хронический миеломоноцитарный лейкоз или опухолями толстой кишки, поджелудочной железы или простаты. Системный склероз или системная красная волчанка могут также возникнуть у больных раком легкого и опухолями женской репродуктивной системы.
Гипертрофическая остеоартропатия выражена при определенных видах рака легких и начинается как болезненная отечность суставов (коленей, лодыжек, запястий, локтей и метакарпофалангеальных суставов) с выпотом и иногда с пальцами в виде барабанных палочек.
Вторичный амилоидоз может возникать при миеломе, лимфомах или почечноклеточном раке.
Дерматомиозит Аутоиммунный миозит Аутоиммунный миозит характеризуется воспалительными и дегенеративными изменениями мышц (полимиозит) либо мышц и кожи (дерматомиозит). Проявления включают симметричную слабость, изредка чувствительность. Прочитайте дополнительные сведения и, в меньшей степени, полимиозит считаются более распространенными у онкологических больных, особенно > 50 лет. Обычно проксимальная мышечная слабость прогрессирует, вызывая патологическое мышечное воспаление и некроз. Темная эритематозная сыпь в виде бабочки может развиться на щеках и сопровождаться окологлазничным отеком. Эффективной может быть терапия кортикостероидами.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Метастазы — как выявить раньше вторичной опухоли
Метастазы — злокачественные клетки, отделившиеся от первичного новообразования и перенесенные с током крови или лимфы в другие участки тела. Зачастую метастазы в органах и тканях обнаруживаются на поздних стадиях онкопатологии. Именно поэтому очень важно вовремя понять, является ли обнаруженная у человека опухоль первичным очагом и распространяет ли он патологические клетки за свои пределы.
Метастазы — что это такое
О том, что такое метастазы при раке и насколько они опасны, знают не только врачи — для людей с онкопатологиями этот термин особенно пугающий. Появление метастазов значит, что раковые клетки оторвались и начали перемещаться из очага, возникшего первым. Результатом их распространения становится образование опухоли в других органах, тканях.
Распротраняются патологические клетки по сосудам с током крови (гематогенные) и лимфы (лимфогенные). Метастазы попадают в кровеносное и лимфатическое русло в случае травмирования сосудов, расположенных в непосредственной близости от первичной опухоли.
В крови и лимфе обнаруживаются циркулирующие опухолевые клетки (ЦОК). Когда они прикрепляются к стенке сосуда или к органу, через который он проходит, метастазы выходят за пределы своего транспортного коридора и начинают активно делиться.
В случае, когда человек обладает крепким иммунитетом, метастазы не образуют новые опухоли. Намного опаснее ситуация, при которой иммунная защита организма ослаблена. Тогда появление аномальных клеток приводит к быстрому образованию и росту множественных очагов опухоли, которые нарушают структуру нормальных тканей, сдавливают жизненно важные органы, вызывают сильные боли и приводят к гибели человека.
Симптомы метастазов
В зависимости от того, в каком органе из-за распространения аномальных клеток сформировалась опухоль, возникают характерные симптомы. Например, метастазы в трубчатых костях, позвоночнике вызывают их хрупкость, возникают множественные переломы. Человек испытывает нестерпимые боли.
При появлении вторичных очагов опухоли в головном мозге возникают характерные симптомы:
- судороги;
- головные боли;
- приступы головокружения;
- обмороки;
- сенсорные искажения или полная потеря функции (в зависимости от расположения опухоли);
- расстройства психики;
- нарушаются когнитивные процессы.
Симптомы метастазов в легких (они возникают на фоне рака ЛОР-органов, молочной железы, прямой кишки и других органов):
- одышка;
- частые инфекционные заболевания легких и бронхов;
- приступы кашля с примесями крови в мокроте.
Появление множественных вторичных очагов в печени сопровождается желтухой, сильной интоксикацией.
Стадии развития метастаз
Риск появления метастазов в других органах зависит от вида рака и стадии на которой выявлена первичная опухоль. Если первичное новообразование диагностировано рано, и пациент с ним получил лечение на первой стадии, то риск метастазирования сведен к минимуму.
Онкологи выделяют несколько стадий развития вторичных опухолевых очагов:
- аномальные клетки отделяются от первичного очага, продвигаются к стенке сосуда, проникают внутрь него;
- патологические клетки мигрируют с потоком крови или лимфы, прикрепляются к стенке сосуда другого органа;
- аномальные клетки проникают вглубь ткани, активно делятся и формируют новый онкологический очаг.
Скорость его развития и симптомы, которые испытывает больной человек, зависят от вида рака, его агрессивности, локализации вторичного новообразования.
Диагностика метастаз
Выявить метастазы удается с использованием различных диагностических методов. Наиболее эффективными для обследования больных с подозрением на метастазы являются:
- (компьютерная, магнитно-резонансная, позитронно-эмиссионная); (обзорный снимок);
- ультразвуковое сканирование; .
Метод диагностики врачи определяют в индивидуальном порядке, ориентируясь на вид рака, предполагаемое место, где сформировалась вторичная опухоль (по симптомам) и особенностям крово- и лимфообращения в области первичного новообразования.
Диагностику с целью выявления метастазов проводят как до начала первого курса лечения, так и после удаления первичной раковой опухоли.
Лабораторные исследования также очень информативны, если нужно обнаружить вторичное новообразование и определить характер метастазов на ранних стадиях.
Один из наиболее эффективных методов — ранняя иммунологическая диагностика. Она позволяет выявить единичные циркулирующие опухолевые клетки или целые их конгломераты, вовремя начать лечение и не допустить усугубления патологического процесса.
Циркулирующие опухолевые клетки очень коварны — всего несколько их, попавших в кровоток, может перенестись в головной мозг, легкие, печень или другие органы. Там клетки могут пребывать в состоянии ожидания в течение долгих лет. В случае, если возникает достаточно сильный стимул, они начинают быстро размножаться и формируют опухоль.
ЦОК практически не реагируют на облучение и воздействие химиопрепаратами. Анализ крови на ЦОК позволяет выявить их во время лечения и по окончании полного курса. Те пациенты, у которых после терапии обнаруживаются ЦОК, причисляются к группе повышенного риска, у них могут появиться метастазы.
При каких видах рака выявляется ЦОК
Анализ крови на циркулирующие опухолевые клетки позволяет обнаружить их при большинстве раковых процессов, развивающихся из эпителиальных тканей и при меланоме. Максимально информативна диагностика по крови при новообразованиях молочной железы у женщин, предстательной — у мужчин, а также при раке прямой кишки.
Врачи делают вывод о наличии гематогенных или лимфогенных метастазов, если показатель ЦОК на 7,5 мл венозной крови превышает:
- 5 единиц (при онкопроцессах в молочной и предстательной железе);
- 3 единицы (при колоректальном раке).
Более высокие показатели сопряжены с большой угрозой метастазирования и коротким периодом ремиссии.
Диагностика по методу ДОК
Чтобы вовремя выявить метастазы при меланоме, раке молочной железы важны и другие методы лабораторной диагностики. Так, единичные патологические клетки удается обнаружить в костном мозге при помощи анализа диссеминированных опухолевых клеток (ДОК). На основании этого исследования специалисты определяют реальную распространенность аномальных клеток и степень риска появления метастатических очагов.
Как проводится анализ на ЦОК и ДОК
Иммунологическое исследование клеток костного мозга (диссеминированые опухолевые клетки), 6 цветная проточная цитометрия;
Иммунологическое исследование опухолевых клеток периферической крови (циркулирующие опухолевые клетки), 6 цветная проточная цитометрия.
ЦОК и ДОК — диагностика относится к числу жидкостных исследований. Для выявления онкологических клеток по методике ЦОК у пациента берут порцию венозной крови, для ДОК проводится стернальная пункция (забор образца костного мозга, от 0,5 до 1 мл).
Полученный биоматериал инкубируют с добавлением специальных антител, а затем определяют количество и качество аномальных клеток, их жизнеспособность.
Диагностика по методу ЦОК и ДОК дает возможность:
- сделать прогноз относительно опасности роста метастазов в ближайшее время и в будущем;
- максимально точно оценить степень распространенности патологического процесса и эффективность применяемых методов лечения.
Особенности лечения метастазов
Чтобы уничтожить метастазы, применяются хирургические и консервативные методы лечения.
Часто метастазы в лимфоузлах, отдельные очаги, расположенные в органах удаляют одновременно с основной опухолью. Проводится операция по удалению метастазов при помощи традиционных хирургических методов. С этой же целью применяется кибер-нож и протонно-лучевая терапия.
Чтобы остановить распространение новых очагов рака, после операции проводится курс, в котором сочетаются химио— и таргетная терапия, а также облучение.
Противоопухолевые препараты больному вводят внутривенно, в некоторых случаях применяется методика артериального введения лекарства максимально близко к пораженному органу. Комплексное лечение останавливает метастазирования и вызывает уменьшение опухоли.
Своевременно сделанные анализы позволяют выявить онкозаболевания на самых ранних этапах, провести лечение и минимизировать угрозу множественных метастазов при уже имеющихся онкообразованиях.
Пройти иммунологическую диагностику клеток костного мозга (ДОК) или исследование опухолевых клеток, циркулирующих в периферической крови (ЦОК) можно в лабораторном отделении нашего центра.
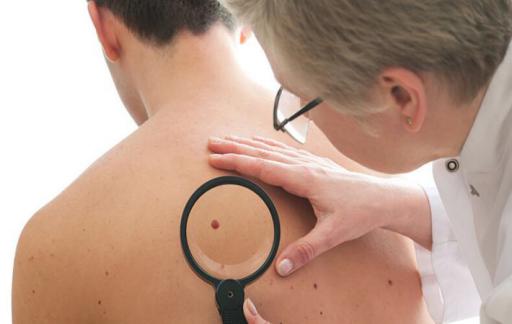
Симптомы рака кожи и методы его диагностики
23 января 2019
Страшное слово «рак» знакомо даже людям, далеким от медицины. Принято считать, что этот термин — синоним скорой неотвратимой смерти, ведь на слуху у всех трагические истории из жизни знаменитостей или знакомых, которым был поставлен такой диагноз.Различные злокачественные новообразования кожи были диагностированы у Хью Джекмана (Люди Икс, Росомаха), Хлои Кардашьян (американская телевизионная персона, участница реалити-шоу «Семейство Кардашян), всем известный отец «Ералаша» продолжает борьбу за жизнь с метастазами меланомы – «Получилось, что из маленькой родинки выросла большая болезнь» – вздыхает Грачевский. От последствий развития опухоли кожи погибли: Боб Марли (ямайский музыкант, гитарист), победительница конкурса «Мисс Вселенная 2006» –российская модель Анна Литвинова. В 2012 году у Анны была диагностирована меланома, она уехала на лечениев Германию где умерла около года спустя, 22 января 2013 года, в 31-летнем возрасте.
Однако, рак можно победить, если выявить его на ранней стадии и обратиться за квалифицированной медицинской помощью. Потому поговорим об одном из самых распространенных онкологических заболеваний в России — злокачественных новообразованиях кожи, которыезанимают второе место по распространенности среди всех злокачественных новообразований у женщин (после рака молочной железы) и третье – у мужчин (после рака легких и рака предстательной железы).
Ситуация в России остается тревожной: зачастую пациенты попросту игнорируют первые симптомы рака кожи и обращаются в больницу с запущенной стадией опухоли, когда гарантии выздоровления быть не может. Так при 4-ой стадии меланомы – наиболее злокачественного новообразования кожи, даже при условии правильного лечения, лишь половина из 10-ти пациентов живет дольше 5-ти лет. А ведь в отличие от рака внутренних органов, злокачественные опухоли кожи всегда на виду.
Причины рака кожи
Появление любого злокачественного новообразования — следствие сбоя в работе организма: в норме иммунная система уничтожает дефектные клетки до того, как они приступают к бесконтрольному делению. Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для собственной защитной системы. В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ.
Эксперты отмечают, что злокачественные новообразованиякожи, в частности меланома нередко провоцируются посещением солярия: мода на бронзовый загар привела к значительному увеличению частоты появления злокачественных новообразований (в США именно по этой причине ежегодно выявляется более 170 тысяч заболевших). «. Белокожая Аня всегда старалась следовать моде, она, как и многие сейчас, посещала солярии, любила ездить в экзотические страны, где много солнца» — вспоминает подруга Анны Литвиновой, Ксения Волкова.
Симптомы и признаки рака кожи
Любая разновидность злокачественных опухолей вначале проявляется локально — в месте поражения, а затем, при отсутствии лечения, сказывается на самочувствии больного в целом. В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен. Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель или месяцев, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается зуд, боль, кровотечение или шелушение, подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
Виды, стадии и прогноз
Злокачественные новообразования кожи включают сразу несколько онкологических заболеваний, имеющих разное происхождение, специфичные симптомы и прогноз. Такие опухоли, как базалиома, плоскоклеточный рак кожи и меланома диагностируются статистически чаще прочих, но встречаются и более редкие варианты. Достоверно установить диагноз способен только онколог-дерматолог.
Базалиома (базальноклеточный рак кожи) — самый распространенный вид рака кожи, который развивается из клеток эпидермиса. Вначале, опухоль выглядит как небольшой розовый узелок, под поверхностью которого видна сеть кровеносных сосудов. По мере роста,новообразование может изъязвляться и кровоточить, на поверхности появляется без видимых причин корка, которая может проходить, но затем появляется вновь. Чаще базалиома возникает на коже лица, реже — на других участках кожи. Обычно болезнь развивается медленно и не дает метастазов, поэтому прогноз для больных — благоприятный, а лечение включает только удаление опухоли.
Плоскоклеточный рак кожи может иметь несколько клинических вариантов, в одном случае он может быть представлен, также, как и базалиома – одиночным узлом с кровоточащей язвочкой или коркой на поверхности, длительно-незаживающей язвой или локальным кератозом, напоминающий «кожный рог». Плоскоклеточный рак нередко располагается на красной кайме губ, открытых участках кожи, подверженных воздействию ультрафиолета. Этот рак способен к инвазивному росту и метастазированию – т.е. проникает в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
Меланома — опухоль, которая развивается из пигментированных клеток кожи – меланоцитов. Как правило, развивается на месте родинок, представляющих собой скопление пигмента или, появляется самостоятельно.
При прогрессировании меланома склонна к быстрому агрессивному росту и способна образовывать метастазы (отдаленные опухоли). Однако, до начала инвазивного роста обычно проходит несколько лет, пока меланома растет в пределах эпидермиса (самого верхнего слоя кожи) – «стадия горизонтального роста» и лечение, которое заключается в удалении опухоли, в этот момент практически полностью исключает риск формирования отдаленных метастазов и развитие грозных осложнений для жизни. Именно поэтому так важно следить за внешним видом родинок: если одна из них изменила форму, цвет или выглядит припухшей, стала чесаться или кровоточить, необходимо срочно обратиться к врачу.
Напротив, в старшей возрастной группе чаще формируется нодулярная или узловая меланома, которая практически не имеет стадии внутриэпидермального роста и быстро становиться инвазивной, поэтому очень важно также следить за появлением новых темных узловых новообразований на коже наших пожилых близких и родственников.
Людей, у которых диагностирован рак, всегда интересует прогноз течения заболевания. «Доктор, сколько я проживу?» — популярный вопрос в практике онкологов. Если речь идет о раке кожи, то перспективы выздоровления в большинстве случаев хорошие, потому как самая распространенная опухоль — базалиома —не дает метастазов, и для ее устранения достаточно небольшого хирургического вмешательства. Ключевым параметром в онкологии является показатель выживаемости. Он говорит о том, например, какое число больных с данной стадией рака смогло прожить более 5-ти лет после выявления опухоли. Так, при базалиоме показатель выживаемости приближается к 100% вне зависимости от размеров новообразования. А при меланоме 2 стадии через 5-летний рубеж даже при условии грамотного лечения перешагивает только 50% пациентов.
Методы диагностики
Врачи, специализирующиеся на диагностике рака кожи, имеют впечатляющий арсенал диагностических методик, позволяющих подтвердить или опровергнуть диагноз, а также классифицировать опухоль. Осмотр — самый очевидный и простой способ заподозрить наличие новообразования. Если вы волнуетесь, что у вас развивается рак кожи, — покажите необычный участок тела доктору. Он сравнит подозрительную родинку или язвочку с другими скоплениями пигментных клеток. Если будут основания для беспокойства, врач назначит дополнительные методы диагностики. Для более точной диагностики онкологи-дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется биопсия, при которой врач забирает небольшой участок ткани пациента из пораженной области, чтобы в условиях лаборатории изучить его под микроскопом. Ультразвук и томография необходимы, чтобы выявить возможные метастазы
Врачи иногда говорят, что при выявлении рака важно не дать диагнозу «парализовать сознание». Информированность о современных диагностических и лечебных возможностях и сотрудничество с врачами помогут победить коварную болезнь!
Как часто нужно показываться врачу, чтобы своевременно выявить заболевание?
Периодичность осмотров составляет 6-12 месяцев.
Как пройти осмотр в Центре им. В.П. Аваева?
В нашем Центре приём пациентов ведёт онколог-дерматолог, кандидат медицинских наук Дубенский Владислав Валерьевич
Читайте также:
