Печень при болезни Рандю-Вебера-Ослера - диагностика
Добавил пользователь Владимир З. Обновлено: 31.01.2026
Мелена — это черные дегтеобразные испражнения, которые формируются при обильных (более 60 мл) острых либо хронических кровотечениях из разных отделов желудочно-кишечного тракта. Причиной патологического состояния могут быть первичные поражения органов пищеварительной системы, нарушения системы гемостаза, некоторые инфекционные болезни. С целью обнаружения источника и причины геморрагии применяют эндоскопические, рентгенологические и лабораторные методы исследования. При характерном изменении внешнего вида каловых масс следует без промедления обратиться к врачу.
Общая характеристика
В случае развития мелены пациент замечает резкое изменение консистенции и цвета каловых масс — они становятся более жидкими, «липкими», приобретают черный цвет (дегтеобразные испражнения). Следует различать мелену и физиологические изменения цвета кала, обусловленные приемом лекарств – каловые массы после применения препаратов железа и висмута оформленные, твердые. Кровотечение сопровождается болями в животе различной интенсивности и другими диспепсическими расстройствами, выраженность которых зависит от уровня и степени поражения пищеварительной системы.
В некоторых случаях с появлением крови в фекалиях болевой синдром стихает. Одновременно с возникновением мелены развивается рвота «кофейной гущей», нарушается общее самочувствие: кожа и слизистые становятся бледными, отмечаются головокружение, слабость, обмороки. При массивной кровопотере возможен коллапс, который характеризуется частым слабым пульсом, резким падением артериального давления, потерей сознания. Кровотечение из ЖКТ является симптомом серьезных патологических состояний и требует экстренного оказания квалифицированной медицинской помощи.
Причины мелены
Чаще всего обильное кровотечение, приводящее к выделению из прямой кишки черных дегтеобразных фекалий, осложняет течение гастродуоденальной патологии. Более редким фактором, обуславливающим развитие мелены, являются обильные носовые и легочные геморрагии, сопровождающиеся заглатыванием крови. Нарушение цвета и консистенции кала наблюдается при остром эрозивном эзофагите, узелковом периартериите, который протекает с вовлечением в процесс мелких сосудов ЖКТ. Измененная кровь, появляющаяся в испражнениях при общем тяжелом состоянии больного, может указывать на разрыв аневризмы аорты в просвет тонкого кишечника.
Желудочно-кишечные кровотечения
Основная причина мелены — развитие острых или обильных хронических геморрагий из верхних сегментов ЖКТ, связанных преимущественно с язвенно-деструктивными процессами в слизистой оболочке. Темный цвет кала появляется при взаимодействии цельной крови с соляной кислотой желудка и превращении гемоглобина в солянокислый гематин. Появление мелены также вызывается кровотечениями из тонкого или начальных отделов толстого кишечника при условии замедления перистальтики и нарушения пассажа каловых масс. Дегтеобразный стул служит симптомом таких болезней ЖКТ, как:
- Гастрит. Мелена часто обнаруживается при эрозивном варианте острого гастрита, который проявляется обширными поверхностными поражениями слизистой оболочки органа. Кровотечение возникает на фоне сильной боли в эпигастральной области, тошноты и рвоты, изменений характера и частоты стула. Состояние развивается после отравления химическими веществами, приема раздражающих слизистую лекарственных препаратов.
- Язвенная болезнь. При глубоком поражении язвенным процессом стенки желудка или двенадцатиперстной кишки сосуды разрушаются, возникает геморрагия. Кровотечения могут быть незначительными или массивными с признаками мелены. Патогномоничным признаком, указывающим на наличие язвы, является уменьшение или полное исчезновение болевого синдрома после начавшейся геморрагии.
- Синдром Меллори-Вейса. Развернутая клиническая картина расстройства чаще развивается на фоне повторяющейся рвоты, интенсивного кашля, неукротимой икоты. Для заболевания более характерна многократная рвота с примесями алой крови, но иногда кровь скапливается в желудке и подвергается разрушению соляной кислотой, что обусловливает появление дегтеобразных испражнений через 6-8 часов после первых симптомов.
- Рак желудка. Для опухолей желудка патогномонично сочетание рвоты «кофейной гущей» и мелены. Состояние появляется на поздних стадиях развития новообразования, когда опухолевая ткань прорастает глубоко в стенку органа и разрушает кровеносные сосуды. Типичным является упорный болевой синдром, частая тошнота, рвота после приема пищи, симптомы раковой интоксикации (похудание, общая слабость, отсутствие аппетита).
- Эрозивный бульбит. Геморрагия и мелена чаще наблюдаются при остром варианте поражения луковицы 12-перстной кишки. Другие симптомы — тупые эпигастральные боли, периодическая тошнота и рвота, неустойчивость стула со склонностью к запорам — малоспецифичны и встречаются при любых поражениях верхних отделов пищеварительной системы. Кровотечение может провоцироваться химическими повреждениями, приемом НПВС.
- Окклюзия мезентериальных артерий. Вследствие тромбоза и эмболии сосудов происходит резкое прекращение кровоснабжения кишечника с ишемическими и деструктивными изменениями в его стенке. Первым признаком окклюзии являются сильнейшие боли в животе, сопровождаемые рефлекторной многократной рвотой с примесями желчи. Окраска и консистенция каловых масс изменяются через несколько часов после появления симптоматики.
- Некротический энтероколит новорожденных. Заболевание манифестирует преимущественно у недоношенных детей на 1-2 неделе после родов. Мелена развивается вследствие обширных ишемических и некротических изменений в стене кишечника, обусловленных внутриутробной гипоксией или асфиксией в процессе родов. Болезнь протекает очень тяжело, кровотечения из ЖКТ осложняются ДВС-синдромом, полиорганной недостаточностью.

Инфекционные патологии
Мелена при вирусных или бактериальных поражениях потенцируется как прямым действием микроорганизмов на стенки пищеварительного тракта, так и опосредованным влиянием через нарушения механизмов сосудистой проницаемости и гемостаза. Появление черных зловонных фекалий сопровождается общеинфекционным синдромом: фебрильной лихорадкой, головными болями, миалгиями и артралгиями. Постепенно развиваются патогномоничные для каждого возбудителя симптомы. Из инфекционных болезней меленой наиболее часто осложняются:
- Геморрагическая лихорадка. Вирусное поражение органов ретикулоэндотелиальной системы обусловливает выраженную нехватку тромбоцитов, которая, сочетаясь с патологическими изменениями сосудистой стенки, провоцирует мелену, гематурию, носовые кровотечения. Кроме выделения черного кала определяется геморрагическая сыпь на коже и слизистых. В тяжелых ситуациях возможно развитие гиповолемического шока.
- Брюшной тиф. На стадии некротических изменений и очищения брюшнотифозных язв кишечника могут возникать кровотечения из поврежденных кишечных артерий. Такое осложнение обычно встречается на 3-4 неделе брюшного тифа при типичной стадийности процесса. Также характерно несоответствие изменений пульса и степени повышения температуры тела — ЧСС нормальной частоты при высокой фебрильной лихорадке.
- Лихорадка денге. Мелена выявляется при геморрагической форме инфекционного процесса. На начальных этапах пациенты жалуются на повышение температуры тела, недомогание. Спонтанные кровотечения из пищеварительного тракта отмечаются спустя 2-3 дня от появления симптомов, обусловлены преимущественным поражением капилляров в сочетании с изменениями реологических свойств крови, снижением количества факторов свертывания.
Нарушения свертываемости крови
Геморрагия в верхних отделах пищеварительного тракта может быть связана с системными гематологическими заболеваниями, при которых развивается склонность к гипокоагуляции, недостаточность факторов свертывания, патологическое повышение проницаемости сосудистой стенки. При таких болезнях мелена сопровождается носовыми, маточными и легочными кровотечениями. Возможны кровоизлияния в полости суставов и перикарда, что приводит к появлению соответствующей симптоматики. Основными причинами дегтеобразных испражнений являются следующие геморрагические болезни:
- Гемофилия. Массивные кровотечения, проявляющиеся меленой, наблюдаются при среднетяжелой и тяжелой формах патологии, при которых уровень факторов свертывания составляет не более 5% от нормы. В большинстве случаев манифестация гемофилии происходит в раннем детском возрасте. Основной симптом, который встречается у 80% пациентов, — кровоизлияния в полость суставов, также характерны обширные гематомы после удара, гематурия.
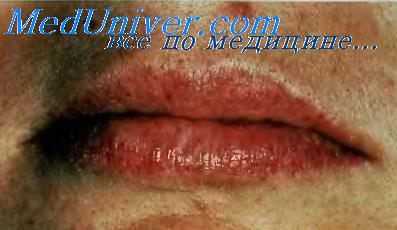
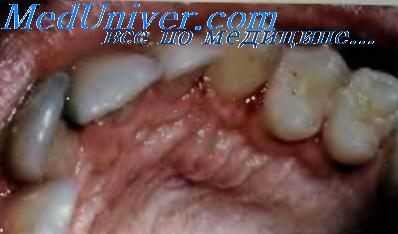
- Болезнь Рандю-Ослера-Вебера. Окрашивание кровью каловых масс свидетельствует о тяжелом течении процесса с диффузным поражением мелких сосудов пищеварительного тракта. При этом заболевании кроме мелены зачастую беспричинно начинаются носовые кровотечения, которые крайне трудно остановить. Характерным признаком являются геморрагические телеангиэктазии на коже лица, слизистой оболочке губ и щек.
- Тромбоцитопении. Геморрагический синдром провоцируется резким снижением количества тромбоцитов, которое может иметь аутоиммунную природу или развивается вторично по отношению к другим гематологическим расстройствам. Больные жалуются на беспричинное появление синяков и гематом, выделение крови из носовых ходов. Для тромбоцитопений типично сочетание мелены и болей в левом подреберье, что обусловлено увеличением селезенки.
Патология печени
Причиной желудочных кровотечений с выделением черного «липкого» стула становятся хронические заболевания печени (фиброз, цирроз), приводящие к портальной гипертензии. Из-за нарушения оттока крови коллатеральные сосуды нижней трети пищевода и желудка расширяются, а затем разрываются при повышении давления в брюшной полости, что сопровождается массивной кровопотерей. При первичных поражениях печени мелена, как правило, сочетается с кровавой рвотой, специфическими «печеночными знаками»: пальмарной эритемой, сосудистыми звездочками на коже живота.
Обследование
Обследованием пациента занимается врач-гастроэнтеролог, в случае массивной геморрагии обязательна консультация хирурга. Диагностический поиск при наличии мелены направлен на быстрое обнаружение источника кровотечения, а при возможности и его устранение. Используется комплекс инструментальных и лабораторных методов, которые необходимы для изучения состояния пищеварительного тракта, оценки тяжести состояния больного и степени гемодинамических нарушений. Наиболее ценными для диагностики считаются:
- Рентгенологическое исследование. Серия рентгенограмм с пероральным контрастированием органов ЖКТ сульфатом бария — альтернатива эндоскопическому методу обследования. С помощью рентгенографии в 80-85% случаев удается определить локализацию повреждения, но методика не всегда информативна для установления этиологии.
- Эндоскопия. ЭГДС с использованием гибкого зонда применяется не только для обнаружения места геморрагии, но и в качестве лечебного метода – специальные инструменты позволяют «прижечь» кровоточащий сосуд. В сомнительных случаях для верификации причин мелены производится биопсия измененных участков слизистой.
- Анализ кала. С целью подтверждения наличия крови в каловых массах проводят трехкратную реакцию Грегерсена, которая выявляет даже небольшое количество кровяных пигментов. Обязательно выполняют стандартную копрограмму, по показаниям назначают бактериологическое исследование кала.
- Коагулограмма. Результаты анализа свертывающей способности, активности внутреннего и внешнего звеньев гемостаза показательны при подозрении на наследственные геморрагические патологии с нарушением свертываемости. Для контроля динамики состояния пациента исследование делают несколько раз.
- Исследования показателей крови. Всем больным с меленой рекомендован общий анализ крови, обеспечивающий приблизительную оценку степень кровопотери для разработки дальнейшей тактики лечения. Для исключения сопутствующих болезней необходимо биохимическое исследование крови, печеночные пробы.
При массивном кровотечении и невозможности проведения качественного эндоскопического исследования для визуализации точного места повреждения сосуда назначается селективная мезентериальная артериография. В качестве скринингового теста при неясной этиологии мелены используется метод радионуклидного сканирования с мечеными эритроцитами.

Симптоматическая терапия
Мелена служит специфическим признаком обильного кровотечения из сосудов пищеварительных органов. Такое патологическое состояние не может быть устранено самостоятельно в домашних условиях. При появлении дегтеобразных темных каловых масс необходимо незамедлительное обращение за квалифицированной медицинской помощью, поскольку несвоевременная диагностика и лечение чреваты массивной кровопотерей, выраженными нарушениями деятельности всех систем организма.
1. Диагностика и лечение язвенных гастродуоденальных кровотечений. 50 лекций по хирургии/ Луцевич Э.В., Белов И.Н., Праздников Э.Н. – 2004.
3. Алгоритмы диагностики и принципы лечения основных ургентных хирургических заболеваний: Учебное пособие/ Жидовинов Г.И., Маскин С.С. и др. – 2010.
4. Протоколы диагностики и лечения острых хирургических заболеваний органов брюшной полости/ Ассоциация хирургов Санкт-Петербурга – 2007.
Печень при болезни Рандю-Вебера-Ослера - диагностика
Болезнь Рандю—Вебера—Ослера. Синдром Стерджа—Вебера—Краббе.
Наследственная геморрагическая телеангиэктазия, или болезнь Рандю—Вебера—Ослера. В основе болезни Рандю—Вебера—Ослера лежит дефект трансмембранного белка эндоглина (киназа-1, подобная рецептору активина), служащего компонентом рецепторного комплекса трансформирующего фактора роста бета. Болезнь наследуется по аутосомно-доминантному типу. К клиническим проявлениям относят множественные телеангиэктазии в виде красно-фиолетовых пятен или красноватых папул диаметром от 1 до 3 мм, представляющих собой расширенные капилляры кожи, слизистой оболочки и других органов и тканей. Пульсация в центральной части телеангиэктазии отсутствует, при диаскопии они бледнеют. Телеангиэктазии появляются в раннем детском возрасте, после периода полового созревания их количество и размеры постепенно увеличиваются. Заболевание одинаково часто наблюдают у мужчин и у женщин. Наиболее яркий клинический симптом — кровотечения, особенно часто из носа.
Болезнь Рандю—Вебера—Ослера во многих случаях протекает бессимптомно. Диагноз основывается на анамнезе, клинической и гистологической картине. Телеангиэктазии располагаются непосредственно под слизистой оболочкой, поэтому легко травмируются, что приводит к развитию кровотечения и образованию язв. Разрыв телеангиэктазии, расположенных на коже, наблюдают реже, так как они защищены ороговевающим эпителием. Наиболее часто телеангиэктазии на коже локализуются на ладонях, пальцах, ногтевых ложах, лице и шее. При поражении слизистых оболочек телеангиэктазии обычно локализуются на губах, языке, перегородке носа и под конъюнктивой, реже — на дёснах и твёрдом нёбе. Сосудистые мальформации отмечают также в лёгких, мозге и ЖКТ, особенно в печени. Телеангиэктазии могут стать причиной кровотечений, например, носовых, в результате сухости или раздражения слизистой оболочки носа, а также при назотрахеальной интубации, желудочно-кишечных в виде мелены, которые могут привести к недостаточности железа, кровотечений в мочевые пути, проявляющихся гематурией. К осложнениям болезни Рандю—Вебера—Ослера относят цирроз печени, лёгочную гипертензию, обусловленную артериовенозными свищами в лёгких, абсцесс мозга и эмболию его артерий. При проведении общего обезболивания, хирургических вмешательств в полости рта, антикоагулянтной и тромболитической терапии и при назначении препаратов, обладающих гепатотоксическим действием, необходима особая осторожность. Кровотечение при разрыве телеангиэктазии обычно легко останавливается компрессией поражённого участка. В связи с тем, что иногда заболевание осложняется развитием абсцесса мозга, перед инвазив-ными вмешательствами в полости рта целесообразно профилактически назначать антибиотики. При выявлении болезни Рандю-Вебера-Ослера следует обследовать членов семьи больного.
Болезнь Рандю—Вебера—Ослера
Синдром Стерджа—Вебера—Краббе, или энцефалотригеминальный ангиоматоз.
Энцефалотригеминальный ангиоматоз — редкий врождённый синдром, который проявляется венозными ангиомами мягкой и паутинной оболочек мозга, сосудистыми пятнами на лице, нервно-мышечными нарушениями и поражением глаз и полости рта. Сосудистые пятна и оболо-чечные ангиомы обычно располагаются на одной стороне. Наиболее ярким клиническим проявлением синдрома служит сосудистое пятно на лице, представляющее собой гемангиому и называемое ещё пламенеющим невусом. Оно имеет чёткие границы, красный или пурпурный цвет, может слегка возвышаться над уровнем кожи и бледнеет при надавливании. Локализация пламенеющего невуса соответствует зоне иннервации ветвей тройничного нерва; обычно передняя граница невуса достигает срединной линии, но не переходит на противоположную половину лица. Наиболее часто пламенеющий невус располагается в зоне иннервации I ветви (глазной нерв) тройничного нерва, размеры его с возрастом не увеличиваются. Невус безболезненный, воспалительные изменения в нём отсутствуют. У многих пациентов с одиночным пламенеющим невусом в постпубертатном периоде возможно спонтанное уменьшение его размеров. Примерно у 30% пациентов пламенеющий невус лица бывает проявлением синдрома Стерджа—Вебера—Краббе, у остальных признаки этого синдрома отсутствуют. При вовлечении I ветви тройничного нерва синдром Стерджа—Вебера—Краббе наблюдают наиболее часто.
Нарушение венозного кровотока, обусловленное оболочечными ангиомами, может стать причиной дегенерации коры головного мозга, судорог, нарушения умственного развития, а также гемиплегии. На рентгенограммах черепа в боковой проекции отмечают обызвествление коры, проявляющееся характерными тенями с извилистыми двойными контурами. Примерно у 30% больных с этим синдромом отмечают поражение глаз (ангиомы, колобомы, глаукома).
Сосудистая гиперплазия — наиболее частое поражение полости рта при синдроме Стерджа— Вебера—Краббе. Она обычно затрагивает слизистую оболочку щёк и губ, но может поражать также нёбо, дёсны и дно полости рта. Ярко-красные пятна располагаются в зоне иннервации ветвей тройничного нерва и так же, как на лице, достигая срединной линии, не переходят на противоположную сторону. При локализации ангиомы на десне повреждение её при зубоврачебных вмешательствах может вызвать трудноостанавливаемое кровотечение. Ангиоматоз может стать причиной нарушения прорезывания зубов, а также макрохейлии, макродонтии и макроглосии. Назначение фенитоина по поводу эпилептических припадков, которые нередко наблюдают у больных с синдромом Стерджа—Вебера—Краббе, может привести к гипертрофии дёсен. Тщательное исследование десны с выполнением биопсии обычно позволяет отдифференцировать увеличение десны, вызванное ангиоматозом, от лекарственной гипертрофии, Хирургические вмешательства в местах поражения ангиоматозом нужно выполнять с большой осторожностью и соблюдением мер по профилактике кровотечения.
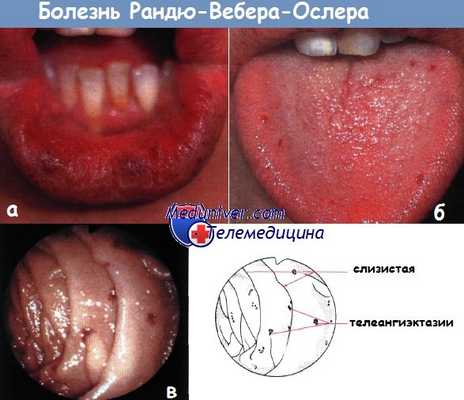
а - телеангиэктазии губ
б - телеангиэктазии языка
в - эндоскопическая картина телеангиэктазии у пациента с болезнью Рандю-Вебера-Ослера.
Дистальная часть двенадцатиперстной кишки. Видны множественные поражения более отдаленных частей тонкой кишки
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
КТ, МРТ, УЗИ, ангиография печени при наследственной геморрагической телеангиэктазии
б) Визуализация:
(Слева) На КТ в артериальной фазе контрастного усиления у мужчины 31 года с нарушением функции печени, носовыми кровотечениями и кровохарканьем определяется большие артерио-венозные мальформации (АВМ) в базальных отделах правого легкого. Контрастное усиление печени имеет «пятнистый» характер, расширенные печеночные вены преждевременно заполняются контрастом.
(Справа) На КТ у этого же пациента визуализируются дискретные АВМ в печени, а также не столь четко различимые телеангиэктазии меньшего размера. Паренхима печени выглядит «пестрой». (Слева) На КТ у этого же пациента в печени видны дискретные АВМ, паренхима печени выглядит «пестрой», печеночная артерия значительно расширена.
(Справа) На КТ срезе у этого же пациента определяется выраженное расширение печеночной артерии; паренхима пече ни имеет «пестрый» вид. (Слева) На КТ срезе (этот же пациент) визуализируется артерио-портальный шунт и расширенная печеночная артерия.
(Справа) На корональной КТ (объемный рендеринг) у этого же пациента визуализируются ABM в легких. Врожденная геморрагическая телеангиэктазия (синдром Ослера-Вебера-Рандю) — наследственное заболевание, приводящее к фиброваскулярной дисплазии, в результате чего появляется возможность для развития телеангиэктазий и АВМ во множестве органов, преимущественно в коже, легких, печени и ЖКТ.
2. КТ признаки наследственной геморрагической телеангиэктазии:
• КТ с контрастным усилением:
о Раннее заполнение контрастом расширенных и извитых внепеченочных и внутрипеченочных артерий, расширение ветвей печеночной артерии, возможно, также ветвей воротной вены
о Неоднородное контрастное усиление паренхимы печени:
- Вследствие артерио-венозных шунтов
- Могут выявляться зоны преходящего повышения плотности: Клиновидной формы, расположенные в периферических отделах печени, для которых характерно значительное повышение плотности в артериальной фазе
- В венозной/паренхиматозной фазе контрастное усиление паренхимы печени обычно становится равномерным
о Телеангиэктазии: мелкие сосудистые «точки», которые лучше распознаются на мультипланарных реформатированных изображениях и в проекции максимальной интенсивности (MIP):
- Выглядят в виде «звездочки» размером 5-7 мм на КТ с контрастным усилением
- Обнаруживаются у 2/3 пациентов с ИГТ
о Большие сосудистые «образования» сливного характера:
- Выглядят как крупные «лакуны» (1-3 см) с ранним и персистирующим контрастным усилением в артериальной фазе
- Представляют собой крупные шунты или множественные телеангиэктазии сливного характера
- Обнаруживаются у 1/4 пациентов с НГТ
о Возможно расширение желчных протоков (обусловленное сдавливанием извне)
о Поражение селезенки и поджелудочной железы нетипично
о При поражении ЖКТ может возникать кровотечение, обусловленное подслизистыми телеангиэктазиями
3. МРТ признаки наследственной геморрагической телеангиэктазии:
• Т1 ВИ:
о Телеангиэктазии гипо- или изоинтенсивны паренхиме печени
• Т2 ВИ:
о Сеть сосудов с «выпадением» сигнала, обусловленным движением крови, на последовательностях спин-эхо
• STIR:
о Лучше всего подходит для оценки размера мальформации
- При МР-ангиографии можно недооценить размер
• Т1 ВИ с контрастным усилением:
о Телеангиэктазии: имеют небольшой размер, равномерно накапливают контраст
о Типично раннее контрастное усиление периферических ветвей воротной вены и наличие участков преходящего повышения интенсивности паренхимы печени в течение артериальной фазы
о Последовательности градиентного эха после введения контраста на основе гадопентеновой кислоты используются для оценки динамики контрастного усиления
• МР-ангиография:
о Позволяет составить «карту» аномальных сосудов и оценить количество и размер питающих артерий и дренирующих вен
о Исходя из времени, прошедшего между ранней артериальной фазой и контрастным усилением мальформации, появляется возможность оценить скорость тока крови в патологическом очаге:
- АВМ с высокой скоростью тока крови характеризуются ранним, интенсивным контрастным усилением
- Венозные мальформации или не визуализируются вовсе, или характеризуются поздним контрастным усилением вен
4. УЗИ признаки наследственной геморрагической телеангиэктазии:
• Серошкальное УЗИ:
о Скрининговый метод, пригодный для обнаружения патологических изменений со стороны печени
о Расширение печеночных артерий, множественные артериовенозные мальформации, нарушение эхогенности печени
• Импульсно-волновая допплерография:
о Высокая скорость кровотока в печеночной артерии 153 + 65,2 см/сек
о Усиление пульсации воротной вены с наличием фазового либо непрерывного реверсивного кровотока обусловлено наличием шунтов между печеночной артерией и воротной веной
о Наличие артерио-портальных шунтов приводит к существенным изменениям допплеровского спектра печеночных вен:
- Только при тяжелых формах заболевания
• Цветовая допплерография:
о «Клубки» увеличенных, извитых артериальных сосудов или множественные интрапаренхиматозные аневризмы печеночных артериол
5. Ангиография при наследственной геморрагической телеангиэктазии:
• Не показана, если есть возможность выполнения КТ- или МР-ангиографии
• Традиционная ангиография:
о Дилатация, извитой ход ветвей печеночной артерии
о Многочисленные участки накопления контраста (плотные, неправильной формы) во всех отделах паренхимы печени
о Ангиоэктазии с диффузным распределением и диффузное усиление капиллярного «рисунка»
о Раннее заполнение контрастом расширенных печеночных вен и, возможно, ветвей воротной вены
6. Рекомендации по визуализации:
• Лучший метод диагностики:
о Цветовая допплерография (для неинвазивного скрининга)
о КТ с контрастным усилением (и МРТ) с мультипланарным реформатированием и трехмерными реконструкциями сосудов с целью визуализации патологически измененных сосудов печени при наследственной геморрагической телеангиэктазии
• Выбор протокола:
о КТ-артериография с использованием проекции максимальной интенсивности (MIP) в аксиальной и корональной плоскости в артериальной и паренхиматозной фазе контрастного усиления
(Слева) На КТ в артериальной фазе контрастного усиления у женщины 32 лет, страдающей, как и ее родственники, носовыми кровотечениями, определяется неравномерное накопление контраста в паренхиме печени, а также раннее заполнение контрастом расширенных печеночных вен.
(Справа) На КТ в артериальной фазе контрастного усиления у этой же пациентки определяется неравномерное контрастирование паренхимы печени, раннее заполнение расширенных печеночных вен и нижней полой вены, а также расширение и извитой ход печеночной артерии (Слева) На аксиальной КТ в портально-венозной (печеночной паренхиматозной) фазе контрастного усиления у этой же пациентки печень в целом выглядит обычно, за исключением расширения печеночных вен и НПВ, что указывает на наличие интрапаренхиматозных шунтов, по которым происходит «сбрасывание» крови, из-за чего в артериальной фазе печень выглядела неоднородной.
(Справа) На КТ в венозной фазе контрастного усиления у этой же пациентки визуализируется одно из двух гиподенсных образований неизвестной природы, не меняющих размер в течение нескольких лет. (Слева) На рентгенограмме (катетерная ангиография) у этой же пациентки визуализируются расширенные артериальные сосуды, многочисленные участки повышенной плотности, неправильной формы, а также множественные ангиэктазии.
(Справа) На рентгенограмме (катетерная ангиография) у этой же пациентки определяется раннее заполнение контрастом расширенных вен. Катетерная ангиография редко используется для оценки выраженности изменений при НГТ, и большей частью заменяется КТ-либо МР-ангиографией.
в) Дифференциальная диагностика наследственной геморрагической телеангиэктазии:
1. Цирроз печени:
• Изменение формы артерий в виде «штопора», обусловленное комбинацией факторов: усилением артериального кровотока и наличием регенераторных узлов
• Транссинусоидальные артерио-портальные шунты при тяжелом циррозе, интрасегментарный гепатофугальный кровоток в воротной вене
• Не приводит к появлению многочисленных, широко распространенных сосудистых очагов или преходящих участков повышения плотности (или интенсивности) паренхимы
• Наследственная геморрагическая телеангиэктазия не обусловливает изменение формы печени (бугристые края или лобарная атрофия)
2. Травматические внутрипеченочные артерио-венозные фистулы:
• Причины: биопсия, чреспеченочная холангиостомия, тупая травма или проникающие ранения, разрыв аневризмы печеночной артерии с формированием свища между артерией и воротной веной
• Расширение артерии на ограниченном участке, раннее контрастное усиление вены, затруднение визуализации артерии дистальнее фистулы из-за перераспределения кровотока
3. Опухолевые артериовенозные шунты:
• Формируются как в первичных, так и вторичных опухолях печени; возникновение шунтов означает прорастание опухоли в вену
4. Синдром Бадда-Киари:
• Обструкция путей венозного оттока от печени, формирование коллатералей между печеночными венами, воротной веной и системными венами
• КТ: неоднородная плотность паренхимы печени, перипортальное и периферическое контрастное усиление, увеличение хвостатой доли
• Сужение либо окклюзия печеночных вен:
о В то время как при НГТ происходит расширение ветвей печеночной и(или) воротной вены
(Слева) На аксиальной КТ с контрастным усилением у мужчины 47 лет, страдающего сердечной недостаточностью с повышенной фракцией выброса, обусловленной НГТ, определяется, что паренхима печени имеет «крапчатый» вид из-за неравномерного накопления контраста, вены печени значительно расширены и преждевременно заполняются контрастом.
(Справа) На КТ срезе у этого же пациента определяется увеличение печеночной артерии, видны также множественные телеангиэктазии и АВМ, разбросанные по всем отделам печени, ответственные за «сбрасывание» крови в обход синусоидов, что и обусловливает изменения характера контрастного усиления паренхимы. (Слева) На КТ определяется очаг в печени, минимально и неравномерно накапливающий контраст.
(Справа) На МРТ, выполненной с целью уточнения диагноза у этого же пациента, определяется, что образование является гиповаскулярным, отсутствуют признаки, которые указывали бы на его опухолевую природу. (Слева) На аксиальной КТ у женщины 82 лет с известной НГТ, у которой вновь появились боли в правом подреберье на фоне повышения температуры тела, определяются типичные признаки наследственной геморрагической телеангиэктазии, в т. ч. «пятнистое» неравномерное контрастное усиление печени и очаговые ABM. Визуализируется также образование, содержащее газ.
(Справа) На аксиальной КТ с контрастным усилением у этой же пациентки визуализируется катетер типа «свиной хвост», установленный под КТ-контролем с целью дренирования абсцесса.
г) Патология:
1. Общая характеристика:
• Этиология:
о Гены, кодирующие белок, связывающий трансформирующий фактор роста
• Генетика:
о Наследственная геморрагическая телеангиэктазия-заболевание с аутосомно-доминантным типом наследования, характеризующееся высокой пенетрантностъю и гетерогенностью
о Фенотипы НГТ:
- НГТ 1: мутации гена, кодирующего эндоглин (ENG), расположенного в девятой хромосоме
- НГТ 2: мутации гена (ACVRL), кодирующего белок актинин (ALK1) (хромосома 12)
• Ассоциированные изменения:
о У пациентов с наследственной геморрагической телеангиэктазией симптоматика и осложнения чаще всего обусловлены АВМ легких
2. Макроскопические и хирургические особенности:
• Изменения со стороны сосудов печени (ангиодисплазия):
о Телеангиэктазии, кавернозные гемангиомы, аневризмы паренхиматозных ветвей печеночной артерии, а также паренхиматозные, печеночно-портальные, артерио-венозные фистулы
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о В некоторых случаях-бессимптомное течение; анемия при рецидивирующих кровотечениях
о Множественные телеангиэктазии (полиорганное поражение):
- Слизистая оболочка носа: периодические носовые кровотечения
- ЦНС (церебральные или спинальные аневризмы): судороги, парапарез, субарахноидальное кровоизлияние
- Органы ЖКТ: ангиодисплазия, желудочно-кишечное кровотечение
- Органы системы дыхания: цианоз, полицитемия, диспноэ при физической нагрузке, утолщение пальцев по типу «барабанных палочек», изменение аускультативных данных
о Изменения со стороны печени: возможно бессимптомное течение, редко - фиброз паренхимы, билиарная ишемия, печеночная недостаточность:
- Фиброз, атипичный цирроз, хронический активный гепатит (редко)
• Клинический профиль:
о Диагностические критерии: наследственность, носовые кровотечения, телеангиэктазии в коже и слизистых оболочках, АВМ
2. Демография:
• Возраст:
о Дебют заболевания происходит у взрослых людей, поражение печени обнаруживается 10-20 лет спустя после возникновения первой телеангиэктазии
• Пол:
о М=Ж
• Эпидемиология:
о 10-20:100000
3. Течение и прогноз:
• Осложнения: застойная сердечная недостаточность с повышенной фракцией выброса, портальная гипертензия, печеночная энцефалопатия, билиарная ишемия, печеночная недостаточность:
о Внепеченочные поражения: кровохарканье, гемоторакс, инсульт, абсцесс мозга
• Прогноз: чаще всего благоприятный
4. Лечение:
• Поддерживающая терапия: препараты железа, переливание крови
• Спиральная эмболизация печеночной артерии, лигирование печеночной артерии, трансплантация печени
е) Диагностическая памятка. Следует учесть:
• Все пациенты с наследственной геморрагической телеангиэктазией должны подвергаться скринингу из-за высокой распространенности АВМ легких и головного мозга в этой группе
• Необходимо также исследовать родственников пациентов с НГТ на предмет наличия признаков заболевания
Наследственная геморрагическая телеангиэктазия (I78.0)
Болезнь Ослера - Рандю -Вебера - это наследственное заболевание, характеризующееся трансформацией мелких сосудов в множественные телеангиэктазии, располагающиеся на коже, слизистых и серозных оболочках, артериовенозные шунты во внутренних органах и аневризмы, что проявляется кровоточивостью.
Этиология и патогенез
Наследуется по аутосомно-доминантному типу.
За развитие болезни отвечают два гена:
•первый ген, ответственный за эндоглин (ENG), располагается на хромосоме 9q33-q34 и контролирует выработку человеческого, двухмерного, встроенного, мембранного гликопротеина, который экспрессируется на эндотелиальных клетках сосудов
•второй ген, ответственный за активиноподобный рецептор для фермента киназы1 (ALK1), расположен на хромосоме 12q13 и относится к группе трансформирующих факторов роста b
Мутация этих генов, участвующих в восстановлении тканей и ангиогенезе, приводит к следующим патологическим процессам:
•развитию дефектов соединений и дегенерации эндотелиальных клеток, слабости периваскулярной соединительной ткани, что является причиной дилатации капилляров и посткапиллярных венул и патологической васкуляризации, проявляющейся телеангиэктазиями и артериовенозными шунтами
•потеря мышечного слоя и нарушение эластического слоя сосудов может приводить к образованию аневризм
При гистологическом исследовании обнаруживают: неправильной формы синусообразные расширения сосудов, истончённые стенки которых образованы эндотелиальными клетками и рыхлой соединительной тканью.
Наследственная геморрагическая телеангиэктазия как проявление мезенхимальной дисплазии нередко сочетается с другими наследственными аномалиями коллагеновых структур, а также с болезнью Виллебранда и другими тромбоцнтопатиями. Известно, например, сочетание наследственной геморрагической телеангиэктазии со слабостью связочного аппарата и суставных сумок, пролабированием клапанов сердца, синдромом Элерса—Данлоса, аневризмами крупных артерий. Из приобретенных заболеваний с телеакгиэктазиями сочетаются системная склеродермия и синдром Рейно—Лериша.
Эпидемиология
Признак распространенности: Редко
Популяционная частота в разных странах колеблется от 1 : 3500 до 1 : 100 000, в России составляет – 1 : 50 000. Заболевание встречается во всех расовых и этнических группах с одинаковой частотой у мужчин и женщин.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клинические проявления болезни дебютируют чаще в возрасте после 20 лет, но первые признаки могут появляться и в первые годы жизни.
- телеангиэктазии обычно локализуются на слизистой оболочке носа, губ, десен, языка, щёк, желудочно-кишечного, респираторного и мочевого тракта, на коже волосистой части головы, лица, конечностей, туловища, а также на конъюнктиве и под ногтями
- кожа при этом имеет цвет от ярко-красного до темно-фиолетового
- телеангиэктазии также могут располагаться во внутренних органах - лёгкие, печень, почки, головной мозг
- типичная телеангиэктазия имеет размер менее 5 мм и при надавливании бледнеет
- артериовенозные шунты могут приводить к сбросу крови слева направо или справа налево, а если они достаточно крупные, то могут стать причиной артериальной гипертензии и сердечной недостаточности
- поражение сосудов лёгких может приводить как к тромбоэмболии, так и к септической эмболии сосудов головного мозг
- при поражении печени, вследствие сброса крови из печёночных артерий через артериовенозные шунты в бассейн портальной вены, формируется портальная гипертензия и возможно развитие цирроза печени
Телеангиэктазии – это красные или пурпурные образования, слегка поднимающиеся над уровнем кожи, появляются чаще на слизистой оболочке носа и рта, губах, коже лица, груди, живота и конечностей, величина их колеблется от булавочной головки до 2-3 см.
Главным симптомом болезни являются частые, спонтанные, усиливающиеся с возрастом кровотечения из патологически измененных сосудов:
- чаще встречаются носовые кровотечения (90 %), так как телеангиэктазии, располагающиеся на слизистой оболочке носа, более склонны к кровотечению, чем кожные
- реже отмечаются кровотечения из желудочно-кишечного тракта, лёгких, почек, мочевыводящих путей, кровоизлияния в мозг, оболочки мозга, сетчатку
Появлению и усилению кровоточивости, особенно носовых кровотечений, способствуют риниты и другие воспалительные заболевания слизистых оболочек, на которых расположены телеангиэктазии, их механические травмы (даже весьма легкие), стрессовые ситуации, умственное и физическое перенапряжение, прием алкоголя и острой пищи, особенно с уксусом, который нарушает агрегацию тромбоцитов, прием ацетилсалициловой кислоты и других дезагрегантов (препаратов, препятствующих свертыванию крови), недостаточный сон, работа в ночное время
Особый интерес представляют отмечаемые при обсуждаемом заболевании врожденные легочные артериовенозные свищи. Легочные шунты приводят к хронической артериальной гипоксемии и вторичной полицитемии. Кроме кровохарканья и плевральной геморрагии они проявляются одышкой при физических нагрузках, периферическим цианозом, барабанной формой пальцев.
Легочная фистула на рентгенограмме легких имеет вид монеты, связанной васкулярными полосками с корнем.
Частота неврологической симптоматики при легочных сосудистых фистулах составляет от 30 до 70%. Большенство симптомов (головокружение, слабость, головные боли, парестезии) носит преходящий характер и связано с гипоксемией и полицитемией. Могут наблюдаться преходящие ишемические атаки и тромботические или эмболические инсульты. Цереброваскулярные эпизоды обусловлены как полицитемией, так и тромбоэмболией (за счет легочной фистулы), реже – воздушной эмболией после кровохарканья. Проникновение через указанный шунт бактерий и септических микроэмболов располагает к развитию церебральных абсцессов (5-6% у больных с фистулами), поэтому даже асимптомную фистулу лучше прооперировать.
При болезни Ослера – Рандю – Вебера описаны случаи церебральных артериовенозных мальформаций, спинальные ангиомы и аневризмы вены Галена.
Считают, что диагноз наследственной геморрагической телеангиэктазии может быть установлен клинически на основании любых трёх из нижеприведенных критериев, предложенных в 1999 г. Куразао:
•множественные телеангиэктазии на характерных участках - губы, ротовая полость, нос, ушные раковины
•повторяющиеся, спонтанные кровотечения
•висцеральные поражения – телеангиэктазии в желудочно-кишечном, респираторном трактах (с кровотечениями или без), артериовенозные шунты в лёгких, печени, головном мозге и позвонках
•семейный характер заболевания
Диагностика
Диагноз наследственной геморрагической телеангиэктазии может быть установлен клинически на основании любых трёх из нижеприведенных критериев, предложенных в 1999 г. Куразао:
- множественные телеангиэктазии на характерных участках - губы, ротовая полость, нос, ушные раковины
- повторяющиеся, спонтанные кровотечения
- •висцеральные поражения – телеангиэктазии в желудочно-кишечном, респираторном трактах (с кровотечениями или без), артериовенозные шунты в лёгких, печени, головном мозге и позвонках
- семейный характер заболевания
Диагностика в типичных случаях проста: диагноз устанавливают по данным осмотра, иногда — по результатам эндоскопического исследования.
Лабораторная диагностика
Лабораторные методы выявляют только анемию разной степени тяжести. Коагулологические тесты после острой кровопотери обнаруживают реактивную гиперкоагуляцию. В редких случаях при множественных телеангиэктазиях развивается типичная коагулопатия потребления с тромбоцитопенией.
Дифференциальный диагноз
Дифференциальный диагноз следует проводить с телеангиэктазиями при циррозе печени, гемофилии, тромбоцитопенической пурпурой, болезнью Фабри.
Осложнения
Лечение
Для остановки кровотечений используют локальные воздействия. Тугие тампонады носа малоэффективны, травмируют слизистую оболочку, способствуют более обильным и опасным последующим кровотечениям, возникающим тотчас или вскоре после удаления тампона. Местные орошения кровоточащей слизистой оболочки тромбопластином, тромбином, лебетоксом (стипвен, рептилаза), перекисью водорода недостаточно надежны и в лучшем случае лишь на некоторое время останавливают или уменьшают кровотечение. Лучший эффект дает орошение полости носа (с помощью резиновой груши или шприца) охлажденным 5–8%‑ным раствором аминокапроновой кислоты, который всегда должен быть у больного в холодильнике.
Прижигания слизистой оболочки носа (трихлоруксусной и хромовой кислотами, нитратом серебра, диатермокоагуляцией) не предупреждают повторных кровотечений, а в ряде случаев способствуют их учащению. Временный эффект дают отслойка слизистой оболочки носа и перевязка приводящих артерий – верхнечелюстной, решетчатой. Тем не менее к таким вмешательствам приходится прибегать по жизненным показаниям при профузных кровотечениях. Из локальных воздействий более эффективно замораживание.
Первичную остановку кровотечения обеспечивает введение в полость носа гемостатического тампона или сжатой поролоновой губки, смоченной в жидком азоте. На втором этапе производят деструкцию телеангиэктазии с помощью криоаппликатора с циркуляцией азота (температура наконечника –196°С); время каждого замораживания – 30–90 с. На третьем этапе проводят 4–8 сеансов (с промежутками в 1–2 дня) односекундных распылений жидкого азота в полости носа, что устраняет сухость слизистой оболочки и образование на ней корок. Продолжительность эффекта такого лечения колеблется от нескольких месяцев до 1 года и более.
К хирургическому лечению приходится прибегать при частых и очень обильных желудочно‑кишечных, бронхо‑легочных, почечных и других кровотечениях. Однако в связи с формированием новых ангиэктазий через некоторое время эти кровотечения могут возобновляться.
Общие терапевтические воздействия при болезни Рандю – Ослера малополезны. Геморрагический синдром иногда смягчается при назначении эстрогенов или тестостерона (гормональных препаратов). Викасол, хлорид кальция, желатин, гемофобин, дицинон, аминокапроновая кислота не купируют и не предотвращают кровотечений.
Артериовенозные аневризмы следует удалять хирургическим путем возможно раньше, до развития необратимых циркуляторных и дистрофических изменений в органах.
Прогноз
Телеангиэктазии начинают образовываться обычно на 6—10-м году жизни и локализуются сначала на слизистых оболочках носа и полости рта, на коже лица и волосистой части головы. С возрастом количество и размеры телеангиэктазий увеличиваются и они могут возникать на любом участке кожи, а также на слизистых оболочках гортани, бронхов, пищеварительного канала, мочевых путей, женских половых органов. Поражаются и паренхиматозные органы: легкие, печень, селезенка, почки. Первым проявлением кровоточивости бывают обычно упорные носовые кровотечения. Позже к ним присоединяются бронхолегочные, желудочные, кишечные кровотечения, макрогематурия. Повторные кровопотери вызывают развитие постгеморрагической анемия. Острая кровопотеря может привести к летальному исходу.
Профилактика
С целью профилактики носовых кровотечений следует исключить прием алкогольных напитков, включая пиво, острых блюд, уксуса, пряностей, которые, как показывают клинические наблюдения, могут провоцировать геморрагии. Не рекомендуется назначать лекарственные препараты, нарушающие функциональные свойства тромбоцитов (нестероидные противовоспалительные средства и др.), а также антикоагулянты, фибринолитики, способные ухудшить течение геморрагического диатеза.
Болезнь Рандю-Ослера-Вебера
Болезнь Рандю-Ослера-Вебера – одна из наиболее часто встречающихся наследственных геморрагических телеангиэктазий, причиной которой выступает несостоятельность сосудистой стенки некоторых капилляров. Симптомами заболевания служат частые носовые кровотечения, телеангиэктазии на коже и слизистых оболочках, при тяжелых формах могут возникать желудочные и легочные геморрагии и хроническая железодефицитная анемия. Диагностика осуществляется с помощью осмотра больного, эндоскопических исследований, иногда – изучения наследственного анамнеза. Специфического лечения болезни Рандю-Ослера-Вебера на сегодняшний день не существует, используют различные гемостатические мероприятия и поддерживающую терапию.
Общие сведения
Болезнь Рандю-Ослера-Вебера (наследственная геморрагическая телеангиэктазия) – наследственная вазопатия, характеризующаяся неполноценностью эндотелия, что приводит к развитию телеангиэктазий и трудно останавливаемых кровотечений. Заболевание было описано на рубеже XIX-XX веков исследователями Анри Рандю, Уильямом Ослером и Фредериком Парксом Вебером. Дальнейшие исследования врачей-генетиков доказали наследственную природу заболевания, оно передается по аутосомно-доминантному типу. Пенетрантность патологического гена на сегодняшний день неизвестна (как неизвестен, собственно, и сам ген), болезнь Рандю-Ослера-Вебера с равной долей вероятности поражает как мужчин, так и женщин, однако степень выраженности симптомов отличается у разных больных. Встречаемость патологии довольно высока и оценивается на уровне 1:5000. Помимо наследственных форм болезни описаны случаи спорадического развития симптомов.
Причины болезни Рандю-Ослера-Вебера
Этиология и патогенез болезни Рандю-Ослера-Вебера в настоящее время остаются предметом для научных дискуссий. Последние данные генетики указывают, что у больных нарушена структура трансмембранного белка эндотелиоцитов – эндоглина или киназы-1. Однако это не объясняет сосудистую дисплазию, признаками которой является отсутствие у некоторых сосудов мышечной и эластической оболочек. Это приводит к тому, что сосудистая стенка представлена лишь одним эндотелием и окружающей его рыхлой соединительной тканью. Так как сердечно-сосудистая система является производным мезенхимы, это дает повод некоторым исследователям считать болезнь Рандю-Ослера-Вебера вариантом эмбриональной мезенхимальной дисплазии. Лишенные мышечной и эластической оболочек сосуды формируют микроаневризмы, которые, легко повреждаясь, приводят к геморрагиям.
Упорность кровотечений при болезни Рандю-Ослера-Вебера объясняется еще и тем, что немаловажную роль в процессе гемостаза играет спазм кровеносных сосудов около места повреждения. При отсутствии мышечной оболочки рефлекторный спазм становится невозможным, тем самым сильно затрудняется формирование тромба и остановка кровотечения. Предположительно, дефекты некоторых рецепторов эндотелия также затрудняют процесс свертывания крови при болезни Рандю-Ослера-Вебера. Подтверждением того факта, что геморрагии при данной патологии не связаны напрямую с системой гемостаза, служит нормальный уровень всех факторов свертывания у больных. Лишь при тяжелых случаях заболевания могут наблюдаться тромбоцитопения и дефицит других факторов, однако они имеют вторичный характер и обусловлены коагулопатией потребления.
Симптомы болезни Рандю-Ослера-Вебера
Первые проявления болезни Рандю-Ослера-Вебера становятся заметны в возрасте 5-10 лет, они представлены формирующимися телеангиэктазиями на коже носа, лица, ушных раковин, губ, а также слизистых оболочках полости рта. Выделяют три типа сосудистых нарушений, которые отражают основные этапы их развития – ранний, промежуточный и узловатый. Ранние телеангиэктазии имеют вид слабых красноватых точек и пятнышек. Промежуточный тип сосудистых нарушений характеризуется образованием на коже заметных сеточек, «паучков» и звездочек. Узловатые телеангиэктазии представляют собой узелки размером 5-8 миллиметров, несколько выступающие над поверхностью кожи или слизистых оболочек. Скорость трансформации сосудистых нарушений, а также их количество и возраст появления отражает тяжесть конкретного случая болезни Рандю-Ослера-Вебера.
Помимо телеангиэктазий у больных со временем развиваются геморрагические нарушения, обычно первыми возникают упорные и беспричинные носовые кровотечения. Выявить их источник даже при эндоскопической риноскопии очень сложно, применение гемостатических губок и турунд нередко не способствуют остановке кровотечения и даже провоцируют его еще сильнее. Известны случаи летального исхода по причине носового кровотечения при болезни Рандю-Ослера-Вебера. Как правило, при такой клинической картине больного направляют на обследование к гематологу, однако признаков коагулопатии при этом не выявляется. Если геморрагии имеют длительный или профузный характер, то к симптомам кровотечения присоединяются также головокружения, обмороки, бледность и другие анемические проявления.
В более тяжелых случаях болезни Рандю-Ослера-Вебера у больных могут возникать признаки желудочного (мелена, рвота кофейной гущей, слабость) и легочного кровотечений. Иногда больные жалуются на одышку, слабость, цианоз – это является признаком право-левого шунтирования крови в легких из-за артериовенозных фистул. Телеангиэктазии возникают не только на поверхности кожи, встречаются также церебральные и спинальные формы сосудистых нарушений. Это приводит к эпилептическим припадкам, субарахноидальным кровоизлияниям, параплегиям, а также развитию абсцессов головного мозга. Некоторые семейные формы болезни Рандю-Ослера-Вебера проявляются преимущественно церебральными симптомами и нарушениями при умеренной выраженности кожных телеангиэктазий и носовых кровотечений.
Диагностика болезни Рандю-Ослера-Вебера
Диагностика болезни Рандю-Ослера-Вебера производится на основании жалоб больного, физикального осмотра, эндоскопических исследований желудочно-кишечной и дыхательной систем. Если имеются признаки или подозрения на развитие церебральных нарушений, то производят магнитно-резонансную томографию головы. Пациенты жалуются на частые и упорные носовые кровотечения, кровоточивость десен, нарушения аппетита, кровохарканье. При осмотре выявляются различные типы телеангиэктазий на коже лица, туловища, шеи, слизистых оболочках рта и носовой полости. Эндоскопические исследования (ларингоскопия, бронхоскопия, ЭГДС) также выявляют сосудистые нарушения в гортани и трахее, желудочно-кишечном тракте, некоторые из них кровоточат.
Общий и биохимический анализы крови, часто назначаемые пациенту, могут не выявлять никаких нарушений, в том числе и патологий системы гемостаза. Лишь при выраженных кровотечениях сначала проявляются признаки хронической железодефицитной анемии – уменьшение уровня гемоглобина, количества эритроцитов, снижение цветового показателя. Однако в случае развития артериовенозных шунтов в легких может наблюдаться обратная картина полицитемии. В случае дальнейшего нарастания частоты и объемов кровотечений к анемическим симптомам присоединяются и признаки нарушения системы гемостаза – уменьшение уровня тромбоцитов и других факторов свертываемости. Это связано с развитием коагулопатии потребления, свидетельствующей о тяжелой форме болезни Рандю-Ослера-Вебера.
В случае составления наследственного анамнеза и выявления у родственников признаков болезни Рандю-Ослера-Вебера необходимо производить профилактические медицинские обследования с детства. Особенно это необходимо при наличии в симптомокомплексе церебральных нарушений – в таком случае, начиная с подросткового возраста, нужно производить профилактическую магнитно-резонансную томографию. На МРТ и КТ головного мозга могут выявляться субарахноидальные кровотечения и признаки абсцесса мозга. Своевременное выполнение профилактических обследований может выявить подобные изменения на раннем этапе, что позволит их успешно устранить без тяжелых последствий для пациента.
Лечение и прогноз болезни Рандю-Ослера-Вебера
Специфического лечения болезни Рандю-Ослера-Вебера не существует, в основном прибегают к поддерживающим мерам. Носовые кровотечения лучше всего останавливать путем лазерной абляции, однако и она не защитит от их рецидива. Кратковременный эффект остановки геморрагии может дать орошение полости носа охлажденным раствором аминокапроновой кислоты, поэтому специалисты рекомендуют больным постоянно иметь его дома. В случае развития легочных и желудочно-кишечных кровотечений их можно остановить эндоскопическими техниками, а при их обильности прибегают к помощи хирургов. Хирургическое вмешательство также показано при таких осложнениях болезни Рандю-Ослера-Вебера, как право-левое шунтирование и субарахноидальное кровоизлияние. Кроме того, назначается поддерживающее лечение витаминами и препаратами железа при анемии. В тяжелых случаях прибегают к переливанию крови или эритроцитарной массы.
Прогноз болезни Рандю-Ослера-Вебера во многих случаях неопределенный, так как все зависит от степени выраженности сосудистых нарушений. Прояснить картину в этом отношении может помочь наследственный анамнез – как правило, симптоматика патологии у родственников довольно сходная. Резко ухудшает прогноз превалирование церебральных проявлений заболевания, которые часто приводят к эпилепсии, инсультам, абсцессам мозга. При развитии даже незначительного носового кровотечения больные должны в срочном порядке обращаться в медицинские учреждения, поскольку остановить его в домашних условиях нередко не представляется возможным.
Читайте также:
- Лечение заворота сигмовидной кишки. Консервативное и оперативное лечение заворота сигмовидной кишки.
- Лучевые изменения брюшной полости при лейкемии и лимфоме
- Наезд на нижнюю конечность. Бамперный перелом
- Рентгенограмма, КТ, МРТ при сесамовидных костях запясять и кисти
- Критерии нормальной ходьбы и походки
