Пигментная ксеродерма. Мышьяковый кератоз.
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
ОСНОВЫ ДЕРМАТООНКОЛОГИИ Исторический очерк дерматоонкологии 1.1. История вопроса 1.2. Классификации опухолей кожи Система кожных покровов 2.1. Эмбриогенез 2.2. Эпидермальный слой (эпидермис) 2.3. Дерма (собственно кожа) 2.4. Клеточные элементы придатков кожи 2.4.1. Потовые железы 2.4.2. Волосяные фолликулы 2.4.3. Сальные железы 2.4.4. Мышцы, поднимающие волос 2.5. Кровоснабжение кожи 2.6. Рецепторная функция кожи 2.7. Изменения нормальной структуры до неоплазии Экспериментальный канцерогенез кожи 3.1. Краткая история вопроса 3.2. Модель двухстадийного канцерогенеза 3.3. Генотоксические и негенотоксические (эпигенетические) канцерогены 3.4. Цитохром Р-450 в коже 3.5. Метаболизм промоторов опухолевого роста 3.6. Промоторное действие механического повреждения кожи 3.7. Волосяные циклы и их роль в канцерогенезе кожи у грызунов 3.8. Кератины в опухолях кожи 3.9. Инициация - промоция в других органах экспериментальных животных 3.10. Инициация - промоция у человека 3.11. Видовые различия в морфологии экспериментальных опухолей кожи Иммунология опухолей кожи 4.1. Клеточные основы специфического противоопухолевого иммунитета 4.2. Экспериментальные модели противоопухолевого иммунитета 4.3. Антигены опухолевых клеток и способы их идентификации 4.4. Условия индукции специфического противоопухолевого иммунитета 4.5. Современные подходы к иммунотерапии опухолей 4.6. Методические подходы к оценке специфического противоопухолевого иммунитет Ангиогенез 5.1. Ангиогенные факторы роста 5.2. Ингибиторы ангиогенеза 5.3. Модуляторы ангиогенеза Роль цитокинов в канцерогенезе опухолей кожи 6.1. Цитокины в канцерогенезе меланом 6.2. Цитокины в канцерогенезе базальноклеточного рака и плоскоклеточного рака кожи 6.2.1. Роль цитокинов в повреждении кожи и эпидермальной гиперплазии 6.2.2. Цитокины и ультрафиолетовое облучение 6.2.3. Цитокины в канцерогенезе, обусловленном химическими агентами 6.3. Цитокины в канцерогенезе злокачественных лимфом кожи Диагностика опухолей кожи Принципы лечения опухолей кожи ЧАСТНАЯ ДЕРМАТООНКОЛОГИЯ ОПУХОЛИ МЕЛАНОГЕННОЙ СИСТЕМЫ Меланоцитарные невусы 1.1. Меланоцитарные невусы эпидермального меланоцитарного происхождения 1.1.1. Основные типы 1.1.1.1. Пограничный невус 1.1.1.2. Сложный невус 1.1.1.3. Внутридермальный невус 1.1.2. Особые типы невусов 1.1.2.1. Гало-невус 1.1.2.2. Невус из баллонообразных клеток 1.1.2.3. Рецидивирующий меланоцитарный невус 1.1.3. Веретеноклеточный и эпителиоидный невус 1.1.3.1. Spitz невус 1.1.3.2. Невус Рида 1.2. Меланоцитарные невусы дермального меланоцитарного происхождения 1.2.1. Голубой невус 1.2.1.1. Простой голубой невус 1.2.1.2. Клеточный голубой невус 1.2.1.3. Комбинированный невус 1.2.1.4. Глубоко пенетрирующий невус 1.2.2. Доброкачественные дермальные меланозы 1.2.2.1. Монгольское пятно 1.2.2.2. Невус Оты 1.2.2.3. Невус Ито 1.3. Течение и прогноз меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения 1.4. Лечение меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения 1.5. Врожденные меланоцитарные невусы 1.6. Диспластический меланоцитарный невус Меланомы 2.1. Основные клинико-морфологические формы меланом 2.1.1. Первая фаза развития меланомы, или стадия радиального роста 2.1.2. Вторая фаза развития меланомы, или стадия вертикального роста 2.2. Варианты меланомы 2.2.1. Поверхностно распространяющаяся меланома 2.2.2. Злокачественное лентиго и меланома тина злокачественного лентига 2.2.3. Акрально-лентигинозная меланома 2.2.3.1. Меланома слизистых оболочек 2.2.4. Узловая нодулярная меланома 2.3. Необычные и неклассифивдруемые формы меланом 23.1. Десмогшастическая меланома 2.3.2. Нейротропная меланома 2.3.3. Минимально отклоненная меланома 2.3.4. Злокачественный голубой невус 2.3.5. Меланома из баллонообразных клеток 2.3.6. Меланома на стебельке 2.4. Диагностика меланом 2.5. Факторы прогноза 2.6. Течение и прогноз 2.7. Метастазы, безрецидивный период и рецидивы 2.8. Лечение и профилактика Неопухолевые гаимешации 3.1. Веснушки 3.2. Лентиго 3.2.1. Простое, или юношеское, лентиго 3.2.2. Старческое лентиго 3.2.3. Ретикулярное меланотическое лентиго 3.2.4. Лентигиноз слизистых оболочек 3.2.5. ПУВА-лентито 3.3. Лентигиноз, ассоциирующийся с системными заболеваниями 3.3.1. Лентигиноз врожденный системный 3.3.2. Синдром Кейпюта - Римойна-Конигсмарка 3.3.3. LAMB-синдром 3.3.4. Синдром Кронкхайта-Канада 3.3.5. Лентигиноз центролицевой дизрафический 3.3.6. Лентигиноз периорифициальный 3.3.7. Аксиллярные веснушки. 3.3.8. Синдром МакКюне-Олбрайта 3.3.9. Пятна типа «кофе с молоком" 3.4. Лечение, течение и прогноз ЭПИДЕРМАЛЬНЫЕ ОПУХОЛИ КОЖИ Доброкачественные эпидермальные опухоли и опухолевидные образования кожи 1.1. Эпидермальные невусы 1.1.1. Папилломатозный мягкий эпидермальный невус 1.1.2. Бородавчатый эпидермальный невус 1.1.3. Акантолитические эпидермальные невусы 1.1.3.1. Дарье-подобный эпидермальный невус 1.1.3.2. Хейли-Хейли-подобный эпидермальный невус 1.1.3.3. Naevus corniculatus 1.1.4. Воспалительные линейные бородавчатые эпидермальные невусы 1.1.4.1. Дермальный эпидермальный невус 1.1.4.2. Лихеноидный эпидермальный невус 1.1.4.3. Невоидный псориаз 1.1.5. Гиперкератоз невиформный околососкового кружка и соска молочной железы 1.1.6. Лечение эпидермальных невусов 1.2. Доброкачественные эпидермальные опухоли 1.2.1. Себорейный кератоз 1.2.2. Светлоклеточная акантома 1.2.3. Фиброэпителиальный полип 1.2.4. Бородавчатая дискератома 1.2.5. Крутшоклеточная акантома 1.2.6. Кожный poi 1.2.7. Кератоакантома 1.2.8. Доброкачественный лихеноидный кератоз 1.3. Бородавчатые (связанные с вирусом) поражения кожи 1.3.1. Простые бородавки 1.3.2. Подошвенная бородавка 1.3.3. Плоские бородавки 1.3.4. Остроконечные кондиломы 1.3.5. Контагиозный моллюск Предраковые эпителиальные поражения кожи 2.1. Солнечный кератоз 2.2. Пигментная ксеродерма 2.3. Мышьяковый кератоз 2.4. Дегтярный кератоз 2.5. Хронический радиационный дерматит 2.6. Хронический рубцовый кератоз 2.7. Реактивный кератоз 2.8. Карциноидный папилломатоз кожи Готтрона 2.9. Подошвенная веррукозная карцинома 2.10. Вирусные кератозы 2.10.1. Бовеноидный папулез 2.10.2. Гигантская кондилома Бушке-Левенштейна 2.10.3. Верруциформная эпидермодисплазия Левандовского-Лютца 2.11. Лейкоплакия полости рта 2.12. Лейкоплакия вульвы Плоскоклеточный рак кожи 3.1. Патогенез плоскоклеточного рака кожи 3.2. Плоскоклеточный рак in situ 3.2.1. Болезнь Боуэна 3.2.2. Эритроплазия Кейра 3.3. Инфильтрирующий плоскоклеточный рак кожи 3.3.1. Гистологические варианты плоскоклеточного рака кожи 3.4. Лечение плоскоклеточного рака кожи 3.5. Особые формы плоскоклеточного рака наружных локализаций 3.5.1. Плоскоклеточный рак губы 3.5.2. Плоскоклеточный рак полости рта 3.5.3. Плоскоклеточный рак языка 3.5.4. Плоскоклеточный рак полового члена 3.5.5. Плоскоклеточный рак вульвы Базальноклеточный рак 4.1. Патогенез 4.2. Эпидемиология Мужчины Женщины 4.3. Клиническая картина 4.3.1. Нодупярный базальноклеточный рак 4.3.2. Поверхностный базальноклеточный рак 4.3.3. Склеродермоподобный базальноклеточный рак 4.3.4. Фиброэпителиома Пинкуса 4.4. Гистологическая картина 4.4.1. Поверхностный мультифокальный базальноклеточнаый рак 4.4.2 Узловой базальноклеточный рак 4.4.3. Инфильтрирующий базальноклеточный рак 4.4.4. Фиброэпителиома Пинкуса 4.4.5. Базальноклеточный рак с дифференцировкой в сторону придатков 4.4.6. Базосквамозный рак 4.4.7. Ороговевающая базальноклеточная карцинома 4.4.8. Пигментный базальноклеточный рак 4.4.9. Базальноклеточная карцинома при синдроме невоидного базальноклеточного рака 4.4.10. Микронодулярный базальноклеточный рак 4.5. Течение и прогноз 4.6. Лечение 4.7. Профилактика 4.7.1. Активное выявление и вопросы диспансеризации 4.7.2. Первичная профилактика 4.7.3. Вторичная профилактика Метатипический рак кожи 5.1. Историческая справка 5.2. Этиология, патогенез 5.3. Распространенность 5.4. Клиническая картина 5.5. Патогистология 5.6. Течение и прогноз; диагностика и лечение Болезнь Педжета 6.1. Маммарная болезнь Педжета 6.2. Экстрамаммарная болезнь Педжета ОПУХОЛИ ПРИДАТКОВ КОЖИ Опухоли эккринных потовых желез 1.1. Доброкачественные опухоли эккринных потовых желез 1.1.1. Невусы эккринных потовых желез 1.1.1.1. Эккринный ангиоматозный невус 1.1.1.2 Линейный эккринный невус с комедонами 1.1.1.3. Порокератотический невус эккринного протока и волосяного фолликула 1.1.2. Цилиарная киста 1.1.3. Гидрокистома (эккринная цистаденома) 1.1.4. Папиллярная эккринная аденома 1.1.5. Сирингома 1.1.6. Смешанная опухоль кожи (хондроидная сирингома) 1.1.7. Эккринная порома 1.1.8. Сирингофиброаденома 1.1.9. Нодулярная гидроаденома 1.1.10. Эккринная спираденома 1.1.11. Цилиндрома 1.2 Злокачественные опухоли эккринных потовых желез 1.2.1. Склерозирующий рак протоков потовых желез 1.2.2. Злокачественная смешанная опухоль кожи (злокачественная хондроидная сирингома) 1.2.3. Порокарцинома 1.2.4. Злокачественная нодулярная пщроадснома 1.2.5. Злокачественная эккринная спираденома 1.2.6. Муцинозный эккринный рак 1.2.7. Аденоидно-кистозный эккринный рак 1.2.8. Злокачественная цилиндрома 1.2.9. Агрессивная папиллярная аденома/аденокарцинома пальцев Опухоли апокринных потовых желез 2.1. Доброкачественные опухоли апокринных потовых желез 2.1.1. Апокринная цистаденома (гидрокистома) 2.1.2. Гидраденома папиллиформная 2.1.3. Сирингоцистаденома папиллиформная 2.1.4. Апокринная аденома 2.2. Злокачественные опухоли апокринных потовых желез 2.2.1. Апокринная аденокарцинома Опухоли сальных желез 3.1. Доброкачественные опухоли сальных желез 3.1.1. Аденома и эпителиома сальных желез (себоцейная аденома, эпителиома) 3.1.2. Аденома сальных желез при болезни Прингля—Бурневилля 3.1.3. Аденома сальных желез старческая Гиршфельда 3.2. Злокачественные опухоли сальных желез 3.2.1. Себоцейная карцинома Пиюсебоцейные гиперплазии и гамартомы 4.1. Фолликулярные невусы 4.1.1. Истинный волосяной невус 4.1.2. Шерстяной невус 4.1.3. Комедоновый невус 4.1.4. Базальноклеточный невус с комедонами 4.1.5. Волосяная мальформация ладоней и подошв 4.1.6. Монилиформная гамартома 4.1.7. Невус Беккера 4.2. Себоцейный невус 4.2.1. Невус сальных желез Ядассона 4.2.2. Синдром Шиммельпеннинга-Фейерштейна-Мимса Опухоли волосяных фолликулов 5.1. Доброкачественные опухоли волосяных фолликулов 5.1.1. Коническая акантома воронки волосяного фолликула 5.1.2 Акантома волосяного влагалища 5.1.3. Трихолеммома 5.1.4. Опухоль фолликулярной воронки 5.1.5. Трихоэпителиома 5.1.6. Десмопластическая трихоэпителиома 5.1.7. Трихофолликулома 5.1.8. Пиломатриксома 5.1.9. Волосяная опухоль (пролиферирующая трихолеммальная киста) 5.2. Злокачественные опухоли волосяных фолликулов. 5.2.1. Трихолеммокарцинома 5.2.2. Злокачественная пиломатриксома Фолликулярные кисты 6.1. Инфундибулярная киста 6.1.1. Эпидермальная киста мошонки 6.1.2. Вторичная эпидермальная киста 6.1.3. Травматические эпителиальные кисты 6.1.4. Милиум 6.2. Волосяная киста 6.3. Стеатокистомы множественные 6.4. Дермоидная киста 6.5. Эруптивная велюсная волосяная киста Опухоли пилосебоцейной мезенхимы 7.1. Фолликулярная фиброма (триходискома, фиброфолликулома, перифолликулярная фиброма) 7.1.1. Триходискома 7.1.2. Фиброфолликулома 7.1.3. Перифолликулярная фиброма КОЖНЫЕ ЛИМФОПРОЛИФЕРАТИВНЫЕ ОПУХОЛИ Патогенез злокачественных лимфом кожи 1.1. Механизмы патогенеза злокачественных лимфом кожи Классификации злокачественных лимфом кожи Кчинические проявления и диагностика основных нозологических форм злокачественных лимфом кожи 3.1. Общая характеристика злокачественных лимфом кожи, 3.2. Клинико-морфологическая характеристика больных Т-клеточной злокачественной лимфомой кожи. 3.2.1. Грибовидный микоз 3.2.1.1. Классическая форма грибовидного микоза 3.2.1.2. Эритродермическая форма грибовидного микоза 3.2.2. Синдром Сезари 3.2.3. Опухолевые формы Т-клеточной злокачественной лимфомы кожи 3.2.4. Лимфоматоидный папулез 3.2.5. Фолликулярный муциноз 3.2.6. Ангиоцентрическая лимфома кожи 3.2.7. Педжетоидный ретикулез 3.2.8. Гранулематозная складчатая кожа (Granulomatosis slack skin) 3.3. Клинико-морфологическая характеристика В-клеточных злокачественных лимфом кожи. 3.3.1. Лимфома из клеток фолликулярного центра (.мелко- и крупноклеточная) 3.3.2. Иммуноцитома 3.3.3. Плазмоцитома 3.3.4. Лимфома из мантийных (центродитарных) клеток 3.3.5. В-клеточная злокачественная лимфома кожи из клеток маргинальной зоны 3.3.6. Крупноклеточная В-клеточная злокачественная лимфома кожи Псевдолимфомы 4.1. Актинический ретикулоид 4.2. Бляшечный парапсориаз. 4.3. Псевдолимфомы, обусловленные химическими факторами (синдром псевдолимфомы) 4.4. Лимфоцитарная инфильтрация Иесснера—Канофа 4.5. Лимфоцитарная реакция на укусы насекомых 4.6. Доброкачественная лимфоплазия кожи. 4.7. Болезнь Кимуры 4.8. К вопросу о трансформации доброкачественных воспалительных дерматозов в злокачественные лимфомы кожи. Лечение злокачественных лимфом кожи 5.1. Применение кортикостероидных препаратов в терапии больных ЗЛК 5.2. Химиотерапевтическое лечение 5.3. Иммунотропная терапия 5.4. Фотохимиотерапия. 5.5. Ретиноипы 5.6. Лучевая терапия 5.7. Дезинтоксикационная и противовоспалительная терапия 5.8. Тактика диспансерного наблюдения больных ЗЛК Мастоцитоз Поражения кожи при других системных лимфопролиферативных заболеваниях 7.1. Поражения кожи при гистиоцитозе X 7.2. Лимфогранулематоз кожи. 7.3. Поражения кожи при лейкемиях ОПУХОЛИ ДЕРМЫ И ПОДКОЖНОЙ ЖИРОВОЙ КЛЕТЧАТКИ Сосудистые опухоли и пороки развития 1.1. Сосудистые аномалии 1.1.1. Сосудистые мальформации 1.1.1.1. Капиллярные мальформации Невус Унны Пламенеющий невус Синдром Стурджа—Вебера—Краббе Синдром Кобба Синдром Протея Синдром Робертса Синдром тромбоцитопении Синдром Вайберн-Масона Bregeat синдром Болезнь Гиппеля—Линдау Синдром Видеммана—Беквита Анемический (олигемический) невус 1.1.1.2. Смешанные сосудистые мальформации Ретикулярный сосудистый невус Синдром Диври—Ван Богарта Синдром Клиппеля—Тренонея^Вебера 1.1.1.3. Венозные мальформации Голубой пузырчатый невус Синдром Маффуччи Зостериформпые венозные мальформации Болезнь Горхема Синдром Баннайана-Зонана Синдром Райли-Смита 1.1.2. Ангиокератомы Ангиокератома ограниченная Ангиокератома ограниченная невоидная пальцев Мибелли Ангиокератома солитарная папулезная Ангиокератома мошонки (вульвы) Фордайса Ангиокератома Фабри Лимфангиэктазы 1.1.3. Ангиоматозный невус 1.2. Сосудистые гиперплазии 1.2.1. Ангиолимфоидная гиперплазия с эозинофилией 1.2.2. Пиогенная гранулема 1.2.3. Бациллярный ангиоматоз 1.2.4. Внутри сосудистая папиллярная эндотелиапьная гиперплазия 1.2.5. Псевдосаркома Капоши 1.3. Доброкачественные сосудистые опухоли 1.3.1. Ангиома серпигинозная Крокера-Гетчинсона 1.3.2. Ангиома старческая 1.3.3. Акральная артериовенозная гемангиома 1.3.4. Мишенеподобная гемосидеротическая гемангиома 1.3.5. Микровенулярная гемангиома 1.3.6. Приобретенная пучковая ангиома 1.3.7. Клубочковая гемангиома 1.3.8. Капошиформная гемангиоэндотелиома 1.3.9. Синусоидальная гемангиома 1.3.10. Врожденная инфильтрирующая гигантоклеточная ангиобластома 1.3.11. Веретеноклеточная гемангиоэндотелиома 1.3.12. Гломусная опухоль 1.4. Злокачественные сосудистые опухоли 1.4.1. Ангиосаркома 1.4.2. Саркома Капоши 1.4.3. Гемангиоперицитома 1.4.4. Другие злокачественные опухоли сосудов 1.4.4.1. Эпителиоидная гемангиоэндотелиома 1.4.4.2. Опухоль Дабска . 1.4.4.3. Ретиформная гемангиоэндотелиома 1.4.4.4. Злокачественная гломусная опухоль 1.5. Доброкачественные опухоли лимфатических сосудов 1.5.1. Лимфангиома 1.5.2. Доброкачественная лимфангиоэндотелиома 1.6. Злокачественные опухоли лимфатических сосудов 1.6.1. Лимфангиосаркома (злокачественная лимфангиоэндотелиома) Глава 2. Опухоли и опухолевидные образования из волокнистой соединительной ткани 2.1. Доброкачественные фиброгистиоцитарные опухоли 2.1.1. Фиброма 2.1.2. Доброкачественная фиброзная гистиоцитома 2.1.3. Гигантоклеточная ангиогистиоцитома 2.1.4. Дерматомиофиброма 2.1.5. Доброкачественная (ювенильная) ксантогранулема 2.1.6. Ретикулогистиощггома 2.1.7. Ксантома 2.2. Злокачественные фиброгистиоцитарные опухоли 2.2.1. Атипичная фиброксантома 2.2.2. Выбухающая дерматофибросаркома 2.2.3. Гигантоклеточная фибробластома 2.2.4. Злокачественная фиброзная гистиоцитома 2.2.5. Фибросаркома 2.3. Ангиофиброматозные пролиферации 2.3.1. Аденома sebaceum 2.3.2. Фиброзная папула 2.3.3. Перифолликулярная фиброма 2.3.4. Множественные фиброфолликуломы 2.4. Мезенхимальные опухоли пальцев 2.4.1. Фиброма пальцев 2.4.2. Приобретенная (пальцевая) фиброкератома 2.4.3. Синовиальная киста 2.4.4. Кожная метапластическая синовиальная киста 2.5. Плексиформные фиброгистиоцитарные опухоли 2.5.1. Узловатый псевдосаркоматозный фасциит 2.5.2. Гигантоклеточная опухоль влагалища сухожилий 2.5.3. Десмоид Мезенхимальные пороки развития кожи 3.1. Соединительнотканные невусы 3.1.1 Соединительнотканные невусы с увеличением коллагена 3.1.2. Соединительнотканные невусы с увеличением эластина 3.1.3. Соединительнотканные невусы с уменьшением эластина 3.1.4. Соединительнотканные невусы с уменьшением коллагена и эластина 3.1.5. Соединительнотканные невусы с увеличением коллагена и эластина 3.2. Гладкомы шечные гамартомы 3.3. Врожденные поперечнополосатомышечные мезенхимальные гамартомы 3.4. Липомато ные невусы 3.5. Фиброзная гамартома младенцев Опухоли из нервной ткани 4.1. Доброкачественные опухоли из нервной ткани 4.1.1. Нейрофиброма 4.1.2. Неврилеммома 4.1.3. Зернистоклеточная опухоль 4.1.4. Дермальная миксома нервных оболочек и нейротекома 4.1.5. Палисадная инкапсулированная неврома 4.1.6. Пачиниева нейрофиброма 4.2. Злокачественные опухоли из нервной ткани 4.2.1. Злокачественная шваннома 4.2.2. Злокачественная зернистоклеточная опухоль 5.1. Доброкачественные опухоли мышечной ткани 5.1.1. Лейомиомы из мышц, поднимающих полос Опухоли мышечной ткани 5.1.2. Ангиолейомиома 5.2. Злокачественные опухоли мышечной ткани 5.2.1. Поверхностная лейомиосаркома 5.2.2. Лейомиосаркома 5.2.3. Кожная рабдомиосаркома Опухоли жировой ткани 6.1. Доброкачественные опухоли жировой ткани 6.1.1. Липома 6.1.2. Ангиолипома 6.1.3. Кожная ангиомиолипома 6.1.4. Гибернома 6.2. Злокачественные опухоли жировой ткани 6.2.1. Липосаркома Опухоли неясного генеза 7.1. Кожная ангиомиксома 7 2. Меркелиома 7.3. Десмогшастическая мелкоклеточная опухоль детей и молодых людей 7.4. Светлоклеточная саркома (злокачественная меланома мягких тканей) 7.5. Альвеолярная саркома мягких тканей 7.6. Эпителиоидная саркома ОПУХОЛИ КОЖИ ПРИ ГЕНЕТИЧЕСКИХ СИНДРОМАХ. ПАРАНЕОПЛАСТИЧЕСКИЕ ДЕРМАТОЗЫ Опухоли кожи при генетических синдромах 1.1. Первичные иммунодефицитные состояния 1.2. Синдромы, ассоциированные с полипозом желудочно-кишечного тракта 1.3. Синдромы, связанные с хромосомной нестабильностью Паранеопластические дерматозы 2.1. Облигатные паранеопластические дерматозы 2.2. Факультативные паранеопластические дерматозы 2.3. Вероятные паранеопластические дерматозы
Предраковые заболевания кожи и слизистых оболочек
Пигментная ксеродерма - гетерогенная группа генетических заболеваний, обусловленных нарушениями репарации ДНК, связанными с дефектами эндонуклеаз. Заболеваемость составляет 1 на 40000-250000 населения; тип наследования — аутосомно-рецессивный.
Проявляется в первые месяцы жизни повышенной чувствительностью к солнечному свету, фотофобией и конъюнктивитом. Постепенно на пораженных участках кожи возникают шелушение и множество гиперпигментных пятен по типу веснушек, телеангиэктазии и гипопигментные пятна с признаками атрофии кожи, возможно развитие солнечного кератоза и кератоакантом. В течение первых 6-ти лет жизни у большинства больных пигментной ксеродермой на пораженных участках кожи развиваются базальноклеточный или плоскоклеточный рак, меланома, рак передней трети языка, сочетающиеся с различными поражениями глаз, неврологическими расстройствами.
Лечение. Максимальное ограничение инсоляции, генетическое консультирование, консультация офтальмолога и невропатолога. Прием изотретиноина и этретината в низких дозах. Регулярное наблюдение.
Солнечный кератоз(актинический кератоз, сенильная кератома) – появление у лиц старше 45 лет на участках, длительно подвергающихся солнечному облучению, красноватых пятен и папул, покрытых грубыми, прочно сидящими чешуйками и резкой болезненностью при их удалении. Поражается лицо, волосистая часть головы, ушные раковины, шея, верхний плечевой пояс. Длительное ультрафиолетовое облучение способствует трансформации эпидермальных клеток в анапластические (ракinsitu) и переходу кератоза в плоскоклеточный рак кожи. Этот переход сопровождается воспалительной реакцией, усилением явлений гиперкератоза и изъязвлением бляшки.
Дифференциальный диагнозпроводят с хроническими кожными формами красной волчанки, себорейными кератомами, болезнью Боуэна, базалиомой, дерматомикозами.
Лечение: иссечение очагов, криотерапия, лазеротерапия, близкофокусная рентгенотерапия.
Мышьяковый и дегтярный кератозы– появление участков гиперкератоза, ахромии кожи, телеангиэктазий у лиц, применяющих с лечебными целями средства, содержащие эти вещества, или их производством.
Лучевой дерматит- поражение кожи, развивающееся в результате воздействия ионизирующего излучения, которое вызывает в коже обратимые и необратимые изменения. Кобратимым изменениям (сохраняются до нескольких лет) относят эритему, выпадение волос, подавление функции сальных желез и гиперпигментацию; кнеобратимым– острый и хронический лучевой дерматит и злокачественные опухоли.
Острый лучевой дерматит. Характерно развитие ранней эритемы (держится около 3 суток) и поздней эритемы (пик через 2 нед.). По окончании третьей недели появляется гиперпигментация, а через 5-7 суток возможно возникновение острого лучевого дерматита: эритема (при большой дозе облучения), пузыри, язвы, после заживления которых остаются стойкие рубцовые изменения.
Хронический лучевой дерматит. При облучении с лечебными целями через 3 нед после окончания курса лечения возникает глубокая отслойка эпидермиса. После эпителизации, которая продолжается 3-6 нед., остаются рубцовые изменения, гиперпигментация, атрофируются придатки кожи, эпидермис и дерма. В последующие несколько лет атрофические изменения усугубляются, появляются участки депигментации и гиперпигментации, телеангиэктазии, инъецируются поверхностные венулы. Характерен гиперкератоз (лучевой кератоз).
При аварийном облучении обычно страдают кисти, стопы и лицо. Исчезает кожный рисунок на подушечках пальцев кистей (отпечатки), выпадают волосы, развиваются ксеродермия, атрофия сальных и потовых желез и гиперкератоз, иногда образуются болезненные, длительно не заживающие язвы.
Течение хронического лучевого дерматита прогрессирующее. На его фоне через ряд лет может возникнуть плоскоклеточный или базальноклеточный рак кожи. Необходимо иссечение пораженного участка и трансплантация кожи.
Кожный рог – четко ограниченный очаг гиперплазии эпителия с мощным, выступающим кнаружи гиперкератозом, схожим с миниатюрным рогом, нередко возникающий на фоне лейкоплакии, туберкулезной волчанки, в области рубцов. У основания кожный рог достигает в диаметре 1 см, имеет грязно-серый или коричневато-серый цвет, плотную консистенцию.
Течение – хроническое; признаки озлокачествления: появление воспаления вокруг образования, уплотнение его основания, резкое усиление ороговения. В этих случаях необходимо гистологическое исследование.
Лечение. Иссечение кожного рога в пределах здоровых тканей.
Бородавчатый предрак возникает преимущественно на красной кайме нижней губы (чаще у мужчин старше 40 лет) и имеет вид возвышающегося безболезненного узелка полушаровидной формы в диаметре до 1 см, плотноватой консистенции, застойно-красного цвета или цвета нормальной красной каймы, с плотно сидящими на поверхности тонкими чешуйками. Часто напоминает бородавку или ороговевающую папиллому.
Диагноз должен быть подтвержден результатами гистологического исследования биопсийного материала из очага.
Дифференцируют от обыкновенной бородавки (сосочковые разрастания с выраженным гиперкератозом), папилломы (наличие ножки, мягкая консистенция), кератоакантомы (плотный периферический красноватый валик, центральный кратер, заполненный роговыми массами), пиогенной гранулемы (наличие ножки, ярко-красный цвет, мягкая консистенция).
Лечение. Своевременное удаление очага поражения в пределах здоровых тканей.
Ограниченный предраковый гиперкератоз красной каймы губ имеет вид вытянутого, небольшого, четко ограниченного участка, обычно неправильных очертаний и с признаками воспаления, плотной консистенции и трудно отделяемыми тонкими чешуйками серовато-белого цвета. Очаг может быть слегка западающим, или слегка возвышается над окружающей красной каймой (реже).
Течение. Озлокачествление ограниченного гиперкератоза может произойти в течение полугода после возникновения заболевания. Трансформация в плоскоклеточный рак занимает длительный период времени и сопровождается усилением процессов ороговения, появлением уплотнения в основании элемента, его эрозированием, изъязвлением.
Определяющую роль в установлении диагноза играет раннее гистологическое исследование биопсии из участка поражения.
Лечение. Иссечение очага поражения в пределах здоровых тканей и его гистологическое исследование.
Лейкоплакиярта проявляется четко ограниченными пятнами или бляшками белого цвета на слизистой, которые при соскабливании не удаляются. Возникает под действием экзогенных раздражителей (курение, алкоголь, длительное трение зубных протезов или острых краев зубов о щеку) и не исчезает неопределенно долго после их устранения. Иногда на фоне лейкоплакии развивается кандидозный стоматит. У 30% больных плоскоклеточному раку языка и слизистой рта предшествует лейкоплакия. При гистологическом исследовании белых пятен обнаруживается гиперплазия или дисплазия эпителия, либо плоскоклеточный ракinsitu. Гиперпластическая лейкоплакия нередко спонтанно регрессирует (злокачественное перерождение – менее 5% случаев). Диспластические лейкоплакии (их доля составляет около 10%) озлокачествляются в 10 раз чаще.
Клинические признаки дисплазии и озлокачествления: появление белых бляшек с точечными изъявлениями, темно-красных пятен с бархатистой поверхностью (эритроплакия) или точечных белых папул на фоне атрофичного эпителия. В данных случаях проводят гистологическое исследование.
Клинически различают: плоскую (48%), веррукозную (39%), эрозивную (10%) и лейкоплакию Таппейнера (курильщиков) (3% случаев). Наибольшей потенциальной злокачественностью обладает эрозивная форма лейкоплакии.
Диагноз. Клинические данные; в сомнительных случаях – гистологическое исследование.
Дифференцируют лейкоплакию с красным плоским лишаем, красной волчанкой, сифилитическими папулами, кандидозом.
Лечение. Санация полости рта, устранение действия раздражающих факторов (прекращение курения; дефектов зубов и их протезов, часто изготовленных из разнородных металлов). Показан прием витамина В6, концентрата витамина А; местно – препараты содержащие витамины А и Е.
Диспластические лейкоплакии устраняют с помощью криодеструкции, назначают системные ароматические ретиноиды. При выявлении плоскоклеточного рака in situ или инвазивного плоскоклеточного рака необходима оперативная тактика.
Прогноз: наиболее благоприятный – при плоской лейкоплакии; при веррукозной и эрозивной формах – высокий риск трансформации лейкоплакии в рак.
Абразивный преканкрозный хейлит Манганотти характеризуется появлением на застойно-гиперемированном фоне красной каймы нижней губы слегка возвышающихся округлых эрозий с гладкой (полированной) поверхностью, без признаков инфильтрации, спонтанно эпителизирующихся, затем вновь быстро рецидивирующих на тех же или новых участках и резистентных к терапии. Эрозии часто покрываются корками, легко подвергаются травматизации и кровоточат. В возникновении хейлита Манганотти определенную роль играют возрастные трофические изменения тканей (вторичная адентия, разрушение передних нижних зубов, гиперинсоляция, острая и хроническая травма, гиповитаминоз А, патология желудочно-кишечного тракта и др.).
Диагноз. Клинические данные; цитологическое, а в упорных случаях гистологическое исследование.
Дифференциальный диагноз: эрозивные формы красной волчанки, красного плоского лишая; лейкоплакия, пузырчатка, многоформная экссудативная эритема, герпетическая эрозия, эксфолиативный, метеорологический, актинический, атопический хейлиты.
Терапия. Лечение патологии желудочно-кишечного тракта, санация полости рта, рациональное протезирование. Длительное применение витамина А (до 100 тыс. ЕД в сутки), сосудорасширяющие препараты (теоникол, компламин, никотиновая кислота и др.), анаболики, солкосерил (внутримышечно или внутривенно).
Местно – аппликации масляного раствора витамина А, фукорцин, жидкость Кастеллани, комбинированные кортикостероидные мази, метилурациловая мазь, солкосерил (мазь или гель) и др. средства, усиливающие регенеративные процессы.
Предраковые заболевания кожи
Предраковые заболевания кожи - дерматозы, которые могут трансформироваться в рак кожи с большей или в меньшей степенью вероятности.
- обликатные предраковые заболевания кожи – дерматозы, которые трансформируются в рак почти всегда.
- факультативные предраковые заболевания кожи – дерматозы, которые трансформируются в рак не всегда.
Актинический кератоз (солнечный). Возникает преимущественно у лиц пожилого и старческого возраста. Болеют люди со светлой кожей. Мужчины болеют чаще. Очаги располагаются на открытых участках кожного покрова (лицо, шея, верхние конечности). Очаги поражения чаще множественные, представлены жесткими ороговевшими чешуйками. Чешуйки спаяны с подлежащей кожей. Отделяются чешуйки от кожи с трудом, удаление вызывает боль. Очаги поражения имеют размер до 1 см и овальную или круглую форму.
Без лечения может существовать годами. Самопроизвольно не исчезает. При длительном травмировании может трансформироваться в плоскоклеточный рак кожи.
Признаки малигнизации солнечного кератоза
- увеличение размеров
- утолщение очага
- изъязвление
Частота малигнезации 1 на 1000 случаев. Рак на фоне солнечного кератоза протекает благоприятно.
Пигментная ксеродерма. Это наследственное заболевание.
В 73,1% случаев у больных с пигментной ксеродермой установиливали в анамнезе браки среди кровных родственников. Встречается редко. Клинические признаки болезни проявляются уже в раннем возрасте после солнечного облучения, в виде бородавчатых и рубцово-атрофических элементов, которые обычно претерпевают злокачественное перерождение.
Продолжительность жизни больных редко превышает 20 лет.
Лучевой (радиационный) дерматит. Заболевание развивается в результате воздействия ионизирующего излучения. Локализуется в местах предшествующего лучевого повреждения
Мышьяковый кератоз. Заболевание возникает после длительного приема лекарств, содержащих мышьяк или при работе с подобными веществами. Мышьяковый кератоз был описан преимущественно у мужчин. При этом на ладонях и подошвах появляются грязно-серые элементы с гиперкератотической поверхностью (черезмерным нарастанием рогового слоя эпидермиса). Возможно поражение тыла кистей. Мышьяковый кератоз может сопровождаться гепатитами, циррозами.
Признаки малигнизации мышьякового кератоза
- уплотнение
- воспаление
- изъязвление
Трансформируется в рак в 20%.
Хронический рубцовый кератоз
Развивается на месте хронических рубцов. Частота трансформации в рак – 6%
Верруциформная эпидермодисплазия . Редкое заболевание кожи. В развитии данного заболевания ведущая роль принадлежит вирусу папилломы человека. Факторами риска считаются различные иммунодефициты. Есть мнение о значении наследственности в развитии данного заболевания. Проявляется в раннем детском и юношеском возрасте, пол значения не имеет. Клинически проявляется множественными высыпаниями типа плоских юношеских бородавок, чаще на лице и конечностях. Элементы склонны к слиянию в крупные бородавчатые очаги. Частота трансформации заболевания в рак примерно 35%
Бовеноидный папулез. В развитии заболевания ведущая роль придается вирусной инфекции. Наиболее характерным возрастом является молодой - 20-40 лет. Данное заболевание кожи проявляется узелковыми высыпаниями преимущественно на головке полового члена у мужчин и на вульве у женщин. Течение заболевания бессимптомно, но может быть зуд и боль. Возможно и самопроизвольное разрешение. Трансформация в рак чаще происходит у пожилых людей на фоне иммунодефицита.
Гигантская остроконечная кондилома Букше-Левенштейна. Предраковое заболевание кожи, характеризующееся наличием опухолевидных образований преимущественно на наружных половых органах. В развитии заболевания имеет значение вирус папилломы человека. Чаще заболевают лица молодого и среднего возраста мужского пола. Развитие заболевания происходит довольно быстро. В начале появляются бородавчатоподобные узелки или элементы типа остроконечных кондилом. Они быстро растут, сливаются между собой, образуя очаг поражения с широким основанием, поверхность которого представлена ворсинчатоподобными разрастаниями. После удаления может рецидивировать. Озлокачествление гигантской кондиломы наблюдается в срок от 2 до 12 лет
Пигментная ксеродерма. Мышьяковый кератоз.
Пигментная ксеродерма. Мышьяковый кератоз.
Пигментная ксеродерма — генетически обусловленное заболевание с аутосомно-рецессивным путем наследования. В его основе лежит нарушение способности ДНК к восстановлению после воздействия ультрафиолетовой радиации. У некоторых больных пигментная ксеродерма сочетается с умственной отсталостью.
Гистологическая картина пигментной ксеродермы неспецифична. В I стадии отмечаются гиперкератоз, истончение росткового слоя эпидермиса, увеличение числа меланоцитов и неравномерное накопление меланина в клетках базального слоя, хронический воспалительный инфильтрат в верхних слоях дермы. Во II стадии эти изменения выражены сильнее, возможно появление кератиноцитов с явлениями дисплазии, картина напоминает солнечный кератоз. Отмечаются и другие проявления солнечных поражений кожи, характерные для солнечного кератоза: актинический эластоз, теле-ан-гиэктазии. В III (опухолевой) стадии атипические изменения эпидермиса нарастают, в отдельных очагах развивается плоскоклеточный рак или базалиома.
Профилактика пигментной ксеродермы заключается в защите кожи от воздействия солнечных лучей. Появляющиеся опухоли необходимо удалять.
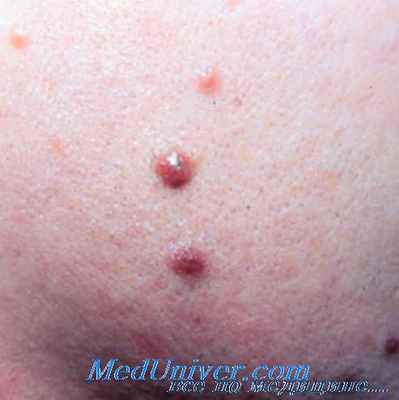
Мышьяковый кератоз
Мышьяковый кератоз развивается после хронического отравления мышьяком, обусловленного длительным приемом лекарств, содержащих мышьяк, или при работе с подобными веществами. Частота его повышается параллельно степени и длительности интоксикации. При этом на ладонях и подошвах появляются грязно-серые папулы с гиперкератической поверхностью. Величина папул от макового зерна до горошины они могут увеличиваться в размерах и утолщаться. Растет и их количество. Возможно также поражение пальцев, тыла кистей и проксимальных участков конечностей.
Мышьяковый кератоз может сопровождаться также поражением внутренних органов (гепатитами, циррозом печени, злокачественными новообразованиями внутренних органов, чаще бронхов и урогенитальной системы).
Гистологическая картина при мышьяковом кератозе варьируется от доброкачественно выглядящей гиперплазии до изменений, аналогичных болезни Боуэна, промежуточной стадией является мягкая или умеренная дисплазия. Не существует микроскопических признаков, которые бы позволяли установить мышьяковую природу поражения. В большинстве очагов отсутствует эластоз поверхностных отделов дермы, характерный для солнечного кератоза.
Трансформация в злокачественную опухоль мышьякового кератоза отмечается почти в 20 % случаев и проявляется уплотнением, воспалением и изъязвлением очагов. Поражение чаще мультицентри-ческое. Развивается как плоскоклеточный рак, обычно in situ, так и поверхностно распространяющаяся базалиома (базальноклеточная карцинома), хотя встречаются и инвазивные формы плоскоклеточного рака и базалиомы. Инвазивные опухоли могут возникать как de novo, так и внутри предсуществующих изменений типа болезни Боуэна и поверхностно распространяющейся базалиомы.
Диагноз мышьякового кератоза устанавливается на основании клинической картины и данных анамнеза.
Ладонно-подошвенные элементы мышьякового кератоза следует дифференцировать с различными формами точечных кератозов, в особенности кератодермий ладоней и подошв. При этом следует учитывать, что сходные по клинике точечные ке-ратодермии обычно появляется в раннем детстве, а болезнь Дарье и красный плоский лишай носят распространенный характер. Подошвенные же бородавки отличаются наличием папилломатоза.
Лечение мышьякового кератоза затруднено в связи с множественностью очагов поражения. При необходимости можно использовать кератолитические мази и производить поверхностное удаление очагов. Больные нуждаются в периодических осмотрах для исключения озлокачествления кожных поражений, а также развития злокачественных новообразований внутренних органов. С целью профилактики висцерального рака внутрь назначают прием ароматические ретиноиды.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Пигментная ксеродерма. Мышьяковый кератоз.
Предраковые заболевания кожи и слизистых оболочек:
• Пигментная ксеродерма
• Актинический кератоз
• Дегтярный и мышьяковый кератозы
• Болезнь Боуэна (рак in situ)
• Лучевой дерматит
• Кожный рог
• Бородавчатый предрак
• Ограниченный предраковый гиперкератоз
• Лейкоплакия
• Абразивный преканкрозный хейлит Манганотти.
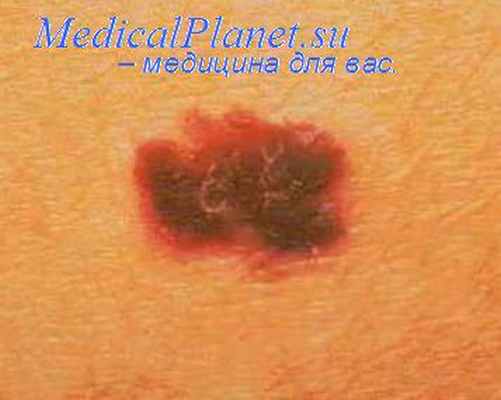
Диспластический невус — это возникшее в результате беспорядочной пролиферации полиморфных атипичных меланоцитов. Возникает на неизмененной коже или на фоне сложного невоклеточного невуса. Считается предшественником поверхностно распространяющейся меланомы и фактором риска меланомы. Вероятность заболеть меланомой в течение жизни составляет: в популяции — 0,8 %, при наличии синдрома диспластических невусов в сочетании с меланомой — 100 %, у лиц с диспластическими невусами — 18 %. При подтверждении диагноза диспластические невусы подлежат иссечению в пределах здоровых тканей. Физические методы удаления не применяют. Максимально исключается инсоляция. Кожный процесс фотографируют в натуральную величину. Пациентов осматривают 1—4 раза в год.
Пигментная ксеродерма — гетерогенная группа генетических заболеваний, обусловленных нарушениями репарации ДНК, связанными с дефектами эндонуклеаз. Заболеваемость составляет 1 на 40000—250000 населения; тип наследования — аутосомно-рецессивный. Проявляется в первые месяцы жизни повышенной чувствительностью к солнечному свету, фотофобией и конъюнктивитом. Постепенно на пораженных участках кожи возникают шелушение и множество гиперпигментных пятен по типу веснушек, телеангиэктазии и гипопигментные пятна с признаками атрофии кожи, возможно развитие солнечного кератоза и кератоакантом. В течение первых 6 лет жизни у большинства больных пигментной ксеродермой на пораженных участках кожи развиваются базальноклеточный или плоскоклеточный рак, меланома, рак передней трети языка, сочетающиеся с различными поражениями глаз, неврологическими расстройствами.
Лечение. Максимальное ограничение инсоляции, генетическое консультирование, консультация офтальмолога и невропатолога. Прием изотретиноина и этретината в низких дозах. Регулярное наблюдение.
Солнечный кератоз (актинический кератоз, сенильная кератома): появляется у лиц старше 45 лет на участках, длительно подвергающихся солнечному облучению, в виде красноватых пятен и папул, покрытых грубыми, прочно сидящими чешуйками, резко болезненными при удалении. Поражается лицо, волосистая часть головы, ушные раковины, шея, верхний плечевой пояс. Длительное ультрафиолетовое облучение способствует трансформации эпидермальных клеток в анапластические (рак in situ) и переходу кератоза в плоскоклеточный рак кожи. Этот переход сопровождается воспалительной реакцией, усилением явлений гиперкератоза и изъязвлением бляшки.
Дифференциальный диагноз проводят с хроническими кожными формами красной волчанки, себорейными кератомами, болезнью Боуэна, базалиомой, дерматомикозами.
Лечение. Иссечение очагов, криотерапия, лазеротерапия, близкофокусная рентгенотерапия.
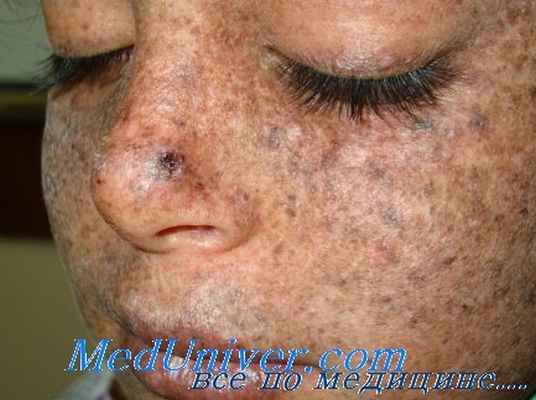
Пигментная ксеродерма
Мышьяковый и дегтярный кератозы — появление участков гиперкератоза, ахромии кожи, телеангиэктазий у лиц, применяющих с лечебными целями средства, содержащие эти вещества, или занимающихся их производством.
Острый лучевой дерматит: характерно развитие ранней эритемы (держится около 3 суток) и поздней эритемы (пик через 2 нед.). По окончании третьей недели появляется гиперпигментация, а через 5—7 суток возможно возникновение острого лучевого дерматита: эритема (при большой дозе облучения), пузыри, язвы, после заживления которых остаются стойкие рубцовые изменения.
Хронический лучевой дерматит:
При облучении с лечебными целями через 3 нед после окончания курса лечения возникает глубокая отслойка эпидермиса. После эпителиза-ции, которая продолжается 3—6 нед., остаются рубцовые изменения, гиперпигментация, атрофируются придатки кожи, эпидермис и дерма. В последующие несколько лет атрофические изменения усугубляются, появляются участки депигментации и гиперпигментации, телеангиэк-тазии, инъецируются поверхностные венулы. Характерен гиперкератоз (лучевой кератоз).
При аварийном облучении обычно страдают кисти, стопы и лицо. Исчезает кожный рисунок на подушечках пальцев кистей (отпечатки), выпадают волосы, развиваются ксеродермия, атрофия сальных и потовых желез и гиперкератоз, иногда образуются болезненные, длительно не заживающие язвы.
Течение хронического лучевого дерматита прогрессирующее. На его фоне со временем может возникнуть плоскоклеточный или базальноклеточный рак кожи. Необходимо иссечение пораженного участка и трансплантация кожи.
Читайте также:
