Показания для дивертикуляризации двенадцатиперстной кишки и панкреатического дренажа при травме
Добавил пользователь Дмитрий К. Обновлено: 20.01.2026
Доступ и ход операции дренирования абсцесса поджелудочной железы
Можно использовать как срединную лапаротомию, так и двусторонний подрёберный доступ. Адекватная ревизия органов брюшной полости особенно важна, поскольку абсцесс поджелудочной железы может распространиться от железы вниз (по правому или левому боковому каналу вдоль восходящей или нисходящей ободочной кишки), в брыжейку поперечной ободочной кишки либо в левое или правое подреберье.
В наши дни превосходный метод лучевой диагностики — тонкослойная трёхмерная РКТ — позволяет детально оценить распространённость поражения у больных панкреонекрозом, осложнённым абсцессами железы. Ультразвуковое исследование позволяет проводить динамическое наблюдение и достаточно точно определять локализацию воспалительного процесса. После вхождения в брюшную полость хирург, если это возможно, отделяет сальник от поперечной ободочной кишки и откидывает его в краниальном направлении.
Иногда сальник настолько приращён, что отсечь его невозможно. В этом случае его рассекают ниже уровня большой кривизны желудка и отводят кверху. Необходимо исследовать весь малый сальник. Большие скопления гноя встречают редко. Гораздо чаще обнаруживают комковатые некротические массы, заполняющие малый сальник и окружающие поджелудочную железу. Часто их считают некротизированной железой. Ещё чаще встречают некротизированные мягкие ткани и жировой некроз, окружающие воспалённую поджелудочную железу. Если больному была проведена трёхмерная РКТ, то области распространения абсцесса из малого сальника обычно известны уже до операции.
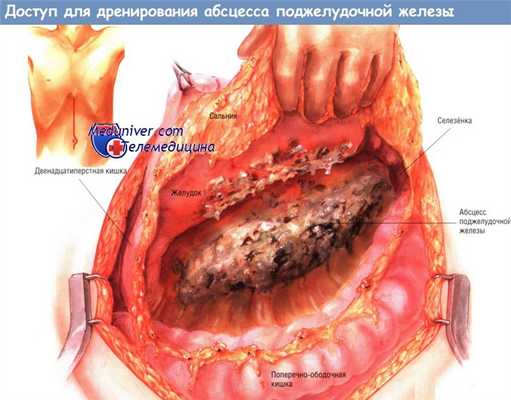
Тем не менее в любом случае важно, чтобы поперечная ободочная кишка была отведена в краниальном направлении, после чего хирург должен проверить, нет ли распространения абсцесса вниз по забрюшинному пространству, а также в корень брыжейки поперечной ободочной кишки. Это частые пути распространения абсцесса.
При поражении абсцессом корня брыжейки поперечной ободочной кишки необходима расширенная санация этой области.
Если предоперационные лучевые исследования указывают на возможное распространение абсцесса по правому боковому каналу, тогда очень важно отвести вниз печёночный угол толстой кишки и мобилизовать восходящую ободочную кишку из забрюшинного пространства. Манёвр позволяет санировать гнойный затёк, идущий вниз вдоль правого бокового канала. Обычно в то же время рекомендуют мобилизовать двенадцатиперстную кишку по Кохеру, чтобы убедиться в отсутствии распространения некротических тканей от головки железы в краниальном направлении.
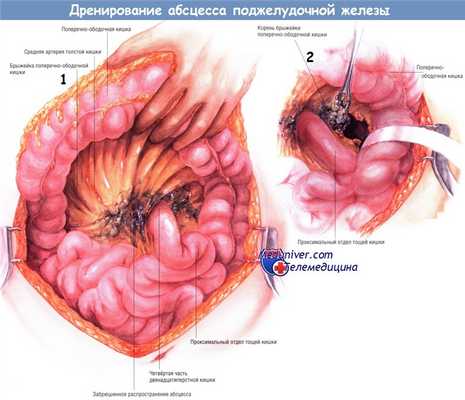
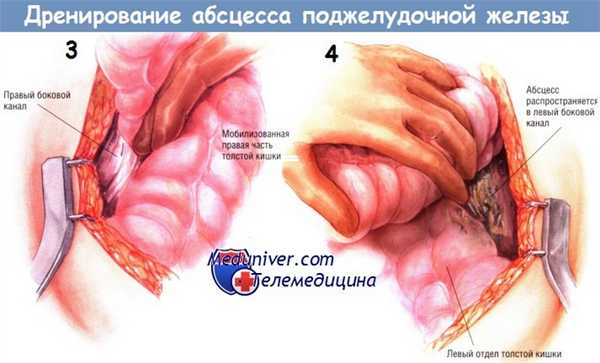
Если выявлен затёк гноя вниз, вдоль левого бокового канала, необходима мобилизация левой половины толстой кишки. Она позволяет увидеть любые распространения некротических тканей и абсцесса вниз, вдоль левого бокового канала и позволяет санировать их. Удаление комковатой инфицированной некротической ткани из малого сальника и всех областей распространения гнойника можно выполнить острым путём, ножницами. Однако чаще всего хирурги предпочитают удалять омертвевшие ткани тупым путём — пальцами либо тупферами. Вновь подчеркнём, что некротические ткани, кажущиеся участками панкреонекроза, на самом деле являются омертвевшей жировой клетчаткой, лежащей над ещё жизнеспособной железой или по её периферии.
Во время этой фазы санации необходимо пройти по ходу абсцесса до хвоста железы и убедиться в том, что не пропущены затёки абсцесса в левый верхний квадрант живота, в левое поддиафрагмальное пространство.
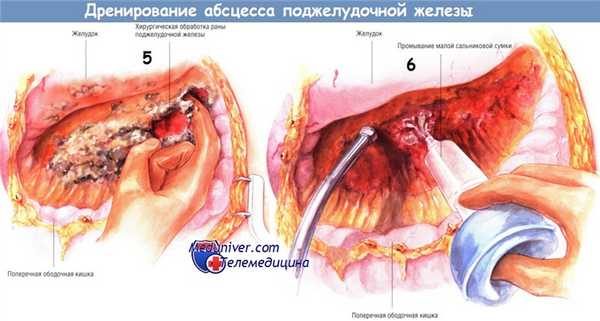
Когда процесс санации достигнет точки, где удаление некротических тканей вызывает кровотечение, следует обильно промыть гнойник. Мы предпочитаем использовать раствор натрия хлорида, содержащий антибиотики. К трудно останавливаемым кровотечениям приводит лишь агрессивное удаление некротических тканей острым путём.
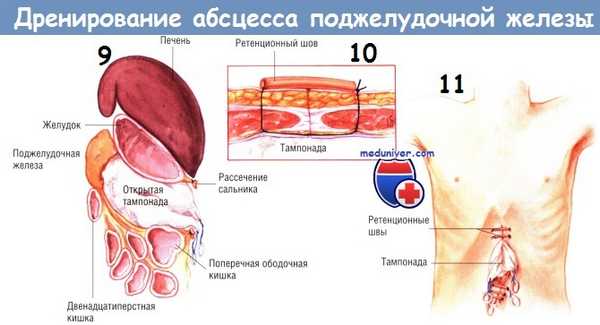
Существует несколько способов дренирования гнойника. Один из них состоит во введении в карманы абсцесса нескольких дренажных трубок из силиконового пластика, присоединённых к закрытым аспирационным системам. У представленного больного санированы и дренированы малый сальник, левый боковой канал, корень брыжейки поперечной ободочной кишки и забрюшинное пространство по ходу брыжейки поперечной ободочной кишки. Кроме того, можно установить катетеры для промывания гнойника. Когда дренажи и катетеры будут установлены, брюшную полость закрывают.
После улучшения состояния больного можно будет выполнить рентгеновское контрастное исследование карманов абсцесса (контрастное вещество вводят по дренажным трубкам) и по мере заживления гнойников постепенно, медленно удалить дренажи.
Другой способ дренирования — тампонада всего малого сальника и всех карманов гнойника мягкой марлей или марлевыми салфетками Микулича. Конец каждого тампона необходимо вывести из раны наружу. Рекомендуют дополнительно маркировать концы выведенных тампонов. Когда гнойник тампонируют, предполагают менять марлю каждые 2-3 дня, тем самым продолжая механическую санацию полостей гнойника.
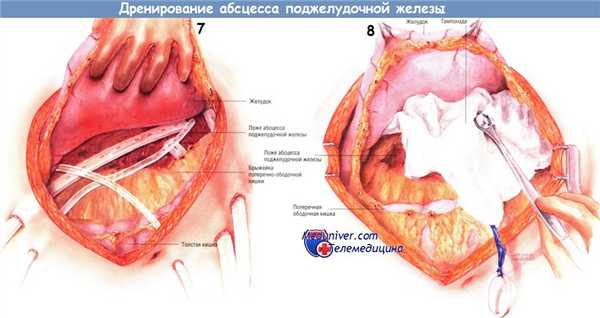
Замену тампонов повторяют каждые 2-3 дня до тех пор, пока не будет явных признаков очищения абсцесса, и его полость не начнет гранулироваться. Обычно это происходит после нескольких замен тампонов. Затем хирург может ввести в гнойник трубки закрытых аспирационных дренажей и ушить абдоминальную рану. Другой способ — продолжение тампонады до тех пор, пока грануляции и сокращение раны не позволят закрыть брюшную полость. Этот способ требует большего времени, но, возможно, он безопаснее.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Показания для дивертикуляризации двенадцатиперстной кишки и панкреатического дренажа при травме
Доступ и ход операции дивертикуляризации двенадцатиперстной кишки, панкреатического дренажа при травме
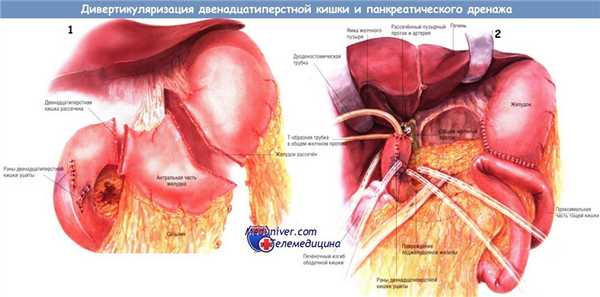
Почти у всех больных с тупой или проникающей травмой эксплорацию брюшной полости производят после расширенной срединной лапаротомии. Когда хирург убедится в том, что повреждены исключительно поджелудочная железа и двенадцатиперстная кишка, он направит свои действия на повреждённые органы.
На рисунке изображены ушиб двенадцатиперстной кишки с двумя перфорациями, а также звездообразное повреждение головки и шейки поджелудочной железы. В таких обстоятельствах (если состояние больного абсолютно стабильно) хирург может предпочесть выполнение рентгенографии для исключения ранения желчного дерева и/или протока поджелудочной железы.
Иногда ампулу большого дуоденального сосочка можно канюлировать через одну из ран двенадцатиперстной кишки. Её канюляция позволяет провести холангиографию и панкреатографию. Если же большой дуоденальный сосочек найти не удаётся, тогда контрастное вещество можно инъецировать в желчный пузырь. Надавив на желчный пузырь, хирург заполнит контрастом желчное дерево.
Однако при нестабильном состоянии больного единственное, что можно предпринять для исключения повреждения крупных протоков, — провести их осмотр и пальпацию. Если повреждения двенадцатиперстной кишки и поджелудочной железы обширны, но устранимы, хирург может решиться на выполнение операции дивертикуляризации. Во время неё проводят резекцию антрального отдела желудка, формируют культю двенадцатиперстной кишки, выполняют гастроеюностомию для отведения содержимого из желудка и декомпрессию двенадцатиперстной кишки дуоденостомическим зондом.
Ушивают раны двенадцатиперстной кишки и дренируют область раны поджелудочной железы. Непрерывность пищеварительного тракта обеспечивают гастроеюностомией.
Перфорации двенадцатиперстной кишки ушивают. Желудок в средней трети дважды прошивают степлером для желудочно-кишечных анастомозов и пересекают между линиями скобок. Тем же степлером пересекают верхнюю горизонтальную ветвь двенадцатиперстной кишки. Конец двенадцатиперстной кишки закрывают вокруг катетера Фолея двумя вворачивающими кисетными швами шёлком № 3/0. Этот катетер служит для декомпрессии двенадцатиперстной кишки и обеспечивает её безопасное заживление.
При несостоятельности одного из швов двенадцатиперстной кишки и развитии наружного дуоденального свища наличие дуоденостомического зонда должно обеспечить декомпрессию двенадцатиперстной кишки и заживление свища.
Линию скобок по малой кривизне желудка погружают рядом ламберовских швов шёлком № 3/0. После этого выполняют гастроеюностомию с проксимальной петлёй тощей кишки. Внутренний непрерывный шов соустья производят синтетической рассасывающейся нитью № 3/0, а наружный ряд одиночных узловых швов делают шёлком № 3/0. Хирург при желании может выполнить холецистэктомию и установить в желчные пути Т-образный дренаж.
Однако если общий желчный проток узкий (а это встречается часто), можно обойтись без этого этапа. Если желчное дерево достаточного размера, хирург должен установить Т-образный дренаж, особенно при травме общего желчного протока или невозможности холангиографии желчных путей*. Тщательно удаляют все нежизнеспособные ткани поджелудочной железы. Необходима большая осторожность во избежание ранения панкреатического протока.
К швам на двенадцатиперстной кишке и месту введения Т-образного дренажа общего желчного протока следует подвести трубки закрытых аспирационных дренажных систем из силиконового пластика. Такую же трубку устанавливают около звездообразного повреждения поджелудочной железы.
Для оттока желчи при неповреждённых желчных путях может быть выполнена холецистостомия, которая отведёт желчь наружу и будет способствовать разрешению гипертензии желчевыводящей системы.
а) Показания для операции. В некоторых случаях сочетанная панкреатодуоденальная травма бывает не столь обширна, поэтому не возникает необходимости в выполнении гемигастрэктомии и дивертикуляризации двенадцатиперстной кишки.
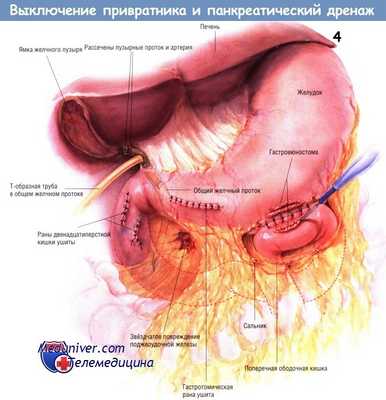
Кроме того, состояние больного может быть стабильным, тогда хирург будет против выполнения гемигастрэктомии, хотя и будет считать необходимым отведение желудочного содержимого от травмированной двенадцатиперстной кишки. В этом случае выключение привратника — привлекательная альтернатива дивертикуляризации двенадцатиперстной кишки.
б) Техника операции выклчения привратника и панкреатического дренажа. Для осмотра внутренних органов при абдоминальной травме применяют срединную лапаротомию. Проводить это исследование необходимо тщательно, чтобы выявить все повреждения. В описываемом случае произошёл ушиб двенадцатиперстной кишки с двумя её перфорациями и звездообразным повреждением головки и шейки поджелудочной железы.
Как и во время предыдущей операции, следует попытаться (при стабильном состоянии больного) провести поиск повреждений крупных желчных протоков. Если через одну из ран двенадцатиперстной кишки виден большой дуоденальный сосочек, возможно, хирургу удастся ретроградная холангиография и панкреатикография. Если канюлировать фатеров сосок не удалось, контрастное вещество можно инъецировать в желчный пузырь, а затем «выжать» его в желчные пути.
Когда хирург решит выполнить выключение привратника, он сделает дистальную гастротомию электроножом и зашьёт привратник изнутри желудка непрерывной синтетической рассасывающейся нитью.
После этого закрывают гастротомию двухрядными швами. Первый ряд — непрерывный, выполняемый синтетической рассасывающейся нитью № 3/0, а наружный — отдельными узловыми швами шёлком № 3/0. Выполняют позадиободочную гастроеюностомию для опорожнения желудка в течение тех 2-3 нед, в которые сохранится шов, закрывающий привратник. Гастроеюностомию выполняют двумя рядами швов.
Первый ряд — непрерывный, выполняемый синтетической рассасывающейся нитью № 3/0, а наружный — отдельными узловыми швами шёлком № 3/0*. Ушивают раны на двенадцатиперстной кишке, при возможности, в два слоя. Как и при дивертикуляризации двенадцатиперстной кишки, если адекватную холангиографию выполнить не удалось либо желчные пути повреждены, следует удалить желчный пузырь и разгрузить желчные протоки Т-образным дренажем**.
Однако в узкие желчные протоки устанавливать Т-образный дренаж не следует. Введение такого дренажа в узкое, малое внепечёночное дерево само по себе может спровоцировать тяжёлые осложнения. Если после операции по одному из дренажей брюшной полости начнет выделяться желчь, хирург может выполнить ЧЧХГ и разгрузить желчное дерево наружным желчным стентом**.
Тщательно удаляют травмированные, явно нежизнеспособные ткани поджелудочной железы. К зоне её повреждения подводят трубку закрытой аспирационной системы из силиконового пластика. Такие же трубки устанавливают около ушитых ран двенадцатиперстной кишки и места установки дренажа общего желчного протока.
Синтетический рассасывающийся шов на привратнике обычно остаётся интактным 2-3 нед, обеспечивая отведение желудочного содержимого в тощую кишку. Поэтому (при хорошем послеоперационном течении) можно начать кормление через рот в то время, когда заживление двенадцатиперстной кишки ещё продолжается. Через 2-3 нед швы на привратнике отторгнутся, и его просвет вновь откроется.
P.S. *Выключить пассаж через двенадцатиперстную кишку можно прошив обе стенки желудка степлером и погрузив эту часть серо-серозными швами. Далее выполняется гастроеюноанастомоз. Подобное «отключение» двенадцатиперстной кишки будет состоятельно 7-14 суток.
**Разгрузить желчный проток можно выполнив холецистостомию.
Проведен анализ лечения 15 пострадавших с травмами двенадцатиперстной кишки. Разработана диагностическая программа при разрывах двенадцатиперстной кишки в зависимости от уровня повреждения. Сформулированы современные принципы хирургического лечения при травмах двенадцатиперстной кишки в зависимости от сроков поступления пострадавших в стационар с момента получения травмы, размеров дефекта стенки двенадцатиперстной кишки, уровня повреждения, сочетанных повреждений панкреатодуоденальной зоны.
Management for closed injuries of the duodenum
The analysis of treatment of 15 patients with injuries of the duodenum was conducted. Diagnostic software with rupture of the duodenum, depending on the level of the injury was developed. It was formulated the modern principles of surgical treatment of injuries of the duodenum, depending on the timing of the victims to the hospital from the time of injury, the size of the defect duodenal wall, the level of injury, associated injuries pancreatoduodenal zone.
Задача исследования: улучшение результатов хирургического лечения пострадавших с закрытыми повреждениями 12 п.к. путем усовершенствования существующих и разработки новых методов профилактики и лечения пациентов с закрытыми повреждениями 12 п.к.
Материалы и методы
За период с 2003 по 2012 год в отделении абдоминальной хирургии РКБ МЗ РТ оперированы 15 пострадавших с повреждениями 12 п.к. Изолированные повреждения 12 п.к. наблюдались в 8 случаях, сочетание травмы 12 п.к. с разрывом печени — в 3, с повреждением желудка одном и травмой поджелудочной железы — в 3. Все пациенты были лицами трудоспособного возраста (от 22 до 54 лет), мужчин 12, женщин — 3. Восемь пострадавших были доставлены в первые 6 часов с момента получения травмы, 5 — поступили от 6 до 12 часов, 2 — доставлены в приемное отделение спустя 12 часов с момента получения травмы.
Лучевые методы диагностики повреждений 12 п.к. порой имеют определяющее значение. Обзорная рентгенография органов брюшной полости обеспечивает выявление наличия свободного газа и свободной жидкости в брюшной полости, косвенных признаков воспаления и повреждения, таких как эмфизема в забрюшинном пространстве, усиление четкости правого контура почки, стертость границ правой поясничной мышцы. Если в забрюшинном пространстве воздуха нет, но имеется подозрение на разрыв кишки, необходимо произвести нагнетание воздуха через назогастральный зонд. В этом случае его ретроперитонеальное скопление становится обширнее и заметнее на снимках. Серийная рентгенография верхних отделов живота позволяет обнаружить расширение просвета 12 п.к. с появлением «спиральной пружины» в вертикальной и нижней горизонтальной частях кишки в результате клапанообразного перекрытия ее просвета интрамуральной гематомой. При отсутствии достаточных данных на обзорной рентгенограмме следует произвести рентгенологическое исследование с приемом водорастворимого контраста. В некоторых случаях возможно попадание контраста за просвет кишки в зоне ее повреждения и распространение его вне — или внутрибрюшинно. Обзорная рентгенография органов брюшной полости выполнено всем 15 (100%) пострадавшим, при этом лишь у 5 пациентов выявлены вышеуказанные рентгенологические признаки повреждения 12 п.к. Информативность метода, при данной патологии, составила 33%.
Ультразвуковое исследование (УЗИ) органов брюшной полости и забрюшинного пространства позволяет обнаружить наличие даже небольшого количества жидкости в брюшной полости, при этом регистрируется расхождение на большее или меньшее расстояние листков париетальной и висцеральной брюшины. Картина УЗИ позволяет заподозрить повреждения ретроперитонеальной части 12 п.к. УЗИ брюшной полости нами выполнено всем 15 (100%) пострадавшим. Информативность метода составила 86%.
Компьютерная томография (КТ) является наиболее чувствительным методом для обнаружения в забрюшинном пространстве воздуха и крови. С целью повышения диагностических возможностей КТ вводится водорастворимый контраст в 12 п.к., при этом становится возможным определение выхода контраста за пределы кишки через дефект ее стенки. КТ органов брюшной полости и забрюшинного пространства выполнена 8 (53%) пострадавшим. Информативность метода составила 98%.
Видеолапароскопия применяется при неинформативности неинвазивных методов диагностики. Пациентам в тяжелом состоянии с нестабильными показателями гемодинамики видеолапароскопия противопоказана. У пострадавших со стабильными показателями гемодинамики видеолапароскопия может быть эффективна и позволяет обнаружить в брюшной полости кишечное содержимое, зеленоватое окрашивание по правому боковому каналу при наличии дефекта задней стенки 12 п.к., очаги стеатонекроза, пузырьки газа под париетальной брюшиной, желтовато-зеленое пропитывание тканей на фоне обширной забрюшинной гематомы в зоне 12 п.к. Однако в ряде случаев применение такого высокоинформативного метода исследования не позволяет подтвердить или опровергнуть предположение о повреждении 12 п.к., особенно при повреждениях забрюшинной части 12 п.к. в первые часы с момента получения травмы. Тем не менее диагностическая видеолапароскопия остается важным и необходимым исследованием при травмах живота. Диагностическая видеолапароскопия нами выполнена 7 (47%) пострадавшим, при этом у 2 из них не выявлено забрюшинного повреждения 12 п.к. Таким образом, информативность данного метода составила 72%.
Объем оперативного вмешательства при травмах 12 п.к. зависит от ряда факторов: сроков поступления пострадавших в стационар с момента получения травмы, размеров дефекта стенки 12 п.к., уровня повреждения, сочетанных повреждений панкреатодуоденальной зоны. По мнению А.Б. Молитвословова и соавт. (2004), неблагоприятными факторами, влияющими на исход лечения повреждений 12 п.к. являются размер дефекта более 50% окружности кишки, локализация повреждения в нижнегоризонтальной части, сочетанная панкреатодуоденальная травма, развитие забрюшинной флегмоны [3].
Ряд авторов также выделяют неблагоприятные прогностические факторы при травмах 12 п.к., влияющие на исход. Прежде всего это сочетание повреждения холедоха и/или поджелудочной железы, разрыв или ранение стенки 12 п.к. более 75% окружности, начало операции спустя 24 часа с момента травмы, и повреждения, расположенные в верхне-горизонтальной и нисходящей части 12 п.к. [6, 11-13].
Все 15 пациентов были оперированы в разные сроки с момента поступления в стационар. Операции выполнялись под общим обезболиванием. Для полноценной ревизии 12 п.к. во всех случаях выполняли мобилизацию по Кохеру – Клермону, при подозрении на повреждение забрюшинной части 12 п.к. проводили широкое вскрытие и дренирование забрюшинного пространства. Во время операции у 8 пациентов выявлены изолированные повреждения 12 п.к. В 5 случаях была повреждена верхне-горизонтальная часть, в 3 случаях — нисходящая часть выше БДС. У 3 пострадавших разрывы 12 п.к. сочетались с травмой печени, из них в 2 случаях 12 п.к. повреждена в верхне-горизонтальной части, в одном случае нисходящая часть. У 3 пострадавших выявлено повреждение поджелудочной железы, из них в 2 случаях повреждения нисходящей части 12 п.к. сочетались с травмой головки поджелудочной железы, в 1 случае была повреждена нижне-горизонтальная часть 12 п.к. и тело поджелудочной железы. У одного пострадавшего травма 12 п.к. сочеталась с повреждением стенки желудка (разрыв верхне-горизонтальной части и повреждение передней стенки желудка). 4 пострадавшим разрывы 12 п.к. были ушиты в поперечном направлении двухрядными узловыми швами. Данные пациенты поступили в первые 6 часов с момента получения травмы, дефекты стенки 12 п.к. располагались в верхне-горизонтальной части и не превышали 1/3 (1-1,5 см) ее окружности. Операцию завершали назодуоденальной декомпрессией и проведением питательного зонда в тощую кишку. 7 пациентам с повреждением 12 п.к., поступившим позднее 6 часов с момента получения травмы, после ушивания дефектов стенки кишки нами выполнено выключение 12 п.к. из пассажа пищи с наложением гастроэнтероанастомоза по Вельфлеру – Брауну (рис. 1). Операцию завершали назодуоденальной декомпрессией и установкой зонда в отводящий отдел для энтерального питания.
Рисунок 1. Гастроэнтероанастомоз по Вельфлеру – Брауну с отключением 12 п.к.
У 4 пациентов разрыв был более 1/3 окружности, когда дефекты располагались в нисходящей части 12 п.к. После обработки краев раны, производили ушивание дефектов двухрядными узловыми швами. В последующем на расстоянии 5 см ниже или выше повреждения формировали дуоденоеюноанастомоз «бок в бок» на длинной петле с брауновским соустьем (рис. 2).
Рисунок 2. Дуоденоеюноанастомоз с брауновским соустьем
3 пострадавшим выполнено ушивание разрыва 12 п.к., дуоденоеюностомия на выключенной по Ру петле (рис. 3).
Рисунок 3. Ушивание разрыва 12 п.к., дуоденоеюноанастомоз по Ру
У одного пациента выявлен полный поперечный разрыв нисходящей части 12 п.к. выше БДС. В данном случае нами наложен дуоденоеюнальный анастомоз по типу «конец» в «бок» с брауновским соустьем и отключением дистального отдела 12 п.к. Операция завершена назодуоденальной декомпрессией и проведением питательного зонда в отводящий отдел тощей кишки (рис. 4).
Рисунок 4. Дуоденоеюноанастомоз «конец в бок» с отключением дистальной части 12 п.к.
При сочетании повреждений 12 п.к. и печени производилось ушивание ее разрыва П-образными швами (2 случая). В одном наблюдении при неглубоких повреждениях печени нанесено раневое покрытие «ТахоКомб». При повреждениях поджелудочной железы необходимо широкое вскрытие и дренирование забрюшинного пространства, по типу «ринг-дренирования», а так же дренирование желчевыводящих путей (в 2 случаях сформирована холецистостома, в 1 — холедохостома). Разрыв передней стенки желудка в одном случае ушит двухрядными узловыми швами.
Результаты: из 15 оперированных пациентов умерло 4. Летальность составила 27%. Причинами смерти явились: прогрессирующий панкреонекроз с развитием забрюшинной флегмоны — 1 случай, пациент с сочетанной травмой поджелудочной железы; обширная забрюшинная флегмона с развитием сепсиса и синдрома полиорганной недостаточности — 1 случай, прогрессирование перитонита в результате развития несостоятельности швов ранее ушитых дефектов забрюшинной части 12 п.к. — 2 случая. Все 4 умерших пациента были доставлены в стационар позже 6 часов с момента получения травмы.
1. Диагностика повреждений 12 п.к. должна носить комплексный характер, включая оценку клинико-объективных данных, результатов инструментальных методов исследования. Наиболее информативными методами диагностики являются УЗИ, КТ брюшной полости, забрюшинного пространства с контрастированием.
2. Пострадавшим, поступившим в первые 6 часов с момента получения травмы, при разрывах в супрапапиллярной части 12 п.к. не более 1,5 см, предпочтительнее ограничиваться ушиванием дефекта 12 п.к. двухрядными узловыми швами. При повреждениях кишки более 2 см, после ушивания ее дефекта, с целью декомпрессии и профилактики несостоятельности швов, дополнительно формировать дуоденоеюноанастомоз по типу «бок в бок» с брауновским соустьем или на выключенной по Ру петле.
3. При поступлении пациентов позже 6 часов с момента получения травмы, выполняется выключение 12 п.к. из пассажа в сочетании с гастроэнтероанастомозом по Вельфлеру – Брауну.
4. Обязательным условием при выполнении оперативного вмешательства является широкое дренирование забрюшинного пространства, продленная назодуоденальная — еюнальнальная интубация.
Д.М. Красильников, М.М. Миннуллин, Я.Ю. Николаев
Казанский государственный медицинский университет
Республиканская клиническая больница МЗ РТ, г. Казань
Красильников Дмитрий Михайлович — доктор медицинских наук, профессор, заведующий кафедрой хирургических болезней № 1
Литература:
1. Красильников Д.М., Фатхутдинов И.М., Шайхутдинов P.P. Хирургическая тактика при закрытых повреждениях кишечника // Казанский медицинский журнал. — 2000. — Т. 81, № 5. — С. 405-406.
2. Абакумов М.М., Лебедев Н.В., Малярчук В.И. Диагностика и лечение повреждений живота // Хирургия. — 2001. — № 6. — С. 24-28.
3. Молитвословов А.Б., Ерамишанцев А.К., Марков А.Э. и др. Диагностическая и лечебная тактика при травме двенадцатиперстной кишки // Хирургия. — 2004. — № 8. — С. 46-51.
4. Иванов П.А., Гришин А.В., Корнеев Д.А. и др. Повреждения органов панкреатодуоденальной зоны // Хирургия. — 2003. — № 12. — С. 39-43.
5. Velmahos G.C. Complex repair for the management of duodenal injury // Am.Surg. — 1999. — Vol. 65, № 10. — P. 972-975.
6. Jansen M., Du Toit D.F., Warren B.L. Duodenal injuries surgical management adapted to circumstances // Injury. — 2002. — № 33. — P. 611-615.
7. Aherne N.J., Kavanagh E.G., Condon E.T. et al. Duodenal perforation after a blunt abdominal sporting injuri: the importance of early diagnosis // J. Trauma. — 2003. — Vol. 54, № 4. — P. 791-794.
8. Михайлов А.П., Сигуа Б.В., Данилов А.М. и др. Повреждения двенадцатиперстной кишки (Клиника, диагностика, лечение) // Вестник хирургии им. И.И. Грекова. — 2007. — № 6. — С. 36-40.
9. Сигуа Б.В. Диагностика и лечение повреждений двенадцатиперстной кишки: автореф. дис. … канд. мед. наук. — Санкт-Петербург, 2008. — 16 с.
10. Черкасов М.Ф., Юсков В.Н., Ситников В.Н., и др. Повреждения живота при множественной и сочетанной травме. — М.: Ростов-на-Дону, 2005. — 132 с.
11. Carrillo E.H., Richardson J.D., Miller F.B. Evolution in the management of duodenal injuries // J Trauma. — 1996. — № 40. — Р. 1037-1046.
12. Clendenon J.N., Meyers R.L., Nance M.L. et al. Management of duodenal injuries in children // J Pediatr Surg. — 2004. — № 39. — Р. 964-968.
13. Lopez P.P., Benjamin R., Cockburn M. et al. Recent trends in the management of combined pancreatoduodenal injuries // Am Surg. — 2005. — № 71. — Р. 847-852.
Дивертикул двенадцатиперстной кишки, симулировавший кисту поджелудочной железы
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Дивертикулом (от лат. diverto, divertere - сворачивать, направлять в другую сторону) называется выпячивание стенки полого органа, сообщающееся с его просветом. Различают дивертикулы истинные и ложные, первые - редки, преимущественно бывают врожденными, единичными. Их стенка имеет такое же строение, как и полого органа (отсюда название). Имея мышечный слой, истинные дивертикулы способны активно опорожняться, их воспаление возникает редко [2]. Ложные дивертикулы встречаются относительно часто и представляют собой выпячивание слизистой оболочки между мышечными волокнами, их стенка не содержит мышечного слоя и они не могут активно опорожняться. Это благоприятствует застою содержимого и развитию дивертикулита.
Дивертикулы возникают в слабых местах стенки, чаще в туннелях, образуемых сосудами, пенетрирующими мышечный слой. Близость к кровеносным сосудам создает высокий риск кровотечения [4, 7]. Именно поэтому клиническое значение заболевания состоит в возможности развития осложнений, в том числе угрожающих жизни [2].
В диагностике дивертикулов пищеварительного тракта (они могут возникать в любом полом органе, но, как показывает статистика, чаще встречаются в толстой кишке) ведущее место занимает рентгенологический метод, поскольку эндоскопическое исследование заметно уступает в точности. Так, эзофагогастродуоденоскопия (ЭГДС) выявляет заболевание, например в двенадцатиперстной кишке, лишь у 1/3 из числа больных, которым диагноз установлен рентгенологически. Для желудка этот показатель еще ниже [4].
В последние годы накоплен достаточно большой опыт ультразвуковой диагностики патологических состояний и заболеваний желудочно-кишечного тракта [1, 3, 5, 6]. Вместе с тем в доступной литературе мы не встретили ни одного случая успешной ультразвуковой диагностики дивертикулов желудка или двенадцатиперстной кишки.
Описание случая
Больная А., 66 лет, обратилась с жалобами на непродолжительные, периодически возникающие ноющие боли в эпигастрии и правом подреберье, не связанные с приемом пищи, ощущение горечи во рту, отрыжки воздухом и пищей, изжогу, тошноту. Из анамнеза известно, что в 1982 г. произведена операция холецистэктомии по поводу желчнокаменной болезни. В последующем чувствовала себя хорошо, не обследовалась, не лечилась. Описанные выше жалобы беспокоят в течение последних 4-5 нед, в связи с чем обратилась к врачу в поликлинику по месту жительства, где при УЗИ органов брюшной полости выявлена киста поджелудочной железы.
При обращении: состояние удовлетворительное, повышенного питания, кожные покровы и видимые слизистые чистые, нормальной окраски. Со стороны сердечно-сосудистой системы и легких отклонений не выявлено. Пульс 79 уд. в 1 мин, ритмичный, хорошего наполнения. АД = 135/90 мм рт. ст. Язык влажный, обложен серым налетом. Живот мягкий, умеренно болезненный при пальпации в эпигастрии. Печень не увеличена, не пальпируется. Стул со склонностью к запорам. Дизурии нет. В клиническом и биохимическом анализах крови диагностически значимых отклонений от нормы не выявлено.
При УЗИ органов брюшной полости: печень в размере не увеличена (4,3-13,3 см), контур ее ровный, паренхима с умеренно выраженными явлениями жировой инфильтрации. Очаговой патологии не выявлено. Внутрипеченочные желчные протоки и вены, портальная (0,9 см) и селезеночная (0,4 см) вены не расширены. Холедох визуализируется фрагментарно, диаметр не превышает 0,8 см. Желчный пузырь не визуализируется (оперативно удален). Поджелудочная железа нормальных размеров (2,9-1,6-2,1 см), контур ровный, равномерно диффузно уплотнена. Вирсунгов проток не расширен. Диаметр сечения пищеварительного тракта на уровне пищеводного отверстия диафрагмы 1,6 см. В желудке натощак много слизи, стенка его не утолщена (0,3-0,5 см). На уровне наружного контура головки поджелудочной железы визуализируется округлой формы с ровными контурами пониженной эхогенности образование с нежной внутренней структурой размером 2,1x3,2 см (рис. 1). При полипозиционном исследовании выявить связь данного образования с головкой железы не удалось. В то же время, локально, на уровне данного образования толщина стенки дистального отдела луковицы двенадцатиперстной кишки составила 0,5 см (в остальных отделах 0,2-0,3 см). Селезенка не увеличена, структура ее однородная. Свободная жидкость в брюшной полости не определяется. Брюшной отдел аорты нормального диаметра (1,8 см). Парааортальные лимфатические узлы не визуализируются. Заключение: состояние после холецистэктомии. УЗ-признаки стеатоза печени, грыжи пищеводного отверстия диафрагмы. Киста головки поджелудочной железы? Для исключения патологии желудка и двенадцатиперстной кишки показано проведение рентгенологического и эндоскопического исследований.
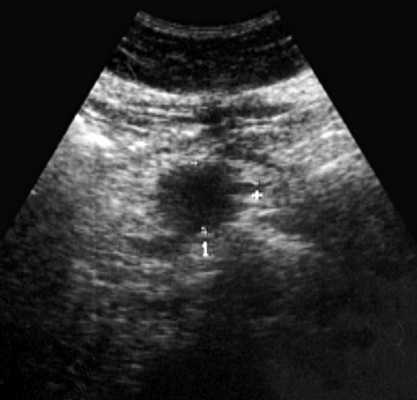
Рис. 1. Эхограмма дивертикула двенадцатиперстной кишки, симулировавшего кисту поджелудочной железы.
При рентгеноскопии желудка и двенадцатиперстной кишки: акт глотания не нарушен. Пищевод свободно проходим, определяется значительных размеров (до 7 см) грыжа пищеводного отверстия диафрагмы с выраженным рефлюкс-эзофагитом и забросом содержимого желудка в дистальный отдел пищевода, увеличивающаяся в размерах в положении лежа на животе. Желудок обычно расположен, натощак содержит слизь и жидкость. Складки слизистой утолщены, извиты, по задней стенке и большой кривизне в кардиальном отделе образуют зубчатость. Привратник свободно проходим, отмечается пролабирование слизистой желудка в луковицу двенадцатиперстной кишки. В нисходящей ветви петли двенадцатиперстной кишки определяется дивертикул на ножке размером 3 см с большим количеством слизи в нем (рис. 2). Луковица двенадцатиперстной кишки раздражена, бариевая взвесь очень быстро проходит ее, отмечается обратный заброс бариевой массы в желудок. Заключение: скользящая грыжа ПОД. Рефлюкс-эзофагит. Гастрит. Дуоденит. Дуоденогастральный рефлюкс. Дивертикул петли двенадцатиперстной кишки с признаками дивертикулита. От проведения ЭГДС пациентка категорически отказалась.
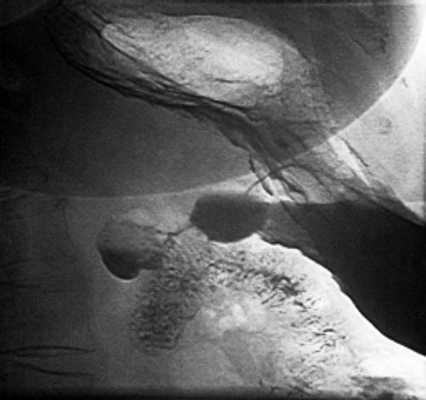
Рис. 2. Рентгенограмма дивертикула петли двенадцатиперстной кишки.
Вывод
Двенадцатиперстная кишка является самой частой локализацией дивертикулов тонкой кишки, которые в 98% наблюдений располагаются на внутренней стенке двенадцатиперстной кишки, где они внедрены в ткань поджелудочной железы, и только в 2% - на свободной наружной стенке [4]. Чаще всего дивертикулы локализуются в области большого дуоденального сосочка, превалируют лица старше 40 лет. Приблизительно у 30% пациентов дуоденальные дивертикулы сочетаются с другими заболеваниями: язвенной болезнью, полипозом желудка, холелитиазом, панкреатитом, дивертикулезом толстой кишки. Если терпеливое консервативное лечение не дает желаемых результатов, показана операция.
Рассматриваемый случай интересен тем, что большой дивертикул двенадцатиперстной кишки при ультразвуковом исследовании симулировал кисту поджелудочной железы. Кисты (псевдокисты) поджелудочной железы встречаются значительно чаще дивертикулов, поэтому вполне естественно заключение о наличии у больной кисты. Однако отсутствие указаний в анамнезе на острый или хронический панкреатит, неудачная попытка проследить связь выявленного жидкостного образования с головкой поджелудочной железы при полипозиционном исследовании, локальное утолщение дуоденальной стенки позволили высказать предположение о возможной прочей патологии и назначить дообследование.
Таким образом, при выявлении в процессе эхографии объемного жидкостного образования поджелудочной железы (в проекции железы) в алгоритм дифференциально-диагностического поиска необходимо включать патологию желудка и двенадцатиперстной кишки, не забывая о дивертикулах, поскольку, как справедливо замечает С.В. Герман, "Ключом к ранней диагностике дивертикулов пищеварительного тракта является высокий индекс подозрения заболевания" [2].
Литература
- Бурков С.Г. Ультразвуковая диагностика заболеваний желудочно-кишечного тракта // Врач. - 1997. - N 1. - С. 16-18.
- Герман С.В. Дивертикулярная болезнь толстой кишки: мифы и реальность // Рос. ж. Гастроэнтерологии, гепатологии, колопроктологии. - 2000. - N 1. - С. 66-75.
- Клиническое руководство по ультразвуковой диагностике / Под ред. В.В. Митькова. IV том. - М.: Видар, 1997. - 388 с.
- Крылов А.А., Земляной А.Г., Михайлович В.А., Иванов А.И. Неотложная гастроэнтерология. Руководство для врачей. - С.-Пб.: "Питер", 1997. - С. 139-164.
- Berstad A., Hausken T., Gilja O.H. Ultrasonography of the human stomach // Scand. J. Gastroent, 1996. - Vol. 220. Suppl. Pp. 75-82.
- Gimondo P., Mirk P., Romano M., Jannetti G., Gallipoli A. Ecographia e tratto gastroenterico: Stato dell`arte // Giornale Italiano Di Ecografia. 2000. - Vol. 3.- N 2. S. 121-129.
- Telford G.L., Appel D. Diverticulitis // Gastrointestinal emergencies / Ed. M.B. Taylor. 1997. - P. 571-576.
УЗИ сканер RS80
Читайте также:
