Показания для операции при нейропатии надлопаточного нерва
Добавил пользователь Alex Обновлено: 30.01.2026
Техника операции при нейропатии надлопаточного нерва (декомпрессия надлопаточного нерва)
При входе в надостную ямку нерв проходит через вырезку лопатки медиальнее основания клювовидного отростка и под верхней поперечной связкой лопатки. Хотя были описаны многочисленные анатомические варианты, в типичном случае надлопаточные артерия (НА) и вена проходят над верхней поперечной связкой лопатки, а нерв—под ней. Ход нерва под верхней поперечной связкой лопатки ограничивает его подвижность и предрасполагает к тракционному повреждению в вырезке лопатки.
Проходя по дну надостной ямки, нерв отдает двигательные ветви к надостной мышце и направляется к вырезке, соединяющей над- и подостную ямки. Эта вырезка сформирована латеральным отделом основания ости лопатки и с латеральной стороны прикрыта нижней поперечной связкой лопатки. На дистальном конце эта связка прикрепляется к задней капсуле, степень натяжения связки является динамическим состоянием. Связка наиболее сильно натянута в положении приведения и внутренней ротации конечности. После прохождения у нижней поперечной связки лопатки надлопаточный нерв резко поворачивает в медиальном направлении и иннервирует подостную мышцу несколькими терминальными двигательными ветвями.
На всем своем протяжении нерв особенно подвержен повреждениям в тех областях, где его подвижность ограничена анатомическими условиями. Этиология его повреждений может быть разной (в том числе переломы, вывихи, металлоконструкции, варикозные вены, растяжение), но чаще всего в клинической практике нейропатия встречается в сочетании с паралабральными кистами и распространенными или массивными разрывами вращательной манжеты.
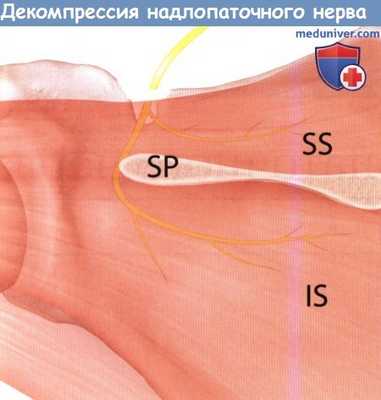
Схематичное изображение хода надлопаточного нерва, вид сзади.
Нерв проходит через вырезку лопатки под верхней поперечной связкой лопатки и обеспечивает иннервацию надостной мышцы.
Затем нерв огибает ость лопатки для иннервации подостной мышцы.
IS — подостная мышца, SP — ость лопатки, SS — надостная мышца.
Нейропатия надлопаточного нерва часто встречается при разрывах верхнего или задневерхнего отдела суставной губы. В этой ситуации создается вентильный механизм и формируется паралабральная спиногленоидальная киста. Хотя критический объем кисты не установлен, предположительно, чем больше киста, тем больше эффект сдавления и тем более вероятна компрессия надлопаточного нерва.
Так как компрессия надлопаточного нерва происходит дистальнее иннервации надостной мышцы, страдает только подостная мышца. В этой ситуации артроскопическое устранение сдавления в сочетании с реконструкцией суставной губы (т.е. артроскопическая декомпрессия спиногленоидальной кисты и реконструкция суставной губы) — все, что требуется, и формально декомпрессия надлопаточного нерва не нужна. Тем не менее изолированная аспирация кисты не предотвращает развития ее рецидивов и дает худшие результаты, чем выполнение реконструкции суставной губы.
Тогда как нейропатия надлопаточного нерва, обусловленная спиногленоидальными кистами, распознается уже несколько лет, в последнее время возрос интерес к выявлению нейропатии подлопаточного нерва в связи с большими и массивными разрывами вращательной манжеты. В отличие от декомпрессии в области вырезки, соединяющей над- и подостную ямки, первичное ущемление надлопаточного нерва в вырезке лопатки влияет и на надостную, и на подостную мышцы. В исследованиях на трупах было показано, что прогрессирующая медиальная ретракция вращательной манжеты ведет к возрастающему растяжению и изгибу надлопаточного нерва, что указывает на возможность компрессии его волокон.
Данные последних клинических исследований указывают на то, что нейропатия надлопаточного нерва, документированная при электромиографии (ЭНМГ) и регистрации скорости проведения по нервным волокнам (NCV), может выявляться почти в 30% случаев больших и массивных разрывов вращательной манжеты и приводить к развитию боли и атрофии мышц. Поэтому некоторые авторы стали выполнять декомпрессию надлопаточного нерва в вырезке лопатки во всех случаях массивного разрыва вращательной манжеты.
Хирургическое лечение. Важно помнить, что не всем пациентам с нейропатией надлопаточного нерва требуется хирургическая декомпрессия. У большинства пациентов с вторичной нейропатией, вызванной растяжением или перегрузками, при отсутствии анатомического дефекта эффективен курс консервативного лечения. В противоположность этому пациентам с анатомическим дефектом нерва или массивным разрывом вращательной манжеты полезнее раннее хирургическое вмешательство для сохранения мышечной силы и профилактики развития атрофии мышц. Хотя было описано самопроизвольное разрешение паралабральных кист при выявлении значительного неврологического дефицита, следует рекомендовать только короткий курс консервативного лечения.
Тем не менее следует помнить, что у пациентов с паралабральными кистами или массивными разрывами вращательной манжеты обычно необходимо только лечение первичных патологических изменений и выполнение формального релиза надлопаточного нерва не требуется. Например, пациентам с изолированным вовлечением подостной мышцы и паралабральной кистой, сформировавшейся после разрыва верхнего или задневерхнего отдела суставной губы, обычно достаточно артроскопической декомпрессии кисты из полости плечевого сустава с реконструкцией суставной губы. Формальная декомпрессия надлопаточного нерва требуется только в том случае, если при выполнении EMG/NCV выявлены сопутствующие патологические изменения (вовлечение надостной мышцы) или если симптомы сохраняются, несмотря на декомпрессию кисты.
Некоторые авторы стали рекомендовать рутинное выполнение релиза надлопаточного нерва вместе с реконструкцией больших и массивных разрывов вращательной манжеты, основываясь на частом выявлении нейропатии надлопаточного нерва по данным EMG/NCV у этих пациентов. Однако получаемая от этого польза остается недоказанной. По нашему опыту, рутинное выполнение релиза надлопаточного нерва не является необходимым. Фактически восстановление нерва было документировано после выполнения артроскопической реконструкции вращательной манжеты без формального релиза нерва. Кроме того, релиз надлопаточного нерва редко выполнялся при открытой реконструкции вращательной манжеты и реконструкции из мини-доступа, его популярность возросла только недавно, после описания относительно простой артроскопической методики.
Таким образом, из-за потенциального риска ятрогенного повреждения нерва мы выполняем релиз надлопаточного нерва в сочетании с реконструкцией вращательной манжеты в тех случаях, когда нейропатия сохраняется в послеоперационном периоде или, когда достижима только частичная реконструкция вращательной манжеты (т.е. сухожилия надостной и подостной мышц по большей части восстановить не удается) и сохраняется возможность тракции нерва. Даже при частичной реконструкции массивного разрыва вращательной манжеты мы выполняем релиз надлопаточного нерва крайне редко.
А. Массивный ретрагированный разрыв вращательной манжеты может привести к компрессии надлопаточного нерва в вырезке лопатки и у основания ее ости.
Б. Реконструкция вращательной манжеты снимает медиальное сдавление нерва.
Стрелки подчеркивают, что мышечная сила, приводившая к сдавлению нерва (А) изменила свое направление (Б) и, таким образом, сдавление нерва прекратилось. Левое плечо, латеральный субакромиальный обзорный порт.
Первый этап артроскопического релиза надлопаточного нерва — выделение ости лопатки (очерчена пунктирной линией).
SP — ость лопатки.
1. Релиз надлопаточного нерва в вырезке лопатки с рассечением поперечной связки. Хотя после овладения методикой артроскопический релиз надлопаточного нерва является относительно простой и безопасной процедурой, это не должно использоваться как аргумент в пользу необоснованных показаний к ее выполнению. Мы наблюдали несколько случаев острой нейропатической боли после релиза надлопаточного нерва и рекомендуем взвешенный подход к использованию этой процедуры.
При наличии показаний мы выполняем декомпрессию надлопаточного нерва в вырезке лопатки из субакромиального доступа. Сначала субакромиальное пространство осматривается из заднего субакромиального доступа, устанавливается стандартный латеральный порт. Вся фиброзно-жировая ткань и ткань бурсы удаляется с поверхности надостной мышцы и нижней поверхности акромиона, выделяется ость лопатки. Пальпаторно или при помощи спинальной иглы идентифицируется акромиально-ключичный сустав. Затем, кзади от АКС устанавливается модифицированный порт Neviaser.
После подтверждения локализации акромиально-ключичного сустава нижняя и задняя поверхность латерального отдела ключицы очищается до идентификации латерального края трапециевидной порции клювовидно-ключичной (КК) связки. Диссекция продолжается в медиальном направлении вдоль задней поверхности клювовидно-ключичной связки, пока не будет выделена ее медиальная граница.
Через модифицированный порт Neviaser вводим щуп или сменную штангу, чтобы сместить передний край брюшка надостной мышцы кзади и обеспечить визуализацию конической связки по ее ходу книзу к клювовидному отростку. Для улучшения визуализации можно использовать 70° оптику, введенную через латеральный субакромиальный порт. Это позволит заглянуть вниз, за брюшко надостной мышцы и увидеть верхнюю поперечную связку лопатки и надлопаточный нерв.
Следуя книзу по ходу конической связки, нужно идентифицировать область слияния конической связки, трапециевидной связки и верхней поперечной связки лопатки. Верхняя поперечная связка лопатки идентифицируется как структура, горизонтально пересекающая поле зрения. При помощи артроскопического щупа прилежащие мягкие ткани и надлопаточная артерия (НА) смещаются медиально, что позволяет визуализировать верхнюю поперечную связку лопатки на всем протяжении. При ее выделении мы используем только диссекцию тупым способом с минимальным применением шейвера для предотвращения ятрогенного повреждения прилежащих нейро-сосудистых структур. Щупом можно пальпировать нижнюю поверхность связки, а также вырезку лопатки.
Хотя надлопаточный нерв, окруженный фиброзно-жировой тканью, может быть обнаружен книзу от связки, рутинный невролиз выполняется редко. Однако аккуратная тяга за периневральную жировую ткань может помочь в понимании хода надлопаточного нерва и его двигательных ветвей. Тупым способом отделяем важные мягкие ткани от нижней поверхности связки для обеспечения ее безопасного разделения. При помощи иглы для спинальных инъекций в среднем отделе надостной ямки устанавливается дополнительный порт, через который вводятся артроскопические ножницы для тщательного рассечения связки.
Наиболее безопасный способ рассечения заключается в отделении связки в области латерального прикрепления у клювовидного отростка, при этом следует обходить расположенные с медиальной стороны надлопаточные артерию и нерв. При помощи щупа убеждаемся, что все волокна связки рассечены и надлопаточный нерв не находится под избыточным натяжением.
Левое плечо, латеральный субакромиальный обзорный порт.
А. После выделения ости лопатки идентифицируется акромиально-ключичный сустав (черной пунктирной линией отмечена нижняя граница дистального конца ключицы).
Б. Кзади от акромиально-ключичного сустава для обеспечения медиальной диссекции установлен модифицированный порт Neviaser.
АС — акромиально-ключичный сустав, RC — вращательная манжета. Левый плечевой сустав, латеральный субакромиальный обзорный порт, 70° оптика: показано использование клювовидно-ключичных связок для локализации вырезки лопатки.
А. После локализации акромиально-ключичного сустава диссекция продолжается в медиальном направлении до визуализации медиальной границы конической связки (очерчена пунктирной линией).
Б. Прослеживается вся медиальная граница (пунктирная линия) конической связки, при этом брюшко надостной мышцы инструментом смещается кзади.
В. Следуя по медиальной границе конической связки, достигаем верхней поперечной связки лопатки (очерчена пунктирной линией).
СС — коническая связка, SA — надлопаточная артерия, STSL — верхняя поперечная связка лопатки.
2. Частичная реконструкция вращательной манжеты и релиз надлопаточного нерва. У пациентов с массивными разрывами вращательной манжеты, которые не удается рефиксировать напрямую к кости или при помощи конвергенции краев, для реконструкции могут потребоваться сложные релизы. Сюда относятся капсулярные и скользящие релизы. Как правило, если манжета в значительной степени неподвижна, сначала мы выполняем капсулярный релиз, а затем скользящие релизы. Обычно подавляющее большинство разрывов можно полностью устранить путем выполнения капсулярного и двойного скользящего релизов.
Однако при хронических разрывах, особенно у пожилых пациентов с плохим качеством ткани сухожилия полная рефиксация может быть недостижима. Тем не менее практически всегда расположенное кзади сухожилие подостной мышцы удается рефиксировать после выполнения капсулярного и заднего скользящего релизов. Это сухожилие проводится латерально и кпереди и рефиксируется к кости для обеспечения баланса пар действующих сил, а также стабильной точки опоры для движения. Вместе с тем в некоторых случаях сухожилие надостной мышцы настолько малоподвижно или настолько плохого качества, что его рефиксация бесполезна.
Поэтому выполняется только частичная рефиксация и сухожилие надостной мышцы (прежде отделенное при выполнении заднего скользящего релиза) сшивается «край в край» с сухожилием подостной мышцы для восстановления ротаторного комплекса.
В этой ситуации надлопаточный нерв может оставаться под натяжением из-за медиальной ретракции сухожилия надостной мышцы. И здесь артроскопист может принять решение о выполнении релиза надлопаточного нерва в области верхней вырезки лопатки. В этом случае визуализация часто достигается легче из-за атрофии надостной мышцы. Однако не все авторы согласны с необходимостью выполнения релиза надлопаточного нерва при массивном разрыве вращательной манжеты, который удалось рефиксировать только частично.
Некоторые из нас считают, что ретракция подостной мышцы важнее как причина развития нейропатии надлопаточного нерва, чем ретракция надостной, так как при медиальной ретракции подостной мышцы может возникать натяжение надлопаточного нерва в той области, где он огибает ость лопатки. По этой теории, от релиза надлопаточного нерва можно ожидать положительных изменений только в том случае, если имеется невосстанавливаемый разрыв сухожилия подостной мышцы. И наконец, частичная реконструкция вращательной манжеты без выполнения релиза надлопаточного нерва имеет вызывающий уважение уровень успеха, связанного с увеличением силы и уменьшением болевого синдрома.
Если принято решение о выполнении релиза надлопаточного нерва после частичной реконструкции вращательной манжеты, идентифицируем клювовидно-ключичные связки и прослеживаем их ход от ключицы до основания клювовидного отростка. Медиальная граница конической связки прослеживается до области ее слияния с верхней поперечной связкой лопатки. Через модифицированный порт Neviaser надлопаточная артерия и прилежащие мягкие ткани отводятся в медиальном направлении, обнажая верхнюю поперечную связку лопатки, которая затем рассекается артроскопическими ножницами.
Левое плечо, латеральный субакромиальный обзорный порт, 70° оптика.
Визуализирована надлопаточная артерия (SA), проходящая над верхней поперечной связкой лопатки (STSL).
Надлопаточный нерв лежит под верхней поперечной связкой лопатки. Левое плечо, латеральный субакромиальный обзорный порт, 70° оптика.
А. При помощи артроскопических ножниц рассекается верхняя поперечная связка лопатки. Надлопаточная артерия видна над связкой.
Хотя обычно связка рассекается латеральнее артерии, в этом случае она была рассечена медиальнее артерии, т.к. в этой области было больше пространства.
Б. Выполнена декомпрессия надлопаточного нерва, который теперь хорошо визуализируется.
SA — надлопаточная артерия, SN — надлопаточный нерв, STSL — верхняя поперечная связка лопатки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Показания для операции при нейропатии надлопаточного нерва
а) Показания:
- Сдавление надлопаточного нерва является нечастой причиной дисфункции плечевого сустава, однако может представлять собой довольно значимую проблему, особенно для спортсменов, чья деятельность связана с движениями руками над головой
- Поскольку встречается данная проблема относительно редко, диагностировать ее при первичном обследовании зачастую бывает сложно, и она часто пропускается
- Повреждение надлопаточного нерва может быть следствием повторяющихся тракционных воздействий, травмы и сдавления, чаще всего кистозными образованиями. Нерв наиболее подвержен повреждению в двух точках: в области надлопаточной вырезки и в области спиногленоидной вырезки
- Сдавление надлопаточного нерва обычно встречается у пациентов в возрасте 20-50 лет, чаще у мужчин, а частота этого состояния в общей популяции пациентов с жалобами на боль в области плечевого сустава не превышает 1-2%
- Есть несколько категорий спортсменов, риск сдавления надлопаточного нерва у которых выше, чем у остальных: пловцы, волейболисты, теннисисты и бейсболисты. Наиболее высок этот риск у бейсбольных питчеров и волейболистов
- Если по данным МРТ у пациента не обнаруживается какое-либо кистозное образование, которое может вызывать сдавление надлопаточного нерва, начальным методом выбора является консервативное лечение. Если оно оказывается неэффективным, отличных результатов помогает добиться хирургическое лечение
Ошибки при выборе показаний:
• Нерв наиболее подвержен повреждению в двух точках: в области надлопаточной вырезки и в области спиногленоидной вырезки
• При наличии сдавливающего нерв объемного образования консервативное лечение не показано, поскольку откладывание в этой ситуации хирургического лечения ведет к длительной дисфункции нерва
Спорные вопросы:
• Пациентам без признаков компрессионной нейропатии должно назначаться пробное консервативное лечение, однако в популяции спортсменов график соревнований и тренировок может потребовать более раннего назначения хирургического лечения
Варианты лечения:
• При выборе метода лечения нейропатии надлопаточного нерва необходимо принимать во внимание факторы, связанные с пациентом, однако в целом тактика лечения определяется, главным образом, причиной, лежащей в основе развития проблемы. Если не обнаруживается никакого компрессирующего нерв объемного образования, чаще всего выбирается консервативное лечение в виде физиотерапии и медикаментозной терапии, направленной на снижение выраженности дискомфортных ощущений. Пациентам с объемным образованием, сдавливающим надлопаточный нерв, показано раннее хирургическое лечение, направленное в т.ч. на профилактику повреждения и атрофии мышц в отдаленном периоде
• Эффективность консервативного лечения нейропатии надлопаточного нерва, не связанной со сдавлением нерва объемными образованиями, достигает 80%. Консервативное лечение включает физиотерапию, направленную на восстановление объема движений и укрепление окружающих сустав мышц, в т.ч. дельтовидной мышцы, ротаторной манжеты и перискапулярных мышц
• В дополнение к физиотерапии назначаются лекарственные препараты и введение кортикостероидов в изолированные зоны воспаления
• Необходимо в доступной форме объяснить пациенту, что симптомы могут сохраняться до 6-12 месяцев, а некоторый дефицит в зависимости от причины заболевания может остаться навсегда. Если консервативное лечение оказывается неэффективным в течение шести месяцев, стоит обсудить с пациентом хирургическое лечение
• У пациентов с кистозными образованиями вариантом лечения может быть аспирация содержимого кисты, однако после такой аспирации высока частота рецидивов, а уровень удовлетворенности составляет только 64%
• Хирургическое лечение включает открытую или артроскопическую декомпрессию
• Выполнить декомпрессию надлопаточного нерва в области спино-гленоидной и надлопаточной вырезки можно как открыто, так и при артроскопии
• Артроскопическая декомпрессия отличается рядом значительных преимуществ, в т.ч. менее выраженным послеоперационным болевым синдромом, более быстрой реабилитацией, возможностью устранения сопутствующих патологических изменений плечевого сустава и более оптимальной визуализацией надлопаточных нерва и артерии во время операции. Хирурги, научившиеся выполнять эти операции артроскопически, никогда не возвращаются к открытым операциям, поскольку первые не менее эффективны и в то же время дают возможность избежать большого рубца и ятрогенного повреждения дельтовидной мышцы и ротаторной манжеты
Рисунок 1 Рисунок 2
б) Обследование и лучевая диагностика:
- Диагноз сдавления надлопаточного нерва установить достаточно сложно, поэтому для дифференциальной диагностики этого состояния с другими более распространенными причинами боли в плечевом суставе очень важен тщательный сбор анамнеза. Пациенты с нейропатией надлопаточного нерва часто жалуются на постепенно усиливающуюся боль в плечевом суставе, утомляемость и иногда ощущение нестабильности, реже эти жалобы могут появляться после острой травмы сустава
- Боль и утомляемость часто усугубляются при занятиях спортом, например, подачах мяча в теннисе, бейсболе и волейболе. Пациенты, не занимающиеся спортом, чаще жалуются на боль, тогда как спортсмены, особенно высокого уровня, могут отмечать лишь слабость и утомляемость сустава. Связано это с тем, что первые могут просто не заметить в повседневной жизни минимально выраженное снижение силы надостной и подостной мышц, тогда как спортсмены достаточно быстро это замечают. Боль может быть ограничена определенной областью плечевого сустава, например, наружной его поверхностью, но чаще она носит диффузный жгучий или колющий характер и локализуется на любом участке от шеи до задней поверхности плечевого сустава
- Как и при любом другом обследовании плечевого сустава, необходимо полностью обнажить шею и плечи пациента. Каждому пациенту с жалобами на боль в шее и плечевом суставе в дополнение к обследованию, собственно, плечевого сустава, направленному на исключение других причин боли, необходимо провести полноценное обследование шеи с оценкой неврологического статуса. Обследование начинается с осмотра, при этом особое внимание обращается на состояние надостной и подостной мышц. Необходимо сравнить эти мышцы с соответствующими противоположными мышцами и ответить на вопрос, нет ли их атрофии на стороне поражения. В области плечевого сустава пальпируются костные образования (акромиально-ключичный сустав), а также сухожилие длинной головки двуглавой мышцы. У пациентов с объемными образованиями в области спиногленоидной вырезки может определяться болезненность непосредственно в этой зоне в области слияния ости лопатки и заднего края суставной впадины
- Затем оценивается объем активных и пассивных движений в плечевом суставе, а также силы окружающих сустав мышц. Особое внимание следует уделить мышцам ротаторной манжеты и сравнению их с противоположной конечностью. Слабость надостной и подостной мышц позволяет подозревать поражение на уровне надлопаточной вырезки, тогда как изолированная слабость подостной мышцы указывает на поражение на уровне спино-гленоидной вырезки. Оценку силы подостной мышцы следует выполнять изолированно за счет наружной ротации в положении приведения плеча к телу, поскольку малая круглая мышца может компенсировать сниженную функцию подостной мышцы
- Выполняются специальные тесты, помогающие исключить другие причины боли в плечевом суставе: приведение плеча поперек тела, тест активной компрессии, тест Hawkins и другие. Если нерв поражен на уровне спиногленоидной вырезки, приведения плеча может сопровождаться болевыми ощущениями, поскольку нерв в этом положении растягивается
- Лучевое обследование плечевого сустава начинается с рентгенографии для исключения любых возможных костных причин боли или слабости мышц, например, старых или свежих переломов. Изредка кистозное образование в области надлопаточного нерва может приводить к появлению небольшой эрозии лопатки. Обычно этим пациентам назначается рентгенография в передне-задней, Y-лопаточной, по Stryker и подмышечной проекциях. Рентгенография в проекции по Stryker позволяет визуализировать вырезку лопатки и увидеть оссифицированную поперечную связку лопатки (рис. 1)
- В этой популяции пациентов весьма информативной может быть МРТ, тогда как КТ не позволяет оценить состояние мягких тканей. УЗИ информативно при выявлении объемных образований, сдавливающих надлопаточный нерв, однако ценность этого исследования во многом зависит от опыта выполняющего его специалиста
- МРТ является методом выбора, отличающимся высокой точностью и надежностью в отношении визуализации плечевого сустава в целом. Этот метод позволяет диагностировать любые сопутствующие внутри- и внесуставные патологические изменения, в т.ч. повреждения, которые могут приводить к формированию сдавливающих надлопаточный нерв кистозных образований, например, задневерхних разрывов суставной губы. МРТ также позволяет визуализировать ганглионарные кисты, заполненные густой вязкой жидкостью, которые исходят из плечелопаточного сустава. Кисты отличаются низкой интенсивностью сигнала на Т1-взвешенных изображениях и высокой интенсивностью сигнала на в режиме Т2. В области надлопаточной или спино-гленоидной вырезки может визуализироваться киста, сдавливающая надлопаточный нерв. Подостная и надостная мышцы хорошо видны на MP-изображениях, и увеличение интенсивности сигнала от этих мышц по сравнению с соседними дельтовидной мышцей или другими мышцами ротаторной манжеты позволяет заподозрить их нейрогенное поражение. Уменьшение объема мышц также хорошо определяется при МРТ (рис. 2)
- Несмотря на высокую информативность методов лучевой визуализации у этой категории пациентов диагноз нейропатии надлопаточного нерва должен быть подтвержден данными электромиографии. У пациентов с нейропатией надлопаточного нерва будут регистрироваться потенциалы денервации, спонтанная активность, положительные острые волны и удлинение времени ответа подостной мышцы (а также возможно и надостной мышцы, зависит от уровня поражения). Результаты исследования на стороне поражения необходимо сравнивать с противоположной здоровой стороной
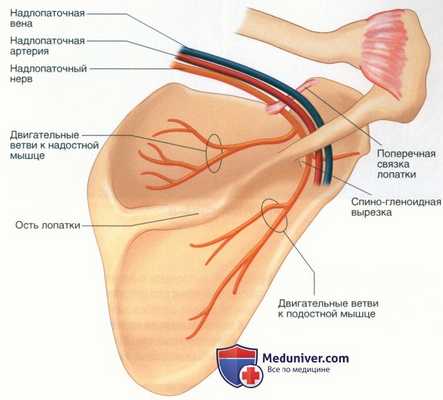
Рисунок 3
в) Хирургическая анатомия:
- Надлопаточный нерв обычно начинается от пяточного и шестого шейных корешков, однако иногда в его формировании участвует и четвертый корешок. В основном это двигательный нерв, иннервирующий надостную и подостную мышцы. Также в составе нерва есть в той или иной мере выраженная чувствительная порция, иннервирующая плечелопаточный и акромиально-ключичный суставы, а также клюво-плечевую связку. Этот компонент может быть причиной тупой ноющей боли в области плечевого сустава при нейропатии надлопаточного нерва. За иннервацию каких-либо участков кожи надлопаточный нерв не отвечает
- Нерв идет через задний треугольник шеи, располагаясь под трапециевидной и лопаточно-подъязычной мышцами, а на границе средней и дистальной трети ключицы поворачивает латерально в направлении углубления лопатки, расположенного медиальнее основания клювовидного отростка и известного как надлопаточная вырезка
- Необходимо понимать, что надлопаточная вырезка располагается примерно на 3 см медиальнее надсуставного бугорка, — это важно при хирургической декомпрессии нерва. В области надлопаточной вырезки нерв располагается под поперечной связкой лопатки, тогда как надлопаточная артерия следует над связкой, хотя может проходить через нее или под ней (рис. 3)
- После выхода из-под связки нерв отдает две ветви надостной мышце и затем проникает под нее. Двигательные ветви к надостной мышце отходят от нерва до того, как он достигнет спино-гленоидной вырезки. Поэтому все проблемы с нервом проксимальнее или на уровне надлопаточной вырезки приводят к нарушению функции как подостной, так и надостной мышц, а проблемы на уровне спино-гленоидной вырезки ведут к нарушению функции только подостной мышцы (см. рис. 3)
- Затем нерв следует в направлении спино-гленоидной вырезки, представляющей собой углубление в заднелатеральной части ости лопатки примерно в 2 см медиальнее края суставной впадины. Нижняя поперечная связка лопатки, или спиногленоидная связка, представляет собой фиброзный тяж, перекидывающийся над спиногленоидной вырезкой и присутствующий примерно в 60-80% случаев. Эта «связка» может выглядеть как не более чем фиброзный пучок и обычно не так хорошо выражена, как поперечная связка лопатки
- Надлопаточный нерв проходит под спино-гленоидной связкой с латеральной стороны, а пройдя вырезку, поворачивает медиально вокруг основания ости лопатки и распадается на три двигательные ветви, иннервирующие подостную мышцу
а) Положение пациента:
- Пациент укладывается в положение пляжного кресла или в положение на боку — выбор положения определяется сопутствующими патологическими изменениями плечевого сустава, которые также требуют внимания по время операции
- Если патологическое изменение ограничено в первую очередь субакромиальным пространством, положение пляжного кресла идеально, однако если планируется восстановление разрыва суставной губы, положение на боку обеспечит более адекватную визуализацию и доступ ко всем сегментам суставной губы
- При изолированной декомпрессии надлопаточного нерва хирурги предпочитают положение пляжного кресла
Нюансы укладки пациента:
• При укладывании пациента на бок с тем, чтобы оптимизировать визуализацию, обеспечьте достаточное отведение и сгибание плеча
• Под все костные выступы во избежание повреждения мягких тканей подложите мягкие подушки
Ошибки укладки пациента:
• В положении на боку тело пациента стабилизируется с помощью большой подушки, а плечо фиксируется таким образом, чтобы головка плеча стабильно отстояла от суставной впадины. Это позволяет визуализировать все сегменты суставной впадины и капсулы сустава. Продольная тракция плеча в положении отведения 30-45° создает идеальное рабочее пространство в плечелопаточном суставе
Оснащение:
- Положение пляжного кресла:
• Мягкий упор для головы
• Позиционирующее устройство для плеча
• Боковой упор для предотвращения смещения пациента за край стола
• Подушка под голени
- Положение на боку:
• Большая подушка для фиксации туловища
• Подушки под и между ногами, а также под «нижней» ногой для защиты общего малоберцового нерва
• Подмышечный валик для защиты плечевого сплетения
• Дистракционное устройство для верхней конечности (предпочтительно с возможностью тракции по оси и латерально)
Спорные вопросы:
• Операция может быть выполнена как в положении пляжного кресла, так и на боку
• Выбор положения в большинстве случаев определяется сопутствующей патологией, требующей внимания. В идеале хирург должен уметь выполнить эту операции в любом положении
б) Порты и доступы:
- Формируются стандартные задний и передний порты. С помощью иглы 18G выбирается правильное положение в области ротаторного интервала для введения передней канюли. Порт для нее устанавливается под прямым визуальным контролем
- Сначала выполняется диагностическая артроскопия плечелопаточного сустава. Она включает осмотр сустава со стороны заднего порта, после чего артроскоп перемещается в передний порт и выполняется осмотр сустава, в т.ч. задней губы и капсулы, со стороны переднего порта. Если у пациента имеются клинические проявления поражения ротаторной манжеты, артроскоп перемещается в субакромиальное пространство для оценки патологических изменений ротаторной манжеты
- Устранение сопутствующих изменений плечевого сустава выполняется до декомпрессии надлопаточного нерва. Выделяют две классические зоны сдавливания надлопаточного нерва: надлопаточная вырезка и спино-гленоидная вырезка. И в том, и в другом случае декомпрессию можно выполнить полностью артроскопически
Нюансы техники:
• Формирование переднего порта в области ротаторного интервала при прямой артроскопической визуализации со стороны заднего порта даст возможность сформировать этот порт так, чтобы он обеспечивал доступ ко всем ключевым структурами плечелопаточного сустава и субакромиального пространства
Ошибки техники:
• Неправильное формирование портов затруднит доступ к надлопаточной и/или спино-гленоидной вырезкам. Хирург не должен увлекаться формированием дополнительных портов, стремясь обеспечить идеальный доступ к вырезкам лопатки
Оснащение:
• Скальпель №15
• Троакар для артроскопа
• Спинальная игла 18G
• Артроскопическая канюля (устанавливаемая спереди)
• Артроскопический щуп
• Обменный стержень
• Ручной артроскопический инструмент, в т.ч. различные выкусыватели и ножницы
Спорные вопросы:
• Порт Neviaser или модифицированный порт Neviaser эффективны для декомпрессии надлопаточного нерва в области надлопаточной или спино-гленоидной вырезки. Эти порты позволяют ввести стержень Wissinger в область вырезки и с помощью него отвести мягкие ткани и защитить надлопаточный нерв
в) Техника операции:
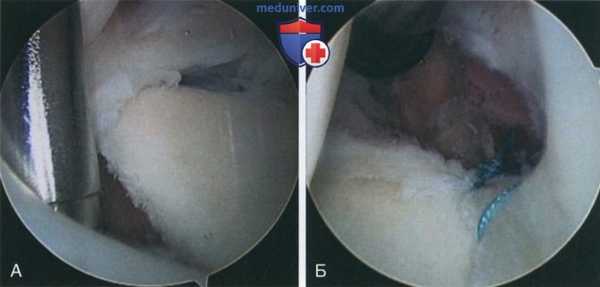
Рисунок 4
1 этап:
- Доступ к спино-гленоидной вырезке может быть выполнен со стороны плечелопаточного сустава или субакромиального пространства. Выбор доступа определяется, прежде всего, сопутствующими патологическими изменениями плечевого сустава
- Проще всего спино-гленоидная вырезка достигается со стороны субакромиального пространства, однако сделать это можно и за счет капсулотомии плечелопаточного сустава. Вне зависимости от характера патологических изменений плечевого сустава и выполняемых по этому поводу вмешательств возможность доступа к спино-гленоидной вырезке со стороны субакромиального пространства обеспечивает безопасную и полноценную визуализацию надлопаточного нерва, который располагается непосредственно на поверхности лопатки, следуя вокруг края вырезки и разделяясь на три ветви, иннервирующие различные сегменты подостной мышцы. Если доступ выполняется через капсулу плечелопаточного сустава, работать следует аккуратно, поскольку нерв располагается в пределах 2 см от сустава и непосредственно на лопатке. Для предотвращения повреждения нерва необходимо аккуратно отвести мягкие ткани со стороны сустава, следуя в медиальном направлении (рис. 4)
- При сопутствующем разрыве суставной губы или капсулы или кистозном образовании, сдавливающем надлопаточный нерв, выполняется декомпрессия кисты и ее содержимое удаляется со стороны плечелопаточного сустава либо через разрыв суставной губы, либо через капсулотомный разрез выше зоны повреждения губы. Альтернативным вариантом является восстановление разрыва суставной губы со стороны плечелопаточного сустава, а декомпрессия кисты — из субакромиального пространства. Авторы считают, что при большинстве верхних разрывов суставной губы достаточно только одного дебридмента, однако при некоторых полных отрывах суставной губы от края суставной впадины при хорошем качестве ткани губы необходима хирургическая стабилизация в двух и более точках позади прикрепления двуглавой мышцы с использованием шовных якорей или безузловой якорной техники
Нюансы 1 этапа операции:
• Перед декомпрессией надлопаточного нерва выполняются все необходимые вмешательства по поводу других внутрисуставных патологических изменений плечевого сустава. При этом в первую очередь выполняется декомпрессия кисты через дефект суставной губы или капсулы
Ошибки 1 этапа операции:
• Неадекватное устранение внутрисуставных патологических изменений, в т.ч. разрывов суставной губы, может привести к рецидиву кисты, однако такие случат являются редкостью. Кроме того, наличие кисты или нейропатии надлопаточного нерва не должно отвлекать хирурга от другой клинически значимой патологических изменений -клинически выраженный тендинит сухожилия двуглавой мышцы, субакромиальный импинджмент или артроз акромиально-ключичного сустава
Оснащение 1 этапа операции:
• 30° артроскоп
• Артроскопический шейвер
• Артроскопический электрокоагулятор
• Артроскопические выкусыватели и ножницы
• Стержень Wissinger
• Другие импланты, необходимые исходя из характера сопутствующей патологии
Спорные вопросы 1 этапа операции:
• На сегодняшний день считается, что причиной формирования кисты является нарушение целостности суставной губы или капсулы, что нельзя игнорировать, в противном случае киста может появиться вновь. Однако, согласно данным литературы, декомпрессия кист, которая раньше выполнялась открыто и при которой другие патологические изменения плечелопаточного сустава игнорировалась, характеризовалась очень невысокой частотой рецидивов
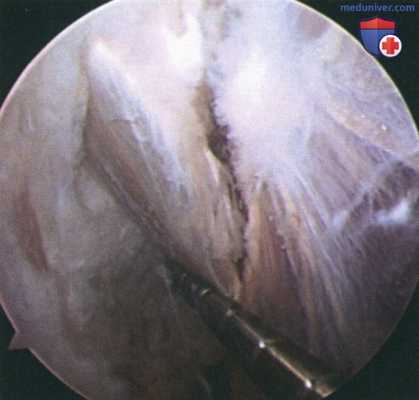
Рисунок 5
2 этап:
- Задний пучок нижней плечесуставной связки необходимо сохранить, поэтому релиз задней капсулы выполняется в промежутке между 9 и 12 часами
- При доступе к кисте со стороны плечелопаточного сустава поврежденный задневерхний сегмент суставной губы мобилизуется в промежутке между 9 и 11 часами (правый плечевой сустав), дальнейшая мобилизация тканей приводит нас в полость, заполненную жидкостью. Альтернативным вариантом доступа к кисте является релиз капсулы над интактной суставной губой в этой же зоне. Опять же при этом необходимо избегать релиза заднего пучка нижней плечесуставной связки, прикрепляющегося на уровне между 7 и 9 часами (правый плечевой сустав)
- Локализуется шов (белесовато-желтый) между подостной и надостной мышцами (красные), который в медиальном направлении приводит нас к паралабральной кисте (рис. 5)
- Стенка кисты перфорируется артроскопическим выкусывателем или шейвером, после чего с помощью шейвера выполняется полная декомпрессия кисты и максимально полно удаляется ее стенка, что практически полностью устраняет риск рецидива. Рецидивов кисты с повторной компрессией надлопаточного нерва при использовании этой техники в литературе не описано
- Надлопаточный нерв располагается непосредственно на лопатке, а декомпрессию кисты следует выполнять от наружного края спино-гленоидной вырезки, не приближая шейвер или другие инструменты к поверхности лопатки
Нюансы 2 этапа операции:
• Точно локализуйте шов между подостной и надостной мышцами
• После этого просто следуйте по шву в медиальном направлении до спиногленоидной вырезки
• Локализуйте кисту в соответствии с ее расположением по отношению к вырезке по данным предоперационной МРТ
Ошибки 2 этапа операции:
• Избыточный дебридмент суставной губы со стороны плечелопаточного сустава или субакромиального пространства может стать причиной повреждения и дестабилизации губы
• При релизе капсулы избегайте релиза заднего пучка нижней плечесуставной связки
Оснащение 2 этапа операции:
• 30° артроскоп
• Артроскопический шейвер
• Артроскопические корзинчатый выкусыватель
• Стержень Wissinger (используется для ретракции брюшка надостной или подостной мышц в области верхнего дополнительного порта)
3 этап:
- Если у пациента с кистой в области спиногленоидной вырезки не обнаруживается патологии суставной губы или капсулы, доступ к вырезке осуществляется через субакромиальное пространство. По завершении диагностической артроскопии плечелопаточного сустава артроскоп перемещается в субакромиальное пространство, где примерно на 3 см латеральное наружного края акромиона и по линии заднего края ключицы формируется латеральный порт
- При артроскопическом контроле из заднего порта сначала выполняется дебридмент субакромиального пространства, после чего артроскоп перемещается в латеральный порт. Не следует удалять ткани, в частности сумку над ротаторной манжетой, слишком медиально, поскольку это может вызвать кровотечение и значительное ограничение визуализации, а также повреждение надостной мышцы
- Щупом определяются передняя и медиальная границы мобилизации, обычно киста располагается здесь. Задний край суставной впадины определяет латеральную границу мобилизации, а ость лопатки — медиальную
- Для локализации кисты используется шейвер с отключенной аспирацией. После того, как киста будет локализована, ее стенка перфорируется и выполняется декомпрессия. Для предотвращения повреждения надлопаточного нерва работать в области кисты следует аккуратно, особенно вблизи спино-гленоидной вырезки, где нерв располагается непосредственно на кости и относительно фиксирован, поэтому легко может быть поврежден при неаккуратной мобилизации тканей в этой зоне или работе шейвером вслепую
Нюансы 3 этапа операции:
• Локализуйте задний край суставной впадины, а также ость лопатки—они определяют латеральную и медиальную границы работы
• Локализуйте пространство между надостной и подостной мышцами — оно приведет вас непосредственно к ости лопатки и спино-гленоидной вырезке
Ошибки 3 этапа операции:
• Во избежание случайного повреждения надлопаточного нерва при декомпрессии кисты добейтесь хорошей ее визуализации со всех сторон
Оснащение 3 этапа операции:
• 30° артроскоп
• Артроскопический шейвер
• Артроскопический корзинчатый выкусыватель
• Стержень Wissinger (используется для ретракции брюшка надостной или подостной мышц в области верхнего дополнительного порта)
Рисунок 6 Рисунок 7 Рисунок 8 Рисунок 9
4 этап:
- Спино-гленоидная вырезка находится в верхней части лопатки кпереди от надостной мышцы. Безопасней всего здесь работать, если артроскоп находится в латеральном порте, а шейвер — в переднем
- С помощью шейвера локализуются задние поверхности клювовидно-ключичных связок. Трапециевидная связка расположена латеральнее и становится видна первой, за ней при работе в медиальном направлении обнаруживается конусовидная связка. Между задней поверхностью конусовидной связки и поверхностной частью надостной мышцы формируется рабочее пространство. При этом следует держаться латеральнее внутреннего края конусовидной связки, в противном случае возможно повреждение ветвей надлопаточных вены и артерии (рис. 6)
- С помощью иглы 18G локализуется и формируется дополнительный модифицированный порт Neviaser (верхний), располагающийся на 2 см медиальнее обычного порта Neviaser (на пересечении заднего края акромиально-ключичного сустава и ости лопатки) и кпереди от ости лопатки (рис. 7)
- Через этот порт вводится тупоконечный троакар, с помощью которого брюшко надостной мышцы отводится кзади. Артроскоп остается в латеральном порте, а шейвер — в переднем. С помощью шейвера локализуется внутренняя граница конусовидной связки—здесь же крепится поперечная связка лопатки. Надлопаточная артерия проходит над поперечной связкой лопатки. Эту артерию необходимо найти и защитить (рис. 8)
- Поперечная связка лопатки рассекается артроскопическим корзинчатым выкусывателем или ножницами, при этом надлопаточный нерв с помощью тупоконечного троакара, введенного через задний или дополнительный верхний порт, смещается в медиальном направлении (рис. 9, А-В)
- Иногда поперечная связка может быть частично или полностью оссифицирована, и рассечь ее в таких случаях сложно (
Нюансы 4 этапа операции:
• Надлопаточный нерв во избежание ятрогенного повреждения необходимо визуализировать и защитить с помощь тупоконечного троакара или ретрактора до рассечения поперечной связки лопатки
Ошибки 4 этапа операции:
• Не работайте шейвером в субакромиальном пространстве слишком медиально, поскольку этим вы можете вызвать значительное кровотечение
• С помощью тупоконечного троакара, ретрактора или стержня Wissinger, введенных через верхний доступ, аккуратно и безопасно отведите надостную мышцу назад с тем, чтобы хорошо визуализировать поперечную связку и надлопаточную вырезку. Это необходимо сделать до того, как приступить к рассечению и резекции поперечной связки
• Повреждение надлопаточного нерва в области надлопаточной вырезки приведет к дисфункции надостной и подостной мышц
Оснащение 4 этапа операции:
• 30° артроскоп
• Артроскопический шейвер
• Артроскопический выкусыватель
• Артроскопические ножницы
• 0,6-см остеотом
Невропатия (нейропатия) - симптомы и лечение
Что такое невропатия (нейропатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеевича Григория Васильевича, невролога со стажем в 16 лет.
Над статьей доктора Алексеевича Григория Васильевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
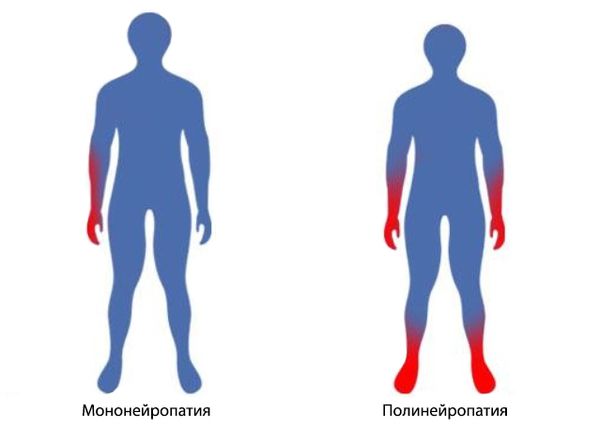
Определение болезни. Причины заболевания
Невропатия, или нейропатия (Neuropathy) — повреждение одного или нескольких нервов периферической нервной системы. К ней относятся черепные и спинальные нервы, а также нервы и сплетения вегетативной нервной системы [2] [3] . Невропатия проявляется нарушением чувствительности, болью в поражённом участке, судорогами, мышечной слабостью и затруднением движений. Выделяют две основные группы невропатий:
- мононевропатия — повреждение отдельного нерва, например срединного.
- полинейропатия — множественные повреждения нервов при диабетической полинейропатии, диффузной нейропатии, полирадикулопатии, плексопатии.
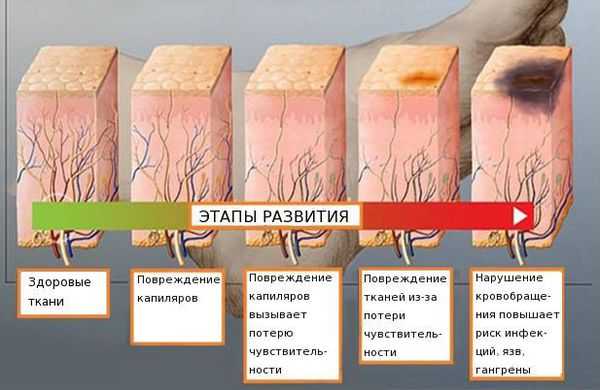
Распространённость нейропатии среди населения составляет 2-7 %. Риск развития заболевания увеличивается с возрастом: в 40 лет патология встречается в 15 % случаев [4] [5] [6] .
Повреждение периферических нервов может вызывать множество причин. Даже после комплексного обследования выявить их удаётся не всегда. К основным факторам, приводящим к заболеванию, относят:
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы невропатии
Несмотря на то, что нейропатию вызывают различные причины, основные симптомы заболевания схожи [9] [14] [15] [16] [17] :
- Двигательные нарушения, слабость мышц. Пациент с трудом выполняет действия, связанные с мелкой моторикой, например застёгивание пуговиц. Возникают проблемы с ходьбой — больной может упасть из-за слабости мышц стопы.
- Сенсорные нарушения — онемение, повышенная тактильная чувствительность, резкая стреляющая боль, подобная удару электрическим током.
- Снижение и выпадение сухожильных рефлексов. Появляются трудности при выполнении повседневных действий, таких как надевание одежды, перемещение предметов.
- Расстройства сердечно-сосудистой системы. Выражается в нестабильности артериального давления и его снижении при резком вставании, проявляется головокружением и потемнением в глазах .
- Расстройства желудочно-кишечного тракта — запоры и кишечная непроходимость, вызванные ухудшением тонуса мышц кишечника.
- Боли в кистях и стопах.
- Нарушение равновесия и координации движений.
- Повышенная потливость.
- Задержка мочеиспускания.
- Сексуальная дисфункция.
При нейропатии могут поражаться не только нервы конечностей, но и черепно-мозговые нервы:
- невропатия зрительного нерва (оптическая нейропатия) приводит к нечёткости, затуманенности зрения, нарушению цветового восприятия, слепоте;
- поражение глазодвигательного нерва проявляется опущением верхнего века и параличом глазных мышц;
- патология отводящего нерва вызывает сходящееся косоглазие, опущение верхнего века, двоение в глазах;
- лицевого нерва — паралич мимических мышц;
- преддверно-улиткового (слухового нерва) — потерю слуха;
- языкоглоточного нерва — нарушение подвижности языка;
- гортанного нерва — дыхательную недостаточность [15] .
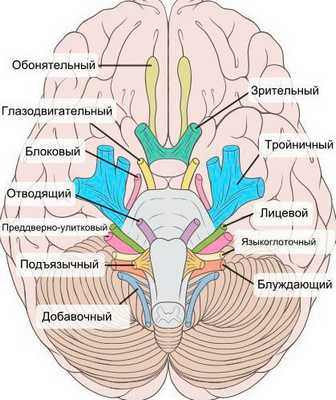
На начальных стадиях двигательные расстройства могут не проявляться. Но в дальнейшем нейропатия значительно ограничивает физическую активность пациента [5] [7] [16] [17] .
Для повреждения периферической нервной системы характерны основные синдромы:
- Поражение переднего корешка спинного мозга — приводит к ослаблению или параличу мышц. Возможны судороги и подёргивания.
- Поражение заднего корешка спинного мозга — проявляется повышенной тактильной чувствительностью, жжением, нарушением спинальных рефлексов, болью в области поражения.
- Поражение межпозвоночного узла — вызывает жжение, покалывание, снижение болевого порога, интенсивные жгучие боли, обострение герпесвирусной инфекции.
- Поражение спинального нерва — приводит к расстройствам чувствительности и двигательным нарушениям.
- Поражение сплетения периферических нервов — вызывает боль, но менее интенсивную, чем при повреждении корешков [16] .
Патогенез невропатии
К нейропатии могут приводить нарушения обмена веществ и иммунной системы, генетические факторы, инфекционное и токсическое воздействие [1] .
Развитие заболевания при обменных нарушениях, например при сахарном диабете, вызвано чрезмерным накоплением глюкозы в клетке. Гипергликемия приводит к отложению в нервных клетках продукта обмена — сорбитола. Избыток сорбитола нарушает функции клеток периферических нервов. При этом уменьшается выработка мио-инозитола — соединения, влияющего на передачу сигналов в мозге и защиту нервных клеток от повреждения. Всё это приводит к ухудшению регенеративных способностей нервной ткани и снижению её проводимости [9] .
В развитии нейропатии важная роль принадлежит митохондриям (органеллам, обеспечивающих клетку энергией) . Они повреждаются при гипергликемии и приёме противоопухолевых препаратов: паклитаксела, бортезомиба, оксалиплатина. Эти лекарства влияют и на другие внутриклеточные структуры (например микротрубочки, поддерживающие форму клетки ), негативно воздействуют на клеточные процессы и в результате активируют запрограммированную гибель нейронов [9] [15] [18] . Схожие нарушения возникают и у ВИЧ-инфицированных пациентов, принимающих антиретровирусные препараты [9] [15] .
Классификация и стадии развития невропатии
Попытки систематизировать различные виды нейропатии предпринимались многократно как отечественными, так и зарубежными авторами. Но ни одна из классификаций не удовлетворяет всем потребностям клиницистов. Это связано с тем, что к развитию заболевания приводит множество сложных и до конца не изученных факторов [16] .
По одной из классификаций, нейропатии разделяют на следующие группы: [19]
I. Мононевропатии (поражение одного нерва).
- Травматические мононевропатии — возникают при травмах, ранениях, электротравмах, химических повреждениях.
- Туннельные синдромы — это ущемление нерва при длительном сдавлении и травматизации в костно-мышечных каналах. К ним относятся: синдром карпального канала (сдавление нерва в области запястья), пронаторный синдром (поражение нерва в плече), синдром кубитального канала (в локте), синдром тарзального канала (сдавление большеберцового нерва), синдром ложа Гийона (сдавление глубокой ветви локтевого нерва) и др.
II. Множественные нейропатии (поражение нескольких отдельных нервов).
- Моторная мультифокальная нейропатия с блоками проведения — аутоиммунное заболевание, проявляющееся слабостью мышц стоп и кистей.
- Моторно-сенсорная невропатия с блоками проведения — вызывает поражение не только моторных, но и сенсорных волокон.
- Множественная невропатия при васкулитах.
III. Полиневропатии (множественные поражения нервной ткани).
1. Наследственные полиневропатии: Шарко — Мари — Тута, синдром Руси — Леви, Дежерина — Сотта и др.
2. Приобретённые полиневропатии.
2.1. Аутоиммунные полиневропатии — возникают при сбое в работе иммунной системы (синдром Гийена — Барре, синдром Миллера — Фишера, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полиневропатии, паранеопластические полинейропатии).
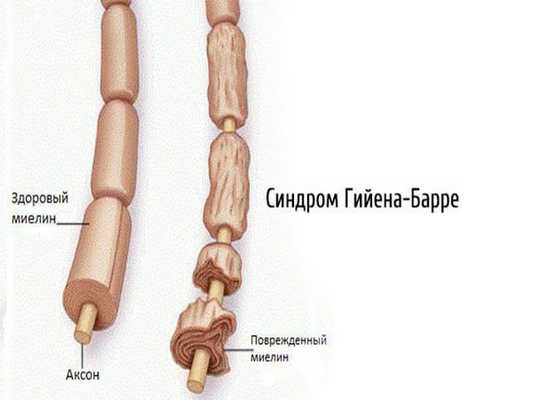
2.2. Метаболические полинейропатии — диабетическая, уремическая, печёночная, при системных заболеваниях. Наиболее часто встречается диабетическая нейропатия.
2.2 Вызванные дефицитом витаминов В1, В6, В12.
2.3 Токсические полинейропатии — вызванная алкоголем, лекарствами, отравлением тяжёлыми металлами. Препараты, способные приводить к нейропатии:
- — крайне нейротоксичное средство. Развитие острой нейропатии возникает в 90 % случаев, а хронической — в 50 %. Приём оксалиплатина приводит к жжению, покалыванию, онемению рук, ног и области вокруг рта.
- Таксен (Палитаксел,Доцетаксел) — вызывает нарушение чувствительности, слабость и боль в мышцах, возможны редкие вегетативные симптомы.
- Препараты на основе алкалоидов барвинка (Винбластин, Винорелбин, Виндезин, Винкристин) — нарушают функции мочевого пузыря и кишечника, влияют на чувствительность в руках и ногах, ухудшают мелкую моторику, приводят к мышечной слабости и резкому снижению артериального давления.
- Бортезомиб — нарушает чувствительность, приводит к боли и вегетативным симптомам.
- Иммуномодулирующие препараты (Талидомид) — провоцирует сенсорные нарушения, преимущественно в нижних конечностях, лёгкие двигательные, желудочно-кишечные и сердечно-сосудистые расстройства [15][16][18] .
2.4 Инфекционно-токсические — после гриппа, кори, дифтерии, мононуклеоза, поствакцинальные, при ВИЧ-инфекции, лепре.
IV. Поражения сплетений (шейного, верхнего плечевого, нижнего плечевого, пояснично-крестцового).
V. Вертеброгенные поражения нервных корешков (радикулиты).
Несмотря на многообразие причин, вызывающих полинейропатии, по участкам поражения их можно разделить на два вида:
- Аксональные — вовлечены нервы с наиболее длинными отростками (аксонами), к ним относится большинство токсических полинейропатий, аксональный тип наследственной моторно-сенсорной полинейропатии. Характеризуются мышечными атрофиями.
- Демиелинизирующие — вызваны разрушением миелиновой оболочки, окружающей отростки нервных клеток. Проявляются выпадением сухожильных рефлексов, развитием мышечной слабости без мышечных атрофий [19] .
Осложнения невропатии
Зачастую нейропатия уже является осложнением какого-либо заболевания, например сахарного диабета. У некоторых пациентов, страдающих диабетом, может развиваться диабетическая амиотрофия — асимметричное поражение проксимальных (близких к туловищу) отделов ног с развитием болей и слабости в мышцах [16] [17] [19] .
Если лечение не начато вовремя, нейропатия стремительно прогрессирует. В результате снижается тонус мускулатуры, наступает атрофия мышц и инвалидность. На фоне мышечной слабости случаются падения и травмы. Пациенты утрачивают способность ходить и обслуживать себя. Иногда последствиями полинейропатии становятся полный паралич конечностей или дыхательная недостаточность.
Диагностика невропатии
Неврологи используют различные шкалы для оценки тяжести нейропатии. Универсального опросника, соответствующего всем потребностям клиницистов, не существует. Это связано с различным прогнозом, проявлениями и причинами нейропатии [21] .
Во время обследования оценивают проводимость нерва, учитывая временную динамику [17] . Для диагностики применяют следующие методы:
- Электромиография (ЭМГ) — регистрация электрической активности в мышце при её сокращении. Позволяет определить характер двигательных расстройств, уточняет степень разрушения нерва и выявляет заболевание до появления симптомов. ЭМГ позволяет провести дифференциальную диагностику невропатии с миастенией, миотонией, миоплегией, полимиозитом [16][17] .
- Электронейромиография (ЭНМГ) — оценивает прохождение импульса по нервному волокну. ЭНМГ поможет не только выявить расположение поражённых участков, но и определить момент начала патологического процесса [17] .
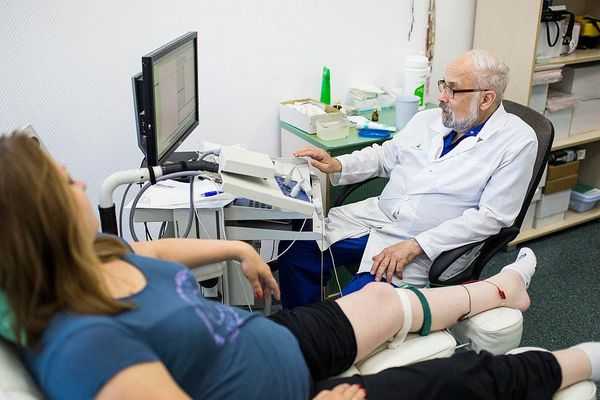
- УЗИ — распространённый метод визуализации периферических нервов. Ультразвук поможет выявить нарушения, которые незаметны при электродиагностике. Оценивается изменение диаметра нерва, непрерывность и ухудшение звукопроводимости. УЗИ позволяет обнаружить опухоли периферических нервов, травматические невромы, разрывы, воспаление, демиелинизирующие процессы.
- МРТ — визуализирует нервы и структуру мягких тканей, выявляет злокачественные опухоли и предоставляет информацию о мышечной атрофии и поражении нервов. МРТ выявляет повреждение нерва в областях, которые трудно исследовать при помощи электродиагностики или ультразвука.
Согласно статистике, УЗИ выявляет мононевропатии или плечевые плексопатии чаще, чем МРТ [20] .
Лечение невропатии
Выбор методов лечения нейропатии зависит от вызвавших её причин:
- Метаболические нейропатии, в частности диабетическую нейропатию лечат препаратами альфа-липоевой кислоты. Перспективный препарат для терапии диабетических невропатий — канитин. Однако основное лечение при сахарном диабете заключается в контроле уровня глюкозы [6] .
- При комплексной терапии применяют препараты с витаминами. Высокие дозы принимают не более месяца.
- При возникновении болевого синдрома используют противосудорожные препараты, трициклические антидепрессанты. Их противоболевое действие связано с блокированием болевого импульса в головном мозге и устранением болевой «памяти». К физическим методам воздействия относят магнитотерапию, лазеротерапию, электрофорез с прозерином, элетростимуляцию ослабленных мышц, иглотерапию [17][16] .
- Для лечения хронической демиелинизирующей полирадикулониейропатии применяют иммуносупрессивные препараты. Иногда при терапии на первый план выходит уменьшение боли.
- При синдроме Гийена — Барре необходима госпитализация в многопрофильную больницу с отделением реанимации и интенсивной терапии, в тяжёлых случаях — вентиляция лёгких, мониторинг ЭКГ и артериального давления, введение гепарина для предупреждения тромбоза глубоких вен и лёгочной эмболии. При выраженных болях вводят опиоидные анальгетики, антиконвульсанты, проводят лечебную физкультуру, организуют рациональное (зондовое) питание. Патогенетическая терапия включает использование плазмафереза, введение иммуноглобулинов, кортикостероидную терапию. При синдроме Гийена — Барре иммунотерапия ускоряет выздоровление, но не влияет на окончательный прогноз [16][17] .
- Для достижения долгосрочной ремиссии при системном васкулите, не связанном с вирусами, применяют кортикостероиды и циклофосфамид. Продолжительность терапии кортикостероидами может быть более двух лет [1][17] .
- Лечение нейропатий, вызванных приёмом противоопухолевых препаратов, является сложной задачей. Общепризнанной профилактической или лечебной стратегии до сих пор не существует [15][18] .
Прогноз. Профилактика
Невропатия зачастую развивается достаточно медленно. Пациенты сообщают о неврологических проявлениях врачу спустя годы после её формирования. О симптомах симметричной полинейропатии лечащий врач узнаёт в среднем через 39 месяцев. В таком случае лечение может быть запоздалым, а повреждение нерва необратимым [5] .
При синдроме Гийена — Барре прогноз ухудшают пожилой возраст, быстрое развитие заболевания, потеря аксонов. Восстановление может занять несколько месяцев и быть неполным. Приблизительно у 15 % пациентов с синдромом Гийена — Барре сохраняются остаточные параличи [16] [17] .
Васкулитная нейропатия развивается с разной скоростью. Заболевание может протекать как в прогрессирующей хронической форме, так и в рецидивирующей с длительными периодами ремиссии.
Прогноз при сахарном диабете зависит от поддержания оптимального уровня сахара в крови. Приверженность лечению позволяют замедлить развитие нейропатии.
Прогноз после травмы периферической нервной системы плохой. При повреждении эндоневральной трубки (внешнего слоя соединительной ткани, окружающей периферические нервы) пациенты редко восстанавливаются полностью [17] .
После терапии противоопухолевыми средствами нейропатия может сохраняться несколько лет [18] . Обратимость патологии остаётся под вопросом, особенно при приёме противораковых препаратов на основе платины и таксанов. Для уменьшения тяжести симптомов онкологи могут снизить дозировку или прекратить применение нейротоксических противоопухолевых препаратов [15] [18] .
Не все нейропатии можно предотвратить. Однако часть нарушений возможно избежать или отсрочить их появление на несколько лет. Это в первую очередь относится к эндокринным нейропатиям, например диабетической, и нейропатии, вызванной дефицитом витаминов в организме.
Читайте также:
