Полинейропатия
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Полинейропатия – множественное поражение периферических нервов. Сопровождается снижением силы и чувствительности мышц, ухудшением кровообращения в пораженной зоне. Первоначально полиневропатия распространяется на область стоп, далее захватывает вышележащие участки. Диагностировать патологию можно по ощущению жжения и
покалывания на коже. В зависимости от вида пораженного нерва могут возникать боли, вибрации, двигательные нарушения. Часто полинейропатия развивается у пациентов с сахарным диабетом и становится причиной серьезных осложнений. Именно поэтому при появлении первых признаков нужно незамедлительно обращаться к врачу.
Симптомы полиневропатии
Симптомы полиневропатии зависят от особенностей поражения нервных волокон и причин этого явления. При заболевании возникают следующие признаки:
- Атрофия мускулатуры;
- Синдром беспокойных ног;
- Ощущение жжения, мурашек, похолодания по коже;
- Повышенная потливость конечностей;
- Изменение цвета кожи, ее сухость и отечность;
- Снижение рефлексов;
- Боль при прикосновении к пораженному участку;
- Снижение чувствительности стоп и ладоней.
Конкретные проявления полинейропатии зависят от типа пораженных волокон. Они могут быть:
- Сенсорными – страдают нервы, отвечающие за чувствительность;
- Моторными – вызывают нарушения двигательной функции;
- Моторно-сенсорными – смешанное нарушение, при которой присутствуют как потеря чувствительности, так и изменения двигательной функции;
- Вегетативными – нарушается работа внутренних органов, изменяется тонус сосудов.
Различия в симптоматике можно выявить только на начальных стадиях полинейропатии. По мере прогрессирования патологический процесс затрагивает все нервные волокна.
Причины возникновения полинейропатии
Спровоцировать развитие полинейропатии может масса причин. Чаще всего патологический процесс возникает на фоне:
- Аутоиммунно-воспалительных заболеваний;
- Метаболических и гормональных нарушений;
- Токсических поражений;
- Системных патологий;
- Инфекционных процессов;
- Генетической предрасположенности;
- Перенесенных травм, обморожений.
В зависимости от причины развития нейропатии, полинейропатия бывает:
- Посттравматическая – формируется из-за повреждения нервного волокна. Чаще всего поражается область лица, локтя, нижних конечностей;
- Диабетическая – появляется из-за сахарного диабета. Отличается стремительным поражением стоп;
- Ишемическая – возникает из-за сдавления нервных пучков в позвоночнике или мышечно-костных соединениях. Причина: сердечно-сосудистые заболевания и большие кровопотери. Может вызвать паралич зрительного нерва;
- Алкогольная – развивается из-за частого употребления алкоголя. Продукты его полураспада нарушают метаболизм.
В группе повышенного риска к развитию полинейропатии относят музыкантов, художников, строителей, работников сельского хозяйства, легкой промышленности и машиностроения. Они сталкиваются с постоянными статодинамическими нагрузками на мышцы, вибрациями и микротравмами.
Методы диагностики полиневропатии
Диагностикой полиневропатии занимается врач-невролог. Ему необходимо определить причину и тип поражения нервного волокна, степень дегенеративного процесса. Стандартно после подробного сбора анамнеза проводятся следующие обследования:
Методы лечения полинейропатии
Основная цель лечения полинейропатии – это минимизация симптомов и предотвращение осложнений. Если четких причин патологии не обнаружено, врачи часто выбирают выжидательную тактику: смотрят, как будут вести себя проявления при отсутствии лечения. Обычно основу терапии составляет прием лекарств. Применяются следующие группы медикаментов:
- Обезболивающие;
- Противосудорожные;
- Нестероидные противовоспалительные;
- Антидепрессанты;
- Иммуноглобулины;
- Аминокислоты;
- Альфа-липоевая кислота;
- Ингибиторы серотонина.
Кроме приема лекарств пациентам показана миостимуляция, которая восстанавливает проведение нервного импульса по мышцам. Рекомендован плазмаферез, который очищает кровь, и ЛФК, устраняет мышечную слабость. Облегчить состояние способна акупунктура, улучшающая чувствительность нервных рецепторов.
Профилактика и программы лечения полинейропатии в клинике Хадасса
Полирадикулонейропатия – заболевание, несущее огромную угрозу для здоровья человека. Если игнорировать и никак не лечить ее, риск серьезных осложнений высок – в том числе и смерти. Часто пациенты сталкиваются с уменьшением тонуса мускулатуры, атрофией мышц и возникновением язв. Также полинейропатия приводит к параличу дыхательной системы либо конечностей. Чтобы не допустить подобных осложнений, нужно помнить о профилактических рекомендациях. Среди них:
- Отказ от вредных привычек: курения, употребления спиртного;
- Сбалансированное и правильное питание;
- Регулярный прием витаминных и минеральных комплексов;
- Контроль уровня глюкозы в крови;
- Нормализация массы тела;
- Активный образ жизни, прогулки на свежем воздухе;
- Тщательный уход за кожей ног;
- Подбор качественной обуви по размеру.
Полинейропатия требует немедленного лечения. Если вы заподозрили эту болезнь у себя, незамедлительно записывайтесь на прием к врачу. Вы можете обратиться в клинику Хадасса в Москве, где опытные специалисты сделают все возможное, чтобы минимизировать проявления болезни и не допустить осложнений.
Полинейропатия (ПНП)
Полинейропатия (ПНП) (информация для пациента)
Полинейропатия - одна из самых распространенных болезней периферической нервной системы.
Что такое полинейропатия?
Полинейропатии - это группа заболеваний, характеризующаяся множественным и диффузным поражением корешков, сплетений и периферических нервов.
- чувствительные симптомы: пациента беспокоят онемение, покалывание, жжение, "ползанье мурашек" в кистях и/или стопах; неустойчивость при ходьбе, усиливающаяся в темноте и при закрывании глаз;
- двигательные симптомы: развивается неловкость, слабость в кистях и/или стопах; похудание мышц рук и ног; нарушение мелкой моторики (сложности при застегивании пуговиц и молнии, завязывании шнурков и т.д.); затруднения при ходьбе ("шлепанье" стоп, трудности при подъеме и спуске с лестницы и т.д.);
- вегетативные симптомы: колебание цифр артериального давления, "перебои" в работе сердца, запоры или диарея, сухость кожи или повышенная потливость, снижение либидо, нарушение эрекции.
При полинейропатии может происходить как изолированное поражение определенного типа нервных волокон, так и их сочетание, что приводит к появлению разнообразной клинической картины.
- острые полинейропатии (развитие в течение < 4-х недель): наиболее частой причиной является синдром Гийена-Барре;
- подострые полинейропатии (развитие в течение 4-8 недель);
- хронические полинейропатии (развитие в течение > 8 недель): частыми причинами является сахарный диабет, злоупотребление алкоголем, недосток витаминов группы В, хроническая воспалительная демиелинизирующая полинейропатия, наследственные причины и др.
- соблюдение диеты, неправильное питание, вегетарианство, приводящие к развитию дефицита витаминов группы B12;
- проведение химиотерапии, использование нейротоксичных препаратов, реже - интоксикация тяжелыми металлами и др.;
- аутоиммунное поражение периферических нервов с развитием дизиммунных нейропатий (синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полинейропатии, мультифокальная моторная нейропатия и др.);
- хронические соматические заболевания: системные аутоиммунные заболевания соединительной ткани (системная красная волчанка, ревматоидный артрит, болезнь Шегрена и др.), хроническая почечная или печеночная недостаточность, патология щитовидной железы и др.;
- инфекционные заболевания (Лайм-боррелиоз, ВИЧ-инфекция, нейросифилис);
- онкологические заболевания с развитием паранеопластического процесса;
- наследственные нейропатии (наследственные моторно-сенсорные нейропатии, наследственная нейропатия со склонностью к параличам от сдавления, транстиретиновая семейная амилоидная полинейропатия, порфирийная полинейропатия и др.).
Важно как можно раньше уточнить причину полинейропатии, т.к. от этого зависит прогноз и тактика лечения.
- электронейромиография (ЭНМГ) - основной инструментальный метод диагностики болезней периферических нервов, который не только подтверждает факт поражения нервов, но и определяет характер их повреждения (демиелинизирующий, аксональный, с блоками проведения).
В сложных диагностических случаях врач может рекомендовать проведение УЗИ периферических нервов, МРТ сплетений с контрастированием, диагностическую люмбальную пункцию, морфологическое исследование нерва (биопсия).
- комплексное лабораторное исследование крови: минимальный объем - развернутый общий и биохимический анализ крови, RW, анти-ВИЧ, HBsAg и анти-HCV, уровень витаминов В1, В6, В9, В12, гомоцистеин (при необходимости, в каждом случае индивидуально, спектр лабораторного обследования расширяется)
- при подозрении на наследственную нейропатию - молекулярно-генетический анализ (поиск мутаций в гене PMP22, панель "нервно-мышечные заболевания" или полное геномное секвенирование) и т.д.;
- электрофорез белков сыворотки и мочи с иммунофиксацией + freelite;
- люмбальная пункция с общим анализом ликвора;
- инструментальное общесоматическое обследование, в том числе онкоскрининг (КТ легких, УЗИ молочных желез, маммография, УЗИ простаты и мошонки, ЭГДС, колоноскопия, УЗИ органов брюшной полости и малого таза, ПЭТ-КТ и т.д.).
План обследования составляется индивидуально!
Важно помнить, что в каждом третьем случае после тщательного обследования уточнить причину полинейропатии не удается – в этом случае диагностируется идиопатическая полинейропатия.
Какие методы лечения разработаны при полинейропатии?
С позиций доказательной медицины не для всех полинейропатий разработано патогенетическое лечение.
Так, при диабетической полинейропатии, прежде всего, необходим тщательный контроль уровня глюкозы крови и соблюдение всех рекомендаций лечащего эндокринолога.
При токсической, например, алкогольной полинейропатии, лечение начинается с полного отказа от вредной привычки.
При обнаружении дефицитарной полинейропатии проводят витаминотерапию, а также устраняют причины, вызывающие развитие заболевания.
Патогенетическая терапия (т.е. терапия, направленная на коррекцию механизмов развития заболевания) является основной в лечении дизиммунных полинейропатии (синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полинейропатии, мультифокальная моторная нейропатия и др.). В зависимости от типа дизиммунной нейропатии, в индивидуальном порядке, учитывая все нюансы заболевания, подбирается оптимальный метод лечения или их сочетание. Разработаны следующие методы патогенетической терапии дизиммунных нейропатий: гормонотерапия (применение высоких доз глюкокортикостероидных препаратов), высокообъемный плазмаферез, высокодозная внутривенная иммунотерапия, а также применение цитостатиков и препаратов моноклональных антител.
- Транстиретиновая семейная амилоидная полинейропатия (ТТР-САП) – трансплантация печени, стабилизация молекулы транстиретина;
- Болезнь Фабри – фермент-заместительная терапия;
- Порфирийная полинейропатия – аргинат гема.
- Болезнь Рефсума – диетотерапия, плазмаферез.
Симптоматическая терапия используется для устранения неприятных чувствительных ощущений (онемения, жжения, жгучей боли) при полинейропатии. Рекомендованы местные анестетики, антиконвульсанты, антидепрессанты, опиоидные анальгетики, а также психотерапия.
Восстановительно-реабилитационные методы лечения (чрескожная электронейростимуляция, акупунктура, биологическая обратная связь, интервенционные методы, массаж, физиотерапия, баланстерапия, роботизированная терапия) занимает важное место в коррекции неврологических нарушений при полинейропатии.
Если у вас есть симптомы полинейропатии или вам поставлен диагноз "Полинейропатия", вы можете пройти комплексное обследование в центре заболеваний периферической нервной системы ФГБНУ НЦН, где вам помогут уточнить диагноз, выявить причины поражения периферических нервов и назначат терапию с позиций доказательной медицины.
Для ФГБНУ НЦН данное направление издавна является одним из приоритетных. Здесь было создано первое в стране отделение нейрореанимации, которое славилось уникальной методологией ухода за пациентами с тяжелыми формами полинейропатий, нуждающимися в длительной искусственной вентиляцией легких. Несколько десятилетий назад были проведены уникальные работы по диагностике и лечению отдельных форм нейропатий: наследственных, дифтерийной, дизиммунных и др. Здесь впервые в СССР был внедрён плазмаферез как метод лечения аутоиммунных заболеваний нервной системы. Накоплен уникальный отечественный опыт лечения и реабилитации больных с синдромом Гийена-Барре, тяжелыми формами ХВДП и нейропатий другого генеза.
В состав центра заболеваний периферической нервной системы входит 13 специалистов, из них 10 неврологов и 3 эндокринолога. Все неврологи владеют методиками ЭНМГ-исследования.
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе.
Полинейропатия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Полинейропатия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Полинейропатия – группа состояний, для которых характерно диффузное, относительно симметричное поражение периферических нервных волокон невоспалительного характера, проявляющееся моторными, сенсорными и вегетативными симптомами.
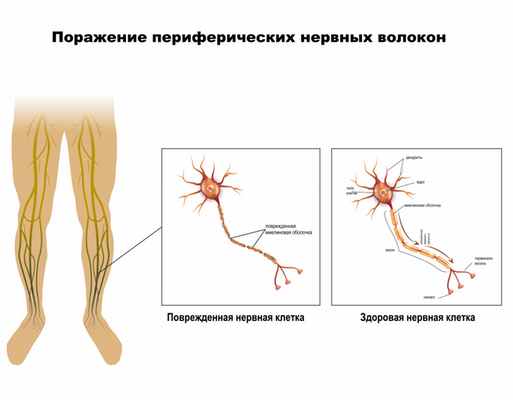
Разновидности полинейропатии
Периферическая нервная система соединяет головной и спинной мозг с другими системами с помощью двух видов нервных волокон. Первая группа волокон называется чувствительными и проводит импульсы от периферии к центральной нервной системы (ЦНС). Вторая проводит импульсы от ЦНС к органу – это двигательные нервные волокна.
Нервы состоят из нейронов – клеток нервной системы, которые способны возбуждаться (генерировать потенциалы действия) и проводить возбуждение. В нейроне выделяют тело (сому) и отростки. Одни отростки короткие, сильно ветвятся и называются дендритами. Их основная функция – сбор информации от множества других нейронов. Другие длинные отростки – аксоны, ветвящиеся только на дальнем от сомы конце. Часть аксонов центральной нервной системы покрывается специальным электроизолирующим веществом миелином, которое состоит из плотно упакованных, перемежающихся липидных и белковых мембранных слоев.
В результате какого-либо патологического процесса происходит поражение двигательных и/или чувствительных и/или вегетативных волокон.
По характеру клинической картины выделяют:
- моторные полинейропатии (нарушение иннервации мышц конечностей с развитием атрофии);
- сенсорные (нарушения поверхностной, двигательной и вибрационной чувствительности);
- вегетативные (нарушения, которые влияют на рефлекторные функции организма: сердцебиение, поддержание артериального давления, потоотделение, пищеварение).
Поражение моторных волокон может приводить к развитию вялых парезов, мышечной слабости, мышечной атрофии. При тяжелом течении нередко отмечается поражение черепных нервов и дыхательных мышц. Обычно снижаются или выпадают сухожильные рефлексы (непроизвольное сокращение мышцы в ответ на раздражение).
Развивающиеся нарушения чувствительности чаще всего симметричные, возникают в дистальных отделах по типу «носков» и «перчаток» и распространяются проксимально. Пациенты могут отмечать парестезии (покалывание, озноб, жжение, онемение), дизестезии (неприятное, ненормальное чувство осязания), гиперестезии (повышенную чувствительность). При дальнейшем развитии процесса симптомы раздражения сменяются снижением чувствительности.
Нарушение глубокой мышечной и вибрационной чувствительности возникает при поражении толстых миелинизированных волокон; нарушение болевой и температурной чувствительности – при поражении тонких миелинизированных волокон.
О патологии висцеральных вегетативных волокон могут говорить снижение артериального давление при смене положения тела, учащенное сердцебиение, повышенная потливость, нарушение работы желудочно-кишечного тракта, эректильная дисфункция. Нарушение вегетативной регуляции сердца может стать причиной внезапной смерти.
По локализации процесса выделяют полинейропатии:
- с преимущественным вовлечением верхних конечностей;
- с преимущественным вовлечением нижних конечностей;
- с преимущественным вовлечением краниальных нервов (нервов, отходящих от ствола мозга и обеспечивающих двигательную функцию мышц лица, глазных яблок, мягкого неба, глотки, голосовых связок и языка, а также чувствительность кожи лица, слизистых оболочек глаза, ротовой полости, носоглотки, гортани).
- острые (симптомы достигают максимальной выраженности в течение нескольких дней или недель);
- подострые (симптомы нарастают в течение нескольких недель);
- хронические (симптомы развиваются на протяжении многих месяцев и лет).
- наследственные полинейропатии (наследственная моторно-сенсорная невропатия (НМСН) типа 1, синдром Русси-Леви, НМСН типа 2, НМСН типа 3, НМСН типа 4, порфирийная полинейропатия и др.);
- приобретенные полинейропатии:
- аутоиммунные полинейропатии (острые воспалительные демиелинизирующие полинейропати, парапротеинемические, паранеопластические и др.);
- метаболические полинейропатии (диабетическая полинейропатия; уремическая полинейропатия; печеночная полинейропатия; полинейропатия при первичном системном амилоидозе);
- полинейропатии, связанные с дефицитом витаминов (витамин В1-дефицитная полинейропатия; витамин В6-дефицитная полинейропатия; витамин В12-дефицитная полинейропатия; витамин Е-дефицитная полинейропатия);
- токсические полинейропатии (алкогольная, лекарственная, при отравлении тяжелыми металлами, органическими растворителями и другими токсичными веществами);
- полинейропатии при системных заболеваниях (при системной красной волчанке, склеродермии, ревматоидном артрите, синдроме Шегрена, саркоидозе, васкулитах);
- инфекционно-токсические полинейропатии (дифтерийная, после гриппа, кори, эпидемического паротита, инфекционного мононуклеоза).
Полинейропатии, вызванные дефицитом витаминов группы В чаще всего возникают у пациентов, страдающих алкоголизмом, наркоманией, ВИЧ-инфекцией, нарушением функций желудочно-кишечного тракта, недостаточным питанием. Полинейропатия начинается с нижних конечностей. Врачи выявляют гипостезию в дистальных отделах конечностей, слабость дистальных мышц ног, боль и жжение в стопах, нарушение глубокой мышечной чувствительности, возможны снижение памяти и умственной работоспособности.
Диабетическая полинейропатия встречается у больных сахарным диабетом. Риск ее развития зависит от уровня гликемии и длительности заболевания. Заболевание в типичных случаях начинается с чувства онемения I либо III-V пальцев одной стопы, присоединяется чувство онемения пальцев второй стопы, затем процесс охватывает стопы целиком и может подниматься до уровня колен. Присоединяется чувство онемения кончиков пальцев рук. Нарушаются болевая, температурная, вибрационная чувствительность. Боли присоединяются через несколько лет после начала полинейропатии и плохо поддаются лечению. Развиваются трофические нарушения кожи голеней (сухость кожи, выпадение волос, язвы). Вегетативная дисфункция проявляется снижением вариабельности сердечного ритма, снижением артериального давления при смене положения тела, импотенцией, нарушением работы желудочно-кишечного тракта.
При хронической почечной недостаточности, когда скорость клубочковой фильтрации менее 20-10 мл/мин., возникает уремическая полинейропатия. Тяжесть ее течения зависит от длительности и выраженности основного заболевания.
Уремическая полинейропатия обычно начинается с нарушения чувствительности в нижних конечностях, затем присоединяются слабость и атрофии дистальных мышц ног, а потом и рук.
Снижается вибрационная чувствительность, отсутствуют сухожильные рефлексы, периодически возникают судороги в икроножных мышцах, отмечается умеренная мышечная слабость. Почти у половины пациентов с уремической полинейропатией развивается вегетативная дисфункция.Парапротеинемические полинейропатии проявляются преимущественно нарушениями чувствительности, а двигательные нарушения чаще всего выражены умеренно. Течение симптома – прогрессирующее.
При полинейропатиях происходит поражение аксона и демиелинизация нервного волокна. Оба процесса тесно взаимосвязаны.
По механизму зарождения и развития полинейропатии разделяют:
- на аксональные, при которых первично поражается осевой цилиндр;
- демиелинизирующие, в основе которых лежит патология миелина;
- смешанные (аксонально-демиелинизирующие).
Известно более 200 причин полинейропатий, среди которых – интоксикации (алкоголь, промышленные токсины, соли тяжелых металлов и др.), вирусные и бактериальные инфекции, заболевания соединительной ткани, авитаминозы (дефицит витаминов В6, В12 др.), злокачественные новообразования, эндокринные заболевания (сахарный диабет, гипер- и гипотиреоз и др.), применение сывороток и вакцин, лекарственных препаратов (антибиотиков, амиодарона, дигоксина, гиполипидемических средств и др.). В некоторых случаях причина не может быть установлена.
Из дисметаболических полинейропатий наиболее часто встречается диабетическая. Среди токсических преобладает алкогольная полинейропатия. У пациентов с инфекционными заболеваниями полинейропатия наиболее часто возникает у ВИЧ-инфицированных. Полинейропатия может развиваться при тяжелых хронических заболеваниях печени, почек, желудочно-кишечного тракта, легких.
К каким врачам обращаться
Диагностикой и терапией полинейропатий занимается врач-невролог. Лечением основного заболевания, на фоне которого развилась полинейропатия, должен заниматься соответствующий специалист:
Диагностика и обследования при полинейропатии
Полинейропатия может напоминать различные болезни нервно-мышечной системы, поэтому ее диагностика бывает затруднена. Для уточнения причины возникновения полинейропатии проводится комплексное обследование пациента:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Полинейропатия
![Полинейропатия]()
Полинейропатия – это системная патология периферического отдела нервной системы, характеризующееся распространенным поражением периферических нервных волокон с развитием парезов, трофических и вегетососудистых нарушений, а также неправильным восприятием боли и температуры. Чаще всего симптомы присутствуют в дистальных отделах конечностей. Процесс характеризуется симметричностью и постепенным восходящим распространением, в который вовлекаются центральные структуры нервной системы.
Периферический нерв состоит из пучков нервных волокон, представленных аксонами нейронов и миелиновой оболочкой, на основании чего выделяют аксональный и демиелинизирующий тип полинейропатии. Первый характеризуется быстрым появлением атрофии мышц, постепенным развитием неврологической симптоматики и поражением дистальных отделов, а второй – ранним выпадением сухожильных рефлексов и вовлечением проксимального отдела. Также выделяют нейронопатии, обусловленные первичным повреждением периферических нейронов.
Симптомы полинейропатии
По характеру течения заболевание делится на острое, подострое, хроническое и рецидивирующее.
Клинические проявления в большей степени обусловлены типом поражаемых волокон, относительно которых выделяют следующие виды полинейропатий:
- двигательные;
- чувствительные;
- вегетативные;
- смешанные;
- сочетанные.
Тем не менее, выделяют типичные симптомы полинейропатии:
- боли в конечностях (умеренные, тупые и тянущие, усиливающиеся в покое, особенно в ночное время); судороги;
- периферические парезы рук и ног (мышечная слабость), тремор;
- гипостезии (онемение и снижение болевой, тактильной и температурной чувствительности по типу «перчаток» и «носков»);
- парестезии (ползанье «мурашек» и чувство жжения);
- болезненность по ходу пораженных нервов и мышц при пальпации;
- атрофия мышц и сухость кожи;
- снижение или полное отсутствие рефлекторной реакции;
- синдром беспокойных ног;
- расстройства вегетативной иннервации (повышенная потливость кистей и стоп, трофические нарушения: отеки, язвы).
Нервы туловища преимущественно не вовлекаются, а также не наблюдается нарушение тазовых функций.
При инфекционной, токсической и механической полинейропатии могут наблюдаться вегетативные симптомы, проявляющиеся нарушением температуры тела, потоотделения, трофики, вазомоторной иннервации. Такие симптомы характеризуются выраженной стойкостью и длительным сохранением после устранения патогенетического фактора.
Причины полинейропатии
Этиология развития заболевания чрезвычайно разнообразна.
В зависимости от причины выделяют следующие типы заболевания:
- аутоиммунно-воспалительные (синдром Гийена-Барре, хроническая воспалительная демиелинизирующая ПН, хроническая идиопатическая аксональная ПН);
- метаболические (при нарушении углеводного обмена, недостаточности функции почек и печени, витаминодефиците и других гормональных патологиях);
- токсическая (алкогольная, лекарственная, при интоксикации тяжелыми металлами и химическими веществами);
- при системных патологиях (саркоидоз, ревматизм, амилоидоз, васкулиты, диспротеинемии);
- инфекционные (токсическое поражение нервных стволов при дифтерийной инфекции; последствия после перенесенного эпидемического паротита, коревой болезни, мононуклеоза, ОРВИ, ВИЧ-инфекции и нейроборрелиоза; неблагоприятные последствия вакцинирования);
- паранеопластические (при онкологических заболеваниях);
- наследственные (патология Шарко-Мари-Тутта, семейная полинейропатия по амилоидному типу);
- спровоцированные воздействием вибрации, холода, лучевой энергии, а также обусловленные травмами.
Вегетативно-сенсорному типу нарушения подвержены музыканты, работники животноводства, строительные рабочие, рабочие предприятий легкой промышленности и машиностроительных предприятий. В данном случае предрасполагающим фактором являются постоянные статодинамические нагрузки на кисти и мышцы предплечий, хронические микротравмы, охлаждение и вибрация.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
![]()
Почему «СМ-Клиника»?
Диагностика полинейропатии
При обследовании устанавливается течение заболевания, его причина, тип пораженных волокон, дистальное или проксимальное поражение и степень тяжести.
- сбор анамнеза (выяснение предрасполагающих факторов);
- общий и неврологический осмотр с объективной оценкой состояния нервных стволов;
- электромиография (ЭМГ) и электронейромиография (ЭНМГ); (общий анализ крови и мочи, оценка биохимического статуса крови, печеночные пробы, определение уровня кальция, оценка ВИЧ-статуса);
- инструментальные тесты (рентген-сканирование грудной клетки);
- исследование цереброспинальной жидкости;
- при необходимости исследование ЖКТ и мочеполовой системы, пункция для получения спинномозговой жидкости, пробы для исключения ревматологических заболеваний, тиреоидные гормоны, липидный профиль, криоглобулины, порфирины;
- биопсия нерва по показаниям.
Электронейромиография является базовым методом диагностики при этом заболевании. Проводится регистрация биоэлектрической активности нервно-мышечной системы. Исследование применяется для оценки распространенности поражения.
Лечение полинейропатии
Лечение должно быть комплексным, этиологически и патологически обоснованным. Основополагающим принципом в успешном лечении является устранение или коррекция причинного фактора. Больным необходимо соблюдать режим дня и питания. Пациентам с вегетативной формой рекомендуется спать на высоких подушках, избегать резкого изменения положения тела, носить эластичные чулки.
Кроме того, существуют следующие составляющие комплексного лечения:
- обезболивание (при болевом синдроме назначаются нестероидные противовоспалительные: диклофенак, мелоксикам, нимесулид);
- противосудорожные, спазмолитики и антидепрессанты при необходимости;
- контроль массы тела;
- препараты альфа-липоевой (тиоктовой) кислоты (Тиогамма, Берлитион, Эспа-липон, Тиоктацид);
- физические упражнения (ЛФК);
- витаминотерапия (применяются инъекции витаминов группы В, они важны для стимулирования метаболизма нервной ткани и ускорения регенерации).
При синдроме Гийена-Барре применяется плазмаферез и внутривенная пульс-терапия иммуноглобулина G.
Для лечения полинейропатии большое значение имеют методы физиотерапии: УВЧ, УФ-облучение, электрофорез, грязелечение, электростимуляция мышц, дарсонвализация, парафиново-озокеритные аппликации, рефлексотерапия, бальнеотерапия, лечебная гимнастика и массаж. ЛФК эффективна даже при хроническом характере заболевания.
Врачи-неврологи высшей квалификации медицинского центра «СМ-Клиника» осуществляют диагностику и комплексное лечение всех видов полинейропатий. Для обследования используется современное оборудование, позволяющее правильно поставить диагноз и разработать тактику эффективного лечения, которое может проводиться амбулаторно или в условиях стационара.
Полинейропатия
Полинейропатия – это нарушение, связанное с множественным поражением периферических нервов. Оно может развиваться на фоне интоксикаций или соматических заболеваний и проявляется расстройствами чувствительных и двигательных функций, а также формированием трофических язв. Только своевременное полноценное лечение помогает обратить процесс вспять и восстановить нормальную работу нервных волокон.
![Полинейропатия]()
Информация о полинейропатии
Слово «полинейропатия» переводится с греческого языка как «поражение многих нервов». Этот термин очень точно описывает суть патологии. Все структуры организма опутаны сетью тонких нервных волокон, которые делятся на три группы:
- моторные: отвечают за двигательные функции;
- сенсорные: обеспечивают чувствительность тканей;
- автономные (вегетативные): необходимы для неосознанной регуляции деятельности тех или иных структур, например, сосудов или внутренних органов.
Поражение тех или иных волокон неизбежно влечет за собой нарушение их функций. Наиболее распространена смешанная полинейропатия нижних конечностей, при которой проявляются симптомы дисфункции чувствительных и двигательных нервов.
Причины
Поражение периферических нервов может возникнуть на фоне следующих состояний:
- сахарный диабет: наиболее распространенная причина полинейропатии, возникающая за счет нарушения обмена веществ в миелиновой оболочке нервных волокон; поражаются, в основном, нижние конечности;
- выраженный и длительный дефицит витаминов группы В, необходимых для полноценной работы нервной системы;
- инфекционные заболевания: ВИЧ, клещевой бореллиоз, проказа;
- почечная недостаточность;
- злоупотребление алкоголем;
- острые и хронические интоксикации, в том числе лекарственные;
- аутоиммунные заболевания: поражение происходит на фоне сбоя в работе иммунной системы; наиболее распространены хроническая и острая воспалительная полинейропатия (синдром Гийена-Барре);
- длительное пребывание в реанимации, например, при обширных травмах или тяжелых заболевания;
- воздействие ионизирующего излучения;
- беременность: вынашивание ребенка может стать причиной авитаминоза и аутоиммунных поражений.
Кроме того, выделяют наследственные формы заболевания, передающиеся от родственников, а также идиопатическую полинейропатию, причину которой не удается установить.
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
- сенсорная: страдают нервы, обеспечивающие чувствительность;
- моторная: выявляются нарушения работы двигательных нервов;
- моторно-сенсорные: смешанная форма, при которой преобладают двигательные нарушения;
- сенсорно-моторные: смешанная нейропатия, при которой больше выражены нарушения чувствительности;
- вегетативная: на первое место выходят нарушения работы внутренних органов, изменения тонуса сосудов и связанные с ним трофические нарушения.
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
Существуют и другие виды классификации заболевания:
- в зависимости от причины: алкогольная, диабетическая, идиопатическая и т.п.;
- в зависимости от локализации очага: полинейропатия верхних или нижних конечностей;
- в зависимости от типа течения: острая, подострая, хроническая;
- в зависимости от механизма возникновения: демиелинизирующая (разрушается оболочка, покрывающая нервные волокна), аксональная (формируется при гибели нервных отростков – аксонов), аксонально-демиелинизирующая.
Симптомы
Симптомы полинейропатии зависят от ее причины и особенностей поражения волокон. К наиболее распространенным признакам патологии относят:
- снижение чувствительности стоп и ладоней, приводящая к субъективному ощущению надетых носков или перчаток;
- боли в пораженных конечностях (острые или тупые, кратковременные или тянущие, обычно усиливаются в покое и в ночное время);
- судороги и подергивания мышечных волокон;
- болезненность при прикосновении к коже или нажатии на пораженную конечность;
- снижение рефлексов;
- повышенную потливость конечностей;
- трофические нарушения: отеки, изменения цвета кожи и ее сухость, трофические язвы;
- слабость мышц рук и ног, мелкий тремор;
- парестезии: патологические ощущения ползанья мурашек, жжения, похолодания;
- атрофия мускулатуры;
- синдром беспокойных ног.
Алкогольная полинейропатия
Эта форма заболевания поражает чаще всего нижние конечности. Она развивается при длительном бесконтрольном употреблении спиртных напитках и проявляет себя, в первую очередь, жжением и ощущением покалывания в ногах. При дальнейшем развитии патологии пациент начинает ощущать онемение и судороги в мышцах, которые развиваются за счет сопутствующей нехватки витаминов группы В.
Диабетическая полинейропатия
Повышенный уровень сахара становится причиной поражения нервов стоп (дистальный вариант) и верхней части ног (проксимальный вариант). В первом случае человек ощущает характерный комплекс симптомов:
- онемение и снижение болевой чувствительности;
- периодические жгучие боли;
- мышечную слабость;
- снижение рефлексов;
- нарушение координации движений, проявляющееся шаткостью походки.
Сочетание полинейропатии с поражением мелких сосудов ведет к появлению трофических язв в нижней части голени. Проксимальный вариант поражения характеризуется резкими болями в ягодице и верхней части бедра, а также постепенной атрофией мышц в этой области.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
![Полинейропатия]()
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.
![Полинейропатия]()
Экспертное мнение врача
Заместитель главного врача, врач-невролог, иглорефлексотерапевт
В зависимости от причины заболевания может назначаться:
- препараты для коррекции уровня сахара в крови;
- антигистаминные средств;
- иммуноглобулины и глюкокортикостероиды для устранения воспаления и аутоиммунного поражения;
- плазмаферез и препараты для детоксикации;
- антибиотики при инфекциях.
Для восстановления нервных волокон используются:
- витамины группы В (мильгамма, нейромультивит);
- препараты, улучшающие кровообращение, обмен веществ и регенерацию тканей: актовигин, церебролизин, берлитион (особенно эффективен при сахарном диабете);
- ангиопротекторы: трентал, пентоксифиллин;
- средства для усиления проведения нервных импульсов к мышцам: нейромидин.
Симптоматическая терапия включает:
- нестероидные противовоспалительные средства (ибупрофен, диклофенак, кеторолак), глюкокортикостероиды (гидрокортизон, дексаметазон), анальгетики (анальгин, лидокаин) в виде таблеток, инъекций или местных форм для устранения боли;
- противосудорожные средства: тебантин, катэна;
- антидепрессанты при хронической боли;
- снотворные средства по показаниям.
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
- общеукрепляющий и лечебный массаж для стимуляции кровообращения в тканях, их питания и регенерации, а также укрепления мышц;
- электрофорез и фонофорез с анальгетиками, витаминами группы В и другими препаратами (использование электрического тока или ультразвуковых волн облегчает доставку лекарственных средств к пораженной области);
- электростимуляция мышц;
- магнитотерапия, УВЧ-терапия, облучение ультрафиолетом;
- дарсонвализация: воздействие переменного тока высокой частоты для улучшения метаболизма и регенерации тканей;
- грязелечение: грязевые аппликации на пораженную область;
- лечебные ванны с минеральными водами или морской солью;
- лечебная физкультура: дозированная физическая нагрузка обеспечивает укрепление мышц и улучшает кровообращение в них; при запущенной стадии заболевания необходимо начать с самого легкого комплекса и постепенно его усложнять.
- классическая иглорефлексотерапия и электроакупунктура: стимулируют работу мышечной ткани и нервных волокон;
- занятия с эрготерапевтом: необходимы, когда не удается полностью восстановить функцию конечности; упражнения направлены на формирование новых движений, адаптированных под возможности руки или ноги.
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.
Осложнения
Если вовремя не обратиться к врачу и не устранить причину, повлекшую поражение нервных волокон, нейропатия будет неуклонно прогрессировать. Осложнения заболевания включают:
- значительное снижение тонуса мускулатуры с последующей атрофией мышц;
- потеря работоспособности конечности;
- развитие обширных трофических язв, требующих хирургического вмешательства;
- утрата способности к передвижению и самообслуживанию;
- хроническая бессонница из-за боли и развития синдрома беспокойных ног;
- депрессия и неврозы.
Избежать осложнений можно, если своевременно обратиться к врачу за помощью, а также соблюдать меры профилактики.
Профилактика
Полинейропатия – это состояние, которое реально предупредить задолго до появления первых симптомов. Для этого необходимо:
- своевременно посещать врача и проходить комплексную диагностику, чтобы вовремя выявить и устранить заболевания, которые могут стать причиной поражения периферических нервных волокон;
- исключить вредные привычки: курение и употребление спиртных напитков, не допускать попадания токсинов в организм;
- полноценно питаться, включить в рацион достаточное количество макро- и микроэлементов, витаминов; для полноценной работы нервной ткани особенно важны полиненасыщенные жирные кислоты, которые содержатся в растительных маслах, оливках, орехах, жирной морской рыбе;
- контролировать уровень сахара и холестерина в крови;
- обеспечить организму регулярную физическую нагрузку без стремления к рекордам (ходьба, плавание, езда на велосипеде и т.п.).
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» окажут помощь при любых формах полинейропатии. Специалисты проведут полноценную диагностику, чтобы точно выявить степень и локализацию поражения, а затем назначат лечение и реабилитацию в соответствии с индивидуальными особенностями организма. Мы используем комплексные методы, которые включают:
- лекарственную терапию в соответствии с показаниями и современными рекомендациями лечения полинейропатии, включающий курсы инфузий;
- различные виды физиотерапии: магнитотерапию, воздействие лазером и ультразвуком, фонофорез и электрофорез;
- лечебная физкультура под наблюдением опытного инструктора, обучение упражнениям для восстановления функций конечностей в домашних условиях;
- лечебный массаж;
- занятия с психотерапевтом при наличии депрессии, бессонницы, повышенной тревожности;
- организация санаторно-курортного лечения для полноценной реабилитации.
Преимущества нашей клиники
Многопрофильная клиника «Энергия здоровья» - это опытный персонал и самое современное оборудования для диагностики и лечения различных заболеваний. Мы предоставляем каждому клиенту медицинские услуги высокого качества, которые включают:
- подробное обследование для точного определения причины жалоб;
- консультации узких специалистов непосредственно в клинике, а также общение с зарубежными врачами при необходимости;
- комплексное лечение, подобранное в соответствии с показаниями и индивидуальными особенностями организма;
- малые хирургические операции непосредственно в клинике;
- собственный дневной стационар для максимального удобства;
- составление реабилитационных программ;
- доступные цены и обслуживание в рамках ДМС.
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
Читайте также: