Препараты для анестезии у беременных при раке
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Безопасность применения местной анестезии при лечении беременных женщин остаётся в настоящее время нерешённым вопросом. Разброс мнений врачей максимально возможный: от «можно использовать на любом сроке, это абсолютно безвредно» до «категорически нельзя ни на какой неделе, риск осложнений для матери и ребёнка не оправдывает пользу от лечения зубов». Причина такой амплитуды суждений – почти полное отсутствие доказательной базы токсичности/безвредности местного анестетика при беременности. Фармакологические компании от греха подальше не торопятся проверять свои препараты на беременных. Научных исследований на эту тему катастрофически мало. Поэтому требуется значительная фильтрация информации. Опираться на экспертное мнение не представляется возможным, поскольку экспертов по этой проблеме в мире нет. Не только в России, но и в странах с развитой медициной вопрос применения анестезии (и даже вообще возможности стоматологического лечения) во время беременности каждым врачом решается самостоятельно. Строгих стандартов оказания помощи беременным нет.
Опасения врачей и пациенток
Опрос 702 частных дантистов Германии показал, что только 61% из них лечат беременных пациенток, 35,5% откладывают лечение на послеродовой период, 3,5% - направляют в другие клиники. Только 10% стоматологов выполняют все необходимые виды лечения, 14% – отказываются от местной анестезии. Почти половина стоматологов указали, что не будут лечить в первом триместре, а 8,5% – и во втором. 1
В опросе 116 дантистов штата Коннектикут, США 97% стоматологов заявили, что проводили лечение беременных, но только 45% чувствовали себя комфортно при этом. 2
Обращение за консультацией к гинекологу не на много проясняет ситуацию. Опрос 138 акушеров штата Северная Каролина, США показал, что 49% из них редко или никогда не рекомендуют стоматологическое обследование пациенткам. 3
Сами же женщины плохо представляют себе риски отказа от лечения в период беременности. В обзоре 2012 года 2/3 жительниц Австралии заявили, что не обращались за стоматологической помощью во время беременности, даже при наличии проблем. 4
Так ли необходимо стоматологическое лечение при беременности?
Изменения в ротовой полости и в потреблении пищи во время беременности могут увеличить заболеваемость кариесом. 5 Отсутствие лечения ведёт к пульпиту и периодонтиту. Периодонтит может вызвать периостит и более серьёзные осложнения.
Гормональные изменения у беременных увеличивают заболеваемость гингивитом и пародонтитом. 6 Нелечённый пародонтит по данным некоторых исследований повышает риск низкого веса ребёнка при рождении, 7 преждевременных родов, выкидыша и преэклампсии. 8
Своевременное же устранение пародонтологических проблем улучшает здоровье не только матери, но и новорожденного. 9 Поэтому рекомендуется надлежащее наблюдение за здоровьем полости рта во время беременности и лечение, если это необходимо. 10
Основные заблуждения о местной анестезии
Существует специальная анестезия для беременных
Нет, будущим мамам делают такую же анестезию, как и всем остальным. Те же артикаин, мепивакаин, лидокаин и новокаин.
Анестезия во время беременности может привести к более низкому IQ у ребёнка и другим когнитивным отклонениям.
Этот факт действительно упоминался в медицинской литературе, только к местной анестезии, применяемой в стоматологии, он не имеет никакого отношения. Снижение коэффициента интеллекта отмечалось у детей, матери которых получали общую анестезию. 11
Использовавшиеся ранее анестетики были опасны, а современные не проникают (или почти не проникают) через плацентарный барьер, а потому полностью безвредны. Чаще всего это утверждается про артикаин (ультракаин).
На самом деле проникает и артикаин, как и все другие анестетики. Но процент его в крови плода действительно ниже – 32% от содержания в кровотоке матери. У лидокаина аналогичный показатель – 52-58%, у мепивакаина – 64%. 12 Адреналин также проходит через плаценту и оказывает воздействие на плод. 13
Анестезию беременным делать можно, но только без адреналина.
По этой причине многие стоматологи используют мепивакаин – анестетик, не обладающий сосудорасширяющим действием, а потому применяемый и без вазоконстриктора. Однако его обезболивающее действие длится в среднем только 25-40 мин. 14 Это маловато для большинства стоматологических манипуляций. Мепивакаин в большей степени проникает через плаценту, да ещё и с большей скоростью (по сравнению с лидокаином и адреналином). И имеет категорию С по классификации FDA. Это не самый лучший выбор для большинства женщин. Он показан пациенткам с артериальной гипертензией, пароксизмальной желудочковой тахикардией, мерцательной тахиаритмией, бронхиальной астмой и аллергией к сульфитам (добавляемым в карпулу для стабилизации адреналина).

Сам адреналин также имеет категорию C. Но подопытным животным вводили астрономические дозы этого препарата, при которых и были выявлены серьёзные тератогенные эффекты. Например, в 1981 году адреналин в дозировке 500мг на килограмм массы вызвал снижение репродуктивной способности у хомяков. 15 Человеку такую лошадиную дозу (в пересчёте на вес) не применяют даже при анафилактическом шоке или остановке сердца. В стоматологической карпуле содержится 0,009 мг или 0,018 мг адреналина, больше 7-8 карпул за один приём делать нельзя, а масса даже самой изящной дамы многократно превышает массу хомяка.
Теоретически высказывалось предположение, что вазоконстриктор может вызывать гипоксию плода, снижая маточно-плацентарный кровоток. В эксперименте над овцами было отмечено снижение кровотока плода на несколько минут. 16 Но ни одного доказательства отрицательного действия этого на человеческий плод на сегодняшний день не получено.
К тому же следует напомнить, что адреналин – это собственный гормон организма, он присутствует в кровяном русле независимо от того, было экзогенное введение или нет. И эндогенный гормон усиленно выделяется как раз таки при боли, страхе, панике. То есть, когда слабая безадреналиновая анестезия недостаточно обезболивает.
Адреналин повышает тонус матки и может привести к выкидышу или досрочным родам.
Это настолько распространённое заблуждение, что следует объяснить ситуацию подробно. Адреналин активирует как альфа-рецепторы матки (повышающие тонус), так и бета-рецепторы (снижающие тонус). Так вот его действие на β2-адренорецепторы – превалирующее. Тонус матки адреналин снижает. 17 Более того, при эпидуральной анестезии во время самих родов адреналин противопоказан, поскольку вызывает атонию и тормозит вторую стадию. Выкидыши во время лечения зубов под местной анестезией нигде в мире ещё пока не встречались (или по крайней мере нет ни одного упоминания об этом в профессиональной литературе).
Ранее в состав анестезирующего раствора добавлялся не только адреналин, но и норадреналин. Сейчас от него полностью отказались. Так норадреналин как раз больше активировал α-адренорецепторы и тонус матки повышал. Возможно, отсюда и родилось подобное заблуждение.
Местная анестезия при беременности абсолютно безвредна (при правильном выполнении).
Долгое время действительно никаких убедительных доказательств особого тератогенного или токсического влияния на ребёнка и мать не обнаруживалось. Исследования по этому вопросу были единичные и с малой выборкой. Но в 2015 году были опубликованы результаты проведённого ещё в 1999-2005 годах в Израиле наблюдения за 210 беременными женщинами, при стоматологическом лечении которых использовалась местная анестезия. Их сравнивали с 794 беременными, не подвергнутыми данной процедуре. Частота аномалий у детей первой группы оказалась 4,8%, второй – 3,3%. Авторы посчитали разницу несущественной и сделали вывод, что использование стоматологических местных анестетиков, а также стоматологическое лечение во время беременности не представляют существенного тератогенного риска. 18 Последующие авторы в статьях, посвящённых данной проблеме, стали использовать это заключение как ещё одно доказательство безопасности местной анестезии.
Однако, среди других специалистов такой вывод вызвал возражения. 19 1,5% разницы не всем показались несущественными. Ведь перейди процент аномалий хоть немного 5% барьер, и согласно статистическому анализу заключение пришлось бы менять на прямо противоположное – местная анестезия значимо повышает тератогенные риски.
По моему, 1,5% – это всё же существенное повышение риска. Но каждая будущая мама вправе это решать сама, стоматолог не должен навязывать ей собственное мнение.
Как же подобрать оптимальный анестетик?
1. Для начала стоит определиться: а так ли уж необходимо обезболивание. Многие стоматологические манипуляции безболезненны или малоболезненны. Профессиональная чистка зубов, лечение и протезирование депульпированных зубов, в некоторых случаях лечение кариеса или клиновидного дефекта живых зубов – неприятны, но часто вполне можно их вытерпеть, не испытывая невыносимых страданий. Поэтому рекомендуется попробовать такой наиболее безопасный подход. Если же возникает серьёзная боль, мучить себя не нужно – разумнее согласиться на местную анестезию.
Косметические процедуры (отбеливание зубов, установка виниров) совершенно не уместны во время беременности – их можно и нужно отложить.
2. Из всего спектра анестетиков при отсутствии противопоказаний предпочтительнее выбрать 4% артикаин с адреналином 1:200 000. Артикаин, хоть и имеет категорию С по классификации FDA, но безопаснее других анестетиков. Его тератогенный эффект был обнаружен, когда лабораторным кроликам и крысам вводили ударные дозы 4% артикаина в сочетании с адреналином 1:100 000 (в 2-4 раза превышающие предельно допустимую концентрацию для человека). При использовании препаратов на уровне предельно допустимой концентрации для человека у подопытных животных тератогенного эффекта не обнаруживалось. 20 Тем более, концентрация 1:200 000 вдвое ниже, да и использовать 7 карпул за один приём (предельно допустимый объём) у беременных никто не будет.
3. Если такая анестезия оказалась неэффективной, то вторую карпулу лучше использовать с соотношением 1:100 000 артикаина и адреналина. Шансы достигнуть глубокого обезболивания при этом значительно повышаются.
4. Если адреналин совсем противопоказан или существенно повышает риски осложнений (артериальная гипертензия, пароксизмальная желудочковая тахикардия, мерцательная тахиаритмия, бронхиальная астма, гипертиреоз, феохромоцитома и др.), то нужно использовать 3% мепивакаин без адреналина.
5. Допустимо использование для беременных женщин лидокаина с концентрацией адреналина 1:200 000 или 1:100 000. Лидокаин имеет категорию B. Однако эффективность его анестезии в 1,5 раза меньше, чем у артикаина. 21 А риск аллергических реакций – выше (вплоть до анафилактического шока).
Выводы
- Анестезию беременным делать можно. И нужно (если это требуется).
- Специального анестетика для беременных не существует.
- Некоторые истории про вред анестезии относятся к общей анестезии, а не к местной (да и там ещё много неопределённого).
- Современные анестетики получше прежних, но не абсолютно безобидны.
- Анестезию с адреналином делать можно, и в большинстве случаев даже желательно.
- Адреналин снижает тонус матки, выкидышей от местной анестезии не встречалось.
- Полной безопасности у местной анестезии в стоматологии нет. Нужно балансировать между ожидаемой пользой и возможным риском.
- Из препаратов предпочтительнее 4% артикаин с концентрацией адреналина 1:200 000.
- Можно применять также артикаин с концентрацией адреналина 1:100 000, мепивакаин без адреналина, лидокаин с адреналином.
Литература
Препараты для анестезии у беременных при раке
Операция у беременной при раке
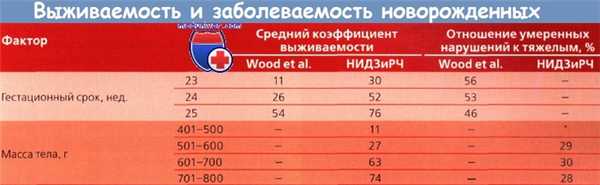
Благодаря достижениям в области неонатальной реанимации более 90 % новорожденных старше 28 нед. гестации выживают. В таблице ниже представлена статистика по результатам реанимации новорожденных, основанная на гестационном возрасте и массе тела при рождении. Как правило, во
II триместре беременности хирургическое вмешательство откладывают до созревания плода. В I и III триместрах при подозрении или диагностировании злокачественного новообразования рекомендуется безотлагательное проведение операции.
При выполнении вмешательства на 23—24-й неделе беременности необходимо до и после операции определять сердцебиение плода с помощью допплерографии. Мониторинг сердцебиения плода продолжают и на более поздних сроках беременности.
Определив объем амниотической жидкости с помощью УЗИ для минимизации маточных сокращений во время операции, беременным до и после вмешательства назначают индометацин 25—50 мг в суппозиториях. Применение индометацина до 30-й недели беременности может привести к преждевременному закрытию артериального протока.
Хотя профилактические токолитические препараты могут влиять на чувствительность матки, они не снижают риск преждевременных родов у прооперированных женщин. Во время и после операции советуют применять более широкий спектр методов по уменьшению частоты последовательных сокращений матки. После операции для мониторинга возбудимости матки и преждевременных маточных сокращений используют наружный токодинамометр.
Лапаротомия у беременной
Ранее лапаротомия во время беременности приводила к гибели плода. В 1967 г. Brant отмечал, что после аппендэктомии у беременных 17 % женщин теряли ребенка. В 1973 г. Saunders и Milton показали, что после лапаротомии 23 % женщин имели такой же исход беременности. Однако в современных условиях гибель плода после лапаротомии — явление редкое.
Например, Kort и соавт. в 1993 г. сообщали о 78 женщинах, подвергшихся неакушерским операциям. Перинатальная смертность не увеличилась. Чаще всего хирургическое вмешательство применяют при аппендиците, опухолях придатков и холецистите. Неродовспомогательные операции связаны с повышением риска преждевременных родов, поэтому необходимо применять токолитические средства.
Риск преждевременных родов после операции составил 21,8 %, что в 2 раза выше, чем в контрольной группе.
За редким исключением, при лапаротомии у беременных в связи с подозрением на злокачественную опухоль мы используем срединный вертикальный доступ. Это позволяет прекрасно визуализировать и обследовать всю полость таза и верхний отдел брюшной полости с минимальным воздействием на матку.
Лапароскопия у беременной
Лапароскопия используется для оценки новообразований придатков во время беременности и хорошо переносится как матерью, так и плодом. К концу II триместра увеличивающаяся матка препятствует лапароскопическому обзору, поэтому необходима лапаротомия.
В Швеции Reedy и соавт. проанализировали 2 млн данных по родам с 1973 по 1993 г., в 2233 случаях была проведена лапароскопия, в 2491 — лапаротомия. Параметры сравнения включали гестационный срок на время родов, массу тела при рождении, отставание во внутриутробном развитии, врожденные пороки развития, мертворождение и гибель новорожденных. Хотя в обеих группах был повышен риск преждевременных родов и рождение новорожденных массой менее 2500 г, не существовало никаких статистически значимых различий между ними.
Рекомендации Society of American Gastrointestinal Endoscopic Surgeon по проведению лапароскопии у беременных представлены в таблице ниже.
При опухолях более 10 см выполняют вертикальный разрез для максимального обзора операционного поля и удаления опухоли без манипуляций с маткой.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Е.М.Шифман.
Анестезиологическое пособие при хирургических вмешательствах во время беременности.
Необходимость в анестезиологическом пособии при хирургических вмешательствах, не связанных с беременностью, возникает не так уж редко. Наиболее частыми поводами для этого являются травмы и острая хирургическая патология живота. Около 9% хирургических вмешательств во время беременности заканчиваются преждевременными родами. Связанная с этим перинатальная смертность колеблется от 5 до 34,6% [175].
Значительное повышение частоты выкидышей и аномалий плода отмечено у женщин, которые во время беременности подвергаются анестезии при различных стоматологических и других плановых и срочных операциях и манипуляциях, требующих анестезиологического пособия. У персонала операционных и у женщин-анестезиологов частота выкидышей в 1,3-3 раза выше, чем среди врачей других специальностей [159].
Чем тяжелее хирургическая патология, тем выраженнее нарушения жизненно важных систем организма, риск инфекции и послеоперационных осложнений.
Требования к анестезиологическому пособию у беременных
Анестезиологическое пособие
в первом триместре
В первом триместре беременности хирургические вмешательства, а следовательно и анестезиологическое пособие при них, должны выполняться только по жизненным показаниям. От выполнения плановых операций лучше отказаться. Поэтому, кстати, всех женщин детородного возраста, которым планируется операция, анестезиолог должен спрашивать о возможной беременности. Во время осмотра беременной, которой всё же предстоит операция, необходимо разъяснить ей степень риска, хотя делать это надо в такой форме, которая не слишком повысит естественный предоперационный психоэмоциональный стресс женщины.
При наличии болевого синдрома до операции, он должен быть купирован быстро и эффективно. Любая гиперкатехоламинемия, в особенности в ранние сроки беременности, – серьёзная причина для самопроизвольного прерывания беременности.
Надёжных подтверждений о полном отсутствии тератогеного действия большинства наркотических анальгетиков пока не получено, хотя достаточно хорошо известно, что у морфина и промедола оно практически отсутствует. Эпидемиологические исследования, выполненные у наркоманов, указывают лишь, что большинство родившихся у них новорождённых, имеют малый вес. Несмотря на то, что фентанил довольно легко проходит через маточно-плацентарный барьер, дозы до 100 мкг не вызывают значительных изменений маточно-плацентарного кровотока и состояния плода.
Необходимо проводить превентивную инфузионную терапию до начала оперативного вмешательства. Вазодилатация, которая начинается уже с ранних сроков беременности, может привести к развитию относительной гиповолемии, дополнительному выбросу катехоламинов и спровоцировать прерывание беременности.
Начиная с самых ранних сроков беременности, все больные относятся в группу повышенного риска аспирационных осложнений. Необходимо за 30-60 мин до индукции назначать антациды и метоклопрамид (церукал, реглан). Назначения блокаторов Н2-гистаминовых рецепторов, в особенности в ранние сроки беременности, лучше избегать. Они легко проходят через плаценту и могут повышать у плода уровень сывороточных трансаминаз и нарушать окислительное фосфолирирование. Риск аспирации и регургитации должен быть сведён к минимуму за счёт соблюдения классической технологии (приём Селлика, быстрая индукция и т.д.). Если принято решение о проведении общей анестезии, предпочтительна интубация трахеи, т.к. это уменьшает риск аспирационных осложнений.
Выбор метода обезболивания определяется характером и продолжительностью предстоящего оперативного вмешательства. При сроке беременности до 6 недель часто возникает необходимость в проведении диагностической и хирургической лапараскопии. Лапараскопию лучше выполнять в условиях интубации трахеи и ИВЛ, т.к. это вмешательство часто требует перевода больной в положение Тренделенбурга. Все эти факторы в сочетании с пневмоперитонеумом могут привести к гипоксии матери и плода. Хирургические лапараскопии, которые выполняются под ультразвуковым контролем и не сопровождаются пневмоперитониумом, могут быть произведены под эпидуральной анестезией. Наиболее эффективна для этих целей блокада чувствительности зоны от Т4 до S4.
Если планируется проведение общей анестезии, то предпочтительнее использовать тиопентал, производные сукцинилхолина и тракриум. Закись азота следует избегать не только для поддержания общей анестезии, но и для создания пневмоперитонеума. Для поддержания общей анестезии могут быть использованы малые концентрации фторотана. В эти сроки противопоказан кетамин, из-за его способности оказывать окситоциноподобный эффект.
Первый триместр беременности часто сопровождается тошнотой и рвотой, что резко увеличивает опасность аспирационных осложнений при проведении общей анестезии с сохранением самостоятельного дыхания.
Анестезиологическое пособие
во втором триместре
Большинство хирургических операций, которые нет возможности отложить до окончания беремнности, производится именно в эти сроки – 14-28 недель, потому что в этом периоде уменьшается риск тератогенного действия многих средств, используемых для анестезии и в послеоперационном периоде. По сравнению с поздними сроками, значительно уменьшается риск самопроизвольных абортов и преждевременных родов, что связано с меньшей возбудимостью матки. Общие принципы анестезии те же, но в этот период особое значение приобретает поддержание адекватного сердечного выброса (инфузионная терапия как в предоперационном периоде, так и в операционной), адекватная оксигенация. Следует избегать гипервентиляции, поддерживая PЕТСО2 в пределах 32- 34 мм рт.ст. Не рекомендуется использовать калипсол.
Начиная со второго триместра, мать должна транспортироваться в операционную только в положении на боку. По возможности этого же принципа следует придерживаться и в послеоперационном периоде. При проведении регионарных методов анестезии, необходимо максимально уменьшить риск возникновения артериальной гипотензии.
Для того, чтобы уменьшиь влияние на плод лучше использовать препараты, имеющие долгую историю применения, безопасность которых вызывает минимум сомнений – тиопентал, морфин, промедол, мышечные релаксанты. По возможности надо исключить закись азота, а там, где это невозможно, использовать низкие концентрации. Несмотря на то, что закись азота считается одним из самых нетоксичных и широко распространённых средств для анестезии, она оказывает выраженное токсическое действие на активно растущие клетки. Хроническое применение закиси азота увеличивает частоту мертворождаемости, тормозит развитие плода и вызывает деформацию скелетных и мышечных тканей плода. Применение закиси азота вызывает дефицит метионина, что влечёт за собой снижение скорости синтеза ДНК со всеми, вытекающими отсюда последствиями, которые можно несколько уменьшить предварительным назначением фолиевой кислоты.
Когда имеется гиповолемия (кишечная непроходимость, травма и т.д.), барбитуратам следует предпочесть малые дозы калипсола (кетамина) – 0,5-0,75 мг/кг). Это, пожалуй, единственное исключение для индукции калипсолом у беременных в первом и во втором триместрах. В эти сроки калипсол вызывает повышение внутриматочного давления, примерно одинаковое по силе с эффектом эргометрина. Кроме того, он повышает уровень катехоламинов, а известно, что миометрий человека содержит как b, так и a-адренорецепторы. Количество и плотность адренергических рецепторов к концу беременности уменьшается. Этот феномен объясняет и высокую чувствительность матки к кетамину в ранние сроки, и служит объяснением, почему матка в третьем триместре беременности значительно меньше реагирует на введение этого препарата.
Ингаляционные галогенсодержащие анестетики предпочтительно использовать, когда хирургическое вмешательство требует расслабления матки.
В тех случаях, когда датчики не мешают хирургическому доступу, должен осуществляться постоянный мониторинг сердцебиения плода и активности матки. Это требование сохраняется и в послеоперационном периоде. Основная цель этого вида мониторинга – не пропустить необходимость токолитической терапии. Для плода крайне опасно применение таких методов как гипотермия и управляемая гипотония.
В первом и во втором триместре беременности предпочтительно выполнение регионарной анестезии. При этом отмечается минимальное медикаментозное воздействие на плод (в особенности при субдуральной анестезии), упрощается поддержание нормальной вентиляции и обеспечение проходимости дыхательных путей, значительно снижается риск для матери и плода. Тем не менее, общая анестезия при хирургических операциях применяется чаще и в некоторых клинических ситуациях оказывается более предпочтительной.
Анестезиологическое пособие
в третьем триместре
Плановым хирургическим операциям в этом периоде иногда может предшествовать операция кесарева сечения, за которой сразу же выполняется нужная хирургическая операция. Хирургические вмешательства, за исключением малых операций, в этот период крайне опасны развитием преждевременных родов, поэтому желательно, если это возможно, дождаться срока, когда лёгкие плода созрели. После извлечения ребёнка анестезиологическое пособие проводится в зависимости от характера и объёма последующего оперативного вмешательства.
Когда предполагается извлечение незрелого новорождённого, кесарево сечение лучше провести под одним из регионарных методов обезболивания и в последующем, если это будет необходимо, перейти к общей анестезии. Кроме безопасности, это имеет ещё большое психологическое значение. Замечено, что после того, как мать увидит своего ребенка, послеоперационный период протекает намного лучше.
Общие принципы индукции при этих вмешательствах те же, что и при операции кесарева сечения, выполняемой под общей анестезией. Обязательна катетеризация периферической или центральной вены. После смещения матки с магистральных сосудов и преоксигенации можно приступать к вводной анестезии, используя тиопентал, диприван или тиопентал с калипсолом (в разных шприцах). Калипсол не дол-жен использоваться в дозах, превышающих 1 мг/кг. Как уже было отмечено, применение доз, принятых в хирургической анестезиологии, может приводить к окситоционоподобному эффекту и сопровождаться трудностями при извлечении плода. Если общая анестезия проводится после кесарева сечения, выполненного под эпидуральной или субдуральной анестезией, необходимо остерегаться артериальной гипотензии и брадикардии.
Интубация должна быть произведена трубкой с надёжно раздувающейся манжетой после хорошей релаксации сукцинилхолином. Следует избегать назотрахеальной интубации, т.к. у беременных она часто сопровождается массивными носовыми кровотечениями. Если же всё таки в силу определённых обстоятельств она действительно требуется, ей должна предшествовать обработка носовых ходов и носоглотки сосудосуживающими препаратами.
Поддержание анестезии должно осуществляться закисью азота ( максимальная концентрация во вдыхаемой смеси не более 50%). В случае необходимости, особенно на этапе извлечения плода можно добавить фторотан (0,3-1%). Минутная вентиляция должна быть больше на 20-40%, чем у небеременной женщины, поддерживать РЕТСО2 надо в пределах 30-32 мм рт.ст. Следует иметь ввиду, что ингаляция 100% кислорода ухудшает состояние маточно-плацентарного кровотока не менее, чем гипоксия и ацидоз. Это становится особенно важным в тех случаях когда кесарево сечение выполняется раньше срока.
После извлечения плода проводится внутривенная инфузия окситоцина 5-10 ЕД (со скоростью 10-20 капель в минуту). Это служит профилактикой атонии матки. В случае, когда вслед за операцией кесарева сечения последует хирургическое вмешательство, инфузию окситоцина следует обязательно продолжить. Как операционный стресс из-за слишком поверхностной анестезии, так и слишком глубокая анестезия могут спровоцировать массивное маточное кровотечение. Поэтому разумной альтернативой фторотану может послужить калипсол, который, кроме своих основных качеств, будет поддерживать хороший тонус матки.
За исключением аорто-кавальной компрессии, большинство физиологических изменений беременности в этот период ещё сохранены и продолжают оказывать своё влияние на проведение анестезии и послеоперационной интенсивной терапии. Значительная часть этих родильниц имеет ту или иную степень гиповолемии, которая развивается вследствие кровопотери в родах и усиления диуреза. Позднее гиповолемии способствует и лактация. Повышение экскреции жидкости с мочой в течение первых трёх дней особенно характерно для больных с отёками или преэклампсией. В связи с этим тщательный контроль ОЦК с адекватной инфузионной терапией должны начинаться до операции и проводиться на протяжении всего оперативного вмешательства и превых дней послеоперационного периода с коррекцией режима инфузии соответственно данным функциональной оценки.
В послеоперационном периоде многие анестетики могут экскретироваться с молоком и оказывать отрицательное влияние на ребёнка, поэтому иногда бывает целесообразным на несколько дней первести ребёнка на искусственное вскармливание. К лекарствам, которые выводятся с молоком и могут оказывать отрицательное воздействие на ребёнка, относятся морфин, промедол, адреномиметики, атропин, метилдопа (допегит), фенобарбитал, бензодиазепины, амитриптилин, соли лития, непрямые антикоагулянты и многие другие. Некоторые антибиотики, которые получает мать, могут вызывать у новорождённого диарею.
Послеоперационное наблюдение, кроме мониторига общепринятых параметров, должно учитывать опасность маточного кровотечения, которое обычно бывает незначительным, но может в любой момент приобрести характер профузного. В раннем послеоперационном периоде необходимо также назначение окситоцина и эргометрина. Если характер хирургического вмешательства не позволяет рано активизировать больную, ей необходимо назначение средств, улучшающих реологию крови.
Трамадол — применение и показания
Трамадол – эффективное обезболивающее средство, которое относится к слабым наркотикам. Получить рецепт на него сложно, но онкологическим больным зачастую невозможно обойтись без этого препарата.
Онкология и болевой синдром
Медикаментозная терапия болевого синдрома в онкологии проводится в соответствии с некоторыми основополагающими принципами:
- ступенчатое назначение — от простого к сложному, от нестероидных противовоспалительных средств к слабым, а затем и сильным наркотическим анальгетикам, что позволяет уменьшить болевые ощущения у 90% больных;
- каждому пациенту требуется своя доза обезболивающего;
- строгое соблюдение режима приёма — в назначенное время, не дожидаясь появления симптомов;
- «через рот»: предпочтение отдается лекарственным формам для перорального (путем проглатывания) приема, а также другим неинъекционным формам.

Описание и фармакологические эффекты Трамадола
Трамадол – слабый опиоидный анальгетик наподобие морфина, только слабее. Это соединение является производным циклогексанола. Попадая в организм, он связывается с опиоидными рецептами и блокирует передачу болевых импульсов в спинной мозг. Кроме того, этот препарат обладает седативным (успокоительным) и противокашлевым эффектом. Таким образом, после введения Трамадола пациент не только перестает испытывать боль, но и успокаивается, может нормально поспать.
Показания к применению Трамадола
Трамадол назначают при различных состояниях, которые сопровождаются очень сильными болями, при неэффективности препаратов из группы НПВС:
- травмы;
- онкологические заболевания;
- инфаркт миокарда;
- послеоперационный период;
- невралгии.
Трамадол в онкологической практике
Трамадол по правилам «лестницы обезболивания», рекомендованной ВОЗ, назначают во второй очереди — после применения нестероидных препаратов (НПВС).
Опиаты при длительном применении вызывают привыкание. Но онкобольным не стоит бояться этого побочного эффекта – при условии применения строго по показаниям, адекватного дозирования и режима приема.
Фармакокинетика
В организм Трамадол поступает в недействующей форме и только в печени превращается в десять неактивных метаболитов и один активный, который снижает болевую интенсивность и нарушает передачу болевых импульсов в спинном мозге.
Из принятых таблеток и капель к «больному месту» доходит 68% лекарства, все 100% доставляются кровью при уколе. Распавшийся препарат выводится на 90% почками и на 10% через кишечник, поэтому при почечной недостаточности может задерживаться в крови и тканях на долгий срок.
После приема таблетки или капель обезболивающее действие проявится через четверть часа, максимум через полчаса, а продлится почти 6 часов, Трамадол-ретард действует до 12 часов. Лекарство высокоэффективно, но со временем организм активнее его разлагает, что требует повышения дозы, а затем и перехода на сильные наркотические анальгетики.
Как применять лекарство?
В отличие от большинства наркотических анальгетиков, Трамадол имеет несколько форм для приёма. Можно глотать капсулы и таблетки, выпускается также два вида растворов: в каплях для приёма внутрь и в ампулах инъекций.
Во всех случаях предпочтение отдается принимаемым через рот формам: инъекции болезненны и у ослабленных долгой болезнью пациентов сопряжены с возможностью развития абсцесса даже при соблюдении полнейшей стерильности — иммунитет работает вполсилы.
Капли Трамадола начинают действовать очень быстро, но их легко передозировать. Нужно накапать на кусочек сахара или в воду 20 капель — это доза на один приём. Вторые 20 капель принимаются при отсутствии обезболивания в течение часа после первой дозы.
Капсула и таблетка содержит полную разовую дозу. Их принимают вне зависимости от еды. При нестерпимом болевом синдроме разрешено проглотить сразу две.
Таблетка длительного действия — Трамадол-ретард содержит удвоенную, утроенную дозу, а самая крупная — сразу 4 разовых дозы, которые действуют до 12 часов, но в особо тяжелых ситуациях можно принимать и через 6 часов.
Ампулы содержат 1 или 2 миллилитра раствора, то есть 50 мг или 100 мг препарата. Инъекции под кожу, в мышцу или вену повторяются не ранее чем через 4 часа.
Противопоказания
Следует отказаться от применения трамадола:
- при аллергии на него;
- при алкогольном и наркотическом опьянении, передозировке психотропных лекарств;
- несовместим с антидепрессантами из группы ингибиторов МАО из-за возможности развития тяжелейшего серотонинового синдрома;
- при тяжелой почечной недостаточности, когда препарат надолго задерживается в крови в высокой концентрации и может случиться передозировка;
- при печеночной недостаточности нарушается образование активного метаболита.
90% онкологических пациентов испытывают болевой синдром разной интенсивности, но не обязательно, что он будет нестерпим. Нестерпимая мучительная боль обычно сопутствует метастатическому раку , опять же не у всех, а при тяжелых осложнениях
Особые указания
Во время беременности Трамадол назначают только короткими курсами. В противном случае у плода может возникнуть привыкание, а затем у новорожденного ребенка – синдром отмены. Во время кормления грудью также необходимо учитывать, что некоторое количество препарата попадает в грудное молоко.
При нарушении функции печени и почек применять препарат Трамадол нужно с осторожностью.
У детей младше 1 года препарат не применяют. В возрасте 1–14 лет используются дозировки от 1 до 2 мг/кг. При этом у детей до 14 лет нельзя использовать пролонгированные формы Трамадола.
С осторожностью нужно применять Трамадол при повышенной чувствительности к другим опиоидным анальгетикам, спутанном сознании, наркотической зависимости, судорогах.
Препарат несовместим с алкоголем, препаратами из группы ингибиторов МАО.
Трамадол снижает внимание и скорость реакции, поэтому во время курса лечения нельзя водить автомобиль и заниматься некоторыми видами деятельности.
Побочные эффекты
Трамадол в терапевтических дозах хорошо переносится, но может вызывать тошноту, которую обычно купируют обычными противорвотными — антиэметиками.
При длительном лечении, особенно лежачих пациентов, возможны запоры, с которыми борются клизмами и слабительными средствами.
Сонливость и оглушенность не всегда неблагоприятны для тяжелых пациентов, отчасти даже помогают, тем не менее, это побочный эффект.
Для препарата характерно возбуждение за счёт изменения метаболизма серотонина — «гормона радости».
Передозировка
Максимальная доза Трамадола на сутки не более 400 мг, то есть четырежды по 40 капель, или 8 капсул и обычных таблеток, 4 свечи или 4 укола по 2 мл лекарства.
Превышение дозы сопровождается изменением сознания — загруженность и даже кома, не исключаются судороги, угнетение дыхательной функции на фоне сильного сердцебиения и снижения артериального давления. Для купирования состояния используется налоксон, судороги снимают инъекцией диазепама. При серотониновом синдроме вводится ципрогептадин.
Аналоги Трамадола
Трамадол и Трамал один и тот же препарат разных производителей.
Комбинация Трамадола с парацетамолом из группы НПВС выпускается под названиями залдиар, рамлепса, трамацета и форсодол.
Только врач знает, что надо делать, чтобы Трамадол работал в полную силу и с малыми потерями для здоровья пациента. Но и самому пациенту важно владеть информацией о препарате, чтобы лучше понимать цели лечения, правильно следовать назначениям врача, вовремя заметить побочные эффекты. В клиниках «Евроонко» применяются только оригинальные препараты с доказанной эффективностью, и они всегда есть в наличии. Наши врачи назначают лечение в соответствии с современными международными рекомендациями.
Противопоказания при раке
Человека, у которого диагностировано онкологическое заболевание, всегда волнует, как теперь изменится его жизнь. Помимо предстоящего лечения, возникают некоторые ограничения, противопоказания.
Не стоит бояться, что теперь вся жизнь будет состоять из сплошных запретов. В целом во время лечения и после наступления ремиссии можно вести привычную жизнь, заниматься любимыми делами, принимать пищу, которая нравится. Но важно соблюдать некоторые рекомендации, потому что от этого может зависеть успех в борьбе с заболеванием.

Какие продукты питания противопоказаны при онкологических заболеваниях?
Принципы здорового питания едины для здоровых людей и онкологических больных. К продуктам, способствующим развитию рака и в целом ухудшающим состояние здоровья, относят красное (баранина, свинина, говядина) и обработанное (соленое, копченое, гриль, барбекю, бекон) мясо, колбасы и сосиски, фастфуд, продукты с добавленными сахарами, в первую очередь кондитерские изделия и сладкую газировку.
Это не означает, что одна плитка шоколада или один бургер сразу же ухудшат состояние онкологического больного. Речь о регулярном употреблении. Важно, какую часть рациона составляют те или иные продукты. Всё «вредное», конечно, надо ограничить. Но иногда можно себя побаловать.
Некоторые химиопрепараты вызывают тошноту, запоры, потерю аппетита, приводят к изменению чувства вкуса, поражению слизистых оболочек. В таких случаях нужна специальная диета. Соответствующие рекомендации вы найдете в нашей статье «Побочные эффекты химиотерапии».
Еще один возможный побочный эффект химиопрепаратов — лейкопения, снижение уровня лейкоцитов в крови. Из-за этого ослабляется иммунная защита и возрастает риск развития инфекций, в том числе пищевых. Для пациента с лейкопенией запрещены следующие продукты:
- Недоваренное мясо. Стоит приобрести специальный пищевой термометр, чтобы проверять готовность продуктов.
- Сыровяленые и сырокопченые колбасы, мясо.
- Непастеризованное молоко и любые приготовленные из него продукты (сыры, йогурты).
- Суши из сырой рыбы.
- Немытые свежие овощи и фрукты.
- Яйца, вареные всмятку, продукты, приготовленные из сырых яиц (например, домашний майонез).
Рекомендуемые продукты питания при раке
Организм онкологического больного борется с опасным заболеванием, испытывает дополнительную нагрузку из-за лечения. Чтобы вовремя восстанавливать ресурсы, ему нужно достаточное количество белков и других нутриентов, калорий. При этом пища должна быть здоровой.
К продуктам с наиболее высоким содержанием белка и калорий относятся: фасоль, курятина, мясо, йогурты, рыба, яйца. Они особенно важны для онкологических пациентов, которые сильно потеряли в весе, страдают анорексией.
Некоторые больные, напротив, страдают избыточным весом, ожирением. Им рекомендуется есть больше овощей и фруктов, выбирать нежирное мясо, максимально ограничить продукты с высоким содержанием жиров (масло, майонез, десерты, жареное), соль.
Для каждого пациента в онкологии диету подбирают индивидуально. Важно учитывать не только потребности организма, но и личные предпочтения человека — пища должна быть вкусной. В «Евроонко» есть собственный ресторан, в нем работают профессиональные повара.
Сколько воды можно пить онкологическому больному?
У многих онкобольных повышен риск обезвоживания из-за рвоты, диареи, лихорадки, некоторых лекарственных препаратов, которые используются при лечении рака. Для профилактики этого состояния рекомендуется ежедневно выпивать 2¬—2,5 литра воды (проконсультируйтесь с врачом — потребности в жидкости индивидуальны и зависят от ряда факторов).
Лучше пить обычную воду. Для придания вкуса в нее можно положить дольку лимона. Можно пить травяные чаи. Чая и кофе следует избегать: в них содержится кофеин, который действует как мочегонное. В газировках и магазинных соках содержатся добавленные сахара — они вредны для здоровья.
При некоторых состояниях в онкологии потребление жидкости, напротив, рекомендуется ограничить. Такие пациенты получают соответствующие рекомендации от лечащего врача.
Витамины и рак
Витамины важны для организма человека, но их не стоит переоценивать. Тут не работает правило «больше — лучше». Витамины не лечат от рака, некоторые из них, напротив, способствуют прогрессированию опухоли и ухудшают течение заболевания. Вы можете узнать об этом подробнее из нашей статьи «Витамины и рак».
Курение
О том, что курение вредит здоровью и приводит к онкологическим заболеваниям, наверное, знают все еще со школьной скамьи. Но курильщиков это не останавливает: среди тех, у кого уже диагностирован рак, более половины не расстаются с вредной привычкой. Обычно это аргументируют тем, что всё самое страшное уже произошло, и бросать курить нет смысла.
На самом деле, смысл есть. Позаботиться о своем здоровье никогда не поздно. Например, одно исследование показало, что больные раком легкого, которые бросили курить сразу после того, как им был установлен диагноз, или незадолго до этого, в среднем живут дольше. После отказа от сигарет противоопухолевые препараты начинают работать эффективнее, снижается риск побочных эффектов, рецидива, сокращается восстановительный период после лечения, в целом улучшается самочувствие и появляется больше энергии. Мы подробно рассказывали об этом в статье «Если уже рак: курить или не курить?».
Посещение бань и саун
В прошлом веке в онкологии существовал строгий запрет на посещение бань и саун для больных и людей, которые находятся в ремиссии. Считалось, что высокая температура провоцирует развитие рака и способствует распространению злокачественных клеток в организме. В настоящее время известно, что всё не так однозначно. Температура выше 40 градусов повышает чувствительность опухолей к препаратам и помогает их уничтожать. Этот принцип даже используют в современных клиниках онкологии — например, во время гипертермической интраперитонеальной химиотерапии (HIPEC).
Конечно же, тут нет никакого призыва лечить рак с помощью бани, как предлагают некоторые народные целители. Онкологические больные должны лечиться в специализированных клиниках онкологии, в соответствии с актуальными протоколами. А после завершения лечения никто не запрещает посещать бани, сауны и спа.
Некоторые люди боятся, что высокие температуры в бане и сауне могут вызвать рак кожи. Этому нет никаких доказательств. Для кожи опасны только солярии, в которых есть ультрафиолетовые лучи. Высокие температуры повышают риск развития злокачественных опухолей кожи, только если они вызывают сильные ожоги.
Солнечный загар
Ультрафиолетовое излучение повреждает ДНК и может привести к злокачественному перерождению клеток. Это один из самых значимых факторов риска развития рака кожи и меланомы. Чрезмерного воздействия ультрафиолетовых лучей нужно избегать даже здоровым людям, а для онкологических больных они особенно опасны, потому что многие химиопрепараты и лучевая терапия повышают чувствительность кожи.
Во время лечения важно соблюдать эти рекомендации:
- Старайтесь не бывать на улице в пик солнечной активности (между 10.00 и 16.00).
- Максимально закрывайте тело одеждой. Но помните, что перегревание и дегидратация опасны для онкологических больных. Выбирайте «дышащие» ткани: льняные, бамбуковые, хлопчатобумажные.
- Надевайте шляпу с широкими полями. Это особенно важно, если в результате химиотерапии выпали волосы.
- Старайтесь находиться в тени.
- Не сидите подолгу возле водоемов. Вода отражает солнечные лучи.
- Когда собираетесь на улицу в жаркую погоду, возьмите бутылку с водой.
- Используйте солнцезащитный крем.
Читайте подробнее о влиянии ультрафиолетового излучения на кожу в нашей статье «Загар — прямая причина рака кожи».
Употребление алкоголя при онкологических заболеваниях
Алкоголь — один из факторов риска развития многих онкологических заболеваний. Но строгого запрета на его употребление для больных в современной онкологии нет.
Важно помнить о двух моментах:
- Риски зависят от объема и регулярности употребления алкогольных напитков. Существуют максимальные безопасные дозы: для мужчин 28 граммов этилового спирта в день (700 мл пива, 300 мл вина или 90 мл водки), для женщин вдвое меньше. Конечно же, это не повод каждый день выпивать всю «норму», особенно если у человека онкологическое заболевание. Но от одного бокала вина не случится ничего страшного.
- Многие химиопрепараты выводятся из организма через печень. Она же утилизирует алкоголь. Таким образом, при употреблении спиртного орган испытывает двойную нагрузку. Некоторые противоопухолевые препараты поражают слизистые оболочки. Поэтому, если человек, страдающий раком, хочет принять алкоголь, предварительно нужно посоветоваться с лечащим врачом.
Читайте подробности в статье «Алкоголь при онкологических заболеваниях» на канале «Евроонко» в Яндекс Дзен.
Можно ли делать онкологическим больным массаж?
Онкологическое заболевание не является абсолютным противопоказанием к лечебному массажу. Он не способствует распространению раковых клеток в организме, этому нет никаких научных доказательств. В целом онкологические больные могут посещать массажистов, существуют лишь некоторые небольшие ограничения:
- Предварительно нужно проконсультироваться с лечащим врачом.
- При онкологических заболеваниях противопоказан глубокий массаж.
- Не стоит посещать сомнительные массажные салоны: пользуйтесь услугами сертифицированных массажистов.
- При проведении массажа нужно учитывать общее ослабленное состояние организма пациента, влияние химиотерапии и лучевой терапии, а также все осложнения и сопутствующие патологии.
- Массаж нельзя делать на частях тела, на которых проводится лучевая терапия, если на коже имеются раны и другие повреждения.
- На конечностях с лимфедемой (отеком в результате нарушения оттока лимфы после удаления лимфатических узлов) нельзя делать классический массаж, но можно специальный лимфодренажный для уменьшения отека.
Почему нельзя заниматься самолечением при раке?
Читайте также:
- Оболочки мозга. Оболочки головного мозга. Твердая оболочка головного мозга. Твердая оболочка мозга. Артерии твердой оболочки.
- Зеленый чай
- Лимфатическая мальформация головы и шеи - лучевая диагностика
- Рентгенограмма, КТ при фиброзной дисплазии челюсти
- Кумулятивный показатель токсичности. Рассчет кумулятивности токсинов
