Признаки послеоперационных изменений тазобедренного сустава на артрограмме
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Признаки послеоперационных изменений тазобедренного сустава на артрограмме
Визуализация:
• Резекция костного выступа (при кулачковом типе деформации): норма:
о Вогнутость перехода головки бедренной кости в шейку с переднелатеральной стороны
о Резкий изгиб контура может имитировать наличие остеофита
• Резидуальная деформация бедренной кости:
о Неполная или проведенная не в том месте резекция костного выступа (при кулачковом типе деформации)
• Хирургическое вмешательство на суставной губе: норма:
о Суставная губа имеет неровный контур, скошенный вид или отсутствует вовсе
о Грануляционная ткань в суставной губе может характеризоваться гиперинтенсивным сигналом на Т2 ВИ
о Введенный в полость сустава контрастный препарат в суставную губу не поступает
(Слева) МР-артрография в режиме Т1ВИ FS, косоаксиальный срез, пациент с жалобами на рецидив боли после артроскопической коррекции разрыва суставной губы и резекции костного выступа: определяется, что восстановленный участок суставной губы имеет выражено неравномерный контур, однако является интактным, о чем свидетельствует отсутствие затека контраста в суставную губу. Для выявления рецидивирующего разрыва суставной губы лучше выполнить МР-артрографию в режиме Т1ВИ.
(Справа) МР-артрография в режиме Т1ВИ FS, косоаксиальный срез, этот же пациент: выявляется отслоение суставной губы ниже восстановленного участка. Область, подвергшаяся остеохондропластике, ничем не примечательна. (Слева) МР-артрография в режиме Т2ВИ FS, коронарный срез, этот же пациент: суставная капсула растянута, восстановленный участок суставной губы имеет неровный контур и содержит зону, интенсивность сигнала которой соответствует интенсивности сигнала от жидкости. Для дифференциации грануляционной ткани и контрастного препарата в разрыве суставной губы, необходим режим Т1.
(Справа) МР-артрография в режиме PD FS, сагиттальный срез, этот же пациент: отмечается неровный контур восстановленного участка суставной губы, а также локальное истончение суставного хряща. Область, подвергшаяся остеохондропластике, ничем не примечательна.
• Хирургическое восстановление суставной губы: рецидивирующий разрыв или отслоение:
о Затек контрастного препарата в суставную губу или между губой и вертлужной впадиной
• Повреждение хряща, ранний остеоартроз:
о После хирургического вмешательства остеоартроз может быстро прогрессировать
• Дефекты суставной капсулы:
о Распространение контрастного препарата через широкое отверстие в подвздошно-поясничную сумку, межмышечное пространство
• Спайки:
о В переднем отделе сустава на фоне жидкости выглядят как ги-лоинтенсивные полосы
• Стрессовый перелом:
о Гипоинтенсивная зубчатая линия в шейке бедренной кости, окруженная зоной отека костного мозга
• Гетеротопические оссификаты в области хирургического вмешательства:
о Могут характеризоваться достаточно большим размером и ограничивать объем движения
• Прочее:
о Аваскулярный некроз:
- Может возникать после артроскопии; зона некроза отделена извитой линией, гипоинтенсивной на Т1ВИ и гиперинтенсивной на Т2ВИ
о Круглая связка рубцуется, может быть резецирована о Жировая атрофия поясничной мышцы вследствие ее релиза
МРТ-артрограмма при хрящевых и костно-хрящевых повреждениях тазобедренного сустава
а) Определения:
• Отслоение: частичное отделение суставного хряща с образованием нестабильного лоскута
• Разрыв вертлужной губы и повреждение суставного хряща
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Затек контрастного препарата в область хрящевого дефекта
• Локализация:
о У взрослых лиц вертлужная впадина повреждается чаще, чем головка бедренной кости:
- Часто возле суставной губы (на ее границе с хрящом)
о Костно-хрящевые повреждения головки бедренной кости часто наблюдаются при заднем вывихе
• Морфологические особенности:
о Наиболее важным параметром для лечащего врача является стабильность хряща:
- Стабильный фрагмент: отсутствие затека контрастного препарата под хрящ
- Нестабильный фрагмент: затек контрастного препарата под хрящ
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о МР-/КТ-артрография
• Советы по выбору протокола:
о Наибольшую разницу в интенсивности сигнала между контрастным препаратом и хрящом можно получить при исследовании в режимах Т1 ВИ и протонной плотности с подавлением сигнала от жировой ткани в обоих случаях
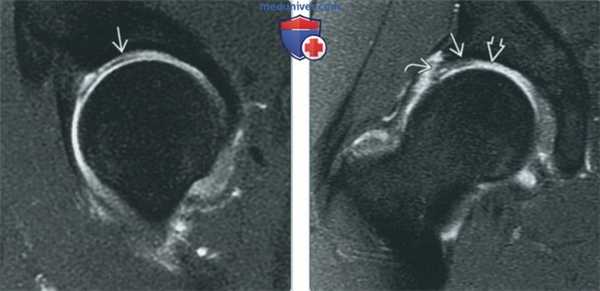
(Слева) МР-артрография в режиме PD FS, сагиттальный срез: визуализируется симптом печенья «Орео» - гиперинтенсивная жидкость между хрящом и субхондральной пластинкой кости, что соответствует отслоению хряща. Для постановки диагноза данные изменения должны выявляться как минимум на двух срезах в одной плоскости или на одном срезе, но в двух плоскостях.
(Справа) МР-артрография в режиме Т1ВИ FS, коронарный срез, этот же пациент: подтверждается отслоение суставного хряща, при этом медиальнее отмечается его глубокий дефект. Также выявляется разрыв суставной губы.
3. МРТ хрящевых и костно-хрящевых повреждений тазобедренного сустава:
• Поверхностные и глубокие хрящевые дефекты, отслоение
• Для постановки диагноза хрящевой дефект должен определяться как минимум на двух срезах в одной плоскости или на одном срезе, но в двух плоскостях
• Иногда повреждение суставного хряща вертлужной впадины на сагиттальных срезах выявить проще, чем на коронарных:
о На коронарных срезах дефекты вертлужной впадины могут маскироваться за счет небольшого радиуса ее изгиба в передне-заднем направлении (эффект усреднения частичного объема)
• В острой фазе хрящевые дефекты чаще характеризуются резким неровным контуром
• Со временем контур хрящевых дефектов сглаживается
• Отслоение:
о Частичное отделение хряща от подлежащей кости и прилежащей хрящевой ткани
о Образование нестабильного лоскута, который может увеличиваться или полностью отделяться
о Симптом печенья «Орео»: затек гиперинтенсивного контрастного препарата между хрящом и субхондральной пластинкой кости
• Часто при повреждениях суставного хряща вертлужной впадины подлежащая кость повреждается либо незначительно, либо не повреждается вовсе
• При вывихе бедра может возникать импрессионный костно-хрящевой перелом головки бедренной кости
• При МР-артрографии выявить истончение хряща в области перехода головки бедренной кости в шейку, обусловленное бедренно-вертлужным импинджментом, достаточно трудно, поскольку хрящ в этой области имеет небольшую толщину:
о При хроническом повреждении суставного хряща в области перехода головки бедренной кости в шейку могут возникать фиброзно-кистозные изменения
в) Дифференциальная диагностика:
1. Разрыв суставной губы:
• Затек контрастного препарата в суставную губу или между ней и гиалиновым хрящом
2. Остеоартроз:
• Истончение хряща вдоль линий нагрузки
• Истончение хряща носит более диффузный характер
• Чаще всего повреждаются крыша вертлужной впадины и ее задний край
• Могут выявляться остеофиты, зоны субхондрального склероза и отека
3. Неинфекционный артрит:
• Диффузное истончение хряща
• Могут выявляться эрозивные изменения
4. Хондролиз:
• Диффузное истончение хряща головки бедренной кости, вертлужной впадины
• Быстрое прогрессирование
• Вероятно, патологический процесс обусловлен травмой или воздействием токсинов
• Может приводить к анкилозу сустава
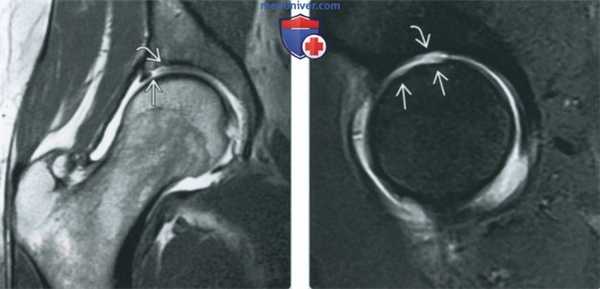
(Слева) МР-артрография в режиме Т1ВИ, коронарный срез: визуализируется затек контрастного препарата между отслоенным участком суставного хряща и субхондральной пластинкой кости. Целостность хрящевого лоскута нарушена с латеральной, но не с медиальной стороны.
(Справа) МР-артрография в режиме Т1ВИ FS, сагиттальный срез: отмечается истончение суставного хряща в верхнем отделе головки бедренной костив и прилежащем отделе вертлужной впадины. Причиной истончения хряща стала травма, полученная при игре в футбол.
г) Патология. Общая характеристика:
• Этиология:
о БВИ
о Вывих бедра
о Травматическая осевая нагрузка
• Сопутствующие патологические изменения:
о Разрыв суставной губы: локализуется возле поврежденного хряща
д) Клинические особенности:
1. Проявления:
• Типичные признаки:
о Во многих случаях протекает бессимптомно
о Может проявляться болью в бедре, ощущением заклинивания при определенных движениях
2. Течение и прогноз:
• Более высокая вероятность развития остеоартроза
3. Лечение:
• Удаление поврежденных фрагментов, высверливающая хондропластика, аллотрансплантация
е) Список использованной литературы:
1. Tresch F et al: Hip MRI: prevalence of articular cartilage defects and labral tears in asymptomatic volunteers. A comparison with a matched population of patients with femoroacetabular impingement. J Magn Reson Imaging. 46(2):440-451, 2017
2. Naraghi A et al: MRI of labral and chondral lesions of the hip. AJR Am J Roentgenol. 205(3):479-90, 2015
Боли и осложнения после эндопротезирования тазобедренного сустава
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.

Боль бывает разная, есть «хорошая» — после умеренных физических нагрузок. А есть «плохая», говорящая о проблемах которые нужно срочно диагностировать.
Статистика осложнений в процентах
Операция по установке протеза ТБС является единственным методом, который «ставит» пациента на ноги, избавляет от изнурительных болей и ограниченной трудоспособности, позволяет вернуться к здоровой физической активности. Неприятные патологические ситуации, связанные с имплантацией, возникают нечасто, о чем должен быть проинформирован пациент. Согласно проводимым рандомизированным контролируемым исследованиям, получены следующие данные:
- развивается примерно в 1,9 % случаев; – в 1,37 %;
- тромбоэмболия – в 0,3 %; возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.

Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
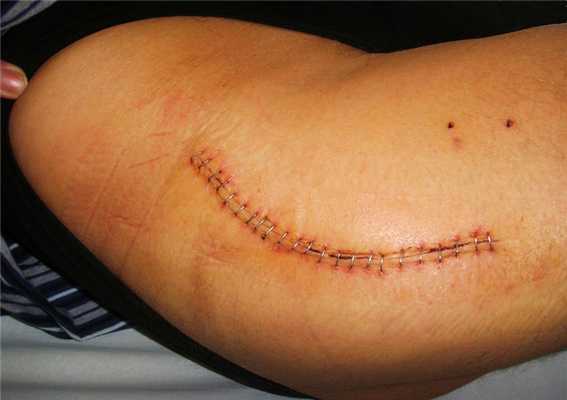
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
- преклонный возраст человека;
- тяжелое сопутствующее заболевание, например, сахарный диабет, артрит ревматоидной этиологии, псориаз, красная волчанка;
- любое предшествующее оперативное вмешательство на «родном» суставе, направленное на лечениедисплазий, переломов бедренной кости, коксартрозных деформаций (остеосинтез, остеотомия и пр.);
- реэндопротезирование, то есть повторная замена ТБС;
- локальные воспаления и гнойные очаги в анамнезе пациента.
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Вывихи и подвывихи эндопротеза
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
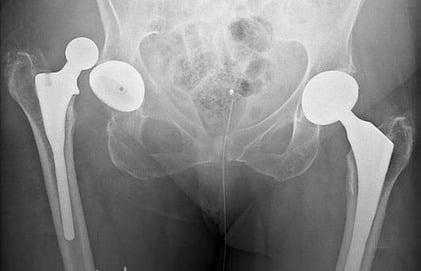
Дислокация бедренного компонента на рентгене.
Парапротезная инфекция
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.

Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
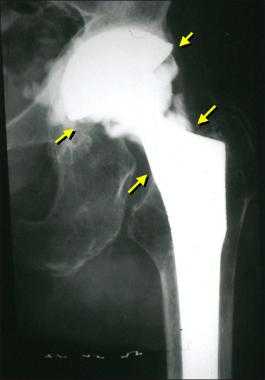
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
Тромбоэмболия (ТЭЛА)
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.

С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Перипротезный перелом
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
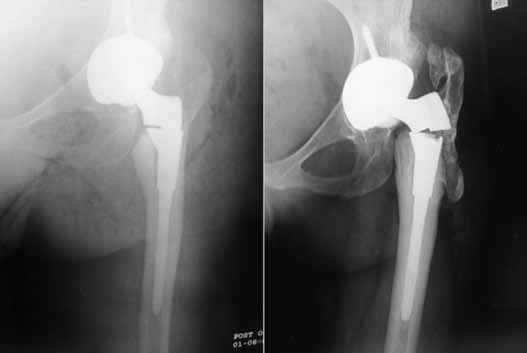
Разрушение импланта происходит очень редко.
Невропатия седалищного нерва
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
- Приступообразные боли, мышечные спазмы в ТБС, усиливающиеся при движениях;
- при статическом положении выраженность боли не такая интенсивная;
- вынужденное специфичное положение всей нижней конечности;
- со временем происходит укорочение ноги, появляется хромота.
Локальный инфекционный процесс
- Сильная боль, припухлость, покраснение и гипертермия мягких тканей над суставом, выделение экссудата из раны;
- повышение общей температуры тела, невозможность наступить на ногу из-за ощущения боли, нарушение двигательных функций;
- гнойное отделяемое из раны, вплоть до формирования свища, наблюдается в запущенных формах.
Тромбоз и ТЭЛА (тромбоэмболия)
- Венозный застой в больной конечности способен протекать бессимптомно, что может иметь непредсказуемый отрыв кровяного сгустка;
- при тромбозе в различной выраженности прослеживаются отек конечности, чувство распирания и тяжести, тянущие боли в ноге (усиливаются при нагрузке или изменении положения);
- ТЭЛА сопровождается отдышкой, общей слабостью, потерей сознания, а в критической фазе – посинением кожных покровов тела, удушьем, вплоть до смертельного исхода.
Перипротезный перелом кости
- Острый болевой приступ, быстро нарастающий местный отек, покраснение кожных покровов;
- хруст при ходьбе или прощупывании проблемного участка;
- сильные боли при движении с осевой нагрузкой, болезненность мягких структур при пальпации;
- деформация ноги и сглаженность анатомических ориентиров ТБС;
- невозможность активных движений.
Невропатия малого берцового нерва
- онемение конечности в районе бедра или стопы;
- слабость голеностопного отдела (синдром свисающей стопы);
- угнетение двигательной активности стопы и пальцев прооперированной ноги;
- характер, интенсивность и дислокация болей могут быть непостоянными.
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
МРТ-артрограмма при повреждении капсулярных связок тазобедренного сустава
а) Визуализация:
1. Общая характеристика:
• Оптимальный диагностический критерий:
о Распространение контрастного препарата за пределы суставной капсулы
о Локальное выпячивание суставной капсулы в области ее частичного разрыва
о Ретракция и утолщение краев связки в области разрыва
• Локализация:
о Повреждение подвздошно-бедренной связки:
- Передний вывих приводит к отрыву места прикрепления связки к латеральному краю подвздошной кости или разрыву средней трети связки
- Нарушение целостности средней трети связки вследствие капсулотомии
о Повреждение седалищно-бедренной связки:
- Обычно происходит в средней трети вследствие заднего вывиха
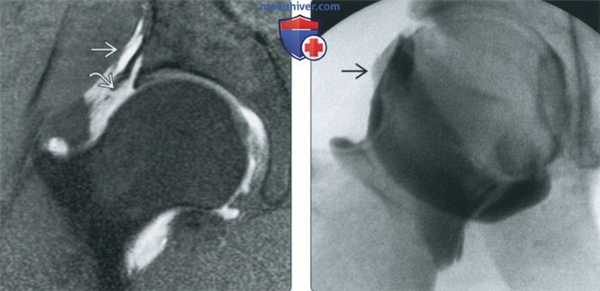
(Слева) МР-артрография в режиме Т1ВИ FS, коронарный срез: визуализируется неоднородное скопление контрастного препарата, распространяющееся через разорванную подвздошно-бедренную связку за пределы суставной капсулы.
(Справа) Артрография, передне-задняя проекция: определяется небольшой затек контрастного препарата через подвздошно-бедренную связку, обусловленный тем, что после артроскопической операции дефект суставной капсулы не был закрыт. Пациент ощущал нестабильность сустава.
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о МР-артрография
• Рекомендации по выбору протокола:
о Рутинная МР-артрография
о Чтобы не принять волнистый контур связки за ее разрыв, следует изучать изображения во всех трех плоскостях
о Для выявления сопутствующих повреждений костной ткани следует добавлять последовательности, чувствительные к жидкости
б) Дифференциальная диагностика повреждения капсулярных связок тазобедренного сустава:
1. Перилабральная борозда:
• Нормальный синовиальный заворот между суставной губой и подвздошно-бедренной связкой
2. Неправильный выбор места введения контрастного препарата при артрографии:
• Контрастный препарат в толще подвздошно-бедренной связки:
о Связка является достаточно толстой, поэтому контрастный препарат может частично попасть внутрь сустава, а частично -между волокнами связки
о Признаки неправильного введения:
- Повышенное сопротивление введению препарата
- Распространение контраста линейно между волокнами связки
- Некоторое количество контрастного препарата может выявляться в полости сустава
о Чтобы избежать этого, иглу следует вводить в том месте, где кость изгибается кзади:
- Благодаря этому срез иглы проникнет глубже в полость сустава
• Внесуставное введение контрастного препарата:
о Контрастный препарат очерчивает наружный край интактной связки
3. Послеоперационный дефект суставной капсулы:
• При хирургических вмешательствах на тазобедренном суставе суставная капсула вскрывается спереди:
о При капсулотомии разрез имеет форму буквы «Т» или проходит параллельно суставной губе
• Некоторые хирурги закрывают дефект суставной капсулы швами
• При этом дефект может сохраняться, если его изначально закрыли не полностью или попытка сшивания закончилась неудачей
• Наличие дефектов суставной капсулы повышает риск развития нестабильности сустава, может привести к возникновению вывиха
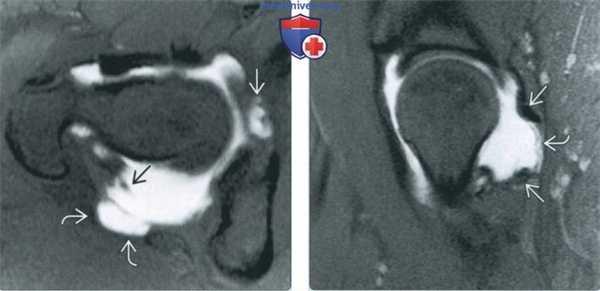
(Слева) МР-артрография в режиме Т1ВИ FS, аксиальный срез: визуализируется отграниченное скопление контрастного препарата Si за пределами заднего отдела суставной капсулы, обусловленное разрывом седалищно-бедренной связки вследствие травматическою заднего вывиха бедра. Видны разорванные волокна седалищно-бедренной связки. В вертлужной ямке выявляются свободные хрящевые тела.
(Справа) МР-артрография в режиме PD FS, сагиттальный срез, этот же пациент: отмечаются нарушение целостности седалищно-бедренной связки и распространение контрастного препарата кзади.
в) Патология. Общая характеристика:
• Этиология:
о Повреждение подвздошно-бедренной связки:
- Может возникнуть при переднем вывихе или подвывихе бедра
- Виды спорта, где требуется активная наружная ротация бедра: танцы, гимнастика, фигурное катание, гольф, бейсбол, футбол
- Генерализованная слабость связочного аппарата
о Повреждение седалищно-бедренной связки
- Как правило, является результатом заднего вывиха бедра
• Сопутствующие патологические изменения:
о Повреждение подвздошно-бедренной связки:
- Травмы прочих связок
- Перелом задней губы вертлужной впадины
- Перелом головки бедренной кости
- Повреждение суставной губы и суставного хряща
о Повреждение седалищно-бедренной связки:
- Травмы прочих связок
- Перелом задней губы вертлужной впадины
- Перелом головки бедренной кости
- Повреждение суставной губы и суставного хряща
г) Клинические особенности:
1. Проявления:
• Типичные признаки:
о Повреждение подвздошно-бедренной связки:
- Боли при наружной ротации
- Передняя нестабильность
о Повреждение седалищно-бедренной связки:
- Выявляется в острой фазе вывиха бедра
- Затем может проявляться ощущением «проваливания»
2. Течение и прогноз:
• Может приводить к развитию хронической нестабильности сустава, формированию болевого синдрома
• Ранее нестабильность тазобедренного сустава считалась редкостью, однако в настоящее время она все чаще выявляется клинически
• Разрыв суставной губы может усугублять нестабильность сустава
3. Лечение:
• При разрывах подвздошно-бедренной и седалищно-бедренной связок обычно назначается консервативное лечение
• При этом ятрогенные дефекты подвздошно-бедренной связки часто закрываются хирургическим путем
д) Список использованной литературы:
1. Crim J: Imaging evaluation of the hip after arthroscopic surgery for femoroace-tabular impingement. Skeletal Radiol. ePub, 2017
2. Dumont GD: Hip instability: Current concepts and treatment options. Clin Sports Med. 35(3):435-447, 2016
3. Wylie JD et al: Arthroscopic capsular repair for symptomatic hip instability after previous hip arthroscopic surgery. Am J Sports Med. 44(1):39-45, 2016
4. Smith MV et al: Effect of acetabular labrum tears on hip stability and labral strain in a joint compression model. Am J Sports Med. 39 Suppl:103S-10S, 2011
5. Moorman CT 3rd et al: Traumatic posterior hip subluxation in American football. J Bone Joint Surg Am. 85-A(7):1190-6, 2003
6. Laorr A et al: Traumatic hip dislocation: early MRI findings. Skeletal Radiol. 24(4):239-45, 1995
Признаки расшатывания эндопротеза тазобедренного сустава: как определить?
На сегодняшний день эндопротезирование крупных и мелких суставов является одним из самых популярных видов хирургического вмешательства в области травматологии и ортопедии. В западных клиниках объем таких операций составляет в совокупности более 1 миллиона в год. Отечественные клиники эндопротезирования пока в несколько раз отстают, предоставляя услуги по протезированию только 40-50 тысячам больных, хотя потребность в имплантатах гораздо выше.
Методика доказала на практике свою эффективность, однако, даже самые совершенные технологии могут в долгой перспективе привести к возникновению осложнений. Нестабильность частей эндопротеза – самая часто встречающаяся патология, которая может вызвать нежелательные последствия и привести к необходимости повторной операции.
Симптомы нестабильности протеза тазобедренного сустава
Еще в период консультации у лечащего врача пациенту должны объяснить возможные побочные эффекты и осложнения после операции. Непосредственно сам хирург должен предвидеть такие негативные последствия на основании диагностических данных в период обследования больного. Неправильный подбор индивидуального протеза может привести к тому, что он выйдет из строя уже по истечении пяти лет после установки. Повторной операции эндопротезирования можно избежать, если соблюдать все меры предосторожности и не выполнять тех действий, которые могут повредить устойчивости имплантата.
Можно выделить следующие признаки нестабильности эндопротеза тазобедренного сустава:
- Возникновение перманентной ноющей боли в суставе как во время ходьбы, так и в состоянии покоя. Зачастую болевые ощущения усиливаются ближе к ночи (во время сна).
- Потеря опоры для искусственного сустава.
- Общая слабость в нижних конечностях, быстрая утомляемость при ходьбе.
Большинство пациентов заблуждаются, полагая, что перечисленные выше симптомы являются результатом последствий операции, которые пройдут сами по себе в течение короткого времени. на самом деле, все гораздо сложнее. Желательно как можно скорее обратиться к специалисту и пройти диагностические процедуры, которые покажут, требуется ли повторное хирургическое вмешательство.
Все дело в том, что установленный имплантат влияет на движения тазобедренного сустава, как при тотальном эндопротезировании, таки при замене лишь части поврежденного сустава. В результате процесс восстановления костной ткани может замедлиться. Расшатывание ножки протеза в большинстве случаев приводит к развитию местного остеопороза. Таким образом, ограничивается подвижность самого эндопротеза.
К сожалению, современные научные и лабораторные исследования не смогли определить материал для протезов, которые бы не наносил абсолютно никакого вреда здоровью человека. В результате трения компонентов имплантата друг о друга мельчайшие частицы оседают в окружающих тканях, вызывая инфекционные процессы и отмирание тканей. Также может нарушится локальное кровообращение. Поэтому при появлении первых признаков расшатывания эндопротеза тазобедренного сустава следует немедленно обратиться за помощью к лечащему врачу.
Последствия нестабильности
Смещение протеза
В результате данного явления вживленный имплантат не только теряет фиксацию и расшатывается, но и приводит к постепенному или резкому изменению длины ног. В таком случае требуется немедленная консультация у врача и повторная операция на конечности. К основным причинам можно отнести следующие:
- неправильная установка имплантата;
- недостаточный контакт между поверхностями сустава и протеза;
- сильные нагрузки на имплантат;
- непрочное соединение компонентов изделия.
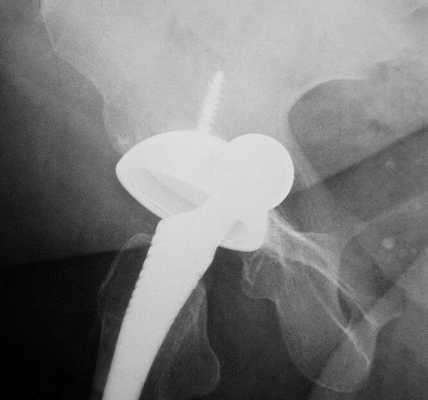
Остеолиз
К образованию данного процесса может привести частичное или полное разрушение кости, которое наступает в результате взаимодействия компонентов протеза с живой тканью.
Перелом эндопротеза
Диагностика переломов протеза, которые периодически случаются, дает основания предположить следующие причины таких последствий. К ним относится:
- неправильный подбор индивидуального имплантата;
- чрезмерная или преждевременная высокая физическая активность пациента; пациента.
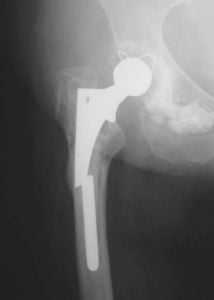
Чтобы предотвратить наступление таких последствий, требуется неукоснительно соблюдать рекомендации, данные врачом, и не заниматься чрезмерно двигательной деятельностью.
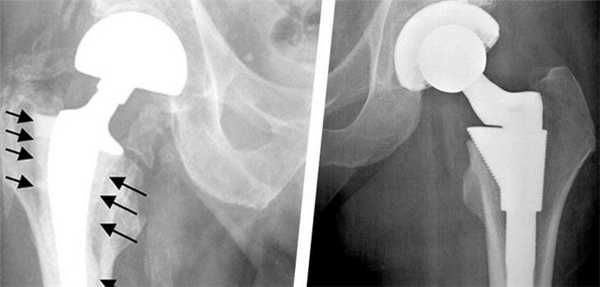
К особым случаям относится расшатывание и повреждение отдельных компонентов протеза. В достаточно короткий срок может разрушится структура полиэтиленового вкладыша или бедренной ножки. Вывих или перелом эндопротеза также случается достаточно часто. Поэтому в обязательном порядке следует соблюдать рекомендации специалистов, а также осуществлять диагностические и профилактические мероприятия. Это гарантировано поможет предотвратить появление негативных последствий операции.
Формирование сгустков крови
Такие сгустки образуются в сосудах нижних конечностей. Данное осложнение не требует повторного хирургического вмешательства. Достаточно пройти терапевтический курс, назначенный врачом. Он может включать в себя различные физические упражнения для ног либо прием медикаментозных препаратов.
Воспаления
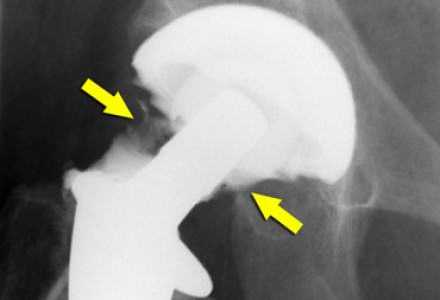
Для предотвращения развития инфекционных процессов специалисты рекомендуют в первые два года после установки протеза принимать антибиотики. Назначение лекарств в каждом случае рассматривается индивидуально, исходя из общего состояния организма пациента.
Диагностика нестабильности протеза
При наступлении первых симптомов нестабильности эндопротеза тазобедренного сустава либо до появления таковых не будет лишним пройти курс диагностических мероприятий. Врач назначит следующие виды обследования:
- рентгенологическое исследование тазобедренного сустава;
- проведение анализа состояния костной ткани и ее плотности с помощью метода денситометрии;
- анализ процессов метаболизма в костной ткани.
В некоторых случаях назначение перечисленных выше мероприятий происходит сразу же после хирургического вмешательства. Особую опасность представляет изначальное наличие у пациента остеопороза, так как именно данная особенность костной ткани может спровоцировать нестабильность протеза после установки.
Методы лечения нестабильности суставного имплантата
Избежать тяжелых последствий поможет своевременная диагностика и лечение. В данном случае удастся достаточно быстро нормализовать и стабилизировать процесс восстановления костной ткани. Также это положительным образом скажется на процессе интеграции протеза в организм человека.
В качестве превентивной меры может быть назначена временная ходьба с помощью костылей. Параллельно назначается курс приема соответствующих лекарственных препаратов. В некоторых случаях пациенту будут рекомендованы определенные физические упражнения для нижних конечностей.
Читайте также:
