Распространенность протезных стоматитов. Стоматиты без видимых проявлений
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Что такое стоматит, симптомы и причины возникновения.
Как лечить протезный стоматит.
Как лечить стоматит в домашних условиях.
Несмотря на достижения в области стоматологических технологий, которые предлагают нам все лучшие и лучшие материалы и конструкции протезов, они все еще остаются далеко позади естественного прикуса. Половина беды, если мы не можем спокойно подвернуть гайки. Настоящая проблема возникает тогда, когда протезной конструкции возникает боль или начинает развиваться воспаление.
Протезирование зубов может вызвать побочные эффекты разных видов: механические, токсические и аллергические. Причиной механических повреждений является некачественное исполнение протеза, неправильно сформированные пролеты моста, его свободное положение на челюсти или слишком длительное ношение. Такие протезы могут втиснуться слишком глубоко в десенный канал и постепенно приводят к атрофическим изменениям пародонта и даже могут стать причиной развития рака. Что касается искусственных зубов, их острые края могут раздражать язык и слизистую оболочку полости рта, что может привести к образованию язв, стоматита и лейкоплакии. Также акриловые материалы, из которых сделаны протезы, могут вызвать дискомфорт.
Самым частым заболеванием, связанным с протезированием зубов, является стоматит.
Стоматит - фото, лечение
Умные люди говорят, что врага нужно знать в лицо, поэтому мы подготовили несколько фотографий, на которых виден стоматит. Возможно, они помогут вам диагностировать проблему своевременно и вовремя начать ее лечение.
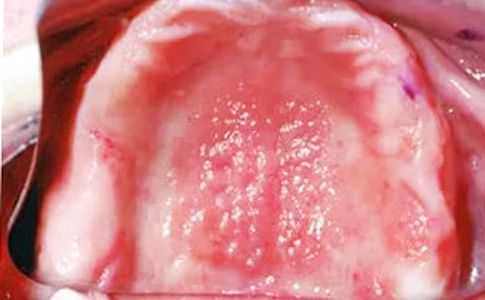
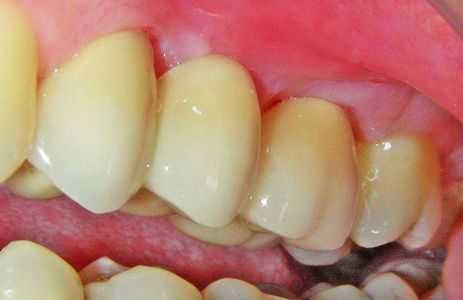
ФАКТ: Чаще всего протезный стоматит возникает из-за неправильной подгонки зубных протезов. Чтобы этого избежать, не стоит экономить на услугах стоматолога и обращаться к проверенным квалифицированным специалистам. От этого зависит ваше здоровье.
Что такое протезный стоматит?
Протезный стоматит - это изменения, которые происходят в слизистой оболочке полости рта и, как правило, вызывают боль. Поражения образуются в результате воздействия внешних факторов, которые травмируют слизистый слой ротовой полости. Ношение зубных протезов, ортодонтических аппаратов или незначительные травмы способствуют образованию язв и развитию данного заболевания. Лечение стоматита не сложное, главное вовремя его начать (об этом мы еще поговорим ниже).
Протезный стоматит является одним из наиболее часто диагностируемым поражением, дислоцирующихся в полости рта. Статистика показывает, что данному заболеванию больше всего подвержено население более зрелого возраста, что в первую очередь связано с более частым использованием в этой возрастной группе протезов.
Причины возникновения стоматита:
Недобросовестная либо нерегулярная гигиена ротовой полости.
Травмы полости рта (точнее, слизистой).
Ослабленный иммунитет, наличие иммунодефицита.
Контакт с носителем болезни.
Употребление антибиотиков, глюкокортикоидов, цитостатиков.
В последние годы проблема протезного стоматита стала актуальной также в младших возрастных группах, и это связано с использованием ортодонтических аппаратов. Способы борьбы с этим типом заболеваний довольно много - все больше и больше эффективных препаратов доступны без рецепта. Если наблюдается стоматит у детей, лечение необходимо начинать сразу же после первых симптомов. Полезными будут меры, которые не только ускорят процесс регенерации поврежденной поверхности слизистой оболочки, но и уменьшат неприятные ощущения, особенно боль, связанную с этими изменениями. Мы не можем забывать, однако, что наиболее эффективным способов для лечения стоматита у взрослых является устранение причин их возникновения, то есть, например, своевременное исправление неправильной подгонки зубных протезов.
Факт: Правильный уход за протезами и ежедневная гигиена полости рта может избавить от таких неприятных проблем, как стоматит и прочие поражения ротовой полости .
Стоматит - симптомы и лечение
Симптомы, которые вызывает протезный стоматит, очень разные, но чаще болезнь имеет форму трофических и атрофических изменений в слизистой оболочке. Побочным эффектом могут быть патологические высыпания и язвенные воспаления. Иногда формируются злокачественные опухоли, таких как гранулемы или лейкоплакии. На твердом небе также может происходить диффузная гиперплазия.
Вот перечень наиболее частых симптомов:
Боль и неприятные ощущения в ротовой полости.
Жжение и зуд при употребление кислой либо острой еды.
Формирование на языке, небе, деснах, внутренних сторонах щеки эрозий (язв, белых или красных пятен и т.д.).
Рыхлость и опухлость десен.
Возможно увеличение лимфатических узлов.
Если вы наблюдаете у себя данные симптомы, вполне возможно, что у вас стоматит. Но не стоит сразу начинать лечение, лучше проконсультироваться у врача, чтобы он поставил точный диагноз (вплоть до вида стоматита, а их всего четыре), выявил возможные аллергии, выписал рецепт, соответствующий вашему анамнезу.
Профилактика и лечение протезного стоматита
Ключом к устранению некоторых инфекций является тщательная и регулярная гигиена рта и уход за протезом. Протезная пластина идеально подходит для развития бактерий, ведь там может скапливать пища, которую так любят микроорганизмы. В сочетании с раздражением слизистой оболочки и пониженной секрецией слюны может легко развиться бактериальная инфекция или грибковая. Принимая во внимание наиболее общие механизмы, которые могут привести к появлению стоматических язв во рту, то становится очевидным, что наиболее эффективный способ вылечить их - это устранение причин из создания. Следует отметить, однако, что для этой цели вы должны проконсультироваться со своим стоматологом, ведь самостоятельная коррекция зубных протезов (например, приклеивание их или изгибание) вызывают гораздо больше проблем, чем пользы. В последнее время все большее значение и пользу имеют препараты для местного применения, предназначенные для ускорения заживления дефекта ткани и уменьшение болей.
Лучшим лечением является сглаживание или извлечение расходных материалов. Кроме того, эффективны противогрибковые препараты (Пимафуцин, Фамцикловир, Валацикловир, Минакер, Мирамистин, Нистатин) и витамин В2, В12 и РР, С и железо для повышения функций слизистой оболочки полости рта. Если успела развиться гранулема, может потребоваться хирургическое вмешательство. Кроме того, применяют вяжущий лосьон и заживляющая мазь (Солкосерил, Вифирин). В некоторых случаях актуальным будет прием жароснижающих средств, частые полоскания травами и т.д.
Есть препараты с доказанной эффективностью, которые можно приобрести без рецепта. Чаще всего они находятся в форме геля, что облегчает применение в затрагиваемых районах (даже тех, к которым трудно получить доступ), а также дает приятное ощущение прохлады и быстро снимает боль. Кроме того, важно, что препарат образует мягкий гель слой на поверхности слизистой оболочки, что делает язвы несколько изолированными от внешней стороны. Это позволяет почти безболезненно употреблять продукты питания и пить напитки, которые в случае болезненных язв часто практически невозможно есть и пить. Композиции этого типа содержат различные соединения, которые имеют адъювант и ускоряют регенерацию поврежденной ткани (например, декспантенол, глицирретиновая кислота), уменьшают сопровождающие изменения воспаления и отека, а также ослабляют боль во рту.
Стоматит - лечение в домашних условиях
Способ лечения воспалительных заболеваний и инфекций полости рта определяется причиной, вызвавшей заболевание. Обычно - первый шаг - достаточно уделять больше внимания гигиене полости рта и применять противовоспалительные и защитные крема или гели (в случае изменений в ограниченной области). Также в домашних условиях вы можете помочь обеззараживанию ротовой полости c помощью полоскания следующими средствами:
Вода с содой, настои или готовые экстракты шалфея, ромашки, мирры.
Готовые смягчители на основе буры, эфирные масла, хлоргексидин.
Противовоспалительные и обезболивающие гели, например, на основе салициловой кислоты.
Можно иногда обойтись без антибиотиков и противовирусных препаратов, главное своевременно начать терапию.
Элементом профилактики также является правильная диета, которая - в данном случае - в основном состоят из: овощей, фруктов, яиц, цельного зерна, злаков и орехов, богатых витаминами группы В (особенно фолиевой кислотой и B12.), витамином C и железом.
Другие публикации:
Эксперт статьи, которую Вы читаете:
Стоматолог- ортопед, специалист по протезированию на имплантатах с применением конструкции на основе оксида циркония, эксперт международного исследовательского центра MINEC
Распространенность протезных стоматитов. Стоматиты без видимых проявлений
Протезные стоматиты. Стоматиты при съемных протезах
При изучении клиники изменений тканей протезного поля прежде всего обращает на себя внимание воспаление. Различные гиперпластические разрастания эпителия и даже папилломы возникают вторично, являясь выражением одной из сторон воспаления — пролиферации. Эту реакцию многие авторы называют протезным стоматитом (Новик И. О., Оксман И. М), и мы не видим необходимости отказываться от этого термина, поскольку в нем заключено главное содержание реакции, а именно, воспаление и причина его — протез.
Затем следует иметь в виду травматические стоматиты, возникающие при неправильном планировании границ протеза, его балансировании, трещинах, шероховатостях и др. В грубой форме травма выступает в виде пролежней (декубитальные язвы), которые также относятся (Рыбаков А. И., 1964) к стоматитам.
Учитывая сказанное выше, можно выделить следующие виды протезных стоматитов (без травмы).
I. По распространенности: а) очаговые, б) разлитые.
II. По характеру процесса: а) катаральные, б) язвенные, в) с гиперплазией.
Травматические повреждения слизистой оболочки следует разделить на: а) острые, б) хронические, в) катаральные, г) язвенные (декубитальная язва).
Что касается явлений гиперестезии слизистой оболочки протезного ложа, то, по-видимому, их следует рассматривать отдельно от стоматитов, так как происхождение их чрезвычайно разнообразно и во многом еще не ясно.
Сведения о распространенности протезных стоматитов среди лиц, пользующихся протезами с пластмассовым базисом, различны. По данным З. С. Василенко (1955), Л. А. Пашковской (1954), стоматиты встречаются в среднем у 25% обследованных больных, по В. Г. Васильченко — у 35%, по 3. И. Янцеловскому — у 40,3%, по Carlsson и Hedegard (1964)—у 56—58%, по Н. Zander (1956), Е. Laetsch (1961), М. Kowalska (1961) —у 80—90% больных. В нашей клинике К. Дуйшалиев (1970) обследовал 81 больного, все они пользовались съемными протезами различное время. Из них у 49 было обнаружено очаговое или разлитое воспаление слизистой оболочки.
Данные о частоте стоматитов были получены при обследовании больных, пользующихся протезами различное время. Такой метод обследования дает представление о распространении протезных стоматитов вообще безотносительно к срокам пользования протезами. Через 2 года пользования протезом воспаление может и не обнаружиться, но оно может развиться в последующем (через 5—8 лет). По существу нет ни одного больного, у которого со временем нельзя было бы обнаружить воспаления слизистой оболочки, тем более, что как показали морфологические исследования, о чем будет идти речь ниже, у всех пользующихся съемными протезами имеет место хроническое воспаление слизистой оболочки.
Воспаление слизистой оболочки протезного ложа, как мы уже отметили, носит очаговый и разлитой характер. Очаговое воспаление клинически проявляется в виде точечной гиперемии, иногда в виде больших гиперемированных пятен на слизистой оболочке твердого неба или альвеолярного отростка верхней и нижней челюстей одновременно или только на одной из них. Участки воспаления могут быть одиночными или множественными. Установить какую-либо закономерность в их размере или топографии не представляется возможным. Их можно наблюдать на твердом небе, на вершине альвеолярного отростка и боковых поверхностях его. Однако следует заметить, что реже всего отмечалось воспаление слизистой оболочки переходных складок и уздечек.
Очаговое воспаление слизистой оболочки может возникнуть на фоне как нормальной, так и истонченной атрофичной слизистой оболочки. В очагах воспаления, помимо гиперемии, в задней трети твердого неба отмечаются отек и шероховатость вследствие разрыхления эпителия. Они могут иметь различную морфологическую характеристику в зависимости от стадии развития. Одни выражают все признаки катарального воспаления, другие представлены эрозиями, гиперпластическими разрастаниями в виде мелких ворсинчатых и грибовидных образований. Иногда разрастания эпителии напоминают мелкие воспалительные грануляции, а на воспаленной слизистой оболочке могут отмечаться точечные кровоизлияния.
Протезное ложе при диффузном воспалении вишнево-красного цвета, часто отечно и разрыхлено. Редко воспаление переходит на слизистую оболочку щеки, языка и губ. При подобной локализации воспаления всегда следует подумать о токсической или об аллергической природе заболевания.
На воспаленной и отечной слизистой оболочке могут наблюдаться очаги мелких точечных кровоизлияний и эрозий. Одновременно можно видеть и гиперплазию эпителия в виде ворсинчатых и плоских разрастаний. Иногда гиперпластические разрастания напоминают, как уже отмечалось, зернистость, похожую на молодые грануляции. Подобная форма гиперплазии эпителия располагается всегда на верхней челюсти и альвеолярном отростке и не отмечается на нижней. Папилломатозные разрастания могут встречаться и на нижней челюсти.
У одного и того же больного на протезном ложе можно наблюдать очаги катарального воспаления и эрозированные поверхности. Воспаление слизистой оболочки может сопровождаться явлениями гиперестезии, что делает диагностику и лечение затруднительным.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В руководимой нами клинике был обследован 81 больной, пользовавшийся полными и частичными съемными пластиночными протезами. Из них 40 больных пользовались протезами первый раз в жизни, а 41—дважды. Пользовались протезами от 1 года до 3 лет 27 больных, более 4 лет — 54, т. е. свыше того срока, после которого, как показали исследования в руководимой нами клинике В. А. Кондрашова (1969) и Л. М. Перзашкевича (1961), протезы резко теряют свои функциональные свойства. Пользовались протезами 4—7 лет 23 больных, от 8 до 11 лет — 19, а 12—30 лет— 12 больных.
Осмотр полости рта позволил разделить всех больных на три группы. В первую группу вошли 32 больных, у которых видимых признаков воспаления слизистой оболочки протезного ложа не обнаруживалось. Из них 3 больных предъявляли жалобы на парестезии слизистой оболочки протезного ложа. Вторую группу составили тоже 32 больных с очаговым воспалением слизистой оболочки протезного ложа. Из них 2 больных также жаловались на парестезию. В третью группу вошло 17 больных с разлитым воспалением слизистой оболочки протезного ложа. Из них 3 больных жаловались на парестезию.
Таким образом, у большинства обследованных больных были воспаление или другие изменения слизистой оболочки протезного ложа. Примечательно, что среди больных с воспалением слизистой оболочки протезного ложа преобладали женщины (56 из 81 больного), они были в возрасте 51—75 лет.
Из опроса больных выяснилось, что у 42 из 81 больного в момент обследования имелись заболевания желудочно-кишечного тракта, сердечно-сосудистой и нервной систем. Но статистический анализ показал, что воспаление слизистой оболочки протезного ложа встречается одинаково часто как у лиц, страдающих заболеваниями желудочно-кишечного тракта, сердечнососудистой и нервной систем, так и у лиц, не болеющих этими заболеваниями (р>0,5). Вероятно, этот вопрос нуждается в дополнительном изучении.
Возвратимся к характеристике первой группы больных, лишенных видимых проявлений воспаления тканей протезного ложа. Атрофия слизистой оболочки протезного ложа была у 5 больных в возрасте 52—67 лет, что в одинаковой степени можно связать как с возрастными, так и реактивными изменениями, а возможно, и с их комбинацией. Срок пользования протезами без периодической их замены у 13 больных не более 3 лет, а у 17 превышал 4 года. При этом протезы у некоторых из них могли и заменяться. При осмотре протезов в них были выявлены недостатки, и все они нуждались в замене.
У 15 больных межальвеолярная высота была понижена, у 4 — повышена, у остальных оставалась в пределах нормы. Обнаруженные дефекты сводились к неправильному планированию границ, нарушению правил постановки зубов, отсутствию множественных контактов в центральной окклюзии, шероховатости базиса протеза на стороне прилегания к слизистой оболочке, плохой фиксации, балансированию и т. п.
Характеризуя эту группу больных, следует еще раз обратить взимание на то, что почти все протезы у них имели недостатки, причем у 20 больных они балансировали, однако на слизистой оболочке не было обнаружено видимых клинических признаков воспаления. Многие больные даже продолжали пользоваться протезами, несмотря на их плохую фиксацию, что оказывало неблагоприятное влияние на кость альвеолярного отростка в виде неравномерной нагрузки.
Очаговые протезные стоматиты. Распространенность очаговых стоматитов
У больных второй группы было очаговое воспаление слизистой оболочки протезного ложа, проявляющееся точечной гиперемией, одиночными или множественными гиперемированными пятнами на слизистой оболочке твердого неба. Установить какую-либо закономерность в их расположении не удавалось. Они наблюдались на твердом небе и по вестибулярной поверхности альвеолярного отростка. Реже всего очаги воспаления можно было видеть по переходной складке вблизи уздечек. Иногда удавалось заметить, что очаги воспаления совпадали с местами неплотного прилегания протеза к слизистой оболочке, где имелись поры, небольшие углубления в базисе, его трещины. У 5 больных этой группы были отмечены декубитальные язвы. Они располагалисо по переходной складке на уздечках, на небе соответственно его дистальному краю и были следствием удлинения края протеза, повреждающего слизистую оболочку мягкого неба. У 2 больных клинические проявления реакции тканей протезного ложа были весьма сложными. Во-первых, в переднем отделе альвеолярного отростка отмечался избыток слизистой оболочки (болтающийся гребень), во-вторых, здесь же по переходной складке была щелевидная язва с гиперплазией эпителия по ее краям, надвигающегося на края протеза в виде валика.
Происхождение болтающегося гребня, по-видимому, связано с системным пародонтитом, сопровождавшимся значительно быстрой атрофией костной ткани альвеолярного отростка даже после удаления зубов и протезирования, при котором не замещаются нижние коренные зубы. Это вызывает концентрацию давления только на переднем участке протеза. При быстрой атрофии кости одновременно возникает избыток соединительной ткани, образующий болтающийся гребень. Эта точка зрения поддерживается многими авторами. У 5 больных в передней трети твердого неба и альвеолярного отростка по срединному шву на фоне воспаленной слизистой оболочки были обнаружены плоские или в виде бугорков множественные папилломатозные разрастания.
Отмечена определенная связь между морфологическими изменениями слизистой оболочки и сроком пользования протезами. Участки гиперемии слизистой оболочки без нарушения эпителия наблюдались при сроках пользования протезами от 1 года до 3 лет, отечность с наличием эрозий, декубитальные язвы и гиперпластические папилломатозные разрастания возникали при более продолжительных сроках пользования протезами.
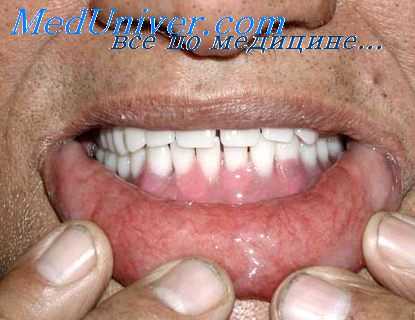
Обследование показало, что межальвеолярная высота у 7 больных была нормальной, у 21 пониженной и у 4 больных повышенной. Базисы протезов соответствовали границам протезного ложа лишь у 15 больных, а у 27 они были нарушены. Удовлетворительная фиксация отмечалась только у 4 больных, а у остальных протезы балансировали вследствие атрофии альвеолярного отростка и деформации базиса. Внутренняя поверхность протезов была гладкой у 12 больных, а у 20 она имела шероховатости. Проверка окклюзии искусственных зубных рядов показала отсутствие множественных контактов в положении центральной окклюзии у 25 больных.
Срок пользования протезами у 8 больных не превышал 3 лет, у 24 был более 3 лет, причем у 20 больных протезы несколько раз менялись.
Таким образом, наши клинические наблюдения показали, что дефекты протезов были одной из причин возникновения очаговых воспалений слизистой оболочки. Однако при обследовании больных этой группы было обнаружено нарушение режима пользования протезом. Так, 25 больных продолжали пользоваться протезами круглосуточно, не удаляя их на ночь, не соблюдали гигиену полости рта, вследствие чего внутренняя поверхность протезов покрывалась грязным налетом, остатками пищи. Протезы издавали дурной запах. Лишь 7 больных точно выполняли врачебные указания и поддерживали гигиену полости рта и протезов.
В третьей группе у 5 из 17 больных срок пользования протезами не превышал 3 лет, а у 12 был более 4 лет с периодической заменой протеза и без таковой. У больных с разлитым воспалением слизистой оболочки протезного ложа, так же как и у больных второй группы, имелись недостатки в протезах, а именно неудовлетворительная фиксация, нарушение артикуляции зубов, понижение высоты межальвеолярной высоты, нарушение границ протезов. Кроме того, все больные третьей группы не снимали протезы на ночь, не соблюдали гигиену полости рта и протезов. Естественно, все это оказывало неблагоприятное влияние на состояние слизистой оболочки протезного ложа. У больных этой группы воспаление слизистой оболочки протезного ложа носило разлитой характер и строго соответствовало границам протеза. У 16 больных слизистая оболочка была нормальной, а у 1 больного воспаление развертывалось на фоне атрофии тканей протезного ложа.
Воспаление слизистой оболочки протезного ложа беззубой верхней и нижней челюстей у разных больных имеет свои особенности. У одних больных слизистая оболочка блестящая, гладкая или отечная, синюшного цвета. Последнее наблюдалось чаще на верхней челюсти и очень редко на нижней. У других больных на фоне воспаления слизистой оболочки отмечались эрозии и гиперпластические разрастания в виде зернистости и папилломатоза. Зернистость чаще была на твердом небе и на альвеолярном отростке верхней челюсти и не наблюдалась на нижней. Папилломатоз, наоборот, встречался в различных участках слизистой оболочки протезного ложа. У третьих — выявлялись декубитальные язвы с одновременным образованием избытка слизистой оболочки в виде болтающегося гребня в переднем отделе альвеолярного отростка беззубой верхней челюсти. Декубитальные язвы располагались по переходной складке. У больных этой группы также отмечалась определенная закономерность развития патологических изменений в слизистой оболочке в зависимости от сроков пользования протезами.
Воспаление без нарушения эпителия слизистой оболочки наблюдается у больных, пользующихся съемными протезами от 1 года до 3 лет. Эрозии и гиперплазии слизистой оболочки развиваются после 3-летнего пользования протезами, когда возникает больше возможностей к появлению несоответствия между поверхностью базиса и протезным ложем. Описанная нами клиническая картина во многом совпадает с тем, что было описано другими авторами.
Проведен анализ причин возникновения протезного стоматита, а также определена его распространенность у лиц, пользующихся съемными пластиночными протезами. Было проведено обследование слизистой оболочки полости рта 650 пациентов (345 женщин и 305 мужчин), пользующихся полными частичными съемными протезами, в возрасте от 55 лет и старше при помощи клинических методов стоматологического обследования пациентов (жалобы, анамнез, осмотр слизистой оболочки полости рта). Обследование проводилось на базе стоматологических поликлиник и кабинетов г. Нальчика. Съемные пластиночные протезы, покрывающие значительную поверхность слизистой оболочки полости рта, являются одним из главных факторов, которые могут вызвать раздражение и повреждение слизистой оболочки полости рта, а также осложнения в виде катарального воспаления, эрозивно-язвенных и гиперпластических процессов. В результате исследования у большинства обследованных пациентов был выявлен протезный стоматит в различных его проявлениях, что в свою очередь было связано с качеством используемых протезов и соблюдением правил гигиены по уходу за полостью рта и ортопедическими конструкциями. Также была установлена определенная зависимость изменений слизистой оболочки от длительности пользования протезами.
2. Голик В.П., Рузин Г.П. Качество несъемного протезирования как фактор развития воспалительных процессов челюстно-лицевой области // Украинский стоматологический альманах. 2012. № 4. С.110-116.
3. Фидаров Р. Оценка эффективности протезирования пациентов съемными протезами с замковой фиксацией: автореф. дис. . канд. мед. наук. Ставрополь, 2011. 108 с.
4. Гооге Л.А., Розалиева Ю.Ю. Протетические стоматиты у пациентов, пользующихся съемными конструкциями протезов // Саратовский научно-медицинский журнал. 2012. Т.8, № 2. С. 297-299.
5. Шутурминский В.Г. Результаты изучения распространенности протезных стоматитов у лиц, протезируемых съемными пластиночными протезами // Интегративная антропология. 2015. №1(25). С.50-54.
6. Пономарев С.А. Осложнения, клинические и технологические ошибки при ортопедическом лечении больных съемными зубными протезами и их профилактика: дис. … канд. мед. наук. Омск, 2014. 119 с.
Одним из наиболее сложных направлений ортопедии считается протезирование полными съемными протезами, которые требуют наличия особых условий фиксации в полости рта. Частичные съемные протезы могут крепиться на оставшиеся (опорные) зубы, тогда как полные съемные протезы требуют поиска альтернативных способов.
При конструировании съемных протезов врач стоматолог-ортопед принимает во внимание состояние височно-нижнечелюстного сустава (ВНЧС), нижней трети лица, податливость и подвижность слизистых оболочек, проверяет наличие тяжей и рубцов, степень атрофии костной ткани и наличие экзостозов, а также выраженность свода нёба (глубокое, среднее, плоское) и другое, что в случае протезирования съемными протезами имеет большое значение.
После сдачи протеза пациенту врач стоматолог-ортопед должен дать рекомендации по поводу использования протеза, а также обучить специальным речевым упражнениям для быстрой адаптации к конструкции. Для максимального сохранения эстетики и уменьшения риска осложнений после протезирования, повышения срока службы значительное внимание уделяется правилам ухода за протезом.
Известно, что потребность населения в ортопедическом лечении не сокращается и даже имеет тенденцию к росту. Частичную или полную вторичную адентию в возрасте 20–50 лет имеют 70% населения России. Процент лиц, которым необходимо протезирование частичными и полными съемными протезами, значимо увеличился и имеет склонность к омоложению. Анализ многих исследований выявил неблагоприятные условия для протезирования у 30–40% пациентов. Невозможность пользования повторно изготовленными съемными протезами наблюдалось у 20% обследованных, что было связано с некачественной предварительной подготовкой к ортопедическому лечению [1, с. 25; 2, с. 111; 3, с. 65]. Ввиду того что слизистая оболочка полости рта обладает защитными силами и высокими регенераторными свойствами, незначительные влияния различных травматических факторов (механические и физические), воздействующих на нее в процессе приема пищи, не вызывают существенных изменений. Для возникновения патологических изменений в слизистой оболочке необходимо воздействие раздражителей более значительной силы. Особенностью слизистой оболочки полости рта является то, что всякое травматическое повреждение слизистой оболочки неизбежно сопровождается ее инфицированием. Природа раздражителя, время и сила его воздействия, локализация, индивидуальные особенности, общее состояние организма, возраст влияют на степень повреждения и клинические проявления.
Изменения слизистой оболочки часто проявляются в виде катарального воспаления (гиперемия, отек), эрозивно-язвенных процессов и гиперплазии. Наблюдается определенная зависимость поражений слизистой оболочки от сроков пользования протезами. При пользовании протезами в течение 1–3 лет в подавляющем большинстве случаев выявляется изменение слизистой оболочки, протекающее по типу катарального воспаления (гиперемия, отек), с сохранением целостности эпителиального покрова. При осмотре слизистой оболочки нарушение ее целостности проявляется в виде эрозий и язв. При более длительном пользовании (свыше 3 лет) отмечаются гипертрофические процессы в сочетании с гиперемией.
Продолжительность, характер, интенсивность действия раздражителя, с одной стороны, и реактивность организма – с другой, определяют ответную реакцию протезного ложа.
Слизистая оболочка рта обладает высокой регенеративной способностью, а также относительной устойчивостью к внедрению инфекции. В силу функционального назначения слизистая оболочка рта (СОР) постоянно подвергается воздействию различных факторов (механических, химических и физических) и болезнетворных микроорганизмов и вирусов [4, с. 147].
Съемные пластиночные протезы, покрывающие существенную часть поверхности слизистой оболочки полости рта, являются одной из ведущих причин, вызывающих патологические изменения СОР [5, с. 52].
Известно, что пластиночный съемный протез, передавая жевательное давление на слизистую оболочку полости рта, задерживая самоочищение полости рта, приводит к видоизменению имеющегося равновесия между многообразными видами микроорганизмов, а также изменяет чувствительность нервных рецепторов слизистой оболочки.
Причинами возникновения осложнений после установки съемных протезов являются:
– некачественная подготовка к протезированию. Подготовка к протезированию заключается в необходимости санации полости рта, лечения и протезирования зубов, которые будут служить опорой для фиксации протеза;
– недостаточная гигиена полости рта. Плохая гигиена может привести к воспалению слизистой оболочки протезного ложа, образованию кариеса, пульпита зубов, которые служат опорой для протеза;
– перелом протеза. В результате поломки или смещения частей протеза нарушается его фиксация в полости рта, возникают дискомфорт и боль при его ношении;
– неточно изготовленный протез. Конструкция должна легко фиксироваться и также сниматься без особых усилий. В полости рта между конструкцией и десной не должно быть щелей, но при этом протез не должен давить и натирать мягкие ткани. В первом случае в промежутке будут скапливаться остатки пищи, во втором — на слизистой будут возникать намины, а в дальнейшем – пролежни;
– изменение прикуса и положения отдельных зубов, приводящее к смещению протеза.
Патологические изменения СОР, которые возникают при пользовании съемными пластиночными протезами, называют протезным стоматитом (ПС).
В результате анализа причин возникновения ПС доказано, что изменения сор протезного ложа могут возникать в результате хронической травмы. Травма слизистой оболочки является следствием погрешностей клинических этапов изготовления зубных протезов и нарушения технологии их изготовления. Несоответствие рельефа и границ протеза, неравномерная нагрузка на слизистую оболочку протезного ложа, которая обусловливается отсутствием множественных контактов искусственных зубов, а также сроки пользования протезами, влияющие на образование деформаций, шероховатостей и микропор, оказывают раздражающее действие [6, с. 50].
Не менее важной проблемой является реакция тканей протезного ложа на материалы, которые используются для изготовления съемных конструкций протезов. На современном этапе проводится разработка новых материалов для изготовления протезов, обладающих минимальными отрицательными воздействиями. Материалы, из которых изготовлены пластиночные протезы, значительно влияют на возникновение протезного стоматита. При нарушении технологии и, в частности, режима полимеризации акриловых пластмасс возникает избыток мономера, который является одним из токсикогенных факторов. При старении пластмассы также может появиться свободный мономер.
В возникновении ПС большое значение имеет соблюдение индивидуального ухода за полостью рта и правил пользования зубными протезами. Доказано, что значительная масса обследованных имеет низкий уровень знаний об индивидуальной гигиене и средствах для гигиенического ухода за ротовой полостью и съемными протезами, что впоследствии приводит к созданию оптимальных условий для размножения патогенной микрофлоры под базисом съемного протеза. Данному процессу также способствует нерегулярный уход за полостью рта и ортопедическими конструкциями.
Хроническая механическая травма (trauma mechanicum chronicum) как осложнение после протезирования встречается часто. На выраженность клинических проявлений и характер течения заболевания оказывают влияние такие факторы, как возраст больного, особенности строения слизистой оболочки полости рта (имеется или отсутствует подслизистая основа) и выраженность воздействия в месте приложения травмирующего фактора, микрофлора полости рта (риск присоединения вторичной инфекции). Нарушения целостности слизистой оболочки под воздействием хронических раздражителей чаще наблюдаются у людей преклонного возраста. Изменение положения зубов, частичная адентия, патологическое истирание твердых тканей зубов, приводящее к изменению высоты нижней трети лица и тургора слизистой оболочки, способствуют и являются причинами ПС у лиц пожилого возраста. Причиной длительного заживления поврежденной слизистой оболочки является замедление процессов регенерации у пожилых людей.
Вызванные хронической механической травмой поражения слизистой оболочки могут долго протекать без субъективных ощущений. Спустя некоторое время больные могут предъявлять жалобы на неприятные, слабо выраженные болезненные ощущения, дискомфорт в полости рта. При объективном осмотре определяются признаки катарального воспаления слизистой оболочки, проявляющиеся в виде отечности и гиперемированности, а также эрозивных и язвенных поражений слизистой оболочки, гиперпластических процессов в виде гипертрофии тканей пародонта, а также выраженный гиперкератоз. Все вышеперечисленное может выявляться в том или ином сочетании. При этом важным аспектом является возможность неблагоприятного влияния микрофлоры ротовой полости, что приводит в последующем к инфицированию травмированной слизистой оболочки.
Таким образом, довольно распространенным осложнением в ортопедической стоматологии продолжает оставаться протезный стоматит, что требует разработки адекватных методов лечения.
Целью проведенного нами исследования явилось определение распространенности протезного стоматита у больных, пользующихся частичными и полными съемными пластиночными протезами.
- Оценить состояние слизистой оболочки протезного ложа у пациентов, пользующихся съемными пластиночными протезами.
- Проанализировать причины возникновения протезного стоматита у обследованного контингента.
Материалы и методы исследования. Для решения поставленных задач было проведено обследование слизистой оболочки рта 650 пациентов в возрасте от 55 лет и старше (345 женщин и 305 мужчин), которые пользуются полными и частичными съемными протезами. Исследование проводилось на базе стоматологических поликлиник и кабинетов г. Нальчика. Для исследования применялись клинические методы обследования (жалобы, анамнез, осмотр слизистой оболочки полости рта) больного стоматологического профиля.
Оценка состояния слизистой оболочки рта производилась визуально. При осмотре определяли цвет слизистой оболочки (розовая, бледная, гиперемия, цианоз), отечность (наличие отпечатков зубов на слизистой щек по линии смыкания зубов), влажность, наличие первичных, вторичных элементов поражения (эрозий, язв, папиллом и др.). При осмотре языка обращали внимание на его размер, наличие налета, отпечатков зубов на боковых поверхностях, выраженность сосочков языка (атрофия, гипертрофия) и др. Гигиеническое состояние съемных пластиночных протезов определяли визуально.
Результаты исследования. Пациенты были разделены на группы в соответствии с данными клинического исследования (табл. 1).
Групповое разделение пациентов в соответствии с данными клинического исследования
Читайте также:
- Поражение черепных нервов при алкоголизме. Клиника энцефалопатии Гайе—Вернике
- Иммунные комплексы при кистозном фиброзе. Саркоидоз и его клиника
- Концентрация аденозина при алкоголизме. Алкогольный стаж и чувствительность к алкоголю
- Полость живота. Брюшинная полость. Брюшина. Париетальная брюшина. Висцеральная брюшина. Ход брюшины.
- Классификация ингибиторов моноаминоксидазы (МАО) и их побочные эффекты
