Рентгенограмма, КТ, МРТ при вывихе бедра
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Тазобедренный сустав на протяжении всей жизни человека подвергается сильным нагрузкам. Потому есть очень много видов заболеваний, которые развиваются в данной области.
Многие болезни на протяжении длительного времени протекают полностью незамеченными. В результате, когда человек обращает внимание на первые признаки такой проблемы, проводить лечение становится значительно сложнее.
Без своевременного лечения или поддерживающей терапии, есть большой риск столкнуться с появлением сильных болей и потерей подвижности.
Потому врачи используют передовые методы диагностики чтобы определить наличие проблемы на самой ранней стадии и приступить к эффективному лечению.
Среди наиболее распространенных технологий диагностики есть такие, как УЗИ, КТ и МРТ. Рассмотрим, насколько они эффективны при проверке состояния данной области, какие у методов есть сильные и слабые стороны.
Когда требуется обследовать тазобедренный сустав
Так как на тазобедренную область на протяжении всей жизни человека оказывается значительная нагрузка, в группе риска оказываются все. При этом чаще всего суставы начинают болеть из-за возрастных изменений.
Также проблемы могут появиться и в том случае, если вы активно занимались спортом, много перетаскивали тяжести.
Обычно решение о том, что человеку нужно пройти магнитно-резонансную томографию принимает врач. Он внимательно обследует собранный анамнез и выносит предположение о потенциальном заболевании.
Далее рентгенологу нужно либо подтвердить, либо опровергнуть это утверждение.
Есть несколько признаков того, что у вас проблемы с тазобедренным суставом. К ним относятся такие, как:
- Потеря подвижности. Пациенты часто жалуются на то, что им становится сложнее передвигаться. При этом, в ноге ощущается скованность, иногда могут возникать щелчки, скрип, хруст. Это часто говорит о том, что амортизирующая прослойка сустава начинает деградировать или меняет свою структуру. Признак очень тревожный и требует правильного быстрого вмешательства.
- Боли. Вопрос болевых ощущений в области тазобедренного сустава всегда стоит крайне остро. Боль может возникнуть как при сохранении неподвижности, так и в процессе движения. Характер болевых ощущений при этом разный – они могут быть ноющими, колющими, постоянными или острыми. Иногда боль отдает в колено или живот. Есть вероятность повреждения седалищного нерва, развития воспаления и возникновения множества других проблем.
- Воспалительный процесс. Некоторые виды заболеваний, такие, как артроз, выдают себя воспалением. В таком случае, в области сустава может появиться припухлость, покраснение, увеличиться температура тканей.
Также к списку симптомов заболеваний можно отнести ослабленность в ногах, ощущение скованности конечностей. Очень важно выбрать правильный и наиболее информативный метод диагностики.
УЗИ как метод диагностики тазобедренного сустава
Когда речь заходит о диагностике состояния здоровья человека, часто упоминается именно УЗИ. Работа технологии основана на применении направленного ультразвука.
Он помогает составить полную картину текущего состояния тканей тела, определить, нужно ли лечение.
Проблема с УЗИ заключается в том, что при работе с суставами оно малоинформативно. При этом есть риск, что на ранней стадии заболевания первые симптомы будут попросту упущены.
По этой причине медики не смогут вовремя предпринять меры по лечению, а болезнь стремительно перейдет в хроническую стадию.
УЗИ – недорогой, быстрый и не оказывающий негативного воздействия на организм человека метод. Но при диагностике тазобедренного сустава мы рекомендуем использовать КТ или МРТ.
Наш оператор перезвонит вам в течении 20 мин
КТ в области тазобедренного сустава
Когда речь заходит об анализе состояния костей и суставов, врачи часто используют рентгенографию. Снимки достаточно информативны, показывают таз, прилегающие к нему кости нижних конечностей.
Более продвинутый вариант рентгенографии – компьютерная томография. В ее основе также лежит применение рентгеновского излучения.
При этом удается просматривать состояние конкретной области в объеме, что имеет очень большое значение при выполнении диагностики и определении особенностей текущего состояния человека.
Обследование может проводиться с контрастным усилением или в стандартном формате. Весь процесс занимает мало времени, а снимок получается очень четким, детализированным.
Главный недостаток КТ в том, что оно оказывает на организм лучевую нагрузку. И хотя современные технологии экранирования позволили значительно уменьшить ее, злоупотреблять таким средством не стоит.
Это делает КТ сложным в использовании при ситуации, когда требуется отслеживать текущую динамику лечения. При этом не удается получить достаточной информации о том, в каком состоянии находятся нервы, прилегающие ткани и мышцы, кровеносная система.
Все это – важные факторы, которые помогают поставить точный диагноз и отмести другие потенциальные причины появления болевых ощущений.
МРТ как оптимальный метод обследования тазобедренного сустава
Наиболее информативным и продвинутым методом диагностики этой области считается магнитно-резонансная томография. Метод разработан специально для того, чтобы создавать предельно четкую модель сустава, разделенную на очень тонкие срезы.
Это помогает гарантировать получение полного представления о состоянии здоровья пациента.
Отличие МРТ тазобедренного сустава от КТ заключается в том, что в ходе процедуры не используется облучение организма. Вместо этого применяется нагнетание магнитного поля. Таком образом, проверку с использованием магнитного томографа можно проводить часто, в том числе, для контроля успешности восстановительного процесса после операций, травм.
Сам процесс МРТ заключается в том, что человек укладывается на специальную кушетку. Все что ему нужно при проведении диагностики – сохранять полную неподвижность. На обследование обычно уходит от 15 минут.
Если требуется дополнительное контрастное усиление, длительность сеанса увеличится. После того, как процесс будет закончен, рентгенолог потратит еще около получаса на составление подробного, развернутого заключения.
Часто пациенты задают вопрос – МРТ или рентген тазобедренного сустава, что лучше? Здесь можно однозначно заключить, что магнитно-резонансная томография дает намного более четкое представление о состоянии здоровья человека. Метод подойдет для поиска даже самых мелких изменений, новообразований на ранней стадии формирования.
Что покажет МРТ тазобедренного сустава
МРТ может выполняться как в стандартном режиме, так и с использованием специального контрастного усиления. Во втором случае, можно будет оценить не только состояние тазобедренного сустава, но и прилегающих тканей, кровеносной системы.
Снимок позволяет ответить на несколько основных вопросов:
- В каком состоянии находится тазобедренный сустав, есть ли травмы, изменение структуры.
- Есть ли воспалительный процесс, как он распространяется, какие области уже успел поразить.
- В каком состоянии находятся прилегающие ткани, есть ли проблемы с кровообращением.
Результаты также можно записать на специальный носитель. Они будут использоваться врачом для установления точного диагноза пациента.
В нашем центре вы получите профессиональное обследование на оборудовании экспертного класса. У нас работают рентгенологи с большим опытом. Это гарантирует составление информативного, развернутого заключения.
Обследование проводится по доступным ценам. Также у нас предусмотрены специальные социальные скидки. Чтобы узнать подробности об обследовании, оставьте заявку на сайте или звоните по указанным на сайте телефонам.
Когда что лучше - УЗИ, МРТ, КТ, рентген тазобедренного сустава

Современные способы визуализации патологических отклонений тазобедренного сустава поражают воображение - томография, ультразвук, рентген. Учитывая их количество, возникает вопрос, чем руководствуются врачи, выбирая, что лучше: УЗИ, МРТ, КТ или рентген в качестве метода диагностики. Какое из обследований стоит пройти, чтобы оценить реальную картину происходящего, и как это влияет на здоровье и способ лечения заболеваний тазобедренного сустава.
Что лучше МРТ или рентген тазобедренного сустава

Давно и успешно используемый, но при этом простой, быстрый и дешевый способ исследования с помощью малой дозы рентгеновских лучей. Рентген тазобедренного сустава проводится в качестве первичной диагностики и позволяет увидеть переломы, в том числе - шейки бедра, вывихи, деформации кости, аномальный рост кости или костные изменения, а также проследить наличие посторонних предметов в мягких тканях, окружающих кость.
Рентген тазобедренного сустава назначают при четкой симптоматике, указывающей на перелом или вывих костей тазобедренного сустава, таких, как очень сильная боль с частичной или полной потерей подвижности, хромота. Рентген широко используется в качестве контроля срастания костей после перелома и перед ортопедическими операциями, связанными с протезированием.
К сожалению, возможности рентгена ограничены лишь оценкой ущерба, нанесенного костям. Для диагностического исследования мягкой ткани и связок требуется дополнительное введение контрастного вещества, и результаты менее информативны, чем при МРТ тазобедренных суставов. Помимо этого двухмерные рентгеновские снимки грешат статичностью, оставляя слепые зоны, что не позволяет врачу четко оценить функциональное состояние тазобедренного сустава. Далеко не всегда рентген эффективен как способ диагностического исследования остеопороза, поскольку определяет его, когда потери костной ткани уже превышают 20%. В качестве диагностического обследования врач не назначит рентген беременных женщинам, чтобы не причинить вред плоду.
Что лучше - МРТ или КТ тазобедренного сустава
КТ тазобедренного сустава можно назвать усовершенствованной рентгенографией, поскольку сканирование проводится с помощью не одного, а нескольких пучков рентгена, которые влияют на тело с разных ракурсов. Благодаря специализированной рентгеновской установке КТ и сложным компьютерным программам врачам удается получить объемные послойные изображения тазобедренного сустава в поперечной плоскости. Снимки при КТ тазобедренного сустава выглядят, как если бы вы разрезали сустав на множество тонких поперечных плоскостей. Такие изображения более информативны и позволяют обнаружить заболевания суставов или патологические изменения в них, пропущенные рентгеном.
Поскольку рентген не эффективен в отношении мягкой ткани, для визуализации мышц, связок и сосудов при КТ используют контрастное вещество на основании йода, которое, при введении, позволяет увидеть раннее затемненные участки. Диапазон возможностей КТ-томографии охватывает как исследования сложных переломов, так и диагностику врожденных аномалий, некроза, остеомиелита, опухолей, дисплазии и травматического поражения костной и мягких тканей. Еще одним плюсом диагностики является скорость, с которой получают снимки. В среднем процедура занимает не более 10 минут, из-за чего медики предпочитают её использовать в случае чрезвычайных ситуаций, когда необходимо срочное хирургическое вмешательство.

Тем не менее, недостатков в КТ не меньше, чем достоинств. В первую очередь, это рентгеновское облучение, затем следует контрастное вещество, которое противопоказано вводить людям, страдающим почечными заболеваниями и тем, кто плохо реагирует на йод. Даже те пациенты, кто не страдает аллергией на йод, могут чувствовать недомогания после проведения процедуры или давать неожиданные аллергические реакции. А без контраста при КТ томографии недоступна диагностика состояния связок тазобедренного сустава, нервных окончаний, сосудов и мышц, окружающих сустав.
Когда МРТ тазобедренных суставов лучше, чем рентген и КТ
МРТ тазобедренного сустава по эффективности соперничает с КТ, а в некоторых аспектах и опережает компьютерную томографию. Используя магнитное поле и радиочастотные волны, она, без помощи контрастного вещества, способна исследовать как кости, так и мягкие ткани - связки, сухожилия, нервы и сосуды. Дело в том, что боль, сопровождающая заболевания тазобедренного сустава, не всегда прямо указывает на патологический процесс именно в этой области, и требуется дифференциальная диагностика, на которую способна МРТ.
Часто патология тазобедренного сустава не связана напрямую с нарушением костной ткани, а зависит от мышечных деформаций, недостатков сосудистой деятельности, ущемления нервов, растяжений или несостоятельности связок и сухожилий.
То, что не под силу другим методам диагностики, с успехом делает МРТ.
МР-томографию часто используют для дифференциальной диагностики осложнений и контроля лечебного процесса.
Процедура занимает от 20 минут до часа, не вызывает неприятных ощущений, абсолютно безопасна для здоровья и не вызывает осложнений. Противопоказанием является наличие в теле пациентов имплантов из металла, а именно: сердечные клапаны, имплантируемые дефибрилляторы и сердечные стимуляторы, металлические протезы, штифты, ушные импланты и электронные устройства.
Рентгенограмма, КТ, МРТ при вывихе бедра
а) Терминология:
1. Аббревиатуры:
• Задний вывих бедра (ЗВБ)
• Передний вывих бедра (ПВБ)
2. Определения:
• Дизартикуляция головки бедренной кости по отношению к вертлужной впадине:
о ЗВБ: головка бедренной кости находится позади вертлужной впадины
о ПВБ: головка бедренной кости находится кпереди вертлужной впадины
о Транзиторный вывих: ось бедренной кости и вертлужной впадины спонтанно восстанавливается после вывиха
о Внутренний вывих: головка бедренной кости смещается центрально в таз при переломе вертлужной впадины:
- Обычно не считается истинным вывихом бедра
б) Визуализация:
1. Общая характеристика:
• Ключевые диагностические признаки:
о Смещение головки бедренной кости по отношению к вертлужной впадине
• Локализация:
о Задняя: наиболее распространенная (90% случаев)
о Передняя: редко (10% случаев):
- Запирательная: бедро согнуто, отведено и ротировано кнаружи; головка бедренной кости находится снизу
- Подвздошная: бедро разогнуто и ротировано кнаружи; головка бедренной кости находится сверху
о Медиальная: смещение головки бедренной кости в таз, всегда ассоциировано с переломом медиальной стенки вертлужной впадины:
- Обычно не считается истинным вывихом
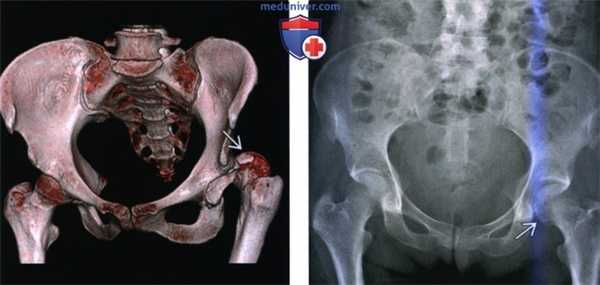
(Слева) КТ в передне-задней проекции, объемная 3D реконструкция: определяется задний вывих головки бедренной кости. КТ выполняется перед закрытой репозицией только если она оказалась неудачной. КТ позволяет оценить положение смещенных осколков, препятствующих репозиции.
(Справа) Рентгенография в передне-задней проекции, выполненная спустя год после заднего вывиха бедра: определяется латеральный подвывих левой головки бедренной кости и нарушение конгруэнтности сустава. Посттравматическая нестабильность бедра является известным, но плохо изученным феноменом.
2. Рентгенография при вывихе бедра:
• Относительный размер головки бедренной кости на изображениях в передне-задней проекции таза служит индикатором направления смещения:
о Отражает относительное расстояние между головкой бедренной кости и приемником изображения
о Задний вывих: головка бедренной кости меньше по сравнению с контрлатеральной стороной
о Передний вывих: головка бедренной кости больше по сравнению с контрлатеральной стороной
• Задний вывих:
о Головка бедренной кости располагается позади, обычно немного кверху от вертлужной впадины
о Внутренняя ротация: большой вертел выделен, малый вертел затенен
о Вывихнутая головка бедренной кости выглядит меньше, чем на контрлатеральной стороне вследствие близости к кассете
• Передний вывих: запирательный:
о Головка бедренной кости расположена медиально и снизу, располагаясь кверху от запирательного отверстия или седалищной кости на изображениях в передне-задней проекции о Бедро согнуто, ротировано кнаружи и отведено
• Передний вывих: подвздошный:
о Головка бедренной кости располагается кверху от вертлужной впадины
о Бедро разогнуто и ротировано кнаружи (малый вертел выделен, большой вертел затенен)
• Передне-задняя проекция диагностическая, проекция Джудета (косая) и боковая-подтверждающие
• Зачастую определяются ассоциированные переломы губы/стенки вертлужной впадины
о Осколок задней стенки обычно треугольный, перекрещивается с головкой бедренной кости в передне-задней проекции
• Переломы головки бедренной кости менее распространены и зачастую плохо визуализируются при рентгенографии
3. КТ при вывихе бедра:
• Смещение головки бедренной кости
• Сопутствующие состояния:
о Переломы стенки вертлужной впадины четко определяются
о Трещина или вколоченный перелом головки бедренной кости:
- Аналог перелома Хилла-Сакса при суставно-плечевом вывихе
о Внутрисуставные костные осколки:
- Могут помешать закрытой репозиции
• Внутрисуставное скопление газа: слабо выраженное скопление может быть единственным признаком вывиха после репозиции
4. МРТ при вывихе бедра:
• МРТ не показано пациентам с острой травмой:
о Используется для постановки диагноза посттравматического остеонекроза
• Травма атлетов при вывихе обычна транзиторная, а картина визуализации при рентгенографии нормальная:
о МРТ выполняется для оценки причин боли в бедре, могут быть выявлены:
- Разрыв задней губы, травма капсулы
- Перелом задней стенки/губы вертлужной впадины
- Ушиб кости (отек): головка бедренной кости спереди и кзади от вертлужной впадины
- Повреждение хряща
- Повреждение круглой связки
о В таких случаях следует заподозрить стрессовый перелом головки бедренной кости, помимо травмы мышцы/сухожилия:
- Для визуализации других травм необходимо включить коронарный срез таза с полным полем зрения
5. Рекомендации по визуализации:
• Лучший диагностический метод:
о Рентгенография в передне-задней проекции позволяет поставить предварительный диагноз
о КТ выделяет распространение перелома:
- Полезна для визуализации осколков в суставе, мешающих репозиции
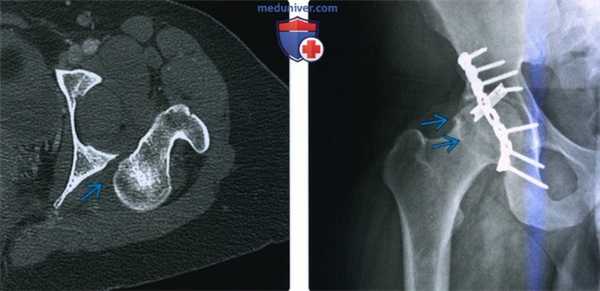
(Слева) КТ, аксиальный срез: в данном вывихе, репозиция которого возможна только под общей анестезией, визуализируется головка бедренной кости, вколоченная в заднюю губу вертлужной впадины.
(Справа) Рентгенография в передне-задней проекции: у пациента 25 лет, спустя год после заднего вывиха бедра, определяется остеофит, указывающий на ранний остеоартрит. Несмотря на то, что бедро было немедленно подвергнуто репозиции и фиксация перелома задней стенки была полностью анатомически правильная (с помощью длинной реконструктивной пластины и короткой трубчатой пластиной 1/3 длины), повреждение нижележащего хряща быстро привело к остеоартриту.
в) Дифференциальная диагностика вывиха бедра:
1. Перелом шейки бедренной кости:
• Клинически похож на ЗВБ
• Ось бедренной кости и вертлужной впадины сохраняется
2. Тяжелая дисплазия развития:
• Головка бедренной кости расположена кверху от вертлужной впадины
• Дно вертлужной впадины небольшое и чрезмерно скошено кверху
г) Патология:
1. Общая характеристика:
• Этиология:
о Наиболее частая причина ЗВБ-травма при ДТП:
- При травме о приборную доску головка согнутой в суставе бедренной кости смещается кзади
- Ретроверсия вертлужной впадины предрасполагает к ЗВБ
о ЗВБ может вызвать спортивная травма:
- Падение на согнутое колено
- Футбольная травма
- Зачастую транзиторный вывих
о ПВБ возникает чаще при лыжных травмах
о Сообщалось
о ЗВБ с контрлатеральным ПВБ при падении с движущейся лодки
• Ассоциированные состояния:
о Перелом вертлужной впадины:
- ЗВБ: задняя стенка >> задняя колонна
- ПВБ: передняя стенка
о Перелом головки бедренной кости:
- Вколоченный (обычно передний кортикальный слой)
- Трещина
- Отрыв круглой связки в ямке
о Перелом шейки бедренной кости и межвертельный перелом
о Внутрисуставные костные осколки:
- Могут помешать репозиции
- При неуспешной начальной репозиции зачастую выполняется КТ для оценки внутрисуставных осколков
о Травмы ипсилатерального колена
о Травма седалищного нерва (задний вывих)
о Травма бедренного нерва (передний вывих)
2. Стадирование, градации и классификация вывиха бедра:
• Классификация Пипкина используется при вывихе бедра с переломом головки бедренной кости:
о Пипкин I: перелом головки бедренной кости ниже ямки
о Пипкин II: перелом головки бедренной кости выше ямки
о Пипкин III: перелом головки и шейки бедренной кости
о Пипкин IV: переломы головки бедренной кости и верхнезадней губы вертлужной впадины
3. Макроскопические и хирургические особенности:
• Топографическая анатомия:
о Положение головки бедренной кости контролируют подвздошно-бедренная, лобково-бедренная, седалищно-бедренная, поперечная и собственная связки
о Кровоснабжение головки бедренной кости через шейку из ветвей огибающих артерий
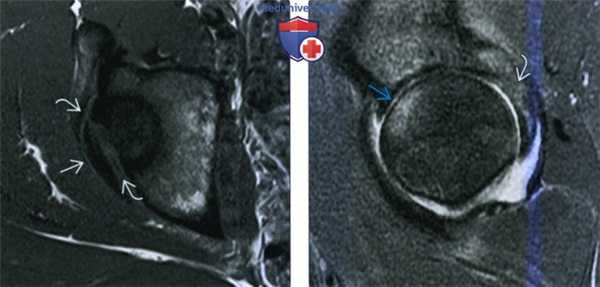
(Слева) МРТ Т1, аксиальный срез: у футболиста с болью после получения травмы, определяется гипоинтенсивный полулунный осколок задней стенки вертлужной впадины. Осколок перелома немного смещен.
(Справа) MPT, STIR, сагиттальный срез: у этого же пациента определяется выпот в полость сустава, отек головки бедренной кости спереди. Эти признаки указывают на ушиб с повреждением вышележащего хряща, а также на отек в месте перелома задней вертлужной впадины. Данные признаки служат критерием транзиторного заднего вывиха.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и деформация бедра после травмы
о Ограниченный диапазон движений
2. Демография:
• Возраст:
о о >65 лет: чаще травмы вследствие падения
• Пол:
о М>Ж
3. Течение и прогноз:
• Репозиция в промежуток времени • Неосложненные случаи: закрытая репозиция успешна в 76-93% случаев
• При наличии переломов прогноз более неблагоприятный
• Рецидивирующие вывихи при травме связок, разрыве губы
• Осложнения:
о Остеоартрит
о Остеонекроз головки бедренной кости
о Хроническая нестабильность сустава:
- Встречаемость неизвестна
- Проявляется нечеткой болью в бедре, щелчком, деформацией
4. Лечение вывиха бедра:
• Закрытая репозиция:
о Маневры для воссоздания деформирующей силы + применение продольной тракции:
- Задний вывих: сгибание, приведение, внутренняя ротация
- Передний вывих: отведение, наружная ротация, разгибание
о Закрытая репозиция изредка создает новый перелом вертлужной впадины
о Закрытая репозиция может быть удачно выполнена под анестезией при неудачной репозиции в отделении неотложной помощи
• Хирургическое лечение показано при:
о Неудавшейся закрытой репозиции:
- Вставленный хрящ, губа, связка, фрагменты сустава
о Сочетанных переломах
е) Диагностическая памятка:
1. Следует учесть:
• На изображении в передне-задней проекции смещение при прямом заднем вывихе бедра может быть минимальным:
о Следует оценить конгруэнтность головки бедренной кости и вертлужной впадины
• Транзиторный вывих/смещение бедра у атлетов с болью в данной области после падения или спортивной травмы
• Подвздошный тип ПВБ может имитировать задний вывих бедра на изображениях в передне-задней проекции:
о Дифференциация направления ротации бедра:
- Задний = внутренняя ротация
- Передний = наружная ротация
о Смещенная головка кажется меньше чем контрлатеральная головка при ЗВБ, больше - при ПВБ
2. Советы по интерпретации изображений:
• После репозиции, необходимо следить за:
о Сочетанными переломами
о Неполной репозицией, обычно вследствие застрявшей кости или мягкой ткани
• Необходим рентгенографический контроль остеоартрита, остеонекроза и нестабильности сустава
1. Аббревиатуры:
• Передняя крестовидная связка (ПКС)
• Задняя крестовидная связка (ЗКС)
• Медиальная коллатеральная связка (МКС)
• Малоберцовая коллатеральная связка (МБКС)
2. Синоним:
• Вывих колена
3. Определение:
• Разрыв бедренно-большеберцового сустава
1. Общая характеристика:
• Основные диагностические критерии:
о Смещение суставной поверхности проксимального отдела большеберцовой кости относительно мыщелков бедренной кости
• Локализация:
о Коленный сустав
(Слева) МРТ после переднебокового вывиха коленного сустава и закрытой репозиции, PDBИ, режим подавления сигнала от жира, сагиттальный срез: определяется разрыв ПКС. На задней поверхности большеберцовой кости определяется небольшой отек костного мозга.
(Справа) МРТ PDBИ, режим подавления сигнала от жира, сагиттальный срез, медиальнее предыдущею изображения: у этою же пациента определяется разрыв ЗКС более дистально. Обе крестовидные связки разрывают в большинстве вывихов колена. (Слева) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этою же пациента определяется дистальный отрыв МКС с окружающим оторванную связку скоплением жидкости. Разрыв ПКС визуализируется в виде аморфного серого сигнала в межмыщелковой вырезке. МБКС не повреждена.
(Справа) МРТ PDBИ, сагиттальный срез: определяется полный передний вывих большеберцовой кости по отношению к бедренной кости. Разорванная ЗКС четко визуализируется. Латеральная поверхность механизма разгибания не повреждена. (Слева) МРТ после переднею вывиха колена, Т2ВИ, режим подавления сигнала от жира, коронарный срез: определяется разрыв МБКС с формированием гематомы вокруг мягкотканных структур. Межмыщелковая вырезка заполнена аморфным серым сигналом вследствие разрыва обеих ИКС и ЗКС. Определяются вколоченные ушибы в медиальном мыщелке бедренной кости и медиальной поверхности большеберцовой кости. МКС не повреждена.
(Справа) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: у этою же пациента определяется разрыв МБКС, ПКС и ЗКС.
2. Рентгенография при бедренно-большеберцовом вывихе:
• Обычно определяется явное смещение большеберцовой кости по отношению к бедренной
• Вращательный вывих может быть слабовыраженным:
о Латеральное смещение большеберцовой кости < чем на 1/4 ширины мыщелка бедренной кости
о Медиальный мыщелок бедренной кости смещается медиальнее большеберцовой кости в передне-задней проекции
о Расширение медиальной суставной щели
о Большеберцовая кость вращается по отношению к бедренной кости в боковой проекции
• Сопутствующие переломы:
о Отрыв связки:
- ПКС: обычно от переднего гребня большеберцовой кости
- ЗКС: задняя верхняя суставная поверхность большеберцовой кости
- МКС: медиальный мыщелок бедренной кости
- МБКС: обычно от шиловидного отростка малоберцовой кости, но может и от латерального мыщелка бедренной кости
о Верхняя суставная поверхность большеберцовой кости
о Головка малоберцовой кости
о Перелом мыщелка бедренной кости встречается редко
• Выпот в суставе вследствие разрыва капсулы сустава отмечается редко
3. КТ при бедренно-большеберцовом вывихе:
• Позволяет выявить слабовыраженные переломы, в частности, после повторного вывиха
4. МРТ при бедренно-большеберцовом вывихе:
• Обычно репозиция коленного сустава проводится до выполнения МРТ
• Разрыв связок:
о Разрыв ПКС: может быть внутренним или отрывным (в последнем случае отрыв происходит от большеберцовой кости) о Разрыв ЗКС: обычно внутренний
о Разрыв МКС: обычно внутренний
о Латеральный коллатеральный связочный комплекс и задне-боковой угол:
- Различное повреждение
- Обычно отмечается повреждение медиальной или латеральной коллатеральной связки, обе связки повреждаются редко
о Разрыв мениска: относительно часто:
- Медиальный: в 53% случаев
- Латеральный: в 70% случаев
о Переломы и ушибы костного мозга:
- Локализация зависит от направления вывиха и ассоциированной травмы связок
о Разрыв задней капсулы: встречается часто, особенно, при заднем вывихе
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография
о МРТ позволяет описать травму связок
• Советы по протоколу исследования:
о При снижении пульсовой волны при репозиции необходима оценка подколенной артерии:
- Обычная ангиография
- Возможно использование КТ- или МР-ангиографии, но обладают сомнительной точностью при небольших разрывах интимы
о Визуализация сосудов при не измененном пульсе после репозиции вывиха является противоречивой
(Слева) При рентгенографии колена в передне-задней проекции определяются переломы латеральной верхней суставной поверхности большеберцовой кости и проксимального отдела малоберцовой кости. Также отмечается латеральное смещение большеберцовой кости по отношению к бедренной кости. Утрата конгруэнтности бедренно-большеберцового сустава указывает на вывих колена; направление вывиха (передний или задний) должно быть определено при рентгенографии в боковой проекции.
(Справа) При рентгенографии у этого же пациента в боковой проекции подтверждается задний вывих колена. Вновь визуализируется перелом большеберцовой кости. (Слева) Рентгенография в передне-задней поверхности: определяется латеральный вывих большеберцовой кости и надколенника по отношению к бедренной кости. Перелом не обнаружен.
(Справа) При рентгенографии в боковой проекции у этого же пациента определяется заднее смещение большеберцовой кости по отношению к бедренной кости с небольшим вращательным компонентом. Такая травма попадает в спектр между редким латеральным вывихом и очень редким вращательным или заднебоковым вывихом. Травма сосудов в данном случае более редкая, чем при переднем вывихе. (Слева) На рентгенографии в передне-задней проекции определяется латеральный бедренно-большеберцовый вывих. Надколенник смещается по большеберцовой кости. Отмечается существенная вальгусная деформация колена. Признаки перелома отсутствуют.
(Справа) МРТ Т1ВИ, коронарный срез: определяется латеральный вывих бедренно-большеберцового сустава. Крестовидная и медиальная коллатеральная связки разорваны. Подвздошно-большеберцовый пучок не поврежден.
в) Дифференциальная диагностика бедренно-большеберцового вывиха:
1. Флотирующее колено:
• Переломы дистального отдела бедренной и проксимального отдела большеберцовой кости, изолирующие коленный сустав
2. Травма колена с множественным поражением связок и с отсутствием вывиха:
• Вероятно, является частью спектра травм
1. Общая характеристика:
• Этиология:
о Обычно вследствие травмы высокой интенсивности:
- Автоавария
- Падение с большой высоты
о В редких случаях вследствие травмы низкой интенсивности:
- Попадание ногой в яму и закручивающая травма ноги
- Удар в область колена
- Спортивная травма
• Сопутствующие состояния:
о Перелом:
- Редко
- Может определяться отрыв ПКС в области прикрепления к большеберцовой кости
- Переломы-вывихи тяжелой степени встречаются редко
о Открытая травма сустава: в 20-30% случаев
о Травма главных связок:
- Разрыв ПКС: в 100% случаев
- Разрыв ЗКС: в 85% случаев
- Разрыв МКС: в 35% случаев
- Разрыв МБКС: в 71% случаев
- Разрыв подколенного сухожилия: в 47% случаев
- По крайней мере, разрывы трех основных связок, более вероятно, происходят при вывихе
о Травма сосудов:
- Травма подколенной артерии в 30% случаев
- Высокая частота при сопутствующей травме малоберцового нерва
о Травма малоберцового нерва в 15-40% случаев
2. Степени, стадии и классификация бедренно-большеберцового вывиха:
• Классификация основывается на направлении вывиха большеберцовой кости по отношению к бедренной:
о Передний:
- Наиболее распространенный (в 31 % случаев)
- Наиболее часто связан с травмой подколенной артерии
- Вследствие переразгибания:
Аутопсия: необходимо переразгибание на >30°
о Задний:
- Реже встречается чем передний (в 25% случаев)
- Может быть ассоциирован с травмой подколенной артерии
- Иногда ассоциирован с травмой при переразгибании
- Вследствие раздавливающей травмы/прямого удара по большеберцовой кости:
Травма о приборную панель
о Медиальный и латеральный:
- Редко:
Латеральный = в 13% случаев
Медиальный = 3% случаев
- Иногда ассоциированы с травмой артерий
о Вращательный (или заднебоковой):
- Редко (в 4% случаев)
- Медиальный мыщелок бедренной кости силой смещается через дефект в медиальной капсуле коленного сустава
- Травма артерий отмечается редко
(Слева) При рентгенографии в боковой проекции определяется отсутствие признаков перелома. Отмечается слабовыраженное нарушение конгруэнтности бедренно-надколенникового сустава с выпячиванием надколенника кзади от суставной поверхности. Также нарушена конгруэнтность бедренно-большеберцового сустава, что указывает на вывих коленного сустава.
(Справа) Рентгенография в аксиальной проекции: у этого же пациента определяется латеральный вывих большеберцовой кости и надколенника по отношению к бедренной кости. Признаки перелома отсутствуют. (Слева) МРТ после вывиха коленного сустава, РDВИ, режим подавления сигнала от жира, аксиальный срез: вклинивание подколенного сухожилия в латеральное ложе колена. Это обстоятельство полсужило препятствием для адекватной репозиции вывиха. Отмечается латеральный мениск рядом с сухожилием.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этою же пациента определяется отрыв объединенною сухожилия в месте ею прикрепления к головке малоберцовой кости. ЗКС разорвана. Подколенное сухожилие входит в заднее ложе сустава и вклинено там. (Слева) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: на более фронтальном срезе у этою же пациента визуализируется подколенное сухожилие, вклиненое между большеберцовой костью и латеральным мениском. Это было подтверждено на операции.
(Справа) MPT PDBИ, сагиттальный срез: определяется отрыв ПКС в месте ее прикрепления к большеберцовой кости. Подколенное сухожилие находится между большеберцовой костью и латеральным мениском.
г) Клинические особенности:
1. Проявления бедренно-большеберцового вывиха:
• Типичные признаки/симптомы:
о Деформация колена:
- Репозиция может быть спонтанной
- Репозиция иногда выполняется фельдшером скорой помощи
о Грубая нестабильность колена
• Другие признаки/симптомы:
о Снижение или отсутствие пульса на голени и ступне вследствие травмы подколенной артерии:
- Неизмененный пульс и наполнение капилляров не исключают травму сосудов
2. Демография:
• Пол:
о М>Ж
3. Течение и прогноз:
• Травма малоберцового нерва: в половине случаев постоянная
• Отсроченная травма сосудов:
о Тромбоз подколенной артерии или вены
4. Лечение:
• Репозиция может быть выполнена закрытым способом:
о Репозиция может быть ограничена вклиненными структурами
• Вращательный вывих обычно требует открытой репозиции вследствие дефекта медиальной капсулы, в которую вклинивается медиальный мыщелок бедренной кости
• Немедленное или отсроченное восстановление разорванных связок
д) Диагностическая памятка:
1. Следует учесть:
• Травма подколенной артерии и вены может быть даже при неизмененном пульсе
2. Советы по интерпретации изображений:
• Рекомендуется искать слабовыраженные отрывные переломы, которые свидетельствуют о разрыве связки
Введение в лучевую диагностику травм бедра и таза
а) Введение. Острые повреждения таза могут быть разделены на три основные группы: переломы с нарушением целостности тазового кольца, перелом вертлужной впадины и изолированные переломы таза, которые не затрагивают вертлужную впадину или не приводят к нарушению целостности тазового кольца. Рентгенологи должны уметь выделять эти группы, основываясь на данных рентгенографии таза в прямой проекции, которая входит в обязательные обследования при травме. Для дальнейшего уточнения вида перелома и направленного лечения используются дополнительные проекции или популярная в настоящее время компьютерная томография (КТ).
Повреждения бедра могут быть разделены на две основные группы: вывихи и переломы. Среди переломов выделяют переломы головки бедренной кости, шейки бедра, чрезмыщелковый, подмыщелковый и изолированные переломы мыщелка. Вывихи чаще всего бывают задними. Встречаются также передние и центральные вывихи.
Спортивная травма таза может быть разделена на внутрисуставную травму, синдромы соударения, бурситы, усталостные переломы и повреждения мышц/сухожилий.
У лиц пожилого возраста встречаются остеопоротические переломы таза, бурситы, тендинопатии и разрывы мышц таза.
б) Терминология. Чаще всего переломы с нарушением целостности тазового кольца разделяются по механизму травмы: вертикальное смещение, сдавливание в сагиттальной и фронтальной (ФП) плоскостях. Точная группировка по механизму не всегда возможна, однако даже в этом случае задачей рентгенолога является описание перелома и повреждения крестцово-подвздошного сочленения и лобкового симфиза.
Термин «перелом вертлужной впадины» является предметом споров. Вертлужная впадина слагается из лобковой, седалищной и подвздошной костей. Именно они образуют тазовую кость, которая является костным элементом соединения туловища с нижними конечностями и играет ключевую роль в обеспечении равновесия и движения. Выделяют две колонны таза. Передняя колонна располагается от крестца до лобкового симфиза и распознается на рентгенограммах по подвздош-но-гребешковой линии. Задняя колонна идет от крестца до седалищного бугра, на рентгенограммах ограничен подвздошно-седалищной линией. Седалищный контрофорс это основная часть заднего отдела, располагающаяся от крестца до вертлужной впадины. Передняя и задняя стенки вертлужной впадины образуются наклоненную кпереди ямку, которая стабилизирует головку бедренной кости, но не обеспечивает прочность структуры таза.
Переломы вертлужной впадины могут быть как простого типа, так и сложной комбинацией следующих повреждений: перелом передней или задней стенки, передней или задней колонны, поперечный перелом. Переломы колонны бывают чаще во фронтальной плоскости, поперечные переломы-в сагиттальной.
Перелом вертлужной впадины расценивается как перелом колонны (передней или задней) только в случае наличия двойного перелома последней, а именно не только при переходе линии перелома через подвздошно-седалищную или седалищно-лобковую линии, но и обязательно с наличием перелома нижней ветви лобковой кости или седалищного бугра. Двухколонный перелом полностью отделяет вертлужную впадину от крестца, разделяя тазовую кость на верхний и нижний фрагменты и разрушая седалищный контрофорс. Поперечный и Т-образный переломы выглядят также, но расположены под 90° по отношению к двухколонному перелому, поэтому они разделяютта-зовую кость на медиальный и латеральный фрагменты.
Изолированные переломы таза включают переломы крыла подвздошной кости, отрывные переломы в местах крепления сухожилий, сдвоенные переломы лобковых ветвей, остеопоротические переломы и некоторые переломы крестца. Отрывные переломы чаще всего встречаются у молодых пациентов в виде перелома Сальтера-Харисса.
Выделяют передний и задний вывихи бедра. Затем описывают расположение смежных структур.
При диагностике повреждений таза распространены синдромы соударения. Из них наиболее часто встречается синдром бедренно-вертлужного соударения —общий термин, отражающий соударение бедренной кости и вертлужной впадины вследствие особенностей строения места соединения головки/шейки бедренной кости или вертлужной впадины. Это главная причина раннего остеоартрита тазобедренного сустава. Синдром подвздошно-поясничного соударения вызван различными причинами и может приводить к «щелканью» сухожилия подвздошно-поясничной мышцы или изолированному разрыву вертлужной губы тазобедренного сустава. Синдром седалищно-бедренного соударения означает соударение квадратной мышцы бедра с малым вертелом и седалищным бугром.
Повреждение мышц и сухожилий таза может быть острым или вследствие хронической чрезмерной нагрузки или дистрофии. У спортсменов главной причиной паховой боли является травма апоневроза прямой мышцы живота/длинной приводящей мышцы. Травмы подколенного сухожилия обычно происходят в результате резкого отведения (падение на льду), в то время как разрывы средней и малой ягодичной мышцы обычно вызываются хроническими, дистрофическими процессами.
(Слева) КТ в режиме 3D-рендеринга поверхностей: определяется переломы крыла левой подвздошной кости, левого поперечного отростка L5 и двусторонний перелом лобковых ветвей.
(Справа) КТ: 3D-реконструкция с алгоритмом «просвечивания»: визуализационная картина та же, что и при рендеринге поверхностей, но более четко виден перелом крестца без смещения. (Слева) На рентгенограмме в прямой проекции визуализируются переломы ветви лобковой кости и диастаз в правом крестцово-подвздошном сочленении. Тазовый фиксатора, наложенный с целью уменьшения объемов таза и, как следствие, остановки кровотечения, может приводить к недооценке степени повреждения связочного аппарата. Определяется едва уловимое подтекание контраста из мочевого пузыря.
(Справа) КТ, аксиальный срез: наблюдается экстраперитонеальный разрыв мочевого пузыря. Определяется расхождение крестцово-подвздошного сочленения, которое частично уменьшено с помощью тазового фиксатора. (Слева) Визуализируется перелом передней колонны, распространяющийся от вертлужной впадины до крыла подвздошной кости. Сочетанный перелом нижней ветви лобковой кости, который всегда возникает при данном типе, в этой проекции не определяется.
(Справа) Изолированный перелом крыла подвздошной кости выглядит так же как и перелом передней колонны на предыдущем снимке, но при этом линия перелома обходит вертлужную впадину, выходя чуть выше нее. Травма получена вследствие прямого удара при катании на лыжах. (Слева) Сложность перелома бедра часто впечатляет. При КТ в 3D-реконструкции определяется не только травма с компрессией в передне-заднем направлении с расхождением лобкового симфиза, но и наиболее угрожающая пояснично - тазовая диссоциация вследствие У-образного перелома крестца с разрывом крестцово-подвздошных сочленений.
(Справа) Постоперационная рентгенограмма в прямой проекции: визуализируется восстановление стабильности таза с помощью использования винтов для крестцово-подвздошных сочленений, стержневой фиксации от L5 до подвздошной кости и пластины для восстановления лобкового симфиза. (Слева) МР артрограмма, протон-взвешенное изображение в режиме подавления сигнала от жира, сагиттальный срез: определяется местное повреждение хряща вследствие синдрома бедренно-вертлужного соударения (БВС). Разрыв вертлужной губы является болезненным, но приводит, возможно, к меньшему повреждению хряща, чем ранний остеоартрит при БВС.
(Справа) Артроскопия, этот же пациент: определяется повреждение хряща и признаки дегенерации вертлужной губы. Головка бедренной кости визуализируется слева. (Слева) МРТ, протон-взвешенное изображение в режиме подавления сигнала от жира, сагиттальный срез: у пациента более старшего возраста с подозрением на перелом определяется большая гематома и частичный отрыв сухожилия средней ягодичной мышцы от большого вертела.
(Справа) Обзорная рентгенограмма таза в прямой проекции. При оценке травмы таза отслеживаются подвздошно-гребешковая (подвздошно-лонная) и подвздошно-седалищная линии в целях обнаружения скрытого перелома передней или задней колонны соответственно. Также обращают внимание на переднюю и заднюю стенки правой вертлужной впадины.
в) Анатомические особенности. Тазовая кость образует кольцо, которое теоретически подразделяется несколькими способами на части. У взрослых оно сформировано из трех костей и трех суставов. С обеих сторон крестец образует сочленения с костями таза, которые соединяются друг с другом и образуют лобковый симфиз. Крестцово-подвздошные сочленения и лобковый симфиз являются синовиальными суставами, но движения в них очень ограничены. Также в тазовой кости выделяется передний отдел кольца, включающий кости таза от седалищной ости до лобкового симфиза, и задний отдел, состоящий из крестца и задней части тазовых костей. Существует другой вариант разделения. Область таза над подвздошно-гребешковой линией с участком брюшной полости называют ложным тазом, а истинный таз располагается между подвздошно-гребешковой линией и седалищным бугром.
г) Особенности патологических изменений. После формирования тазового кольца возможны разрывы кольца в нескольких местах вследствие травмы от столкновения. Обнаружение любого перелома таза должно приводить к незамедлительному поиску дополнительных повреждений. Разрывы тазового кольца часто ассоциированы с травмами вертлужной впадины, вывихом бедренной кости и сочетанными повреждениями.
При травмах таза часто повреждаются мягкие ткани. С костными повреждениями часто ассоциированы травмы мочеполовой системы и сосудов, поэтому при КТ сканировании тазовой области необходимо тщательное изучение изображения мягких тканей вследствие высокой вероятности внутритазовых повреждений.
Особое внимание следует уделять синдромам соударения бедра. Для наиболее полной оценки возможных причин боли в бедре рентгенологу следует выйти за рамки клинического диагноза соударения
д) Особенности визуализации. Рентгенография является первоочередным методом визуализации в диагностике при травмах от столкновения, переломах бедра и предполагаемых аномалий развития. В прямой проекции таза должны быть оценены подвздошно-седалищная и подвздошно-гребешковая (подвздошно-лобковая, дугообразная) линии (признаки неконгруэнтности или асимметрии). При переломах таза, если не планируется КТ, важно выполнить снимки в проекции Джуде и косых проекциях. Необходимо помнить, что исследование в одной проекции это двухмерное исследование, что является недостаточным для полной оценки костно-мышечного аппарата таза. Рентгенография таза в прямой проекции стоя и боковой проекции в позе «лягушки» является достаточным методом для полной оценки бедренно-вертлужного синдрома соударения и дисплазии тазобедренного сустава.
При переломе бедренной кости в верхней трети, и особенно при субкапитальном переломе шейки или остеопоротическом переломе таза, изменения на рентгенограммах могут отсутствовать. Если такие повреждения подозреваются и данные рентгенографии сомнительны, методом выбора становится МРТ, особенно у пациентов с остеопорозом.
Используются несколько боковых проекций таза. При выявлении травматического повреждения всегда получают боковую паховую проекцию (поперечно столу). Пациент лежит в положении супинации бедра, противоположное бедро согнуто и приподнято и снимок получают поперечно столу, краниально, под углом 10° к поврежденной конечности. В спортивной медицине используется ряд боковых проекций, обеспечивающих визуализацию передних областей головки и шейки бедра, и несколько проекций вертлужной впадины. Все они являются передними проекциями. При боковой проекции в позе «лягушки» пациент лежит в положении супинации обеих конечностей, согнутых в тазобедренных и коленных суставах, стопы напротив друг друга.
При получении боковой проекции по Лаунштейну пациент в положении супинации, таз развернут кзади под углом 45°, нога согнута в тазобедренном и коленном суставе, колено плотно прилегает к столу. Боковая проекция «ложного» профиля: пациент располагается вертикально, нога разогнута в тазобедренном и коленном суставах, таз повернут на 45-65° кзади. Боковая модификация по Дунне: пациент в положении супинации и сгибания тазобедренного сустава под углом 45°, коленный сустав согнут под углом 90°, стопа плотно прилегает к столу.
В настоящее время КТ становится стандартом исследования при травмах таза от столкновения. Высокоразрешающие КТ исследования с использованием костного окна могут быть получены при стандартном исследовании мягких тканей в процессе выявления травмы внутренних органов. Постпроцесорная обработка КТ изображений костных структур таза представлена реконструкциями в коронарных и сагиттальных плоскостях, а также рядом методов 3D реконструкции. Такая техника эффективна не только при диагностике травмы, но и при оценке синдрома бедренно-вертлужного соударения и дисплазии вертлужной впадины. 3D реконструкции могут быть выполнены с использованием рендеринга поверхности костей или алгоритма «просвечивания», который имитирует рентгенографию.
Изображения в режиме рендеринга поверхностей легко читаются клиницистами, но не обеспечивают такой детализации, как алгоритм «просвечивания».
УЗИ становится важным методом в оценке сухожильно-мышечных повреждений тазовой области. Возможность визуализации с одновременным разносторонним движением датчика делает УЗИ уникальным инструментом в оценке костно-мышечной системы. Тем не менее, УЗИ должно использоваться прежде всего для целенаправленной диагностики по конкретным показаниям, а не как метод полного обследования.
В диагностике спортивных травм и хронических тазовых болей неясного происхождения методом выбора является МРТ. Источник боли часто располагается вне области клинической настороженности, поэтому широко используются режимы Т1ВИ в коронарном срезе с большим FOV и STIR. Они дополняются режимами с меньшим FOV и высоким разрешением области наибольшего подозрения.
У спортсменов с пубалгией используется комбинированный МР-режим с большим FOV всей области таза и прицельным сканированием зоны лобкового симфиза при высоком разрешении. Протокол нативного сканирования дополняется исследованиями в коронарных косых плоскостях, назначаемых вместе с плоскостью передней поверхности крыла подвздошной кости и исследованием срезов с высоким разрешением в сагиттальной плоскости, проходящих через лобковый симфиз, выполненных с расположением поверхностной катушки по центру симфиза. Эта стратегия визуализации улучшает специфичность обнаружения повреждений, вовлекающих апоневроз прямой мышцы живота/приводящей мышцы и является протоколом выбора у молодых пациентов с болью в паховой области или у спортсменов с пубалгией.
В случае местного повреждения бедра при отсутствии артритического поражения может быть использован протокол нативного МР-сканирования. Такой протокол должен включать визуализацию таза с большим FOV, в то время как протокол с меньшим FOV используется для бедра, включая косые аксиальные срезы вместе с топограммами шейки бедра в коронарной проекции. Также используются высокоразрешающие нативные протоколы, несмотря на возможность улучшения визуализации аномалий вертлужной губы и хряща при специальных протоколах артрографии.
Прямая МР-артрография является «золотым стандартом» визуализации для оценки заболеваний тазобедренного сустава. В тазобедренный сустав вводится смешанный раствор гадолиния в разведении 1:200 с йодным контрастом, физиологическим раствором и анестетиком. Протоколы МР-артрографии обеспечивают визуализацию тазобедренного сустава с высоким разрешением, в трех плоскостях на Т1 ВИ в режиме подавления сигнала от жира в последовательности спин-эхо, также как и протоколы более полной визуализации таза с большим FOV в коронарных и аксиальных срезах.
Для выявления строения передневерхней области головки/шейки бедренной кости наиболее подходит визуализация в косой аксиальной плоскости. При внутрисуставном введении анестетика во время введения контраста при артрографии с параллельной оценкой возникающей симптоматики в процессе провокационных движений бедра можно получить дополнительную диагностическую информацию.
е) Особенности лечения. КТ и МРТ являются лучшими методами исследования при травмах таза, аномалиях строения и синдромах повторного напряжения. Данные этих исследований, в свою очередь, способствуют успеху хирургического лечения. Возрастает роль УЗИ в планировании лечения при патологических изменениях мышц и сухожилий.
Читайте также:
- Методы обследования канцероматоза брюшины
- КТ, ангиография при послеоперационном желудочно-кишечном кровотечении
- Изменения анализов при хроническом гепатите, холецистите и холангите
- Репродукция ДНК-вирусов. Репликативный цикл ДНК-содержащих вирусов. Репродукция паповавирусов. Репродукция аденовирусов.
- Отравление тромболитиками (тромболитическими средствами) и его побочные эффекты
