Саркома и лимфома трахеи, бронха на рентгенограмме, КТ, ПЭТ
Добавил пользователь Владимир З. Обновлено: 31.01.2026
(а) На рисунке показан срез в коронарной плоскости, на котором отражен ряд новообразований трахеи и бронхов. Плоскоклеточная и аденоидно-кистозная карциномы чаще растут в проксимальных отделах дыхательных путей, тогда как мукоэпидермоидная карцинома карциноид и доброкачественные опухоли (например, гамартома) обычно наблюдаются в дистальных. Также может выявляться инвазия дыхательных путей первичными злокачественными опухолями, например раком легких.
(б) При ФДГ-ПЭТ/КТ в левой стенке трахеи визуализируется объемное образование, интенсивно поглощающее ФДГ. При бронхоскопической биопсии был выявлен плоскоклеточный рак. (а) У пациента с жалобами на хронический кашель при рентгенографии органов грудной клетки в ПП проекции вдоль правой стенки трахеи над верхней апертурой грудной клетки определяется опухолевидное затемнение.
(б) У этого же пациента при КТ с контрастным усилением визуализируется мягкотканное объемное образование, прорастающее правую и заднюю стенки трахеи и распространяющееся на прилежащие отделы средостения. При бронхоскопической биопсии был выявлен плоскоклеточный рак. Распространение опухоли на прилежащие отделы средостения свидетельствует о ее злокачественности. (а) У пациента с аденоидно-кистозной карциномой при КТ с контрастным усилением определяется циркулярное утолщение стенки верхних отделов трахеи. Некоторые новообразования трахеи и бронхов, например аденоидно-кистозная карцинома, могут проявляться утолщением стенки, а не объемным образованием в просвете.
(б) Пациент с мультифокальной аденоидно-кистозной карциномой, подтвержденной при биопсии. При нативной КТ визуализируются множественные мягкотканные узелки и объемные образования, выступающие в просвет трахеи. Следует отметить различные характеристики контура: от неровного до дольчатого. (а) У пациента с аденоидно-кистозной карциномой при нативной КТ на реконструкции в коронарной плоскости в правой стенке трахеи определяется мягкотканный узелок с четким дольчатым контуром. Следует отметить утолщение прилежащей стенки трахеи
(б) У этого же пациента при нативной КТ на 3D-реконструкции в правой стенке трахеи визуализируется опухоль 3D-реконструкция и виртуальная бронхоскопия могут использоваться для выполнения трансбронхиальной биопсии и при планировании хирургического вмешательства. (а) У мужчины 52 лет с мукоэпидермоидной карциномой при КТ с контрастным усилением в просвете проксимальных отделов левого главного бронха определяется первичное новообразование. Больший компонент данного образования распространяется на прилежащие отделы средостения.
(б) У пациента с рецидивирующей пневмонией и жалобами на кашель при КТ с контрастным усилением в просвете левого нижнедолевого бронха визуализируется узелок. При бронхоскопической биопсии была выявлена мукоэпидермоидная карцинома. (а) У пациента с жалобами на боли в груди при КТ с контрастным усилением в левом главном бронхе определяется округлое мягкотканное объемное образование. При бронхоскопической биопсии была выявлена мукоэпидермоидная карцинома.
(б) У этого же пациента при ФДГ-ПЭТ/КТ визуализируется немного повышенный уровень поглощения ФДГ опухолью.
В противоположность плоскоклеточной и аденоидно-кистозной карциномам, которые обычно интенсивно накапливают ФДГ, мукоэпидермоидная карцинома может поглощать ФДГ с различной интенсивностью. (а) У мужчины 52 лет с жалобами на хронический кашель при рентгенографии органов грудной клетки в ПП проекции определяется ателектаз верхней доли левого легкого
(б) У этого же пациента при КТ с контрастным усилением визуализируется ателектаз верхней доли левого легкого вследствие окклюзии левого верхнедолевого бронха узелком, интенсивно накапливающим контрастное вещество. При бронхоскопической биопсии была выявлена карциноидная опухоль. Эндобронхиальные опухоли, например карциноид, могут проявляться рецидивирующей пневмонией или ателектазом доли либо всего легкого. (а) У женщины 31 года с жалобами на кашель при КТ с контрастным усилением в проксимальных отделах правого главного бронха определяется узелок, накапливающий контрастное вещество, что соответствует карциноиду.
(б) На совмещенных изображениях при КТ с контрастным усилением (слева) и ФДГ-ПЭТ/КТ (справа) визуализируются ателектаз нижней доли левого легкого и карциноидная опухоль, умеренно накапливающая ФДГ. Опухоль имеет центральную локализацию и окружена ателектазированным легким. Карциноиды могут слабо поглощать ФДГ либо не поглощать вообще, что потенциально может привести к получению ложноотрицательных результатов при ПЭТ/КТ. (а) Мужчина 48 лет с немелкоклеточным раком корня правого легкого. При КТ с контрастным усилением определяется инвазия и окклюзия опухолью правого главного бронха. Следует отметить утолщение стенок проксимальных отделов правого главного бронха и трахеи в области ее бифуркации , что является признаком местнодеструирующего роста.
(б) У пациента с папиллярным раком щитовидной железы при КТ с контрастным усилением визуализируется опухолевая инвазия правой стенки трахеи. Непосредственное распространение на дыхательные пути характерно для первичных новообразований гортани, щитовидной железы, легких, средостения и пищевода. (а) У пациента с метастазами меланомы при КТ с контрастным усилением на реконструкции в сагиттальной плоскости в передней стенке верхних отделов трахеи определяются множественные полиповидные узелки. Меланома была подтверждена при бронхоскопической биопсии.
(б) Женщина 56 лет с метастазами карциномы верхнечелюстной пазухи. При нативной КТ визуализируется циркулярное утолщение стенок трахеи. Лучевые признаки гематогенных метастазов и соответствующих им первичных злокачественных опухолей часто совпадают. (а) На 3D-реконструкции при нативной КТ в передней стенке трахеи определяется крупный полиповидный дефект наполнения, соответствующий плоскоклеточной папилломе. 3D-реконструкция и виртуальная бронхоскопия позволяют обследовать пациентов, которым бронхоскопия противопоказана.
(б) При нативной КТ на реконструкции в коронарной плоскости в верхних отделах трахеи и левом главном бронхе визуализируются множественные дефекты наполнения, соответствующие трахеобронхиальному папилломатозу. (а) При КТ с контрастным усилением в правом нижнедолевом бронхе определяется кальцификат, соответствующий гамартоме дыхательных путей.
(б) При нативной КТ визуализируется крупное обильно кальцифицированное объемное образование сдавливающее трахею. При бронхоскопической биопсии была выявлена волокнисто-хрящевая гамартома.
В противоположность паренхиматозным, гамартомы дыхательных путей часто содержат меньше жировой, но больше хрящевой ткани.
Злокачественные опухоли легких
Злокачественные опухоли легких – общее понятие, объединяющее группу новообразований трахеи, легких и бронхов, характеризующихся бесконтрольным делением и разрастанием клеток, инвазией в окружающие ткани, их разрушением и метастазированием в лимфоузлы и отдаленно расположенные органы. Злокачественные опухоли легких развиваются из средне-, низко- или недифференцированных клеток, значительно отличающихся по структуре и функциям от нормальных. К злокачественным опухолям легких относятся лимфома, плоскоклеточный и овсяноклеточный рак, саркома, мезотелиома плевры, малигнизированный карциноид. Диагностика злокачественных опухолей легких включает рентгенографию, КТ или МРТ легких, бронхографию и бронхоскопию, цитологическое исследование мокроты и плеврального выпота, биопсию, ПЭТ.
МКБ-10
Общие сведения
Злокачественные опухоли легких – общее понятие, объединяющее группу новообразований трахеи, легких и бронхов, характеризующихся бесконтрольным делением и разрастанием клеток, инвазией в окружающие ткани, их разрушением и метастазированием в лимфоузлы и отдаленно расположенные органы. Злокачественные опухоли легких развиваются из средне-, низко- или недифференцированных клеток, значительно отличающихся по структуре и функциям от нормальных.
Самой частой злокачественной опухолью легких является рак легкого. У мужчин рак легкого встречается в 5-8 раз чаще, чем у женщин. Рак легкого обычно поражает пациентов старше 40-50 лет. Рак легкого занимает 1-е место в ряду причин смерти от рака, как среди мужчин (35%), так и среди женщин (30%). Другие формы злокачественных опухолей легких регистрируются значительно реже.
Причины злокачественных опухолей легкого
Появление злокачественных опухолей вне зависимости от локализации связывают с нарушениями дифференцировки клеток и пролиферации (разрастания) тканей, происходящими на генном уровне.
Факторами, вызывающими подобные нарушения в тканях легкого и бронхов, являются:
- активное курение и пассивное вдыхание сигаретного дыма. Курение является основным фактором риска возникновения злокачественных опухолей легких (в 90% у мужчин и в 70% у женщин). Никотин и смолы, содержащиеся в сигаретном дыме, обладают канцерогенным действием. У пассивных курильщиков вероятность развития злокачественных опухолей легких (особенно рака легкого) возрастает в несколько раз.
- вредные профессиональные факторы (контакт с асбестом, хромом, мышьяком, никелем, радиоактивной пылью). Люди, связанные в силу профессии с воздействием этих веществ, подвержены риску возникновения злокачественных опухолей легких, особенно, если они – курильщики.
- проживание в зонах с повышенным радоновым излучением;
- наличие рубцовых изменений легочной ткани, доброкачественных опухолей легкого, склонных к малигнизации, воспалительных и нагноительных процессов в легких и бронхах.
Данные факторы, влияющие на развитие злокачественных опухолей легких, могут вызывать повреждения ДНК и активизировать клеточные онкогены.
Виды злокачественных опухолей легких
Злокачественные опухоли легких могут изначально развиваться в легочной ткани или бронхах (первичная опухоль), а также метастазировать из других органов.
Рак легкого – эпителиальная злокачественная опухоль легких, исходящая из слизистой бронхов, бронхиальных желез или альвеол. Рак легкого обладает свойством метастазирования в другие ткани и органы. Метастазирование может происходить по 3 путям: лимфогенному, гематогенному и имплантационному. Гематогенный путь наблюдается при прорастании опухоли в кровеносные сосуды, лимфогенный – в лимфатические. В первом случает опухолевые клетки с кровотоком переносятся в другое легкое, почки, печень, надпочечники, кости; во втором – в лимфоузлы надключичиной области и средостения. Имплантационное метастазирование отмечается при прорастании злокачественной опухоли легких в плевру и распространении ее по плевре.
По локализации опухоли по отношению к бронхам различают периферический рак легкого (развивается из мелких бронхов) и центральный рак легкого (развивается из главного, долевых или сегментарных бронхов). Рост опухоли может быть эндобронхиальным (в просвет бронха) и перибронхиальным (в сторону легочной ткани).
По морфологическому строению различают следующие виды рака легкого:
- низко- и высокодифференцированный плоскоклеточный (эпидермоидный рак легкого);
- низко- и высокодифференцированный железистый рак легкого (аденокарцинома);
- недифференцированный (овсяноклеточный или мелкоклеточный) рак легкого.
В основе механизма развития плоскоклеточного рака легкого лежат изменения эпителия бронхов: замещение железистой ткани бронхов фиброзной, цилиндрического эпителия плоским, возникновение очагов дисплазии, переходящих в рак. В возникновении карциномы играют роль гормональные факторы и генетическая предрасположенность, способные активизировать канцерогены, попавшие в организм.
Овсяноклеточный рак относится к злокачественным опухолям легкого диффузной нейроэндокринной системы (АПУД-системы), продуцирующим биологически активные вещества. Этот вид рака легкого дает гематогенные метастазы уже на ранней стадии.
Лимфома – злокачественная опухоль легких, исходящая из лимфатический системы. Лимфома может первично локализоваться в легких или метастазировать в них из других органов (молочных желез, толстого кишечника, прямой кишки, почек, щитовидной железы, предстательной железы, желудка, яичка, шейки матки, кожи и костей).
Саркома – злокачественная опухоль легкого, развивающаяся из интраальвеолярной или перибронхиальной соединительной ткани. Саркома чаще развивается в левом, а не в правом легком, как рак. Мужчины заболевают саркомой чаще женщин в 1,5-2 раза.
Рак плевры (мезотелиомы плевры) - злокачественная опухоль, исходящая из мезотелия – эпителиальной ткани, выстилающей полость плевры. Чаще поражает плевру диффузно, реже - локально (в виде полипозных образований и узлов). В результате плевра утолщается до нескольких сантиметров, приобретает хрящевую плотность, становится шероховатой.
Малигнизированный карциноид приобретает все признаки злокачественной опухоли легкого: неограниченный инфильтративный рост, способность метастазирования в отдаленные органы (другое легкое, печень, головной мозг, кости, кожу, надпочечники, почки, поджелудочную железу). В отличие от рака легкого карциноид растет медленнее и позднее дает метастазы, поэтому радикальная операция дает хорошие результаты, местные рецидивы возникают редко.
Классификация рака легкого
В онкопульмонологии используется классификация рака легкого по международной системе TNM, где:
Т- первичная злокачественная опухоль легкого, ее размер и степень прорастания в ткани:
- ТХ – рентгенологические и бронхологические данные за наличие злокачественной опухоли легких отсутствуют, однако определяются атипичные клетки в смывах из бронхов или в мокроте
- ТО — первичная опухоль не определяется
- Tis — преинвазивный (внутриэпителиальный) рак
- Tl — в окружении легочной ткани или висцеральной плевры определяется опухоль диаметром до 3 см, при бронхоскопии признаков поражения главного бронха не обнаруживается
- Т2 — определяется опухоль диаметром более 3 см, переходящая на главный бронх ниже зоны бифуркации не менее чем на 2 см, либо с прорастанием висцеральной плевры, либо с наличием ателектаза части легкого
- ТЗ — опухоль с прорастанием в грудную стенку, париетальную плевру, перикард, диафрагму, или с распространением на главный бронх, не доходя менее 2 см до бифуркации, или сопровождающаяся ателектазом целого легкого; размер опухоли любой
- Т4 — опухоль распространяется на средостение, миокард, крупные сосуды (аорту, ствол лёгочной артерии, верхнюю полую вену), пищевод, трахею, зону бифуркации, позвоночник, а также опухоль, сопровождающаяся выпотным плевритом.
N – задействованность регионарных лимфоузлов:
- NX — недостаточно данных для оценки регионарных лимфоузлов
- NO — отсутствие метастатического поражения внутригрудных лимфоузлов
- N1 — метастазирование или распространение злокачественной опухоли легких на перибронхиальные или (и) лимфоузлы корня легкого
- N2 — метастазирование злокачественной опухоли легких в бифуркационные или лимфоузлы средостения со стороны поражения
- N3 — метастазирование злокачественной опухоли легких в лимфоузлы корня и средостения на противоположной стороне, надключичные или прескаленные лимфоузлы с любой стороны
M – отсутствие или наличие отдаленных метастазов:
- MX — недостаточно данных для оценки отдаленных метастазов
- МО — отсутствие отдаленных метастазов
- Ml — наличие отдаленных метастазов
G — градация по степени дифференцировки злокачественной опухоли легких (определяется после гистологического исследования):
- GX — невозможно оценить степень клеточной дифференцировки
- GI — высокодифференцированная
- G2 — умереннодифференцированная
- G3 — низкодифференцированная
- G4 — недифференцированная
IV стадии рака легкого:
- I – опухоль легкого размером до 3 см с локализацией в пределах одного сегмента или сегментарного бронха, метастазы отсутствуют.
- II – опухоль легкого размером до 6 см с локализацией в пределах одного сегмента или сегментарного бронха, наличие единичных метастазов в бронхопульмональных лимфоузлах
- III – опухоль легкого размером более 6 см, переходящая на соседнюю долю, соседний или главный бронх, метастазы в трахеобронхиальные, бифуркационные, паратрахеальные лимфоузлы.
- IV— опухоль легкого распространяется на другое легкое, соседние органы, имеются обширные местные и отдаленные метастазы, раковый плеврит.
Знание классификации злокачественных опухолей легких позволяет прогнозировать течение и исход болезни, план и результаты лечения.
Симптомы злокачественных опухолей легких
Проявления злокачественных опухолей легких определяются локализацией, размерами опухоли, ее отношением к просвету бронха, осложнениями (ателектазом, пневмонией), распространенностью метастазов. Ранние симптомы злокачественных опухолей легких малоспецифичны. Пациентов беспокоят нарастающая слабость, повышенная утомляемость, периодическое повышение температуры тела, недомогание. Начало развития опухоли часто маскируется под клинику бронхита, пневмонии, частых ОРВИ. Нарастание и рецидивы этих проявлений заставляют пациента обратиться к врачу.
Дальнейшее развитие злокачественных опухолей легких эндобронхиальной локализации характеризуется упорным кашлем со слизисто-гнойной мокротой и нередко кровохарканьем. Легочное кровотечение говорит о прорастании опухоли в крупные сосуды. С увеличением размеров злокачественной опухоли легких нарастают явления нарушения бронхиальной проходимости - появляется одышка.
Периферические опухоли легких протекают бессимптомно до момента прорастания в грудную стенку или плевру, когда возникают сильные боли в груди. Поздние проявления злокачественных опухолей легких – слабость, похудание, кахексия. В поздних стадиях рак легкого сопровождается массивным, рецидивирующим геморрагическим плевритом.
Диагностика злокачественных опухолей легких
Выраженные физикальные проявления на ранних этапах онкопроцесса в легких нехарактерны. Основным источником выявления злокачественных опухолей легких на стадии отсутствия клиники является рентгенография. Злокачественные опухоли легких могут быть случайно выявлены при проведении профилактической флюорографии. При рентгенографии легких определяются опухоли диаметром более 5-6 мм, участки сужения и неровностей контуров бронхов, ателектаза и инфильтрации. В сложных диагностических случаях дополнительно проводят МРТ или КТ легких.
При периферической локализации опухоли легкого определяется плевральный выпот. Подтверждается диагноз такой злокачественной опухоли легких цитологическим исследованием выпота, полученного путем плевральной пункции, или биопсией плевры. Наличие первичной опухоли или метастазов в легких может устанавливаться при цитологическом исследовании мокроты. Бронхоскопия позволяет осмотреть бронхи вплоть до субсегментарных, обнаружить опухоль, провести забор бронхиальных смывов и трансбронхиальную биопсию.
Глубоко расположенные опухоли диагностируются при помощи пункционной биопсии легкого и гистологического исследования. С помощью диагностической торакоскопии или торакотомии определяется операбельность злокачественной опухоли легких. При метастазировании злокачественной опухоли легких в прескаленные лимфоузлы проводят их биопсию с последующим определением гистологической структуры опухоли. Отдаленные метастазы первичной опухоли легких выявляются при УЗИ-эхолокации, КТ или радиоизотопном сканировании (ПЭТ).
Лечение злокачественных опухолей легких
Радикальным методом лечения злокачественных опухолей легких является их оперативное удаление, которое проводят торакальные хирурги. Учитывая стадию и обширность поражения, производят удаление одной или двух долей легкого (лобэктомия или билобэктомия); при распространенности процесса – удаление легкого и регионарных лимфоузлов (пневмонэктомия). Методом проведения оперативного вмешательства может быть торакотомия или видеоторакоскопия. Одиночные или множественные метастазы в легком оперируют, если произведено удаление первичного очага.
Оперативное лечение при злокачественных опухолях легких не проводится в случаях:
- невозможности радикального удаления опухоли
- наличия отдаленных метастазов
- тяжелых нарушений функций легких, сердца, почек, печени
Относительным противопоказанием к оперативному лечению является возраст пациента старше 75 лет.
В послеоперационном периоде или при наличии противопоказаний к операции проводится лучевая и/или химиотерапия. Часто различные виды лечения злокачественных опухолей легких комбинируют: химиотерапия - операция – лучевая терапия.
Прогноз и профилактика
Без лечения продолжительность жизни пациентов с диагностированными злокачественными опухолями легких составляет около 1 года.
Прогноз при радикально проведенной операции определяется стадией заболевания и гистологическим видом опухоли. Самые неблагоприятные результаты дает мелкоклеточный низкодифференцированный рак. После операций по поводу дифференцированных форм рака I стадии пятилетняя выживаемость пациентов составляет 85-90%, при II стадии - 60%, после удаления метастатических очагов - от 10 до 30 %. Летальность в послеоперационном периоде составляет: при лобэктомии - 3-5 %, при пневмонэктомии - до 10 %.
Профилактика злокачественных опухолей легких диктует необходимость активной борьбы с курением (как активным, так и пассивным). Важнейшими мерами являются снижение уровня воздействия канцерогенов на производстве и в окружающей среде. В предупреждении злокачественных опухолей легких играет роль профилактическое рентгенологическое обследование лиц группы риска (курящих, пациентов с хроническими пневмониями, работников вредных производств и др.).
2. Рак легкого: учебно-методическое пособие для студентов/ Иванов С. А. , Нагла Ю. В., Коннов Д.Ю. – 2011.
Саркома и лимфома трахеи, бронха на рентгенограмме, КТ, ПЭТ
Лучевая диагностика саркомы и лимфома трахеобронхиального дерева на рентгенограмме, КТ, МРТ
а) Определение:
• Гетерогенная группа редко встречающихся злокачественных новообразований, которые могут формироваться в трахеобронхиальном дереве
б) Лучевые признаки саркомы, лимфомы трахеобронхиального дерева:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Выявление при КТ единичного мягкотканного объемного образования или полиповидного, дольчатого утолщения стенок дыхательных путей
• Локализация:
о Трахея > бронхи
2. Рентгенография при саркоме, лимфоме трахеобронхиального дерева:
• Затемнение с ровным округлым или дольчатым контуром в просвете трахеи или бронхов
• Ателектаз одной или нескольких долей легкого или всего легкого
• Рецидивирующая или неразрешающаяся консолидация легочной ткани
3. КТ при саркоме, лимфоме трахеобронхиального дерева:
• КТ с контрастным усилением:
о КТ является оптимальным методом диагностики опухолей, их стадирования и определения резектабельности
о Саркома:
- Мягкотканное объемное образование в просвете дыхательных путей:
Возможно распространение за пределы просвета дыхательных путей
- Кальцификаты в структуре опухоли свидетельствуют в пользу хондросаркомы:
Точечные или хаотично расположенные кальцификаты
Кальцификация наблюдается реже, чем при карциноиде, гамартоме и хондроме
о Лимфома:
- Единичный мягкотканный узелок или объемное образование в просвете дыхательных путей
- Дольчатое утолщение стенок дыхательных путей:
Соответствует инфильтрации подслизистого слоя
о Осложнения:
- Стеноз дыхательных путей => обструкция
- Постобструктивные ателектаз и пневмония
4. МРТ при саркоме, лимфоме трахеобронхиального дерева:
• По возможностям выявления опухолевой инвазии прилежащих мягких тканей МРТ превосходит КТ
5. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ позволяет выявлять опухоли, метастазы в лимфатических узлах и других органах, определять резектабельность
(а) У женщины при рентгенографии органов грудной клетки был выявлен ателектаз нижней доли правого легкого. При КТ с контрастным усилением определяется обструкция правого нижнедолевого бронха первичной хондросаркомой, содержащей кальцификаты. Обструкция привела к развитию ателектаза.
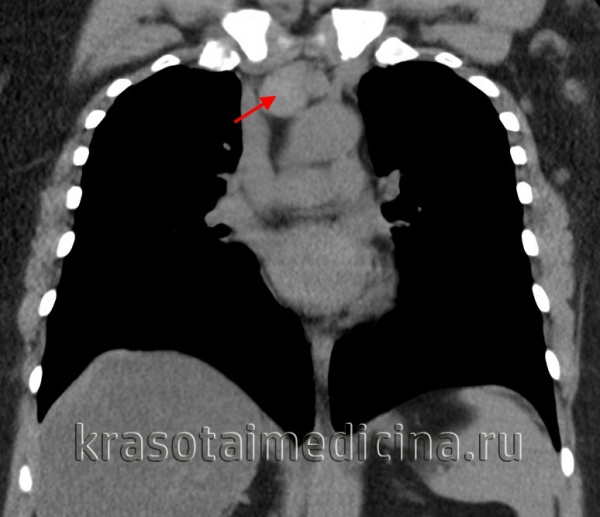
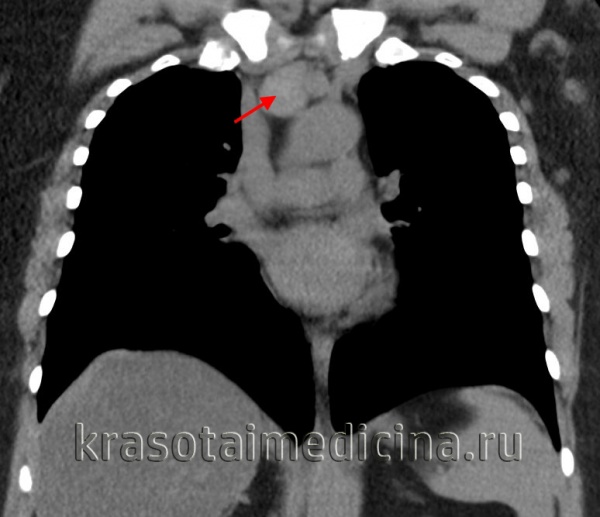
(б) Женщина с рецидивирующей пневмонией нижней доли левого легкого и эндобронхиальным объемным образованием, выявленным при бронхоскопии. При ПЭТ/КТ в левом нижнедолевом бронхе визуализируется интенсивно накапливающая ФДГ веретеноклеточная саркома обусловившая развитие постобструктивного ателектаза. (а) При КТ с контрастным усилением (легочный режим) в левом главном бронхе определяется дефект наполнения, обусловивший развитие ателектаза левого легкого. Следует отметить компенсаторное увеличение правого легкого.
(б) У этого же пациента при КТ с контрастным усилением (мягкотканный режим) в левом главном бронхе визуализируется мягкотканное объемное образование. При бронхоскопической биопсии была выявлена первичная лимфома дыхательных путей.
Лимфома и другие новообразования могут обусловливать обструкцию дыхательных путей и развитие постобструктивных ателектаза и пневмонии.
в) Дифференциальная диагностика саркомы, лимфомы трахеобронхиального дерева:
1. Плоскоклеточный рак:
• Мужчин поражает чаще, чем женщин
• Сведения о курении в анамнезе
• Может изъязвляться или некротизироваться
• Могут быть множественными
2. Аденоидно-кистозная карцинома:
• М=Ж
• Может поражать сегменты трахеи на большом протяжении
• Рост вдоль подслизистого слоя и периневральных структур
3. Доброкачественные новообразования:
• Гамартома и липома: патогномоничным признаком является наличие макроскопических жировых включений в структуре опухоли
• Хондрома: кальцификаты в структуре опухоли
о Кальцификация не является признаком доброкачественности опухоли
4. Метастаз в дыхательных путях:
• Прямая инвазия трахеи при раке легких или пищевода
• Гематогенные метастазы злокачественного новообразования любой локализации, но чаще рака молочной железы, толстой кишки, почки и меланомы
г) Патоморфология:
1. Основные особенности:
• Этиология:
о Саркома:
- Веретеноклеточная саркома
- Хондросаркома
- Лейомиосаркома, фибросаркома и синовиальная саркома о Лимфома:
- Лимфома Ходжкина
- Неходжкинская лимфома:
Лимфома из лимфоидной ткани слизистых оболочек (MALT-лимфома)
Анапластическая крупноклеточная лимфома
Неспецифическая Т-клеточная лимфома
Лимфомы мантийноклеточная, В-клеточная, лимфоцитарная, диффузная крупноклеточная гистиоцитарная и диффузная крупноклеточная иммунобластная
2. Микроскопические особенности:
• Для дифференциации сарком и лимфом с другими первичными злокачественными новообразованиями дыхательных путей требуется проведение гистологического исследования
д) Клинические аспекты саркомы, лимфомы трахеобронхиального дерева:
1. Проявления:
• Наиболее частые признаки:
о Одышка, кашель, хрипы, стридор, охриплость
о В редких случаях при лимфоме наблюдается гемофтиз
2. Естественное течение заболевания и прогноз:
• Саркома:
о Прогноз зависит от гистологического типа и других факторов:
- Размер опухоли, митотическая активность, степень дифференцировки, наличие метастазов и объем резекции
• Лимфома:
о Первичные лимфомы трахеи характеризуются благоприятным прогнозом
о Прогноз в каждом случае зависит от гистологических особенностей
- Эффективностьлечения MALT-лимфомы достаточно высока, при этом данный тип опухоли характеризуется медленным ростом
3. Лечение:
• Основной метод-резекция с последующей реконструктивной операцией
• При стенозе трахеи может потребоваться выполнение экстренного хирургического вмешательства и стентирования
• Химиотерапия и лучевая терапия применяются с переменным успехом
Лимфома средостения
Лимфома средостения – опухоль злокачественного типа, развивающаяся из медиастинальных лимфатических узлов. В большинстве случаев лимфома средостения проявляется симптомами сдавления органов грудной полости: кашлем, затруднением дыхания и глотания, болями в грудной клетке; часто отмечается кожный зуд, ночная потливость. Лимфома средостения обнаруживается с помощью рентгенографии и КТ, диагноз подтверждается после проведения медиастиноскопии, гистологического и иммуноморфологического исследования фрагмента опухоли. Стандартные схемы лечения лимфом предусматривают проведение лучевой и химиотерапии; в некоторых случаях возможно хирургическое удаление опухоли средостения.
Под термином «лимфома средостения» понимаются неходжскинские (ретикулосаркома, лимфосаркома) и ходжкинские (лимфогранулематоз) лимфомы, первично поражающие лимфоузлы средостения. Среди всех опухолей средостения лимфомы составляют немногочисленную группу, тем не менее, частота поражения средостения при лимфогранулематозе составляет до 90%, а при неходжкинских лимфомах - до 50%. Медиастинальные лимфомы преимущественно обнаруживаются у лиц молодого и среднего возраста (20-45 лет).
Чаще всего лимфомы локализуются в передне-верхнем этаже средостения. Длительное индолентное (при лимфогранулематозе) или быстрое агрессивное (при лимфосаркоме) течение затрудняют своевременное выявление злокачественных лимфом. Решение этой проблемы требует интеграции усилий специалистов в области онкологии и торакальной хирургии.
Причины лимфомы средостения
В большинстве случаев непосредственная причина развития лимфомы средостения у конкретного пациента остается невыясненной. Однако гематологии известны факторы, повышающие вероятность возникновения лимфоидных неоплазий в популяции в целом. В группу повышенного риска включены пациенты:
- переболевшие инфекционным мононуклеозом, вирусным гепатитом С
- страдающие аутоиммунной патологией (СКВ, ревматоидным артритом и др.)
- те, чьи ближайшие родственники страдали гемобластозами
- имеющие генетические патологии, характеризующиеся первичным иммунодефицитом – это синдромы Вискотта-Олдрича, Луи-Бар (с-м атаксии–телеангиэктазии), Дункана и др.
- проходящие химиотерапевтическое или лучевое лечение по поводу других онкозаболеваний
- лица, получающие иммуносупрессивную терапию после трансплантации органов.
Среди неблагоприятных экзогенных факторов первостепенное значение придается производственным вредностям, экологическому неблагополучию, избыточной инсоляции, повышенному потреблению животных белков. Влияние употребления алкоголя и табакокурения на развитие лимфом однозначно не подтверждено.
Лимфомы средостения могут иметь первичное (изначально развиваются в медиастинальном пространстве) или вторичное происхождение (являются метастатическими новообразованиями или проявлением генерализованной формы лимфогранулематоза).
Симптомы лимфомы средостения
Ходжкинские лимфомы
Лимфогранулематоз средостения на начальных этапах протекает с минимальной симптоматикой. Нередко увеличение медиастинальных узлов, выявленных с помощью рентгенографии грудной клетки, является единственным признаком заболевания. Начальные клинические проявления обычно включают недомогание, повышенную утомляемость, бессонницу, пониженный аппетит, похудание. Характерны периодические подъемы температуры тела, сухой кашель, потливость по ночам, кожный зуд.
В поздних стадиях ходжкинской лимфомы средостения развивается компрессионный синдром, вызванный сдавлением структур средостения. Клиническим выражением этого синдрома может служить одышка, тахикардия, нарушение глотания, осиплость голоса, одутловатость шеи и лица (синдром верхней полой вены). При осмотре часто определяется увеличение шейных и подмышечных лимфоузлов, выбухание грудной клетки, расширение подкожных вен на груди.
Неходжскинские лимфомы
Чаще бывают представлены ретикулосаркомой, нодулярной или диффузной лимфосаркомой средостения. Они отличаются стремительным инфильтративным ростом и ранним метастазированием в легкие, костный мозг, селезенку, печень, кожу. При лимфосаркоме средостения преобладают признаки компрессионного медиастинального синдрома – затруднение дыхания, удушливый кашель, дисфония, цианоз, сдавление ВПВ.
Примерно у 10% пациентов с лимфомой средостения возникает экссудативный плеврит или хилоторакс, вызванные затруднением венозного или лимфатического оттока либо опухолевой инвазией плевры. В далеко зашедших стадиях опухоль может прорастать перикард, аорту, диафрагму, грудную стенку.
Диагностика
Лимфомы медиастинальной локализации не всегда диагностируются при рентгенологическом обследовании. Компьютерная томография, более детально, чем обзорная рентгенография позволяет рассмотреть конгломерат опухоли, увеличение лимфоузлов средостения, вовлечение паратрахеальных, трахеобронхиальных, прикорневых лимфатических узлов. Диагностическая значимость магнитно-резонансной томографии в верификации лимфом средостения признается не всеми авторами.

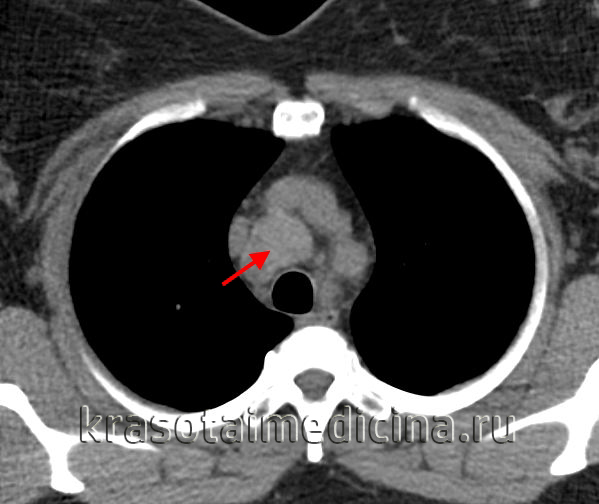
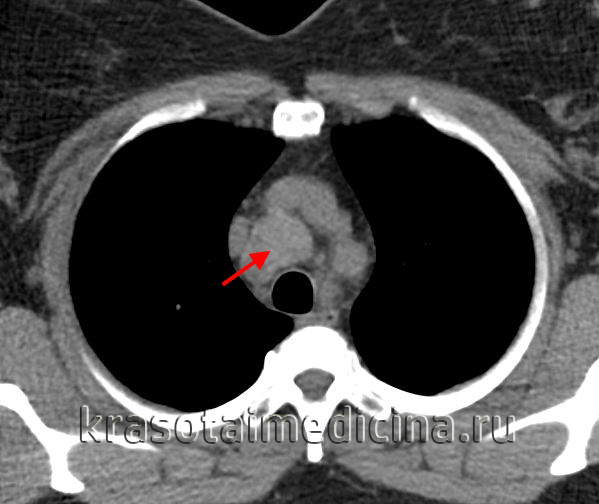
КТ ОГК. Объемное образование в средостении (патологически измененный лимфоузел), подтвержденная лимфома.
В дополнение к названным исследованиям используется УЗИ средостения, позволяющее оценить состояние внутригрудных лимфоузлов, недоступных для рентгенологической визуализации. Еще более высокочувствительным методом служит лимфосцинтиграфия с цитратом галлия. Для выявления компрессии трахеи и бронхов проводится бронхоскопия.
Поскольку тактика лечения лимфомы средостения определяется гистологическим и иммуногистохимическим типом опухоли, то обязательным этапом диагностики является биопсия. При увеличении доступных для пальпации лимфоузлов проводят эксцизионную, пункционную или прескаленную биопсию. В остальных случаях прибегают к операционной биопсии с помощью медиастиноскопии, парастернальной медиастинотомии, диагностической торакоскопии.
Дифференцировать лимфому средостения необходимо с другими медиастинальными опухолями, кистой средостения, саркоидозом, туберкулезом ВГЛУ, эхинококкозом, лимфаденитом различной этиологии, метастазами рака легкого, медиастинитом и др.

Лечение лимфомы средостения
Выбор протокола лечения лимфомы средостения зависит, главным образом, от типа и распространенности опухоли. При локальном лимфогранулематозе показана местная лучевая терапия. Иногда при изолированном поражении медиастинальных лимфоузлов прибегают к их хирургическому удалению с последующим лучевым лечением. Алгоритм лечения распространенных стадий лимфогранулематоза предусматривает проведение комбинированной химиолучевой терапии или полихимиотерапии.
Лимфосаркомы средостения также хорошо поддаются лечению с помощью консервативных методов – лучевой и химиотерапии. Многие онкологи и торакальные хирурги в последние годы высказываются за обоснованность хирургического удаления лимфомы средостения. В операбельных случаях операция может быть произведена уже на диагностическом этапе (так называемая тотальная биопсия), однако большинство хирургов признает целесообразность ее выполнения после предварительной противоопухолевой терапии (удаление остаточной опухоли).
Прогноз
Успешность лечения и выживаемость пациентов с лимфомой средостения во многом зависит от иммуноморфологического диагноза. 5-летний безрецидивный порог выживаемости при локальных формах лимфомы Ходжкина преодолевают 90% больных; при IV стадии лимфогранулематоза, даже после полихимиолучевого лечения этот показатель составляет не более 45%. Лимфосаркомы имеют гораздо более неблагоприятный прогноз ввиду быстрой генерализации процесса и частого рецидивирования.
1. Клинические рекомендации по диагностике и лечению лимфопролиферативных заболеваний/ Ассоциация онкологов России (авторский коллектив). - 2014.
2. Неходжкинские лимфомы из периферических T-клеток с преимущественным поражением средостения/ Мазурок Л.А. , Тумян Г. С., и др.// Клиническая онкогематология. – 2008 – Т.1, №3.
3. Дифференциальная диагностика В-клеточных лимфом средостения из крупных клеток: Диссертация/ Артемьева А.С. – 2015.
Саркома легкого
Саркома легкого – крайне агрессивная злокачественная опухоль, развивающаяся из незрелых соединительнотканных элементов легкого. Симптомы саркомы легкого аналогичны проявлениям рака легкого, но отличаются более бурным прогрессированием. Субъективные симптомы могут включать одышку, кашель, нарушение глотания, лихорадку, сильную утомляемость, потливость. Часто выявляется синдром верхней полой вены, плеврит, перикардит, пневмония, остеоартропатия. В диагностических целях проводится рентген, КТ и МРТ легких, бронхоскопия, тонкоигольная биопсия и др. Для лечения саркомы легкого используются хирургические методы (радикальные и паллиативные), химиотерапия, радиотерапия.
Саркома легкого – высокозлокачественная опухоль легкого мезодермального происхождения, источником которой обычно служат соединительнотканные структуры стенок бронхов и межальвеолярных перегородок. Саркома относится к редким типам злокачественных опухолей легкого, на ее долю приходится 1% всех видов рака легкого. От других злокачественных новообразований саркома легкого отличается стремительным ростом и ранним метастазированием. Чаще поражает молодых мужчин (20-40 лет), однако может развиваться у лиц любого пола и возраста. У детей саркома легкого протекает особенно агрессивно, что связано с возрастной активностью роста соединительной ткани. Поиском оптимальных путей лечения саркомы легкого занимаются онкология и пульмонология.
Причины саркомы легкого
Развитие первичной саркомы легкого может быть инициировано различными факторами. Экспериментально подтверждено, что в этиологии сарком различных локализаций на первый план могут выступать ионизирующая радиация, ультрафиолетовое облучение, химические вещества, задымленность и загрязненность воздуха.
В группу повышенной опасности по возникновению саркомы легкого входят курящие пациенты; работники, контактирующие с производственными канцерогенами (асбестом, анилиновыми красителями, пестицидами и др.); лица, проживающие в промышленных городах с большим содержанием выхлопных газов и сажи в воздухе. Небезопасно злоупотребление загаром, как естественным (под лучами солнца), так и искусственным (в солярии). Доказана роль отягощенной наследственности: при наличии семейных случаев саркомы риск ее проявления у остальных кровных родственников в несколько раз выше.
Вторичное поражение легких может представлять собой метастазы остеогенной саркомы, саркомы матки, саркомы мягких тканей, молочной железы, средостения и др. В большинстве случаев саркома легкого располагается в периферических отделах, поражая верхние доли, но может поражать и все легкое; иногда локализуется в крупных бронхах в виде полиповидных выростов. Опухоль имеет вид массивного узла округлой или полициклической формы, мягковатую консистенцию, бело-розовый цвет на разрезе. Метастазирование саркомы чаще происходит гематогенным путем.
Классификация
По своему происхождению саркома легких делится на первичную (растущую из собственных тканей легкого) и вторичную (метастатическую, распространяющуюся в легкие из отдаленного первичного очага – мышц, костей, гениталий и др.). В гистологическом отношении первичные саркомы легкого могут быть высокодифференцированными (низкой степени злокачественности – с невысокой митотической активностью клеток, большим удельным весом стромальных элементов) и низкодифференцированными (высокой степени злокачественности – с высокой скоростью деления клеток, преобладанием опухолевых элементов, хорошо развитой сосудистой сетью, очагами некроза).
Высокодифференцированные саркомы легких различаются в зависимости от источника бластоматозного процесса и могут быть представлены следующими типами (в порядке убывания частоты):
- ангиосаркома – происходит из стенок кровеносных сосудов
- фибросаркома- образуется из бронхиальной и перибронхиальной соединительной ткани
- лимфосаркома – развивается из лимфоидной ткани
- нейросаркома – поражает соединительнотканные элементы нервной ткани
- хондросаркома – происходит из хрящевых элементов бронхов
- липосаркома – формируется из жировой ткани
- лейомиосаркома и рабдомиосаркома– происходят соответственно из гладкомышечной и поперечно-полосатой мышечной ткани
- гемангиоперицитома – возникает из перицитов - клеток, входящих в состав стенок капилляров.
Недифференцированные саркомы легких делятся на:
- веретеноклеточные
- круглоклеточные
- полиморфно-клеточные.
Стадирование саркомы легкого основано на степени распространенности опухоли и предполагает выделение 4-х стадий:
- I стадия - ограниченный инфильтрат или узел в легком до 3 см в диаметре с отсутствием метастазов;
- II стадия – опухоль размером 3-6 см в диаметре с наличием единичных метастазов в перибронхиальные лимфоузлы и лимфоузлы корня легкого;
- III стадия – опухоль размером более 6 см в диаметре с наличием метастазов в лимфоузлы средостения, инвазией плевры
- IV стадия - опухоль любых размеров в сочетании с отдаленными метастазами.
Симптомы саркомы легкого
Клиническая картина саркомы легкого напоминает клинику рака легкого, но в отличие от последнего развивается более стремительно. Конкретные симптомы определяются стадией, локализацией и гистологическим строением опухоли. При интрабронхиальном типе роста опухоли может возникать обтурация бронха – в этом случае клиническая картина напоминает клинику центрального рака легкого.
В типичных случаях больных беспокоит прогрессирующая одышка, боли в груди, кашель с мокротой и прожилками крови, повышение температуры тела, потливость. Из-за постоянной слабости, быстрой утомляемости, отсутствия аппетита страдает общее самочувствие. При опухолевой инвазии пищевода развивается дисфагия, при компрессии венозных стволов – синдром верхней полой вены. Прорастание плевры сопровождается развитием геморрагического плеврита, наружной оболочки сердца - геморрагического перикардита.
Иногда саркома легкого выявляется при детальном обследовании по поводу затяжной или рецидивирующей пневмонии. В некоторых случаях в клинической картине доминируют не признаки поражения легких, а паранеопластический синдром (легочная остеоартропатия) – периоститы, артриты, суставные боли, деформация пальцев рук. В поздних стадиях развивается раковая интоксикация, раковая кахексия, анемия.
Для подтверждения диагноза проводится консультация онколога и торакального хирурга, уточняются данные анамнеза, назначаются инструментальные обследования. Заподозрить саркому легкого можно по быстрому прогрессированию опухоли у лиц молодого возраста. Ведущее значение в выявлении саркомы легких имеют лучевые методы (рентгенография, КТ легких). На рентгенограммах определяется округлая или овальная тень с неровными краями, которая чаще локализуется в периферических отделах. При динамическом контроле отмечается быстрое увеличение опухоли. КТ и МРТ легких позволяют более детально проанализировать параметры опухоли и произвести стадирование процесса.
При интрабронхиальном росте полиповидная саркома хорошо визуализируется во время бронхоскопии. Она имеет вид бело-розового образования неправильной формы без капсулы. Гистологический диагноз уточняется с помощью эндоскопической биопсии или тонкоигольной трансторакальной биопсии, которая осуществляется под контролем компьютерной томографии. При выявлении экссудативного плеврита целесообразно проведение плевральной пункции с цитологическим исследованием полученного материала. В некоторых случаях при саркоме легкого прибегают к выполнению диагностической торакоскопии или эксплоративной торакотомии.
Дифференциальная диагностика первичной саркомы легкого осуществляется с периферическим раком легкого, метастатическими опухолями, туберкуломой, эхинококкозом и непаразитарными кистами легкого, доброкачественной и злокачественной тимомой.
Лечение саркомы легкого
При выборе рациональной лечебной тактики учитывается стадия саркомы легкого, ее тип и локализация. В операбельных случаях выполняется лобэктомия или пульмонэктомия с лимфаденэктомией. В предоперационном периоде, как правило, назначается курс полихимиотерапии. Лучевая терапия обычно применяется в составе комплексного лечения (дополняет хирургическое и химиотерапевтическое лечение), поскольку саркома легкого менее чувствительна к радиотерапии. Внедряется инновационная технология селективной внутренней радиотерапии (SIRT) – введение радиоизотопов через катетер в сосуды легкого, идущие к опухоли.
Если радикальная резекция невыполнима, возможно проведение паллиативной операции для устранения патологической симптоматики и увеличения краткосрочной выживаемости пациентов. Кроме этого, при неоперабельных опухолях может назначаться химиотерапия отдельно или в сочетании с лучевой терапией, иммунохимиотерапией.
Саркома легких – онкологическое заболевание с потенциально неблагоприятным прогнозом. Отличительной особенностью является склонность к рецидивированию и метастазированию саркомы легкого, что обусловливает низкий процент выживаемости пациентов с данным диагнозом. Пятилетняя выживаемость при начале лечения на первой стадии составляет 50%, на третьей – 20%. При обнаружении первичной саркомы легкого на поздних стадиях или вторичном поражении легкого больные погибают в течение нескольких месяцев.
1. Отдалённые результаты комбинированного лечения метастазов сарком опорно-двигательного аппарата в лёгких/ Стародубцев А.Л., Рагулин Ю.А., Курильчик А.А., Зубарев А.Л., Иванов В.Е., Усачев В.С., Медведев Ф.В.// Злокачественные опухоли. – 2014.
3. Периферическая узловая саркома легкого: случай из практики и краткицй обзор литературы/ Игнатьева Т.П.// Здравоохранение Чувашии. – 2015 - №2.
Читайте также:
- Диагностика причины гемифациального спазма по МРТ
- Принципы внутрисуставной инъекции контраста под флюороскопическим контролем (артрографии)
- КТ, МРТ при хроническом риносинусите
- Кровоток в почках и скорость почечной фильтрации (СКФ)
- Диагностика поддиафрагмального абсцесса. Методы выявления поддиафрагмального абсцесса
