Симптомы рака глотки и его лечение
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
В человеческой гортани, как и в любом другом органе, могут сформироваться новообразования. Это происходит под влиянием различных факторов, способствующих разрастанию тканей или их перерождению. В этом случае важно как можно скорее обнаружить и устранить проблему, ведь опухоль может быть опасна для здоровья и даже жизни. Опухоли гортани подразделяются на доброкачественные и злокачественные.
На базе клиники есть современное оборудование экспертного класса, с помощью которого осуществляется точнейшая визуализация патологического процесса с указанием его размеров, вовлечения других органов и стадии метастазирования. Врачи-онкологи применяют только стандартизированные протоколы лечения, одобренные во всем мире.
Доброкачественные новообразования гортани
Для доброкачественных новообразований характерны медленное разрастание тканей, отсутствие метастазов или прорастания в окружающие ткани и отсутствие бесконтрольного роста. Они могут быть врожденными или приобретенными (то есть появляться в течение жизни).
Происходят доброкачественные опухоли из различных тканевых структур: сосудов, хрящевой и соединительной ткани, нервных окончаний, слизистой железы. Зачастую развитие врожденной опухоли связано с генетической предрасположенностью, действием тератогенных факторов на плод во время беременности (краснуха, токсоплазмоз, сифилис, ВИЧ, препараты, обладающие эмбриотоксическим действием, радиация). Приобретенные опухоли появляются при нарушении работы иммунной и эндокринной систем, курении, вдыхании мелкодисперсной пыли, чрезмерных нагрузках на голосовые связки.

Основным клиническим проявлением новообразования гортани является изменение голоса (охриплость, осиплость). Также пациенты могут жаловаться на першение, дискомфорт в горле и частый кашель. Симптомы данной патологии во многом зависят от вида, размера и локализации опухоли. Существуют следующие разновидности доброкачественных опухолей гортани:
- Липомы — это новообразования, состоящие из жировой ткани, в большинстве случаев они желтого цвета и расположены на ножке.
- Хондромы — это доброкачественные опухоли, которые происходят из хрящевой ткани. Они имеют твердую консистенцию и склонны к малигнизации.
- Фибромы гортани образуются из соединительных тканей. Фибромы имеют сферическую форму и локализируются на верхней поверхности или со стороны свободного края голосовой связки. Эти новообразования могут иметь размер от 5 до 15 мм. Данные опухоли располагаются на ножке, у них, как правило, гладкая поверхность серого оттенка. Иногда в фиброме может быть много кровеносных сосудов, в таком случае ее окраска приобретает красный оттенок. Симптомом фибромы является изменение голоса, если новообразование имеет большие размеры — возможно нарушение дыхания.
- Ангиомы гортани имеют преимущественно врожденную этиологию и развиваются из клеток сосудистых тканей. Чаще всего встречаются единичные новообразования.
- Особенностью опухолей, развивающихся из кровеносных сосудов (гемангиом) является способность прорастания в близлежащие ткани и частые геморрагии. Такие новообразования окрашены в красный цвет.
- Опухоли из лимфатических клеток (лимфангиомы) не склонны к инвазивному росту, цвет их окраски обычно желтоватый.
- Папилломы гортани появляются у взрослых, представлены плотными грибкообразными выростами с широким основанием. Такие новообразования чаще являются единичными. Цвет папиллом варьируется от белесоватого до красного, в зависимости от интенсивности их кровоснабжения. Иногда папилломы склонны к распространению на слизистую трахеи.
В детском возрасте могут наблюдаться ювенильные папилломы, чаще всего они появляются у детей от года до пяти лет, склонны к самостоятельному исчезновению в период полового созревания ребенка. Часто у детей развиваются множественные папилломы, поражающие обширные участки слизистой гортани, такое явление называется папилломатозом – визуально он напоминает цветную капусту. Обычно патологический процесс локализируется на голосовых складках, но в некоторых случаях возможно его распространение на подскладочную область, надгортанник, трахею или черпаловидные складки.
Кисты гортани, как и ангиомы, в большинстве случаев имеют врожденный характер. Механизм развития кист заключается в видоизменении жаберных щелей в процессе нарушений эмбрионального развития плода. При закупорке выводных протоков слизистой оболочки гортани возможно развитие ретенционных кист. Ретенционные кисты встречаются только в детском возрасте. Данный вид доброкачественных новообразований редко достигает больших размеров, поэтому им свойственно бессимптомное течение.
Выраженность болевого синдрома при доброкачественных опухолях зависит от размера и локализации опухолевого процесса. На ранних стадиях развития этот вид опухолей имеет бессимптомное течение. По мере разрастания, происходит сдавливание близлежащих тканей, сосудов и нервных окончаний, приводящее к появлению тянущей, ноющей боли.
Злокачественные новообразования гортани
В основном это заболевание встречается у людей в возрасте 40-60 лет. Мужчины в 15-20 раз чаще страдают от рака гортани. Распространенной разновидностью данной онкогенной патологии является плоскоклеточный рак гортани, который диагностируется в 95% случаев.
Плоскоклеточный ороговевающий рак гортани
Злокачественная опухоль может развиться в любой части горла, однако в большинстве случаев новообразования локализованы в глотке и надгортаннике. Плоскоклеточный рак горла представлен двумя формами: ороговевающий и неороговевающий, отличающимися гистологическим строением.
Плоскоклеточный ороговевающий рак формируется из клеток эпителия, склонных к ороговению. Данная форма заболевания отличается медленным течением и редкими метастазами. В сравнении с неороговевающей формой, злокачественное образование легче поддается комплексному лечению.
Плоскоклеточная ороговевающая онкология представляет собой бугристое образование с четкими границами, которая покрывается мельчайшими чешуйками. Пораженная область может иметь различные размер и форму. Опасность данной формы рака горла заключается в том, что при неправильном лечении метастазы могут проникнуть в лимфатические узлы.
Плоскоклеточный ороговевающий рак гортани успешно поддается лечению. После оперативного удаления опухоли и проведения химиотерапии на начальной стадии патологического процесса прогноз выживаемости достигает 98%.
Плоскоклеточный неороговевающий рак гортани
Наиболее сложная и длительная терапия требуется пациентам, у которых диагностирован плоскоклеточный неороговевающий рак гортани. Для данной разновидности злокачественной опухоли характерны эрозии и изъязвления на поверхности новообразования.
При неороговевающем раке врачами-онкологами отмечается быстрый рост опухоли и ее распространение в близлежащие анатомические структуры. Прогноз при данной форме менее благоприятен, что объясняется ранним метастазированием.
Причины развития заболевания
Раку гортани всегда предшествуют изменения органа или тканей, которые обычно вызываются такими неблагоприятными факторами (или их сочетанием), как:
- курение;
- злоупотребление алкоголем;
- длительное вдыхание пыльного горячего воздуха, различных газов (в том числе и выхлопных), испарений кислот, щелочей, бензина и масел;
- предопухолевые изменения тканей, длительные хронические воспаления и доброкачественные опухоли (фибромы, папилломы, кисты);
- Регулярное перенапряжение голосовых связок;
- Сложная экологическая обстановка;
- Работа на вредных производствах.
Симптомы
Признаки заболевания весьма разнообразны и зависят от формы и места роста опухоли, степени ее распространения. Начальный период заболевания характеризуется незначительными и часто скрыто протекающими симптомами. Должны насторожить следующие симптомы:
- охриплость или другие изменения голоса;
- припухлость в области шеи;
- боль в горле и ощущение дискомфорт при глотании, першение;
- ощущение инородного тела в гортани при глотании;
- постоянный кашель;
- боль в ухе;
- истощение и общая слабость;
- потеря веса.
Рак гортани: симптомы и проявления у мужчин
Многочисленные исследования, проводимые врачами-онкологами, подтверждают тот факт, что вероятность развития рака горла у мужчин выше, чем у женщин. Одной из причин распространенности данной онкологии является особое строение мужского горла. Так, у мужчин наиболее толстые и длинные голосовые связки, а также в переднем отделе горла расположен кадык. Признаки рака горла у мужчин зависят от стадии патологического процесса, локализации опухоли и возраста больного.
Первичными симптомами рака горла у мужчин являются:
- охриплость голоса, вызванная поражением голосовых связок;
- хронические боли, которые не удается устранить при лечении горла;
- неприятное ощущение инородного тела в горле;
- боли и трудности при глотании пищи и жидкости;
- отечность шеи, которая держится более одного месяца;
- увеличение лимфатических узлов;
- повышенная утомляемость и апатия.
Если существуют подозрения на рак гортани, симптомы и признаки у мужчин внимательно изучаются врачом-онкологом. Подтвердить или опровергнуть диагноз позволяет высокоточная диагностика горла и лимфатических узлов.
В большинстве случаев, когда развивается рак горла, симптомы у мужчин следующие:
- приступы кашля, во время которых отходит мокрота с примесями крови;
- тупая боль в области шеи и грудины;
- незаживающие язвы в ротовой полости;
- красные и белые пятна на слизистых оболочках;
- гнилостный запах изо рта;
- онемение лица и шеи;
- болезненное глотание;
- резкое снижение веса;
- нарушение речи;
- неврологические нарушения в пораженной области.
Продукты распада злокачественной опухоли вызывают также общую интоксикацию организма. Рак гортани, симптомы и проявления у мужчин при котором зависят от стадии, успешно диагностируется и требует экстренного лечения.
Рак гортани: симптомы и проявления у женщин
Рак горла у женщин представляет серьезную опасность. При данном заболевании важна ранняя диагностика, позволяющая выявить патологические изменения, поэтому пациенткам, находящимся в области риска следует знать симптомы рака гортани у женщин.
Рак горла имеет специфические признаки, позволяющие диагностировать заболевание на начальной стадии. Признаки рака горла и гортани у женщин на начальной стадии отличаются от проявлений заболевания у мужчин. Основными симптомами заболевания на ранней стадии являются:
- нарушение речевой функции. Изменения в голосе становятся наиболее заметными при громкой речи;
- беспричинный кашель;
- головные боли;
- болезненные ощущения при глотании пищи или слюны.
Рак гортани, симптомы и проявления у женщин при котором появляются на начальной стадии, требует незамедлительного лечения. Так, пятилетняя выживаемость пациенток при комплексном лечении на 0 стадии составляет 96-100%, на I стадии данный показатель снижается до 80%.
Рак горла, симптомы и проявления у женщин при котором схожи с простудными заболеваниями, представляет серьезную угрозу жизни больных при отсутствии адекватной терапии.
Признаки рака горла у женщин, симптомы патологического процесса:
- чувство инородного тела в горле;
- нарушение проходимости пищи и жидкостей;
- гнилостный запах изо рта;
- необычные вкусовые ощущения;
- появление в слюне и мокроте кровянистых примесей;
- затрудненное дыхание;
- болевые ощущения различной интенсивности в горле;
- снижение слуха и боль в ушах;
- онемение лица;
- нарушение подвижности шеи.
Пациентки, у которых диагностирован рак гортани, отмечают, что симптомы и признаки у женщин данного заболевания со временем могут уменьшаться или исчезать. Специалисты объясняют данное явление переходом патологического процесса на другую стадию.
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования). В клинике онкологии Юсуповской больницы используют следующие инструментальные методы диагностики опухолевидных образований гортани:
- Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям;
- Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли;
- Биопсия является единственным методом, позволяющим с уверенностью судить о наличии опухоли. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Лечение
Лечение может быть консервативным или хирургическим, что зависит от локализации опухоли в гортани и ее величины. В настоящее время уже недостаточно просто вылечить больного. Врачи стараются сохранить гортань. Поэтому лечение обычно начинают с консервативного (лучевого или химиолучевого) лечения. Доброкачественные новообразования гортани требуют только планового хирургического лечения. Удаление осуществляется под местной анестезией, если новообразование находится ниже ключицы, все что выше – только с интубацией.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии. При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани.
Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство.
Если у Вас диагностировали плоскоклеточный рак гортани или существуют подозрения на данное заболевание, обратитесь в клинику онкологии Юсуповской больницы. Высококвалифицированные специалисты помогут Вам в решении любой онкологической проблемы.
Рак глотки
Рак глотки — злокачественный опухолевый процесс, локализующийся в глотке, характеризующийся инфильтративным и быстрым ростом, регионарным метастазированием в лимфатические узлы и отдаленным метастазированием в соматические органы. Рак глотки сопровождается чувством инородного тела, болями, нарушениями глотания, изменением голоса, носовыми кровотечениями, а также общими симптомами раковой интоксикации. Диагностируется рак глотки на основании данных биопсии. Распространенность ракового процесса оценивается при помощи риноскопии, отоскопии, ларинго- и фарингоскопии, рентгенологических и томографических исследований. Рак глотки лечиться путем радикального хирургического удаления опухоли. Оперативное вмешательство может комбинироваться с химиотерапией и лучевым воздействием на раковые клетки.
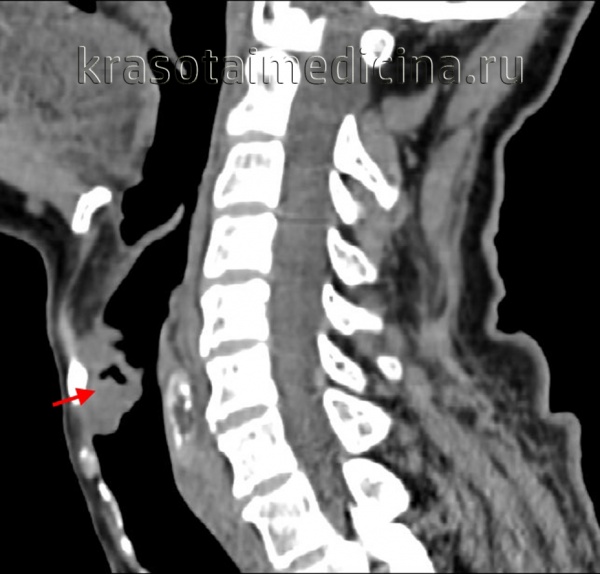
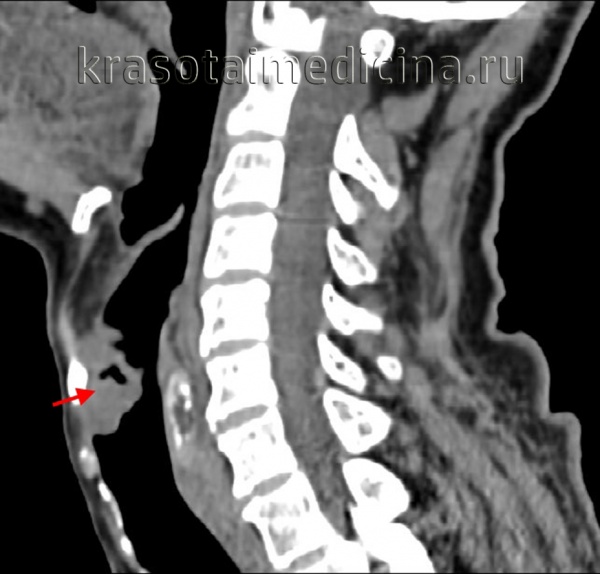
Общие сведения
Рак глотки поражает преимущественно людей в возрасте старше 40 лет. Более чем в половине случаев рак глотки локализуется на небных миндалинах. У 16% больных рак глотки располагается на ее задней стенке, у 10,5% - на мягком небе. По своему гистологическому строению рак глотки может быть представлен лимфоэпителиомой, карциномой, ретикулоцитомой, цитобластомой или смешанной опухолью.
Рак глотки склонен к интенсивному инфильтративному росту и характеризуется бессимптомностью начального периода. В связи с этим примерно у 40% больных рак глотки диагностируется уже в III и IV стадии, а у 45% пациентов с впервые диагностированным раком глотки выявляются метастазы в регионарные лимфатические узлы.
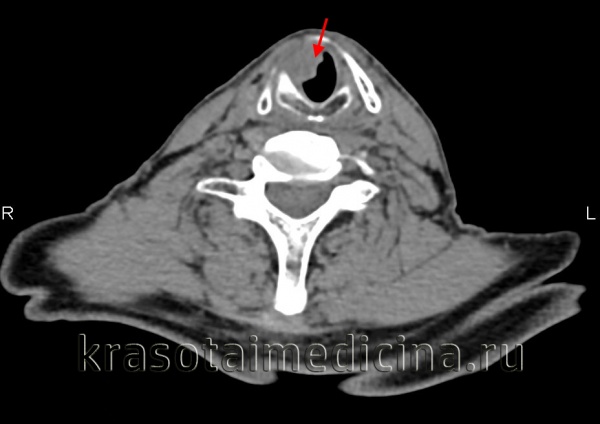
Причины возникновения рака глотки
Рак глотки может возникать как первично злокачественная опухоль, так и в результате метаплазии доброкачественных опухолей глотки. На сегодняшний день отоларингологии не известна однозначная причина, запускающая злокачественную трансформацию клеток с развитием рака глотки. Однако выделен целый ряд факторов, которые считаются предрасполагающими или триггерными в отношении рака глотки. Первое место среди них отводится употреблению табака. Предполагают, что рак глотки развивается в результате хронического раздражения слизистой при табакокурении или жевании табака. Более 90% пациентов с раком глотки регулярно использовали табак в том или ином виде. Жевание табака может также спровоцировать появление рака языка и других злокачественных или доброкачественных опухолей полости рта.
Раздражающим действием, способным вызвать рак глотки, обладают и алкогольные напитки. По данным статистики около 75% больных раком глотки имеют в анамнезе указание на злоупотребление алкоголем. Наибольшим риском в отношении рака глотки считается сочетание злоупотребления алкоголем и табакокурения. Благоприятствующим фактором в развитии рака глотки может выступать плохо подогнанный зубной протез. Причем многие авторы указывают на то, что триггерным фактором является не механическое травмирование слизистой протезом, а впитывание им алкоголя и табака, воздействие которых в свою очередь вызывает рак глотки.
Факторами риска в развитии рака глотки являются хронические воспалительные заболевания: фарингит, тонзиллит, хронический синусит и пр. К предраковым состояниям относятся лейкоплакия и эритроплакия глотки. Определенную роль в возникновении рака глотки играет также инфицированность ВПЧ — вирусом, являющимся причиной образования кондилом, бородавок и папиллом.
Симптомы рака глотки
В начальном периоде рак глотки, как правило, имеет бессимптомное течение. Этот период может занимать от нескольких недель до нескольких месяцев. Обычно первым клиническим проявлением рака глотки является чувство инородного тела или комка в глотке. Затем присоединяется болевой синдром. Отмечаются расстройства прохождения пищи в пищевой канал, поперхивания и нарушения глотания. Возможно онемение различных участков глотки и полости рта. Помимо местных проявлений рак глотки имеет общие симптомы, которые обусловлены раковой интоксикацией и проявляются головными болями, вялостью, общей слабостью, недомоганием, снижением веса, отсутствием аппетита.
Симптоматика рака глотки может быть различной в зависимости от его месторасположения. Распространение опухоли на мягкое небо приводит к нарушению его подвижности, что обуславливает появление гнусавого оттенка голоса и попадание жидкой пищи в нос во время еды. Если рак глотки локализуется на ее боковой поверхности, то, прорастая в глубь тканей, он может захватить сосудисто-нервный пучок шеи и явиться причиной массивного кровотечения. Расположение рака в носоглотке часто сопровождается прорастанием опухоли в евстахиеву трубу с нарушением ее проходимости. В результате возникает острый средний отит, который может переходить в хронический экссудативный средний отит, а при присоединении вторичной инфекции — в хронический гнойный средний отит; развивается тугоухость. Находящаяся в носоглотке опухоль зачастую нарушает вентиляцию придаточных пазух носа, что ведет к развитию синусита с появлением болей в области воспаленной пазухи. Локализующийся в носоглотке рак может прорастать в полость черепа с появлением клинической картины, характерной для опухоли головного мозга.
В большинстве случаев рак глотки имеет эпителиальное происхождение и склонен к распаду. Наиболее часто распадается рак гортаноглотки, что связывают с травмированием опухоли принимаемой пищей. Изъязвленный и разлагающийся рак глотки приводит к появлению кровянистых примесей в слюне и мокроте, а также к постоянному неприятному запаху изо рта. Распад опухоли, расположенной в носоглотке, является причиной частых носовых кровотечений.
Рак глотки может иметь экзофитный и эндофитный рост. Экзофитная опухоль обычно расположена на широком основании, отличается бугристой и местами изъязвленой поверхностью, при прикосновении к которой наблюдается кровоточивость. Такое образование часто характеризуется розовой или серой окраской и окружено воспалительным инфильтратом. Эндофитный рак глотки представляет собой легко кровоточащую язву, покрытую грязновато-серым налетом. Чаще всего он располагается на одной из миндалин и приводит к увеличению ее размеров в сравнении со здоровой.
Благодаря малосимптомному начальному периоду рак глотки может стать случайной диагностической находкой при осмотре на приеме у терапевта, отоларинголога или стоматолога. Подтвердить рак глотки может проведение гистологического исследования образца опухоли, взятого во время биопсии. Исследование мазков-отпечатков с поверхности опухоли малоинформативно и имеет значение только тогда, когда обнаруживает наличие атипичных клеток.
При подозрении на рак глотки биопсия должна проводиться под контролем фарингоскопии. Если опухоль находится в толще небной миндалины и не сопровождается изъязвлением, то биопсия может дать ложноотрицательный результат в связи с тем, что опухолевый участок не попал во взятый с поверхности миндалины биопсийный образец. Поэтому при одностороннем увеличении миндалины, предполагая рак глотки, желательно провести одностороннюю тонзиллэктомию с последующим тщательным изучением тканей различных участков удаленной миндалины.
Определить распространенность злокачественного процесса при раке глотки помогает риноскопия, ларингоскопия, исследование проходимости евстахиевой трубы, отоскопия, рентгенография черепа и околоносовых пазух, КТ черепа и глотки, МРТ головного мозга, биопсия лимфоузлов и др. Дифференцировать рак глотки необходимо от доброкачественных опухолей глотки, инородного тела глотки, ангины, болезни Вегенера, сифилиса.
Лечение рака глотки
В основе лечения рака глотки лежит хирургический метод. Операция проводится под общим наркозом. Предварительно под местной анестезией выполняется трахеостомия и интубационная трубка вводится через трахеостому. Для избежания интраоперационного кровотечения проводится перевязка наружной сонной артерии. В зависимости от распространенности опухоли применяется наружный или чрезротовой доступ. В ходе операции опухоль должна быть удалена вместе с расположенными на 1 см по ее периметру визуально неизмененными тканями. Если рак глотки локализуется в небной миндалине, то операция заключается в удалении пораженной миндалины, прилегающей к ней области корня языка, небных дужек и парафарингеальной клетчатки. Если рак глотки прорастает в гортань, то проводят циркулярную резекцию глотки и удаление гортани. Операция заканчивается формированием трахеостомы, ортостомы и эзофагостомы. Спустя 3 месяца после ее проведения возможно выполнение пластики глотки и пищевода для восстановления естественного пути прохождения пищи.
Рак глотки I-II стадии подлежит только хирургическому лечению. Рак глотки III стадии является показанием к комбинированному лечению: операция в сочетании с лучевой терапией. Облучение как самостоятельный способ лечения применяется, когда операция противопоказана или пациент отказывается от нее, а также при послеоперационном рецидиве. Лечение может проводиться контактным или дистанционным способом. В комбинации с хирургическим вмешательством или в качестве паллиативного лечения рака глотки возможно применение химиотерапии.
Прогноз и профилактика рака глотки
Пятилетняя выживаемость пациентов, имеющих рак глотки I-II стадии, после его радикального удаления составляет по разным данным от 65 до 95%, у пациентов с раком глотки III стадии после комбинированного лечения — 45-65%.
Предупредить рак глотки поможет отказ от курения, жевания табака и злоупотребления спиртными напитками. Также необходимо следить за состоянием зубных протезов, своевременно лечить заболевания носоглотки и доброкачественные опухоли глотки. Своевременное обращение к отоларингологу позволяет врачу диагностировать рак глотки на I-II стадии заболевания, что значительно улучшает прогноз лечения.
Рак гортани
Рак гортани — злокачественная опухоль гортани преимущественно плоскоклеточного характера. В зависимости от расположения и распространенности рак гортани может проявляться нарушением голоса, дыхательными расстройствами (одышка, хронический и острый стеноз гортани), дисфагией, болевым синдромом, кашлем, симптомами раковой кахексии. Основными методами, позволяющими диагностировать рак гортани, являются ларингоскопия, рентгенография и КТ гортани, эндоскопическая биопсия слизистой гортани и биопсия регионарных лимфоузлов. Лечение рака гортани заключается в проведении радикальной операции (резекции гортани или ларингоэктомии), лучевой терапии и восстановлении голосовой функции, иногда применяется химиотерапия.
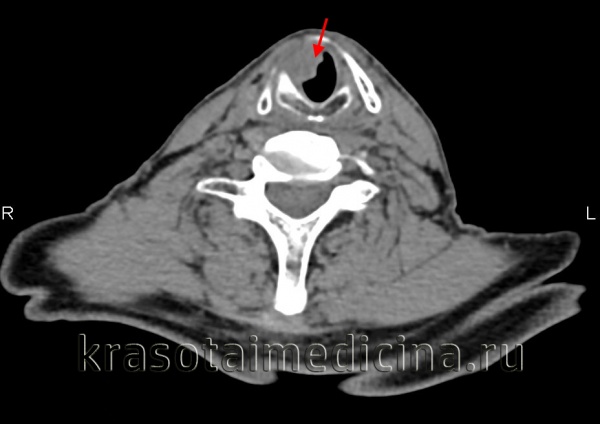
Рак гортани является довольно распространенным онкологическим заболеванием. В общей структуре злокачественных опухолей на его долю приходится 2,6% случаев. Среди злокачественных новообразований головы и шеи по частоте встречаемости рак гортани занимает первое место. Пациенты с раком гортани составляют около 70% от всех больных с раковыми заболеваниями верхних дыхательных путей. Рак гортани поражает преимущественно лиц мужского пола, на 1 заболевшую женщину приходится 9-10 мужчин. Наиболее часто рак гортани встречается у мужчин в возрасте 65-75 лет, у женщин — в 70-80 лет.
Причины возникновения рака гортани
Рак гортани, как и другие злокачественные опухоли, возникает в результате злокачественного перерождения изначально нормальных клеток. Среди факторов, способных спровоцировать этот процесс, выделяют:
- табакокурение, злоупотребление алкоголем
- хронические воспалительные заболевания (хронический ларингит, ларинготрахеит, фарингит, сифилис)
- профессиональные вредности (работа на производстве асбеста, никеля, серной кислоты).
Наиболее опасным считается сочетанное воздействие на ткани гортани алкоголя и табачного дыма, которое также способно вызвать рост доброкачественных опухолей полости рта, возникновение рака языка, губы, щеки и т. п.
Рак гортани может развиться в результате злокачественной трансформации некоторых доброкачественных опухолей гортани (например, длительно существующих папиллом) и лейкоплакии гортани. В отдельных случаях рак гортани является следствием распространения опухолевого процесса при раке глотки.
Классификация рака гортани
В отоларингологии рак гортани классифицируют в зависимости от его гистологического типа, локализации, характера роста, стадии распространенности опухоли, а также по международной системе TNM. Если говорить о гистологической форме, то в 95% рак гортани является плоскоклеточным раком, 2% составляет железистый рак, еще 2% - базалиома, 1% приходится на другие, редко встречающиеся, типы рака. Рак гортани может иметь экзофитный, эндофитный (инфильтративный) и смешанный характер роста.
По топографическому признаку выделяют рак гортани верхнего (70%), среднего (28%) и нижнего (2%) отдела. Рак гортани, расположенный в ее верхнем отделе, может локализоваться на надгортаннике, желудочках гортани, черпалонадгортанных складках. Обычно он возникает с одной стороны, но быстро распространяется на другую сторону. При расположении опухоли в желудочках гортани она быстро перекрывает просвет гортани, являясь причиной расстройств дыхания и фонации. Наиболее распространен рак гортани, затрагивающий ее средний отдел. Как правило, опухоль находится только на одной голосовой связке. Еще в начальной стадии она приводит к нарушениям голосообразования, что способствует более ранней диагностике рака гортани этой локализации. Рак гортани, поражающий ее нижние отделы (подскладочное пространство), в большинстве случаев отличается интенсивным инфильтративным ростом и за короткое время захватывает противоположную сторону.
По распространенности опухолевого процесса в клинической практике рак гортани подразделяют на 4 стадии. I стадии соответствует ограниченный рак гортани, локализующийся в пределах слизистой или подслизистого слоя одной анатомической области гортани. II стадия характеризуется опухолевым процессом, который полностью поражает один отдел гортани, но не выходит за его пределы и не метастазирует. Рак гортани IIIа стадии сопровождается распространением процесса на подлежащие ткани, что приводит к ограничению подвижности гортани. В IIIб стадии в злокачественный процесс вовлекаются соседние отделы гортани и/или регионарные лимфатические узлы. Рак гортани IV стадии поражает большую часть гортани, переходит на соседние органы и/или дает регионарные и отдаленные метастазы.
Симптомы рака гортани
Клиника ракового поражения гортани зависит от локализации процесса и его распространенности. В соответствии с этим рак гортани может иметь различную симптоматику, очередность появления и степень проявленности основных симптомов.
Нарушения голоса возникают в начальном периоде рака гортани, если он локализуется в области голосовых складок. Если рак гортани расположен в других отделах, расстройство голосовой функции наблюдается в более позднем периоде и связано с распространением злокачественного процесса. Нарушения голоса при раке гортани обычно проявляются его охриплостью или осиплостью. Их отличительной чертой является постоянный характер без периодов улучшения голоса, которые наблюдаются при нейропатическом и функциональном парезе гортани. У пациентов с раком гортани отмечается постепенное прогрессирование охриплости, голос становится все более тусклым и может исчезнуть совсем.
Нарушение глотания (дисфагия) выходит на первый план при раке гортани, занимающем ее верхнюю часть. Оно сопровождаются ощущением инородного тела гортани и усиливающимся болевым синдромом.
Дыхательные нарушения наиболее рано развиваются при раке гортани в нижнем отделе. Если рак гортани ограничивается голосовой связкой, то нарушения со стороны дыхания могут возникнуть лишь через несколько месяцев или даже через год после начала опухолевого роста. При раке верхнего отдела гортани дыхательные нарушения также появляются в более поздней распространенной стадии. Они характеризуются постепенно нарастающей одышкой, возникающей сначала при физической нагрузке, а затем и в покое. Постепенное сужение просвета гортани по мере роста позволяет организму адаптироваться к возникающей гипоксии. Таким образом, при раке гортани развивается клиническая картина хронического стеноза гортани. На ее фоне при воздействии неблагоприятных факторов (ОРВИ, аллергия, вторичное инфицирование) может возникнуть острый стеноз гортани.
Болевой синдром наблюдается при раке гортани в верхнем отделе и при распространенных опухолевых процессах. Он может быть связан с распадом и изъязвлением раковой опухоли. Нередко при рак гортани сопровождается иррадиацией боли в ухо и ее усилением при глотании. Выраженный болевой синдром заставляет пациентов с раком гортани отказываться от еды.
Кашель при раке гортани имеет рефлекторное происхождение. В некоторых случаях он сопровождается приступами, типичными для ложного крупа. Кашель происходит с выделением небольшого количества слизистой мокроты. При распаде рака гортани или изъязвлении в мокроте наблюдаются прожилки крови. При распространенном характере рака гортани страдает запирательная функция гортани и происходит попадание пищи в гортань и трахею, что вызывает приступ неукротимого мучительного кашля.
Общие симптомы рака гортани обусловлены раковой интоксикацией и возникают при значительной распространенности опухолевого процесса. К ним относятся бледность, повышенная утомляемость, общая слабость, головные боли, нарушения сна, анемия, значительное похудание.
Метастазирование. Рак гортани из верхнего отдела метастазирует в верхние яремные лимфоузлы, рак гортани нижнего отдела — в перитрахеальные и нижние яремные лимфоузлы. Наиболее часто регионарными метастазами сопровождается рак гортани верхнего отдела (35-45%), при раке нижнего отдела гортани регионарные метастазы отмечаются в 15-20% случаев. По причине слабо развитой сети лимфатических сосудов среднего отдела гортани расположенный в ней рак гортани поздно и редко дает метастазы в регионарные лимфоузлы. Отдаленное метастазирование при раке гортани наблюдается достаточно редко. В 4% случаев рак гортани метастазирует в легкие с развитием рака легкого, 1,2% приходится на метастазы в печень, пищевод и кости. Метастазы рака гортани в головной мозг, желудок и кишечник наблюдаются крайне редко.
Диагностика рака гортани
Ранняя диагностика имеет определяющее значение в прогнозе и успешности лечения рака гортани. В связи с этим необходимым является осмотр отоларингологом каждого мужчины с охриплостью голоса или кашлем неясного генеза, если они сохраняются более 2-3 недель. Настораживающими в отношении рака гортани симптомами также являются чувство инородного тела в горле, не сопровождающиеся отоскопическими изменениями боли в ухе, увеличение лимфатических узлов шеи.

Предварительно диагностировать рак гортани позволяет тщательная ларингоскопия. Выявленные эндоскопические изменения при раке гортани могут иметь самый разнообразный характер. В случае эпителиомы голосовой связки выявляется ограниченное образование, поражающее лишь одну связку и имеющее вид бугорка. В других случаях рак гортани может определяться как распространенное образование с бугристой поверхностью, имеющее красноватую окраску.
Инфильтративный рак гортани характеризуется утолщением голосовой связки и ее кровоточивостью при зондировании. В отдельных случаях рак гортани имеет полипообразный вид. Установить точный диагноз помогает произведенная в ходе ларингоскопии биопсия образования. Если гистологическое исследование не выявляет раковых клеток, а клиническая картина свидетельствует в пользу рака гортани, то возможно проведение интраоперационной диагностики.
Дополнительными методами в диагностике рака гортани являются исследования голосовой функции, позволяющие оценить подвижность голосовых связок, форму голосовой щели и пр. К ним относятся стробоскопия, электроглоттография, фонетография. Распространенность рака гортани оценивают при помощи рентгенографии и МСКТ гортани. Наличие метастазов в ткани шеи выявляют при помощи УЗИ. Для определения регионарного метастазирования производят биопсию лимфатического узла.

Лечение рака гортани
Лечебные мероприятия при раке гортани направлены на полное удаление опухоли и восстановление голосообразующей и дыхательной функции гортани. Выбор лечебной тактики в отношении рака гортани зависит от месторасположения раковой опухоли, ее границ и распространенности, наличия прорастания в соседние структуры и метастазирования, радиочувствительности опухолевых клеток.
Лучевая терапия. Рак гортани в среднем отделе отличается высокой радиочувствительностью. Поэтому рак гортани этой локализации лечат, начиная с лучевой терапии. Если в результате курса лучевого воздействия опухоль уменьшается в 2 раза, то курс предоперационного облучения можно повторить. Однако в таком случае существует опасность возникновения осложнений после операции. Лучевое воздействие, как начальный этап лечения, применяют также при раке гортани I-II стадии, расположенном в ее верхнем и нижнем отделе. Лучевую терапию рака гортани проводят в обычных условиях и в сочетании с гипербарической оксигенацией, которая усиливает повреждающее воздействие излучения на раковые клетки и уменьшает повреждение здоровых тканей.
Химиотерапия. С химиотерапии начинается лечение рака гортани III-IV стадии, расположенного в верхнем отделе. При раке гортани, локализующемся в среднем и нижнем отделах, химиотерапия малоэффективна.
Хирургическое лечение рака гортани проводят не позднее, чем через 2 недели после лучевой терапии поскольку спустя 14 дней после окончания лучевого воздействия начинается восстановление клеток опухоли. Органосохраняющие резекции гортани, гемиларингэктомия эффективны при I-II стадии рака гортани. С целью предупреждения послеоперационного стеноза гортани в ходе операции в нее вводится расширяющий эндопротез, удаление которого производят спустя 3-4 недели после операции.
Рак гортани III-IV стадии является показанием к ларингэктомии. При раке нижнего отдела гортани III-IV стадии лучевая терапия может осложниться острым стенозом. Поэтому лечение начинают сразу с ларингэктомии, удаляя во время операции 5-6 верхних колец трахеи, а лучевую терапию назначают после операции. Если рак гортани сопровождается регионарным метастазированием, то операцию дополняют иссечением шейной клетчатки и лимфатических узлов. При необходимости производят резекцию вовлеченных в опухолевый процесс анатомических образований шеи (грудино-ключично-сосцевидной мышцы, внутренней яремной вены).
Восстановление голосовой функции после проведенной ларингэктомии является важной задачей, помогающей пациенту с раком гортани сохранить свое профессиональное и социальное положение. Эта задача достигается путем установки голосового протеза и последующих занятий с врачом-фониатором.
Прогноз
Без лечения рак гортани протекает в течение 1-3 лет, в некоторых случаях и более длительно. Больные с роком гортани погибают от асфиксии, раковой кахексии, аррозивного кровотечения при распространении опухоли на крупные сосуды шеи, бронхолегочных осложнений (пневмонии инфекционного характера, аспирационной пневмонии, плеврита), отдаленных метастазов. Пятилетняя выживаемость после проведенного лечения у пациентов с раком гортани I стадии составляет 92%, с раком II стадии — 80%, III стадии — 67%.
Рак гортаноглотки
Рак гортаноглотки – злокачественная опухоль нижней части глотки. На начальных стадиях протекает бессимптомно. В последующем возникают боли, ощущение инородного тела, першение, обильное слюноотделение, охриплость голоса, кашель и затруднения дыхания. Очередность появления признаков заболевания зависит от локализации неоплазии. Рак гортаноглотки склонен к агрессивному течению и раннему регионарному метастазированию. Диагноз устанавливают с учетом данных УЗИ шеи, КТ и МРТ гортаноглотки и фиброфаринголарингоскопии с биопсией. Лечение – резекция гортаноглотки, расширенная ларингэктомия, лимфаденэктомия, химиотерапия, радиотерапия.
Рак гортаноглотки считается тяжелым, неблагоприятно протекающим онкологическим процессом, что обусловлено сложностью анатомического строения данной области, быстрым местным ростом неоплазии, ранним появлением лимфогенных метастазов, низкой эффективностью консервативной терапии и калечащим характером хирургических вмешательств. Средняя пятилетняя выживаемость при раке гортаноглотки составляет примерно 30%. Лечение осуществляют специалисты в сфере онкологии и отоларингологии.
Патанатомия
От 60 до 75% раков гортаноглотки локализуются в зоне грушевидных синусов. 20-25% неоплазий обнаруживаются на задней стенки гортаноглотки. Реже наблюдается поражение позадиперстневидной зоны. Примерно в 50% случаев при проведении гистологического исследования обнаруживается плоскоклеточный ороговевающий рак гортаноглотки. Около 30% приходится на плоскоклеточные неороговевающие новообразования и около 7% - на недифференцированные формы рака. В остальных случаях данные о гистологическом строении опухоли отсутствуют. Обычно наблюдается экзофитный рост рака гортаноглотки по направлению к гортани.
Подслизистый слой данной анатомической зоны содержит большое количество продольно расположенных лимфатических сосудов, объединяющихся в более крупные коллекторы. Клетки рака гортаноглотки попадают в эти сосуды и распространяются по лимфатической системе, что объясняет высокую частоту лимфогенного метастазирования. Кроме того, от гортаноглотки отходят коллекторы, собирающие лимфу из внеорганных лимфатических сосудов, располагающихся в области наружных стенок органа.
Причины
Причины возникновения рака гортаноглотки точно не выяснены, однако установлено, что существенное значение в развитии данного заболевания имеют повторяющиеся неблагоприятные химические и термические воздействия. В числе других факторов риска рака гортаноглотки исследователи указывают курение, частый прием крепких спиртных напитков, а также привычку употреблять слишком горячую и слишком острую пищу. Определенную роль играют наследственная предрасположенность и иммунные нарушения.
Классификация
С учетом распространенности местного онкологического процесса в соответствии с классификацией TNM различают следующие стадии рака гортаноглотки:
- Т1 – неоплазия диаметром менее 2 см располагается в пределах одной анатомической зоны гортаноглотки.
- Т2 – рак гортаноглотки размером 2-4 см распространяется на несколько анатомических зон либо поражает близлежащие структуры, фиксация половины гортани отсутствует.
- Т3 – выявляется узел диаметром более 4 см в сочетании с поражением нескольких анатомических зон или близлежащих структур, либо неоплазия размером 2-4 см в сочетании с фиксацией половины гортани.
- Т4 – рак гортаноглотки поражает хрящи, мышцы и жировую клетчатку, сонную артерию, щитовидную железу, пищевод и другие близлежащие анатомические образования.
Буквой N обозначают вторичные очаги в лимфоузлах, буквой M – в отдаленных органах.
Симптомы рака гортаноглотки
Какое-то время заболевание может протекать бессимптомно. Характерным признаком рака гортаноглотки является триада, обнаруживающаяся более чем у 50% больных и включающая в себя дисфагию, боли в горле и иррадиирующие боли в ушах. Специалисты считают целесообразным выделять две группы местных симптомов рака гортаноглотки: гортанные и глоточные. К числу глоточных симптомов относят дисфагию, першение, чувство инородного тела, боли и неприятные ощущения при глотании, а также усиленное слюноотделение.
В список гортанных симптомов включают изменение голоса, кашель (возможно – с кровью) и одышку, обусловленную сужением гортани. Очередность возникновения клинических признаков рака гортаноглотки определяется расположением и направлением роста неоплазии. Нередко первым проявлением опухоли становится увеличение шейных лимфоузлов. При прогрессировании рака гортаноглотки местная симптоматика становится более выраженной, дополняется общими признаками онкологического заболевания. Отмечаются слабость и потеря веса, выявляются признаки раковой интоксикации.
Диагноз устанавливается на основании жалоб, истории заболевания, пальпации шеи и данных дополнительных исследований. Из-за неспецифичности проявлений начальные стадии рака гортаноглотки нередко принимают за проявления хронического тонзиллита или хронического фарингита, что указывает на необходимость проявлять повышенную онкологическую настороженность при обследовании пациентов из группы риска (в возрасте старше 40 лет, курящих, злоупотребляющих алкоголем и острой пищей).
При постановке диагноза учитывают результаты КТ и МРТ гортаноглотки и УЗИ шеи. Решающую роль в выявлении рака гортаноглотки играют данные фиброфаринголарингоскопии. При проведении исследования специалист осуществляет визуальную оценку размера, локализации и структуры новообразования, а затем выполняет биопсию подозрительного участка. Окончательный диагноз выставляют онкологи на основании гистологического исследования.
Лечение рака гортаноглотки
Лечение рака гортаноглотки представляет собой сложную задачу, что обусловлено быстрым распространением опухоли, сложностью анатомо-топографических взаимоотношений органов этой зоны, а также высокой распространенностью сопутствующих заболеваний. Согласно данным исследований, у 75% пациентов с раком гортаноглотки выявляются нарушения деятельности сердечно-сосудистой системы, у 68% – дыхательной системы. Более чем у половины больных диагностируются воспалительные заболевания легких и верхних дыхательных путей. Все перечисленное создает ограничения при выборе способов лечения рака гортаноглотки и увеличивает вероятность развития осложнений во время операций и в послеоперационном периоде.
Лечебная тактика определяется распространенностью онкологического процесса. При небольших неоплазиях первой стадии осуществляют дистанционную лучевую терапию либо проводят резекцию гортаноглотки. При раке гортаноглотки первой и второй стадии без вовлечения верхушки грушевидного синуса необходима ларингэктомия выше уровня голосовой щели. На поздних стадиях рака гортаноглотки требуется расширенная ларингэктомия, лимфаденэктомия, иссечение клетчатки шеи и (при поражении пищевода) резекция шейного отдела пищевода.
В пред- и послеоперационном периоде больным с раком гортаноглотки назначают радиотерапию и полихимиотерапию. Использование консервативных лечебных методик не приводит к полной регрессии опухоли, но позволяет существенно уменьшить ее диаметр и обеспечить оптимальные условия для радикального хирургического вмешательства. В последующем пациентам с раком гортаноглотки нередко требуются реконструктивные операции для восстановления функции глотания. Для закрытия дефектов применяют местные кожные лоскуты и кожно-мышечные лоскуты на ножке. Для замещения удаленной части пищевода используют участки желудка и толстого кишечника.
Рак гортаноглотки считается прогностически неблагоприятным онкологическим заболеванием. Пятилетняя выживаемость после радикальных операций по поводу опухолей первой и второй стадии составляет около 50%. При распространенных онкологических процессах до пяти лет с момента постановки диагноза удается дожить примерно 30% пациентов. У многих больных раком гортаноглотки отмечается существенное снижение качества жизни, обусловленное наличием трахеостомы, нарушением голосообразования, расстройствами функций пищевода, необходимостью использования канюль, постоянного зондового питания и т. д.
Рак нёба
Рак нёба – злокачественное новообразование, которое образуется из слизистой оболочки твёрдого и мягкого нёба. Это довольно редкое заболевание. Чаще встречается в возрасте от 40 до 60 лет. Мужчины болеют в 4 раза чаще женщин.
Диагностику рака мягкого и твёрдого нёба в Юсуповской больнице проводят с помощью современных методов исследования. Клиника онкологии оснащена современной аппаратурой ведущих американских и европейских производителей, которая позволяет быстро установить точный диагноз. Для лечения злокачественных опухолей нёба применяют оперативные вмешательства, химиотерапевтические препараты и инновационные методики лучевой терапии.
Наиболее злокачественная опухоль нёба возникает из-за метастазов рака носоглотки и носа. Новообразование поражает надкостницу твёрдого неба, нижней и верхней челюстей, мышцы и клетчатку полости рта, язык. Атипичные клетки распространяются в поднижнечелюстные, подбородочные и шейные лимфоузлы.
Классификация рака нёба
По локализации раковые различают 2 вида злокачественных опухолей нёба. При раке твёрдого неба злокачественное новообразование располагается на границе носоглотки и ротовой полости, затрагивает костные структуры и распространяется на все слои слизистой оболочки ротовой полости. В случае наличия рака мягкого неба опухоль локализуется в слизистом слое и мышцах свода ротовой полости.
По гистологической структуре опухоли выделяют 3 вида злокачественных новообразований нёба:
- Цилиндрома;
- Аденокарцинома;
- Плоскоклеточный рак.
Цилиндрома (аденокистозная карцинома) образуется из железистой ткани. Отличается быстрым, неконтролируемым ростом патологически изменённых клеток, быстро даёт метастазы. Развитие аденокарциномы происходит из эпителия ротовой полости. Опухоль может локализоваться во всех участках твёрдого и мягкого нёба. Плоскоклеточный рак является наиболее частым видом злокачественных новообразований ротовой полости. Опухоль затрагивает слизистую оболочку.
Причины и факторы риска рака нёба
Злокачественные опухоли ротовой полости возникают под воздействием следующих провоцирующих факторов:
- Раздражающего действия агрессивных веществ, которые содержатся в сигаретах, алкоголе, курительных смесях;
- Постоянного употребления слишком горячих блюд, обжигающих слизистый слой и меняющих строение клеток;
- Хронического травмирования нёба некачественно установленными зубными протезами.
Опухоль на небе развивается на фоне предраковых состояний ротовой полости – лейкоплакии, папилломатоза. Они часто перерождаются в раковую опухоль под воздействием провоцирующих факторов.
К факторам риска развития злокачественного новообразования нёба относят наследственную предрасположенность, периодические воспалительные заболевания ротовой полости, дефицит витамина А, который возникает при неполноценном питании или у курильщиков вследствие нарушения процесса его усваивания в организме. Рак неба может быть вторичным заболеванием – метастазами злокачественных новообразований шеи и головы.
Первые признаки и симптомы рака нёба
Первые недели и месяцы злокачественные новообразования могут протекать без субъективных ощущений. В некоторых случаях пациенты при затрагивании языком области нёба замечают небольшое уплотнение, которое окружено валиком. Если пациент обращается к врачу на этой стадии патологического процесса, лечение наиболее эффективно.
По мере прогрессирования раковой опухоли размеры новообразования увеличиваются. Опухоль захватывает новые участки нёба и прорастает вглубь. Пациенты предъявляют следующие жалобы:
- Боль в полости рта, которая отдаёт в ухо, височную область головы;
- Дискомфорт во время приёма пищи, поскольку затрудняется процесс жевания и глотания;
- Зловонный запах изо рта;
- Неприятный привкус;
- Изменение артикуляции речи нарушается вследствие того, что меняется подвижность языка, а опухоль мешает нормальному продвижению воздуха.
- Плохой аппетит;
- Заметное похудение;
- Быстрая беспричинная утомляемость.
При осмотре ротовой полости на нёбе можно заметить бляшки, уплотнения, язвочки разной формы и размера. В запущенных случаях рака нёба язвы кровоточат, а перегородка между носом и горлом может разрушиться. По этой причине кусочки пищи во время еды попадают в нос, речь становится полностью невнятной. На последней стадии раковая опухоль разрушает все прилегающие к нёбу ткани.
Диагностика рака мягкого и твёрдого нёба
Образующуюся раковую опухоль нёба трудно определить самостоятельно на ранних этапах. Если патологический процесс захватил значительные участки мягкого или твёрдого нёба, предварительный диагноз можно выставить после визуального осмотра ротовой полости.
Для подтверждения диагноза онкологи Юсуповской больницы проводят следующие диагностические процедуры:
- Рентгенографию – находит патологические изменения в рядом расположенных с ротовой полостью костных тканях;
- Биопсию – взятие кусочка тканей на гистологическое исследование (анализ необходим для выявления изменённых клеток опухоли и её вида);
- Анализы крови – признаков анемии;
- Радиоизотопное обследование – позволяет обследовать структуру новообразования.
Ультразвуковое исследование проводится с целью выявления раковых метастазов в отдалённых органах. Пациенты Юсуповской больницы могут пройти сложные диагностические процедуры в клиниках-партёрах и получить консультацию ведущих стоматологов-онкологов Москвы.
Лечение рака нёба
Выбор метода лечения рака твёрдого и мягкого нёба зависит от гистологического типа и стадии злокачественной опухоли, распространённости патологического процесса на ближайшие ткани. Основным методом лечения заболевания является облучение злокачественного новообразования нёба рентгеновскими лучами. Лучевая терапия позволяет остановить развитие раковых клеток. Если она начата на раннем этапе, возможно полное уничтожение злокачественного новообразования. Облучение выполняют до и после операции.
Оперативное вмешательство при раке нёба заключается в удалении новообразования, расположенных рядом с ним мягких тканей и костей. После хирургического вмешательства на лице остаётся дефект, для устранения которого проводят пластическую операцию. В запущенных случаях рака выполняют оперативное вмешательство и проводят сеансы лучевой терапии.
При раке нёба проводят лечение цитостатическими лекарственными препаратами. Их вводят в виде капельниц или назначают для приёма внутрь. Химиотерапия при раке мягкого и твёрдого нёба эффективна в сочетании с облучением и хирургическим вмешательством. Действие химиотерапевтических препаратов направлено на предотвращение и ликвидацию метастатических очагов.
Своевременное установление диагноза и выбор грамотно составленной схемы терапии позволяют врачам клиники онкологии добиться практически полного излечения 80% пациентов. При появлении неприятных ощущений в полости рта обращайтесь к онкологам и записывайтесь на приём по телефону Юсуповской больницы.
Читайте также:
