Симптомы злокачественного наружного отита и его лечение
Добавил пользователь Алексей Ф. Обновлено: 24.01.2026
Кафедра оториноларингологии МОНИКИ им. М.Ф. Владимирского
ЛОР-клиника Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, Москва
Кафедра болезней уха, горла и носа Первого Московского государственного медицинского университета им. И.М. Сеченова, Москва, Россия, 119991
ООО "Центр "Зрение"
Злокачественный наружный отит: современные принципы диагностики и лечения
Журнал: Вестник оториноларингологии. 2017;82(1): 11‑14
Цель настоящего исследования — изучение особенностей течения злокачественного наружного отита на современном этапе. Под наблюдением авторов находились 5 пациентов с подтвержденным диагнозом: злокачественный наружный отит. На основании клинического материала даны основные представления о патогенезе, принципах диагностики и лечения данной нозологии. Больные злокачественным наружным отитом требуют длительного наблюдения и тщательного выбора способа лечения в каждом конкретном клиническом случае, включая адекватную терапию сопутствующих заболеваний.
Злокачественный наружный отит (ЗНО) является агрессивным и потенциально угрожающим жизни инфекционно-воспалительным процессом, который берет свое начало в наружном слуховом проходе (НСП) и постепенно распространяется по мягким тканям до костей основания черепа, вызывая остеомиелит. Смертность от данного заболевания снизилась после начала применения антибиотиков, однако до настоящего времени сохраняется на уровне 33—53%, возрастая до 80% при вовлечении в воспалительный процесс черепно-мозговых нервов каудальной группы [1—7].
Впервые распространенный воспалительный процесс в области наружного уха и основания черепа описан М. Toulmouche в 1838 г. P. Meltzer [8] дал подробное описание случая остеомиелита височной кости, вызванного синегнойной палочкой. В 1968 г. J. Chandler опубликовал доклад, в котором в связи с высоким уровнем смертности, тяжелым течением и распространением за пределы НСП, а также ввиду малой эффективности лечения назвал данное заболевание злокачественным наружным отитом (ЗНО) [8, 9].
В 90% случаев этот агрессивный инфекционный процесс развивается у пациентов с сахарным диабетом на фоне эндартериита, микроангиопатии, облитерации мелких сосудов. Другую небольшую группу пациентов с ЗНО составляют люди с ослабленным иммунитетом, в том числе с эндокринными нарушениями, ВИЧ-инфекцией, хронической лейкемией, лимфомой, после проведенной химиотерапии, спленэктомии и трансплантации почек [3, 10]. В научной литературе описаны случаи возникновения ЗНО у пациентов, не имеющих сахарного диабета или какого-либо заболевания, сопровождающегося иммунодефицитом.
Во всех случаях ЗНО начинался как инфекционно-воспалительный процесс в области мягких тканей наружного уха. Несмотря на активное адекватное лечение наружного отита, воспаление прогрессировало, распространяясь на основание черепа. Таким образом, при отсутствии эффекта от консервативной терапии необходимо подозревать развитие ЗНО и проводить соответствующее системное лечение [11, 12]. Практически всегда у пациентов с ЗНО результатом бактериологического исследования является выявление Pseudomonas Aeruginosa (90% клинических случаев), значительно реже могут быть обнаружены Staphylococcus aureus, Staphylococcus epidermidis, Proteusmirabilis, Klebsiella oxytoca и Pseudomonas(Burkholderia) cepacia [3, 6, 13, 14]. Некоторые авторы отмечают растущую роль метицилен-резистентного Staphylococcus aureus и ряда других бактериологических агентов в развитии остеомиелита основания черепа [15]. В последнее время в литературе все чаще появляются описания ЗНО, вызванного грибами. Считается, что среди патогенов грибковой природы ведущая роль в формировании заболевания принадлежит различным видам Aspergillus и Candida albicans [4]. До сих пор не ясно, является ли грибковая флора первичным инфекционным агентом или присоединяется в ходе длительной антимикробной терапии. Грибковое поражение можно заподозрить при отсутствии положительной динамики на фоне лечения антибиотиками. К сожалению, бактериологическое исследование отделяемого из НСП не всегда позволяет получить точную информацио об этиотропном факторе ЗНО, в связи с чем ряд авторов рекомендуют обязательное дополнительное бактериологическое исследование биопсийного материала, в том числе глубоких слоев тканей [16].
Клинические проявления ЗНО: выраженная оталгия (до 75% случаев), чаще в ночное время; гнойные выделения из уха (от 50 до 80%), снижение слуха. При распространении процесса за пределы НСП пациентов может беспокоить боль в височно-нижнечелюстном суставе, тризм жевательной мускулатуры, головная боль, локализующаяся преимущественно в височной и затылочной областях. При отоскопии барабанная перепонка, как правило, не изменена, определяется грануляционная ткань в НСП. Гистологически грануляционная ткань характеризуется неспецифическим воспалением с инфильтрацией клетками и гиперплазией плоского эпителия [1—4, 6, 17]. Лицевой нерв при ЗНО поражается чаще других черепных нервов с развитием паралича, что связано с близостью шилососцевидного отверстия к НСП. Помимо VII пары, при дальнейшем прогрессировании процесса воспаление может переходить на основание черепа по артериовенозным каналам, вызывая поражение IX—XI пар черепных нервов, тромбоз яремной вены, сигмовидного синуса, верхнего и нижнего каменистых синусов, развитие менингита и абсцесса головного мозга [3, 10, 17, 18]. Внутричерепные осложнения тяжело поддаются лечению и, как правило, приводят к летальному исходу. [19].
Ряд авторов [4] выделяют 3 клинико-рентгенологические стадии в развитии злокачественного отита:
I — воспалительный процесс захватывает НСП и прилегающие мягкие ткани с или без пареза лицевого нерва;
II — распространение инфекции в височную кость и на основание черепа с развитием остеомиелита и поражением одного или группы черепных нервов;
III — развитие внутричерепных осложнений: менингита, эпидуральной эмпиемы, абсцесса головного мозга.
В 1987 г. были разработаны диагностические критерии ЗНО. Различают две категории критериев — обязательные и дополнительные. Обязательными являются:
— боль в области уха, а также головная боль на стороне поражения;
— отечность стенок наружного слухового прохода;
— наличие отделяемого из уха;
— грануляции в слуховом проходе;
— микроабсцессы в области наружного уха и основания черепа;
— наличие очага воспаления по данным сцинтиграфии;
— отсутствие положительного эффекта от консервативной терапии более одной недели;
— наличие синегнойной палочки по результатам бактериологического исследования.
— нейропатии черепно-мозговых нервов;
Для постановки диагноза ЗНО необходимо наличие всех основных критериев. При невозможности выполнить сцинтиграфию рекомендуется проведение местного консервативного лечения в течение 1—3 нед. Отсутствие положительной динамики также свидетельствует в пользу ЗНО [20].
Согласно данным литературы, уровень лейкоцитов в общем анализе крови у пациентов ЗНО в большинстве случаев остается в пределах нормы [1—4, 13, 15]. В качестве прогностического критерия динамики воспалительного процесса предлагается использовать скорость оседания эритроцитов, так как в большинстве случаев наблюдается значительное повышение данного показателя (до 117 мм/час) [3, 4]. Клинический диагноз может быть подтвержден с помощью компьютерной (КТ) и магнитно-резонансной томографии (МРТ), которая позволяет оценить степени распространенности процесса и эффективность проводимой терапии. Следует отметить, что КТ является в настоящее время методом выбора для определения степени изменений костных структур основания черепа. С этой же целью может быть использовано радиоизотопное исследование. МРТ позволяет оценить степень распространения воспалительного процесса на мягкие ткани [10, 14, 17, 18, 21].
Лечение ЗНО проводится в течение длительного времени, заключается в ежедневной санации НСП с введением местных антибактериальных препаратов и системной антимикробной терапии в течение не менее 6 нед. Препаратами выбора являются фторхинолоны (ципрофлоксацин), а также цефалоспорины 3-го поколения. При выявлении сопутствующей грибковой флоры необходимо проведение противогрибковой терапии. Обязательной является компенсация сахарного диабета [3—6, 18, 22—24].
В настоящее время не существует единой тактики и принципов хирургического лечения ЗНО. Большинство авторов ввиду высокого риска распространения инфекции на интактные участки кости проведение хирургического вмешательства не рекомендуют [4, 5]. Декомпрессия лицевого нерва также не показана, так как она не влияет на восстановление его функции. Следует помнить, что даже при достаточной эффективности терапии и регрессе воспалительного процесса восстановление функциональной активности лицевого нерва может потребовать длительного времени, в некоторых случаях сохраняются остаточные явления пареза [25, 26].
Хирургическое вмешательство, как правило, включает в себя иссечение грануляций наружного слухового прохода, хрящевых и костных секвестров, дренирование абсцессов. В тяжелых случаях, плохо поддающихся антибиотикотерапии, проводится ограниченная резекция височной кости. В то же время в литературе имеются данные о том, что долгосрочная адекватная антибиотикотерапия приводит к тем же результатам, что и применение хирургических методов лечения. Следует отметить, что в ходе хирургического вмешательства необходимо взятие достаточного количества биопсийного материала для исключения онкологического процесса. Так, некоторыми авторами описаны случаи сочетания злокачественного наружного отита с аденокарциномой, а также с плоскоклеточным раком височной кости [3—6, 14, 18, 22, 23].
Цель работы — изучение особенностей течения злокачественного наружного отита.
Пациенты и методы
За период с 2012 по 2015 г. под нашим наблюдением находились 5 пациентов в возрасте от 57 до 73 лет (средний возраст — 65,8±53,9 года) с диагнозом ЗНО. Из сопутствующих заболеваний у всех пациентов отмечался сахарный диабет 2-го типа. Верификация диагноза ЗНО проводилась на основе амнестических данных, в том числе сведений о сопутствующих заболеваниях, результатов отоскопии, КТ и МРТ височных костей, бактериологического исследования отделяемого из уха.
Результаты и обсуждение
При опросе все пациенты жаловались на выраженную, иногда пульсирующую боль в ухе, усиливающуюся в ночное время, боль в области височно-нижнечелюстного сустава, в соответствующей половине головы, снижение слуха. В трех случаях отмечалась выраженная головная боль в затылочной области. У всех пациентов отмечали гноетечение из уха. 2 пациента предъявляли жалобы на явления пареза лицевого нерва, у одного пациента присутствовали клинические симптомы поражения блуждающего и языкоглоточного нервов в виде охриплости, затруднения при проглатывании твердой пищи. При фиброларингоскопии при этом визуализировали картину пареза ипсилатеральной половины гортани.
Отоскопическая картина соответствовала проявлению наружного отита. Стенки НСП были отечны, инфильтрированы. Во всех случаях на нижней стенке НСП присутствовала грануляционная ткань, в 3 случаях при зондировании была обнаружена костная деструкция, что является характерным признаком ЗНО.
Всем пациентам выполняли КТ и МРТ височных костей и основания черепа с контрастированием. В 4 случаях отмечалось распространение воспалительного процесса на затылочную кость. КТ височных костей позволяло определить участки костной деструкции, в то время как МРТ использовали для идентификации точных границ патологических изменений, вовлеченности в процесс мышц и костей основания черепа, мозговых оболочек, интракраниального распространения воспалительного процесса (см. рисунок).
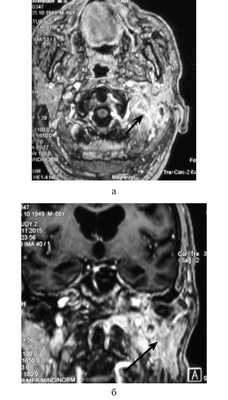
МРТ основания черепа больного Н. Диагноз: злокачественный наружный отит. а — аксиальная проекция; б — коронарная проекция. Под каменистой частью левой височной кости определяется воспалительный инфильтрат, накапливающий контрастный препарат (стрелка).
При проведении микробиологического исследования отделяемого из уха во всех случаях выявлена синегнойная палочка в количестве, равном или более 10 7 КОЕ, чувствительная к основным группам антисинегнойных препаратов.
До поступления в стационар все пациенты принимали сахарснижающие препараты в таблетированной форме и находились под наблюдением эндокринолога. Однако на фоне воспалительного процесса у всех больных наблюдали повышение уровня глюкозы крови до 10—11 ммоль/л, что потребовало консультации эндокринолога и коррекции терапии. У одного пациента добиться целевого уровня глюкозы крови удалось только с помощью назначения инсулина.
Всем пациентам проводилась антибактериальная терапия длительностью не менее 6 нед. В 3 случаях использовали ципрофлоксацин, у 2 пациентов — цефтазидим. Регулярно выполняли удаление грануляционной ткани из НСП с последующим ежедневным туалетом уха и использованием ципрофлоксацина или диоксидина местно. Дополнительно местно и системно проводили терапию с использованием поливалентного бактериофага.
В связи с наличием изменений, согласно данным КТ, а именно затемнения полостей среднего уха, а в некоторых случаях — наличия костной деструкции в области задней и нижней стенок НСП и сосцевидного отростка, трем пациентам выполнена санирующая операция с открытием всех клеток сосцевидного отростка, где была обнаружена грануляционная ткань; в одном случае выполнена полная резекция верхушки сосцевидного отростка ввиду ее разрушения. Всем больным проводился послеоперационный уход за трепанационной полостью с использованием местных антибактериальных препаратов.
В отдаленном периоде через 6 мес стойкая ремиссия наступила у 4 больных ЗНО. Данные пациенты отметили значительное улучшение своего состояния, включая отсутствие боли в ухе и височно-нижнечелюстном суставе, выделений из НСП. Со стороны лицевого нерва также отмечали положительную динамику. У пациента с явлениями пареза блуждающего и языкоглоточного нервов появилась звучность голоса, перестали беспокоить затруднения при глотании. Регресс неврологических проявлений подтверждался данными фиброларингоскопии (восстановлением подвижности половины гортани) и заключением невролога. За время наблюдения (от 1 года до 2 лет) возникновение рецидива заболевания зафиксировано у одного пациента, что, скорее всего, было связано с прогрессированием сахарного диабета, сопровождавшимся развитием ангиопатии сетчатки, а также полинейропатии, что потребовало проведения дополнительного курса антибактериальной терапии, после чего отмечалась положительная динамика. В дальнейшем этот пациент исчез из нашего поля зрения, судьба его неизвестна.
Таким образом, злокачественный наружный отит представляет собой тяжелую отиатрическую патологию. Пациенты с вышеуказанным заболеванием требуют длительного наблюдения врачом-оториноларингологом и тщательного выбора способа лечения в каждом конкретном клиническом случае, включая адекватную терапию сопутствующих патологических состояний.
Конфликт интересов: авторы статьи подтвердили отсутствие финансовой поддержки/конфликта интересов, о котором необходимо сообщить.
Симптомы злокачественного наружного отита и его лечение
Причины и диагностика остеомиелита основания черепа (некротизирующего злокачественного наружного отита)
Остеомиелит основания черепа (некротизирующий злокачественный наружный отит) потенциально смертельное заболевание, которое нужно рассматривать в более широких рамках остеомиелита височной кости и основания черепа. К счастью, благодаря появлению эффективных антипсевдомонадных антибиотиков, частота встречаемости остеомиелита основания черепа значительно снизилась. Тем не менее, данное состояние все еще встречается, преимущественно у лиц с иммунодефицитом, сахарным диабетом и у пожилых.
Остеомиелит основания черепа рассматриваться в качестве возможного заболевания у всех больных со стойким наружным отитом, не поддающимся лечению.
а) Причины остеомиелита основания черепа. Возбудителем практически всегда является синегонойная палочка, хотя в некоторых случаях высеиваются Р. mirabilis, Aspergillus fumigatus, протеи, клебсиеллы, стафилококки.
При отсутствии лечения заболевание прогрессирует, поражая черепные нервы, в первую очередь лицевой. Боль часто нестерпимая, глубокая. Возможно нарушение функции сразу нескольких черепных нервов, обычно это ЧН VII, IX, X и XI.

б) Симптомы и клиника некротизирующего злокачественного наружного отита. Диагноз ставится на основе анамнеза, осмотра, лабораторных данных. Четырьмя основными признаками заболевания являются:
(1) постоянная, глубокая боль в ухе, которая длится более месяца;
(2) длительная оторея на протяжении нескольких недель с образованием грануляционной ткани в слуховом проходе;
(3) сахарный диабет, иммунодефицит, преклонный возраст;
(4) поражение черепных нервов.
Обычно остеомиелит основания черепа начинается как острый наружный отит, который не разрешается после описанного выше лечения. В анамнезе имеются сведения о длительно текущем инфекционном процессе в слуховом проходе, который сопровождается выделениями из уха и сильной болью в глубоких отделах головы. Чаще всего страдают пожилые люди с неконтролируемым сахарным диабетом, также его можно встретить у лиц с тяжелыми хроническими заболеваниями, инвалидов, пациентов с иммунодефицитом. Если ВИЧ-статус пациента неизвестен, его обязательно нужно уточнить.
Осмотр. У большинства пациентов на нижней стенке слухового прохода обнаруживается большое количество грануляционной ткани, которая даже может выходить наружу. Очень часто барабанную перепонку визуализировать невозможно, что при простом наружном отите встречается достаточно редко. Кожа слухового прохода обычно гиперемирована, утолщена, мацерирована. Часто имеются гнойные выделения. Возможно нарушение функции нижних черепных нервов.
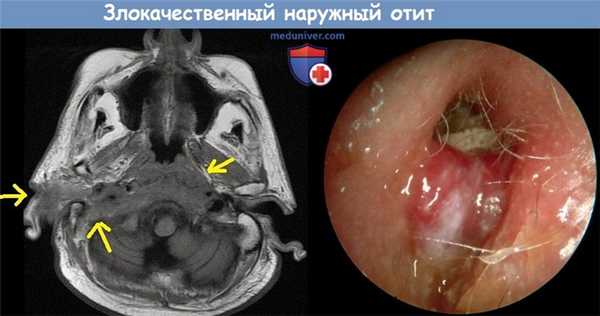
в) Лучевая диагностика остеомиелита основания черепа. КТ височных костей с контрастом позволяет получить очень точную информацию о состоянии костных тканей, но мягкие ткани визуализируются хуже. При помощи КТ можно обнаружить даже небольшие изменения, например, эрозию передней стенки слухового прохода с повреждением височно-нижнечелюстного сустава, деструкцию барабанного кольца или основания черепа. Также на КТ можно увидеть утолщение кожи слухового прохода и затемнение клеток сосцевидного отростка.
МРТ с гадолинием или без позволяет более точно оценить распространенность процесса в медиальном направлении. При распространении его на центральные отделы основания черепа отмечается повышение интенсивности сигнала от твердой мозговой оболочки и костного мозга. Вовлечение в процесс головного мозга легко визуализировать при помощи МРТ с гадолинием. МРТ не позволяет достоверно оценить состояние костных тканей. При помощи МР-ангиографии или венографии можно неинвазивно оценить проходимость синусов твердой мозговой оболочки и крупных сосудов шеи.
Изменения, которые наблюдаются на МРТ, сохраняются достаточно длительное время даже после разрешения процесса. Следовательно, несмотря на то, что МРТ полезна для оценки распространенности заболевания, для оценки течения заболевания она неинформативна.
В качестве одного из методов диагностики остеомиелита основания черепа предлагается использовать сцинтиграфию костной ткани с технецием-99 или галлием-67. В отношении обнаружения инфекционного процесса чувствительность этого метода достаточно велика, однако специфичность в отношении установления первопричины значительно ниже. Исследование с технецием-99 позволяет достоверно оценить функциональное, но не анатомическое состояние костной ткани. Положительный результат свидетельствует о повышении активности остеобластов на 10% от нормы или выше.
Изменения будут наблюдаться при остром и хроническом остеомиелите, а также в области активной регенерации костной ткани даже без присутствия инфекции (например, после травмы). Сканирование с галлием-67 проводится с аналогичными целями. Считается, что галлий-67 встраивается в белки и полиморфно-ядерные лейкоциты в очагах активной инфекции в качестве комплекса галлий-67-лактоферрин. Он позволяет оценить сам очаг инфекции, но не полную распространенность остеомиелита. По мере лечения результаты сканирования с галлием-67 будут постепенно приходить в норму, в то время как результаты сцинтиграфии с технецием-99 будут оставаться на исходном уровне еще несколько месяцев. Перед началом лечения рекомендуется выполнить оба исследования, т. к. в дальнейшем это упрощает контроль динамики.
Согласно последним данным, сцинтиграфия с меченными лейкоцитами, меченными индием-111, более достоверно выявляет очаги остеомиелита, чем сцинтиграфия или томография с галлием-67 или технецием-99 метилен дифосфатом. Вероятно, в будущем она станет одним из основных методов диагностики остеомиелита основания черепа.
г) Дифференциальная диагностика. В список заболеваний для дифференциального диагноза входят тяжелый острый наружный отит, плоскоклеточный рак, гломусная опухоль, холестеатома, рак носоглотки, болезнь Хенда-Крисчена-Шюллера, эозинофильная гранулема, хордома ската. При наличии соответствующей клиники врач должен быть крайне настороженным.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опухоли уха
Опухоли уха — доброкачественные и злокачественные новообразования, локализующиеся преимущественно в структурах наружного и среднего уха. Опухоль уха проявляется различными симптомами, которые зависят от ее вида, локализации и распространенности. К основным из них относятся: боль в ухе, снижение слуха, гнойно-кровянистые выделения из слухового прохода, шум в ухе, вестибулярные расстройства, парез лицевого нерва. Диагностирование опухоли уха осуществляется при помощи отоскопии, рентгенографии, КТ и МРТ исследований, аудиометрии, биопсии и гистологического изучения тканей новообразования. Хирургическое удаление является основным методом лечения опухоли уха. В случае злокачественного характера опухоли дополнительно применяется химиотерапия и лучевое воздействие.
Общие сведения
Опухоли уха встречаются в основном у людей среднего и пожилого возраста, хотя некоторые опухоли (например, саркома) наблюдаются преимущественно в детском возрасте. Женщины и мужчины поражаются опухолью уха с одинаковой частотой. Исключение составляет лишь рак ушной раковины, который у мужчин отмечается в 4 раза чаще, чем у женщин. Наиболее часто опухоль уха наблюдается в области ушной раковины и слухового прохода, намного реже — в структурах среднего уха. Опухоли внутреннего уха относятся к казуистическим случаям и представлены в основном поражениями метастатического характера.

Причины
Возникновение доброкачественной опухоли в ухе обусловлено происходящим под действием провоцирующих факторов избыточным ростом и размножением клеток того или иного структурного элемента наружного или среднего уха (кожи, подкожной жировой клетчатки, хряща, кости, сосудистой стенки, оболочки нервного ствола). Злокачественные опухоли ушей развиваются в результате злокачественной метаплазии этих же элементов и могут быть следствием перерождения доброкачественной опухоли уха.
К факторам, провоцирующим рост опухоли уха в отоларингологии относят: острое или хроническое радиоактивное воздействие, избыточное облучение ультрафиолетовыми лучами, травмы уха, хронические воспалительные заболевания уха. По некоторым данным до 80% злокачественных опухолей в ухе обусловлены предшествующими заболеваниями. Для наружного уха это псориаз, экзема, системная красная волчанка, протекающие с поражением ушной раковины; рубцовые изменения после перенесенного наружного отита. Для среднего уха — хронический средний отит, адгезивный средний отит, хронический эпитимпанит. Способствовать возникновению опухоли уха может неоднократное туширование грануляций раствором нитрата серебра. В некоторых случаях злокачественная опухоль в ухе развивается из мезенхимальной ткани, оставшейся у новорожденного в надбарабанном пространстве.
Доброкачественная опухоль уха
Симптомы доброкачественной опухоли уха
Доброкачественная опухоль уха может быть представлена фибромой, липомой, папилломой, атеромой, хондромой, остеомой, невусом, гломусной опухолью, невриномой, гемангиомой. В подавляющем большинстве случаев она локализуется в наружном ухе. Опухоль уха, располагающаяся на ушной раковине, обычно характеризуется медленным ростом, длительным и бессимптомным течением. Болевым синдромом могут сопровождаться лишь опухоли уха, располагающиеся на верхнем краю завитка ушной раковины, поскольку эта область является очень чувствительной. Опухоли ушей, локализующиеся в наружном слуховом проходе, перекрывают его просвет и приводят к нарушению звукопроведения с развитием кондуктивной тугоухости. Если опухоль уха находится вблизи барабанной перепонки, то по мере своего роста она может оказывать на нее давление, что сопровождается появлением шума в ухе и выраженным снижением слуха.
Доброкачественные опухоли ушей, располагающиеся в среднем ухе, встречаются крайне редко. Увеличиваясь в размерах, они начинают давить на барабанную перепонку и ограничивать движение слуховых косточек, что сопровождается постоянным шумом в ухе и кондуктивным типом снижения слуха. Из барабанной полости опухоль уха может оказывать давление на преддверие лабиринта и вызывать вестибулярные нарушения, проявляющиеся приступами системного головокружения, расстройством равновесия и координации, появлением нистагма, вегетативной дисфункцией. Распространение опухоли уха в область лукавицы яремной вены сопровождается появлением дующего шума, имеющего пульсирующий характер.
Некоторые доброкачественные опухоли ушей (гемангиомы, гломусная опухоль среднего уха) являются условно доброкачественными, поскольку предрасположены к быстрому и инвазивному росту, приводящему к разрушению барабанной перепонки и стенок барабанной полости. В результате происходит прорастание опухоли в соседние с ухом анатомические образования: крупные сосуды, внутреннее ухо, полость черепа. Клиническая картина при такой опухоли в ухе подобна симптоматике злокачественного новообразования. При разрушении барабанной перепонки опухолевые массы становятся видны во время осмотра слухового прохода, из уха начинает выделяться кровянистое отделяемое. При прорастании опухоли уха в слуховую трубу и носоглотку наблюдается картина, характерная для доброкачественной опухоли глотки. Распространение опухоли уха в заднюю черепную ямку приводит к поражению IX, X, XI черепных нервов с развитием нейропатического пареза гортани, нарушением фонации и глотания.
Диагностика доброкачественной опухоли уха
Диагностика опухоли уха, расположенной на ушной раковине, проводится отоларингологом совместно с дерматологом и дерматоонкологом. Для определения распространенности опухоли уха в этом случае применяют дерматоскопию и УЗИ новообразования. Исследование пигментных образований проводится при помощи сиаскопии. Может быть произведено цитологическое исследование мазка-отпечатка с поверхности опухоли уха.
Опухоли уха, локализующиеся в наружном слуховом проходе, диагностируются при проведении отоскопии. В случаи опухоли уха в барабанной полости отоскопия выявляет выпуклость барабанной перепонки, при гемангиоме наблюдается просвечивание через барабанную перепонку образования синюшного или красного цвета. С целью определения распространенности опухоли уха проводится фарингоскопия и микроларингоскопия.
Рентгенография и КТ черепа в области височной кости при распространенной доброкачественной опухоли в ухе могут обнаружить разрушение костных стенок барабанной полости. В диагностике гемангиом применяют ангиографию и МРТ ангиографию головного мозга.
Исследование слуха (аудиометрия, исследование слуха камертоном, пороговая аудиометрия) выявляют у пациентов с опухолью в ухе кондуктивный тип тугоухости. При распространении опухоли в структуры лабиринта определяется смешанный тип тугоухости. Акустическая импедансометрия при опухолевом поражении среднего уха обнаруживает нарушение подвижности слуховых косточек. Нарушения, выявленные в ходе проведения отоакустической эмиссии, свидетельствуют о вовлечении в процесс внутреннего уха.
Биопсия доброкачественной опухоли уха необходима в случае ее распространенного характера и затруднительной диагностики. Чаще гистологическое исследование производится на материале, полученном при удалении образования.
Дифференциальный диагноз доброкачественной опухоли уха необходимо проводить с злокачественными образованиями (меланомой, базалиомой, раком кожи) и инородными телами уха. Опухоль уха, расположенную в барабанной полости, следует дифференцировать от холестеатомы, среднего отита, лабиринтита, болезни Меньера, кохлеарного неврита.
Лечение доброкачественной опухоли уха
Доброкачественная опухоль наружного уха подлежит удалению с косметической целью или в плане профилактики малигнизации, а также если она находится в наружном слуховом проходе. Для ее удаления наряду с хирургическим иссечением может быть использовано удаление лазером, радиоволновой метод или криодеструкция. Удаление гемангиомы опасно возможностью массивного кровотечения, поэтому в отношении этой опухоли уха обычно применяется электрокоагуляция. Распространенная сосудистая опухоль уха удаляется в несколько этапов, которым предшествует склеротерапия, перевязка наружной сонной артерии, рентгенотерапия.
Большинство доброкачественных опухолей среднего уха подлежат оперативному удалению в связи с возникающим нарушением слуха и вероятностью их злокачественного перерождения. Исключение составляют остеомы, которые отличаются очень медленным развитием и возможностью самостоятельной остановки роста опухоли. Их удаление производят только в случае появления функциональных нарушений со стороны слухового или вестибулярного аппарата. Если опухоль уха не распространяется за пределы барабанной полости, то ее удаление проводят путем тимпанотомии или атикоантротомии. При новообразованиях, выходящих в слуховой проход, применяют мастоидотомию.
Злокачественная опухоль уха
Виды злокачественной опухоли уха
Злокачественная опухоль уха может иметь первичный и вторичный (метастатический) характер. Макроскопически она бывает 3 разновидностей: инфильтративная, язвенная и солитарная вегетирующая. По гистологическому строению злокачественные опухоли ушей чаще всего представлены спиноцеллюлярной эпителиомой, реже базалиомой и крайне редко саркомой.
Спиноцеллюлярная эпителиома отличается быстрым ростом. При локализации на ушной раковине она выглядит как бородавчатое образование с широким основанием, кровоточащее при малейшем травмировании. При расположении в слуховом проходе эта опухоль уха может иметь вид одиночного почкообразного выроста или эрозии, а также диффузного процесса, захватывающего весь слуховой проход.
Базалиома уха характеризуется более медленным ростом и поздним метастазированием. Если эта опухоль уха расположена на ушной раковине, то она имеет вид язвы или плоского, похожего на рубец образования. Локализация базалиомы у места прикрепления ушной раковины к черепу может привести к ее частичной или полной ампутации.
Саркома ушной раковины имеет медленное течение и поздно изъязвляется. Саркома слухового прохода напротив растет интенсивно и быстро распространяется в среднее ухо.
Симптомы злокачественной опухоли уха
В клинической картине злокачественной опухоли наружного уха на первое место выходит болевой синдром. Боль имеет жгучий, пекущий характер и напоминает боль при ожоге. В начале она возникает лишь периодически, затем становится постоянной, а позже проявляется в виде пароксизмов. Злокачественная опухоль уха сопровождается неуклонным нарастанием интенсивности болевого синдрома. Наблюдается иррадиация боли в висок. У пациента с злокачественной опухолью в ухе отмечаются гнойно-кровянистые выделения из уха. Если опухоль уха обтурирует слуховой проход, то возникает кондуктивная тугоухость.
Злокачественная опухоль уха, локализующаяся в барабанной полости, полностью имитирует картину хронического гнойного среднего отита. Она сопровождается шумом в ушах, прогрессирующей тугоухостью, приводящей к полной глухоте на пораженное ухо, и болевым синдромом. Навести на мысль о наличие опухоли в ухе может только необыкновенно быстрое снижение слуха, упорный и интенсивный болевой синдром. Боль при злокачественной опухоли среднего уха носит глубинный характер, является постоянной, усиливается ночью и может проявляться мучительными болевыми пароксизмами. Даже при обильных выделениях из уха болевой синдром не уменьшается, как при отите, а продолжает неуклонно нарастать.
Распространение злокачественной опухоли в ухе на область окон, сообщающих среднее ухо с внутренним, приводит к появлению вестибулярных нарушений и смешанному характеру тугоухости. Часто растущая опухоль уха разрушает лицевой канал и приводит к периферическому парезу лицевого нерва. Как правило, злокачественная опухоль уха сопровождается увеличением и уплотнением регионарных лимфоузлов и околоушной железы, что обусловлено их реактивным воспалением или метастазированием. Прорастание опухоли происходит в носоглотку, решетчатую кость, полость черепа. В последнем случае в первую очередь поражаются нервные стволы мостомозжечкового угла, что проявляется симптомами невралгии тройничного нерва, неврита предверно-улиткового нерва и центрального паралича лицевого нерва. Дальнейшее распространение опухоли в головном мозге приводит к появлению чувствительных расстройств и двигательных нарушений, картина которых зависит от локализации опухолевого процесса. В некоторых случаях злокачественная опухоль уха не имеет ярких клинических проявлений и выявляется только во время санирующей операции по поводу хронического гнойного отита.
Диагностика злокачественной опухоли уха
Наиболее доступна распознаванию злокачественная опухоль уха, расположенная на ушной раковине. Внешний вид образования, его кровоточивость и плотное сращение с окружающими тканями позволяют сразу предположить злокачественный характер опухоли. Однако окончательный диагноз можно поставить только по результатам гистологического исследования.
Опухоли слухового прохода диагностируются с помощью отоскопии, которая выявляет наличие ограниченной или распространенной язвы, имеющей темно-красную окраску. Зондирование дна язвы определяет разрыхленную ткань хряща или шероховатую костную поверхность. Проведение микроотоскопии помогает установить распространенность опухолевого процесса в наружное ухо. При злокачественных образованиях среднего уха в ходе отоскопии может наблюдаться изменения со стороны барабанной перепонки, ее выпуклость, разрыв, прорастание опухолью.
Диагностика опухоли уха в барабанной полости часто затруднительна и становиться возможной только при ее распространении на окружающие структуры. Заподозрить злокачественную опухоль в ухе на раннем этапе можно при обнаружении на рентгенографии значительных костных разрушений, не соответствующих обычному течению хронического среднего отита.
Определение распространенности опухоли уха проводится при помощи КТ черепа, КТ и МРТ головного мозга, ангиографии, фарингоскопии и других обследований.
Злокачественную опухоль уха в зависимости от ее локализации необходимо дифференцировать от фурункула наружного слухового прохода и диффузного наружного отита, хронического гнойного среднего отита, доброкачественных опухолей, эпидемического паротита, мастоидита, специфических гранулем при системной красной волчанке, третичном сифилисе и туберкулезе.
Лечение злокачественной опухоли уха
Злокачественная опухоль уха является прямым показанием к проведению радикальной операции с целью ее удаление. В ходе оперативного вмешательства единым блоком удаляют все пораженные опухолью анатомические структуры уха, на стороне поражения удаляют подчелюстные и шейные лимфоузлы, околоушную железу. Хирургическое лечение не может быть проведено при прорастании опухоли в жизненноважные структуры, наличии отдаленных метастазов, тяжелом состоянии пациента.
В лечении злокачественной опухоли уха применяется также лучевые и химиотерапевтические методы. Они могут быть использованы в качестве паллиативной терапии иноперабельной опухоли уха и как составная часть комбинированной терапии, проводимой до и после операции. Симптоматическое лечение при злокачественной опухоли уха включает интенсивную противоболевую терапию, дезинтоксикацию, нормализацию кислотно-основного состояния, профилактику вторичной инфекции.
Прогноз при опухоли уха
Доброкачественная опухоль уха в большинстве случаев имеет благоприятный прогноз и для жизни, и для выздоровления после проведенного лечения. Исключение составляют сосудистые опухоли, прорастающие в важные анатомические образования, и своевременно не удаленные опухоли, в которых началась злокачественная трансформация.
Злокачественная опухоль уха всегда имеет серьезный прогноз. Опухоль уха ограниченного характера при своевременном распознавании и адекватном лечении может имеет благоприятный исход. Однако сложность заключается в том, что диагностика злокачественной опухоли уха на начальном этапе крайне затруднительна и удается лишь в редких случаях. Распространившаяся злокачественная опухоль уха приводит к гибели пациента от раковой кахексии, аррозивного кровотечения, менингита, пневмонии и осложнений со стороны ЦНС.
Остеомиелит основания черепа при злокачественном наружном отите и его лечение
Злокачественный наружный отит был впервые описан Meltzer и Keleman в 1959 году и позже получил свое название предложенное Chandler. Термин остеомиелит основания черепа более точно описывает патофизиологию этой угрожающей жизни инфекции наружного слухового прохода (НСП) и основания черепа. Это состояние встречается у больных сахарным диабетом и пациентов с другими нарушениями иммунитета, инфекция распространяется от кожи и подкожной клетчатки хрящевой части прохода, вовлекая барабанную кость.
Остеомиелит основания черепа, распространяющийся через гаверсову систему компактной кости, образует множественные абсцессы и секвестры некротизированной кости. Инфекция прогрессирует и вызывает перипаротит, вовлекает мягкие ткани перешейка. Паралич лицевого нерва предполагает инфицирование покрытой экстратемпоральной части нерва или вовлеченность шилососцевидного отверстия. При распространении инфекции с вовлечением яремного отверстия развивается паралич IX, X, XI и XII черепных нервов.
Сера пациентов с диабетом обладает более высоким pH, что, возможно, способствует увеличению заболеваемости наружным отитом в этой популяции. Нарушение функции полиморфноядерных лейкоцитов и микроангиопатическое заболевание, типичные при диабете, способствуют прогрессированию наружного остеомиелита основания черепа у пожилых пациентов, страдающих диабетом.
Пациенты с остеомиелитом основания черепа часто сообщают о предшествующем наружном отите. Интенсивная оталгия, превышающая ожидаемую для обычного отита, является типичной и может быть связана с отореей. Выступающая от костно-хрящевого стыка грануляционная ткань служит кардинальным признаком остеомиелита основания черепа и не должна быть недооценена.
Биопсия необходима как для исключения новообразований, так и для посева. Скорость седиментации будет повышена, но остеомиелит может протекать в отсутствие лихорадки и повышения количества лейкоцитов. Компьютерная томография помогает оценить степень вовлечения кости. Магнитно-резонансная томография позволяет получить более детальную характеристику патологических изменений мягких тканей и в комбинации с магнитно-резонансной ангиографией дает возможность оценить проходимость синусов твердой мозговой оболочки.
Технеций и галлий помогают сканированию кости при подтверждении диагноза остеомиелита основания черепа. Тем не менее, только сканирование с галлием можно применять для контроля лечения. Галлий позволяет отразить активность лейкоцитов и протеинов в местах активного заражения. Результаты этого исследования могут быть нормальными при разрешении инфекции, в то время как сканирование с технецием может оставаться положительным в течение многих месяцев.

Лечение остеомиелита основания черепа обычно требует длительного парентерального применения антибиотиков в сочетании с ежедневной санацией уха и тщательным лечением диабета и других компрометирующих медицинских состояний. Подавляющее большинство остеомиелитов основания черепа возникает в результате инфицирования Р. aeruginosa. Двойное воздействие, направленное против Pseudomonas начинают эмпирически после получения посевов на культуру.
Фторхинолоны обеспечивают высокую активность против Pseudomonas при пероральном приеме и могут быть эффективны в качестве монотерапии. Однако в последнее время возникла устойчивость к фторхинолонам, вызывая предположение, что в некоторых случаях монотералия может быть не адекватна. Хирургическое лечение требуется редко и является обычно методом выбора при прогрессировании инфекции, несмотря на агрессивное медицинское лечение. Роль хирургии должна быть ограничена хирургической обработкой некротизированной кости и грануляционной ткани и дренированием абсцессов.
Декомпрессия лицевого нерва в случае осложнения параличом лицевого нерва не влияет на лечение остеомиелита основания черепа, как и на экстратемпоральную локализацию вовлеченного нерва.
Наружный отит
Наружный отит — воспаление наружного уха диффузного или ограниченного характера. Ограниченный наружный отит проявляется образованием фурункула с резко выраженным болевым синдромом в стадии инфильтрации и возможностью развития фурункулеза при его вскрытии. Диффузный наружный отит характеризуется разлитым воспалением слухового прохода, которое сопровождается болью и распиранием в ухе, серозным, а затем гнойным отделяемым. С целью диагностики наружного отита проводится осмотр и пальпация околоушной области, отоскопия, аудиометрия, бакпосев отделяемого из уха. Лечебные мероприятия при наружном отите состоят в промывании слухового прохода антисептиками, закладывании в него турунд с лекарственными препаратами, проведении общей антибиотикотерапии, противовоспалительного и иммуностимулирующего лечения.
МКБ-10
Наружное ухо является периферической частью слухового аппарата человека. Оно состоит из наружного слухового прохода, имеющего хрящевую и костную части, и ушной раковины. От полости среднего уха наружное ухо отделено барабанной перепонкой. При локальном воспалении наружного слухового прохода говорят об ограниченном наружном отите. Он представляет собой гнойно-воспалительный процесс в области волосяного фолликула — фурункул. Разлитое воспаление слухового прохода, охватывающее его хрящевую и костную часть, в отоларингологии носит название диффузного наружного отита. Диффузный наружный отит характеризуется воспалительными изменениями как в коже, так и в подкожной жировой клетчатке слухового прохода, может сопровождаться воспалением барабанной перепонки.
Причины возникновения наружного отита
Причиной наружного отита является инфицирование кожи наружного слухового прохода. Возбудителем ограниченного наружного отита чаще всего является пиогенный стафилококк. Диффузный наружный отит может быть вызван стафилококками, гемофильной палочкой, пневмококками, клебсиеллой, синегнойной палочкой, моракселлой, грибками рода Candida и др. Наиболее часто занос инфекции в слуховой проход с развитием наружного отита наблюдается при гноетечении из перфорированной барабанной перепонки при остром и хроническом гнойном среднем отите, гнойном лабиринтите.
Проникновению возбудителя внутрь кожного покрова, выстилающего наружный слуховой проход, осуществляется в местах повреждений и микротравм. В свою очередь травмирование кожи слухового прохода возможно при травме уха, наличие в нем инородного тела, попадании агрессивных химических веществ, неправильном проведении гигиены уха, самостоятельных попытках извлечения серной пробки, расчесывании уха при зудящих дерматозах (экземе, крапивнице, атопическом дерматите, аллергическом дерматите) и сахарном диабете.
Возникновению наружного отита способствует постоянное увлажнение слухового прохода попадающей в него водой, которое приводит к снижению барьерной функции кожи. Благоприятным фоном для развития наружного отита также является снижение общих защитных сил организма, что наблюдается при авитаминозе, иммунодефицитных состояниях (например, при ВИЧ-инфекции), хронических инфекциях (туберкулез, сифилис, хронический тонзиллит, хронический пиелонефрит), сильном переутомлении (синдром хронической усталости).
Ограниченный наружный отит
Симптомы ограниченного наружного отита
В своем развитии ограниченный наружный отит проходит те же стадии, что и фурункул на поверхности кожи. Однако замкнутое пространство и обильная иннервации слухового прохода, в котором располагается фурункул при наружном отите, обуславливают некоторые особенности его клинической картины. Обычно ограниченный наружный отит начинается с ощущения сильного зуда в слуховом проходе, который затем перерастает в боль. Увеличение размеров фурункула уха в стадии инфильтрации приводит к сдавлению нервных рецепторов и быстрому нарастанию болевого синдрома.
Боли в ухе при ограниченном наружном отите по своей интенсивности превосходят боли, отмечающиеся при остром среднем отите. Они иррадиируют в висок, затылок, верхнюю и нижнюю челюсть, захватывают всю половину головы со стороны больного уха. Отмечается усиление болевого синдрома при жевании, что в некоторых случаях заставляет пациента с наружным отитом отказаться от приема пищи. Характерно увеличение интенсивности болей в ночное время, в связи с чем происходит нарушение сна. Инфильтрация при ограниченном наружном отите может достигать значительного объема. При этом фурункул полностью перекрывает просвет слухового прохода и приводит к снижению слуха (тугоухости).
Вскрытие фурункула при наружном отите сопровождается истечением гноя из уха и резким уменьшением болевого синдрома. Однако при вскрытии фурункула часто происходит обсеменение других волосяных фолликулов слухового прохода с образованием множественных фурункулов и развитием фурункулеза, отличающегося упорным течением и стойкостью к проводимой терапии. Множественные фурункулы при наружном отите приводят к полной обтурации слухового прохода и усилению клинических симптомов заболевания. Развивается регионарный лимфаденит. Возможно появление отечности в заушной области и оттопыривание ушной раковины, что требует дифференцировки наружного отита от мастоидита.
Диагностика ограниченного наружного отита
В первую очередь отоларинголог проводит осмотр уха и отоскопию. Во время осмотра врач производит оттягивание ушной раковины, что при наружном отите приводит к появлению резкой боли в ухе. Возникновение боли при надавливании на козелок уха говорит о локализации ограниченного наружного отита на передней стенке слухового прохода. Резкая болезненность при пальпации за ухом свидетельствует в пользу того, что фурункул располагается на задне-верхней стенке слухового прохода. При наружном отите в области нижней стенки резко болезненна пальпация над углом нижней челюсти.
Отоскопия при ограниченном наружном отите обнаруживает наличие в слуховом проходе фурункула. В начальной стадии наружного отита фурункул имеет вид припухлости красного цвета. Созревший фурункул практически перекрывает слуховой проход, после его вскрытия отоскопия выявляет гной и наличие кратерообразного отверстия на вершине инфильтрата.
Аудиометрия и исследование слуха камертоном у пациентов с ограниченным наружным отитом определяет кондуктивный тип тугоухости и латерализацию звукопроведения в сторону пораженного уха. Для определения возбудителя проводится бактериологический посев гноя из фурункула. Дифференцировать ограниченный наружный отит следует от других видов отита, эпидемического паротита, мастоидита, экземы наружного уха.
Лечение ограниченного наружного отита
В стадии инфильтрации ограниченного наружного отита проводят туалет наружного уха и обработку пораженного участка нитратом серебра. В слуховой проход вводят турунду с антибактериальной мазью. Ухо закапывают ушными каплями, содержащими антибиотик (неомицин, офлоксацин и пр.). Для снятия болевого синдрома назначают анальгетики и противовоспалительные препараты. Возможно применение УВЧ-терапии. Созревший фурункул может быть вскрыт при помощи разреза. После его вскрытия наружный слуховой проход промывают растворами антибиотиков и антисептиков.
При наружном отите с множественными фурункулами показана антибиотикотерапия. При подтверждении стафилококковой природы отита применяют антистафилококковый анатоксин или вакцину. С целью повышения иммунитета рекомендована витаминотерапия, иммунокоррегирующее лечение, процедуры УФОК или ВЛОК, аутогемотерапия.
Диффузный наружный отит
Симптомы диффузного наружного отита
Диффузная форма наружного отита начинается с ощущения распирания, зуда и повышения температуры в слуховом проходе. Очень скоро возникает болевой синдром, который сопровождается иррадиацией боли во всю половину головы и ее значительным усилением во время жевания. Выраженный болевой синдром при диффузном наружном отите приводит к нарушению сна и анорексии. Значительная отечность воспаленных стенок слухового прохода суживает его просвет и является причиной снижения слуха. Диффузный наружный отит сопровождается небольшим количеством выделений из уха, которые в начале носят серозный характер, а затем становятся гнойными. Отмечается увеличение регионарных лимфоузлов. При тяжелом течении заболевания возможно распространение воспалительного процесса на ушную раковину и мягкие ткани околоушной области.
Острый период диффузного наружного отита длится 2-3 недели. Затем на фоне проводимого лечения или самопроизвольно может произойти уменьшение симптомов заболевания и полное выздоровление пациента. Также диффузный наружный отит может принять затяжное течение и перейти в хроническую форму. Хронический наружный отит сопровождается образованием рубцов, которые уменьшают просвет слухового прохода и могут стать причиной стойкого снижения слуха.
Диагностика диффузного наружного отита
Выраженная болезненность при надавливании на козелок, оттягивании ушной раковины, пальпации в заушной области и над углом верхней челюсти свидетельствует о разлитом воспалении слухового прохода. Отоскопия при диффузном наружном отите обнаруживает тотальное покраснение и отечность кожного покрова, выстилающего слуховой проход, наличие эрозий с серозным отделяемым. В более позднем периоде наружного отита выявляется обтурация слухового прохода из-за выраженного отека его стенок, визуализируются язвы и трещины, выделяющие зеленовато-желтый гной. Аудиометрия свидетельствует о наличие тугоухости по кондуктивному типу. Латерализация звука происходит к больному уху. Бактериологическое исследование отделяемого из уха позволяет верифицировать возбудителя и установить его чувствительность к основным антибактериальным препаратам.
Дифференциальный диагноз диффузного наружного отита проводят с гнойным средним отитом, рожей, острой экземой и фурункулом слухового прохода.
Лечение диффузного наружного отита
Терапия диффузного наружного отита проводится системным применением антибиотиков, поливитаминных и антигистаминных препаратов. При необходимости осуществляется иммунокоррегирующее лечение. Местное лечение диффузного наружного отита заключается в ведении в слуховой проход турунд с желтой ртутной мазью, жидкостью Бурова, антибактериальными и гормональными мазями, закапывании ушных капель с антибиотиками. Гнойный характер отделяемого из уха является показанием для промывания слухового прохода растворами антибиотиков.
Наружный отит грибковой этиологии лечится противогрибковыми препаратами системного и местно применения.
Профилактика наружного отита
Для предупреждения инфицирования кожи слухового прохода с развитием наружного отита необходимо избегать расчесывания ушной раковины, травмирования уха и попадания в него инородных тел. При купании следует беречь ухо от попадания в него воды. Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода. Не следует очищать ухо от серы не предназначенными для этого предметами: шпилькой, зубочисткой, спичкой, скрепкой и т. п. Туалет уха должен производиться специальной ушной палочкой на глубину не более, чем 0,5-1 см от начала слухового прохода.
Читайте также:
- Прогноз синдрома Бругада. Катехоламинергическая полиморфная желудочковая тахикардия (KПЖТ)
- Влияние пенициллина и гризина на глаза
- Распространенные анализы и обследования
- Рентгенограмма, КТ, МРТ при аплазии, гипоплазии зубовидного отростка
- Сгибательная контрактура тазобедренного сустава: атлас фотографий
