Желудочковая экстрасистолия. Характеристика желудочковых экстрасистол
Добавил пользователь Алексей Ф. Обновлено: 09.01.2026
Желудочковая экстрасистолия. Характеристика желудочковых экстрасистол
Желудочковая экстрасистолия (ЖЭС) характеризуется преждевременным сокращением желудочков. Предсердия сокращаются под влиянием регулярных синусовых импульсов; лишь в редких случаях возможно ретроградное проведение экстрасистолического импульса в предсердия. По мнению Bussau и соавт. (1955), ретроградное проведение на предсердия возможно при редком синусовом ритме.
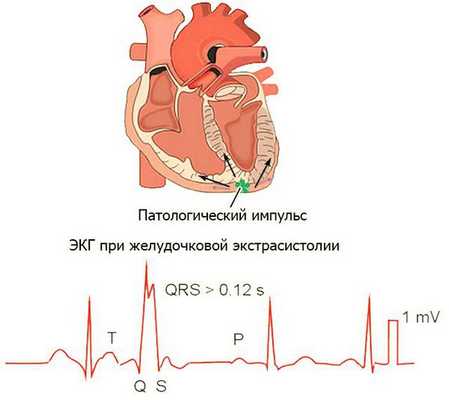
На ЭКГ при ЖЭС регистрируется преждевременный желудочковый комплекс с деформированным, резко уширенным комплексом QRS (> 0,12 сек.), форма которого зависит от локализации эктопического импульса.
При экстрасистолах, исходящих из волокон правой ветви пучка Гиса (правожелудочковые ЭС), первым возбуждается правый желудочек, а левый желудочек получает возбуждение со значительным запаздыванием. В связи с этим комплекс QRS имеет такую же форму, как при блокаде обеих левых ветвей пучка Гиса. При экстрасистолах, исходящих из волокон передней ветви пучка Гиса (левожелудочковые ЭС из передней стенки ЛЖ), сначала возбуждается передняя стенка левого желудочка, а задняя его стенка и правый желудочек возбуждаются с опозданием. Комплекс QRS такой экстрасистолы имеет форму блокады правой и левой задней ветвей пучка Гиса.
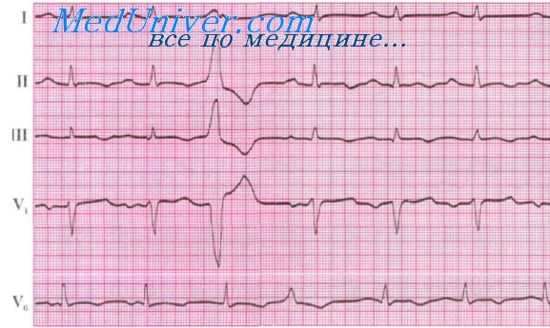
На ЭКГ при экстрасистоле из левой задней ветви (ЭС из задней стенки ЛЖ) форма комплекса QRS соответствует его форме при блокаде правой и левой передней ветвей пучка Гиса. Иногда широкий комплекс QRS не имеет четкой блокадной формы, что объясняется перегородочной локализацией экстрасистолического импульса.
Небольшая деформация комплекса QRS может наблюдаться при поздних желудочковых экстрасистолах или желудочковых парасистолах, возникающих уже после очередного синусового зубца Р, так как в этих случаях могут образоваться так называемые сливные комплексы. Последние складываются из экстрасистолического возбуждения того же желудочка, в котором возник экстрасистолический импульс, и синусового возбуждения другого желудочка.
Вследствие этого асинхронизм желудочков выражен меньше, чем в обычной желудочковой экстрасистоле; уширение и деформация комплекса QRS также менее выражены.
После желудочковой экстрасистолы, как правило, наблюдается полная компенсаторная пауза (кроме ЖЭС при мерцании предсердий и вставочных ЖЭС), при которой сумма преди постэкстрасистолического интервалов равна продолжительности двух синусовых циклов. Зубец Р обычно совпадает с желудочковым комплексом и поэтому обычно не виден на ЭКГ. В некоторых случаях его можно определить в виде небольшой положительной, реже отрицательной волны в интервале RS - Т.
Учебное видео ЭКГ при экстрасистолии и ее типы
- Вернуться в оглавление раздела "Кардиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Желудочковая экстрасистолия
Желудочковая экстрасистолия – разновидность нарушения ритма сердца, характеризующаяся внеочередными, преждевременными сокращениями желудочков. Желудочковая экстрасистолия проявляется ощущениями перебоев в работе сердца, слабостью, головокружением, ангинозными болями, нехваткой воздуха. Диагноз желудочковой экстрасистолии устанавливается на основании данных аускультации сердца, ЭКГ, холтеровского мониторирования. В лечении желудочковой экстрасистолии используются седативные средства, ß-адреноблокаторы, антиаритмические препараты.
Общие сведения
Экстрасистолические аритмии (экстрасистолии) – наиболее распространенный вид нарушений ритма, встречающийся в разных возрастных группах. С учетом места формирования эктопического очага возбуждения в кардиологии выделяют желудочковые, предсердно-желудочковые и предсердные экстрасистолии; из них желудочковые встречаются наиболее часто (около 62%).
Желудочковая экстрасистолия обусловлена преждевременным по отношению к ведущему ритму возбуждением миокарда, исходящим из проводящей системы желудочков, главным образом - разветвлений пучка Гиса и волокон Пуркинье. При регистрации ЭКГ желудочковая экстрасистолия в виде единичных экстрасистол выявляется примерно у 5 % здоровых лиц молодого возраста, а при суточном ЭКГ- мониторировании – у 50 % обследуемых. Распространенность желудочковой экстрасистолии возрастает с возрастом.
Причины
Желудочковая экстрасистолия может развиваться в связи с органическими заболеваниями сердца или носить идиопатический характер.
Наиболее часто органической основой желудочковой экстрасистолии служит ИБС; у больных с инфарктом миокарда она регистрируется в 90-95% случаев. Развитием желудочковой экстрасистолии может сопровождаться течение постинфарктного кардиосклероза, миокардита, перикардита, артериальной гипертензии, дилатационной или гипертрофической кардиомиопатии, хронической сердечной недостаточности (ХСН), легочного сердца, пролапса митрального клапана.
Идиопатическая (функциональная) желудочковая экстрасистолия может быть связана с курением, стрессом, употреблением кофеинсодержащих напитков и алкоголя, приводящих к повышению активности симпатико-адреналовой системы. Желудочковая экстрасистолия встречается у лиц, страдающих шейным остеохондрозом, нейроциркуляторной дистонией, ваготонией. При повышенной активности парасимпатической нервной системы желудочковая экстрасистолия может наблюдаться в покое и исчезать при физической нагрузке. Довольно часто единичные желудочковые экстрасистолы возникают у здоровых лиц без видимых причин.
К возможным причинам желудочковой экстрасистолии относятся ятрогенные факторы: передозировка сердечных гликозидов, прием ß-адреностимуляторов, антиаритмических препаратов, антидепрессантов, диуретиков и др.
Классификация
На основании результатов суточного ЭКГ-мониторинга по Холтеру выделено 6 классов желудочковой экстрасистолии:
- 0 класс - желудочковые экстрасистолы отсутствуют;
- 1 класс – в течение любого часа мониторинга регистрируется менее 30 одиночных мономорфных (монотопных) желудочковых экстрасистол;
- 2 класс - в течение любого часа мониторинга регистрируется более 30 частых одиночных мономорфных (монотопных) желудочковых экстрасистол;
- 3 класс – регистрируются полиморфные (полифокальные) желудочковые экстрасистолы;
- 4а класс – регистрируются мономорфные парные (по 2 сразу) желудочковые экстрасистолы;
- 4б класс – регистрируются полиморфные парные желудочковые экстрасистолы.
- 5 класс – регистрируются залповые (групповые) полиморфные желудочковые экстрасистолы (по 3-5 подряд в течение 30 сек.), а также эпизоды пароксизмальной желудочковой тахикардии.
Желудочковые экстрасистолии 1 класса не проявляются клинически, не сопровождаются нарушениями гемодинамики, поэтому относятся к разряду функциональных. Желудочковые экстрасистолии 2-5 классов сопряжены с повышенным риском развития фибрилляции желудочков и внезапной коронарной смерти.
Согласно прогностической классификации желудочковых аритмий выделяют:
- желудочковые аритмии доброкачественного течения – характеризуются отсутствием признаков органического поражения сердца и объективных признаков дисфункции миокарда левого желудочка; риск внезапной сердечной смерти при них минимален;
- желудочковые аритмии потенциально злокачественного течения – характеризуются наличием желудочковых экстрасистолий на фоне органических поражений сердца, снижения фракции выброса до 30%; сопровождаются повышенным риском внезапной сердечной смерти;
- желудочковые аритмии злокачественного течения - характеризуются наличием желудочковых экстрасистолий на фоне тяжелых органических поражений сердца; сопровождаются максимальным риском внезапной сердечной смерти.
Симптомы желудочковой экстрасистолии
Субъективные жалобы при желудочковой экстрасистолии могут отсутствовать или заключаться в ощущениях замирания сердца, перебоев или «толчка», вызванного усиленным постэкстрасистолическим сокращением. Желудочковая экстрасистолия в структуре вегето-сосудистой дистонии протекает на фоне повышенной утомляемости, раздражительности, головокружения, периодической головной боли. Частые экстрасистолы, возникшие при органических заболеваниях сердца, могут вызывать слабость, ангинозные боли, чувство нехватки воздуха, обмороки.
Объективное обследование позволяет выявить выраженную пресистолическую пульсацию шейных вен, возникающую при преждевременном сокращении желудочков (венозные волны Корригана). Определяется аритмичный артериальный пульс с длинной компенсаторной паузой после внеочередной пульсовой волны. Аускультативными особенностями желудочковой экстрасистолии служат изменение звучности I тона, расщепление II тона. Окончательная диагностика желудочковой экстрасистолии может быть проведена только с помощью инструментальных исследований.
Диагностика
Основными методами выявления желудочковой экстрасистолии служат ЭКГ и холтеровское ЭКГ-мониторирование. На электрокардиограмме регистрируется внеочередное преждевременное появление измененного желудочкового комплекса QRS, деформация и расширение экстрасистолического комплекса (более 0,12 сек.); отсутствие зубца P перед экстрасистолой; полная компенсаторная пауза после желудочковой экстрасистолы и др.
Проведение велоэргометрии или тредмил-теста позволяет выявить взаимосвязь возникновения нарушений ритма с нагрузкой: идиопатическая желудочковая экстрасистолия обычно подавляется физической нагрузкой; возникновение же желудочковых экстрасистол в ответ на нагрузку заставляет думать об органической основе нарушений ритма.
Лечение желудочковой экстрасистолии
Лицам с бессимптомной желудочковой экстрасистолией без признаков органической патологии сердца специальное лечение не показано. Пациентам рекомендуется соблюдение диеты, обогащенной солями калия, исключение провоцирующих факторов (курения, употребления алкоголя и крепкого кофе), повышение физической активности при гиподинамии.
В остальных случаях целью терапии служит устранение симптомов, связанных с желудочковой экстрасистолией, и профилактика угрожающих жизни аритмий. Лечение начинают с назначения седативных препаратов (фитопрепаратов или малых доз транквилизаторов) и ß-адреноблокаторов (анаприлин, обзидан). В большинстве случаев этими мерами удается достичь хорошего симптоматического эффекта, выражающегося в уменьшении числа желудочковых экстрасистол и силы постэкстрасистолических сокращений. При имеющейся брадикардии купирование желудочковой экстрасистолии может быть достигнуто назначением препаратов холинолитического действия (алколоиды белладонны+фенобарбитал, эрготоксин+экстракт белладонны и др.).
При выраженных нарушениях самочувствия и в случаях неэффективности терапии ß-адреноблокаторами и седативными средствами, возможно использование антиаритмических препаратов (прокаинамид мексилетин, флекаинид, амиодарон, соталол). Подбор антиаритмических препаратов производится кардиологом под контролем ЭКГ и холтеровского мониторирования.
При частой желудочковой экстрасистолии с установленным аритмогенным очагом и отсутствием эффекта от антиаритмической терапии, показана радиочастотная катетерная аблация.
Прогноз
Течение желудочковой экстрасистолии зависит от ее формы, наличия органической патологии сердца и нарушений гемодинамики. Функциональные желудочковые экстрасистолии не представляют угрозы для жизни. Между тем, желудочковая экстрасистолия, развивающаяся на фоне органического поражения сердца, существенно повышает риск внезапной сердечной смерти в связи с развитием желудочковой тахикардии и фибрилляции желудочков.
Экстрасистолия
Экстрасистолия – это вариант нарушения сердечного ритма, характеризующийся внеочередными сокращениями всего сердца или его отдельных частей (экстрасистолами). Проявляется ощущением сильного сердечного толчка, чувством замирания сердца, тревоги, нехватки воздуха. Диагностируется по результатам ЭКГ, холтеровского мониторинга, нагрузочных кардиотестов. Лечение включает устранение первопричины, медикаментозную коррекцию сердечного ритма; при некоторых формах экстрасистолии показана радиочастотная аблация аритмогенных зон.
МКБ-10
Экстрасистолия – преждевременная деполяризация предсердий, желудочков или предсердно-желудочкового соединения, приводящая к преждевременному сокращению сердца. Единичные эпизодические экстрасистолы могут возникать даже у практически здоровых людей. По данным электрокардиографического исследования экстрасистолия регистрируется у 70—80 % пациентов старше 50 лет. Снижение сердечного выброса при экстрасистолии влечет уменьшение коронарного и мозгового кровотока и может приводить к развитию стенокардии и преходящих нарушений мозгового кровообращения (обмороков, парезов и т. д.). Эксрасистолия повышает риск развития мерцательной аритмии и внезапной сердечной смерти.
Причины экстрасистолии
Функциональная экстрасистолия, развивающаяся у практически здоровых людей без видимых причин, считается идиопатической. К функциональным экстрасистолиям относятся:
- нарушения ритма нейрогенного (психогенного) происхождения, связанные с пищевыми (употребление крепкого чая и кофе), химическими факторами, стрессами, приемом алкоголя, курением, употреблением наркотиков и др.;
- экстрасистолия у пациентов с вегетативной дистонией, неврозами, остеохондрозом шейного отдела позвоночника и т. д.;
- аритмия у здоровых, хорошо тренированных спортсменов;
- экстрасистолия в период менструации у женщин.
Экстрасистолия органического характера возникает в случае поражения миокарда при:
- ИБС, кардиосклерозе, инфаркте миокарда,
- перикардитах, миокардитах,
- кардиомиопатиях,
- хронической недостаточности кровообращения, легочном сердце,
- пороках сердца,
- саркоидозе, амилоидозе, гемохроматозе,
- кардиологических операциях,
- у некоторых спортсменов причиной экстрасистолии может служить дистрофия миокарда, вызванная физическим перенапряжением (так называемое, «сердце спортсмена»).
Токсические экстрасистолии развиваются при:
- лихорадочных состояниях,
- тиреотоксикозе,
- проаритмическом побочном эффекте некоторых лекарственных средств (эуфиллина, кофеина, новодрина, эфедрина, трициклических антидепрессантов, глюкокортикоидов, неостигмина, симпатолитиков, диуретиков, препаратов наперстянки и т. д.).
Развитие экстрасистолии бывает обусловлено нарушением соотношения ионов натрия, калия, магния и кальция в клетках миокарда, отрицательно влияющим на проводящую систему сердца. Физические нагрузки могут провоцировать экстрасистолию, связанную с метаболическими и сердечными нарушениями, и подавлять экстрасистолы, вызванные вегетативной дисрегуляцией.
Патогенез
Возникновение экстрасистолии объясняется появлением эктопических очагов повышенной активности, локализующихся вне синусового узла (в предсердиях, атриовентрикулярном узле или желудочках). Возникающие в них внеочередные импульсы распространяются по сердечной мышце, вызывая преждевременные сокращения сердца в фазу диастолы. Эктопические комплексы могут образовываться в любом отделе проводящей системы.
Объем экстрасистолического выброса крови ниже нормального, поэтому частые (более 6-8 в минуту) экстрасистолы могут приводить к заметному снижению минутного объема кровообращения. Чем раньше развивается экстрасистола, тем меньший объем крови сопровождает экстрасистолический выброс. Это, в первую очередь, отражается на коронарном кровотоке и может существенно осложнить течение имеющейся сердечной патологии.
Различные виды экстрасистолий имеют неодинаковую клиническую значимость и прогностические характеристики. Наиболее опасными являются желудочковые экстрасистолии, развивающиеся на фоне органического поражения сердца.
По этиологическому фактору различают экстрасистолии функционального, органического и токсического генеза. По месту формирования эктопических очагов возбуждения выделяют:
- желудочковые (62,6 %),
- предсердно-желудочковые (из атриовентрикулярного соединения - 2 %),
- предсердные экстрасистолии (25 %) и различные варианты их сочетания (10,2%).
- в исключительно редких случаях внеочередные импульсы исходят из физиологического водителя ритма – синусно-предсердного узла (0,2% случаев).
Иногда наблюдается функционирование очага эктопического ритма независимо от основного (синусового), при этом отмечается одновременно два ритма – экстрасистолический и синусовый. Данный феномен носит название парасистолии. Экстрасистолы, следующие по две подряд, называются парными, более двух – групповыми (или залповыми). Различают:
- бигеминию - ритм с чередование нормальной систолы и экстрасистолы,
- тригеминию – чередование двух нормальных систол с экстрасистолой,
- квадригимению - следование экстрасистолы после каждого третьего нормального сокращения.
Регулярно повторяющиеся бигеминия, тригеминия и квадригимения называются аллоритмией. По времени возникновения внеочередного импульса в диастоле выделяют раннюю экстрасистолию, регистрирующуюся на ЭКГ одновременно с зубцом Т или не позднее 0,05 секунд после окончания предшествующего цикла; среднюю – спустя 0,45—0,50 с после зубца Т; позднюю экстрасистолию, развивающуюся перед следующим зубцом Р обычного сокращения.
По частоте возникновения экстрасистол различают редкие (реже 5 в минуту), средние (6-15 в минуту), и частые (чаще 15 в минуту) экстрасистолии. По количеству эктопических очагов возбуждения встречаются экстрасистолии монотопные (с одним очагом) и политопные (с несколькими очагами возбуждения).
Симптомы экстрасистолии
Субъективные ощущения при экстрасистолии выражены не всегда. Переносимость экстрасистол тяжелее у людей, страдающих вегето-сосудистой дистонией; больные с органическим поражением сердца, напротив, могут переносить эстрасистолию гораздо легче. Чаще пациенты ощущают экстрасистолию как удар, толчок сердца в грудную клетку изнутри, обусловленные энергичным сокращением желудочков после компенсаторной паузы.
Также отмечаются «кувыркание или переворачивание» сердца, перебои и замирание в его работе. Функциональная экстрасистолия сопровождается приливами жара, дискомфортом, слабостью, чувством тревоги, потливостью, нехваткой воздуха.
Осложнения
Групповые экстрасистолии могут трансформироваться в более опасные нарушения ритма: предсердные – в трепетание предсердий, желудочковые – в пароксизмальную тахикардию. У пациентов с перегрузкой или дилатацией предсердий экстрасистолия может перейти в мерцательную аритмию.
Частые экстрасистолии вызывают хроническую недостаточность коронарного, церебрального, почечного кровообращения. Наиболее опасными являются желудочковые экстрасистолии ввиду возможного развития мерцания желудочков и внезапной смерти.
Анамнез и объективное оследование
Основным объективным методом диагностики экстрасистолии служит ЭКГ-исследование, однако заподозрить наличие данного вида аритмии возможно при физикальном обследовании и анализе жалоб больного. При беседе с пациентом уточняются обстоятельства возникновения аритмии (эмоциональное или физическое напряжение, в спокойном состоянии, во время сна и т. д.), частота эпизодов экстрасистолии, эффект от приема медикаментов. Особое внимание уделяется анамнезу перенесенных заболеваний, которые могут приводить к органическому поражению сердца или их возможным недиагностированным проявлениям.
В ходе проведения обследования необходимо выяснить этиологию экстрасистолии, так как экстрасистолы при органическом поражении сердца требуют иной лечебной тактики, нежели функциональные или токсические. При пальпации пульса на лучевой артерии экстрасистола определяется как преждевременно возникающая пульсовая волна с последующей паузой или как эпизод выпадения пульса, что говорит о недостаточном диастолическом наполнении желудочков.
При аускультации сердца во время экстрасистолы над верхушкой сердца выслушиваются преждеверменные I и II тона, при этом I тон усилен вследствие малого наполнения желудочков, а II - в результате малого выброса крови в легочную артерию и аорту – ослаблен.
Инструментальная диагностика
Диагноз экстрасистолии подтверждается после проведения ЭКГ в стандартных отведениях и суточного мониторирования ЭКГ. Нередко с помощью этих методов экстрасистолия диагностируется при отсутствии жалоб пациентов. Электрокардиографическими проявлениями экстрасистолии служат:
- преждевременное возникновение зубца Р или комплекса QRST; свидетельствующих об укорочении предэкстрасистолического интервала сцепления: при предсердных экстрасистолиях расстояния между зубцом Р основного ритма и зубцом Р экстрасистолы; при желудочковой и атриовентрикулярной экстрасистолиях – между комплексом QRS основного ритма и комплексом QRS экстрасистолы;
- значительная деформация, расширение и высокая амплитуда экстрасистолического QRS-комплекса при желудочковой экстрасистолии;
- отсутствие зубца Р перед желудочковой экстрасистолой;
- следование полной компенсаторной паузы после желудочковой экстрасистолы.
Выявить экстрасистолию, не зафиксированную на ЭКГ в покое и при холтеровском мониторировании, позволяют тредмил-тест и велоэргометрия – пробы, определяющие нарушения ритма, которые проявляются только при нагрузке. Диагностика сопутствующей кардиопатологии органического характера проводится при помощи УЗИ сердца, стресс Эхо-КГ, МРТ сердца.
Лечение экстрасистолии
При определении лечебной тактики учитывается форма и локализация экстрасистолии. Единичные экстрасистолы, не вызванные кардиальной патологией, лечения не требуют. Если развитие экстрасистолии обусловлено заболеваниями пищеварительной, эндокринной систем, сердечной мышцы, лечение начинают с основного заболевания.
- Устарнение причины. При экстрасистолии нейрогенного происхождения рекомендована консультация невролога. Назначаются успокоительные сборы (пустырник, мелисса, настойка пиона) или седативные препараты (рудотель, диазепам). Экстрасистолия, вызванная лекарственными средствами, требует их отмены.
- Медикаментозная терапия. Показаниями для фармакотерапии служат суточное количество экстрасистол > 200, наличие у пациентов субъективных жалоб и кардиальной патологии. Выбор препарата определяется видом экстрасистолии и частотой сердечных сокращений. Назначение и подбор дозировки антиаритмического средства осуществляется под контролем холтеровского ЭКГ-мониторирования. Экстрасистолия хорошо поддается лечению прокаинамидом, лидокаином, хинидином, амиодороном, этилметилгидроксипиридина сукцинатом, соталолом, дилтиаземом и другими препаратами. При урежении или исчезновении экстрасистол, зафиксированном в течение 2-х месяцев, возможно постепенное снижение дозы лекарства и его полная отмена. В других случаях лечение экстрасистолии протекает длительно (несколько месяцев), а при злокачественной желудочковой форме антиаритмики принимаются пожизненно.
- Радиочастотная аблация. Лечение экстрасистолии методом радиочастотной аблации (РЧА сердца) показано при желудочковой форме с частотой экстрасистол до 20-30 тысяч в сутки, а также в случаях неэффективности антиаритмической терапии, ее плохой переносимости или неблагоприятного прогноза.
Прогностическая оценка экстрасистолии зависит от наличия органического поражения сердца и степени дисфункции желудочков. Наиболее серьезные опасения вызывают экстрасистолии, развившиеся на фоне острого инфаркта миокарда, кардиомиопатии, миокардита. При выраженных морфологических изменениях миокарда экстрасистолы могут перейти в мерцание предсердий или желудочков. При отсутствии структурного поражения сердца экстрасистолия существенно не влияет на прогноз.
Злокачественное течение наджелудочковых экстрасистолий может привести к развитию мерцательной аритмии, желудочковых экстрасистолий – к стойкой желудочковой тахикардии, мерцанию желудочков и внезапной смерти. Течение функциональных экстрасистолий, как правило, доброкачественное.
Профилактика
В широком смысле профилактика экстрасистолии предусматривает предупреждение патологических состояний и заболеваний, лежащих в основе ее развития: ИБС, кардиомиопатий, миокардитов, миокардиодистрофии и др., а также предупреждение их обострений. Рекомендуется исключить медикаментозную, пищевую, химическую интоксикации, провоцирующие экстрасистолию.
Пациентам с бессимптомной желудочковой экстрасистолией и без признаков кардиальной патологии, рекомендуется диета, обогащенная солями магния и калия, отказ от курения, употребления алкоголя и крепкого кофе, умеренная физическая активность.
Экстрасистолия - симптомы и лечение
Что такое экстрасистолия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белоус Анны Владимировны, кардиолога со стажем в 8 лет.
Над статьей доктора Белоус Анны Владимировны работали литературный редактор Вера Васина , научный редактор Виталий Зафираки и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Экстрасистолией (лат. "extra" — вне, снаружи + греч. "systole" — сокращение, сжатие) называют внеочередное сокращение сердца, преждевременное по отношению к основному его ритму [1] [4] .
Эта патология может быть как функционального, так и органического происхождения. Чаще всего экстрасистолы носят функциональный характер, то есть возникают в отсутствие серьёзного структурного поражения сердца.
Факторы, провоцирующие функциональные экстрасистолы:
- стрессовые ситуации;
- чрезмерные физические нагрузки; , употребление алкоголя и наркотических веществ;
- злоупотребление крепким кофе и чаем.
Экстрасистолы органического происхождения могут возникать на фоне следующих состояний:
- — стенокардии, острого инфаркта миокарда или же постинфарктного кардиосклероза;
- воспалительных заболеваний, поражающих сердце — эндокардите, миокардите, перикардите;
- пороков сердца;
- гипертрофии миокарда, которая развивается чаще всего при артериальной гипертонии;
- поражениях сердца при системных заболеваниях — гемохроматозе, саркоидозе, амилоидозе, аутоиммунных заболеваниях.
Экстрасистолы встречаются у 65-70 % здоровых людей, а при длительном мониторировании ЭКГ — практически у всех [15] .
Экстрасистолия относится к числу самых безобидных аритмий, и сама по себе не влияет на продолжительность жизни, а зачастую не влияет и на самочувствие. Однако её безобидность относительна: хотя сама по себе экстрасистолия ничем не угрожает, но при наличии органического заболевания желудочковая экстрасистолия может привести к серьёзным осложнениям, прежде всего — к фатальным аритмиям.
Именно по этой причине желудочковая экстрасистолия более опасна чем предсердная или атриовентрикулярная экстрасистолия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы при экстрасистолии могут отсутствовать, особенно если она возникает на фоне органического заболевания сердца. Частые симптомы, которыми проявляется экстрасистолия:
- толчки и сильные сердечные удары;
- ощущение замирания в груди;
- перебои в работе сердца.
Функциональные экстрасистолы могут возникать на фоне неврозов или при нарушении работы вегетативной нервной системы. При этом присутствует:
- бледность кожных покровов либо гиперемия (покраснение) лица;
- приливы жара;
- тревога;
- повышенная потливость;
- чувство нехватки воздуха, страх, нарушение сна, дрожь в теле.
Патогенез экстрасистолии
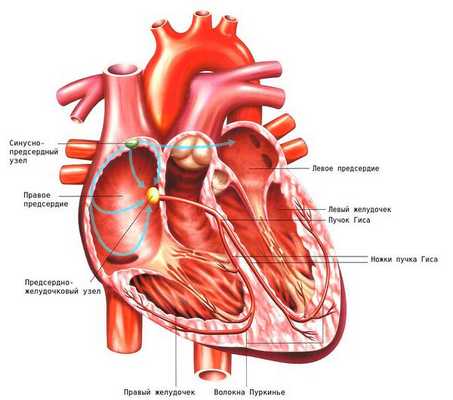
Сердце — полый мышечный орган, у человека и теплокровных животных имеет четырёхкамерное строение [13] . Сердце способно самостоятельно сокращаться через определённые промежутки времени. Эта функция называется автоматизмом и возможна благодаря возникновению электрических импульсов в самом сердце, точнее в его проводящей системе.
Проводящая система сердца — это комплекс специальных клеток, обеспечивающих возникновение и распространение электрического импульса по миокарду. Благодаря этому становится возможным последовательное, координированное сокращение миокарда. Проводящая система сердца представлена синусным узлом, атриовентрикулярным узлом (между предсердиями и желудочками), пучком Гиса с левой и правой ножкой, волокнами Пуркинье.
Один из механизмов развития экстрасистолии — повторный вход волны электрического возбуждения [4] .
При развитии в отдельных участках миокарда патологических процессов электрические свойства этих участков миокарда и проводящей системы сердца могут существенно отличаться друг от друга. К таким патологическим процессам относятся ишемия, дистрофия, некроз, кардиосклероз, а также значительные метаболические нарушения. Возникает разная скорость проведения электрического импульса и развиваются однонаправленные блокады проведений и участки замедленного распространения электрических импульсов.
Возбуждение этого участка может повторно распространяться на рядом лежащие отделы сердца ещё до того, как к ним вновь подойдет очередной импульс из синоатриального узла. Возникает повторный вход волны возбуждения в те отделы сердца, которые только что вышли из состояния рефрактерности ("нечувствительности"), в результате чего наступает преждевременное внеочередное возбуждение сердца — экстрасистола.
Другой механизм развития экстрасистол — патологический автоматизм, когда электрические импульсы зарождаются не там, где это предусмотрено нормальным ходом процесса.
Классификация и стадии развития экстрасистолии
Классификация экстрасистол по локализации:
- синусовые — исходят из области около синусового узла, расположенного в стенке левого предсердия;
- предсердные — источником является миокард правого или левого предсердий;
- узловые — возникают в узле проводящей системы, располагающемся между предсердиями и желудочками;
- желудочковые — появляются в миокарде правого или левого желудочков;
Классификация экстрасистол по этиологическому фактору:
Классификация по количеству очагов экстрасистолических импульсов:
- Монотопные мономорфные экстрасистолы — из одного источника возникновения, на ЭКГ имеют одинаковую форму.
- Монотопные полиморфные экстрасистолы — из одного источника возникновения, но имеют разную форму, скорость проведения и пути распространения импульса в желудочках.
- Политопные экстрасистолы — исходят из нескольких очагов, разные экстрасистолические комплексы, которые отличаются друг от друга по форме.
Классификация экстрасистол по количеству:
- Одиночные экстрасистолы — экстрасистолические сердечные циклы редкие и возникают нерегулярно.
- Аллоритмии — вид аритмии, при котором происходит чередование основного ритма и экстрасистол с определённой последовательностью. Выделяют следующие типы:
- бигеминия — экстрасистола следует после каждого нормального сокращения;
- тригеминия — после двух основных комплексов;
- квадригеминия — после трёх нормальных комплексов;
- пентагеминия — экстрасистолы регулярно повторяются через четыре сердечных цикла.
- Парные — две экстрасистолы подряд.
- Групповые — более двух, но менее пяти (часто такие эпизоды называют "пробежками", если частота сердечных сокращений в эпизоде соответствует тахикардии – 100 и более сокращений в минуту).
Классификация желудочковых экстрасистол по Лауну-Вольфу-Райяну по степени их негативного влияния на прогноз:
- 0 — отсутствие желудочковых экстрасистол;
- I — до 30 экстрасистол за час мониторирования;
- II — более 30 экстрасистол за час мониторирования;
- III — полиморфные экстрасистолы;
- IVa — парные мономорфные экстрасистолы;
- IVb — парные полиморфные экстрасистолы;
- V — пробежки желудочковой тахикардии (три и более комплексов подряд).
В международной классификации болезней утверждена следующая кодировка экстрасистолии:
- I49.1 — Преждевременная деполяризация предсердий ;
- I49.2 — Преждевременная деполяризация, исходящая из АВ-соединения ;
- I49.3 — Преждевременная деполяризация желудочков ;
- I49.4 — Другая и неуточнённая преждевременная деполяризация [5] .
Осложнения экстрасистолии
Наджелудочковая экстрасистолия не связана с повышенным риском внезапной смерти, однако в редких случаях она может стать причиной суправентрикулярной тахикардии — разновидности аритмии, приводящей к резкому и продолжительному увеличению частоты сердечных сокращений. Кроме того, у больных с пароксизмами фибрилляции предсердий именно предсердные экстрасистолы могут "запускать" эти пароксизмы фибрилляции — волны хаотического повторного возбуждения в предсердиях, опасные риском развития сердечной недостаточности[10].
Имеются отдельные публикации, где было показано, что желудочковые экстрасистолы могут свидетельствовать о повышении риска смерти в будущем. Эти случаи затрагивали экстрасистолии, возникающие при физических нагрузках, особенно на этапе восстановления [11].
На сократительной функции желудочков очень частые желудочковые экстрасистолы могут сказываться негативно, однако это возможно в основном при очень большом количестве экстрасистол — десятки тысяч. При значительном структурном поражении сердца желудочковые экстрасистолы могут косвенно указывать на повышенный риск внезапной сердечной смерти.
Диагностика экстрасистолии
Заподозрить экстрасистолию можно при наличии жалоб пациента на перебои в работе сердца. Экстрасистолы распознаются при пальпации пульса, а также при выслушивании сердца фонендоскопом, однако определить источник экстрасистолии (суправентрикулярная или желудочковая) таким путем невозможно. Основной метод диагностики экстрасистолии — это электрокардиография и суточное мониторирование ЭКГ, т. е. запись электрических потенциалов сердца с поверхности тела [2].
![Электрокардиография (ЭКГ) [17]](/pimg3/zheludochkovaya-ekstrasistoliya-xarakter-9F17DE0.jpg)
Таким образом, диагностика экстрасистолии включает:
- Сбор анамнеза. Врач уточняет обстоятельства, при которых появляется аритмия — на фоне эмоциональных или физических нагрузок, в покое, во время сна, после обильного приёма пищи; длительность и частоту эпизодов, приём медикаментов, наличие заболеваний, в том числе перенесённых ранее, вредных привычек.
- Физикальное обследование — измеряется артериальный пульс и давление, проводится аускультация ("выслушивание"), пальпация ("ощупывание"), перкуссия ("простукивание") сердца и сосудов.
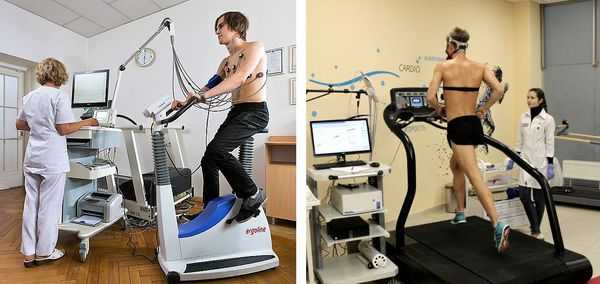
- Инструментальные исследования — стандартная электрокардиография, холтеровское мониторирование ЭКГ за сутки и более при необходимости, эхокардиография (УЗИ сердца), ЭКГ с нагрузкой (велоэргометрия, тредмил-тест).
Велоэргометрия регистрирует ЭКГ и показатели артериального давления на фоне физической нагрузки и после её завершения. Во время диагностики пациент вращает педали специального тренажёра (велоэргометра) с возрастающей скоростью, либо идет по ленте движущейся дорожки (тредмил). Нагрузка при этом возрастает постепенно.
С помощью двух последних методов выявляют экстрасистолы, возникающие именно при физических нагрузках.
Также для уточнения диагноза могут потребоваться лабораторные исследования:
- клинический анализ крови для выявления анемии;
- биохимический анализ крови для обнаружения почечной или печёночной недостаточности, повышенного уровня глюкозы;
- электролитный состав крови для определения повышенного или пониженного уровня калия;
- скрининг функции щитовидной железы с исследованием гормонального статуса — тиреотоксикоз и гипотиреоз могут приводить нарушениям ритма сердца;
- исследование репродуктивной системы — нарушение менструального цикла, а также наступление перименопаузы и менопаузы, особенно обусловленное патологическими гормональными изменениями, может опосредованно приводить к нарушению баланса в вегетативной системе и провоцировать возникновение нарушений ритма сердца;
- исследование надпочечников — эти органы принимают непосредственное участие в регуляции электролитного баланса, нарушение их функции может приводить к изменению концентраций электролитов в крови (калия, натрия, хлора, кальций, фосфора), электролитному дисбалансу в миокарде и к появлению экстрасистол.
Лечение экстрасистолии может быть медикаментозным, либо хирургическим (радиочастотная аблация). Кроме того, врач пытается выявить причины экстрасистолии и воздействовать на них (этиотропное лечение). Далеко не всегда экстрасистолия вообще требует лечения.
Этиотропное лечение
Поиск причин и воздействие на них составляет основу данного подхода, который, однако, не всегда возможно реализовать. При экстрасистолии вегетативного происхождения показана консультация невролога или психотерапевта. Часто применяемые в таких ситуациях успокоительные растительные сборы (пустырник, валериана, мелисса, настойка пиона) не имеют серьёзной доказательной базы.
Психотропные препараты применяются либо тогда, когда есть отчётливая связь между психоэмоциональными нарушениями и экстрасистолией, либо (чаще), когда экстрасистолия усугубляет фоновую тревожность или депрессию. Это могут быть как транквилизаторы, так и антидепрессанты.
Если есть основания думать, что экстрасистолия вызвана приёмом лекарственных средств, например диуретиков, противоаритмических препаратов, бета-адреностимуляторов или антидепрессантов, то возможна их пробная отмена.
В случаях, когда экстрасистолия протекает бессимптомно или малосимптомно, её лечение обычно не требуется [3]. В том случае, если пациент субъективно плохо переносит экстрасистолию, а самих экстрасистол достаточно много (тысячи), возможна лекарственная терапия. Препарат выбирают в зависимости от вида экстрасистолии и частоты сокращений сердца. Экстрасистолия обычно хорошо поддаётся лечению антиаритмическими препаратами. В клинической практике применяют классификацию антиаритмических препаратов по E. Vaughan- Williams:
1. Класс I. Мембраностабилизирующие препараты, блокаторы натриевых каналов. Подразделяются на классы Ia, Ib и Ic.
- класс Ia Хинидин , Новокаинамид, Дизопирамид, Аймалин ;
- класс Ib Лидокаин , Дифенин , Мексилетин ;
- класс Ic Флекаинид, Пропафенон , Этацизин , Аллапинин.
5. Класс II. Бета-блокаторы Пропранолол , Метопролол , Атенолол , Бисопролол . Устраняют влияние симпатической нервной системы на миокард.
6. Класс III. Средства, увеличивающие продолжительность потенциала действия, блокаторы калиевых каналов ( Амиодарон , Соталол , Дронедарон .
7. Класс IV. Блокаторы кальциевых каналов Верапамил , Дилтиазем .
Прочие средства, не вошедшие в классификацию, но применяющиеся для лечения аритмий (препараты калия, Аденозин , сульфат магния, сердечные гликозиды).
Если экстрасистолы на фоне достаточно длительной терапии или их число многократно уменьшается, может быть предпринята пробная отмена лекарственного препарата. В части случаев экстрасистолия после этого не возобновляется.
Для назначения антиаритмического средства и подбора его дозировки проводится суточное ЭКГ-мониторирование. В дальнейшем, что оценить эффективность лечения и исключить развитие побочных эффектов, необходим контроль за количеством экстрасистол в ходе выполнения повторного суточного мониторирования ЭКГ [6] .
Хирургическое лечение
В случае неэффективности медикаментозой терапии и при наличии большого количества экстрасистол (десятки тысяч за сутки), возможно выполнение радиочастотной катетерной абляции (РЧА). В ходе вмешательства выявляется локализация очага аритмии и его последующее устранение с помощью строго локального радиочастотного воздействия на определенный участок миокарда. РЧА была внедрена в начале 1980-х годов и стала методом выбора для лечения многих аритмий, заменив многие оперативные вмешательства на открытом сердце и став альтернативой лекарственной терапии [8] .
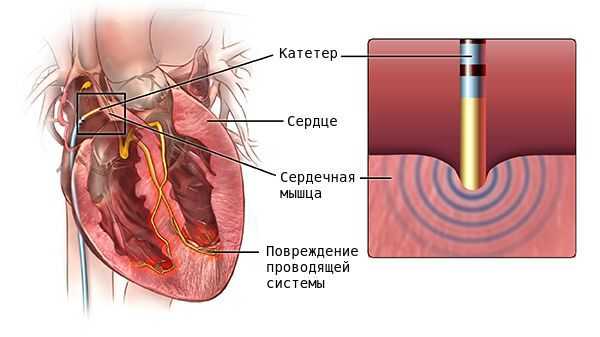
Прогноз. Профилактика
Прогноз зависит от наличия органического поражения сердца и от степени нарушения функции желудочков. Риск аритмической смерти значительно увеличен, если частая желудочковая экстрасистолия регистрируется у больных, перенесших инфаркт миокарда, особенно при низкой сократимости сердца [16] .
При серьёзном органическом поражении миокарда (например, при низкой сократимости левого желудочка после перенесенного инфаркта миокарда) существует риск развития тяжелых желудочковых нарушений сердечного ритма, способных привести к смерти. Это желудочковая тахикардия и фибрилляция желудочков. При отсутствии органического поражения сердца экстрасистолия существенно прогноз не отягощает.
Профилактика заключается в предотвращение тех заболеваний сердца, на фоне которых экстрасистолия часто развивается, а также тех воздействий, о которых известно их проаритмогенное влияние:
- кардиомиопатию;
- миокардит;
- метаболические, электролитные и других нарушения.
Также для профилактики следует:
- исключить медикаментозную, пищевую и химическую интоксикации;
- отказаться от курения, употребления алкоголя и крепкого кофе;
- нормализовать режим труда и отдыха, отрегулировать режим сна, питание, заниматься умеренной физической активностью, постараться минимизировать воздействие стрессов.
Лекарственные препараты следует принимать под строгим контролем врача. Своевременная диагностика и лечение заболеваний сердца и других органов — залог успешной профилактики. При появлении симптомов экстрасистолии следует обязательно обратиться к врачу [14] .
Экстрасистолия у детей
Экстрасистолия у детей — это разновидность аритмий, для которой характерны преждевременные сокращения сердца или его отдельных камер. Нарушения ритма возникают при органических кардиальных патологиях, расстройствах вегетативной регуляции, при нарушениях электролитного профиля крови или действии токсинов. Экстрасистолия проявляется приступами учащенного сердцебиения или перебоев в работе сердца, реже выявляются астеновегетативные симптомы. Для диагностики используют инструментальные методы: ЭКГ с суточным мониторированием, ЭхоКГ, функциональное тестирование. Лечение включает коррекцию режима и диеты, назначение метаболических и антиаритмических препаратов.
Экстрасистолия — самый распространенный вариант аритмии, который периодически наблюдается у 60-70% здоровых детей и не всегда указывает на наличие болезни. При классической ЭКГ внеочередные сердечные сокращения определяются у 0,8% новорожденных и 2,2% подростков, а при холтеровском мониторировании расстройства ритма выявляют у 18% и 50% соответственно. Множественные жизнеугрожающие экстрасистолы встречаются у 46% детей, перенесших кардиохирургические операции.
У детей, как правило, возникают функциональные экстрасистолы, которые обусловлены развитием и становлением сердечно-сосудистой системы, гормональными перестройками, бурным ростом ребенка. Они составляют до 90% всех экстрасистолий, беспокоят редко и обычно не являются поводом для волнения. Среди патологических причин этого вида аритмий выделяют следующие:
- Кардиологические заболевания. Экстрасистолия у детей встречается при врожденных и приобретенных кардиомиопатиях, миокардитах, эндокардитах, перикардитах. Внеочередные сокращения могут появиться на раннем этапе болезни, когда еще нет ярких клинических симптомов.
- Нарушения гомеостаза. Изменения концентрации электролитов (калия, кальция, магния) вызывают расстройства деполяризации, реполяризации и проведения импульсов, что является частой причиной экстрасистол. Расстройство ритма возможно и при патологических колебаниях кислотно-основного равновесия.
- Токсическое влияние на сердце. Экстрасистолия выступает признаком повреждения сердечной мышцы при длительном лечении медикаментами, отравлении тяжелыми металлами, ядовитыми газами или бытовой химией.
- Расстройства нервной регуляции. Любые неврологические заболевания, начиная от неврозов и заканчивая тяжелыми органическими поражениями, потенциально способны нарушать вегетативную регуляцию и провоцировать патологическую сердечную деятельность.
В формировании внеочередных сокращений выделяют 2 механизма: интракардиальные и экстракардиальные. Первая группа факторов включает нарушения образования, передачи и затухания импульсов по типу риентри (круговое возбуждение миокарда, которое повторяется несколько раз), эктопии (формирование сигналов из других участков миокарда, помимо синусового узла) и триггерной активности (задержка реполяризации).
Экстракардиальные механизмы в основном связаны с нарушением нейрогуморальной регуляции сердечной деятельности. При этом изменяются электрические процессы, которые происходят в клетках миокарда, и возникает дисбаланс симпатической и парасимпатической нервной системы. Это объясняет высокую частоту формирования экстрасистолий в детском возрасте на этапе становления нейрорегуляторной функции.
В детской кардиологии наиболее важно деление экстрасистолий на наджелудочковые (суправентрикулярные) и желудочковые. Первые протекают с меньшим числом осложнений и часто являются бессимптомными находками, а вторые зачастую вызывают клинически значимые аритмии и ухудшения состояния. С практической точки зрения информативна классификация американского кардиолога Джона Биггера (J.T. Bigger) по степени опасности на 3 группы:
- Безопасная экстрасистолия. Проявляется единичными мономорфными экстрасистолами без признаков нарушения гемодинамики и серьезной клинической симптоматики.
- Потенциально опасная экстрасистолия. Определяется у детей, страдающих органическим заболеванием сердца, при отсутствии симптомов расстройства кровообращения.
- Опасная для жизни экстрасистолия. Представлена эпизодами устойчивых желудочковых экстрасистол, которые могут переходить в фибрилляцию.
Симптомы экстрасистолии у детей
При суправентрикулярных экстрасистолах у ребенка крайне редко присутствуют специфические признаки. Если аритмия имеет клинические симптомы, они ограничиваются ощущением перебоев в сердечной деятельности или чувством кратковременного замирания сердца. На такие признаки могут пожаловаться дети школьного возраста, тогда как у малышей наджелудочковые внеочередные сокращения проходят незаметно и могут выявляться при обследовании у кардиолога по другому поводу.
При желудочковых формах экстрасистолии признаки проблемы отмечаются у 15% пациентов, они более выражены и доставляют ребенку серьезный дискомфорт. Могут быть жалобы на сильное сердцебиение, пропущенные сердечные удары, головокружение и дурноту во время множественных внеочередных сокращений. У детей развивается астеновегетативное состояние, которое проявляется слабостью, непереносимостью физических нагрузок и душных помещений.
Если экстрасистолы возникают вследствие органической кардиопатологии, в клинической картине преобладают ее признаки. При миокардитах беспокоят боли в сердце, одышка, возможно повышение температуры и общая слабость. Для кардиомиопатий характерна прогрессирующая сердечная недостаточность с учащением дыхания, отеками ног, в тяжелых случаях — с асцитом, нарушениями процессов роста и физического развития.
Суправентрикулярные единичные экстрасистолы не сопровождаются негативными последствиями и носят функциональный характер. У детей с частыми желудочковыми экстрасистолами есть риск развития фибрилляции желудочков — жизнеугрожающего состояния, которое может закончиться смертью, если вовремя не оказать помощь. Часто повторяющиеся аритмии чреваты хроническими расстройствами кровообращения, постоянным астеническим синдромом.
Обследованием ребенка занимается детский кардиолог. Сначала врач выясняет жалобы и собирает анамнез, затем производит физикальный осмотр с применением пальпации, перкуссии и аускультации. Данные обследования неспецифичны и помогают выявить только органическую сердечную патологию при ее наличии. Для обнаружения внеочередных сокращений и установления их причины в план обследования включаются:
- ЭКГ. Стандартная кардиограмма малоинформативна, поэтому кардиологи предпочитают проводить суточное холтеровское мониторирование. Признаком экстрасистолии являются внеочередные комплексы QRS, которые имеют нормальную структуру (при суправентрикулярной форме) или расширены и деформированы (при желудочковой форме). Экстрасистолы сопровождаются полной или неполной компенсаторной паузой.
- Функциональные тесты. Чтобы вызвать экстрасистолию, используют фармакологические пробы или тесты с дозированной физической нагрузкой. Так можно выявить единичные формы аритмии, определить провоцирующие их факторы. Исследования рекомендовано детям старшего возраста.
- Эхокардиография. Ультразвуковое сканирование сердца позволяет обнаружить структурные аномалии и органические поражения, которые стали причиной экстрасистолии. В ходе УЗИ кардиолог также оценивает функциональную активность органа, степень сократимости, уровень фракции выброса, чтобы исключить признаки сердечной недостаточности.
- Лабораторные методы. При биохимическом исследовании возможны отклонения уровня электролитов и кислотно-щелочного равновесия. При острых процессах в миокарде повышаются острофазовые белки. Оценку миокардиальных маркеров делают по показаниям. При подозрении на экстракардиальные факторы назначают гормональные и иммунологические исследования.
Лечение экстрасистолии у детей
Лечение суправентрикулярных единичных экстрасистол не проводится, ребенку рекомендовано клиническое наблюдение. Если приступы аритмии повторяются часто, то могут назначаться бета-блокаторы или антагонисты кальция. Большую роль играет соблюдение режима учебы и отдыха, исключение нервных перенапряжений, ограничение компьютерных игр и просмотра фильмов. Из рациона питания исключают кофе и крепкий чай, способные спровоцировать приступы.
Часто повторяющаяся желудочковая экстрасистолия — показание к метаболической терапии антигипоксантами и антиоксидантами. При тяжелых аритмиях с сопутствующими расстройствами гемодинамики подбирают антиаритмические средства: антагонисты кальция, блокаторы натриевых каналов, бета-адреноблокаторы. У некоторых детей эффективно применение противосудорожных препаратов.
Антиаритмическая терапия проводится под контролем кардиограммы и холтеровского мониторирования. При правильной медикаментозной схеме число экстрасистол уменьшается на 50% в первые сутки, а количество парных внеочередных сокращений — более чем на 90%. Если экстрасистолия обусловлена органическим поражением сердца, требуется медикаментозное или хирургическое лечение основного заболевания.
Прогноз и профилактика
Большинство экстрасистолий у детей протекают без симптомов и осложнений, поэтому прогноз благоприятный. Вызывают опасения желудочковые полиморфные внеочередные сокращения, которые часто повторяются и сопровождаются нарушениями гемодинамики. Для профилактики аритмии нужно оградить ребенка от нервных и физических перегрузок, соблюдать рекомендации по рациональному питанию, вовремя выявлять и лечить кардиологические болезни.
2. Диагностика и медикаментозное лечение желудочковых экстрасистолий у детей/ М.А. Школьникова, В.В. Березницкая// Российский вестник перинатологии и педиатрии. — 2008.
4. Экстрасистолия: клиническое значение, диагностика и лечения/ П.Х. Джанашия, С.В. Шлык, Н.М. Шевченко// Лечащий врач. — 2007.
Читайте также:
- Рентгенограмма, КТ при остеобластоме челюсти
- Гормональные причины ановуляции и дисфункции яичников. Эндокринные нарушения
- Менструальный цикл ( маточный цикл ). Фазы менструального цикла. Менструальная фаза. Пролиферативная фаза менструального цикла.
- Моноканаликулярный стент, кольцевой стент при травме слезных канальцев. Применение
- Основы анатомии околоушной железы
